UNIVERSIDADE FEDERAL DO CEARÁ UNIVERSIDADE ESTADUAL DO CEARÁ
UNIVERSIDADE DE FORTALEZA
DOUTORADO EM ASSOCIAÇÃO AMPLA EM SAÚDE COLETIVA
VALÉRIA FREIRE GONÇALVES
TESTE DE HIV ENTRE POPULAÇÃO DE HOMENS QUE FAZEM SEXO COM HOMENS: FATORES DETERMINANTES, BARREIRAS E INCENTIVOS
FORTALEZA
VALÉRIA FREIRE GONÇALVES
TESTE DE HIV ENTRE POPULAÇÃO DE HOMENS QUE FAZEM SEXO COM HOMENS: FATORES DETERMINANTES, BARREIRAS E INCENTIVOS
Tese de Doutorado apresentada ao Departamento de Saúde Comunitária da Faculdade de Medicina da Universidade Federal do Ceará, como requisito para obtenção do titulo de Doutor em Saúde Coletiva.
Orientadora: Profª. Drª. Ligia Regina Franco Sansigolo Kerr
Co-orientador: Prof. Dr. Bernard Carl Kendall
Dados Internacionais de Catalogação na Publicação Universidade Federal do Ceará
Biblioteca de Ciências da Saúde
G63t Gonçalves, Valéria Freire.
Teste de HIV entre população de homens que fazem sexo com homens: fatores determinantes, barreiras e incentivos /Valéria Freire Gonçalves.–2014.
134 f. : il.
Tese (Doutorado) - Universidade Federal do Ceará/ Universidade Estadual do Ceará/ Universidade de Fortaleza. Doutorado em Associação Ampla em Saúde Coletiva, Fortaleza, 2014.
Orientação: Prof.ª Dra. Ligia Regina Franco Sansigolo Kerr.
1. Sorodiagnóstico de AIDS. 2. Comportamento de escolha 3. Vulnerabilidade em Saúde. I. Título.
VALÉRIA FREIRE GONÇALVES
TESTE DE HIV ENTRE POPULAÇÃO DE HOMENS QUE FAZEM SEXO COM HOMENS: FATORES DETERMINANTES, BARREIRAS E INCENTIVOS
Tese de Doutorado apresentada ao Departamento de Saúde Comunitária da Faculdade de Medicina da Universidade Federal do Ceará, como requisito para obtenção do titulo de Doutor em Saúde Coletiva.
Aprovada em: ___/____/_____.
BANCA EXAMINADORA
_________________________________________________________________________
Prof .ª Dra Ligia Regina Franco Sansigolo Kerr (Orietadora) Universidade Federal do Ceará (UFC)
_______________________________________________ Prof ª. Dra. Raimunda Hermelinda Maia Macena
Universidade Federal do Ceará (UFC)
___________________________________________________ Prof ª. Dra. Rosa Maria Salani Mota
Universidade Federal do Ceará (UECE)
___________________________________________________ Prof ª. Dra. Raimunda Magalhães Silva
Universidade de Fortaleza (UNIFOR)
___________________________________________________ Profa. Dra. Terezinha do Menino Jesus Silva Leitão
Aos meus pais, Walmer Gonçalves Aranha e Maria de
Lourdes Freire Gonçalves (in memorium), por todo amor
e dedicação e em especial ao estimulo e esforço para
educação e formação dos seus filhos.
Ao meu esposo Everton, pelo apoio e solidariedade na
construção desta tese.
Aos meus filhos Marcela e Ramon, para que todo
esforço, dedicação e perseverança na realização deste
estudo sirva-lhes como exemplo de vida e contribua para
que busquem seus objetivos.
Aos meus irmãos e sobrinhos pelo incentivo e apoio
nesta árdua caminhada, em especial minha sobrinha e
colega de profissão Deborah pelo carinho, colaboração
na concretização desta pesquisa.
Ao meu genro pelo incentivo e apoio para que eu
seguisse em frente apesar dos obstáculos.
A minha sogra pelas orações diárias para que eu não
desanimasse e as minhas cunhadas, pelo incentivo e apoio
ao longo de toda caminhada para construção desta tese.
AGRADECIMENTOS
A Deus, que me deu forças para ultrapassar todos os obstáculos vivenciados durante a construção desta tese.
Á Prof.ª Dra. Ligia Regina Franco Sansigolo Kerr, pela confiança, disponibilidade na condução deste estudo com tanta sabedoria. Além disso, por entender alguns momentos pessoais difíceis da minha vida e dar todo apoio e novas oportunidades, por tudo isso o meu ―muito obrigada‘‘.
Ao Prof. Dr. Carl Kendall pelos ensinamentos científicos repassados e pela importante colaboração na construção dessa tese.
Á Prof. ª Dra. Raimunda Hermelinda Maia Macena, pela colaboração na construção desta tese desde o inicio, sempre disponível e com sugestões valiosas para aperfeiçoamento deste estudo.
Á Prof.ª Dra. Rosa Maria Salani Mota, pelas importantes contribuições e sugestões, possibilitando o entendimento e apreciação desta complexa estatística e também pela disponibilidade infinita.
À Prof.ª Dra. Raimunda Magalhães Silva, pelos ensinamentos científicos e incentivo a pesquisa.
Ao Prof. Dr. Luciano Lima Correia pelas valiosas contribuições e orientações durante o processo de qualificação.
A Prof.ª Dra. Marli Teresinha Gimeniz Galvão, pelas discussões e sugestões durante o processo de qualificação que muito contribuíram para construção desta tese.
Ao Prof. Dr. Luciano Pamplona pelo incentivo e apoio para que eu concorresse ao doutorado e não desistisse nunca da pesquisa.
Ao corpo docente do Doutorado em Saúde Coletiva, pelos conhecimentos repassados durante o curso e que muito contribuíram para elaboração desta tese.
A minha querida amiga Danielle Teixeira Queiroz, que sempre me incentivou a carreira acadêmica, inclusive a concorrer uma vaga no Doutorado. Tenho certeza que ela é uma enviada de DEUS para ficar ao meu lado me apoiando e dando forças para que eu nunca desista dos meus sonhos. Colaborou em toda a construção desta tese. Obrigada amiga pelo apoio cientifico e afetivo.
teórico e formatação das referências e da tese. Obrigada também, pela força carinho e amor nas horas em que eu sentia fraquejar.
A estimada amiga Telma Martins que sempre esteve do meu lado, contribuindo com seus valiosos conhecimentos científicos e sempre disponível para ajudar.
As minhas colegas e amigas do doutorado, obrigada pelas contribuições e pela troca de experiências.
A Zenaide (Zem) e a Dominik (DOMI), pela atenção carinho e disponibilidade para nos orientar a melhor forma possível.
A Gislane, pela dedicação e disponibilidade sempre que a procurava.
Ao grupo GAPA e GRAB e a todos que participaram da pesquisa meu muito obrigado. Aos entrevistados, obrigado pela paciência e colaboração em tornar possível esse estudo.
A Secretaria da Saúde do Estado do Ceará através do Núcleo de Epidemiologia na pessoa da supervisora e amiga Dra. Dina Cortez Lima Feitosa Vilar, pelo apoio incondicional, para conclusão desta tese.
A todas as minhas amigas e companheiras de trabalho do Núcleo de Epidemiologia e da UNIFOR, pelo apoio concedido para conclusão desta tese.
A minha querida amiga Suzana Glória que me estimulou para conclusão desta tese meu muito obrigada e também pela força, carinho e apoio na hora do desanimo. .
A UNIFOR na pessoa da Coordenadora do Curso de enfermagem Geyse Lanne Muniz Luna que sempre me apoio para concretização desta tese, meu muito obrigada.
A amiga Jeane pelo apoio na construção desta tese.
Corra riscos ”calculados” para executar seus
sonhos.
RESUMO
ABSTRACT
HIV testing enables the knowledge of HIV infection sensitizes people to fight stigma, promotes human rights and aims at the prevention of HIV transmission. The testing involves a number of determining factors as barriers and incentives. This study aimed to identify the determinants of the implementation of HIV testing among men who have sex with men (MSM) in Fortaleza, Ceará factors. Sectional study using the Respondent Driven Sampling (RDS) method was performed with 391 men who have sex with men aged 18 years and over who reported sexual practices with other men in the past six months. The survey was conducted in Fortaleza in October and November 2010. The analysis was conducted using the software NetDraw 2.3.1, 6.0 and STATA RDSAT ® ® 11.0. After the weighting of individuals through RDSAT, the bank was transferred to STATA ® version 11.0 software, where bivariate analyzes were performed between the 3 levels of the variable have done test: 12 months or less, over 12 months and have never been tested in life and the other independent variables in the study. Then we used a multinomial logistic regression where no ordinal variable chosen was based have been tested for HIV less than 12 months versus the other two levels. The results indicate that younger MSM were more likely to have been tested in the last twelve months. Those who do not have personal monthly income (OR = 3.04, 95% CI = 1.18 to 7.84) or have a lower socioeconomic status (OR = 3.74, 95% CI = 1, 11-12, 64), or belong to the lowest social class (D/E) If the longest test or not test. Those who are unaware of a health service to meet people with AIDS or do not know the procedures to test for HIV is more likely to not test. MSM who do not know of any organized group that works with HIV / AIDS are more likely to test or not to test later. Not be a member or not attending group or defense of citizenship rights LGBTTT also increases the chance of not testing in life. Those who did not receive educational material about STDs in the last 12 months are more likely to have been tested for over 12 months. Do not get free condoms in the last 12 months and have used a condom at first sex increased the chance of a participant not test in life. Finally, those who reported feeling sexual attraction only by men were more likely to have it tested last year. The study showed that the various incentives and barriers for the use of HIV testing approached, does not happen in isolation and it is observed that there is an interaction between the incentives and barriers in deciding whether or not the realization of HIV testing. Also showed that there are other factors associated with the test, such as social, political, economic and structural. Therefore, new approaches should strengthen this population so that it has access to testing without fear of suffering stigma. Public Politics should strengthen the promotion and prevention and encourage to this population be aware in the risks to which it is exposed, in order to contribute to increasing HIV testing among MSM.
LISTA DE ABREVIATURAS
Aids Síndrome da Imunodeficiência Adquirida ANVISA Agência Nacional de Vigilância Sanitária ANRS Agence Nationale de la recherche Scientifique
ARV Antirretroviral
CDC Centers for Disease Control
CE Ceará
COAS Centros de Orientação e Apoio Sorológico
CNPQ Conselho Nacional de Desenvolvimento Científico e Tecnológico CTA Centros de Testagem e Aconselhamento
DST Doença Sexualmente Transmissível EUA Estados Unidos da América
FDA Food and Drug Administration
GAPA Grupo de Apoio à Prevenção à Aids GRAB Grupo de Resistência Asa Branca HIV Vírus da Imunodeficiência Adquirida HSH Homens que Fazem Sexo com Homens
LGBTTT Lésbicas, Gays, Bissexuais, Travestis, Transexuais e Transgêneros OMS Organização Mundial de Saúde
ONG Organização Não Governamental PCR Reação em Cadeia de Polimerase PVHA Pessoas Vivendo com HIV/aids RDS Respondent Driven Sampling
SESA Secretaria da Saúde
TCLE Termo de Consentimento Livre e Esclarecido UNAIDS United Nations Program on HIV/AIDS
UNGASS Sessão Especial da Assembléia Geral das Nações Unidas UNICEF Fundo das Nações Unidas para Infância
LISTA DE TABELAS
LISTA DE FIGURAS
SUMÁRIO
1 INTRODUÇÃO ... 15
1.1 O TESTE DE HIV ... 17
1.1.1 Recomendações para testagem de HIV ... 22
1.1.2 Vantagens e desvantagens da testagem de HIV ... 25
2 OBJETIVOS ... 27
2.1 GERAL... 27
2.2 ESPECÍFICOS ... 27
3 MATERIAL E MÉTODOS ... 28
3.1 DESENHO DO ESTUDO ... 28
3.2 LOCAL DO ESTUDO ... 29
3.3 PARTICIPANTES ... 30
3.3.1 Critérios de elegibilidade e seleção dos participantes ... 30
3.3.2 Seleção das sementes ... 31
3.3.3 Incentivos à participação e ao recrutamento ... 31
3.4 Coleta de dados ... 32
3.4.1 VARIÁVEIS ESTUDADAS ... 32
3.5. ANÁLISE DOS DADOS ... 34
3.6 CONSIDERAÇÕES ÉTICAS... 36
4 RESULTADOS ... 37
4.1 PARTICIPANTES ... 37
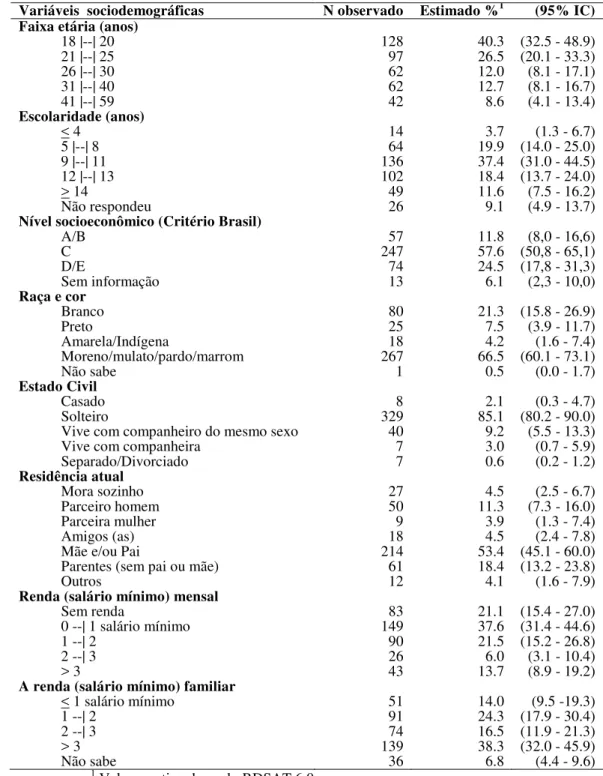
4.2 DADOS DESCRITIVOS DAS CARACTERÍSTICAS SOCIODEMOGRÁFICAS ... 38
4.3 COMPORTAMENTO E PRÁTICA SEXUAL ... 40
4.4 TESTE DE HIV ... 42
5 DISCUSSÃO ... 50
6 LIMITAÇÕES DO ESTUDO ... 54
7 CONCLUSÃO ... 55
8 REFERÊNCIAS ... 56
APÊNDICE A ... 66
APÊNDICE B ... 132
APÊNDICE C ... 134
1 INTRODUÇÃO
A aids apresenta-se como uma das doenças infecciosas emergentes com magnitude elevada e com grande proporção de danos às populações (WAGNER et al., 2010). A epidemia
da infecção pelo HIV/aids continua a ser um dos maiores desafios para a saúde pública no mundo, em especial, nas populações em contextos de vulnerabilidade, como os homens que fazem sexo com homens (HSH), que apresentam elevadas taxas de infecção por HIV (BARBOSA e PARKER, 1999; BELOQUI, 2008; MALTA et al., 2010; BARRETO et al.,
2011).
O desafio constante para saúde pública se mantém apesar dos avanços significativos, como o aumento da sobrevida das pessoas vivendo com HIV/aids (PVHA), em decorrência do maior acesso aos antirretrovirais, da redução da transmissão vertical do HIV e do combate a doenças relacionadas à aids, como a tuberculose (UNAIDS, 2010b). O comportamento epidemiológico da infecção pelo HIV/aids nas diversas regiões do mundo apresenta-se de forma dinâmica e instável e depende dentre outros fatores, do comportamento individual e coletivo do homem (GOMES e DA SILVA, 2009).
De acordo com a UNAIDS, até o ano de 2012, havia em todo mundo cerca de 34 milhões de pessoas vivendo com HIV/aids, com uma média de 2,5 milhões de novas infecções ao ano, sendo 1,4 milhões na América Latina (UNAIDS, 2010b). Em alguns países, houve queda significativa na incidência da aids, no entanto essa situação não é homogênea a África é considerada uma das regiões mais afetadas pela epidemia no mundo. Em 2008 foi responsável por cerca de 67% das infecções pelo HIV e 72% das mortes por aids (UNAIDS, 2010b). Na Europa o HIV permanece como um grande problema de saúde pública e estima-se que cerca de 2,3 milhões de pessoas vivam com o vírus na região da OMS-Europa – quase 1 milhão na Europa Ocidental e Central e 1,4 milhões na Europa de Leste e Ásia Central (EUROPE, 2013).
A epidemia da infecção pelo HIV pode ser classificada como baixa (prevalência da infecção em toda a população é igual ou menor que 1%;), generalizada (ultrapassa 1% na população geral, concentrada (prevalência é menor que 1% na população geral e maior que 5% em pelo menos um subgrupo populacional) e hiperendêmica (quando excede 15% na população adulta) (ONUSIDA, 2002). No Brasil, a epidemia é considerada concentrada nos subgrupos vivendo em contextos de vulnerabilidades, como os homens que fazem sexo com homens, usuários de drogas injetáveis e mulheres profissionais do sexo (BARBOSA JÚNIOR
et al., 2009; GRANGEIRO;ESCUDER e DE CASTILHO, 2010; MALTA et al., 2010). Entre
2002 e 2006, a epidemia de aids encontrava-se em ascensão nas regiões Nordeste, Norte e Sul em especial nos municípios com médio porte (GRANGEIRO;ESCUDER e DE CASTILHO, 2010). Este cenário epidemiológico pode estar associado ao fato que o uso permanente de preservativo, o acesso aos serviços de saúde e o conhecimento sobre a HIV/aids apresentam resultados não favoráveis para população do Norte e Nordeste do Brasil (SZWARCWALD et al., 2004; KERR, LIGIA REGINA FRANCO SANSIGOLO et al.,
2011; PISCULLI et al., 2011).
No estado do Ceará, a epidemia tem evolução lenta e progressiva, com incidências mais elevadas nos anos de 2003 e 2004 (8,6 e 9,6 casos/100.000 habitantes), tendência ao decréscimo a partir de 2006 (7,6/100 000 habitantes) e a retomada do crescimento em 2010 e 2011 (9,6; 10,2/100.000 habitantes). A forma de transmissão sexual é a mais prevalente no Estado, com a faixa etária entre 20 a 49 anos de idade (86,1%). Os homens continuam com maior risco de adoecer, chegando a ser mais que o dobro das mulheres (14,9/100 000 e 5,8/100.000 habitantes) (CEARÁ, 2013).
Desde o inicio da epidemia os elevados índices da infecção pelo HIV/aids entre os HSH no Brasil revelam que este segmento está sistematicamente exposto a contextos de vulnerabilidades diferenciados (BRASIL, 2010). Os HSH concentram 29% dos casos de aids registrados no país e apresentam a maior prevalência entre os públicos em contexto de vulnerabilidade (14 %, variando de 5 a 24%, nas diferentes regiões do país), sendo 13 vezes maior que entre homens heterossexuais (BARBOSA JÚNIOR et al., 2009; BRASIL., 2011;
KERR, L. R. et al., 2013).
intensificadores dos danos gerados pela epidemia (OLIVEIRA;ESHER e BERMUDEZ, 2004; RODRIGUES-JÚNIOR e CASTILHO, 2004; MAIA;GUILHEM e FREITAS, 2008; BRASIL, 2009b; DA SILVA et al., 2010). No Brasil, estas desigualdades econômicas são
vistas pelas diferenças regionais, que caracterizam a epidemia como um mosaico, onde cada região é representada por uma situação diferenciada da doença, refletindo os diversos contextos de vulnerabilidade (RODRIGUES-JÚNIOR e CASTILHO, 2004; FONSECA e BASTOS, 2007; UNAIDS, 2010a).
Desde o início da epidemia, foram registrados 241.469 óbitos, 64,2% na Região Sudeste, 16,7% na região Sul, 10,8% no Nordeste, 4,8% no Centro-Oeste, e 3,4% na região Norte (BRASIL, 2012). Contudo, observa-se aumento da sobrevida das pessoas que vivem com aids, com redução de 11,1% da mortalidade nos últimos 10 anos. Entretanto, esta redução da morbimortalidade não é uniforme entre os estados de uma mesma região administrativa (BRASIL, 2012). No Ceará, a tendência ao aumento da mortalidade por aids entre 2006 e 2011 (2,8 e 3,1/100.000 habitantes), respectivamente, sendo mais prevalente entre homens do que em mulheres (4,6 e 1,7/100.000 habitantes) na mesma ordem para o ano de 2011 (CEARÁ, 2013).
A compreensão de que o diagnóstico precoce da infecção está entre os vários fatores que podem contribuir para a redução das taxas de transmissão e da morbidade do HIV (DOWSON L, 2012), fez com que as Nações Unidas propusessem estratégias para o monitoramento da epidemia, através das ações de vigilância de segunda geração, por meio de estudos comportamentais e inquéritos sorológicos, para melhor compreender a dinâmica da epidemia (ONUSIDA/OMS, 2000; SAÚDE, 2002; DOURADO et al., 2006). A ampliação do
acesso e oferta da testagem decorre do entendimento de que o teste de HIV é a principal ferramenta para o diagnóstico precoce da infecção, além de ser um importante elemento na redução das taxas de transmissão, morbidade e mortalidade (CAMBIANO;RODGER e PHILLIPS, 2011).
1.1 O teste de HIV
Um dos maiores problemas para controle da morbidade e mortalidade por aids é o diagnóstico tardio (WOOD et al., 2011). O diagnóstico de HIV é realizado rotineiramente
O momento da descoberta do serostatus positivo impacta na prevenção, nos cuidados, no tratamento e nas despesas com os cuidados à saúde. Assim, quanto mais cedo o teste de HIV for realizado, mais precoce o início do tratamento longitudinal para os indivíduos com serostatus positivo e, com isto, maior a sobrevida, menores os tempos de hospitalização e maior a adesão terapêutica (GOMES;SILVA e DE OLIVEIRA, 2011), acrescente-se ainda que se tornam maiores as possibilidades de envolvimento em comportamentos menos arriscados (PINTO et al., 2007).
No Brasil, a testagem de HIV teve início em 1985, período em que o primeiro teste para detecção de anticorpos contra o HIV foi licenciado nos EUA e disponibilizado pelo Food and Drug Administration (FDA), tendo sido inicialmente disponibilizados nos serviços de
saúde direcionados ao tratamento de pessoas vivendo com HIV e na rede privada de saúde (DA SILVA SOARES e BRANDÃO, 2012). Já a testagem de todo sangue a ser transfundido tornou-se obrigatória no Estado de São Paulo devido aos resultados de pesquisas realizadas nos EUA e Europa e à pressão exercida pela sociedade civil (CÂMARA e OLIVEIRA, 2004). Mais tarde, em 1988, a triagem sanguínea em bancos de sangue tornou-se obrigatória em todo o território nacional através da Lei Federal n° 7.649, passando a ser obrigatório o cadastramento dos doadores de sangue e a realização de exames laboratoriais no sangue coletado, visando prevenir a propagação de doenças (BRASIL, 2003a).
Entre 1987/88, o Ministério da Saúde implantou nacionalmente os Centros de Orientação e Apoio Sorológico (COAS), hoje denominado Centros de Testagem e Aconselhamento (CTA), onde era ofertada orientação preventiva e a testagem de HIV gratuita, confidencial e anônima, o que facilitou a identificação do perfil epidemiológico das pessoas infectadas pelo HIV (BASSICHETTO et al., 2004; MORENO, 2006).
No Brasil foi estabelecido que os testes fossem realizados de acordo com as normas (fluxogramas) definidas pelo Ministério da Saúde e com produtos registrados na Agência Nacional de Vigilância Sanitária (ANVISA). Para tanto, a equipe de profissionais da saúde devia ser treinada para atender a população de maneira adequada, orientando sobre o resultado final do teste, sendo ele positivo ou negativo (BRASIL, 2013b).
Foram propostos dois protocolos de testagem para rotina laboratorial, que consistia no emprego dos testes de triagem (ELISA) e dos testes confirmatórios (imunofluorescência indireta e Western Blot) para pessoas com idade superior a dezoito meses e outro para situações especiais que necessitassem de diagnóstico precoce (BRASIL, 2008; CDC, 2008).
uso da biologia molecular representou um avanço no diagnóstico e controle do HIV, diminuindo o período da janela imunológica, constituindo uma tecnologia bastante eficaz para triagem laboratorial de doadores de sangue (LAJOLO et al., 2008; KELLER‐
STANISLAWSKI et al., 2009). O uso do PCR em tempo real mostrou-se útil na quantificação
da carga viral, sendo vantajoso no diagnóstico da infecção pelo HIV em crianças entre dois e dezoito meses de idade, na avaliação do prognóstico e no auxílio da definição do início da terapia antirretroviral, como também na monitorização da resposta à terapia (VERNAZZA et al., 1999; NIELSEN e BRYSON, 2000; OKAY e GRANATO, 2000; BOWER et al., 2008).
Recentemente, os chamados ensaios de quarta geração surgiram como uma nova perspectiva tecnológica de diagnóstico, no que se refere à sensibilidade e especificidade. Os referidos testes identificam os anticorpos HIV e o antígeno p24 (PANDORI et al., 2009;
LOCHHEAD, 2010) e reduzem a janela imunológica da infecção pelo HIV para quatro dias. (SICKINGER et al., 2008).
Em 2003, o Ministério da Saúde criou a campanha Fique Sabendo como estratégia de
divulgação e busca para acesso ao teste de HIV, que tem como objetivo principal conscientizar a população para importância do diagnóstico precoce e a disponibilização do teste rápido para populações de difícil acesso (BRASIL, 2003c)
A fragilidade e precariedade da infraestrutura e dos recursos humanos disponíveis em alguns locais do país levou o Programa Nacional de DST/aids a implantar os testes rápidos, em 2002, para melhorar e ampliar o acesso ao diagnóstico do HIV, além de ser um componente para conter o avanço da epidemia no País (BRASIL, 2013b)
No entanto, a política de HIV/aids no Brasil foi desenvolvida em serviços especializados para HIV/aids (Centros de Referência de DST/aids e o Centro de testagem e aconselhamento). Portanto a implantação de novas estratégias direcionadas ao HIV/aids na atenção básica de saúde vem ocorrendo de forma lenta e gradativamente. A testagem de HIV é tida pelos profissionais da atenção básica como um procedimento de difícil incorporação à rotina, em especial no que diz respeito ao aconselhamento pré e pós-teste, dificultando dessa forma sua ampliação (PAIVA;PUPO e BARBOZA, 2006; PINTO et al., 2007).
transmissão do HIV em usuários de drogas; 3) Garantir que nenhuma criança nasça com HIV; 4) Aumentar o acesso à terapia antirretroviral para alcançar 15 milhões de pessoas em tratamento; 5) Reduzir pela metade a mortalidade por tuberculose em pessoas vivendo com HIV.
Diante deste novo cenário mundial, no ano de 2012, foi instaurado no Brasil o projeto Rede Cegonha, que propõe um novo modelo de atenção ao parto, nascimento e à saúde da criança, organizando uma rede de atenção que garanta acesso com acolhimento e resolubilidade, com vistas à redução da mortalidade materna e neonatal (BRASIL, 2013a). Nesta ação, há a oferta de testes rápidos de HIV e Sífilis na atenção pré-natal, na primeira consulta, assim como dos parceiros sexuais, caso a gestante obtenha resultado reagente em algum dos testes rápidos ofertados. O avanço nesta etapa foi a ampliação da capacitação dos profissionais da Atenção Básica na execução dos testes, com aconselhamento, e os cuidados necessários após testagem. O Ceará aderiu a Rede Cegonha, tendo apoio técnico do Fundo das Nações Unidas para Infância (UNICEF), de modo que o Grupo de Gestão de Saúde do Ceará disponibilizou o teste para 90% das Maternidades de todo o estado (UNICEF, 2012).
Grangeiro (2010) analisa que o diagnóstico precoce é a estratégia de maior impacto para o controle da epidemia de aids. Entretanto, o número de pessoas que realizam o teste no Brasil ainda continua baixa. Apesar das diversas indicações internacionais e nacionais para testagem de HIV, os resultados revelam que o percentual de pessoas testadas no Brasil e no mundo ainda são consideradas insatisfatórias.
Portanto, ainda são observadas baixas taxas de adesão à testagem de HIV por via sanguínea (rápida ou convencional) (BRASIL, 2013b). Segundo o Ministério da Saúde, a cobertura do teste de HIV na população brasileira é considerada baixa, embora tenha passado de 28% em 2004 para 37% em 2008 (BRASIL, 2012).
Deste modo, se faz urgente o incremento de políticas públicas de incentivo a testagem, tendo como prioridade a definição de recomendações para testagem da população brasileira, além da mobilização para o teste de HIV de forma rotineira. A testagem oportuna promove o diagnóstico precoce, com um prognóstico favorável que leva a uma qualidade de vida e sobrevida maior, podendo reduzir o risco de morrer em até 53 vezes (LIMA et al., 2008;
GRANGEIRO et al., 2011). A pouca valorização do teste de HIV e a dificuldade de acesso
observada é que as pessoas só querem se submeter ao teste quando se sentem ameaçadas, por ter se exposto a situações tidas como de risco (CDC, 2008).
Atualmente, no Brasil, estimam-se que 630.000 pessoas na faixa etária de 15 a 49 anos vivam com HIV/aids e aproximadamente 255 mil desconhecem sua condição sorológica (BEYRER et al., 2012; BRASIL., 2012).
A testagem na população de adultos, de 15 a 64 anos, sexualmente ativos, que já fizeram o teste alguma vez na vida é de 36,5%; 43% deles apresentam necessidade imediata de tratamento, o que condiz com diagnóstico tardio, embora ainda permanecessem assintomáticos (GRANGEIRO et al., 2011).
Com relação ao gênero, as mulheres apresentam maior percentual de testagem em todas as faixas etárias, mas concentrado durante a idade gestacional, em especial, na gravidez. Enquanto 45,6% das mulheres já fizeram o teste de HIV no Brasil, apenas 27,2% dos homens o fizeram, com maior diferença entre a faixa etária de 15 e 24 anos (45,7% entre mulheres e 16,1% entre homens). Foi observado um maior percentual de teste em mulheres (65,1%) na faixa etária de 25 a 34 anos de idade, o que estaria representando as mulheres em idade fértil, e provavelmente o teste induzido pelo pré-natal (PASCOM e SZWARCWALD, 2011).
É preocupante a invisibilidade do risco de HIV na maioria da população, mesmo nas populações em contextos de vulnerabilidades, como é o caso dos HSH (LIMA et al., 2008;
GRANGEIRO et al., 2011). Essa situação também é vivenciada em outros países, inclusive
nos desenvolvidos, como mostrou o estudo realizado em seis cidades nos USA com HSH, idade entre 15 a 29 anos, que revelou que 77% dos portadores do HIV desconheciam seu status sorológico - entre os negros, este percentual subiu para 91% (MACKELLAR et al.,
2005). Estudo mais recente mostrou que mais da metade (55,0%) dos HSH de 28 cidades nos USA desconheciam seu status sorológico e não tinham se testado nos últimos doze meses (CDC, 2013).
O Ministério da Saúde estima que, embora esteja aumentando o número de brasileiros que se testam, 40% das pessoas que vivem com o vírus desconhecem que tem a infecção, pois nunca realizaram o exame. Granjeiro (2005) encontrou que, em 2005, 69,6% dos homens na faixa etária de 45 a 54 anos e 41,5% dos homo/bissexuais do país nunca tinham realizado o teste. O relatório do Brasil da Sessão Especial da Assembleia Geral das Nações Unidas (UNGASS) relata, em 2010, que somente 19,0% dos HSH, 17,5% das profissionais do sexo e 13,0% dos usuários de droga foram testados nos últimos 12 meses (UNGASS, 2010).
sexo (65,2%) e usuários de drogas (44,3%), essa cobertura ainda não alcança níveis satisfatório (DAMACENA;SZWARCWALD e SOUZA JÚNIOR, 2014).
Na tentativa de ampliar o progresso na resposta global à aids proposto na Sessão Especial da Assembleia Geral das Nações Unidas sobre HIV/aids (UNGASS), em julho de 2012, a Agência Americana Food and Drug Administration, aprovou o primeiro teste caseiro para detectar o vírus da aids pela saliva o Oral Quick, desenvolvido pela empresa Oral Sure, baseada no estado da Pensilvânia, e que fornece o resultado em 20 a 40 minutos. O produto indica a presença do HIV ao recolher a saliva com uma haste bucal e tem uma sensibilidade de 99,8%, enquanto o teste rápido a sensibilidade é de 99,9% (CDC, 2013).
Apesar das inúmeras vantagens conhecidas para realização do teste de HIV e das iniciativas governamentais no Brasil, a adesão ao teste na população em geral e entre os grupos em contextos de vulnerabilidade, em especial, é considerada baixa (BRASIL., 2012). Para ampliar a testagem, o Brasil adotou as seguintes ações: 1) Descentralização das ações de testagem; 2) Estruturação das redes laboratoriais de testagem e acompanhamento; 3) Incentivo político à testagem; 4) Mobilização social de incentivo à procura do diagnóstico precoce pela população; 5) Elaboração de normas e protocolos nacionais; 6) Articulação com a sociedade civil organizada; 7) Garantia dos recursos financeiros com a pactuação entre as esferas de gestão aquisição dos testes diagnósticos; 8) Incremento financeiro para compromissos específicos, como a redução da transmissão vertical (UNGASS, 2010).
1.1.1 Recomendações para testagem de HIV
As recomendações de testagem para o HIV devem ser adequadas para acompanhar a evolução da epidemia e são distintas dependendo dos continentes (VIALL et al., 2011). Em
2006, a realização do teste usando o fator de risco como motivo para se submeter ao teste, fez com que o Centers for Disease Controls and Prevention (CDC) recomendasse o teste de
rotina para pessoas com idade de 13 a 64 anos. Esta atividade identificou um número expressivo de indivíduos infectados pelo HIV que foram encaminhados de forma rápida para tratamento e cuidados de saúde (BRANSON et al., 2006).
evidência, e ao acesso ao tratamento, cuidado e apoio às pessoas que vivem com HIV; 2. Aumento da cobertura dos testes e acompanhamento deve ser adaptado a diferentes contextos, populações e necessidades; 3. Esforços para aumentar o acesso e a abrangência dos testes e acompanhamento das pessoas que vivem com HIV devem incluir a implementação de testes propostos pelos cuidados de saúde e acompanhamento em centros de saúde sempre que possível; 4. Esforços para aumentar o acesso e o número de testes e acompanhamento devem levar em conta as necessidades das populações mais vulneráveis ao HIV, ser disponibilizados em outros locais, além dos centros clínicos, e envolver a sociedade civil e as organizações comunitárias na disponibilização do teste e serviços de aconselhamento; 5. Deve-se recorrer ao teste rápido sempre que adequado; 6. Independentemente do local e do contexto em que se realiza o teste, este deve ser sempre voluntário e com consentimento informado, com informação e aconselhamento prévios, aconselhamento após os resultados, garantia de confidencialidade e encaminhamento para serviços adequados; 7. Práticas e políticas de teste de HIV devem ser revistas de forma a eliminar quaisquer formas de teste não-voluntário; 8. Esforços no sentido de aumentar o acesso e o número de testes devem ser acompanhados por iguais esforços de garantia de ambientes de apoio a nível social, político e legal; 9. Em cada país devem ser feitas consultas para formular estratégias de cobertura do teste de HIV com base neste quadro; 10. Tais esforços devem ser monitorizados e avaliados cuidadosamente.
Neste mesmo ano, o CDC recomendou que os HSH fossem testados uma vez por ano, podendo ser retestados em um período mais curto, dependendo do envolvimento em pelo menos uma das seguintes práticas sexuais: uso de drogas durante o sexo e ter parceiros anônimos ou múltiplos (CDC, 2013). Para os HSH sem relação monogâmica, o teste HIV é recomendado no mínimo uma vez ao ano, de preferência que seja realizado com uma maior frequência, a cada 3 a 6 meses (JOHNSON et al.; BAYER e FAIRCHILD, 2006; WOOD
H;COLVER H e E., 2011).
A União Europeia orienta que o teste de HIV deve estar disponível na rotina do serviço de saúde como outros exames e de forma gratuita. É recomendado para todas as pessoas, e que seja realizado pelo menos uma vez por ano e, com maior frequência, na presença de comportamentos de risco e aos indivíduos com sinais ou sintomas associados à infecção pelo HIV/aids. Os resultados de estudo indicam que a maioria das pessoas está disposta a realizar o teste (EUROPE, 2013).
pelo menos dentro de um mês após o envolvimento em situações de risco como: relações sexuais desprotegidas (anais, vaginais e orais); compartilhamento de agulhas e seringas contaminadas; realização de transfusão de sangue; estando grávida, ou amamentando (BRASIL, 2003b).
1.1.2 Vantagens e desvantagens da testagem de HIV
O teste de HIV possibilita o conhecimento da infecção pelo HIV, sensibiliza as pessoas no combate ao estigma, favorece os direitos humanos e tem como objetivos a prevenção da transmissão do HIV dos indivíduos soropositivos para seus parceiros ainda não testados ou soronegativos e das mães soropositivas para seus recém-nascidos, acesso imediato à terapia antirretroviral e adesão ao tratamento de infecções relacionadas ao HIV e outras DST (ONUSIDA, 2002).
No entanto, os comportamentos de saúde são influenciados por atitudes, hábitos, valores, sentimentos, crenças que caracterizam e definem o estilo de vida de cada pessoa, o qual é, em grande parte, responsável pelo sentimento de bem-estar biopsicossocial do indivíduo. As pessoas receiam a aids e por isto suas ações de prevenção e busca de diagnóstico são motivadas pelo grau de medo (ameaça percebida), pela redução do medo esperado, tanto mais quanto essa redução seja mais forte que as barreiras práticas e psicológicas encontradas (TODOROV e MOREIRA, 2005).
Dentre os fatores referidos como motivadores para realização do teste de HIV, os estudos revelam (DOWSON L, 2012) que a percepção de não estar infectado e as campanhas da mídia são incentivos para realização do teste de HIV. Estes achados reforçam o papel dos meios de comunicação no processo de ampliação da necessidade de testagem rotineira, em especial entre as populações em contextos de vulnerabilidades.
Em contraponto, a percepção que o indivíduo tem da probabilidade de contrair uma doença, bem como da gravidade e das consequências de adoecer, geram comportamentos de saúde associados a um determinado estilo de vida (DO ROSÁRIO DIAS et al., 2012). Este
O estigma à infecção pelo HIV é uma importante barreira na realização do teste de HIV e pode levar ao diagnóstico tardio e, consequentemente, ao aumento da morbidade e mortalidade pela doença (FRANÇA JUNIOR;CALAZANS e ZUCCHI, 2008; DE OLALLA
et al., 2011; MACKELLAR et al., 2011; DOWSON L, 2012; DESAI et al., 2013; KERR, L.
R. et al., 2013). O preconceito e a discriminação em relação aos portadores do HIV afastam
muitas pessoas dos benefícios de um diagnóstico precoce da infecção, além de contribuir para a permanência da transmissão do vírus (BRASIL, 2013b).
Assim sendo, estudos que abordem a testagem de HIV, fatores motivadores e as barreiras para realização do teste entre os homens que fazem sexo com homens (HSH) são de grande relevância para direcionar de forma mais adequada a resposta governamental à epidemia nesta população específica.
2 OBJETIVOS
2.1 Geral
Identificar os fatores determinantes à realização do teste de HIV entre os homens que fazem sexo com homens (HSH) no município de Fortaleza.
2.2 Específicos
1. Descrever as características da realização da testagem de HIV entre os HSH;
2. Identificar os incentivos e barreiras para adesão ao teste de HIV na população de HSH;
3 MATERIAL E MÉTODOS
3.1 Desenho do estudo
Trata-se de um estudo seccional que faz parte de um projeto intitulado: ―Incentivos e barreiras para a realização do teste de HIV entre profissionais de saúde, organizações não governamentais, populações vulneráveis ao HIV e população geral‖: uma abordagem quali-quantitativa. Este estudo foi financiado pelo Conselho Nacional de Desenvolvimento
Científico e Tecnológico (CNPQ), Departamento Nacional de DST/Aids e Hepatites virais do Ministério da Saúde e Agence Nationale de la recherche Scientifique (ANRS – França).
Optou-se por se empregar o método Respondent Driven Sampling (RDS) para esta
população por tratar-se de uma população altamente vulnerável ao HIV, que, principalmente pelo estigma a que ainda estão sujeitos na população brasileira, são considerados de difícil acesso. Esta metodologia tem sido adotada pelo Ministério da Saúde e mostrou-se, até o momento, ser a mais adequada ao contexto da região Nordeste do país (KENDALL et al.,
2008).
O RDS é um método de amostragem por cadeia ou bola de neve e parte da premissa de que os próprios participantes são mais eficientes para recrutar indivíduos para a pesquisa do que os pesquisadores (HECKATHORN, 2002; JOHNSTON, L. e SABIN, K., 2010). Para formar uma amostra, o RDS inicia com um número de indivíduos elegíveis (―sementes‖), que apresentam diferentes características sócio-econômico-demográficas, selecionados de maneira não aleatória pelos pesquisadores, que se estende em ondas por meio de recrutamentos realizados pelos próprios entrevistados. Com o objetivo de monitorar a cadeia de recrutamento, são entregues cupons com um número de série único, que deverá ser entregue aos recrutados de forma aleatória na rede social, para pessoas elegíveis e que possuem um forte vínculo de amizade (HECKATHORN, 1997; HECKATHORN, 2002; SALGANIK e HECKATHORN, 2004; HECKATHORN, 2007; JOHNSTON, L. G. e SABIN, K., 2010; JOHNSTON et al., 2010). Para incentivar a participação na pesquisa, recrutadores e
recrutados recebem um incentivo financeiro.
1997; HECKATHORN, 2002; VOLZ e HECKATHORN, 2008; JOHNSTON, L. G. e SABIN, K., 2010). Existe a obrigação que os entrevistados forneçam uma estimativa o mais precisa possível do tamanho da sua rede social, isto é, do número de pessoas da mesma população, as quais conhecem e com os quais mantém contatos, pois as estimativas calculadas dependem desta informação.
3.2 Local do Estudo
O estudo foi realizado entre os meses de outubro e novembro de 2010, no município de Fortaleza, Ceará. Baseado em estudos anteriores em que se observou uma baixa participação da população de mais alto nível socioeconômico (KERR, L.R.F.S. et al., 2011) e
tentando evitar estes vieses na seleção da amostra, foram selecionadas duas unidades de saúde distintas da rede pública. A primeira foi o Centro de Aconselhamento e Testagem (CTA), localizado na periferia da cidade, e a segunda foi uma Unidade de Atenção Secundária de Saúde, referência para atendimento às DST/aids, localizada em um bairro nobre de Fortaleza, próximo a orla marítima.
Em 2010, a cidade de Fortaleza foi considerada a quinta cidade mais desigual do mundo (HABITAT, 2010). Possui uma população de 2.452.185 habitantes, sendo 46,8% de homens. No período de 2000 a 2010, houve taxa média de crescimento anual na população menor (1,4%) comparado à década anterior (2,1%) (IBGE, 2010). No ano de 2010, em torno de 2/3 (65,8%) da população com 18 anos ou mais de idade tinha o ensino fundamental completo e menos da metade (47,4%) o ensino médio. Nas duas últimas décadas, mesmo com estes indicadores, a taxa de analfabetismo da população de 18 anos ou mais diminuiu 9,2% (IBGE, 2010; ADHB, 2013) e houve um aumento da esperança de vida ao nascer de 8,5 anos, passando de 66,0 anos em 1991 para 69,6 anos em 2000, e para 74,4 anos em 2010. O crescimento na renda per capita média neste município foi de 85,2% no mesmo período, passando de R$457,04 em 1991 para R$610,48 em 2000 e R$846,36 em 2010. A grande pobreza (medida pela proporção de pessoas com renda domiciliar per capita inferior a R$ 70,00 (~US$41.00), em reais de agosto de 2010) passou de 15,3%, em 1991, para 9,0%, em 2000, e para 3,4%, em 2010. A desigualdade social também diminuiu: o Índice de Gini passou de 0,64 em 2000 e para 0,61 em 2010 (IBGE, 2010; ADHB, 2013).
coleta de dados e tipo de incentivo aos participantes para o recrutamento e a capacitação dos participantes, a fim de facilitar a participação dos voluntários e evitar problemas não previstos por desconhecimento das diferentes realidades locais. Além disso, a pesquisa formativa fortalece o vínculo entre os pesquisadores e a população do estudo, contribuindo para um melhor acesso às informações e à rede social. (GITTELSOHN et al., 1999; MACKELLAR et al., 2007; JOHNSTON et al., 2010).
3.3 Participantes
3.3.1 Critérios de elegibilidade e seleção dos participantes
A amostra foi composta de homens que fazem sexo com homens, independentemente da sua orientação sexual, com 18 anos completos ou mais, que residiam há pelo menos três meses no município de Fortaleza. Foram elegíveis para participarem do estudo aqueles que cumpriram os seguintes critérios de inclusão: 1) Não ter participado anteriormente da pesquisa; 2) Relatar pelo menos uma relação sexual com um homem nos últimos 6 meses; 3) Apresentar um cupom válido para participar do estudo; 4) Aceitar as condições para participar do estudo, que incluíam responder um questionário estruturado e estar disposto a convidar seus pares a participarem do estudo; 5) Aceitar assinar o termo de consentimento livre e esclarecido (TCLE); 6) Não estar sob a influência de drogas, incluindo álcool, no momento da visita.
A amostra foi calculada para uma prevalência estimada de 14,2%, nível de significância 95%, poder igual a 80% e um erro amostral igual a 6,5%, o tamanho mínimo da amostra para a amostragem casual simples é igual a 183 que, para um efeito de desenho igual a 2, no RDS, estimou-se que o tamanho mínimo necessário para a amostra seria de 366 HSH (SALGANIK, 2006). A amostra do estudo foi composta por 411 HSH dos quais 391 foram considerados elegíveis. Os participantes foram, então, recrutados pela técnica Respondent Driven Sampling (RDS) afim de permitir o cálculo de estimativas não enviesadas nos estudos
com amostra para população de difícil acesso, como é o caso dos HSH.
Os locais e horários da coleta de dados foram escolhidos de acordo com os resultados da pesquisa formativa e aconteciam nos dias úteis, nos turnos manhã, tarde e noite. Para o agendamento das entrevistas foram disponibilizados dois números de celular, bem como os telefones fixos das Unidades de Saúde participantes. Entretanto, o modo mais frequente dos participantes serem captados para o estudo foi à apresentação espontânea em uma das unidades de saúde.
3.3.2 Seleção das sementes
Os primeiros recrutadores, denominados sementes, foram selecionados por conveniência, levando em consideração as diversas classes sociais a que estes indivíduos pertencem, de acordo com Critério de Classificação Econômica Brasil (CCEB). (BRASIL, 2008) e a idade dos participantes.
A seleção das sementes contou com a participação do Grupo de Apoio à Prevenção à Aids – (GAPA - CE) e Grupo de Resistência Asa Branca (GRAB), ambas são organizações não governamentais com experiência de trabalho junto a esta população, a primeira no trabalho de prevenção ao HIV/aids e a segunda na defesa de direitos, e têm um histórico de colaboração com os pesquisadores responsáveis em diversos estudos nesta população específica. O estudo iniciou com 6 sementes e não houve acréscimo de novas sementes.
Cada semente recebeu três cupons únicos e não falsificáveis para convidar seus conhecidos para participarem da pesquisa. Os participantes que chegaram ao local do estudo, oriundos das sementes com um cupom válido, e os que cumpriram com os demais critérios de inclusão, constituíram a primeira onda do estudo. É importante que haja pelo menos cinco ondas no estudo, uma vez que a partir daí se espera que as características sociodemográficas dos participantes tenham atingido equilíbrio e se tornem independentes das características das sementes. O estudo finalizou com 13 ondas. Não houve mudança no número de cupons distribuídos aos participantes durante o campo, nem necessidade de parar as cadeias de recrutamento. Participantes da última onda não receberam cupons.
3.3.3 Incentivos à participação e ao recrutamento
entregarem a outros HSH de suas redes sociais para participarem da pesquisa. Este procedimento foi repetido até se alcançar à amostra estimada.
Todos os participantes que receberam cupom válido foram orientados por seus recrutadores a procurar as unidades de saúde selecionadas para entrevista ou telefonar e agendar horário. Os considerados elegíveis eram cadastrados no software gerenciador de cupons e quando aceitavam participar da pesquisa foram convidados a assinar o termo de consentimento livre e esclarecido e responder a entrevista. Nenhum dos cupons distribuídos e que retornaram às unidades de saúde foi recolocado na rede. Todos os cupons eram arquivados junto ao TCLE.
3.4 Coleta de dados
A coleta de dados foi executada por uma equipe de trabalho composta por um supervisor e gerenciador de cupom, seis entrevistadores, dois aconselhadores e um enfermeiro, responsável para realizar o teste rápido. O supervisor, após receber os participantes, verificava sua elegibilidade, conferia o cupom e, em seguida, encaminhava para os entrevistadores que informavam os detalhes do projeto, os aspectos éticos da pesquisa e iniciava uma entrevista estruturada contendo varáveis representando diferentes contextos, e que foi realizada em um Pocket PC.
3.4.1 Variáveis estudadas
As variáveis foram coletadas através de um questionário estruturado em blocos específicos e independentes, embora interligados, a saber:
1) Tamanho da rede social: para acessar o tamanho da rede social do participante foram realizadas uma cadeia de perguntas, a saber: 1. ―Quantos HSH você conhece e que também conhecem você, que você acha que fazem sexo com outros homens e que moram em Fortaleza?‖; 2. ―Destes HSH que você mencionou, quantos tem 18 anos ou mais?‖; 3. ―Quantos destes HSH com 18 anos ou mais você encontrou ou falou com eles pessoalmente, por telefone ou internet nos últimos dois meses?‖; 4. ―Destes HSH, que têm 18 anos ou mais e que você encontrou ou falou nos últimos dois meses, quantos você convidaria para participar deste estudo?‖;
3) Teste de HIV: se já ouviu falar no teste de HIV; o que sabe sobre o teste de HIV; se sabe de algum serviço público de saúde onde o teste de aids é feito gratuitamente; quais os locais que conhece onde é possível fazer o teste de HIV em Fortaleza; se já realizou o teste de HIV alguma vez na vida; a última vez que fez o teste de HIV; o que levou a fazer o teste de HIV; quais as vantagens de uma pessoa fazer o teste de HIV;
4) Comportamento sexual: se sente atração sexual somente por homem; idade da primeira relação sexual; quem foi o parceiro (a) na primeira relação sexual; uso da camisinha na primeira relação sexual; tipo de parceria sexual; tipo de parceria nos últimos seis meses e se teve sexo seguro com estas parcerias, entende-se como sexo seguro, um conjunto de práticas que têm como função reduzir o risco de infecção durante a relação sexual, de modo que impede o desenvolvimento de doenças sexualmente transmissíveis (DSTs); conhece a sorologia de HIV do (a) último (a) parceiro (a); locais onde busca parceiros sexuais;
5) Uso de álcool: frequência que consome bebidas alcoólicas; frequência que consome acima de cinco doses diárias; doses diárias de álcool consumidas; quantidade de vezes nos últimos 12 meses que: apresentou dificuldade para parar de beber, sentiu culpa após ter bebido, a bebida interferiu nas atividades, precisou beber pela manhã para se satisfazer após ter bebido no dia anterior, teve esquecimento após a bebida; prejuízo ou ferimento a você ou a outra pessoa ocasionada pela bebida; preocupação e sugestão de alguma pessoa (parente, amigo, médico) para parar de beber; nos últimos seis meses: uso de maconha, merla, crack ou outras drogas; frequência das relações sexuais usando bebida alcoólica, ou maconha, ou merla, ou crack durante as duas horas que precede;
6) Discriminação e violência: nos últimos 12 meses: discriminação por pessoas ou instituições relacionado a cor, raça, condição social e idade; preconceito em relação a orientação sexual no trabalho, escola ou faculdade, ambiente religioso, comércio, locais de lazer, serviços de saúde e outros
7) Integração e participação social: ser membro ou frequentar grupo de cidadania ou defesa dos direitos Lésbicas, Gays, Bissexuais, Travestis, Transexuais e Transgêneros (LGBTTT); recebeu material educativo sobre DST nos últimos 12 meses; recebeu preservativos gratuitos nos últimos 12 meses;
perguntas: I) Pode o risco de transmissão do HIV ser reduzida por ter relações sexuais com apenas um parceiro não infectado que não tem outros parceiros?; II) Uma pessoa pode reduzir o risco de contrair o HIV, usando um preservativo cada vez que faz sexo?; III) Pode uma pessoa com aparência saudável ter HIV?; IV) Uma pessoa pode contrair o HIV a partir de picadas de mosquito?; V) Uma pessoa pode contrair o HIV através da partilha de alimentos com alguém que é infectado? Através das respostas corretas dos entrevistados a cerca dessas perguntas, classificamos se eles conheciam ou não conheciam sobre DST/Aids. Outras perguntas sobre conhecimento sobre assistência também foram acessadas: conhece em Fortaleza algum lugar que atenda pessoas com aids; conhece os procedimentos para realizar o teste para HIV em serviços públicos; conhece algum grupo organizado que trabalha com HIV/aids; acesso a serviços de saúde para diagnóstico e tratamento das DST/aids;
7) Uso de drogas ilícitas (excluindo a maconha): nos últimos 6 meses a pessoa fez uso de algum tipo de droga ilícita, como o crack, merla, anfetaminas, lança-perfume, loló, cola, éter, esmalte, tinta, clorofórmio, solventes, ecstasy e cocaína.
Após a entrevista, foi oferecido aos participantes o teste rápido de HIV, com aconselhamento pré e pós-teste. O teste rápido seguiu o algoritmo nacional vigente no período do estudo: primeiro, o Rapid Check HIV-1 & 2 e Bio-Manguinhos HIV-1 & 2 foram administrados ao mesmo tempo, seguido por um terceiro teste, no caso dos dois testes anteriores apresentarem resultados diferentes. Os que tiveram resultado reagente para HIV foram encaminhados para os ambulatórios de referência, especializados em HIV/aids, e receberam uma guia especial para atendimento prioritário.
3.5. Análise dos dados
O gráfico das redes de recrutamento foi construído pelo software NetDraw 2.3.1. Foram estimadas as prevalências das variáveis de maior interesse para o estudo, assim como o intervalo de confiança de 95% de forma bruta e ajustada pelo software Respondent Driven Sampling Analysis Tool (RDSat®), versão 6.0, utilizando-se os parâmetros de 15.000 re-amostragens e intervalo de confianças com um coeficiente de confiança igual a 95% (alfa = 0,025) e as demais opções iguais ao padrão do software.
teste foi classificada em três níveis: Nível 1: fez o teste há 12 meses ou menos; Nível 2: fez o teste na vida, mas há mais de 1 ano; Nível 3: nunca fez teste na vida.
Após a ponderação dos indivíduos através do RDSat, o banco foi transferido para o software STATA® versão 11.0, onde foram realizadas análises bivariadas entre os 3 níveis da variável ter feito teste: há 12 meses ou menos, com mais de 12 meses e nunca ter feito o teste
na vida e as demais variáveis independentes do estudo.
3.6 Considerações Éticas
Após a cuidadosa explicação sobre a pesquisa e checagem dos critérios de inclusão, as equipes do estudo entregaram aos participantes o termo de consentimento para lê-lo e, se necessário, os pesquisadores leram o formulário de consentimento para os participantes.
Todos os participantes foram entrevistados em locais privativos, nenhuma informação das identidades dos participantes foi coletada, a fim de manter o sigilo e proteger todos os participantes do estudo. Toda a participação foi confidencial e anônima com referências aos recursos locais oferecidos a todos participantes do estudo que desejaram receber serviços e apoio. Os participantes foram informados que o principal benefício para eles seria conhecer sua sorologia em relação ao HIV e ser encaminhado para os locais de cuidado e tratamento, quando necessário. Independentemente de seus status em relação ao HIV, os participantes receberam informações sobre prevenção e mudança de comportamento acerca dos riscos de se transmitir o HIV. O sigilo foi mantido e os orientadores asseguraram a privacidade durante a sessão de orientação. Os participantes em potencial foram informados que sua participação no estudo é estritamente voluntária e que eles são livres e podem desistir de participar da pesquisa em qualquer momento.
4 RESULTADOS
4.1 Participantes
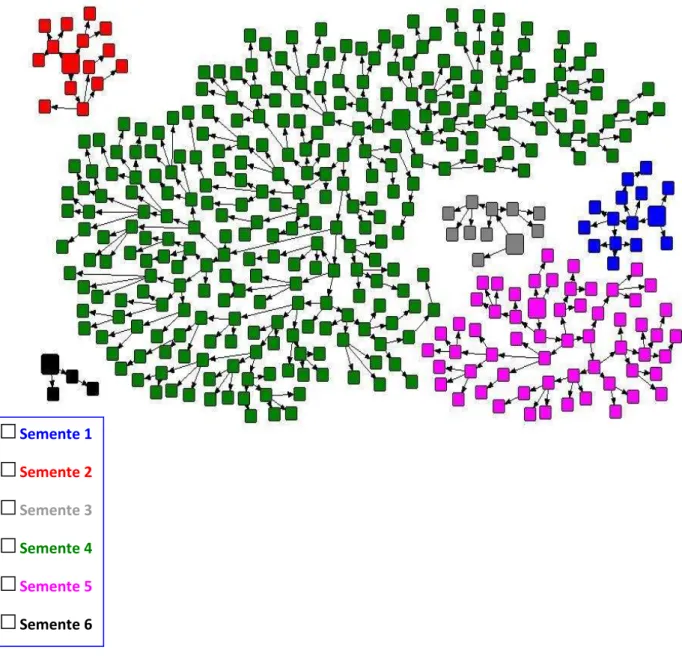
Foram recrutados para o estudo 411 homens que fazem sexo com homens (HSH), dos quais 391 (95,1%) foram considerados elegíveis. Foram selecionadas 6 sementes com alcance de 13 ondas. As sementes 4 e 5 recrutaram (89,3%) da amostra. O número médio de recrutados por onda foi de 29 pessoas (range: 8 – 43, dp = 11,6). (Tabela 1 e Figura 1).
Figura 1 - Rede de recrutamento dos homens que fazem sexo com homens no município de Fortaleza, Ceará, 2010.
Semente 1
Semente 2
Semente 3
Semente 4
Semente 5
Tabela 1 - Distribuição dos HSH recrutados por semente e onda no município de Fortaleza, Ceará, 2010
Semente N total % Onda No.
Por onda Médio de
recrutados Dp do nº de recrutados Mínimo de recrutados Máximo de recrutados
385 100.0 13 29.6 11.6 8 43
Semente 1 14 3.6 4 3.5 1.7 2 6
Semente 2 14 3.6 4 3.5 0.6 3 4
Semente 3 10 2.6 3 3.3 1.5 2 5
Semente 4 285 74.0 13 21.9 12.3 3 40
Semente 5 59 15.3 8 7.4 4.9 3 17
Semente 6 3 0.8 2 1.5 0.7 1 2
*Valores estimados pelo RDSAT 6.0
4.2 Dados descritivos das características sociodemográficas
Tabela 2 - Características sociodemográficas dos homens que fazem sexo com homens no município de Fortaleza, Ceará, 2010.
Variáveis sociodemográficas N observado Estimado %1 (95% IC) Faixa etária (anos)
18 |--| 20 21 |--| 25 26 |--| 30 31 |--| 40 41 |--| 59
Escolaridade (anos)
< 4 5 |--| 8 9 |--| 11 12 |--| 13 > 14
Não respondeu
Nível socioeconômico (Critério Brasil)
A/B C D/E
Sem informação
Raça e cor
Branco Preto Amarela/Indígena Moreno/mulato/pardo/marrom Não sabe Estado Civil Casado Solteiro
Vive com companheiro do mesmo sexo Vive com companheira
Separado/Divorciado Residência atual Mora sozinho Parceiro homem Parceira mulher Amigos (as) Mãe e/ou Pai
Parentes (sem pai ou mãe) Outros
Renda (salário mínimo) mensal
Sem renda
0 --| 1 salário mínimo 1 --| 2
2 --| 3 > 3
A renda (salário mínimo) familiar
< 1 salário mínimo 1 --| 2
2 --| 3 > 3 Não sabe 128 97 62 62 42 14 64 136 102 49 26 57 247 74 13 80 25 18 267 1 8 329 40 7 7 27 50 9 18 214 61 12 83 149 90 26 43 51 91 74 139 36 40.3 26.5 12.0 12.7 8.6 3.7 19.9 37.4 18.4 11.6 9.1 11.8 57.6 24.5 6.1 21.3 7.5 4.2 66.5 0.5 2.1 85.1 9.2 3.0 0.6 4.5 11.3 3.9 4.5 53.4 18.4 4.1 21.1 37.6 21.5 6.0 13.7 14.0 24.3 16.5 38.3 6.8
4.3 Comportamento e prática sexual
Tabela 3 - Comportamento e prática sexual dos Homens que fazem sexo com homens no município de Fortaleza, Ceará, 2010.
Variáveis comportamento e prática sexual observado N % estimado 95% I.C
391 100.0
Idade que teve a primeira relação sexual (em anos)
< 15 206 55.7 (48.7 - 62.7)
15 a 17 126 30.6 (24.4 - 37.1)
>= 18 52 12.4 (7.9 - 7.5)
Não respondeu 7 1.3,0 (0.3 - 2.5)
Com quem foi a primeira relação sexual
Homem 318 79.7 (74.2 - 85.9)
Mulher 71 18.5 (13.0 - 24.3)
Travesti 1 1.4 (0.0 - 3.4)
Não respondeu 1 0.3 (0.0 - 0.9)
Se usaram camisinha na primeira relação sexual
Sim 133 37.2 (30.6 - 44.1)
Tipo de Parceria Sexual nos últimos 6 meses
Somente Fixo 102 27.4 (21.0 - 34.2)
Somente Casual 102 27.8 (21.6 - 34.1)
Fixo e Casual 98 22.9 (17.6 - 28.8)
Casual e Comercial 89 21.8 (16.2 - 28.2)
Parceiro Sexual nos últimos 6 meses
Somente Homem 341 84.3 (78.8 - 89.5)
Homem e Mulher 36 10.1 (6.2 - 14.7)
Travesti e Homem 8 2.5 (0.6 - 5.3)
Travesti, Homem e Mulher 1 2.1 (0.0 - 3.4)
Somente Travesti 4 1.7 (0.1 - 4.3)
Prática de sexo seguro nos últimos 6 meses
Sim 172 45.6 (38.3 - 52.6)
Você sabia a sorologia do último parceiro fixo homem para o HIV
Sim, era positivo 11 3.3 (0.3 - 7.5)
Sim, era negativo 90 31.7 (20.2 - 42.8)
Não sabia 138 63.5 (52.3 - 74.9)
Foi a algum lugar ou utilizou serviço para encontrar parceiros sexuais
Sim 110 24.8 (19.4 - 31.0)
Onde foi para encontrar parceiros sexuais
Boates 52 34.7 (20.9 - 54.6)
Bares 21 26.2 (10.2 - 47.5)
Saunas 21 24.0 (0.0 - 57.8)
Baladas 3 12.3 (0.0 - 34.6)
Praia 11 10.5 (1.0 - 16.8)
Outros 7 6.6 (0.0 - 15.3)
Cinemas 15 6.1 (-- - --)
Rua/Praça 5 5.5 (0.0 - 17.1)
Internet 7 3.4 (0.0 - 6.5)
Motel 3 1.0 (-- - --)
4.4 Teste de HIV
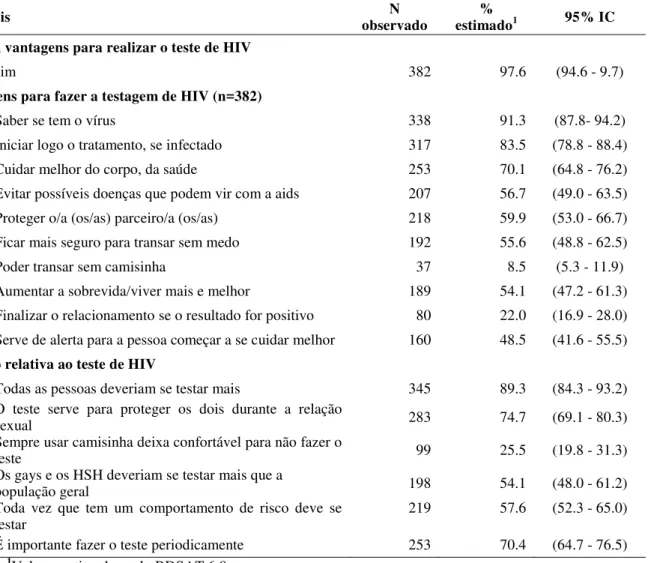
Quando indagados se existe alguma vantagem para uma pessoa realizar o teste de HIV, dos 382 que responderam, a maioria (97,6%) informou que sim. As vantagens mais citadas foram: saber se tem o vírus (91,3%), iniciar logo o tratamento se infectado (83,5%), cuidar melhor do corpo e da saúde (70,1%), proteger os parceiros ou parceiras (59,9%), evitar possíveis doenças que podem vir com a aids (56,7%), ficar mais seguro para transar sem medo (55,6%), aumentar a sobrevida com qualidade (54,1%), servir de alerta para as pessoas se cuidarem melhor (48,5%) (Tabela 4).
Em relação às perguntas: se todas as pessoas deveriam ser mais testadas, e se é importante a testagem periódica, a grande maioria respondeu que sim (89,3% e 70,4%, respectivamente). Quando perguntado se os gays e os HSH deveriam se testar mais que a população em geral, pouco mais da metade respondeu que sim (54,1%) (Tabela 4).
Tabela 4 - Principais vantagens referidas pelos homens que fazem sexo com homens para testagem de HIV no município de Fortaleza, Ceará, 2010.
Variáveis observado N estimado% 1 95% IC
Existem vantagens para realizar o teste de HIV
Sim 382 97.6 (94.6 - 9.7)
Vantagens para fazer a testagem de HIV (n=382)
Saber se tem o vírus 338 91.3 (87.8- 94.2)
Iniciar logo o tratamento, se infectado 317 83.5 (78.8 - 88.4)
Cuidar melhor do corpo, da saúde 253 70.1 (64.8 - 76.2)
Evitar possíveis doenças que podem vir com a aids 207 56.7 (49.0 - 63.5) Proteger o/a (os/as) parceiro/a (os/as) 218 59.9 (53.0 - 66.7) Ficar mais seguro para transar sem medo 192 55.6 (48.8 - 62.5)
Poder transar sem camisinha 37 8.5 (5.3 - 11.9)
Aumentar a sobrevida/viver mais e melhor 189 54.1 (47.2 - 61.3) Finalizar o relacionamento se o resultado for positivo 80 22.0 (16.9 - 28.0) Serve de alerta para a pessoa começar a se cuidar melhor 160 48.5 (41.6 - 55.5)
Opinião relativa ao teste de HIV
Todas as pessoas deveriam se testar mais 345 89.3 (84.3 - 93.2) O teste serve para proteger os dois durante a relação
sexual 283 74.7 (69.1 - 80.3)
Sempre usar camisinha deixa confortável para não fazer o
teste 99 25.5 (19.8 - 31.3)
Os gays e os HSH deveriam se testar mais que a
população geral 198 54.1 (48.0 - 61.2)
Toda vez que tem um comportamento de risco deve se
testar 219 57.6 (52.3 - 65.0)
Mais da metade da amostra (58,1%) declarou ter realizado o teste de HIV pelo menos uma vez na vida. Destes, 34,6% realizaram de forma oportuna, ou seja, com menos de 12 meses, e 23,6% com mais de 12 meses. Já os principais incentivos para realização do teste HIV anteriores à pesquisa, foi respondido apenas por (26,9%) dos entrevistados que realizaram o teste HIV rápido e receberam o resultado logo após o teste. O incentivo citado com maior frequência foi ter certeza de que não está infectado (34,1%), seguido da campanha
Fique Sabendo (34,0%), certeza de que o parceiro tem outros parceiros (28,9%) e facilidade
de acesso nas unidades de saúde (27,1%). Também foram citados como incentivos: estímulo dos profissionais da saúde, saber que aids tem tratamento, ter vários parceiros e ter se exposto à situação de risco, todas essas colocações foram respondidas por cerca de 23,0% dos entrevistados (Tabela 5).
Tabela 5 - Testagem HIV incentivos e barreiras para realização do teste de HIV entre homens que fazem sexo com homens no município de Fortaleza-Ceará, 2010.
Variáveis observado % estimado N 95% IC
Realização do teste HIV alguma vez na vida
Sim 254 58.1 (50.5 - 65.0)
Não 137 41.8 (36.1 – 48.4)
Quando foi a última vez que você fez o teste para HIV? (N=391)
0 a 12 meses 175 34.6 (28.9 - 40.4)
>12 meses1 79 23.6 (18.2 - 28.6)
Não testou 137 41.8 (36.1 - 48.4)
Incentivos
Principais Motivos para realização do teste para HIV (n=105)
A campanha Fique Sabendo 40 34.0 (10.7 - 39.1)
Acidente com materiais perfuro cortantes 3 7.2 (-- - --)
Certeza de que o parceiro tem muitos parceiros 21 28.9 (9.1 - 41.1)
Facilidade de acesso nas Unidades de Saúde 26 27.1 (8.3 - 34.4)
Não confio na fidelidade do parceiro 18 16.1 (3.6 - 22.8)
Profissional de saúde incentivou à realização 16 23.2 (8.9 - 37.2)
Saber que a aids tem tratamento 16 23.6 (6.4 - 35.3)
Tem muitos parceiros 10 23.4 (4.8 - 39.7)
Ter certeza de que não está infectado 12 34.1 (9.3 - 57.0)
Ter me exposto a situações de risco 18 23.3 (8.2 - 47.1)
Tive relações sexuais sem camisinha 10 11.5 (2.3 - 27.3)
Recusa responder 1 - -
Barreiras
Principal motivo para não realizar o teste de HIV (N=137)
Acredita na fidelidade do parceiro 24 21,0 (4.2 - 37.8)
Acredita que não corre risco de se infectar 24 18.5 (1.0 – 26.7)
Medo da quebra de sigilo pelos profissionais 17 7.0 (0.0 - 14.8)
Medo de sofrer discriminação se o resultado for positivo 40 20.3 (9.6 - 36.7)
Não sabe onde é realizado o teste 22 11.3 (2.8 - 19.9)
Não tem disponibilidade de horário para ir à unidade (acesso difícil) 11 7.2 (0.0 - 10.9)
Tem parceiro fixo 10 7.6 (0.0 – 14.9)
Teste rápido de HIV na pesquisa
Fez teste rápido
Sim 319 81.8 (76.4 - 87.1)
Não 72 18.2 (12.9 - 23.6)
Teste de HIV
Negativo 299 95.8 (91.2 - 98.3)
Positivo 20 4.2 (1.7 - 8.8)
4.5 Fatores associados a ter se testado para o HIV
A análise multinomial mostrou que os HSH mais jovens tiveram mais chance de ter feito o teste nos últimos doze meses em relação aos mais velhos. Aqueles que referiram sentir atração sexual somente por homem também tiveram mais chance de terem se testado no último ano em relação aos demais HSH. Aqueles com união estável, de classe econômica mais baixa, não conhecem locais de atendimento da aids e procedimentos para a testagem de HIV, que não conhecem algum grupo organizado que trabalha com HIV/aids ou não são membros ou não frequentam grupo de cidadania ou defesa dos direitos LGBTTT e que não receberam preservativo gratuitos nos últimos 12 meses e ter usado camisinha na primeira relação sexual também têm mais chance de não se testar na vida (Tabela 7).
Aqueles que não possuem renda mensal pessoal (OR=3,04; 95%IC= 1,18 - 7,84), que usam drogas ilícitas (exceto maconha), e que não receberam material educativo tendem a se testar há mais tempo (>12 meses).