FUNDAÇÃO GETÚLIO VARGAS
ESCOLA DE DIREITO DE SÃO PAULO
NATÁLIA FAZANO NOVAES
JUDICIALIZAÇÃO DA SAÚDE E ASSISTÊNCIA FARMACÊUTICA NO PÓS-88: EFEITOS NA ADMINISTRAÇÃO PÚBLICA MUNICIPAL DO ESTADO DE SÃO PAULO
MESTRADO DIREITO E DESENVOLVIMENTO – INSTITUIÇÕES DO ESTADO DEMOCRÁTICO DE
DIREITO E DESENVOLVIMENTO POLÍTICO E SOCIAL
SÃO PAULO
NATÁLIA FAZANO NOVAES
JUDICIALIZAÇÃO DA SAÚDE E ASSISTÊNCIA FARMACÊUTICA NO PÓS-88: EFEITOS NA ADMINISTRAÇÃO PÚBLICA MUNICIPAL DO ESTADO DE SÃO PAULO
Dissertação apresentada à Escola de Direito de São Paulo da Fundação Getúlio Vargas, como requisito para a obtenção do título de Mestre em Direito.
Área do conhecimento: Direito e Desenvolvimento – Instituições do Estado Democrático de Direito e Desenvolvimento Político e Social
Novaes, Natália Fazano.
Judicialização da Saúde e Assistência Farmacêutica no pós-88: Efeitos na Administração Pública Municipal do Estado de São Paulo / Natália Fazano Novaes. - 2012.
190f.
Orientador: Luciana Gross Cunha.
Dissertação (mestrado) - Escola de Direito de São Paulo da Fundação Getulio Vargas.
1. Poder judiciário e questões políticas. 2. Política de saúde - Brasil. 3. Sistema Único de Saúde (Brasil). 4. Administração municipal - São Paulo (Estado). I. Cunha, Luciana Gross. II. Dissertação (mestrado) - Escola de Direito de São Paulo da Fundação Getulio Vargas. III. Título.
NATÁLIA FAZANO NOVAES
JUDICIALIZAÇÃO DA SAÚDE E ASSISTÊNCIA FARMACÊUTICA NO PÓS-88: EFEITOS NA ADMINISTRAÇÃO PÚBLICA MUNICIPAL DO ESTADO DE SÃO PAULO
Dissertação apresentada à Escola de Direito de São Paulo da Fundação Getúlio Vargas, como requisito para a obtenção do título de Mestre em Direito.
Área do conhecimento: Direito e Desenvolvimento – Instituições do Estado Democrático de Direito e Desenvolvimento Político e Social
Orientadora: Prof. Dra. Luciana Gross Cunha
Data de aprovação
29.10.2012
Banca examinadora:
Prof. Dra. Luciana Gross Cunha (orientadora)
Direito GV-SP
Prof. Dr. José Reinaldo de Lima Lopes Direito GV-SP
AGRADECIMENTOS
Gostaria de agradecer a todos aqueles que contribuíram para que esta obra coletiva se tornasse uma conquista acadêmica individual. Por essa razão, desejo expressar os meus sinceros agradecimentos:
À Professora Luciana Gross Cunha, minha orientadora, pela competência científica e acompanhamento do trabalho, pela disponibilidade e paciência em todas as etapas do trabalho, assim como pelas críticas, correções e sugestões.
A todos os professores da Direito GV e da Tilburg University, por sua importante contribuição na minha formação e no desenvolvimento do trabalho.
A todos os Secretários de Saúde e funcionários dos municípios de Assis, Barretos, Bauru, Birigui, Franca, Franco da Rocha, Ilhabela, Itanhaém, Itapetininga, Itapira, Jaboticabal, Mirassol, Mogi das Cruzes, Ourinhos, Presidente Prudente, Registro e São Carlos, pela tempo e atenção disponibilizado para a realização deste trabalho. A todos os meus amigos e familiares, pelo apoio e suporte durante o difícil período do mestrado. Em especial à minha mãe, com sua paciência para discutir todas as questões médicas e acadêmicas e à minha sempre professora e amiga Claudia Costa, que me apoiou e auxiliou durante toda a faculdade e mestrado.
RESUMO
Com a crescente judicialização dos conflitos políticos no Judiciário brasileiro, questões como o direito à saúde e acesso a ações de saúde passam a ser decididas junto aos tribunais, produzindo diversos efeitos na Administração e políticas públicas já em andamento.
A partir da Constituição Federal de 1988, o direito à saúde passou a ter, além de sua abordagem política e técnica, uma abordagem jurídica. Essa duplicidade faz com que sua interpretação, aplicação e efetividade encontrem soluções muito distintas nos poderes públicos.
Tendo em vista a necessidade da criação de políticas públicas para a efetivação do direito à saúde de modo universal e igualitário, assim como a atuação do Judiciário na justiça distributiva, uma série de consequências e dificuldades é apontada pela doutrina jurídica para a Administração Pública.
O trabalho objetiva verificar os efeitos específicos da interpretação e participação do Judiciário nas políticas públicas municipais de Assistência Farmacêutica do SUS, pois as ações e decisões judiciais, neste contexto, produzem diferentes efeitos na Administração Pública (responsável pelas políticas públicas de assistência farmacêutica). Essa participação judicial e seus efeitos podem, por um lado, ser proveitosas e auxiliar na proteção do direito à saúde, promovendo e estruturando políticas públicas; contudo, podem, também, proporcionar consequências desastrosas para a performance da Administração.
A hipótese do trabalho é de que a atuação do Judiciário, ao condenar a Administração Pública Municipal na Assistência Farmacêutica, não gera consequências positivas, e sim negativas, dificultando a gestão política do SUS. Portanto, o trabalho discute essa participação do Judiciário na saúde e os efeitos no Sistema Único de Saúde, no âmbito municipal no Estado de São Paulo.
ABSTRACT
The growth of political conflicts taken to the Brazilian Judiciary power, has caused issues such as health rights and drug distribution policies to be now decided in the Brazilian courts; such decisions produce a variety of effects to the ongoing public policies.
According to the Federal Constitution of 1988, the right to health was added a legal approach apart from the political and technical ones. This duplicity generates different interpretations, execution and effectiveness for the health rights in the public powers.
Given the need to develop public policies for the effectiveness of health rights, in a universal and egalitarian way, as well as the role played by the Judiciary in distributive justice, many consequences and difficulties are created for the public administration and pointed out by the legal doctrine.
This work proposes to verify the specific effects generated by the interpretation and participation of the judicial power into the Pharmaceutical public policies of SUS (Sistema Único de Saúde/Unify Heath System) in the municipalities of São Paulo. In this context, the lawsuits and court decisions produce different effects in the Public Administration (responsible for public policies of pharmaceutical assistance). This participation and its effects may be useful and positive, because it assists in the protection of social rights by promoting and structuring public polices; although it may also provide disastrous consequences in the Public Administration performance. The hypothesis proposed in this work intends to demonstrate that when the judicial power condemns the municipal Public Administration on the Pharmaceutical Assistance policies it does not generates positive accomplishes, but negative consequences and difficulties for the public health management of SUS. In that way, the present research seeks to identify some of the possible effects of judicialization process in health rights and drug distribution policies in the municipalities in the State of São Paulo.
SUMÁRIO
1 INTRODUÇÃO...7
2 PANORAMA DO DEBATE...11
2.1 Saúde e Justiciabilidade...11
2.1.1 Constitucionalização do direito à saúde...11
2.1.1.1 Contextualizando o direito à saúde no Brasil: pré-constituinte e a Reforma Sanitária...14
2.1.1.2 Conceito de saúde com base na Reforma Sanitária...19
2.1.2 Contexto da saúde no Brasil: constitucionalização do direito à saúde e a criação do Sistema Único de Saúde (SUS)...25
2.1.2.1 Assistência Farmacêutica no Estado de São Paulo...38
2.2 Judicialização dos direitos sociais...44
2.2.1 A intervenção do Judiciário nas políticas de saúde: considerações ao processo de judicialização da saúde e acesso a medicamentos...44
2.2.1.1 A crescente intervenção judicial na saúde e o posicionamento dos tribunais...51
2.2.1.2 A intervenção do Judiciário nas políticas de saúde: considerações ao processo de judicialização da saúde e acesso a medicamentos...56
3 ESTUDO DE CASO: As Prefeituras do Estado de São Paulo e a judicialização da saúde no âmbito da assistência farmacêutica...69
3.1 Metodologia...69
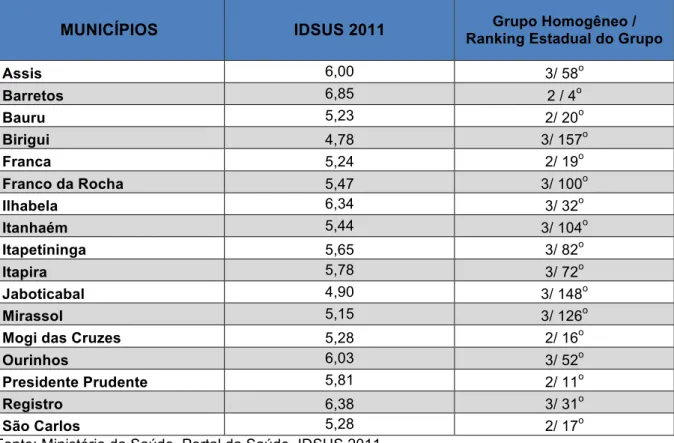
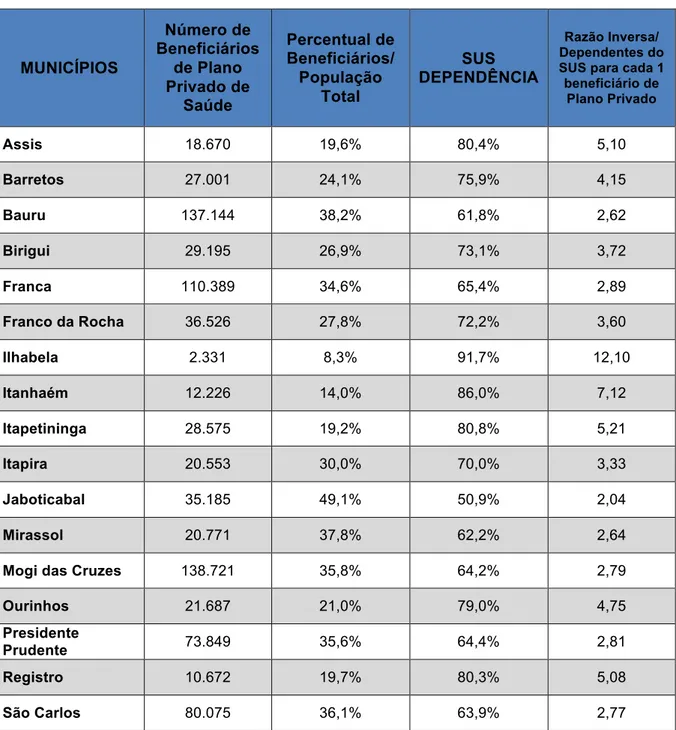
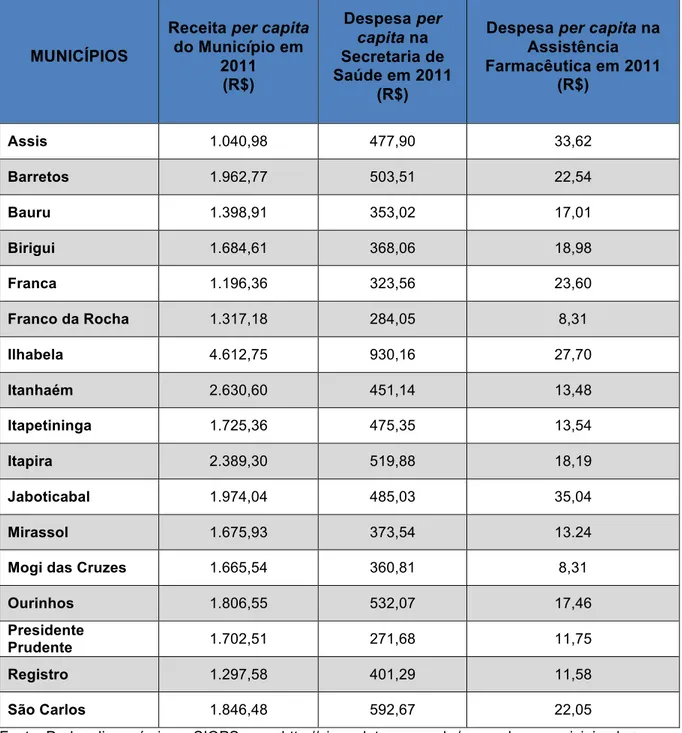
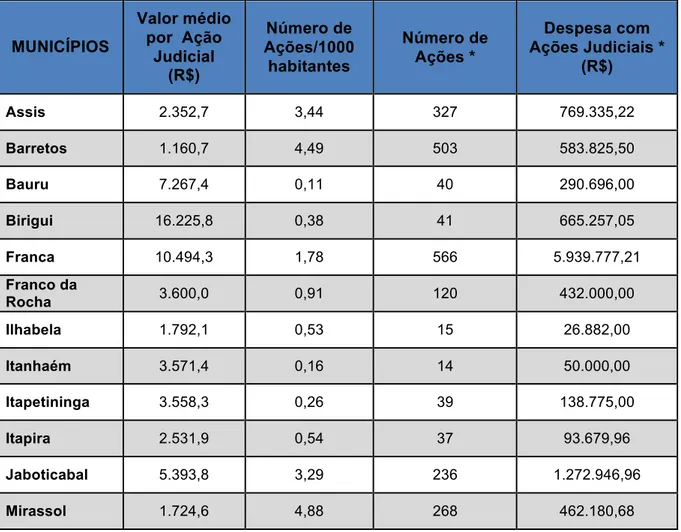
3.2 Apresentação dos Municípios estudados: Assis, Barretos, Bauru, Birigui, Franca, Franco da Rocha, Ilhabela, Itanhaém, Itapetininga, Itapira, Jaboticabal, Mirassol, Mogi das Cruzes, Ourinhos, Presidente Prudente, Registro e São Carlos...77
3.3 Resultados das entrevistas com os Secretários de Saúde Municipais...98
3.4 Interpretação dos dados coletados nas entrevistas nas Secretarias de Saúde Municipais...119
4 CONSIDERAÇÕES FINAIS...163
5 REFERÊNCIAS BIBLIOGRÁFICAS...173
ANEXO I – Tabelas...186
1
INTRODUÇÃO
Apresentação do tema
O presente trabalho tem como objetivo colaborar para o debate da judicialização da saúde no que diz respeito à Assistência Farmacêutica Municipal. O termo judicialização da saúde é entendido no estudo como a utilização da via judicial para demandar em face do poder público determinadas ações, serviços ou prestações de saúde. Na pesquisa realizada pretende-se discutir as consequências e efeitos decorrentes do processo de judicialização da Assistência Farmacêutica na estrutura e gestão da Administração Pública Municipal nos municípios do Estado de São Paulo.
O ponto de referência neste debate é a Constituição Federal de 1988 (CF/1988), que, no âmbito social, contempla grandes promessas para o desenvolvimento social e garantia da qualidade de vida dos cidadãos, propondo-se a efetivar de modo universal e igualitário direitos sociais como a saúde, educação, previdência social, entre outros. Esses direitos, elevados ao status de direitos fundamentais sociais, implicam normas constitucionais que, via de regra, garantem prestações positivas proporcionadas pelo Estado, de modo direto ou indireto, na busca por maior equidade e justiça social (SILVA, 2006, p. 186-187).
Neste contexto, a jurisdição constitucional brasileira vive a expansão da judicialização de conflitos políticos, na qual o Judiciário participa ativamente da elaboração de políticas públicas1 e efetivação de direitos (FERRAZ, 2011a, p. 76). Inevitavelmente, esta atuação produz efeitos na estrutura e no desenho institucional eleito pelo Estado, e muitos desses decorrem da nova lógica na solução de conflitos introduzida pelo Judiciário no controle de constitucionalidade. No caso da saúde, a
crescente judicialização introduziu questionamentos quanto à capacidade institucional do Judiciário de proteger e garantir o direito e desenvolver políticas públicas.
Assim, a proposta do presente estudo centra-se na constatação e percepção empírica dos efeitos, positivos ou negativos, e consequências da judicialização da assistência farmacêutica nas gestões municipais de saúde do Estado de São Paulo. Objetiva-se, por meio de um estudo de caso, explorar os efeitos práticos da interpretação e interferência judicial na esfera municipal do Sistema Único de Saúde (SUS).
Vale destacar que o estudo apresentado e os dados disponíveis no momento da pesquisa não possibilitam uma avaliação plena desse importante fenômeno municipal. No Brasil, a disponibilidade de dados de saúde é ainda precária, inexistindo um banco de dados estatísticos suficientes para uma avaliação mais detalhada. No caso dos municípios, o armazenamento de dados e séries históricas é ainda mais contingente. Entretanto, apesar de os dados e impressões coletadas para esta análise não proporcionarem uma explicação aprofundada da judicialização municipal, estes possibilitam algum avanço no entendimento do fenômeno.
A esfera municipal foi eleita por diversas razões, primeiramente pela própria condição política do ente federativo municipal, uma força política fragmentada que conta com dificuldades na exposição e divulgação de seus problemas,2 pois a judicialização não atinge os municípios de modo uniforme, o que dificulta a exposição científica de seus problemas. Ainda assim, existem evidências fortes de que a judicialização também é crescente e problemática no âmbito municipal (FERRAZ, 2011a, p. 88).
Ademais, os possíveis impactos negativos podem produzir consequências mais severas ao ente municipal, tendo em vista a baixa arrecadação, elevada dependência financeira e o crescente acúmulo de responsabilidades na gestão do SUS. Este último ocorre em razão da legislação do SUS (SUS – Lei 8.080/1990), que objetiva a descentralização, enfatizando os princípios da municipalização e subsidiariedade.
2
E, ainda, as ações destinadas à Atenção Básica de Saúde (que atendem as doenças mais comuns ou prioritárias à população, muito importantes no desenvolvimento e melhoria das condições de saúde) ficam a cargo das municipalidades, o que confere aos municípios uma grande responsabilidade e participação na melhoria das condições de saúde da população.3
A ação de saúde de Assistência Farmacêutica foi definida como foco do estudo proposto por ser o setor de maior destaque no processo de judicialização da saúde ao longo dos anos e por ainda encontrar-se entre as ações de saúde mais demandas nos tribunais brasileiros.
O trabalho é dividido em duas etapas: um panorama teórico-conceitual, seguido do estudo de caso nas municipalidades eleitas. No panorama conceitual são introduzidas as questões pertinentes ao debate da judicialização da saúde no Brasil, não buscando aprofundar-se nas peculiaridades de tais questões, proporcionando um apoio na compreensão do tema do estudo, as teorias e os desafios existentes, não sendo este o objetivo principal da pesquisa desenvolvida.
Inicialmente apresenta-se uma breve contextualização histórica sobre a inclusão do direito à saúde na Constituição Federal de 1988 e os interesses presentes na constituinte de 1988. A discussão histórica objetiva elucidar e justificar o surgimento e estruturação do Sistema Único de Saúde (SUS) conforme o disposto na CF e na Lei 8.080/1990. Este momento histórico pode ser compreendido como o cerne de posicionamentos tão distintos entre os gestores das políticas públicas de saúde e o Poder Judiciário na judicialização da saúde, assim como a dificuldade de adesão do executivo e gestão da saúde à atual interpretação judicial do direito à saúde.
Seguidamente são introduzidos brevemente os temas da judicialização da saúde, a interpretação do Judiciário e as crescentes críticas perante a participação judicial nas políticas públicas de saúde. Essa contextualização objetiva, de um modo explanatório, apresentar a controvérsia existente entre a Administração e o Judiciário em torno da saúde.
3
E, por fim, são introduzidos um resumido histórico da construção institucional do SUS e alguns dos atuais desafios do sistema para a efetivação do direito, a estrutura da Assistência Farmacêutica desenhada pelo SUS e as responsabilidades dos entes governamentais em sua promoção.
A apresentação destes temas se mostra indispensável para o estudo de caso realizado, uma vez que, para compreender impactos da judicialização nas municipalidades, é necessário conhecer: i. a proposta que o SUS trouxe quando da sua criação; ii. que objetivos eram almejados com a institucionalização da assistência pública de saúde; iii. como o Judiciário interpretou essa proposta após sua constitucionalização e as possíveis distorções desse posicionamento; e iv. o que é o SUS no mundo real, sem idealismos e projeções, mas aquilo que tem sido feito para proporcionar maior equidade social por meio do acesso à saúde, a fim de se conhecer a estrutura que absorve os impactos das decisões judiciais sobre o direito à saúde.
Hipótese
2
PANORAMA DO DEBATE
2.1 Saúde e justiciabilidade*
2.1.1 Constitucionalização do direito à saúde
No panorama apresentado, a CF/1988 é o ponto central para o debate da judicialização da saúde, pois é nela que o Poder Judiciário encontra sua legitimidade para interferência no domínio dos Poderes Executivo e Legislativo e interpretação do direito à saúde.
Entretanto, apesar da constitucionalização do direito à saúde, sua interpretação e adjudicação devem considerar variáveis além do dispositivo constitucional expresso e da relação processual, devendo ser incorporados ao jogo de ponderações do Judiciário os efeitos práticos da interpretação e decisão judicial (FERRAZ, 2011a, p.1642-1647).
Os atuais arranjos políticos e constitucionais incluem e enaltecem a importância da justiça constitucional, fazendo com que o limite entre política e justiça se torne mais tênue no mundo contemporâneo. No entanto, se, por um lado, a judicialização traduz o avanço das democracias constitucionais, por outro, questões políticas e sociais passam a ser decididas nas instâncias judiciais, em vez de suas instâncias políticas tradicionais (Executivo e Legislativo). Esse deslocamento envolve um remanejamento político de poder para o Judiciário, exigindo deste uma nova linguagem e abordagem para os conflitos (BARROSO, 2012, p. 3).
Todavia, a CF/1988 é analítica e ambiciosa (VIEIRA, 2008, p. 441-463) e impõe ao sistema jurídico-constitucional matérias que antes integravam exclusivamente a política. E a constitucionalização dos direitos sociais, como a saúde, fez questões políticas e sociais integrarem o complexo sistema de direitos fundamentais constitucionalmente assegurados (BARROSO, 2012, p. 4).
* Justiciabilidade e judicialização são termos usados neste trabalho como sinônimos.
Em algumas democracias constitucionais modernas, como os Estados Unidos e Alemanha, o Judiciário assume o papel central no controle constitucional, porém no Brasil esse papel é ainda mais ampliado. O sistema híbrido de controle de constitucionalidade proporciona tanto o controle incidental difuso, por qualquer juiz ou tribunal, como o controle concentrado, pelo Supremo Tribunal Federal nas ações diretas de inconstitucionalidade, ações declaratórias de constitucionalidade e arguições por descumprimento de preceito fundamental.
Apesar de a judicialização ser um fenômeno mundial, no Brasil ela é resultado de um arranjo constitucional. Em função de suas responsabilidades na jurisdição constitucional, o Judiciário é compelido a manifestar-se sobre direitos constitucionais, sejam estes de caráter político ou não. No entanto, como esses direitos chegaram a Constituição? No caso da saúde, como ela surgiu como um direito fundamental social na CF/1988? E que interpretação o Judiciário tem dispensado a tal direito no controle constitucional? Estas questões são indispensáveis para o entendimento do processo de judicialização da saúde no Brasil.
O direito fundamental à saúde encontra-se disposto no artigo 6.o da CF/1988, seguido dos artigos 196 a 200 que tratam do sistema utilizado para sua efetivação (Sistema Único de Saúde – SUS) e do papel do Estado na assistência à saúde. Entretanto, apesar do dispositivo constitucional, o direito à saúde se apresenta com categorias semânticas abertas (LIMA, 2011, p. 20).4 Isso quer dizer que a CF/1988 não apresenta em seus dispositivos uma definição exata e inequívoca do conceito do direito, tampouco a legislação que regulamenta a saúde.
Desse modo, o Judiciário passa a proteger um direito de inexata e difícil conceituação, e a incerteza conceitual possibilita visões e posturas diversificadas quanto ao significado e efetivação do direito à saúde. Assim, enquanto a Administração Pública interpreta e efetiva o direito conforme a sua racionalidade própria, o Judiciário muitas vezes impõe, por meio de suas decisões, uma interpretação que rompe com a sistemática e lógica empregada pela gestão do SUS.
4
Essa ruptura produz uma pluralidade de efeitos na gestão dos recursos e políticas públicas, presentes e futuras, do SUS. Neste trabalho não se pretende avaliar qual destas racionalidades estaria correta, tampouco oferecer uma resposta conceitual. Busca-se aqui verificar quais efeitos a interpretação do Judiciário em relação ao direito à saúde tem produzido na gestão municipal de saúde, e, para isso, é importante destacar a divergência e a dissonância entre o Judiciário e a Administração Pública no emprego do conceito de saúde e em sua efetivação.
Aos olhos da gestão de saúde, o Judiciário apresenta uma interpretação equivocada da saúde, que dificulta ou até mesmo impossibilita a persecução do direito conforme a interpretação administrativa adotada. Por outro lado, o Judiciário interpreta o direito de modo a identificar na gestão de saúde do SUS falhas graves em sua efetivação, impondo decisões que objetivam corrigi-las.
Em ambos os casos, os poderes estatais passam a lidar com o direito à saúde sem a adoção de um parâmetro comum em suas ações (públicas ou judiciais), uma vez que a linguagem empregada pelos órgãos quanto ao sentido do direito não é uniforme. Neste diapasão, esclarecem Octávio Luiz Motta Ferraz e Fabíola Sulpino Vieira (2009, p. 223-224):
As implicações dessa “judicialização constitucional” das políticas de saúde estão longe de triviais. De um lado, impõe aos técnicos em saúde pública princípios e limites legais que antes não estavam presentes ou, quando estavam, não se revestiam da força de normas constitucionais. De outro, traz ao seio do mundo jurídico uma das mais complexas áreas de políticas públicas do Estado moderno. Não seria realista esperar que esse embate entre duas áreas técnicas distintas, que operam com conceitos e modelos de racionalidade significativamente diversos, se desse sem maiores choques e conflitos.
A partir do final da década de 1990, os problemas latentes desta união inusitada vêm aflorando em milhares de ações judiciais espalhadas pelo país, centenas delas culminando na mais alta corte, o Supremo Tribunal Federal. Percebe-se, nessas ações, um claro descompasso entre o que o Poder Judiciário e os técnicos em saúde do Estado vêm entendendo por direito à saúde.
defina um plano de desenvolvimento, diante das necessidades endêmicas, este pode ser desconsiderado em detrimento de uma pretensão jurídica isolada (FERRAZ, 2011b, p. 1643).
Diante da problemática conceitual delineada e para melhor compreensão do significado de saúde, conforme a CF/1988, faz-se necessário revisitar historicamente os movimentos e interesses que deram origem ao texto constitucional. A colocação do direito à saúde nos moldes apresentados, suas categorias semânticas abertas e a maleabilidade conceitual não são irrefletidas. A sistemática adotada para o direito à saúde propõe uma reforma na racionalização de seu conceito e traz consigo uma luta política por igualdade social que deve ser conhecida pelos operadores do direito.
2.1.1.1 Contextualizando o direito à saúde no Brasil: pré-constituinte e a Reforma Sanitária
A constitucionalização do direito à saúde é resultado de um longo processo de debates e politização na sociedade brasileira, em um movimento conhecido como Reforma Sanitária. Contudo, o processo de reforma da saúde não contou com todas suas determinantes tão próximas à feitura do texto constitucional, apesar de os debates ocorridos na época ter influenciado decisivamente os dispositivos constitucionais, a criação do novo sistema de saúde trata-se de uma evolução histórica do modelo de saúde no País.
A história dos sistemas de saúde no Brasil inicia-se muito antes das discussões da Constituinte de 1988. Entre o início do século XIX até 1988 o sanitarismo brasileiro transitou entre três modelos de sistema de saúde: o modelo de sanitarismo campanhista, o modelo médico-assistencial privatista e o atual modelo plural (que inclui o Sistema Único de Saúde na esfera pública). Estes modelos relacionam-se com determinantes econômicas e conceituais de saúde adotadas pela sociedade conforme o período histórico (MENDES, 1996, p. 46).
das mercadorias exportáveis e de eventuais doenças prejudiciais à estrutura econômica. Em uma estrutura de inspiração militarista, com intervenções repressivas, buscou-se o combate de doenças em massa por meio de estruturas ad hoc e intervenções individuais e sociais (MENDES, 1996, p. 46).
Com o processo de industrialização, as determinantes econômicas e sociais se alteraram e a partir do deslocamento da população da zona rural para os centros urbanos surgem novas demandas para o sistema de saúde. A preservação dos espaços, como ocorria no modelo agroexportador, não era mais a prioridade, mas a preservação do corpo do trabalhador (fonte de capital). É nesta nova realidade econômica que o modelo médico-assistencial privatista se consolida (LIMA, 2011, p.22 ).
O modelo médico-assistencial surge a partir dos anos 1920, por um sistema de asseguramento dos serviços de saúde. A Previdência Social brasileira passa a garantir a assistência médica para os trabalhadores vinculados a algum tipo de fundo de caixa ou pensão (de acordo com a categoria do trabalhador), em um modelo segurador que se difundiu no País por muitos anos.
Ocorre que, durante a regência deste modelo, a maior parte da população não se encontrava incorporada ao mercado formal de trabalho, muito menos vinculada ao sistema de asseguramento social. E entre aqueles que não estavam segurados, poucos contavam com recursos financeiros para o custeio de um serviço de saúde privado. Essa discrepante realidade marginalizou grande parte da população no que diz respeito ao acesso à saúde, deixando-os dependentes dos pouquíssimos serviços assistenciais públicos ou filantrópicos/caridosos (LIMA, 2011, p. 23).
O modelo securitário médico-assistencial privatista5 consolidou-se em 1966 com a criação do Instituto Nacional de Previdência Social (INPS) e durou até 1975,
5
com a divisão das ações de saúde pública, das ações de atenção de saúde dos indivíduos e a criação do Sistema Nacional da Previdência Social, que resultou no surgimento do Instituto Nacional de Assistência Médica e Previdência Social (Inamps) (MENDES, 1996, p. 46-47).6
Uma discussão voltada para o novo modelo de saúde surge somente no início da década de 1980, cujo motriz deste movimento era o próprio sistema anterior, excludente e incapaz de atender os problemas coletivos e individuais da população não assegurada pela previdência; a profunda crise política, econômica e social vivida pelo Estado brasileiro na época; entre tantas outras insatisfações sociais da população marginalizada (MENDES, 1996, p. 48).
De certo modo, a reforma no modelo assistencial de saúde (Reforma Sanitária) só foi possível em razão do movimento sanitário e uma pluralidade de ações e experiências que tornaram o sistema de saúde pública uma realidade. Neste sentido, Thalita Moraes Lima (2011, p. 25-26) elenca algumas ações e experiências cruciais para este processo, entre elas: (i) o Centro Brasileiro de Estudos da Saúde (Cebes) e a Associação Brasileira de Pós-Graduação em Saúde Coletiva, que desempenharam um importante papel na disseminação de conhecimentos, críticas e propostas contra o modelo militar existente, assim como na formação de profissionais com uma visão distinta da medicina curativa individualizada; (ii) o sanitarismo desenvolvimentista, preceituando que para melhorar as condições de saúde é necessário romper com o ciclo de miséria e enfermidades, encarando a saúde como uma condição político-social; (iii) a VIII Conferência Nacional de Saúde em 1986,7 que proporcionou uma base político-ideológica da Reforma Sanitária (conhecida como a pré-Constituinte da saúde), contando com representantes de movimentos sociais, profissionais da saúde,
Um terceiro subsistema – que começava a delinear-se e a implantar-se, aproveitando os incentivos do convênio empresa – é o subsistema de atenção médica supletiva que buscava atrair a mão de obra qualificada das grandes empresas. Contudo, na década de 70, este subsistema não chegou a atingir uma massa significativa de beneficiários” (MENDES, 1996, p. 47).
6 O modelo assistencial privatista foi consolidado por meio de alterações com base nas diretrizes do II Plano Nacional de Desenvolvimento e a partir da Lei 6.229/1975 (MENDES, 1996, p. 47).
7
trabalhadores, estudantes, intelectuais da saúde, sindicatos, políticos, entre outros, totalizando a participação de cinco mil pessoas.
Tendo em vista que a descrição histórica apresentada visa a compreensão dos interesses no momento da constitucionalização da saúde, os eventos predecessores da Constituinte de 1988 ocupam importante papel na formulação e definição dos princípios que orientadores da Reforma Sanitária e, consequentemente, do texto constitucional. O movimento de Reforma Sanitária objetivou democratizar da saúde, contrapondo-se ao modelo médico-assistencial excludente, trabalhando com a prevenção coletiva em oposição à assistência individual, sob uma nova visão de saúde.
A proposta encaminhada à Assembleia Constituinte de 1988, formulada pela Associação Brasileira de Saúde Coletiva (Abrasco) no 1.o Congresso Brasileiro de Saúde Coletiva com base nas propostas discutidas na VIII Conferência Nacional de Saúde, surge no seio desta discussão e transição (RODRIGUEZ NETO, 2003, p. 54).
Como já mencionado, a Reforma Sanitária também teve como objetivo a inclusão de uma participação mais democrática da população e sociedade civil organizada nas políticas públicas de saúde, entendida como indispensável para uma melhor gestão e desenvolvimento dos serviços de saúde (LIMA, 2011, p. 28).
O direito à saúde incorporado à CF/1988 foi um processo histórico, político e cultural de transformação e ruptura com o modelo de saúde assistencial-privatista e segurador. E neste movimento, encabeçado pela Reforma Sanitária, uma pluralidade de conceitos e anseios por mudanças foram incorporados ao novo modelo de saúde. A introdução dos conceitos ocorreu por meio de Comissões8 que auxiliaram a formulação do texto final com base nas propostas do movimento sanitarista (LIMA, 2011, p. 29-30).
O dispositivo 196 da CF/1988 traz consigo a luta por transformação da política de saúde no País, a saúde, antes entendida como “o estado de não doença”, em que o tratamento e cura dos agravos era o centro da atividade médica, passa a ser vista sob a ótica de sua prevenção, promoção e melhoria das condições de saúde (BRASIL, 2000, p. 14).
Contudo, além da previsão legal, a alteração de um sistema requer estruturas e agendas de desenvolvimento para se tornar o novo sistema operacional. A constitucionalização é um primeiro, e grande, passo para a construção de um sistema coletivista e público, e, sem dúvidas, a revolução proposta pelo movimento sanitário na saúde brasileira não seria possível sem a constitucionalização dos princípios e conceitos. Além disso, a revolução institucional e prática da saúde ainda demanda do novo sistema de saúde investimentos financeiros capazes de operacionalizar estes conceitos. Entretanto, apesar de a luta política da reforma sanitária ser vitoriosa na CF/1988, a dúvida que ainda permanece é a seguinte: o que é saúde?
2.1.1.2 Conceito de saúde com base na Reforma Sanitária
No breve histórico apresentado, resta claro que os bastidores da incorporação do direito à saúde no texto constitucional ocorreram em movimento político e social à parte da Assembleia Constituinte, e seus ideais e propostas deram origem ao direito à saúde disposto na Constituição Federal de 1988.
Conforme expresso no artigo 196 da CF/1988, o direito à saúde não encontra na legislação uma definição exata de seu termo. Isto ocorre exatamente para proporcionar a necessária maleabilidade para criação e gestão do SUS.
Artigo 196 da CF/1988:
A saúde é direito de todos e dever do Estado, garantido mediante políticas sociais e econômicas que visem à redução do risco de doença e de outros agravos e ao acesso universal igualitário às ações e serviços para sua promoção, proteção e recuperação.
Apesar da indefinição do conteúdo e alcance do direito à saúde, o termo pode ser empregado, no que diz respeito ao exercício desse direito, em uma pluralidade de significados (GOUVÊA, 2004, p. 206-207). Contudo, dentro do movimento sanitário existia uma clareza em relação aos termos empregados.
Em uma interessante análise do preceito constitucional tratado, Thalita Moraes Lima (2011, p. 31) apresenta uma interpretação compartimentada do dispositivo 196 da CF/1988 e algumas importantes considerações sobre o conceito de saúde.9
A primeira consideração tecida em face dos ideais reformistas é a contraposição entre o ideal de saúde, como uma forma de expressão democrática, e
9
NÚCLEO DOADOR DE SENTIDO SUJEITO DESTINATÁ RIO SUJEITO DEVEDOR INSTRUMENTO GARANTIDOR DA PRESTAÇÃO OBJETOS DAS POLÍTICAS PÚBLICAS OBJETIVO DAS POLÍTICAS PÚBLICAS
FINALIDADE DO ARTIGO (CONTEXTO)
Saúde, como expressão de um processo democrático, não como mercadoria
Todos os habitantes do território nacional, sem qualquer distinção
O Estado (estando ressalvada a iniciativa privada)
Políticas sociais e econômicas
Ações e serviços, por meio de um sistema de saúde único e da participação social
Redução do risco de doenças e outros agravos, e acesso igualitário, universal e integral
Resgatar uma dívida social com a cidadania e superar a dicotomia entre ações de saúde pública e o atendimento clínico individual, a partir de uma matriz distributiva de coletivismo igualitário
a sua comum ideia de saúde como uma mercadoria,10 um bem a ser adquirido. Ou seja, a nova visão de saúde visa retirar o aspecto da comercialização, assim como romper com o assistencialismo privatista e suas caríssimas práticas curativas que imperaram nos séculos anteriores.11
Nesta nova abordagem proposta pelo movimento sanitário, a dimensão conceitual da saúde, nos moldes tradicionalmente empregados no País, se perdeu. Eleutério Rodriguez Neto (2003, p. 130) esclarece esta dimensão conceitual da seguinte forma:
Nessa ótica, a Saúde não está contida em uma definição conceitual, mas é parte de um processo, resultante do modo de inserção do indivíduo e de seu grupo social na sociedade, tendo, por conseguinte, uma base material para sua explicação e determinação. Essa concepção é o que se poderia chamar de materialista dialética por incluir não só as condições materiais objetivas de existência, mas sobretudo a dinâmica social e política que reconhece e legitima os direitos individuais e coletivos quanto à Saúde, em um determinado lugar e momento.
10
A saúde como mercadoria se relaciona com o modo de operação do sistema anterior. Quando a saúde é considerada como o “o estado de não doença”, a cura da enfermidade transforma-se em uma mercadoria comercializável. O doente adquire a saúde comprando o tratamento que retire o agravo. No caso da saúde pública, saúde não é mais vista como um a ausência de doença, mas sim como um direito de melhor qualidade de vida, de melhores condições de saúde que protejam a população de atingir o estado de doença.
Quando nos referimos à questão da saúde como uma mercadoria, busca-se expressar a face privatista da saúde no Brasil durantes os anos anteriores à Constituição Federal de 1988. Como já discutido, antes da CF/1988 não existia qualquer acesso a tratamentos ou sistema público de saúde senão por meios privados, arcados por particulares ou sistemas seguradores. Nesta visão da medicina, esta encontrava-se focada em práticas lucrativas, priorizando sempre as ofertas privadas dos serviços. Em grande parte, as técnicas empregadas eram sempre as mais dispendiosas e lucrativas para o setor da saúde, e não para a população. Essa espécie de visão da saúde ainda encontra-se presente em grande parte dos sistemas, tendo em vista a rentabilidade do setor. No caso da Assistência Farmacêutica esse quadro mostra-se mais latente, uma vez que são notórias a força e a rentabilidade da indústria farmacêutica em todo o mundo.
11
A saúde não é mais vista apenas como um estado de saúde ou doença, muito menos sob a ótica de mercadoria, mas algo dependente de uma perspectiva multissetorial envolvendo tanto o bem-estar social como a qualidade de vida, não sendo o sistema de saúde o único responsável pela saúde da população. A saúde passa a depender de um conjunto de políticas públicas em diversas frentes e setores da vida econômica e social. Ou seja, a proposta constitucional de saúde não se tratou da simples troca de um modelo que apenas garantia serviços e ações de saúde assistenciais aos segurados da previdência social, para um sistema público de serviços e ações assistenciais gratuitos a todos os cidadãos (RODRIGUEZ NETO, 2003, p. 130).
Trata-se de algo ainda mais elaborado, de uma política multissetorial capaz de alavancar o desenvolvimento social e romper com o ciclo crônico de desigualdades, melhorando as condições de saúde com a articulação de políticas sociais e econômicas em diversas áreas sociais.
A transformação social proposta não espera que o SUS melhore as condições de saúde e proporcione todas as ações necessárias, pois depende da atuação de outras esferas de governo e da ruptura de estruturas institucionais propagadoras de desigualdade (como o sistema educacional, tributário, previdenciário, inclusive o Judiciário, entre tantos outros que se mantêm como fonte da desigualdade brasileira). Neste sentido, Lenir Santos (2003, p. 97) aponta:
O comando do art. 196 nos leva à compreensão de que o Estado deve adotar políticas públicas que induzam o desenvolvimento social e econômico, reduzam a desigualdade, eliminem os fatores que negativamente afetam a saúde da população, como a baixa renda, a falta de escolaridade, a pobreza, o desemprego, a fome e outros fatores determinantes e condicionantes de uma má qualidade de vida que certamente influenciará nas condições de saúde da população, aumentando o risco de doenças. [...]
O modelo de saúde coletiva resulta na inserção do indivíduo e da coletividade na sociedade, tratando-se de um direito de cidadania. Esta proposta foi elaborada no seio da medicina coletiva, social e sanitária, ou seja, especialistas na área da saúde que apresentavam uma visão distinta da saúde no modelo privatista (LIMA, 2011, p. 26 e 32).
Neste sentido, Thalita Moraes Lima (2011, p. 41) elucida:
As ações e serviços de saúde (definidos no art. 200 da CF e no artigo 6.º da Lei 8.080/90) são constitucionalmente previstos como de relevância pública (art. 197), rompem com uma tradição corporativa e ingressam numa linha de reconhecimento de direito de cidadania, na qual a universalidade, a integralidade, a isonomia e a racionalidade na distribuição dos fármacos estão inseridas numa complexa e abrangente – as medidas necessárias são tomadas de acordo com a segurança dos usuários, com o perfil endêmico da sociedade –, e não podem ser simplificadas, de maneira que a prestação de um determinado serviço da área de saúde, como o fornecimento de determinado remédio, represente uma ação isolada, não compreendida dentro do sistema único.
Nesta lógica, o direito à saúde impõe ao Estado um dever de promover, proteger e recuperar a saúde, e, ainda, construir políticas públicas que visem a redução do risco de agravos, garantindo a todos os indivíduos o acesso igualitário, universal e integral. As políticas públicas são o instrumento para a realização do direito, que por ações estratégicas e alocação dos recursos públicos tornam possível atingir objetivos definidos.
No sistema de saúde definido pela CF/1988, o sistema de saúde se estrutura em torno de um objetivo, que não se relaciona, como muitos podem pensar, com a simples gratuidade de qualquer ação assistencial curativa existente no setor privado. Pode-se dizer que políticas públicas de saúde visam a melhora da qualidade da saúde e da vida de toda a população. Assim, a constitucionalização do direito à saúde incorpora a proposta do movimento sanitário de um sistema de saúde institucional-distributivo (LIMA, 2011, p. 39-40).
O viés democrático da saúde é construído, por exemplo, por meio das conferências de saúde,12 que avaliam e propõem periodicamente diretrizes para as políticas de saúde, e com os conselhos de saúde, órgãos deliberativos permanentes e colegiados do SUS presentes em todas as esferas de governo. A participação democrática na gestão das políticas de saúde propõe estratégias e controla a execução das políticas de saúde (LABRA, 2006, p. 199).
Além da participação democrática no direito à saúde, a CF/1988 também introduz outros princípios definidores do conceito, tais como a universalidade, igualdade e integralidade das ações de saúde. São eles a base ideológica e estrutural do SUS, em especial os princípios com maior controvérsia interpretativa no âmbito da saúde, a universalidade e a integralidade.
Na perspectiva dos reformistas, a universalidade é um princípio de inclusão social e garantia de acesso às ações e serviços públicos de saúde, refletindo o direito ao uso do Sistema Único de Saúde, conforme sua estrutura e
12
“As Conferências de Saúde se iniciaram há 76 anos, cumprindo o disposto no parágrafo único do artigo 90 da Lei n.º 378, de 13 de janeiro de 1937. A obrigatoriedade da realização das Conferências de Saúde foi mantida, em 1990, quando a Lei n.º 8.142 as consagrou como instâncias colegiadas de representantes dos vários segmentos sociais, com a missão de avaliar e propor diretrizes para a formulação da política de saúde nos níveis municipais, estaduais e nacional.
Também a partir da Lei n.º 8.142 ficou estabelecida uma periodicidade de quatro anos para a realização das Conferências de Saúde, que deveriam contar, necessariamente, com a participação dos movimentos sociais organizados, das entidades ligadas à área da Saúde, dos gestores e dos prestadores de serviços de saúde.
Convocadas pelo Poder Executivo ou, extraordinariamente, pelo Conselho de Saúde, as Conferências têm como objetivos principais avaliar a situação de saúde e propor diretrizes para a formulação da política de saúde nos três níveis de gestão. Isso significa dizer que as deliberações das Conferências devem servir para orientar os governos na elaboração dos planos de saúde e na definição de ações que sejam prioritárias nos âmbitos estaduais, municipais e nacional.
A cada nova Conferência tem sido observado um aumento importante da participação da sociedade civil, fenômeno que garante a definição de políticas de saúde cada vez mais democráticas. As Conferências são fóruns privilegiados que a sociedade civil possui para discutir e apontar soluções para os problemas que envolvem a saúde da população brasileira.
É nos espaços das Conferências que a sociedade se articula para garantir os interesses e as necessidades da população na área da Saúde e assegurar as diversas formas de pensar o SUS, assim como para ampliar, junto à sociedade, a disseminação de informações sobre o Sistema, para fortalecê-lo.
Gestão participativa no Sistema Único de Saúde – A gestão participativa e a apropriação do direito à saúde são um desafio constante, pois a ampliação do controle social sobre o Estado depende, em última instância, da participação da sociedade na definição e no exercício dos direitos de cidadania, também da cultura de participação que se cria tanto nos espaços institucionalizados quanto nas relações interpessoais.
Sendo assim, fortalecer o controle social e a gestão participativa, enquanto política de um governo democrático popular, representa o compromisso de identificar, desencadear e fortalecer dispositivos que promovam a participação da população” (SUS. Portal da Saúde. Conferências de Saúde e
Gestão Participativa. Disponível em:
regras de funcionamento, sem qualquer espécie de preconceito, exclusão ou privilégio, ou qualquer outra possível condicionante (LIMA, 2011, p. 36).
A universalidade foi incluída como um meio de ruptura com o modelo de saúde anterior, que impossibilitava o acesso aos serviços existentes à população não assegurada. E, tendo em vista o conceito ampliado de saúde, a universalidade e o acesso amplo s serviços e ações de saúde têm como escopo a ideia de que “sem a superação da miséria e das desigualdades não há bem-estar nem justiça social” (BALERA, 1989, p. 35).
O princípio da integralidade foi proposto no texto constitucional como um conjunto de ações e serviços articulados entre todos os níveis de complexidade (baixa, média e alta), mas, apesar de sua definição, ainda se verifica alguma dificuldade em sua interpretação. O objetivo desses princípios é a garantia da racionalidade na instituição e acesso dos serviços e ações de saúde, sendo a base para um sistema mais justo, solidário e comprometido com os valores distributivos do direito à saúde, oferecendo oportunidades para aqueles que delas necessitam (LIMA, 2011, p. 37).
A integralidade trata-se de uma articulação governamental das políticas de saúde na solução dos problemas da população, pela identificação de soluções técnicas e científicas, capazes de instituir estruturas e regras claras quanto à racionalidade dos serviços e emprego dos recursos. Não se busca a restrição do acesso, mas sim oferecer e garantir a ação adequada para a solução dos problemas e que seja esta ofertada a toda a parcela da população que dela necessite (LIMA, 2011, p. 37).
No entanto, a integralidade gera incertezas quanto às prioridades e limitações do SUS, de modo que ações e serviços prioritários devem ser estabelecidos conforme as necessidades endêmicas, e não por meio de regras gerais. A revisão destas prioridades deve ocorrer periodicamente, sendo democraticamente decididas entre os gestores dos serviços de saúde, as comissões, conselhos de saúde e sociedade civil.
sistema de saúde conheciam a impossibilidade de se promover uma transformação tão significativa no modelo de saúde por meio de estruturas e comandos fechados, uma vez que as prioridades são variáveis, endêmicas e temporais. Deste modo, promover qualidade de saúde pode apresentar uma pluralidade de combinações, e a ideia é exatamente esta. O SUS é o instrumento que identifica essas variações e promove as ações corretas conforme as necessidades, de modo a proporcionar uma melhora significativa na qualidade de saúde de toda a população.
A amplitude semântica do conceito de saúde e a utilidade desta para o modelo proposto não demandam do Judiciário uma definição jurisprudencial, dado que é indispensável para as estratégias de desenvolvimento da saúde. A CF/1988 traz consigo o inexplorado universo da saúde pública, do sanitarismo e da medicina e saúde coletiva, um modelo que sequer é difundido entre os profissionais de saúde no País, que por décadas tiveram sua formação voltada para o modelo assistencialista, o que torna quase impossível para o Judiciário promover adequadamente o conceito.
Com a inversão da noção de saúde para algo além da simples ausência da doença, a saúde passa a incorporar em seu conceito dimensões antes não consideradas. Conforme a proposta da Organização Mundial de Saúde (OMS) a “saúde é o estado de completo bem-estar físico, mental e social e não apenas a ausência de doença” (OMS, 1947). Tendo em vista esse conceito, quase tudo passa a ser um aspecto ou dimensão da saúde. Para o Judiciário trabalhar com a interpretação de uma ideia tão vaga ele deve fazê-lo com demais poderes, em especial com aquele responsável pela execução das políticas de saúde.
2.1.2 Contexto da saúde no Brasil: constitucionalização do direito à saúde e a criação do Sistema Único de Saúde (SUS)
Primeiramente, serão apresentados o histórico e as dificuldades enfrentadas pelo sistema de saúde brasileiro para a recepção do SUS em 1988, pois o processo de evolução e transformação do sistema pode ter contribuído para uma parcela das presentes dificuldades de efetivação do direito à saúde no País. Como já discutido, o SUS foi idealizado dentro do movimento sanitário, entretanto o aparato técnico e institucional para a prestação dos serviços públicos de saúde e efetivação do direito à saúde não surgiu com a CF/1988.
O ponto de partida apresentado para o processo histórico de reformulação do sistema de saúde no Brasil encontra-se em meados da década de 1980, sendo a primeira etapa a partir das Ações Integradas de Saúde (AIS).13 Nessas ações, que se iniciaram em 1984, buscava-se ampliar a participação dos Estados e Municípios como uma iniciativa ao processo de descentralização da saúde.
O Ministério da Saúde, até esse momento, atuava apenas por medidas preventivas de saúde (e.g., campanhas de vacinação, prevenção de surtos epidemiológicos) e no atendimento de algumas poucas doenças para aqueles que não contavam com a assistência oferecida pelo Inamps, destinado aos contribuintes da Previdência Social (FISHLOW, 2011, p. 97).
A partir da VIII Conferência Nacional de Saúde de 1986, o Ministério da Previdência Social, responsável pelo Inamps e pelo sistema de saúde até 1988, criou o Sistema Unificado e Descentralizado de Saúde (Suds) em convênio com os governos estaduais.14 O Suds tinha como objetivo dar continuidade ao processo de descentralização e transferência de recursos aos Estados e Municípios que criassem conselhos de saúde, e principalmente dar início ao processo de reforma sanitária que beneficiasse todos os cidadãos (FISHLOW, 2011, p. 97).
Com a nova Constituição em 1988, surge o Sistema Único de Saúde (SUS), resultado da reforma no Sistema de Saúde brasileiro, cujos principais objetivos são a
13
“Em 1981 foi criado o Conasp que elaborou um novo plano de reorientação da Assistência Médica [...] que, em linhas gerais propunha melhorar a qualidade da assistência fazendo modificações no modelo privatizante (de compra de serviços médicos), tais como a descentralização e a utilização prioritária dos serviços públicos federais, estaduais e municipais na cobertura assistencial da clientela. A partir do plano do Conasp, surgiu o Programa de Ações Integradas de Saúde, que ficou conhecido como AIS. Tinha o objetivo de integrar os serviços que prestavam a assistência à saúde da população de uma região. Os governos estaduais, através de convênios com os Ministérios da Saúde e Previdência, recebiam recursos para executar o programa, sendo que as prefeituras participavam através de adesão formal ao convênio” (TAPAJÓS, 1992).
14
universalização, a descentralização, a consolidação do financiamento do sistema, bem como uma melhor e mais igualitária distribuição dos serviços.
Como já discutido no item anterior, o processo de transformação do sistema de saúde assistencialista privatista em um sistema público de saúde, que resultou na criação do SUS, implicou modificações extremamente significativas no sistema de saúde brasileiro em um curto intervalo de tempo. Em uma década, o sistema que era centralizado, assistencialista, segurador, voltado para atender aos contribuintes da Previdência Social, passa a operar de modo descentralizado e atendendo a todos os indivíduos.
A partir de 1988, com o disposto no artigo 196 da CF/1988 e a criação do SUS, que aponta a saúde como um direito de todos e dever do Estado, toda a população passa a ser titular dos diretos à saúde, independentemente ou não de sua vinculação ao mercado formal de trabalho e de sua contribuição à Previdência Social.
De acordo com Albert Fishlow (2011, p. 98), o Sistema Único de Saúde consolidado na Constituição Federal de 1988 apresenta três principais características: (i) a concentração de responsabilidades em todos os níveis de governo, dando destaque ao Ministério da Saúde, que possui o papel antes desempenhado pelo Ministério da Previdência Social na condução das políticas de saúde; (ii) a descentralização da administração do serviços públicos; (iii) e a distribuição do financiamento entre os entes federativos.
O sistema de saúde previsto na Constituição Federal de 1988 consolidou o processo de reformulação da saúde e adotou como principais características: a universalidade e igualdade no acesso às ações de saúde; a descentralização, com direção única em todas as esferas de governo; o atendimento integral com prioridade às ações preventivas, sem prejuízo dos serviços assistenciais; e a participação da comunidade.
constitucionais. A construção do SUS ocorreu de modo abrupto com a CF/1988, em um cenário de insuficiência econômica do País e fortes anseios sociais. Isto resultou em dificuldades na estruturação e operacionalização do SUS, deixando uma larga agenda de problemas a serem superados.
Durante anos subsequentes à Constituição Federal de 1988, a grande preocupação do País concentrou-se no controle da inflação e estabilização econômica. Os problemas sociais não integraram o principal foco da política brasileira, até mesmo por uma impossibilidade de realização de grandes investimentos para sanar deficiências tão profundas. Desse modo, o País, que já acumulava um déficit social na área da saúde, em função do sistema assistencialista-segurador que o regia, mesmo após a CF/1988 não foi capaz de realizar um aporte significativo de investimentos para tornar o SUS um sistema de seguridade de saúde pleno conforme a corrente interpretação jurisprudencial.
Dentre as principais dificuldades a serem superadas estava o aumento da demanda pelos serviços. De acordo com o relatório do Banco Mundial, no período de 1987-1991 houve um aumento de 53% no uso do sistema de saúde, passando de um total de 2,370 milhões de usuários para 3,629 milhões. Este aumento está diretamente ligado à abertura do sistema para toda a população, independentemente de o indivíduo estar assegurado, visto que nesse período o crescimento populacional não ultrapassou 2% (WORLD BANK, 1993).
Problemas como estes, somados à falta de previsibilidade na estruturação e desenho do sistema saúde, à falta de recursos econômicos para tornar o SUS operacional, entre tantos outros, resultaram em um sucateamento do sistema antes mesmo que este se tornasse efetivamente funcional (no sentido de atender aos cidadãos conforme os parâmetros constitucionais atualmente interpretados pelo Poder Judiciário).
É importante considerar que, apesar de o Sistema Único de Saúde se comprometer formalmente a oferecer aos cidadãos uma pluralidade de prestações de saúde, ainda que sem qualquer especificação de quais, as dificuldades para proporcioná-las de fato esbarrou em uma série de questões conjunturais vividas pelo País. Abrir o sistema para toda a população foi um grande avanço aos direitos sociais e uma importante conquista para os brasileiros, contudo a forma como esta abertura seria realizada e os obstáculos a serem superados não foram considerados em sua integralidade no momento de sua previsão.
Independentemente das dificuldades de institucionalização do SUS, esta ocorreu e elaborou uma estrutura com o intuito de iniciar esse processo de transformação do sistema e iniciar o desenvolvimento da saúde no Brasil de modo universal. Nessa transição, dois diplomas legais são tidos como centrais. O primeiro é indiscutivelmente a CF/1988 e o segundo, a Lei 8.080/1990 que dispõe sobre as condições para a promoção, proteção e recuperação da saúde, assim como a organização e funcionamento dos serviços correspondentes, regulamentando sobre as ações e serviços de saúde no território nacional, sejam estes realizados por pessoas jurídicas de direito público ou privado.15
Na Constituição Federal de 1988, além das disposições previstas nos artigos 6.o e 196 e seguintes,16 que determinam que a saúde é um direito fundamental de
15 Art. 1.º da Lei 8.080/1990. 16
Texto Original da Constituição Federal de 1988: Art. 196. A saúde é direito de todos e dever do Estado, garantido mediante políticas sociais e econômicas que visem à redução do risco de doença e de outros agravos e ao acesso universal e igualitário às ações e serviços para sua promoção, proteção e recuperação.
Art. 197. São de relevância pública as ações e serviços de saúde, cabendo ao Poder Público dispor, nos termos da lei, sobre sua regulamentação, fiscalização e controle, devendo sua execução ser feita diretamente ou através de terceiros e, também, por pessoa física ou jurídica de direito privado. Art. 198. As ações e serviços públicos de saúde integram uma rede regionalizada e hierarquizada e constituem um sistema único, organizado de acordo com as seguintes diretrizes: I – descentralização, com direção única em cada esfera de governo;
II – atendimento integral, com prioridade para as atividades preventivas, sem prejuízo dos serviços assistenciais;
III – participação da comunidade.
Parágrafo único. O sistema único de saúde será financiado, nos termos do art. 195, com recursos do orçamento da seguridade social, da União, dos Estados, do Distrito Federal e dos Municípios, além de outras fontes.
Art. 199. A assistência à saúde é livre à iniciativa privada.
§ 1.º As instituições privadas poderão participar de forma complementar do sistema único de saúde, segundo diretrizes deste, mediante contrato de direito público ou convênio, tendo preferência as entidades filantrópicas e as sem fins lucrativos.
todos e dever do Estado, outras previsões importantes relativas à estrutura do sistema de saúde podem ser destacadas. Em relação à competência, a CF/1988 realiza distintas distribuições. Para instituir políticas públicas no âmbito da saúde, a Constituição Federal de 1988 dispõe:
CF/1988, art. 23, II. É competência comum da União, dos Estados, do Distrito Federal e dos Municípios: [...] II – cuidar da saúde e assistência pública, da proteção e garantia das pessoas portadoras de deficiência.
Quanto à competência para legislar em matéria de saúde, a CF/1988 estabelece um sistema de competências concorrentes. Em seu artigo 24, dispõe que cabe à União, Estados e Municípios legislar concorrentemente em prol da efetivação do direito à saúde. Já no tocante à prestação dos serviços de saúde, em seu artigo 30, inciso VII, a CF/1988 incumbe aos municípios o “dever de prestar, com a cooperação técnica e financeira da União e do Estado, serviços de atendimento à saúde da população”.
Esses dispositivos esclarecem que a competência para criar políticas públicas de saúde e legislar no âmbito da saúde é concorrente entre União, Estados e Municípios. Por sua vez, a prestação dos serviços de saúde serão de responsabilidade dos municípios, contudo seu financiamento e suporte técnico serão efetuados em cooperação com os demais entes federados. O deslocamento da prestação dos serviços de saúde aos municípios implica relevantes alterações na
§ 3.º É vedada a participação direta ou indireta de empresas ou capitais estrangeiros na assistência à saúde no País, salvo nos casos previstos em lei.
§ 4.º A lei disporá sobre as condições e os requisitos que facilitem a remoção de órgãos, tecidos e substâncias humanas para fins de transplante, pesquisa e tratamento, bem como a coleta, processamento e transfusão de sangue e seus derivados, sendo vedado todo tipo de comercialização.
Art. 200. Ao sistema único de saúde compete, além de outras atribuições, nos termos da lei:
I – controlar e fiscalizar procedimentos, produtos e substâncias de interesse para a saúde e participar da produção de medicamentos, equipamentos, imunobiológicos, hemoderivados e outros insumos; II – executar as ações de vigilância sanitária e epidemiológica, bem como as de saúde do trabalhador;
III – ordenar a formação de recursos humanos na área de saúde;
IV – participar da formulação da política e da execução das ações de saneamento básico; V – incrementar em sua área de atuação o desenvolvimento científico e tecnológico;
VI – fiscalizar e inspecionar alimentos, compreendido o controle de seu teor nutricional, bem como bebidas e águas para consumo humano;
VII – participar do controle e fiscalização da produção, transporte, guarda e utilização de substâncias e produtos psicoativos, tóxicos e radioativos;
organização municipal, nos serviços de saúde e principalmente passa a exigir das municipalidades a complexa gestão destes serviços.
Apesar dos princípios da universalidade e o dever de criar e garantir políticas públicas na área, a CF/1988 também estabeleceu que a assistência à saúde poderá ser explorada pela iniciativa privada. Esse tema não será objeto de grandes discussões neste trabalho, mas merece ser registrado. A universalização dos serviços de saúde com o SUS não reduziu a participação privada, e o sistema misto de prestação e financiamento da saúde permanece até hoje, o que de alguma forma também ampliou a participação do Judiciário na definição de políticas na área.
A iniciativa privada sempre ocupou um papel relevante no cenário da saúde no Brasil (FISHLOW, 2011, p. 97), e, conforme pesquisas sobre o tema realizadas em 1998, as classes mais altas da sociedade são prevalentes no uso destes serviços (MEDICI, 2002). Uma crítica apresentada em face da estrutura dicotômica do sistema de saúde é o fato de que pessoas de maior renda acabam por utilizar gratuitamente o SUS para procedimentos mais custosos, reduzindo suas mensalidades nos planos privados. Entretanto, os valores pagos na saúde privada são dedutíveis no imposto de renda, gerando duas espécies de problemas: (i) classes altas e baixas competindo por recursos escassos na utilização dos serviços públicos complexos; (ii) as deduções no imposto de renda tornavam o SUS mais barato para as altas classes. Ambas as questões podem ser apontadas como propagadoras de desigualdades sociais no País (FISHLOW, 2011, p. 218).