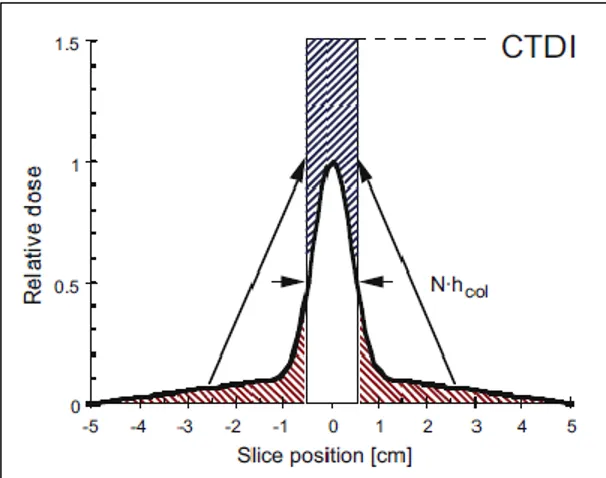
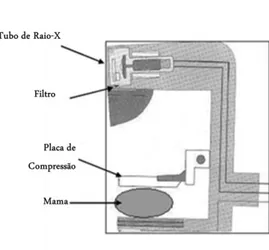
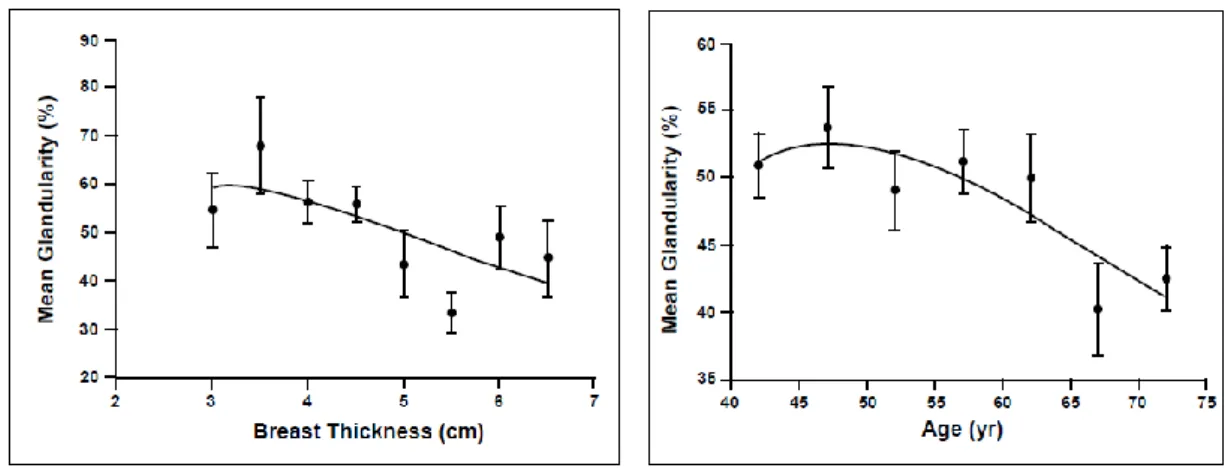
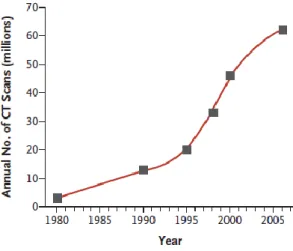
Monitorização da radiação ionizante em diagnóstico clínico: desenvolvimento de modelos adaptativos
Texto
Imagem


Documentos relacionados
Portanto, mesmo percebendo a presença da música em diferentes situações no ambiente de educação infantil, percebe-se que as atividades relacionadas ao fazer musical ainda são
Este desafio nos exige uma nova postura frente às questões ambientais, significa tomar o meio ambiente como problema pedagógico, como práxis unificadora que favoreça
• The definition of the concept of the project’s area of indirect influence should consider the area affected by changes in economic, social and environmental dynamics induced
Objetivo: Garantir estimativas mais realistas e precisas para o projeto, ao considerar nesta estimativa o esforço necessário (em horas ou percentual do projeto) para
limitações no uso do sistema de informação; isolamento do Serviço de Atenção Domiciliar em relação aos demais serviços da rede de saúde; limitações da Atenção Básica
Corporate Control and Policies Page 12 UNIVERSIDAD DE PIURA UNIVERSIDAD DEL PACÍFICO UNIVERSIDAD ESAN UNIVERSIDAD NACIONAL AGRARIA LA MOLINA UNIVERSIDAD NACIONAL
Em São Jerônimo da Serra foram identificadas rochas pertencentes à Formação Rio do Rasto (Grupo Passa Dois) e as formações Pirambóia, Botucatu e Serra Geral (Grupo São
São considerados custos e despesas ambientais, o valor dos insumos, mão- de-obra, amortização de equipamentos e instalações necessários ao processo de preservação, proteção