io
UNIVERSIDADE DE LISBOA
FACULDADE DE MOTRICIDADE HUMANA
Reabilitação Cardíaca: Análise Longitudinal da
Capacidade Cardiorrespiratória dos Participantes do
Clube Coronário de Lisboa
Relatório do Ramo de Aprofundamento de Competências Profissionais elaborado
com vista à obtenção do Grau de Mestre em Exercício e Saúde
Orientador: Professora Doutora Maria Helena Santa-Clara Pombo Rodrigues
Júri:
Presidente:
Professor Doutor Pedro Jorge Moreira de Parrot Morato
Vogais:
Professora Doutora Maria Helena Santa-Clara Pombo Rodrigues
Professora Doutora Filipa Oliveira da Silva João
Hélder Ivo Freitas Mendonça
2019
III
Agradecimentos
A entrega deste relatório, foi mais um passo numa caminhada que nunca acaba, a aprendizagem. É com um grande sentimento de alegria, que gostaria de deixar uma palavra de apreço, de consideração a todos os que me fizeram caminhar e a todos que caminharam junto comigo.
À minha família, um muito obrigado, pela sua crença, pelo seu apoio, suporte e motivação, sem eles este passo não poderia ser dado.
Um muito obrigado aos meus amigos que sempre me apoiaram, que sempre estiveram disponíveis, mesmo aqueles que estando longe fisicamente, sei que estão perto.
Um muito obrigado à minha orientadora Professora Doutora Helena Santa-Clara pela orientação, disponibilidade e transmissão de conhecimentos.
Aos mestres Rita Pinto, Vanessa Santos e Vitor Angarten pela disponibilidade e partilha de conhecimentos, o meu obrigado.
Um obrigado, aos participantes do CORLIS, do CRECUL e do Hospital de Santa Marta pelos momentos de partilha, amizade, trabalho e diversão.
A todas as pessoas que me cruzei durante a minha formação que de uma forma ou de outra contribuíram para que eu seja um melhor profissional, um muito obrigado!
V
Resumo
Este relatório de estágio foi desenvolvido no âmbito da unidade curricular de Estágio e tem como objetivo demonstrar o conhecimento adquirido e trabalho desenvolvido durante o ano letivo 2017/18. Realizou-se na vertente de Reabilitação Cardíaca, com vista à obtenção do grau de Mestre em Exercício e Saúde, pela Faculdade de Motricidade Humana - Universidade de Lisboa.
Este documento divide-se em duas grandes componentes, o enquadramento da prática profissional e a realização da prática profissional. O enquadramento da prática profissional apresenta uma sistematização dos conceitos inerentes às doenças cardiovasculares, a definição de reabilitação cardíaca, a importância dos programas de reabilitação cardíaca e o papel preponderante que o exercício físico e a atividade física possuem na prevenção das doenças cardiovasculares. Na realização da prática profissional é apresentada a caraterização, o planeamento do estágio e a intervenção nos diversos locais de estágio. No que respeita aos locais de estágio, o Clube Coronário de Lisboa é destacado por me ter sido proposto realizar o contributo pessoal no mesmo. O contributo pessoal consiste na análise longitudinal da capacidade cardiorrespiratória dos participantes do Clube Coronário de Lisboa.
Por último, é apresentada uma reflexão crítica sobre a prática profissional realizada durante o ano.
Palavras-chave
Reabilitação Cardíaca; Doenças Cardiovasculares; Doença Arterial Coronária; Insuficiência Cardíaca; Exercício Físico; Atividade Física; Clube Coronário de Lisboa
VII
Abstract
This report was developed within the scope of the Internship course at the Master degree of Exercise and Health at the Faculty of Human Kinetics – University of Lisbon, with the aim to demonstrate the acquired knowledge and the work accomplished during the academic year of 2017/2018.
This document it is divided in two large components: framework of professional practice and professional practice.The framework of professional practice presents a systematic review about cardiovascular diseases, the definition of cardiac rehabilitation and the implications in exercise and physical activity has in cardiovascular diseases. In the professional practice it is presented the characterization, the internship planning and the intervention in the different places of practice. Considering all the places where the internship has been realized, Clube Coronário de Lisboa was the one where my personal contribution was applied. The personal contribution consists in a longitudinal analysis of the cardiorespiratory fitness of the participants from the Clube Coronário de Lisboa.
Finally, there is a conclusion and analysis about the professional practice realized throughout the academic year.
Keywords
Cardiac Rehabilitation; Cardiovascular Diseases; Coronary Artery Disease; Heart Failure; Physical Exercise; Physical Activity; Clube Coronário de Lisboa
IX
Índice
Agradecimentos ...III Resumo ... V Abstract ... VII Índice de Figuras ... XIV Índice de Tabelas ... XV Lista de Abreviaturas e Siglas ... XVIII
I - Introdução...20
II - Enquadramento Teórico ...24
1 - Doenças Cardiovasculares...24
1.1 - Epidemiologia das Doenças Cardiovasculares...24
1.2 - Doença Arterial Coronária ...28
1.3 - Insuficiência Cardíaca ...33
1.4 - Doença Cardíaca Valvular ...36
1.5 - Tratamentos ...40
1.5.1 - Terapêutica Farmacológica na DCV ...40
1.5.2 - Intervenções ...44
2 - Reabilitação Cardíaca ...48
2.1- Fases da Reabilitação Cardíaca ...48
2.2 - Componentes Mandatórias de um Programa de Reabilitação Cardíaca ...50
2.3 - Benefícios da Reabilitação Cardíaca ...54
2.4 - Seleção e Referenciação de Pessoas com Doença Cardiovascular ...57
2.5 - Estratificação do Risco Clínico e Monitorização ...58
2.6 - Prescrição de Exercício Físico na Doença Cardiovascular ...65
2.7 - Recomendações de Atividade Física na Doença Cardiovascular ...73
X
2.9 - Barreiras para a Prática de Reabilitação Cardíaca ...77
III - Realização da Prática Profissional ...80
1 - Objetivos ...80
2 - Caraterização do Estágio ...82
3 - Clube Coronário de Lisboa ...84
3.1 - Caraterização do Clube Coronário de Lisboa ...84
3.2 - Caraterização dos Participantes ...85
3.3 - Avaliação dos Participantes ...87
3.3.1 - Avaliação da Força Máxima ...87
3.3.2 - Avaliação Funcional ...90
3.3.3 - Avaliação da Força da Preensão Manual ...97
3.3.4 - Avaliação Cardiorrespiratória ...98
3.3.5 - Avaliação da Composição Corporal ... 102
3.4 - Intervenção no Clube Coronário de Lisboa ... 109
4 - Centro de Reabilitação Cardiovascular da Universidade de Lisboa ... 114
4.1 - Caraterização do Centro de Reabilitação Cardiovascular da Universidade de Lisboa... 114
4.2 - Intervenção no Centro de Reabilitação Cardiovascular de Lisboa ... 117
5 - Hospital de Santa Marta ... 122
5.1 - Caraterização do Hospital de Santa Marta ... 122
5.2 - Intervenção no Hospital de Santa Marta ... 124
6 - Contributo Pessoal CORLIS ... 128
6.1 - Introdução ... 128
6.2 - Objetivo ... 131
6.3 - Amostra ... 131
XI
6.5 - Equipamentos e Protocolos de Avaliação ... 132
6.6 - Análise Estatística ... 134
6.7 - Apresentação e Discussão dos Resultados ... 134
6.8 - Conclusão ... 138
6.9 - Limitações ... 139
7 - Outras Atividades Realizadas ao Longo do Ano ... 140
8 - Reflexão Final ... 146
Referências Bibliográficas... 148
Anexos... 162
Anexo 1 - Exemplo de um Relatório de uma Prova de Esforço Cardiorrespiratória do CORLIS ... 162
Anexo 2 - Exemplo de um Relatório DEXA... 164
Anexo 3 - Ficha Inicial de Caraterização do Participante CORLIS ... 166
Anexo 4 - Folha de Registo das Sessões do CORLIS ... 168
Anexo 5 - Exemplo de Sessão de Exercício Físico do CORLIS ... 169
Anexo 6 - Componentes Críticas das Máquinas de Resistência do CORLIS ... 176
Anexo 7 - Exemplo de um Treino de Força na Sala de Exercício do CORLIS ... 186
Anexo 8 - Folha de Registo da Sala de Musculação do CORLIS ... 187
Anexo 9 - Escala Subjetiva de Esforço Normal e Adaptada ... 188
Anexo 10 - Questionário de Estado Saúde (SF-36) ... 189
Anexo 11 - Questionário de Avaliação Inicial do CRECUL ... 192
Anexo 12 - Folha de Registo CRECUL ... 196
Anexo 13 - Material Disponível para Sessões do CRECUL ... 197
Anexo 14 - Bateria de Testes Funcionais CRECUL ... 198
Anexo 15 - Exemplo do Relatório de uma Prova de Esforço Cardiorrespiratória do CRECUL ... 200
XII
Anexo 16 - Cartaz da Atividade Trilho para a Saúde ... 208 Anexo 17 - Cartaz da Atividade 7 Dias do Coração ... 209 Anexo 18 - Questionário de Avaliação Pré-Exercício Físico dos 7 Dias do Coração .. 210 Anexo 19 - Relatório das Avaliações dos 7 dias do Coração ... 212 Anexo 20 - Cartaz da Atividade Exercício no Parque ... 213
XIV
Índice de Figuras
Figura 1: Evolução da proporção de óbitos pelas principais causas de morte no total das
causas de morte em Portugal (%), (1988-2015), (DGS, 2017). ...25
Figura 2: Taxa de mortalidade padronizada por Doenças do Aparelho Circulatório, em Portugal Continental (2011 - 2015), por sexo, (DGS, 2017). ...26
Figura 3: Taxa de mortalidade padronizada por Doença Isquémica do Coração, em Portugal Continental (2011 -2015), por sexo, (DGS, 2017). ...26
Figura 4: Taxa de mortalidade padronizada por Enfarte Agudo do Miocárdio, em Portugal Continental (2011 -2015), por sexo, (DGS, 2017). ...27
Figura 5: Taxa de mortalidade padronizada para Doenças Cerebrovasculares, em Portugal Continental (2011 -2015), por sexo, (DGS, 2017). ...27
Figura 6: Participação nos diferentes locais de estágio no ano 2017/2018. ...82
Figura 7: Prevalência das patologias no CORLIS. ...86
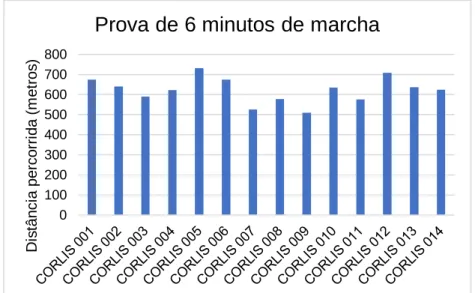
Figura 8: Distância percorrida em metros na prova dos 6 minutos de marcha pelos participantes do CORLIS. ...92
Figura 9: Resultados do teste alcançar atrás das costas à direita e à esquerda dos participantes do CORLIS. ...93
Figura 10: Resultados do teste senta e alcança dos participantes do CORLIS. ...94
Figura 11: Resultado do teste levantar e sentar na cadeira dos participantes do CORLIS. ...95
Figura 12: Resultados obtidos no teste sentado, caminhar 2,44 metros e voltar a sentar dos participantes do CORLIS. ...96
Figura 13: Resultados obtidos no teste de força de preensão dos participantes do CORLIS. ...97
Figura 14: Colocação de elétrodos num ECG de 12 derivações. RA significa braço direito; LA braço esquerdo; RL perna direita; e LL perna esquerda. ...99
Figura 15: Valores obtidos de VO2pico dos participantes do CORLIS. ... 101
Figura 16: Valores do percentil de densidade mineral óssea dos participantes do CORLIS. ... 105
Figura 17: Valores de percentagem massa gorda dos participantes do CORLIS. ... 105
Figura 18: Valores do índice de massa corporal dos participantes do CORLIS. ... 106
XV
Figura 20: Prevalência das patologias no CRECUL. ... 118
Figura 21: Prevalência das patologias no PRC do Hospital de Santa Marta. ... 125
Índice de Tabelas
Tabela 1: Benefícios do exercício físico aeróbio nos fatores de risco cardíacos, sistémicos e na circulação coronária a longo prazo. ...32Tabela 2: Definição de Insuficiência Cardíaca com fração de ejeção preservada, com fração de ejeção intermédia e com fração de ejeção reduzida. ...34
Tabela 3: Níveis de progressão de doença valvular cardíaca. ...38
Tabela 4: Efeitos da medicação na hemodinâmica, na ECG e na capacidade de exercício. ...43
Tabela 5: Benefícios dos programas de exercício físico e da reabilitação cardíaca. ...55
Tabela 6: Critérios para estratificação de risco da American Association of Cardiovascular and Pulmonary Rehabilitation para pacientes com doença cardiovascular. ...59
Tabela 7: Critérios para estratificação de risco para a prática de exercício físico da AHA. ...61
Tabela 8: Classificação funcional do New York Heart Association, baseada na severidade dos sintomas e na prática de atividade física. ...63
Tabela 9: Recomendações de exercício físico para indivíduos com DCV participando num PRC em fase de manutenção. ...67
Tabela 10: Recomendações de exercício físico para indivíduos com IC. ...68
Tabela 11: Contraindicações absolutas para a prática de treino intervalado de alta intensidade em pacientes com Doença Arterial Coronária e com Insuficiência Cardíaca. 70 Tabela 12: Protocolos de treino intervalado de alta intensidade específicos para aumento da capacidade aeróbio de pacientes com DCV. ...71
Tabela 13: Duração da intervenção em horas no CORLIS, CRECUL e Hospital de Santa Marta. ...82
Tabela 14: Objetivos de estágio divididos por trimestre. ...83
Tabela 15: Planeamento anual de treino 2017/2018 do CORLIS. ...85
Tabela 16: Caracterização dos participantes do CORLIS. ...85
Tabela 17: Terapêutica farmacológica dos participantes do CORLIS. ...86
XVI
Tabela 19: Comparação das cargas de 1RM dos membros inferiores...90
Tabela 20: Protocolo de Bruce Modificado. ... 100
Tabela 21: Valores normativos VO2máx para indivíduos saudáveis do sexo masculino. . 101
Tabela 22: Valores normativos VO2máx para indivíduos saudáveis do sexo feminino ... 102
Tabela 23: Valores normativos de IMC. ... 107
Tabela 24: Planeamento do treino aeróbio, treino intervalado de alta intensidade e treino contínuo. ... 115
Tabela 25: Planeamento de treino de força com periodização linear. ... 116
Tabela 26: Planeamento de treino de força utilizando as recomendações do ACSM. ... 116
Tabela 27: Comparação entre equipamentos de prova de esforço cardiorrespiratória. . 121
Tabela 28: Valores normativos O2pulso (mL/bpm). ... 131
Tabela 29: Protocolo de Bruce e Protocolo de Bruce Modificado. ... 133
Tabela 30: Comparação das características demográficas nos dois momentos. ... 135
Tabela 31:Comparação das variáveis cardiorrespiratórias e hemodinâmicas. ... 136
Tabela 32: Análise das variáveis cardiorrespiratórias e hemodinâmicas ≤5 e >5 anos de RC. ... 138
XVIII
Lista de Abreviaturas e Siglas
AF - Atividade FísicaAHA - American Heart Association CORLIS - Clube Coronário de Lisboa
CRECUL - Centro de Reabilitação Cardiovascular da Universidade de Lisboa DAC - Doença Arterial Coronária
DCV - Doenças Cardiovasculares
DEXA - Densitometria Radiológica de Dupla Energia EAM - Enfarte Agudo do Miocárdio
ECG - Eletrocardiograma
ESE - Escala Subjetiva de Esforço FC - Frequência Cardíaca
FCmáx - Frequência Cardíaca Máxima
FCres - Frequência Cardíaca de Reserva
FCpico - Frequência Cardíaca de Pico
FCrep - Frequência Cardíaca de Repouso
FCT - Frequência Cardíaca de Treino FE - Fração de Ejeção
FEVE - Fração de Ejeção do Ventrículo Esquerdo FMH - Faculdade de Motricidade Humana
HDL - Lipoproteína de Alta Densidade
HIIT - Treino Intervalado de Alta Intensidade do inglês High Intensity Interval Training IC - Insuficiência Cardíaca
IMC - Índice de Massa Corporal
LDL - Lipoproteína de Baixa Densidade MET - Equivalente Metabólico
PA - Pressão Arterial
PAS - Pressão Arterial Sistólica
PASpico - Pressão Arterial Sistólica de Pico
PASrep - Pressão Arterial Sistólica de Repouso
PAD - Pressão Arterial Diastólica
XIX PADrep - Pressão Arterial Diastólica de Repouso
PECR - Prova de Esforço Cardiorrespiratória
PETCO2 - Pressão parcial de dióxido de carbono no final da expiração
PETO2 - Pressão parcial de oxigénio no final da expiração
PRC - Programa de Reabilitação Cardíaca RC - Reabilitação Cardíaca
VE - Ventilação
VE/VCO2 - Equivalente Ventilatório do Dióxido de Carbono
VE/VO2 - Equivalente Ventilatório do Oxigénio
VO2 - Consumo de Oxigénio
VO2máx - Consumo Máximo de Oxigénio
VO2pico - Consumo Pico de Oxigénio
20
I - Introdução
A opção de frequentar o Mestrado em Exercício e Saúde na Faculdade de Motricidade Humana (FMH), esteve subjacente ao objetivo de me especializar na área de reabilitação cardíaca (RC). A realização do Estágio em RC permitiu-me integrar equipas multidisciplinares específicas da área, contactar e intervir com participantes com doenças cardiovasculares (DCV), perceber e refletir sobre a realidade da RC em Portugal e obter novos conhecimentos consolidando os demais adquiridos ao longo da minha formação.
As DCV são a principal causa de morte no mundo. Segundo a Organização Mundial de Saúde (2017), estima-se que em 2015 tenham morrido 17,7 milhões de pessoas, o que representa 31% das mortes a nível mundial, e destas mortes, estima-se que 7,4 milhões tenham sido devido a DCV e 6,7 milhões devido a acidente vascular cerebral. Assim sendo, pode afirmar-se com base nestes dados que morrem mais pessoas devido a DCV do que qualquer outra causa (WHO, 2017). Na Europa as DCV foram responsáveis por 3,9 milhões de mortes anuais e na União Europeia 1,8 milhões de mortes, respetivamente (Wilkins et al., 2017). Portugal não é exceção, as DCV são também a principal causa de morte, no ano de 2012, foram responsáveis por 30,4% das mortes (Rocha & Nogueira, 2015).
Perante este panorama, é necessário a integração de pessoas com DCV em programas de reabilitação cardíaca (PRC). A RC é definida como um processo pela qual uma pessoa com DCV recupera e/ou mantém um ótimo nível fisiológico, psicológico, social, vocacional e funcional após um evento cardíaco agudo ou num contexto de DCV crónica (Abreu et al., 2018). A RC é um processo coordenado de intervenções interdisciplinares, que têm como objetivo melhorar a capacidade funcional, psicológica e social do participante com DCV, e visa estabilizar, diminuir ou até mesmo reverter a progressão do processo aterosclerótico. Os PRC são a longo termo e envolvem as componentes de avaliação médica, prescrição de exercício físico, modificação dos fatores de risco, educação e aconselhamento (Balady et al., 2007).
21
Os PRC devem proporcionar a redução do risco cardiovascular, promover comportamentos saudáveis, reduzir incapacidades e fomentar um estilo de vida saudável. Desta forma a prescrição de exercício físico, assume um papel preponderante, sendo uma componente fundamental nas recomendações atuais.
O Estágio constitui uma unidade curricular orientada para o aperfeiçoamento e consolidação de competências no âmbito da promoção, conceção e aplicação de programas de exercício físico e de atividade física (AF), tendo em vista a prevenção da ocorrência ou agravamento da doença e incapacidade, no contexto clínico (Especialista de Exercício e Saúde) e da saúde pública (Promotor de Exercício e Saúde). O estágio realizou-se em contexto comunitário no Clube Coronário de Lisboa (CORLIS) e no Centro de Reabilitação Cardiovascular da Universidade de Lisboa (CRECUL) e em contexto hospitalar no Hospital de Santa Marta. As competências a desenvolver foram:
- Avaliação da AF e dos comportamentos sedentários, da aptidão física e de indicadores de bem-estar e qualidade de vida;
- Conceção e prescrição de exercício físico supervisionado visando a manutenção ou melhoria da aptidão física, da qualidade de vida relacionada com a saúde e do bem-estar psicológico;
- Promoção da AF, de aconselhamento e incentivo à prática regular e continuada de comportamentos conducentes à preservação da saúde, nomeadamente prática de AF e redução do sedentarismo; e de iniciativas de carácter informativo e educacional na comunidade.
O presente relatório de estágio divide-se em dois grandes capítulos, o enquadramento da prática profissional e a realização da prática profissional. No enquadramento da prática profissional é apresentada a sistematização da informação recolhida relativamente às DCV, nomeadamente a sua epidemiologia, a fisiopatologia da doença arterial coronária (DAC), insuficiência cardíaca (IC) e doença cardíaca valvular e respetivos tratamentos farmacológicos/intervenções. É apresentado também a definição de RC, as suas fases, benefícios e barreiras para a prática, componentes mandatórias de um PRC, seleção e referenciação de pessoas com DCV, estratificação do risco clínico e monitorização, prescrição de exercício físico e recomendações de AF na DCV, e por
22
último a realidade da RC em Portugal. No que respeita, à realização da prática profissional são apresentados os objetivos gerais e específicos, o planeamento anual e caraterização de cada local de estágio e intervenção. O CORLIS recebe um especial destaque por me ter sido proposto realizar o contributo pessoal no mesmo. Por último, é apresentada uma reflexão crítica sobre a prática profissional.
24
II - Enquadramento Teórico
1 - Doenças Cardiovasculares
1.1 - Epidemiologia das Doenças Cardiovasculares
De acordo com a Organização Mundial de Saúde (2017), as DCV são um grupo de distúrbios do coração e dos vasos sanguíneos. As DCV incluem a DAC, doença cerebrovascular, doença arterial periférica, doença cardíaca reumática, doença cardíaca congénita, trombose venosa profunda e embolia pulmonar (WHO, 2017), existem ainda outros tipos de DCV, a IC, arritmias e doença cardíaca valvular (AHA, 2017b).
A grande maioria das DCV podem ser prevenidas através da modificação dos fatores de risco (WHO, 2017). Os fatores de risco podem ser modificáveis ou não modificáveis. Os fatores de risco modificáveis contemplam o tabagismo, a dieta pouco saudável, a hipertensão arterial, a obesidade, a diabetes, a dislipidemia, a inatividade física e o consumo de álcool, os fatores de risco não modificáveis são a idade, o sexo, a etnia, a hereditariedade e o histórico familiar (Mackay & Mensah, 2004; WHO, 2017). Pessoas com DCV, ou com elevado risco de a desenvolver, possuem a presença de um ou mais fatores de risco como hipertensão, diabetes, dislipidemia, ou doença diagnosticada, assim sendo, necessitam de um diagnóstico, controlo e aconselhamento apropriado (WHO, 2017).
Na Europa as DCV são responsáveis por 3,9 milhões de mortes anuais e na União Europeia 1,8 milhões de mortes, respetivamente. Deste modo, as DCV são responsáveis por 45% das mortes na Europa e por 37% das mortes na União Europeia. Em 2015, na Europa viviam mais de 85 milhões de pessoas com DCV e mais de 49 milhões na União Europeia (Wilkins et al., 2017).
Em Portugal, as DCV são também a principal causa de morte, no ano de 2012, foram responsáveis por 30,4% das mortes. Estima-se que no sexo masculino foram responsáveis por 26,3 % das mortes, sendo 6,7% por doença isquémica do coração, 10,7% por doenças cerebrovasculares e 8,9% por outras DCV. Relativamente, ao sexo
25
feminino as DCV representaram 34,7% das mortes, destas 6,2 % por doença isquémica, 14,4% doenças cerebrovasculares e 14,1% outras DCV (Rocha & Nogueira, 2015).
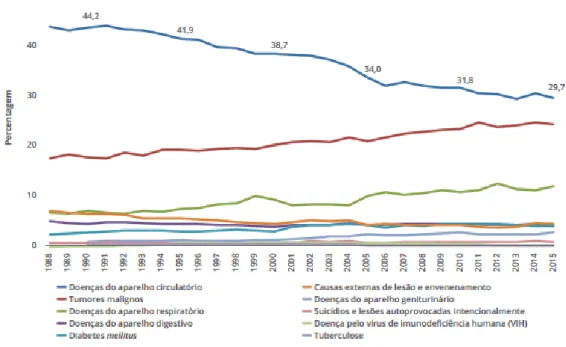
Atualmente, de acordo com a Direção Geral de Saúde (2017), a morte por DCV tem vindo a diminuir desde do ano 1988 até 2015, em virtude da adoção de medidas estratégicas preventivas e à melhoria dos diagnósticos, contudo em 2015 a proporção de óbitos por DCV foi de 29,7% (Figura 1).
Figura 1: Evolução da proporção de óbitos pelas principais causas de morte no total das causas
26
Entre 2011 e 2015, verificou-se uma redução global de 4,1% da taxa de mortalidade padronizada para as doenças do aparelho circulatório (Figura 2).
Figura 2: Taxa de mortalidade padronizada por Doenças do Aparelho Circulatório, em Portugal
Continental (2011 - 2015), por sexo, (DGS, 2017).
Relativamente, à doença isquémica do coração entre o ano de 2011 e 2015, a mortalidade manteve-se sem alterações, no entanto, verificou-se um agravamento da mortalidade prematura abaixo dos 70 anos (Figura 3).
Figura 3: Taxa de mortalidade padronizada por Doença Isquémica do Coração, em Portugal
Continental (2011 -2015), por sexo, (DGS, 2017).
No que respeita ao enfarte agudo do miocárdio (EAM) os ganhos de redução da mortalidade são de 6,3% e pertencem exclusivamente aos indivíduos acima dos 70 anos. De salientar, que a maioria das situações aqui referidas, correspondem à designada “Morte Súbita”, que ocorre frequentemente fora do ambiente hospitalar (Figura 4).
27
Figura 4: Taxa de mortalidade padronizada por Enfarte Agudo do Miocárdio, em Portugal
Continental (2011 -2015), por sexo, (DGS, 2017).
No que respeita à mortalidade nas doenças cerebrovasculares, verificou-se uma grande redução (19,7%), especialmente no acidente vascular cerebral isquémico que registou uma redução de 39%, abaixo dos 70 anos (Figura 5).
Figura 5: Taxa de mortalidade padronizada para Doenças Cerebrovasculares, em Portugal
28
1.2 - Doença Arterial Coronária
A aterosclerose é uma doença inflamatória, caracterizada por elevadas concentrações de colesterol, em particular do colesterol de lipoproteína de baixa densidade (LDL), que é um dos principais fatores de risco. A aterosclerose define-se por um processo de disfunção endotelial, que resulta da acumulação de lípidos na camada íntima da artéria (Ross, 1999), está associada a elevadas concentrações de colesterol LDL, radicais livres provenientes do tabagismo, hipertensão e diabetes, alterações genéticas, elevadas concentrações de homocisteína no plasma e infeções por microrganismos (Ross, 1993, 1999).
A DAC consiste no processo de aterosclerose que afeta as artérias coronárias. O diagnóstico da DAC inclui angina de peito, isquémia silenciosa do miocárdio, EAM e morte súbita cardíaca (Hanson, Fareed, Argenio, Agunwamba, & Hanson, 2013).
A DAC estável é geralmente caracterizada por episódios reversíveis de isquémia ou hipóxia, que resultam de um desequilíbrio no aporte sanguíneo e das necessidades metabólicas do miocárdio. Estes episódios são normalmente induzidos pelo exercício físico, emoções ou outra manifestação de stress, que podem ocorrer de forma espontânea. A isquémia/hipóxia está usualmente associada a um desconforto torácico transitório (angina de peito). O diagnóstico e a avaliação da DAC estável valorizam a presença de fatores de risco como a dislipidemia, hiperglicemia ou outros fatores de risco bioquímicos e ainda testes de diagnóstico, provas de esforço e/ou exames imagiológicos (Montalescot et al., 2013).
As manifestações do desconforto relacionado com a isquémia miocárdica (angina de peito) podem ser divididas em 4 categorias, de acordo com localização, tipo, duração e relação com a exacerbação em esforço ou descanso. O desconforto causado pela isquémia do miocárdio é usualmente localizado no peito, perto do esterno, mas também pode ser sentido em qualquer zona epigástrica que irradia para a mandíbula ou dentes, na omoplata ou ainda com irradiação para o braço, o punho e dedos. O desconforto é frequentemente descrito como uma pressão, aperto ou peso, por vezes estrangulamento,
29
constrição ou ardor. A angina pode ser acompanhada por dispneia, desconforto no peito e por sintomas menos específicos como fadiga, sensação de desmaio, náuseas, ardor e agitação. Os sintomas clássicos aparecem ou tornam-se mais severos com o aumento dos níveis de esforço (como caminhar com inclinação, contra o vento ou ainda num ambiente frio) e rapidamente desaparecem em poucos minutos quando o indivíduo deixa de estar exposto a estas condições. As exacerbações dos sintomas da angina podem ocorrer após a uma refeição pesada ou após caminhar com inclinação pela manhã, contudo os sintomas podem variar de dia para dia ou eventualmente durante o mesmo dia. A ingestão de nitratos ou colocação sublingual alivia a angina rapidamente (Montalescot et al., 2013).
O Síndrome Coronário Agudo (SCA) pode ter 3 manifestações clínicas diferentes, a angina instável, SCA sem elevação do segmento ST e SCA com elevação do segmento ST (Kumar & Cannon, 2009).
A angina instável e o SCA sem elevação do segmento ST são muito semelhantes na origem fisiopatológica e nas manifestações clínicas, no entanto, diferem no grau de dificuldade. Se num paciente não for detetado nenhum biomarcador (troponinas T ou I, ou creatina quinase - CK MB) no sangue, horas após o início da dor torácica devido a isquémia, considera-se que teve um episódio de angina instável. É considerado angina instável a ocorrência de uma ou mais das três seguintes situações: 1) angina em repouso (pelo menos mais de 20 minutos); 2) angina severa recente (menos do que 2 meses); 3) aumento do padrão de ocorrência (maior intensidade, duração, frequência, ou qualquer combinação destes fatores) (Kumar & Cannon, 2009).
O SCA sem elevação do segmento ST, inclui desde pessoas com DCV livres de sintomas a indivíduos com isquémia, instabilidade hemodinâmica ou elétrica e/ou paragem cardíaca. A sua correlação patológica a nível do miocárdio é a necrose de cardiomiócitos (EAM sem elevação do segmento ST). Assim sendo, devido à quantidade de miocárdio em perigo e do risco de desenvolver arritmias ventriculares malignas, é indicado de imediato angiografia coronária ou revascularização (Roffi et al., 2016).
30
O SCA com elevação do segmento ST, geralmente possui um diagnóstico baseado em isquémia do miocárdio, constatando-se uma dor persistente no peito. Sintomas como a irradiação de uma dor para o pescoço, maxilar inferior e braço esquerdo são pistas importantes, menos frequente existem pacientes com DCV com dispneia, náuseas, vómitos, fadiga, palpitações e tonturas. Em pacientes com SCA com elevação do segmento ST é recomendado iniciar a monitorização com eletrocardiograma (ECG) o mais precocemente possível com o intuito de detetar arritmias malignas, devendo-se realizar desfibrilhação se necessário (Ibanez et al., 2018). Uma dor no peito persistente (mais do que 20 minutos), geralmente reflete uma oclusão coronária, e muitas vezes precede à ocorrência de um EAM com elevação do segmento ST. O tratamento indicado nesta situação é reperfusão imediata através de angioplastia ou terapêutica fibrinolítica (Roffi et al., 2016).
O EAM é definido pela necrose dos cardiomiócitos, ou seja, a morte das células do miocárdio devido a isquémia prolongada. A menor circulação na zona isquémica conduz à falta de aporte de oxigénio e nutrientes, e consequentemente, à intermitência ou oclusão arterial coronária. Após o início da isquémia miocárdica, a morte celular não é logo imediata, a necrose das células do miocárdio em risco podem levar 2 a 4 horas ou mais, dependendo da presença de circulação na zona isquémica (Roffi et al., 2016; Thygesen et al., 2007, 2012).
Uma vez que os fatores de risco têm um papel preponderante no aparecimento da DAC, surgiu a necessidade de perceber quais são os efeitos do exercício físico na capacidade cardiorrespiratória e nos biomarcadores cardiometabólicos. Uma meta-análise recente de estudos randomizados refere que o exercício físico aumenta a capacidade cardiorrespiratória e que tem demonstrado ser um preditor independente do risco de DCV, mortalidade por DCV e mortalidade total. Reportaram também que existem efeitos favoráveis do exercício físico na apoliproteína A1, interleucina-18, insulina em jejum e na hemoglobina glicada. Apesar dos mecanismos biológicos não serem totalmente claros, o exercício físico possui efeitos protetores para o coração através da alteração da dislipidemia, inflamação, resistência à insulina e hemostasia (Lin et al., 2015).
31
O endotélio é um importante regulador da homeostasia vascular, e a sua disfunção é um precursor da aterosclerose. A função vascular consiste na habilidade do endotélio e das células musculares lisas responderem a moléculas responsáveis pela manutenção de um tónus vascular relaxado. O óxido nítrico é considerado a molécula mais importante para a função vascular juntamente com outras substâncias produzidas pelas células endoteliais como as prostaciclinas, fatores hiperpolarizantes e peptídeos natriúreticos tipo-C. O óxido nítrico é um potente vasodilatador, que também protege contra a proliferação das células musculares lisas, inibe a produção de fatores pró-inflamatórios e a adesão de moléculas. Os fatores de risco da DCV, a obesidade, dislipidemia, hiperglicemia e hipertensão, podem conduzir ao aumento nos níveis de resistência à insulina e stress oxidativo, contribuindo para perturbação da homeostasia vascular com efeito direto na biodisponibilidade do óxido nítrico. O exercício físico tem demonstrado ser uma estratégia terapêutica para a melhoria da função vascular em várias populações clínicas, reduzindo a mortalidade em geral. O impacto positivo do exercício fisico nos fatores de risco tradicionais não explica completamente o seu papel protector contra o despoletar da DCV. Por outro lado, a capacidade do exercício físico pode restaurar a homeostasia vascular através do shear stress e através da biodisponibilidade de óxido nítrico, poderá ser um mecanismo importante no papel protectivo do exercício físico contra o desenvolvimento das DCV (Ramos, Dalleck, Tjonna, Beetham, & Coombes, 2015).
A capacidade cardiorrespiratória é o maior preditor de todas as causas de mortalidade, por cada aumento de 1 Equivalente Metabólico (MET), 1 MET = 3,5 ml/kg/min, o risco de mortalidade diminui 13 % em pessoas com DCV (Kokkinos et al., 2008).
Assim sendo, a revisão de Bruning & Sturek (2015) reforça a importância da AF e do exercício físico. A AF é um fator de risco modificável, em que o seu aumento pode reduzir o risco relativo de eventos de DAC. A tabela 1 apresenta os benefícios do exercício físico aeróbio nos fatores de risco cardíacos, sistémicos e na circulação coronária a longo prazo.
32
Tabela 1: Benefícios do exercício físico aeróbio nos fatores de risco cardíacos, sistémicos e na
circulação coronária a longo prazo.
Benefícios Cardíacos Benefícios Sistémicos
Função cardíaca
↑ do débito cardíaco ↑ do volume sistólico
Relacionados com a idade
↓ sarcopenia ↑ saúde vascular Cardioprotetores ↓ risco de isquémia Macrovascular na DAC ↓ na progressão da placa ↓ reestenose Vascular ↑ vasoreatividade ↑ função endotelial ↑ transporte de Ca2+ ↑ circulação colateral Metabolismo ↑ fosforilação oxidativa ↑ biogenése mitocondrial Diabetes Tipo II ↓ HbA1c ↑ sensibilidade à insulina ↓ IMC Capacidade aeróbia ↑ fosforilação oxidativa ↑ biogenése mitocondrial Hipertensão ↓ PAS e PAD ↑ função autonóma Dislipidemia ↓ triglicerídeos ↓ Δ na HDL/ LDL Inflamação
↓ espécies reactivas de oxigénio ↓ proteína C reativa
↓ citoquinas inflamatórias
DAC: doença arterial coronária; HbA1c: hemoglobina glicada; IMC: índice de massa corporal; PAS: pressão arterial sistólica; PAD: pressão arterial diastólica; HDL: lipoproteína de alta densidade; LDL: lipoproteína de baixa densidade.
Fonte: Adaptado de Bruning, R. S., & Sturek, M. (2015). Benefits of Exercise Training on Coronary Blood Flow in Coronary Artery Disease Patients. Progress in Cardiovascular Diseases, 57(5), 443–453, pág. 18.
Neste seguimento, um dos maiores benefícios cardíacos com exercício físico é a redução da angina através do aumento de aporte de oxigénio ao miocárdio, o que permite aumentar a capacidade funcional do participante com DCV realizar as suas atividades diárias e melhorar a sua qualidade de vida.
33
1.3 - Insuficiência Cardíaca
A IC é uma das principais causas de morte e de deficiência no mundo (Leite‐ Moreira, 2006). A IC é uma síndrome clínica complexa, causada por uma anormalidade cardíaca estrutural ou funcional que resulta numa disfunção do enchimento do ventrículo esquerdo ou da ejeção de sangue. As principais manifestações da IC são dispneia e fadiga, que podem limitar a tolerância ao esforço (Yancy et al., 2013), e podendo ser acompanhadas por sinais como pressão venosa jugular elevada, crepitação pulmonar e edema periférico resultando num débito cardíaco reduzido ou ainda numa pressão intracardíaca elevada em repouso ou em situações de stress. A demonstração subjacente de uma causa cardíaca é fundamental para o diagnóstico da IC, geralmente, é uma anormalidade do miocárdio que conduz a uma disfunção ventricular sistólica e/ou diastólica (Ponikowski et al., 2016).
A terminologia mais usada para descrever a IC é baseada na fração de ejeção do ventrículo esquerdo (FEVE) (Ponikowski et al., 2016). Na tabela 2, é apresentada a categorização da FEVE de acordo com, as recomendações da Sociedade Europeia de Cardiologia “2016 ESC Guidelines for the diagnosis and treatment of acute and chronic
34
Tabela 2: Definição de Insuficiência Cardíaca com fração de ejeção preservada, com fração de
ejeção intermédia e com fração de ejeção reduzida.
Tipo de IC IC-FEr IC-FEi IC-FEp
C ri té ri o s 1 Sintomas ± Sinaisa
Sintomas ± Sinaisa Sintomas ± Sinaisa
2 FEVE <40 % FEVE 40-49% FEVE ≥ 50%
3 1. Níveis elevados de péptidos natriuréticosb;
2. Pelo menos um critério adicional:
a. doença cardíaca estrutural relevante (HVE e/ou DAE) b. disfunção diastólica.
1. Níveis elevados de péptidos natriuréticosb;
2. Pelo menos um critério adicional:
a. doença cardíaca estrutural relevante (HVE e/ou DAE). b. disfunção diastólica.
BNP: peptídeo natriurético auricular tipo-B; DAE: dilatação auricular esquerda; FEVE: fração de ejeção ventricular esquerda; HVE: hipertrofia ventricular esquerda; IC: insuficiência cardíaca; IC-FEi: insuficiência cardíaca com fração de ejeção intermédia; IC-FEp: insuficiência cardíaca com fração de ejeção preservada; IC-FEr: insuficiência cardíaca com fração de ejeção reduzida; NT-proBNP: terminal-N do peptídeo natriurético auricular do tipo-B.
a Os sinais podem não estar presentes na fase inicial da IC (especialmente em IC-FEp) e nos doentes sob tratamento com diuréticos.
b BNP>35 pg/ml e/ou NT-proBNP>125 pg/mL.
Fonte: Adaptado de Ponikowski et al. (2016). 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart. European Heart Journal, 37(27), 2129–2200, pág. 2137.
Pacientes com IC com fração de ejeção intermédia e pacientes com IC com fração de ejeção preservada possuem uma menor tolerância ao exercício físico que normalmente é acompanhada de um aumento da pressão arterial (PA) e de incompetência cronotrópica (Ponikowski et al., 2016). Os pacientes com IC com fração de ejeção preservada possuem um consumo de oxigénio ligeiramente inferior em comparação com pessoas saudáveis em repouso, no entanto, durante o exercício físico a diferença de consumo de oxigénio é maior (Maeder, Thompson, Brunner-La Rocca, & Kaye, 2010).
35
O treino aeróbio combinado com o treino de força é aparentemente seguro para pacientes com IC com fração de ejeção intermédia e para pacientes com IC com fração de ejeção preservada, aumenta a capacidade ao esforço, que é refletida com o aumento do consumo pico de oxigénio (VO2pico), melhoria da condição física e da função diastólica
(Ponikowski et al., 2016).
A equação de Fick, explica a relação entre a capacidade ao esforço e a performance cardíaca e demonstra que a capacidade ao esforço depende da componente central (cardíaca) mas também de mecanismos periféricos. A equação de Fick consiste em VO2 = Q x (CaO2 – CvO2), em que Q é o débito cardíaco obtido pelo
produto da frequência cardíaca (FC) pelo volume sistólico, CaO2 representa a
concentração arterial de oxigénio e CvO2 a concentração venosa de oxigénio. A
correlação entre o VO2pico e a FEVE em repouso nos pacientes com IC é fraca. O
exercício físico diminui a circulação dos níveis de catecolaminas em pacientes com IC e possui efeitos anti-flamatórios e antioxidantes, reduzindo as concentrações de peptídeos natriúreticos, e ainda aumenta o shear stress e a biodisponibilidade de óxido nítrico. O estímulo de treino conduz à degradação e, subsequente síntese muscular, restabelecendo o processo de desequilibrio anabólico/catabólico o que também contribui para o aumento do VO2pico. Na revisão “Exercise training in chronic heart failure” um dos
estudos com pacientes com IC, demonstrou que o exercício aeróbio durante 6 meses conduz a uma pequena, no entanto, significativa melhoria do volume sistólico, com redução das resistências periféricas e do diâmetro diastólico final do ventrículo esquerdo. Na mesma revisão, um outro estudo demonstrou que o exercício aeróbio melhora a contractibilidade do miocárdio e enchimento diastólico em pacientes com cardiomiopatia isquémica e FEVE reduzida(De Maeyer, Beckers, Vrints, & Conraads, 2013).
É aceite que o exercício físico leva à remodelação ventricular esquerda, alterações do volume cardíaco e ao aumento da FEVE. O método padrão utilizado para quantificar a capacidade/tolerância ao esforço é a prova de esforço cardiorrespiratória (PECR), que permite medir e quantificar o VO2pico (Cornelis, Beckers, Taeymans, Vrints, & Vissers,
36
A revisão de Cattadori, Segurini, Picozzi, Padeletti, & Anzà (2017) refere que a aplicação clínica do exercício físico é diferente em cada fase de progressão da IC:
- Antes do aparecimento da IC o exercício físico possui efeito protetor, assumindo o papel de prevenção primária;
- Na presença da IC o exercício físico assume um papel terapêutico, prevenção secundária;
- Numa última fase, a capacidade cardiorrespiratória é um forte indicador de prognóstico na IC.
1.4 - Doença Cardíaca Valvular
A doença cardíaca valvular, engloba formas congénitas e adquiridas, que resultam em morbilidade e mortalidade de forma significativa. As válvulas cardíacas têm como função coordenar o fluxo sanguíneo de forma unidirecional durante o ciclo cardíaco com o mínimo de obstrução e sem regurgitação. As válvulas são estruturas de tecido conjuntivo, altamente organizadas, constituídas por populações de células dinâmicas (Schoen, 2008).
Nas últimas décadas tem surgido uma alteração significativa nos subtipos da doença cardíaca valvular, a doença cardíaca reumática tornou-se a menos comum e a calcificação ou doença degenerativa tornou-se a mais prevalente devido ao aumento da esperança média de vida em populações industrializadas (LaHaye, Lincoln, & Garg, 2014).
A estenose aórtica é causada por uma calcificação degenerativa ou por uma estenose progressiva de uma válvula bicúspide congénita. Os fatores de risco para desenvolver uma estenose aórtica por calcificação degenerativa, são semelhantes aos de desenvolver aterosclerose e inclui diabetes, hipertensão, tabagismo, ou elevados níveis de LDL e lipoproteína (a). Em pacientes com estenose aórtica, a gravidade da estenose aumenta gradualmente ao longo dos anos. O ventrículo esquerdo adapta-se à obstrução mantendo o tamanho normal da câmara do ventrículo esquerdo pelo aumento da
37
espessura da parede (hipertrofia concêntrica). O aumento da hipertrofia é um mecanismo compensatório para normalizar o stress da parede do ventrículo esquerdo, e parece ser determinante para a performance ventricular em pacientes com estenose aórtica. A função sistólica do ventrículo esquerdo geralmente é preservada e o débito cardíaco mantém-se por muitos anos, apesar do gradiente de pressão sobre a válvula aórtica (Maganti, Rigolin, Sarano, & Bonow, 2010). Este mecanismo compensatório não pode ser mantido indefinidamente, a função sistólica começa a diminuir em resultado da sobrecarga de pressão. Se a disfunção sistólica do ventrículo esquerdo estiver presente, normalmente melhora após substituição da válvula aórtica. Contudo, a função do ventrículo esquerdo não irá melhorar se a disfunção da contratilidade do miocárdio for irreversível. À medida que a gravidade da estenose aumenta o ventrículo torna-se menos distensível, a pressão diastólica do ventrículo aumenta mesmo que o tamanho do ventrículo seja o normal. A dispneia em esforço pode resultar em disfunção sistólica do ventrículo esquerdo ou aumento da sobrecarga de pressão diastólica com função sistólica preservada. O aumento da espessura da parede também pode conduzir à redução do fluxo sanguíneo da artéria coronária e à redução do fluxo de reserva sanguínea, resultando em angina de peito mesmo quando as artérias coronárias epicárdicas são normais (Maganti et al., 2010).
Na tabela 3, encontra-se a classificação da severidade da doença valvular cardíaca, de acordo com o American College of Cardiology e a American Heart
38
Tabela 3: Níveis de progressão de doença valvular cardíaca. Estágio Definição Descrição
A Em risco Pacientes com fatores de risco de desenvolver doença valvular cardíaca.
B Progressivo Pacientes com doença valvular cardíaca progressiva (severidade leve a moderada e assintomáticos)
C Assintomático Severo
Pacientes assintomáticos que possuem critérios de doença valvular cardíaca severa:
C1: Pacientes assintomáticos com grave doença valvular cardíaca em que o ventrículo direito ou esquerdo continua compensado.
C2: Pacientes assintomáticos com grave doença valvular cardíaca, com descompensação do ventrículo direito ou esquerdo.
D Sintomático
Severo
Pacientes que desenvolveram sintomas em resultado de doença valvular cardíaca.
Fonte: Adaptado de Nishimura et al. (2014). 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease. Journal of the American College of Cardiology, 63(22), 55-187, pág. 64.
As causas mais comuns de regurgitação aórtica crónica dos países desenvolvidos são a válvula aórtica bicúspide e a calcificação da válvula. A regurgitação aórtica frequentemente aparece causando a dilatação da aorta ascendente. A outra causa de regurgitação aórtica é a doença cardíaca reumática. Na maioria dos pacientes o percurso é lento, progressivo e crónico com o aumento da sobrecarga do ventrículo esquerdo, e adaptação do ventrículo esquerdo através de dilatação e hipertrofia (Nishimura et al., 2014).
A regurgitação mitral, pode ser primária crónica (degenerativa) ou secundária crónica (funcional), estas duas condições possuem mais diferenças do que semelhanças. Na regurgitação mitral primária, a patologia envolve um ou mais componentes da válvula (folhetos, cordas tendinosas, músculos papilares e anel fibroso) causando incompetência valvular com regurgitação sistólica do sangue do ventrículo esquerdo para a aurícula esquerda (Nishimura et al., 2014).
39
Na regurgitação mitral secundária crónica, a válvula mitral é usualmente normal, no entanto, existe disfunção ventricular esquerda severa e subsequente de DAC, relacionada com EAM (regurgitação mitral secundária crónica por isquémia) ou por doença miocárdica idiopática (regurgitação mitral secundária crónica sem isquémia). A dilatação do ventrículo esquerdo causa deslocamento dos músculos papilares o que resulta numa deficiente coaptação do anel. A regurgitação mitral é apenas uma componente da doença (disfunção severa do ventrículo esquerdo como consequência da DAC ou doença idiopática miocárdica), a restauração da competência da válvula mitral não se cura por si só, assim sendo, a terapia mais apropriada para a regurgitação mitral secundária é menos clara do que regurgitação mitral primária crónica (Nishimura et al., 2014).
A principal causa da estenose mitral é a febre reumática, que é duas vezes mais comum em mulheres do que em homens. São muito raras outras causas de estenose mitral, sendo anomalias congénitas, exposição prévia de radiação no peito,
mucopolysaccharidosis, calcificação do anel mitral e mixoma na aurícula esquerda
(Maganti et al., 2010).
A intervenção com exercício físico após cirurgia cardíaca valvular afeta positivamente a recuperação física, diminui a PA, faz diminuir a classe do New York
Heart Association. O exercício físico em pacientes cardíacos valvulares tem benefícios
diretos na vasculatura coronária, incluindo o aumento do consumo de oxigénio pelo miocárdio, da função endotelial, do sistema autónomo, na coagulação e nos fatores coagulantes, marcadores inflamatórios e no desenvolvimento das veias coronárias colaterais. A prática de exercício físico aumenta a tolerância ao esforço e a intensidade do esforço realizado medida pela FC (Sibilitz et al., 2016).
40
1.5 - Tratamentos
1.5.1 - Terapêutica Farmacológica na DCV
Neste tópico será abordado a lista de medicamentos mais comuns nas DCV. Os fisiologistas de exercício devem saber qual é a sua interação e a sua influência na capacidade de exercício físico nos potenciais, e nos praticantes de exercício físico (ACSM, 2017). O objetivo da terapêutica farmacológica na DAC estável é prevenir a ocorrência de eventos cardiovasculares, EAM, morte, reduzir a incidência de eventos trombóticos agudos e o desenvolvimento de disfunção ventricular. Estes objetivos são alcançados através da medicação e alteração do estilo de vida. Pretende-se reduzir a progressão e/ou estabilização da placa aterosclerótica através da redução da inflamação e prevenir a trombose caso ocorra erosão ou rutura da placa. Para o alívio dos sintomas de angina no imediato utiliza-se medicação do grupo dos vasodilatadores, os nitratos, normalmente, a nitroglicerina. Os nitratos promovem vasodilatação arterial coronária e venosa, atuam através da sua componente ativa, o óxido nítrico, e pela redução da pré-carga. Podem causar hipotensão severa e dores de cabeça (Montalescot et al., 2013).
Os diuréticos inibem a reabsorção de sódio ou de cloreto em locais específicos nos túbulos renais. Alguns diuréticos atuam na ansa de Henle, que deram origem ao termo diurético de ansa, outros na porção do túbulo distal. Os diuréticos de ansa são utilizados preferencialmente em pacientes com IC. Em indivíduos hipertensos e com IC, os diuréticos podem possuir efeitos anti-hipertensivos (Yancy et al., 2013). Indivíduos que realizam terapêutica farmacológica com diuréticos podem vir a apresentar depleção de volume, hipocaliémia, hipotensão ortostática particularmente após sessões de exercício físico, para estes pacientes devemos monitorizar a resposta da PA em exercício físico, sintomas de tontura ou de vertigens e de arritmias, e ainda adequar a hidratação (ACSM, 2013a).
Os betabloqueadores atuam diretamente no coração com o objetivo de reduzir a FC, a contratilidade, a condução auriculoventricular e atividade ectópica. Contribuem para a perfusão em áreas de isquémia, através do prolongamento da diástole e aumento das resistências vasculares em zonas sem isquémia. Em pacientes que sofreram EAM, os
41
betabloqueadores podem reduzir até 30% o risco de morte cardiovascular e ocorrência de um novo EAM (Montalescot et al., 2013).
Os inibidores da enzima de conversão da angiotensina possuem benefícios em pacientes com sintomas leves, moderados ou fortes de IC e com ou sem DAC. Os inibidores da enzima de conversão da angiotensina devem ser prescritos para pacientes com IC com FEVE reduzida e ser combinados com um betabloqueador, desde que não exista nenhuma contraindicação. As doses iniciais devem ser baixas, para ver a reação e se forem bem toleradas, devem ser aumentadas progressivamente. A função renal e o potássio sérico devem ser avaliados dentro de 1 a 2 semanas após o início da terapia e continuar periodicamente, especialmente em pacientes com hipotensão preexistente, hiponatremia, diabetes, azotemia ou naqueles que usam suplementos de potássio (Yancy et al., 2013).
Os bloqueadores dos canais de cálcio atuam principalmente pelo efeito vasodilatador e pela diminuição da resistência vascular periférica (Montalescot et al., 2013).
Os anticoagulantes são utilizados geralmente na DAC e em pacientes com ou sem doença renal crónica que sofreram SCA. O varfine já foi utilizado para substituir a aspirina após EAM, em pessoas intolerantes ou alérgicas à aspirina, contudo, com o surgimento de novos antiagregantes plaquetários esta substituição deixou de ser necessária. O varfine é utilizado em caso da existência de trombos no ventrículo esquerdo ou em pacientes com fibrilhação auricular que sofreram SCA. As recomendações atuais sugerem que o varfine seja utilizado em pacientes que façam terapia antiagregante plaquetária dupla (Agrawal et al., 2015).
Os agentes antiagregantes plaquetários diminuem a agregação plaquetária e podem a prevenir a formação de trombo coronário. O rácio benefício/risco e o baixo custo, tornam a aspirina (ácido acetilsalicílico) e o clopidogrel numa opção a ter em consideração para alguns dos pacientes com DAC. A sua utilização está associada ao aumento do risco de hemorragia (Montalescot et al., 2013).
42
Os bloqueadores de recetores da angiotensina II inibem os recetores de angiotensina II, independentemente da origem da síntese da angiotensina II, como por exemplo valsartan, irbersantan e candesartan. Os bloqueadores de recetores da angiotensina II e inibidores da enzima de conversão da angiotensina reduzem a PA pela diminuição da resistência vascular sistémica, não afetando nem o débito cardíaco nem a FC (Atlas, 2007).
As estatinas são utilizadas para manter os níveis de colesterol LDL nos níveis recomendados. As estatinas são necessárias nas intervenções a nível das artérias coronárias. O seu efeito consiste na diminuição do colesterol LDL, dos triglicerídeos e, consequentemente, da morbilidade e mortalidade. Em 50% dos casos parece conseguir parar a progressão ou até mesmo contribuir para a regressão da aterosclerose coronária. As estatinas devem ser utilizadas em pacientes com hipercolesterolemia e/ou combinado com dislipidemia (Piepoli et al., 2016).
Na tabela 4 é possível verificar o efeito da medicação na hemodinâmica, no ECG e na resposta ao exercício físico.
43
Tabela 4: Efeitos da medicação na hemodinâmica, na ECG e na capacidade de exercício.
Medicação Débito Cardíaco Frequência Cardíaca Pressão Arterial Alterações ECG Capacidade Exercício Beta Bloqueadores ↓ ou ↔ exercício ↓ em repouso e exercício ↓ em repouso e exercício ↓ repouso ↓ isquémia durante exercício ↓ VO2máx c/ administração aguda ↑ c/ administração crónica Inibidores da Enzima de Conversão da Angiotensina ↔ exercício ↔ exercício ↓ em repouso e exercício ↔ performance ↑ tolerância em pacientes com IC Bloqueadores de recetores de angiotensina II ↓ ou ↔ repouso e exercício ↓ em repouso e exercício ↔ Bloqueadores de canais de cálcio ↓ ou ↔ repouso e exercício ↓ em repouso e exercício ↔ Vasodilatadores ↑ repouso ↑ ou ↔ exercício ↓ repouso ↓ ou ↔ exercício ↑ FC repouso ↑ ou ↔ FC em exercício ↓ isquémia em exercício ↑ pacientes c/ angina ↔ pacientes sem angina ↑ ou ↔ pacientes c/ IC Agentes anti lipídicos ↔ performance Anticoagulantes ↔ repouso e exercício ↔ repouso e exercício ↔ repouso e exercício ↔ Antiagregantes plaquetários ↔ repouso e exercício ↔ repouso e exercício ↔ repouso e exercício ↔
FC: frequência cardíaca; IC: insuficiência cardíaca
Fonte: Adaptado de ACSM. (2017). ACSM’s guidelines for exercise testing and prescription. Lippincott
44
1.5.2 - Intervenções
Ao longo dos anos, as técnicas de diagnóstico das intervenções nas DCV têm evoluído, a primeira revascularização do miocárdio por bypass coronário foi realizada no ano de 1964, 30 anos depois foi realizada a primeira intervenção coronária percutânea. A intervenção coronária percutânea tornou-se uma das técnicas mais frequentes em medicina o que resultou num decréscimo de eventos adversos após intervenção. No
bypass coronário são realizados enxertos de desvio (normalmente a veia safena e/ou
artéria mamária interna) para além da zona que foi obstruída/lesionada, favorecendo o fluxo sanguíneo ao miocárdio e oferecendo proteção contra possíveis futuras obstruções proximais. Por outro lado, na intervenção coronária percutânea são colocados stents coronários com o objetivo de restabelecer o fluxo sanguíneo normal onde se encontra a obstrução, contudo não garantem proteção de uma nova lesão obstrutiva próxima de onde foi colocado o stent (Windecker et al., 2014).
O bypass coronário é principalmente indicado quando existe angina estável crónica e doença de um, dois ou três vasos e/ou um quadro complexo de DAC em que a eficácia da terapia farmacológica vai ficando comprometida com o aumento da complexidade. Normalmente, os pacientes que sofrem este tipo de intervenção têm histórico de tabagismo, diabetes, hipertensão e são maioritariamente homens. O estilo de vida ocidental, dieta desadequada, excesso de stress, privação do sono e pouca prática de AF, contribui para o aumento do risco de serem referenciados para intervenção (Head, Kieser, Falk, Huysmans, & Kappetein, 2013). Assim sendo, quando a revascularização coronária é indicada existe a melhoria dos sintomas, estado funcional e qualidade de vida (Windecker et al., 2014).
A atividade normal do coração, inicia-se através do nódulo sinusal, que funciona como um pacemaker natural, cujas células possuem automaticidade intrínseca. Desencadeia-se um estímulo com ondas elétricas frontais que se propagam pela aurícula, nódulo aurículo-ventricular, descem pelo feixe de His, terminando nas fibras de Purkinje, permitindo a despolarização dos ventrículos. Por outro lado, quando existe um comprometimento da automaticidade intrínseca cardíaca ou falha da integridade da
45
condução, a excitabilidade elétrica do tecido cardíaco concede um pequeno estímulo elétrico externo que leva os miócitos ao limiar, desencadeando a despolarização dos miócitos circundantes através de processos biológicos e, por conseguinte, a propagação da onda elétrica frontal simultaneamente com a contração muscular através do processo de acoplação excitação-contração. Os pacemakers possibilitam esse estímulo (Mulpuru, Madhavan, McLeod, Cha, & Friedman, 2017).
Os pacemakers são utilizados em situações de bradiarritmias (Brignole et al., 2013), são geradores de impulso, que em contacto com o miocárdio conseguem a despolarização com uma cadência e reconhecem a atividade cardíaca intrínseca. A bradiarritmia ocorre devido a doenças do nódulo sinusal, nódulo aurículo-ventricular, ou da rede His-Purkinje devido ao envelhecimento, fibroses, inflamação, EAM, ou outras condições que afetem a condução do sinal elétrico. Em suma, em situações de bradiarritmia, a utilização de pacemaker é recomendada. De ressalvar, que se a bradiarritmia for reversível a utilização de pacemaker pode ser temporária (Mulpuru et al., 2017).
A terapia de ressincronização cardíaca introduziu o conceito de estimulação para o tratamento do atraso de condução elétrica do ventrículo. Quando a contração dos segmentos do ventrículo esquerdo possui um atraso, mais comum na parede livre devido a bloqueio do ramo esquerdo, leva à diminuição do volume sistólico e do débito cardíaco. Este fenómeno denomina-se dessincronização. A terapia de ressincronização cardíaca melhora a função do ventrículo esquerdo através da otimização da coordenação do ritmo elétrico e mecânico por pacing cardíaco e por função de bomba. Quando é utilizado para coordenar o ventrículo direito com o ventrículo esquerdo, o mais comum é a utilização de um elétrodo epicárdico, no seio coronário, para restaurar a sincronia interventricular e intraventricular, o que promove melhorias na contratibilidade do ventrículo esquerdo, no volume sistólico e na FEVE. A terapia de ressincronização cardíaca tem demonstrado vários benefícios, nomeadamente, na reversão da remodelação celular, diminuição dos biomarcadores inflamatórios da IC, redução de hospitalização e da mortalidade (Madhavan, Mulpuru, McLeod, Cha, & Friedman, 2017). A terapia de ressincronização cardíaca pode conter pacemaker ou desfibrilhador denominando-se terapia de
46
ressincronização cardíaca com pacemaker e terapia de ressincronização cardíaca com desfibrilhador, respetivamente. A indicação para terapia de ressincronização cardíaca é baseada no histórico do paciente, da classe funcional do New York Heart Association, do ritmo cardíaco, do historial de arritmias e comorbilidades (Daubert et al., 2012).
O cardioversor desfibrilhador implantável é um dispositivo alimentado por uma bateria, colocado sob a pele, para a prevenção primária da taquicardia ventricular e fibrilhação ventricular, evitando assim a morte súbita ao atuar como um desfibrilhador para restaurar o ritmo normal (AHA, 2016; Brignole et al., 2013; Swerdlow, Russo, & Degroot, 2007).
48
2 - Reabilitação Cardíaca
A RC é um processo coordenado de intervenções interdisciplinares, que têm como objetivo melhorar a condição física, psicológica e social do paciente, e visa estabilizar, diminuir ou até mesmo reverter a progressão do processo aterosclerótico subjacente, contribuindo para a redução da morbilidade e mortalidade. A RC como prevenção secundária constitui parte fundamental de cuidados de prevenção para o paciente com DCV e modificação de fatores risco (Balady et al., 2007; Leon et al., 2005).
A AHA e a American Association of Cardiovascular and Pulmonary Rehabilitation
defendem que os programas de prevenção secundária para serem reconhecidos, devem possuir componentes com o objetivo de reduzir o risco cardiovascular, incutir comportamentos saudáveis, colocá-los em prática e promover um estilo de vida ativo para pacientes com DCV (Balady et al., 2000).
De acordo com as diretrizes da AHA e American College of Cardiology uma prevenção secundária eficaz deve incluir a avaliação inicial do paciente, aconselhamento nutricional, gestão de fatores de risco (lípidos, PA, peso, diabetes e tabagismo), intervenções psicológicas, aconselhamento de AF e prescrição de exercício físico. É fundamental que a incorporação destas estratégias sejam realizadas em conjunto entre o médico de família e o médico cardiologista, e que conduzam o paciente à aderência de um estilo de vida saudável a longo prazo e aos seus benefícios subjacentes (Smith et al., 2006).
2.1- Fases da Reabilitação Cardíaca
A RC é um tratamento valioso para um grande espectro de pacientes com DAC e tem demonstrado melhorias no sistema cardiorrespiratório, nos fatores psicológicos, na qualidade de vida e na redução da morbilidade e mortalidade (McMahon, Ades, & Thompson, 2017).
49
As componentes da RC devem começar o mais cedo possível após a admissão hospitalar. O seguimento na RC é fundamental para alcançar os objetivos a médio e longo prazo. Os PRC geralmente estão divididos em 3 fases na fase intra-hospitalar (fase I), na fase extra-hospitalar (fase II) e na fase extra-hospitalar a longo prazo (fase III) (Piepoli et al., 2012).
A fase intra-hospitalar (fase I) fornece serviços de prevenção e de reabilitação para doentes hospitalizados, após um evento coronário agudo, EAM e SCA (Thomas et al., 2007), inicia-se 24h a 48h após um evento agudo. A fase I é a primeira intervenção que se processa durante o internamento, inclui desde logo a mobilização precoce e procura prevenir complicações relacionadas com a imobilização (Piepoli et al., 2012).
A fase extra-hospitalar precoce (fase II) fornece serviços de prevenção e reabilitação a doentes em meio extra-hospitalar. Inicia-se precocemente após a alta hospitalar (Thomas et al., 2007), geralmente no primeiro a terceiro mês após o evento, tem duração variável de 8 a 12 semanas, mas podendo prolongar-se até 1 ano após o evento de forma mais flexível (Piepoli et al., 2012). Na fase II procura-se a estabilização do doente, estratificação de risco e promover uma intervenção a longo prazo. Para pacientes de alto risco em condições instáveis, deverá ser realizada uma fase de transição num centro que contenha um PRC com todas as valências para promover a estabilização antes de iniciar uma fase a longo prazo, contribuindo para uma maior aderência a longo prazo (Piepoli et al., 2012).
A fase extra-hospitalar a longo prazo (fase III) fornece a longo prazo serviços de prevenção e reabilitação para doentes em meio extra-hospitalar, na comunidade devendo perpetuar-se para toda a vida (Piepoli et al., 2012; Thomas et al., 2007).