AGRADECIMENTOS
Ao Professor Doutor Jorge Seixas pelo seu apoio neste projeto, e por permitir finalmente a sua conclusão. Sem a sua colaboração e orientação não teria sido possível. Ao meu grande mestre, Professor Doutor Jorge Atouguia pela amizade, pelo estímulo e confiança depositados, por ser a minha referência máxima na Medicina Tropical que tanto me apaixona.
À minha mulher e melhor amiga que apoiou incondicionalmente desde a primeira hora este projeto ao longo destes anos, nomeadamente pelas horas de ausência durante a gravidez do André…
Aos meus pais que ajudaram a tornar tudo isto possível.
Ao meu pequeno André, meu novo companheiro de aventura por ter tornado esta tarefa mais hercúlea, mas com ainda mais significado.
À prima Margarida pela logística e pelos serões que guardarei para sempre com nostalgia.
A todos os meus Amigos e Colegas que ao longo destes anos foram pedras essenciais no meu trajeto profissional, principalmente os do serviço a que estou vinculado que são atores principais deste estudo.
Por fim um agradecimento a todos que de uma forma ou outra me acompanham e se cruzam na minha vida e que de alguma forma terão certamente algum crédito neste trabalho.
RESUMO
ESTUDO DE PREVALÊNCIA DE TUBERCULOSE LATENTE EM PROFISSIONAIS DE SAÚDE NUM HOSPITAL NO NORTE DE PORTUGAL
André Silva
Introdução: Os Profissionais de Saúde (PS) são reconhecidamente um grupo de alto risco de exposição a infeção por Tuberculose Latente (TBL), no entanto pouco se sabe da prevalência de TBL em PS especialmente em serviços de doenças infeciosas e respiratórias.
Objectivos: Realizar a avaliação epidemiológica de TBL nos PS dos serviços de doenças respiratórias e doenças infeciosas de um Hospital no Norte de Portugal.
Métodos: Entre Janeiro de 2011 e Fevereiro de 2012, 77 PS do Hospital de Joaquim Urbano foram testados com QuantiFERON-TB Gold In-Tube. Foi recolhida informação através de um questionário standard com informações sobre idade, género, país de origem, grupo profissional, anos de trabalho no serviço em questão, vacinação prévia com o BCG, provas de tuberculina anteriores, Tuberculose Latente diagnosticada no passado e estado de imunodepressão.
Resultados: A prevalência de TBL fornecida pelo QFN-IT foi de 46,8%. O grupo profissional com maior prevalência de TBL são os auxiliares de acção médica. São observadas relações estatisticamente significativas entre aumento da positividade de QFN-IT relativamente ao aumento de idade e do tempo de serviço no HJU.
Conclusões: Os dados obtidos de prevalência de TBL neste estudo, pela testagem de QFN-IT são muito altos, em PS em contexto de alta exposição. No entanto coortes maiores deverão ser estudadas. Os PS estão com o risco aumentado de contraírem TBL. PALAVRAS-CHAVE: Tuberculose latente, Profissionais de saúde, Teste de libertação de interferão gama
ABSTRACT
LATENT TUBERCULOSIS PREVALENCE STUDY IN HEALTHCARE WORKERS IN A NORTHEN PORTUGUESE HOSPITAL
Andre Silva
Introduction: Healthcare workers (HCW) are recognized as a high risk exposed group for Latent Tuberculosis (LTB), therefore little is known about the prevalence of LTB in HCW especially in pulmonary and infectious diseases settings.
Objectives: To perform the epidemiological evaluation of TBL in HCW of pulmonary and infectious diseases departments from a Hospital in Northern Portugal with interferon-gamma release assays.
Methods: Between january of 2011 and february of 2012, 77 HCWs of Joaquim Urbano Hospital were tested with QuantiFERON-TB Gold In-Tube. Information about age, gender, country of origin, professional group, years in the workplace, previous BCG vaccination, previous Tuberculin Skin Test, previous LTB diagnosed and Immune status were collected.
Results: The prevalence of TBL given by QFT-IT was 46.8%. The professional group with increased risk for LTB was the auxiliary staff. Significantly statistical relations were observed between the positivity increase of the QFT-IT relativity to the variables of age and time in the workplace.
Conclusions: The data’s collected of prevalence of LTB in this study by the performance of the QFT are very high, for HCWs that are high exposed. Meanwhile another cohorts should be tested. The HCW are at high risk to be infected.
KEYWORDS: Latent tuberculosis, Healthcare Workers, Interferon-gamma release assays
ÍNDICE
LISTA DE ABREVIATURAS ... 1
1. INTRODUÇÃO ... 3
2. TUBERCULOSE ... 6
2.1. EPIDEMIOLOGIA ... 6
2.2. INFEÇÃO POR MICOBACTÉRIAS ATÍPICAS OU NÃO TUBERCULOSAS ... 8
2.3. IMUNIZAÇÃO ATIVA COM O BACILO DE CALMETTE-GUÉRIN ... 8
2.3.1. História e Desenvolvimento do BCG ... 8
2.3.2 Eficácia do BCG ... 9
2.3.3 Duração da Imunidade ... 10
2.4. TESTE DE LIBERTAÇÃO DE INTERFERÃO GAMA (IGRA) ... 11
2.4.1 Indicação para IGRA ... 11
2.4.2 Mecanismo de Acção ... 12
2.4.3 Sensibilidade e Especificidade ... 12
2.5 RASTREIO DE CONTATOS ... 13
2.6 TRATAMENTO DA TUBERCULOSE LATENTE ... 14
3. OBJETIVOS GERAIS ... 16 3.1. OBJETIVOS ESPECÍFICOS ... 16 4. MATERIAL E MÉTODOS ... 17 4.1. LOCAL DO ESTUDO... 17 4.2. DESENHO DO ESTUDO ... 17 4.3. AMOSTRAGEM ... 18 4.4. CRITÉRIOS DE INCLUSÃO ... 18 4.5. CRITÉRIOS DE EXCLUSÃO ... 19 4.6. ANÁLISE ESTATÍSTICA ... 19 5. RESULTADOS ... 20 6. DISCUSSÃO E CONCLUSÕES... 29 7. REFERÊNCIAS BIBLIOGRÁFICAS ... 35 8. LISTA DE TABELAS ... 39 9. LISTA DE GRÁFICOS ... 40 ANEXOS ... 41
ANEXO II – Instrumento de Colheita de Dados – Questionário ... 43 ANEXO III – Consentimento Informado ... 44
1
LISTA DE ABREVIATURAS
BCG – Bacilo de Calmette GuérinC - Célsius
CDP – Centro de Diagnóstico Pneumológico CFP-10 – Culture Filtrate Protein 10
ELISA – Enzime linked immune assay ESAT-6 – Early Secreted Antigenic Target 6 HJU – Hospital de Joaquim Urbano
IGRA – Interferon Gamma Release Assay ml - Mililitro
mm – Milimetro
MTB – Micobacterium tuberculosis PPD – Protein Purified Derivate PS – Profissionais de Saúde PT – Prova de Tuberculina
QFNG – IT – Quantiferão gama gold in tube test SIDA – Síndrome da Imunodeficiência Adquirida TB – Tuberculose
TBMR – Tuberculose Multiresistente
TB-XDR – Tuberculose Extensivamente Resistente TBL – Tuberculose Latente
2
3
1. INTRODUÇÃO
A tuberculose (TB) é uma infeção bacteriana, principal causa de morte por uma doença curável e a maior causa de morbilidade no mundo. (1) Assistimos a um significativo declínio de novos casos de TB na década de 50 e 60, muito pela grande preocupação de criação de infira-estruturas e profissionais dedicados à luta contra a tuberculose, a um eficaz sistema de notificação, mas também pela utilização de antibióticos específicos e melhoria das condições higieno-sanitárias da população.
Nos anos 80, fomos testemunhas da reemergência desta doença, por uma deterioração das medidas de saúde pública para controlo da TB e muito por força do aparecimento do VIH/SIDA, que na degradação do sistema imunitário provocado por esta terrível doença, permitiu a entrada em cena de uma velha conhecida - a TB, como doença oportunista. O pico desta incidência foi atingido nos inícios dos anos 90. (2)
Cerca de um terço da população mundial convive infetada pelo Mycobacterium
tuberculosis (MTB), agente que origina a TB.
No entanto na sua grande maioria a bactéria está dormente, apresentado-se inativa (latente) não originando risco de transmissão a outros indivíduos. Não obstante, se o sistema imunitário do hospedeiro desta infeção latente enfraquecer, a infeção por MTB poderá abandonar o seu estado de presença silenciosa e tornar-se ativa desenvolvendo a doença.
Os profissionais de saúde (PS) são um grupo profissional que pelas características das suas funções em contexto ocupacional estão expostos a um risco considerável de infeção nosocomial por MTB (3) (4). Esse risco torna-se aumentado quando esse grupo profissional está exposto a doentes com doenças infeciosas, pela não observação das regras básicas de proteção individual, como a correta utilização dos respiradores, áreas de trabalho inadequadamente ventiladas, falta de condições de trabalho, nomeadamente ausência de quartos de pressão negativa, exposição a aerossóis contaminados, entre outras. (5)
4
A crescente necessidade de implementação de programas de controlo e despistagem dirigidos a profissionais de saúde tem vindo a aumentar pelas elevadas taxas verificadas de infeção por Tuberculose Latente (TBL) e por infeção ativa neste grupo profissional e pela emergência de estirpes de MTB resistentes à primeira linha de antibacilares e a pelo menos um dos antibacilares endovenosos de segunda linha, chamada de extensivamente resistentes (TB-XDR). (4) (6) A emergência de grupos de risco como são o caso de indivíduos infectados com VIH/SIDA, onde a co-infeção com a TB é já epidémica, veio ainda agravar a situação de exposição ao risco de MTB dos PS.(5)
Dado o risco acrescido destes profissionais contraírem em contexto de trabalho TB, esta é considerada em Portugal doença ocupacional. No entanto, e muito embora, seja obrigatória a notificação dos casos com TB ativa, não existem dados oficiais do número de profissionais que contraíram infeção em serviço. Em estudos recentemente publicados sabemos que a incidência de TB em PS está diretamente relacionada com a incidência da população em geral dessa mesma área geográfica. (7)
A grande maioria dos países de alta renda mantêm programas de rastreio aos PS periodicamente, com o objetivo de diagnosticar TBL, inseridos numa estratégia de programas de controlo de infeção por TB. Esta prática não é uma realidade em países de média e baixa renda. (8)
Em Portugal exceção feita à divisão de Saúde Ocupacional do Hospital de S. João, o rastreio de TB em PS, apenas é realizado em contexto de risco de contacto com fonte identificada com infeção ativa por TB, no entanto esta unidade hospitalar tem vindo ao longo dos últimos anos a estudar a prevalência de TBL em PS com vários estudos publicados. O presente estudo pretende estudar o universo dos PS constituídos por médicos, enfermeiros e auxiliares de ação médica dos serviços de internamento e ambulatório do Hospital de Joaquim Urbano no Porto. O Hospital de Joaquim Urbano (HJU) é um Hospital especializado exclusivamente em doenças infecciosas e respiratórias, constituindo-se como um óptimo local de estudo de prevalência de TBL entre profissionais de saúde. Estes profissionais em virtude da sua exposição elevada à TB, constituem um grupo de elevado risco devendo por isso ser alvo de rastreio periódico para TBL. (9)
5
Assim a identificação e tratamento de indivíduos com TBL são uma componente indissociável das estratégias que visam a eliminação da TB em países de média e baixa prevalência, que poderão contribuir para o global esforço de controlo e eliminação. (10)
Recentemente novos testes imunológicos de libertação de interferão gama (IGRA) foram sendo testados e lançados gradualmente no mercado para diagnóstico de TBL, numa primeira fase como apoio ao único teste até há pouco disponível e que ao longo dos últimos cem anos tem ocupado o lugar de gold standard no diagnóstico de TBL e no apoio à deteção de TB – a prova tuberculínica (PT), ou também designada prova de Mantoux.
No entanto e por limitações constatadas ao longo dos anos, na sua utilização, nomeadamente em indivíduos previamente imunizados com o BCG, que partilham antigénios na sua produção originando falsos positivos. A Mantoux, um derivado de proteína purificado (PPD) é uma mistura de antigénios partilhados de micobactérias não tuberculosas (MNT) patogénicas e não patogénicas, que por sua vez também inferem o erro quanto à sua leitura. Desta forma a Mantoux é uma mistura de 200 antigénios não específicos que são partilhados com imensas MNT, assim como as estirpes do M. bovis do BCG, confundindo o seu desempenho perante o M. tuberculosis. (11) Limitações adicionais são as diferentes interpretações de leitura por diferentes profissionais, o necessitar de duas visitas, uma para realização, outra para leitura obrigatoriamente com presença de pessoal qualificado nas duas visitas. (12)
São já vários os países que adotam através de novas e recentes orientações os testes IGRA como substitutos da tradicional prova de tuberculina no diagnóstico de TBL. Estes testes oferecem várias vantagens nomeadamente apenas necessitarem de uma única visita para a sua realização, deste modo, também diminuem a inter-observação por profissionais diferentes e a sua repetição não interfere com a resposta obtida pelo teste. (13) Os IGRA usam antigénios específicos para MTB, não apresentando reatividade cruzada com a vacinação BCG, tão prevalente na população portuguesa por aplicação do Plano Nacional de Vacinação (PNV), e com outras MNT que se julgam também presentes em número considerável em Portugal. (14)
6
2. TUBERCULOSE
A TB é uma doença crónica granulomatosa necrozante causada por bacilos de M.
tuberculosis ou pelas espécies próximas relacionadas, o M. bovis e o M. africanum. A
sua disseminação primária é realizada pela inalação de aerossóis constituídos por gotículas infetadas de pacientes com TB pulmonar ativa. Quando ocorre uma infeção, as gotículas preenchidas de bactérias são inaladas para a porção mais profunda dos pulmões onde se vão replicar e disseminar pelo corpo. O sistema imunitário pode impedir que as bactérias continuem a sua replicação, mas muito frequentemente não é capaz de as destruir definitivamente. Nesta altura permanece num estado inativo de dormência silenciosa chamada de TBL não se manifestando em doença ativa, que poderá prolongar-se para toda a vida. Por outro lado indivíduos com TBL, possuem o risco de evoluir da condição de infeção latente para doença ativa, sobretudo nos dois primeiros anos após a infeção ou na presença de situações em que o sistema imune possa estar comprometido. (15)
Os pulmões são a porta de entrada principal, sendo que a manifestação mais comum no homem é a doença pulmonar, mas quase todos os órgãos podem ser envolvidos. As localizações extra-pulmonares mais frequentes são os nódulos linfáticos, a pleura, os ossos e articulações. Embora a TB tenha uma distribuição mundial, 95% dos casos e 98% das mortes ocorrem em países em desenvolvimento. A emergência das resistências multidrogas designada por TB multiresistente (TBMR) e a TB-XDR é neste momento um desafio global, que coloca de novo o enfoque em novos instrumentos de diagnóstico, avanços nas terapêuticas e na procura por novas vacinas para criar um maior impacto no controlo da TB.
2.1.EPIDEMIOLOGIA
A TB é o maior problema de saúde global, crê-se mesmo pelos registos de PT existentes que cerca de um terço da população mundial se encontre infetada com M.
tuberculosis. A Organização Mundial de Saúde (OMS) estima cerca de 9,4 milhões de
7
maioria na África subsariana, no entanto estão também a aumentar em grande número os casos no Sudeste Asiático, bem como na bacia Mediterrânica. A TB é a segunda causa de morte global, sendo apenas ultrapassada pelo HIV/SIDA. (16)
Em Portugal, em dados recolhidos para o ano de 2010, aquando da data de realização deste estudo a incidência foi de 24 novos casos por 100.000 habitantes, com uma prevalência de 32 casos por 100.000 habitantes com 1,5 mortes por cada 100.000 habitantes excluído a co-infeção com o VIH/SIDA. (17) (18) No nosso país a TB tem apresentado uma curva tendencialmente decrescente salvo alguns anos que são exceção ao longo dos últimos 50 anos, refletindo-se uma curva acentuada até meados da década de 70, assistindo-se depois a uma inflexão, passando a haver uma tendência para redução ligeira sendo o decréscimo de 2 para 3% ao ano. Apesar destas reduções continua a verificar-se uma incidência superior à média europeia, no entanto a tendência converge gradualmente para esta média europeia e aproxima Portugal da fasquia dos 20 casos por 100.000 habitantes, limite que define os países de baixa incidência, por enquanto Portugal continua entre os países de incidência intermédia, o único na Europa Ocidental. No relatório produzido pela DGS e publicado em Dezembro de 2014 relativo ao ano de 2013, a taxa de incidência confirma a tendência dos últimos anos de diminuição paulatina cifrando-se nos 21,1 casos por 100.000 habitantes. (19) No contexto territorial nacional a distribuição geográfica da TB apresenta grandes assimetrias, não sendo agora tão pronunciadas como em anos anteriores pois deixaram de existir regiões de alta incidência com os Distritos do Porto e Setúbal à cabeça. No caso concreto do Distrito do Porto, convém referir que o Concelho do Porto também apresenta taxas de incidência e prevalência superiores aos restantes Concelhos do Distrito do Porto. (18) No ano de 2012 e por comparação com a média nacional, o Distrito do Porto apresenta ainda uma taxa de incidência que ainda impressiona cifrada nos 33,84 novos casos por 100.000 habitantes, aos quais ainda podemos adcionar 2,97 retratamentos por 100.000 habitantes. (20)
Estes dados regionais, ganham importância acrescida, visto os serviços em estudo estarem localizados num Hospital na cidade do Porto, com doentes internados dessa mesma área de referenciação, assim como todos os profissionais envolvidos e estudados, serem residentes nessa área metropolitana.
8
2.2. INFEÇÃO POR MICOBACTÉRIAS ATÍPICAS OU NÃO TUBERCULOSAS
Em Portugal uma parcela das infeções por micobactérias, deve-se a infeção por MNT, nestas são patogenos oportunistas dos humanos e animais encontrados no meio ambiente. Os seres humanos estão cada vez mais expostos a MNT, uma vez que estes vivem e crescem normalmente nos sistemas de distribuição de águas de consumo e estão também muito presente nas cabeças dos chuveiros domésticos, permitindo a sua dispersão por meio de aerossóis durante o duche de chuveiro nos países de alta renda, nomeadamente por M. avium.Nos Estados Unidos, a prevalência de doenças por MNT vem aumentando 8 % ao ano, atingindo atualmente quase 35 casos por cada 100 000 indivíduos. Em Ontário no Canadá, a prevalência de doença pulmonar por MNT aumentou de 1,5 para 9,0 por 100 000 indivíduos, cerca de 6 vezes mais no período 1997 -2003. A evidência de que o ambiente é a fonte das doenças por MNT em seres humanos foi conseguida a partir do ADN de isolados de MNT de doentes com SIDA, de água de beber, de doentes imunocompetentes, de isolados de MNT de terra de vasos e de um chuveiro doméstico. (21)
Em Portugal poucos estudos e dados oficiais são conhecidos sobre MNT. Existem no entanto dados do ano de 1999 do Instituto de Nacional de Saúde Doutor Ricardo Jorge, que apontam para 4,2 % a prevalência por MNT. (22) Note-se que os dados atuais certamente sofreriam expressão aumentada de presença de MNT, nomeadamente nos imunodeprimidos. Dados recentes relativamente aos indivíduos portadores de VIH/SIDA demonstram uma presença cada vez mais assídua de MNT, nomeadamente a presença de M. avium complex como doença disseminada nos estádios avançados de infeção pelo VIH.
2.3. IMUNIZAÇÃO ATIVA COM O BACILO DE CALMETTE-GUÉRIN 2.3.1. História e Desenvolvimento do BCG
Em 1908 dois cientistas franceses, o médico Calmette e o veterinário Guérin, iniciaram os seus estudos para a produção de uma vacina para a tuberculose. A estirpe
9
selecionada para os seus estudos foi o Mycobacterium bovis oriundo de uma vaca com mastite tuberculosa. Após ter sido isolada e cultivada em meio contendo entre outros glicerol, batatas fatiadas e um caldo de bile, o organismo criado foi sujeito de três em três semanas durante 13 anos, num total de 231 ciclos a uma subcultura que provocaram uma perda de virulência. Análises genotípicas sugerem que a região RD1 do genoma do
M. tuberculosis responsável por 9 proteínas codificadas se encontra ausente no bacilo de
Calmette –Guérin.
Foi já em 1921 que foi utilizada o BCG como vacinação em humanos, era uma vacina viva atenuada que foi inicialmente administrada por via oral em crianças em Paris. Esta vacina foi usada em França e em vários outros países, chegando inclusivamente a Liga da Nações a realizar uma declaração de segurança para a utilização da vacina oral do BCG. No entanto o momento mais negro da história do BCG aconteceu em 1929 e 1930, quando 72 de 250 crianças vacinadas com a vacina oral viva atenuada em Lübeck na Alemanha morreram de tuberculose, causada por contaminação laboratorial de uma preparação por bacilo tuberculoso virulento. Apesar desta tragédia, as imunizações com o BCG progrediram e novos métodos de administração foram sendo introduzidos, a via intradérmica em 1927, a múltipla picada em 1939 e a escarificação em 1947. Já em 1948 o primeiro Congresso Internacional BCG realizado em Paris definiu a segurança e eficácia da vacina BCG. Desde 1974 até aos nossos dias, a vacinação com o BCG foi incluída no programa de expansão de imunização da OMS de luta contra as doenças infecciosas nas crianças de países em desenvolvimento. Todos os anos, cerca de 100 milhões de crianças globalmente, recebem o BCG cada ano, expandindo a mais de 4 biliões de indivíduos que já receberam o BCG desde o seu aparecimento (23).
2.3.2 Eficácia do BCG
Por longos anos que esta temática vem sendo debatida, apoiada em vários estudos conduzidos entre as décadas de 30 e 70 do século passado. Assim são conhecidas as representações gráficas de estudos da sua eficácia, variando entre 80% e valores negativos. São vários os estudos publicados de difícil comparação dadas as possíveis variáveis de conflito. Variáveis como dosagem, técnicas diferentes, potências das vacinas, prevalência de micobactérias atípicas, diferentes virulências do M. tuberculosis
10
nas regiões estudadas entre outras. Se é controversa a eficácia atribuída ao BCG na população em geral, relativamente às crianças os estudos confirmam a sua eficácia a altos níveis de proteção contra tuberculose miliar e meningite tuberculosa por períodos de 10 a 15 anos. Em conclusão é geralmente aceite que o BCG é bastante eficaz na prevenção das formas tuberculosas infantis e também ficou demonstrada a sua eficácia contra a Lepra, tendo mesmo sido responsável pelo decréscimo das taxas de infeção por
M. Leprae.(22)
2.3.3 Duração da Imunidade
A duração da imunidade do BCG ainda não é conhecida, por essa razão apenas estimativas estarão na base do que se define como tal. Todas as estimativas imunogénicas foram obtidas de ensaios clínicos do BCG, assim como, a partir de estudos de caso, porque ainda não se dispõe de testes serológicos capazes de medir a resposta imunológica ou a imunidade à tuberculose após a vacinação com o BCG.(23)
Um estudo realizado por Al-Kassimi et al, demonstrou através da comparação de 5756 indivíduos normais e de 537 casos de tuberculose diagnosticada, mas todos sujeitos a vacinação neonatal com o BCG, que a proteção conferida pela vacina diminui com o aumento da idade dos indivíduos. Esse estudo demonstra a resposta imunológica até 20 anos pós vacinação. (24)
No entanto é comummente aceite que a proteção terá uma tendência decrescente com o decorrer dos anos e que muito provavelmente será inexistente de 10 a 20 anos após vacinação.
Por fim outro estudo realizado com índios americanos e nativos do Alaska, com um
follow up de 60 anos contraria todas as conclusões anteriores, demonstrando uma
eficácia protetiva de 52%, em indivíduos após 50 a 60 anos pós inoculação primária do BCG. (25)
Apesar da questionável duração imunológica do BCG, esta vacina vem sendo usada nos últimos 70 anos com excelente segurança a biliões de indivíduos por todo o mundo. Em Portugal, o BCG está incluído no PNV desde a sua implementação em 1965, havendo no entanto, já registo da sua utilização desde 1929 no Porto introduzida pela Liga Portuguesa de Profilaxia Social. As suas complicações são também raras e variam
11
em função da sua correcta administração, do tipo, dose e potência da vacina e da idade e estado de imunidade do indivíduo que a recebe.
2.4. TESTE DE LIBERTAÇÃO DE INTERFERÃO GAMA (IGRA)
Até aos finais da década de 90 do século passado a prova de dermoreação de Mantoux ou prova de tuberculina era o único teste disponível para identificar infeção por MTB.
Usado mundialmente há mais de cem anos, para diagnóstico de TB ativa e de TBL.(26) Gozou da vantagem de ser barata, de fácil execução e de não exigir nenhuma infraestrutura laboratorial permitiu um protagonismo ímpar sem concorrência durante esse período, mesmo quando já conhecidas as suas limitações. As suas desvantagens são de depender de profissional capacitado para a execução da técnica intradérmica de aplicação do derivado de proteína purificado (PPD), com posterior necessidade de segunda visita entre as 48 e as 72 horas para realizar a sua leitura. Grande frequência de ocorrência de falsos positivos, associada à vacinação prévia com o BCG, porque inclui na sua composição antigénios de micobactérias não tuberculosas (MNT), grande percentagem de resultados falso negativos entre doentes imunosuprimidos e efeito
boosting por repetição. (27)(28)(29)
Em contraste, os recentemente desenvolvidos testes sanguíneos de libertação de interferão gama (IGRA) são já promissores candidatos para elevar a precisão disponível actualmente para a deteção de infeção por TB, particularmente se a PT se mantiver um teste com equívocos constantes. Existem dois tipos de testes disponíveis o QuantiFERON-TB Gold In-Tube (QFNG-IT; Cellestis, Victoria, Australia) e o T-SPOT.TB (Oxford Immunotec, Oxford, UK). Em ambos a prévia vacinação com o BCG não afeta os resultados, não assumem reações cruzadas com a maioria das micobactérias não tuberculosas, não estão expostos á subjetividade associada à má realização técnica e deficiente leitura da PT. (30)
2.4.1 Indicação para IGRA
A utilização dos testes IGRA está a aumentar nos países com baixa ou média incidência de TB. Em Maio de 2005 os Centers for Disease Control and Prevention
12
(CDC) dos Estados Unidos da América, recomendaram a utilização dos IGRA como alternativa à PT no diagnóstico de TBL em PS. (31) Já em Julho de 2011, novas recomendações foram publicadas indicando os testes IGRA como preferenciais no diagnóstico de TBL em PS. (32)
Em Portugal uma orientação publicada pela DGS em Maio de 2011, promove a utilização dos testes IGRA como uma ferramenta da maior relevância para o diagnóstico de infeção por TBL e apoiar a decisão de tratamento preventivo da TB. Esse mesmo documento valida a sua utilização em determinados grupos populacionais específicos, nomeadamente imunocompetentes com exposição de risco ou caso confirmado de TB ativa, como é o caso dos PS. (33)
2.4.2 Mecanismo de Acção
O QFNG-IT quantifica a resposta das células T, à exposição in vitro a antigénios peptídicos representando as proteínas do M. tuberculosis ESAT-6, CFP-10 e TB 7.7. sendo que, estes antigénios estão codificados na região RD1 do genoma M.
tuberculosis. Esta região não existe no BCG nem na maioria das MNT com a exceção
do M. kansasii, M. marinum e M. szulgai. Este teste consiste na libertação de interferão gama libertado pelas células T, após estimulação dos antigénios atrás referidos que é medido por um ensaio imunoenzimatico e posteriormente quantificado por um software desenvolvido pelo fabricante. (34)
2.4.3 Sensibilidade e Especificidade
Os testes IGRA são detentores de uma especificidade > 95 % para o diagnóstico de TBL, enquanto que a especificidade da PT em populações onde o BCG é utilizado nos planos vacinais é muito mais baixa e cifra-se nos 60 %. (35) (36) A sensibilidade apurada para o T-SPOT.TB (Oxford Immunotec, Oxford, UK), aparenta ser maior do que o QuantiFERON-TB Gold In-Tube Test (QFNG-IT; Cellestis, Victoria, Australia) e também da PT, que são respetivamente 90 %, 80 % e também 80 %.(37)
O T-SPOT.TB é mais útil na avaliação de indivíduos imunodeprimidos.
A sensibilidade dos testes IGRA no diagnóstico de doença activa é limitada pois a resposta celular com a libertação de interferão gama diminui à medida que a doença avança no tempo. (38)
13
Apesar de não existir um gold standard para a TBL, um teste IGRA positivo, no contexto de rastreio de contactos, reflete o grau de exposição a agentes infecciosos com maior fiabilidade que a PT. Sem margem para dúvidas que os testes IGRA são mais específicos que a PT. (39)
Os testes IGRA são úteis no diagnóstico de TBL em imunocompetentes e em protocolos de vigilância de infeção tuberculosa em PS. (39)
2.5 RASTREIO DE CONTATOS
Pessoas que estão em contacto com doentes infetados com tuberculose pulmonar ativa, estão em risco de infeção por MT e desenvolvimento da doença.
Conjuntamente com o rastreio de casos suspeitos e tratamento de casos confirmados, a implementação de um processo de rastreio de contactos é um importante procedimento para a redução de transmissão de doença por TB no contexto dos programas de controlo da TB.
O objetivo do rastreio de contactos é identificar de entre os contactos com casos de infeção por TB, casos secundários de TB ativa que necessitem receber tratamento e indivíduos com infeção latente.
Entre os indivíduos expostos a fontes de infeção por TB, o risco de contraírem a infeção, é primariamente determinada pela ação combinada pela infeciosidade no caso de origem dessa infeção e também pelo grau de intensidade de exposição relativamente ao estado e grau de suscetibilidade do hospedeiro. (40)
O grau de exposição é determinado entre a proximidade do contacto de um indivíduo suscetível com o caso de infeção por MTB.
São objetivos do rastreio de contactos:
Identificar indivíduos expostos a MTB que estejam em risco acrescido de TBL ou de desenvolverem TB na fase de doença ativa.
Identificar contactos que estejam infetados com MTB na fase latente que por essa via beneficiem de terapêutica preventiva.
14
Identificar indivíduos já com progressão em doença por MTB e assegurar o seu acesso a tratamento completo.
Identificar a fonte de origem de transmissão de infeção por MTB, em casos que ainda estão em investigação da origem dessa mesma infeção.
Estas investigações e rastreios de contactos quando bem conduzidos, permitem através da deteção de casos de TB secundários, ajudar na prevenção do desenvolvimento da TB em pessoas infetadas. Acresce de importância em países com incidência elevada de HIV/SIDA, pela progressão rápida de TB nesta co-morbilidade.
2.6 TRATAMENTO DA TUBERCULOSE LATENTE
O tratamento oportuno da infeção latente por M. tuberculosis reduz significativamente a possibilidade de evolução do caso para uma tuberculose ativa. Desta forma fica também salvaguardada a sua transmissão à comunidade minimizando assim o seu potencial de transmissibilidade de problema de saúde pública.
Por esta razão é fundamental o correto diagnóstico e tratamento da TBL dentro da estratégia de eliminação da tuberculose. A prevenção de novos casos, com consequente redução da incidência e futura redução da prevalência, afiguram-se como essenciais. Desta forma o sucesso dos programas de eliminação da tuberculose pode ser assegurado de forma sustentada. (41)
Ficou demonstrado em estudos que a administração de isoniazida nestes casos de TBL reduzia a progressão para doença. Em administrações a 3, 6 e 9 meses, diminuiu em 21%, 65% e 75% o risco de evolução para doença respetivamente. (28) (29)
Devem ser rastreados para TBL todos os indivíduos com risco elevado para tuberculose como são o caso dos:
Contactos próximos de pessoas com tuberculose infeção;
Pessoas que tiveram conversão tuberculínica nos últimos dois anos; Imigrantes de países com alta incidência de tuberculose;
Pessoas regressadas de estadias superiores a um mês em áreas com alta prevalência de tuberculose;
15
16
3. OBJETIVOS GERAIS
São objetivos gerais a avaliação epidemiológica de Tuberculose Latente nos Profissionais de Saúde dos serviços de doenças respiratórias e doenças infeciosas de um hospital no Norte de Portugal, mais concretamente na cidade do Porto.
3.1.OBJETIVOS ESPECÍFICOS
Condução de um estudo de prevalência de TBL em PS através do diagnóstico realizado com QuantiFERON-TB Gold In-Tube Test.
Testar a utilidade dos testes IGRA neste contexto e comunidade.
Testar PS que exerçam funções em serviços de risco como são os casos dos serviços de Pneumologia e de Doenças Infeciosas do HJU.
Identificar os PS que estão em risco aumentado de desenvolvimento de TB activa e proporcionar o seu tratamento.
Disponibilizar ao serviço de saúde ocupacional dados atualizados de TBL dos PS testados.
Alertar para a importância de rastreio periódico dos PS das instituições de saúde nacionais.
17
4. MATERIAL E MÉTODOS
4.1.LOCAL DO ESTUDO
O presente estudo foi desenvolvido no Hospital de Joaquim Urbano (HJU), recentemente integrado no Centro Hospitalar do Porto, com apoio laboratorial do Centro de Diagnóstico Pneumológico do Porto para tratamento e processamento das amostras recolhidas no HJU. As amostras sanguíneas foram colhidas e processadas no período compreendido entre Janeiro de 2011 e Fevereiro de 2012, assim como o tratamento dos dados e resultados recolhidos.
Este estudo teve aprovação prévia pela Comissão de Ética do HJU.
4.2.DESENHO DO ESTUDO
Este é um estudo exploratório e descritivo, com abordagem quantitativa. Foi produzido um instrumento de recolha de dados na forma de questionário standard (ANEXO 1) preenchido exclusivamente pelo investigador, na presença do participante com a colaboração deste e de elementos que lhe tinham sido solicitados, nomeadamente registo histórico de imunizações ou presença de cicatriz vacinal do BCG.
Lido e explicados os objetivos e procedimentos a realizar a cada um dos participantes e o carácter voluntário de participação, foi assinado e distribuída cópia do consentimento informado (ANEXO 2) a cada participante.
O questionário era constituído por variáveis como a idade, género, país de origem, grupo profissional, anos de trabalho no serviço em questão, vacinação prévia com o BCG, provas de tuberculina anteriores, Tuberculose Latente diagnosticada no passado e estado de imunodepressão.
Após estes procedimentos, foi realizada colheita de amostra sanguínea por venopunção para QuantiFERON-TB Gold In-Tube (QFNG-IT; Cellestis, Victoria, Australia), em tubos próprios para permitir ainda no tubo a mistura para estimulação
18
antigénica. Após a colheita os tubos foram enviados para o laboratório do CDP do Porto, onde foram incubados a 37ºC, durante um dia antes de serem submetidos a centrifugação. Depois de separadas alíquoas de soro foi medida a libertação de interferão gama por método ELISA, de acordo com as especificações do fabricante. Segundo essas instruções considera-se resultado positivo se a resposta de interferão gama ao antigénio menos o NIL for superior ou igual a 0,35 Ul/ml.
O diagnóstico de TBL é estabelecido por um resultado positivo no QFNG-IT, depois de excluída TB ativa. (39)
A todos os participantes com QFNG-IT positivo foi disponibilizado exame clínico e radiológico pelo serviço de saúde ocupacional do HJU, para exclusão de TB ativa. Tratamento com isoniazida por 6 meses ficou disponível para os elegíveis para tal.
Devem ser ponderados os condicionalismos ao tratamento, nomeadamente a coexistência de patologia hepática e toxicidade ou intolerância à isoniazida com tratamento alternativo com 4 meses de rifampicina.
4.3.AMOSTRAGEM
De um total de 89 PS elegíveis de entre os grupos profissionais de médicos, enfermeiros e auxiliares de acção médica que prestam serviço no HJU em serviços considerados de alta exposição a TB, 77 concordaram em participar no estudo e deram o seu consentimento informado. A amostra representa assim 86,52% do universo de PS possíveis.
4.4.CRITÉRIOS DE INCLUSÃO
Foram critérios de inclusão todos os PS dos grupos profissionais de médicos, enfermeiros e auxiliares de ação médica dos serviços de internamento e ambulatório considerados de alta exposição a TB, e que participassem de uma forma voluntária e assinassem devidamente o consentimento informado.
19
4.5.CRITÉRIOS DE EXCLUSÃO
Foram critérios de exclusão a não obtenção de consentimento informado e o diagnóstico ou tratamento nos últimos 2 anos para TBL.
4.6.ANÁLISE ESTATÍSTICA
Para a realização da análise estatística foi utilizado o programa IBM SPSS, versão 19 (SPSS Inc., Chicago, Illinois).
20
5. RESULTADOS
A população em estudo são todos os 89 profissionais de saúde dos grupos profissionais de médicos, enfermeiros e auxiliares de ação médica que trabalham no HJU, nos serviços de doenças Infeciosas e Pneumologia que por inerência das suas funções e do serviço onde estão inseridos estão em permanente exposição ocupacional a
M. tuberculosis.
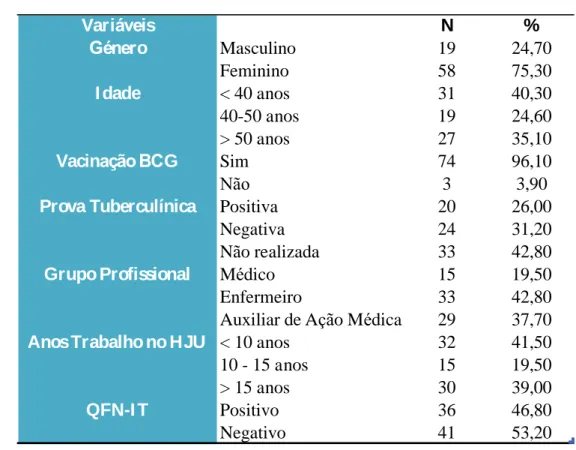
Tabela 1 – Descrição do Estudo populacional N=77
Variáveis N % Género Masculino 19 24,70 Feminino 58 75,30 I dade < 40 anos 31 40,30 40-50 anos 19 24,60 > 50 anos 27 35,10 Vacinação BCG Sim 74 96,10 Não 3 3,90
Prova Tuberculínica Positiva 20 26,00
Negativa 24 31,20
Não realizada 33 42,80
Grupo Profissional Médico 15 19,50
Enfermeiro 33 42,80
Auxiliar de Ação Médica 29 37,70
Anos Trabalho no HJU < 10 anos 32 41,50
10 - 15 anos 15 19,50
> 15 anos 30 39,00
QFN-I T Positivo 36 46,80
Negativo 41 53,20
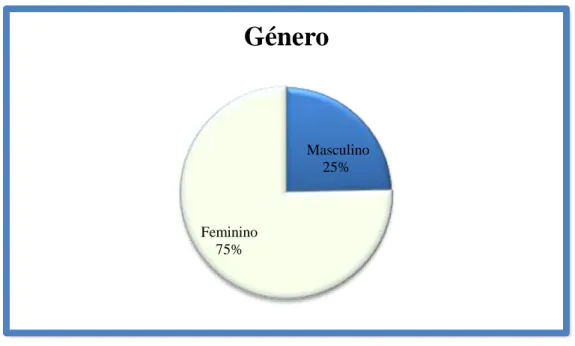
Da população total, 77 PS aceitaram participar voluntariamente neste estudo representando 86,52 %. O género feminino é o mais predominante com 58 mulheres representando 75,30 %.
21
Gráfico 1 - Distribuição de Género
A média de idades é de 44,1 anos, sendo que a idade mínima é 27 anos, por oposição a idade máxima que é de 65 anos. A faixa etária mais representativa do estudo são os profissionais com menos de 40 anos de idade, representando 31 (40,3%) indivíduos.
Gráfico 2 - Distribuição de Idade Masculino 25% Feminino 75%
Género
< 40 anos 40% 40-50 anos 25% > 50 anos 35%Idade
22
Do histórico vacinal com o BCG, 74 (96,1%) dos PS foram imunizados pelo menos uma vez num dos períodos seguintes: à nascença, na infância, na entrada como servidores do Estado ou durante períodos de vacinação obrigatória ou recomendado pelos serviços de saúde ocupacional do HJU. Apenas 3 (3,9%) dos PS nunca realizaram o BCG.
Gráfico 3 - Distribuição de Vacinação BCG
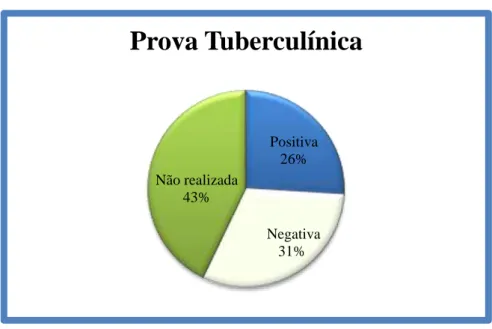
Depois de consultados os registos individuais de PT realizadas e tendo em consideração o último resultado disponível, 20 (26%) indivíduos tinham registo positivo à dermorreação de Mantoux, 24 (31,2%) tinham reação negativa, e 33 (42,8%) não tinham registos ou não realizaram PT.
Sim 96% Não
23
Gráfico 4 - Distribuição de Realização de Prova Tuberculínica
Relativamente aos grupos profissionais representados, o grupo dos enfermeiros representam 42,8% do total dos profissionais estudados, seguido pelos Auxiliares de Ação Médica com 37,7% e pelos médicos com 19,5% respectivamente.
Gráfico 5 - Distribuição de Grupo Profissional
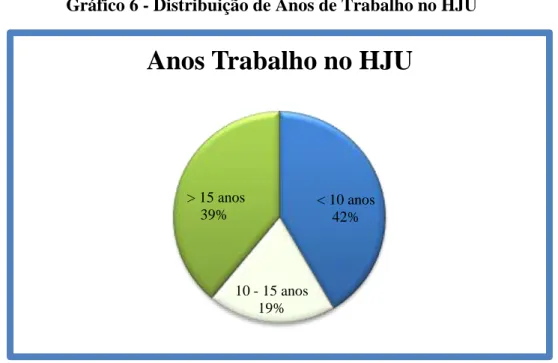
Considerando o tempo de serviço, 41,5 % dos profissionais de saúde trabalham nos respetivos serviços há menos de 10 anos, mas curiosamente também bem representativo é o número de profissionais com mais de 15 anos de serviço neste hospital – 30 (39%)
Positiva 26% Negativa 31% Não realizada 43%
Prova Tuberculínica
Médico 19% Enfermeiro 43% Auxiliar de Ação Médica 38%Grupo Profissional
24
Gráfico 6 - Distribuição de Anos de Trabalho no HJU
Os resultados dos testes IGRA realizados demonstram que 36 profissionais tiveram valores positivos representando 46,8 % da amostra testada.
De referir que 3 PS foram diagnosticados há mais de 20 anos com TB ativa, tendo sido tratados e representando 3,9%.
Gráfico 7 - Distribuição de Resultado IGRA < 10 anos 42% 10 - 15 anos 19% > 15 anos 39%
Anos Trabalho no HJU
Positivo 47% Negativo
53%
25
Depois de caracterizada a amostra foram cruzados através de testes estatísticos de correlação entre as diversas variáveis com a realização do QFN-IT, na dicotomia de resultados deste último subdividido em resultado positivo e negativo.
Assim, verifica-se que à medida que a idade aumenta, os resultados positivos do QFN-IT também aumentam.
Relativamente ao tempo de serviço, os indivíduos com mais anos de exposição de serviço, apresentam uma positividade para o QFN-IT superior aos indivíduos com menos anos de exposição.
Os resultados obtidos através da correlação entre os grupos profissionais testados e o QFN-IT., não são estatisticamente significativos. No entanto no estudo aqui apresentado, no caso concreto do HJU, os auxiliares de acção médica, são o grupo profissional com índices de positividade maiores.
As correlações entre as variáveis género, vacinação BCG e prova de tuberculina, perante a positividade/negatividade do QFN-IT não demonstram nenhuma relação com significância estatística.
26
Tabela 2 – Co-variáveis associadas com os resultados do QFN-IT
Variáveis QFN-I T Negativo Positivo
N (% ) N (% ) Género Masculino 9 11,69 10 12,99 Feminino 32 41,56 26 33,77 I dade < 40 anos 23 29,87 8 10,39 40-50 anos 7 9,09 12 15,58 > 50 anos 11 14,29 16 20,78 Vacinação BCG Sim 40 51,95 34 44,16 Não 1 1,30 2 2,60 Prova Tuberculínica Positiva 7 9,09 14 18,18 Negativa 18 23,38 6 7,79 Não realizada 16 20,78 16 20,78
Grupo Profissional Médico 7 9,09 8 10,39
Enfermeiro 22 28,57 11 14,29
Auxiliar de Ação Médica 12 15,58 17 22,08
Anos Trabalho no HJU < 10 anos 23 29,87 9 11,69
10 - 15 anos 10 12,99 5 6,49
> 15 anos 8 10,39 22 28,57
Para melhor interpretar os resultados e as relações estatísticas avaliaram-se os 77 casos (tabela 3) e as variáveis cruzadas QFN-IT e idade dos PS testados. (tabela 4) Tabela 3 – Cruzamento de Co-variáveis de Idades dos PS versus QFN-IT
QFN-IT
positivo negativo Total
Idade Menor 40 anos 8 23 31
40 até 50 anos 12 7 19
Mais de 50 anos 16 11 27
27
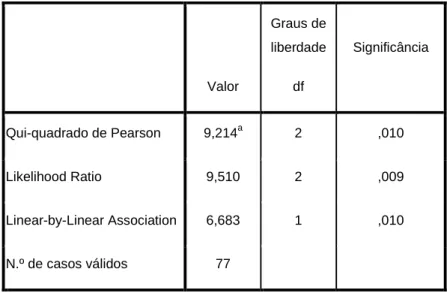
Os resultados da aplicação do teste do chi-quadrado às variáveis cruzadas de QFN-IT e idade dos PS testados permitem inferir um X2= 9,214 e um p = 0,01 que demonstra uma relação estatística muito significativa.(Tabela 5)
Tabela 4 – Teste do Qui-quadrado calculado para as variáveis Idade e QFN-IT
Valor Graus de liberdade df Significância Qui-quadrado de Pearson 9,214a 2 ,010 Likelihood Ratio 9,510 2 ,009 Linear-by-Linear Association 6,683 1 ,010 N.º de casos válidos 77
a. 0 células (,0%) tiveram uma contagem inferior a 5. O mínimo esperado é 8,88.
Relativamente ao cruzamento do QFN-IT com o tempo de serviço dos PS, fica demonstrado que ainda tem maior relação estatística. (Tabela 6) Quanto mais tempo de serviço na Infeciologia e na Pneumologia no HJU, maior o número de positividade para o QFN-IT.
Tabela 5 – Cruzamento de Co-variáveis dos anos de serviço dos PS versus QFN-IT
QFN-IT
positivo negativo Total
Anos de serviço Menos de 10 anos 9 23 32
10 a 15 anos 5 10 15
Mais de 15 anos 22 8 30
28
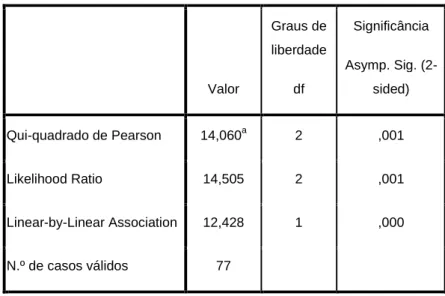
Assim e também através do chi-quadrado é possível constatar que o tempo de serviço X2= 14,060 e um p = 0,001, nos remetem para uma relação estatística altamente significativa. (Tabela 7)
Tabela 6 – Teste do Qui-quadrado calculado para as variáveis Tempo de Serviço e QFN-IT Valor Graus de liberdade df Significância Asymp. Sig. (2-sided) Qui-quadrado de Pearson 14,060a 2 ,001 Likelihood Ratio 14,505 2 ,001 Linear-by-Linear Association 12,428 1 ,000 N.º de casos válidos 77
a. 0 células (,0%) tiveram uma contagem inferior a 5. O mínimo esperado é 7,01.
29
6. DISCUSSÃO E CONCLUSÕES
Para o controlo da TB, nomeadamente em contexto ocupacional é muito importante a identificação célere da fonte, que coloque em risco outros utentes e PS. Igualmente importante será a identificação dos casos com risco de viragem, ou seja de desenvolver as formas ativas de TB a curto prazo.
O desenvolvimento dos testes de libertação de interferão gama são um importante passo no avanço do diagnóstico de TBL. Este tipo de testes permitem identificar a infeção primária por M. tuberculosis em indivíduos que estão em aumentado risco de exposição a este agente, como é o caso dos PS. Os testes IGRA não permitem distinguir TBL de TB ativa, desta forma não devem ser utilizados no diagnóstico de TB ativa, pois esse diagnóstico é microbiológico. No entanto deverão ser utilizados como primeira escolha na testagem de TBL em grupos específicos, pela elevada sensibilidade e especificidade. A sua utilização no contexto português também se demonstra mais vantajoso pela não influencia nos resultados obtidos de reação cruzada com a vacina BCG, administrada de forma sistemática e obrigatória após a nascença em todo o território nacional. No entanto existe a possibilidade de resultados falsos-positivos pela presença da ESAT-6 e CFP-10 em três MNT, que quando infetam o indivíduo testado induzirão em erro. Deve-se salvaguardar a probabilidade residual dessa mesma infeção, não sendo essas espécies de MNT das mais prevalentes.
No contexto de monitorização de PS, os testes IGRA acrescentam vantagens óbvias por poderem ser repetidos sem provocar o efeito booster de memória imunológica.
No exemplo português, com elevadas taxas de cobertura vacinal do BCG, com alguns reforços na idade adulta, a utilização dos IGRA permite diferenciar uma infeção por M. tuberculosis de uma resposta a vacinação do BCG.
Relativamente aos resultados obtidos neste estudo realizado no HJU, sublinhe-se o elevado número de PS com IGRA positivo (46,8%).
30
De referir a relação de positividade crescente pelo QFN-IT obtida, quanto mais anos de serviço e consequentemente de exposição dos PS ao M. tuberculosis.
Outro dado de realce apurado, e que importa considerar, é que os indivíduos mais velhos vão tendencialmente apresentando valores mais elevados de IGRA positivo. Depois de analisados os dados disponíveis deste estudo a prevalência de TBL é superior nas faixas etárias superiores, assim como nos indivíduos com mais anos de serviço prestado no HJU.
Dever-se-ão no futuro produzir mais trabalhos que permitam avaliar populações similares, para confirmar esta hipótese de risco acrescido para os profissionais que trabalham em serviços de pneumologia e de infecciosas.
Em Portugal não existem dados que nos permitam fazer uma avaliação real do impacto destes resultados, pois não estão disponíveis estudos de prevalência de TB em PS nem as causas subjacentes a essa mesma infeção. (41)
Nestes serviços que são considerados de alto risco para os PS, a inexistência de formação adequada e eficaz sobre os meios de controlo de infeção, as falhas na utilização dos dispositivos quer individuais quer coletivos de proteção e controlo de infeção, parecem estar relacionados com as falhas verificadas pontualmente nas unidades de saúde nacionais. (41)
De referir que dado o risco aumentado dos PS em contraírem esta doença em exercício profissional ela já é considerada como doença ocupacional por Decreto Regulamentar. (42)
No entanto, e apesar da obrigatoriedade de notificação dos casos de TB ativa e TBL em tratamento profilático, não existem dados e registos acerca do número de profissionais ligados à saúde afetados pela TB. (7)
Importa investigar e criar mecanismos de forma a serem mais vigiados os PS e garantidas a execução das normas legais de segurança, no que à infeção nosocomial diz respeito.
31
Igualmente importante será a realização de rastreios periódicos pelos serviços competentes de saúde ocupacional, assim como, testagem no início de funções do PS, não apenas como medida de despiste de alguns fatores de risco, mas essencialmente para uma definição de estado relativo à TB que permita monitorizar e comparar ao longo do tempo o calculo de probabilidade de infeção por TB.
Pelos dados atualmente disponibilizados no último relatório publicado em Dezembro de 2014, pela Direção Geral da Saúde referente a dados do ano 2013, tem-se vindo a verificar um crescimento sustentado dos tratamentos por TBL em Portugal, alguns deles refletem tratamentos de PS, no entanto e apesar do aumento de tratamentos profiláticos realizados, este número estará muito aquém dos números de casos identificados ou por identificar que os justificavam.
Será também importante a execução de mais estudos em Portugal nomeadamente em regiões geográficas distintas e com prevalências na população geral diferenciadas em contexto de diagnóstico de LTB e rastreio de PS. A preocupação por parte dos serviços de saúde ocupacional ainda está longe de ser real, não estão identificadas as causas para esse desleixe, mas poder-se-ão imaginar as consequências de tal desatenção, principalmente em regiões e serviços onde a probabilidade de contacto com a TB é uma realidade.
A realização de mais estudos permitirá, comparar amostras com grupos profissionais semelhantes mas em contextos de localização distintos e perceber se terão influência direta nos resultados obtidos.
Ao longo dos últimos 8 anos, foram vários os estudos realizados sobre esta pertinente temática. Numa revisão realizada durante a realização deste estudo, encontraram-se facilmente vários estudos em que o desenho dos mesmos era similar a este, alguns utilizavam comparações entre o uso dos testes IGRA, com a PT diretamente.
Na sua maioria esses estudos foram realizados tal como este, em contexto de uma só instituição, relevando os resultados obtidos para a realidade dessa mesma instituição não podendo por esse facto extrapolar para dados nacionais. De qualquer forma esses resultados também nesse contexto nacional não deverão ser ignorados e se associarmos
32
a esse facto as taxas de incidência de TB nesses mesmos países, poderemos com alguma margem de erro calcular o nível de infeção dos profissionais de saúde, relativamente à população em geral certamente alvo de um escrutínio mais real.
No Japão país de alta renda, com vacinação BCG tal como em Portugal, universal à nascença, foi realizado em 2006 por Nobuyuki Harada e colaboradores, um estudo que procurou rastrear através da utilização dos testes IGRA, profissionais de saúde de um Hospital Geral em Tóquio para tuberculose latente. Os resultados apurados depois de testagem de 332 PS, 33 dos quais foram positivos no teste IGRA, sugerindo uma taxa de TBL de 9,9%.
Na Coreia do Sul, também país de alta renda e de incidência intermédia para TB calculada à realização deste estudo em 73/100.000 habitantes, num estudo conduzido em 2010 por Hye Yun Park e colaboradores, no Hospital Geral de Seúl, foram avaliados 322 profissionais de saúde com uma taxa de cobertura vacinal BCG de 76%. Os resultados obtidos através de testagem para TBL com teste IGRA foi de 33 testes positivos apurando uma taxa de incidência de 10%, muito em linha com o estudo atrás referenciado em Tóquio.
Na Alemanha, num estudo multicentrico realizado em 14 diferentes hospitais em distintas regiões geográficas entre os anos de 2006 e 2009, por Anja Schablon e colaboradores, foram rastreados 2028 profissionais de saúde. Este país apresentava em 2007 uma taxa de incidência de TB na população geral de 6.1/100.000 habitantes, uma das mais baixas na Europa. Foram submetidos a testagem por IGRA apenas 507 PS, sendo que a taxa de positividade encontrada foi de 9,5%, respeitantes a 48 PS com IGRA positivo.
Em França, Dominique Tripodi e colaboradores, conduziram um estudo que permitiu testar para IGRA 148 profissionais de saúde em 2007 no Hospital Universitário de Nantes, instituição de referência para a região de Nantes para os casos de TB. Neste país no ano de 2007 a taxa de incidência na população geral para TB era de 5.2/ 100.000 habitantes, e a vacinação com BCG é mandatória a todos os recém nascidos. Todos os PS encontravam-se vacinados para BCG e depois de testados para IGRA, 28 representando 18,9% foram indicados como positivos. De relevar que este
33
hospital terá um risco ocupacional acrescido pela especificidade de referência para TB regional.
Em Espanha, num estudo realizado no complexo materno infantil Universitário de Las Palmas na Gran Canária, desenvolvido por Eva Álvarez-León e colaboradores, em 2007, foram testados 134 PS. Destes 87(65%) profissionais de saúde não eram vacinados para BCG, visto em Espanha esta vacinação não fazer parte do calendário vacinal espanhol. Apenas 5,97% foram testados positivamente para IGRA, colocando a taxa de incidência num patamar extremamente baixo. Alguns fatores concorreram para este resultado, em primeiro lugar a testagem foi realizada a novos PS contratados, por essa razão pouco expostos, por outro lado as idades muito jovens desses PS, também ajudam na explicação destes resultados. Importa realçar que este estudo também faz referência a que os resultados não estão em linha com outros estudos realizados em Espanha que envolvem populações de profissionais de saúde, e em que os resultados apurados para TBL variam entre taxas de incidência de 25% a 41%.
Em Portugal, o Hospital de S.João no Porto, concentra alguns dos melhores estudos nesta temática a nível internacional, com uma amostra muito significativa de PS testados de forma sistemática nos últimos anos. O trabalho desenvolvido pelo Serviço de Saúde Ocupacional deste hospital no que à TB diz respeito, tem produzido muitos dados e permite-nos ter uma visão do impacto da TBL nos profissionais de saúde de instituições nacionais similares. José Torres Costa e colaboradores, num estudo conduzido entre 2005 e 2009, testaram 5.524 PS. De entre estes apenas 1686 foram testados para IGRA, sendo que 558 foram positivos, representando 33,2% da amostra para TBL. Este hospital permanece como referência nacional no diagnóstico precoce de TB, através do screening inicial a todos os profissionais que iniciam relação laboral com a instituição de forma a terem um referencial de estadio de cada profissional e ser possível acompanhar todas as alterações provocadas pela exposição ocupacional. Por outro lado acompanham todos os profissionais com testagem periódica e disponibilização de fármacos antibacilares para tratamento de TBL em PS. Este estudo reveste-se de uma importância acrescida.
Por último, reproduzem-se aqui os resultados de um estudo realizado na Federação Russa em 2005 por ser um dos 22 países referenciados pela Organização Mundial de
34
Saúde como de alta incidência para TB, incluindo elevadas taxas de resistências aos fármacos e elevadas taxas de resistência a multifármacos. Este estudo conduzido na região de Oblast, região com uma taxa de incidência de TB na população geral de 69.3/100.000 habitantes e em profissionais de saúde ligados ao tratamento da tuberculose de 741.6/100.000 indivíduos. Os autores Francis Drobniewski e colaboradores, calcularam a taxa de TBL num hospital na capital desta região – a cidade de Samara. A Rússia mantém a vacina BCG como mandatória à nascença de todas as crianças nas suas instituições de saúde. Foram realizados testes IGRA a 262 PS desse hospital, tendo a taxa de incidência para TBL de 107 (40.8%) PS. De referir que se reduzirmos esse mesmo grupo e nos centrarmos apenas no grupo constituído por médicos e enfermeiros n=96, a taxa de incidência eleva-se para os 46.9%.
A introdução destes estudos ajuda a interpretar também os resultados obtidos no HJU, que apresenta taxas muito similares a este último estudo na Federação Russa. Importa sublinhar que a localização do HJU, no Porto, segundo distrito com maior prevalência em Portugal de TB, hospital de referência para o tratamento de TB, TBMR e TB-XDR, quadro de profissionais com vários anos em funções, bastantes profissionais de faixas etárias superiores poderão ajudar a justificar uma taxa tão elevada quanto 46.8% de incidência de TBL.
Na esperança de que este estudo sirva de estímulo à condução de outros que permitam aferir a dimensão real do problema e tragam as necessárias medidas de controlo e resolução do que parece não estar devidamente acompanhado e acautelado.
O caminho faz-se lentamente mas com passos seguros. A evolução dos testes IGRA representa isso mesmo, ganhando em cada ano que passa, uma importância crescente e sustentada para eventualmente adquirirem o estatuto de gold standard na testagem de LTB, nomeadamente em grupos especiais como são o caso dos PS.
35
7. REFERÊNCIAS BIBLIOGRÁFICAS
1. Frieden TR, Sterling TR, Munsiff SS, al e. Tuberculosis. Lancet 2003; 362:887-99. 2. Murray JF. A century of tuberculosis. Am J Respir Crit Care Med 2004;169:1181-6 3. Park HY, Jeon K, Suh GY, al e. Interferon-gamma release assay for tuberculosis
screening of healthcare workers at a Korean tertiary hospital. Scandinavian Journal of Infectious Diseases. 2010.
4. Menzies D, Joshi R, Pai M, al e. Risk of tuberculosis infection and disease associated with work in healthcare settings. International Journal of Tuberculosis and Lung Diseases. 2007; 11: p. 593-605.
5. Costa JT, Silva R, Sá R, al e. Results of five year systematic screeing for latent tuberculosis infection in healthcare workers in Portugal. Journal of Occupational Medicine and Toxicology. 2010; 5.
6. Vinton P, Mihrshahi S, Johnson P, al e. Comparasion of QuantiFERON-TB Gold In-Tube Test and Tuberculin Skin Test for identification of latent Mycobacterium tuberculosis infection in healthcare staff and association between positive test results and known risk factors for infection. Infection Control and Hospital Epidemiology. 2009 march; 30.
7. Costa JT, Silva R, Nienhaus A, al e. Active tuberculosis among health care workers in Portugal. Jornal Brasileiro de Pneumologia. 2011; 37(5): p. 636-645.
8. Whitaker JA, Mirtskhulava V, Kipiani M, al e. Prevalence and Incidence of Latent Tuberculosis Infection in Georgian Healthcare Workers, Plos One 2013; 8:3
9. Duarte R, Villar M, Carvalho A. Tratamento da Tuberculose de infecção latente. As recomendações actuais. Revista Portuguesa de Pneumologia. 2010 Setembro/Outubro; XVI: p. 809-814.
10. Girardi E, Angeletti C, Puro V, al e. Estimating diagnostic accuracy of tests for latent tuberculosis infection without a gold standard among healthcareworkers. Eurosurveillance. 2009; 14.
11. Nienhaus A, Schablon A, Diel R. PlosOne. [Online].; 2012 [cited 2012 02 24. Available from: Http//www.plosone.org.
36
12. Harada N, Nakajima Y, Higuchi K, al e. Screening for Tuberculosis infection using whole-blood interferon-gamma and Mantoux testing among Japanese healthcare workers. Infection Control and Hospital Epidemiology. 2006 may; 27(5).
13. Jones-Lopez EC, Ellner JJ. Tuberculosis and Atypical Mycobacterial Infections. In Guerrant RL, Walker DH, Weller PF. Tropical Infectious Diseases.: Saunders -Elsevier; 2011. p. 228-247.
14. Nienhaus A, Gariepy PK, Trouve C, al e. Tuberculosis screening at Sainte-Anne Hospital in Paris - results of first and second IGRA, Journal of Occupational Medicine and Toxicology 2014,9:24
15. Cailleaux-Cezar M. Diagnóstico e Tratamento da Tuberculose Latente - Pulmão RJ 2012;21(1):41-45
16. WHO. Web site World Health Organization. [Online].; 2011 [cited 2011 03 06. Available from: http://www.who.int/mediacentre/factsheets/fs104/en/index.html. 17. WHO. Web site World Health Organization. [Online].; 2012 [cited 2012 março 07.
Available from: http://apps.who.int/ghodata/?vid=500.
18. DGS. Programa Nacional de Luta Contra a Tuberculose - ponto da situação epidemiológica e de desempenho. Dia Mundial da Tuberculose. Lisboa: Direcção Geral da Saúde ; 2011.
19. Diniz A, Duarte R. Portugal - Infeção VIH, SIDA e Tuberculose em números - 2014. Programa Nacional para a infeção VIH/SIDA. Direção Geral da Saúde. 2014 Dezembro
20. Diniz A, Duarte R. Portugal - Programa Nacional de Luta Contra a Tuberculose - Ponto da Situação Epidemiológica e de Desempenho. Direção Geral da Saúde. Lisboa 2013 Março
21. Falkinham JO. Epidemiologia e Ecologia das Micobactérias Não Tuberculosas. Revista Portuguesa Pneumologia. 2010 Janeiro; XVI: p. S27-30.
22. Pina J, Carvalho J. A Tuberculose na viragem do Milénio. 1st ed. Portugal: Lidel; 2000.
23. Plotkin S, Orenstein W, Offit P. Vaccines. fifth edition ed. USA: Saunders Elsevier; 2008.
37
24. Al Kassimi FA, Al Hajjai MS, Al Orainev IO. Does protective effect of neonatal BCG correlate with vaccine-induced tuberculin reaction? American Journal Respiratory Critical Care Medicine. 1995; 152: p. 1575-1578.
25. Aronson NE, Santosham M, Comstock GM, al. e. Long-term efficacy of BCG vaccine in American Indians and Alaska Natives. JAMA. 2004; 291: p. 2086-2091. 26. Lee E, Holzman RS. Evolution and current use of the tuberculin test. Clin Infect
Dis 2002; 34:365-70.
27. Duarte R. Teste Tuberculínico. Como optimizar? Revista Portuguesa de Pneumologia. 2009 Março; XV: p. 295-304.
28. Chaparas SD, Vandiviere HM, Melvin I, al e. Tuberculin test. Variability with the Mantoux procedure. Am Rev Respir Dis 1985;132:175-7.
29. Mazurek GH, Jereb J, Lobue P, al e. Guidelines for using the QuantiFERON-TB Gold test for detecting Mycobacterium tuberculosis infection, United States. MMWR Morb Mortal Wkly Rep 2005; 54:49-55
30. Cohen J, Powderly WG, Opal SM. Infectious Diseases. 3rd ed. UK: Mosby - Elsevier; 2010.
31. CDC. Guidelines for preventing the transmission of Mycobacterium tuberculosis in health-care settings. MMWR Recommendation Report 2005. USA:; 2005.
32. CDC. Interferon-Gamma Release Assays. USA:; 2011.
33. DGS. Posição da Direcção Geral da Saúde sobre o uso dos testes IGRA para o diagnóstico da Infecção Tuberculosa Latente. Orientações Técnicas. Lisboa: Direcção Geral da Saúde; 2011.
34. Álvarez-León EE, Vega EE, Rodriguez ES, al e. Screening for Tuberculosis Infection in Spanish Healthcare Workers: Comparison of the QuantiFERON-TB Gold In-Tube Test with the Tuberculin Skin Test. Infection Control and Hospital Epidemiology. 2009 September; 30: p. 876-883.
35. Menzies D, Pai M, Comstock G. Meta-analysis: new tests for the diagnosis of latent tuberculosis infection: areas of uncertainty and recomendations for research. Ann Intern Med. 2007; 146.
36. Pai M, Zwerling A, Menzies D. Systematic review: T-cell based assays for the diagnosisof latent tuberculosis infection: an update. Ann Interrn Med. 2008; 149.
38
37. Pai M, Menzies D. UpToDate. [Online].; 2012 [cited 2012 02 21. Available from: http//www.uptodate.com/contents/interferon-gamma-release-assays-for-latent-tuberculosis.
38. Carvalho L. As nossas leituras. Revista Portuguesa de Pneumologia. 2006 Janeiro; XIII: p. 159-161.
39. Sia IG, Wieland ML. Current Concepts in the Management of Tuberculosis. Mayo Clinic Procedings. 2011 april; 86: p. 348-361.
40. Schaaf HS, Zumla AI, Lienhardt, al e. Tuberculosis Contact tracing and follow-up, Elsevier 2009;75:771-779 ISBN 978-1-4160-3988-4
42. Portugal. Decreto Regulamentar nª 76/2007, 17 de Julho de 2007. Diário da República Portuguesa, Lisboa, 1ª Série, n136, 17 de Julho 2007
39
8. LISTA DE TABELAS
Tabela 1 – Descrição do Estudo populacional N=77 ... 20
Tabela 2 – Co-variáveis associadas com os resultados do QFN-IT ... 26
Tabela 3 – Cruzamento de Co-variáveis de Idades dos PS versus QFN-IT ... 26
Tabela 4 – Teste do Qui-quadrado calculado para as variáveis Idade e QFN-IT ... 27
Tabela 5 – Cruzamento de Co-variáveis dos anos de serviço dos PS versus QFN-IT ... 27
Tabela 6 – Teste do Qui-quadrado calculado para as variáveis Tempo de Serviço e QFN-IT ... 28
40
9. LISTA DE GRÁFICOS
Gráfico 1 - Distribuição de Género ... 21
Gráfico 2 - Distribuição de Idade ... 21
Gráfico 3 - Distribuição de Vacinação BCG ... 22
Gráfico 4 - Distribuição de Realização de Prova Tuberculínica ... 23
Gráfico 5 - Distribuição de Grupo Profissional ... 23
Gráfico 6 - Distribuição de Anos de Trabalho no HJU ... 24
41
42
ANEXO I – Autorização da Comissão de Ética do Hospital Joaquim
Urbano
43