2019/2020
Ana Laura Martins Ferreira
Doença do Refluxo Gastro-esofágico e Doença Pulmonar
Gastroesophageal Reflux Disease and Lung Disease
Mestrado Integrado em Medicina
Área: Pneumologia Tipologia: Monografia
Trabalho efetuado sob a Orientação de:
Professor Doutor José Coelho Pinto Espanhol Venceslau
Trabalho organizado de acordo com as normas da revista:
Jornal Brasileiro de Pneumologia Ana Laura Martins Ferreira
Doença do Refluxo Gastro-esofágico e Doença Pulmonar
Gastroesophageal Reflux Disease and Lung Disease
5 Agradecimentos
Agradeço ao Professor Doutor José Coelho Pinto Espanhol Venceslau pela sua supervisão e apoio contínuo durante todo o processo de elaboração deste artigo.
6
Doença do Refluxo Gastro-esofágico e Doença Pulmonar
Gastroesophageal Reflux Disease and Lung Disease
Ana Laura Martins Ferreiraa,*
Professor Doutor José Coelho Pinto Espanhol Venceslaua,b
aFaculdade de Medicina da Universidade do Porto, Portugal
bServiço de Pneumologia do Centro Hospitalar São João, Portugal
*Correspondência do autor: Ana Laura Martins Ferreira, Rua Mário Augusto de Carvalho, nº 19, 3200-037 Lousã, Portugal. Email: [email protected]. Contato: +351917686049
7 Abreviaturas
bid Duas vezes/dia
CVF Capacidade vital forçada
DPOC Doença pulmonar obstrutiva crónica
DRGE Doença do refluxo gastro-esofágico
EDA Endoscopia digestiva alta
EEI Esfíncter esofágico inferior
EES Esfíncter esofágico superior
FEV1 Volume expiratório forçado no primeiro
segundo
FPI Fibrose pulmonar idiopática
IBP Inibidor da bomba de protões
id Uma vez/dia
LBA Lavado bronco-alveolar
PEF Peak expiratory flow
RGE Refluxo gastro-esofágico
8 Resumo
A doença do refluxo gastro-esofágico ocorre quando o refluxo de conteúdo gástrico causa sintomas ou complicações esofágicas ou extra-esofágicas, associando-se a doenças do foro respiratório como a asma, a tosse crónica, a fibrose pulmonar idiopática, a doença pulmonar obstrutiva crónica e a fibrose cística.
A relação entre a doença do refluxo gastro-esofágico e as diferentes doenças pulmonares tem sido extensivamente estudada, porém o estabelecimento de causalidade é complexo.
A microaspiração de conteúdo gástrico com lesão epitelial direta e o reflexo bronco- esofágico, mediado pelo nervo vago, são os dois mecanismos fisiopatológicos principais mais bem estudados.
Esta revisão explora a relação da doença do refluxo gastro-esofágico com a patologia pulmonar, destacando lacunas no conhecimento atual e elucidando sobre as diferentes opções diagnósticas e terapêuticas.
Palavras-chave: Doença do refluxo gastro-esofágico, Doença pulmonar, Asma, Doença pulmonar obstrutiva crónica, Fibrose pulmonar idiopática
9 Abstract
Gastro-esophageal reflux disease occurs when gastric reflux causes esophageal or extra- esophageal symptoms or complications and is associated with respiratory diseases such as asthma, chronic cough, idiopathic pulmonary fibrosis, chronic obstructive pulmonary disease and cystic fibrosis.
The relationship between gastro-esophageal reflux disease and different lung diseases has been extensively studied, but the establishment of causality is complex.
Gastric content microaspiration with direct epithelial lesion and the vagus nerve- mediated broncho-esophageal reflex are the two best-studied pathophysiological mechanisms.
This review explores the relationship between gastro-esophageal reflux disease and pulmonary pathology, highlighting gaps in current knowledge and elucidating the different diagnostic and therapeutic options.
Keywords: Gastro-esophageal reflux disease, Pulmonary disease, Asthma, Chronic obstructive pulmonary disease, Idiopathic pulmonary fibrosis
10 Introdução
O refluxo gastro-esofágico (RGE) é um processo fisiológico normal, assintomático, que ocorre após as refeições (1). Quando o refluxo gástrico causa sintomas significativos e/ou complicações em localizações esofágicas ou extra-esofágicas, surge a doença do refluxo gastro-esofágico (DRGE) (2). A DRGE é uma patologia comum, com uma prevalência estimada de 20% nos países ocidentais (2), tendo em conta apenas a presença de sintomas típicos, o que poderá contribuir para uma subvalorização deste valor.
A DRGE manifesta-se através de sintomas esofágicos típicos (pirose, regurgitação) ou extra-esofágicos (pulmonares, otorrinolaringológicos, dentários), sendo os do foro pulmonar os mais frequentes (3)(4).
Considera-se existir uma relação entre a DRGE e diferentes doenças pulmonares incluindo a asma, a fibrose pulmonar idiopática (FPI), a doença pulmonar obstrutiva crónica (DPOC), a fibrose cística e a síndrome de apneia obstrutiva do sono. Apesar de extensivamente estudada, a relação é complexa e a causalidade difícil de estabelecer (5). No que diz respeito às manifestações pulmonares da DRGE, existem dois mecanismos fisiopatológicos propostos. A microaspiração de conteúdo gástrico para as vias aéreas, com lesão pulmonar subsequente (Teoria do Refluxo) e o reflexo bronco-esofágico mediado pelo nervo vago, com sintomas respiratórios consequentes (dispneia, tosse, broncoconstrição) (Teoria do Reflexo) (6).
Além disto, as alterações fisiológicas presentes na doença pulmonar, bem como os fármacos utilizados no tratamento das mesmas, podem facilitar o RGE (5).
11
A presente revisão explora os mecanismos envolvidos e a relação causal entre o RGE e a doença pulmonar. Particularmente na asma, DPOC e FPI, destacando as lacunas no conhecimento atual e elucidando sobre as opções terapêuticas e diagnósticas.
12 Materiais e métodos
Para a realização da presente revisão procedeu-se a uma pesquisa bibliográfica utilizando a base de dados MEDLINE via PubMed.
Os termos usados na pesquisa incluíram: “lung diseases and gastroesophageal
reflux/complications”, “asthma and gastroesophageal reflux”, “COPD and gastroesophageal reflux”, e “idiopathic pulmonary fibrosis and gastroesophageal reflux”. Foram incluídas apenas publicações de entre os anos de 2009 e 2019 e escritas
em língua inglesa.
Da pesquisa referida, foram obtidos 323 artigos, dos quais 270 foram excluídos pela leitura do resumo/artigo integral. Assim, a bibliografia do presente trabalho incluiu 53 artigos.
13 Resultados
1. Diagnóstico de DRGE
O diagnóstico de DRGE, com relação de causalidade de doenças pulmonares é um desafio (7), sendo que, frequentemente, doentes com sintomas extra-esofágicos não apresentam sintomas típicos da doença (8).
Os doentes com história sugestiva de DRGE não complicada, que se manifesta com sintomas típicos, são muitas vezes tratados empiricamente, não sendo realizados exames complementares de diagnóstico. No entanto, uma resposta favorável aos inibidores da bomba de protões (IBP) não é específica, nem diagnostica com segurança DRGE (9). O diagnóstico de DRGE baseado na presença de sintomas típicos, pirose e/ou regurgitação, apresenta uma alta especificidade diagnóstica, 89% e 95%, respetivamente, mas uma baixa sensibilidade, 38% e 6% (10).
A pHmetria das 24 horas e a impedância esofágica são considerados os exames gold
standard para o diagnóstico de DRGE. A pHmetria das 24 horas baseia-se no período
de tempo durante o qual o pH esofágico é inferior a 4, permitindo inferir o tempo de exposição ao refluxo gástrico ácido, a frequência dos episódios e a associação entre a sintomatologia e os episódios de RGE. A combinação da pHmetria com a impedância determina se o RGE é ácido (pH <4), fracamente ácido (pH 4 a 7) ou alcalino (pH> 7) e permite obter informação adicional sobre a composição do refluxo (líquido, gás ou misto). Contudo, estas técnicas apresentam limitações, sendo que a precisão diagnóstica, no que diz respeito aos sintomas extra-esofágicos, é baixa (9).
Atualmente, estas técnicas diagnósticas estão recomendadas em situações específicas: suspeita de DRGE em doentes que não respondem à terapêutica de inibição ácida, na ausência de sintomas típicos e suspeita de DRGE, em doentes propostos para tratamento cirúrgico(10).
14 2.Asma
A asma é uma doença comum com uma prevalência de 1-18% na população geral (11). A DRGE tem sido apontada como fator causal e de agravamento da doença, sendo prevalente nos doentes asmáticos. Alguns estudos demonstraram que a acidificação esofágica promove o aumento da resistência das vias aéreas, sendo este um mecanismo fisiopatológico importante na asma (11). Contudo, a relação causal entre as patologias não é clara, o que poderá dever-se, em parte, à grande heterogeneidade existente nos estudos realizados (1)(11). As razões apontadas são a ausência de critérios bem definidos de caracterização de asma, a definição imprecisa de DRGE e a incapacidade dos exames complementares de diagnóstico de identificar e descriminar os diferentes tipos de RGE (ácido, ligeiramente ácido e alcalino) e a respetiva magnitude (11).
Prevalência
A prevalência de DRGE em doentes asmáticos é variável na literatura (30% a 90%), devendo-se à definição da doença e ao impacto das diferenças dos métodos diagnósticos utilizados (questionários de sintomatologia, pHmetria) (1).
Numa revisão sistemática de 28 estudos epidemiológicos, a prevalência de sintomas típicos de DRGE em doentes asmáticos foi de 59,2% vs 38,1% no grupo controlo. Nos doentes com asma, a prevalência de pH esofágico anormal, hérnia hiato e esofagite foi de 50,9%, 51,2% e 37,3%, respetivamente. A prevalência de asma em doentes com DRGE foi de 4,6% vs 3,9% na população controlo (1). Estes estudos sugerem uma associação entre DRGE e asma, porém a maioria representa estudos transversais ou caso-controlo, o que pode não clarificar a sequência temporal das patologias (11).
Alguns estudos mostraram que doentes com RGE noturno têm maior prevalência de asma quando comparados com doentes sem sintomas de RGE noturno, sendo que, a
15
ausência de respostas protetoras ao RGE durante o sono pode ser um mecanismo fisiopatológico envolvido. Assim, o RGE noturno pode predispor os doentes a manifestações respiratórias e ter um papel importante na patogenia das manifestações extra-esofágicas da DRGE (1).
Fisiopatologia
A relação fisiopatológica entre DRGE e asma é bidirecional, complexa e não está completamente compreendida (11).
Os doentes asmáticos apresentam alterações na fisiologia respiratória (aumento da pressão intratorácica negativa e da pressão diafragmática) que podem predispor à DRGE (12)(5). Para além disto, os fármacos utilizados no controlo da asma (beta- agonistas, corticosteroides, teofilina) diminuem a pressão do esfíncter esofágico inferior (EEI) e promovem o relaxamento da musculatura lisa esofágica, provocando, assim, um efeito pró-refluxo (13).
Os mecanismos descritos para o RGE desencadear/agravar sintomas de asma são a microaspiração de ácido para as vias aéreas (Teoria do Refluxo), o reflexo bronco- esofágico mediado pelo nervo vago (Teoria do Reflexo) e a hiper-reatividade brônquica (11).
Na teoria do refluxo, o RGE ultrapassa as barreiras anti-refluxo do EEI e esfíncter esofágico superior (EES) para as vias aéreas, provocando lesões no trato respiratório (12). A lesão pulmonar pelo conteúdo aspirado pode ocorrer por diferentes mecanismos: obstrução das vias aéreas pelo material aspirado, resposta inflamatória pulmonar com edema, hipoxemia e perda da complacência pulmonar e pneumonia bacteriana relacionada com a aspiração (1). A maioria da literatura que suporta o papel desta teoria na fisiopatologia da asma provém de modelos animais.
16
Na teoria do reflexo, a inervação partilhada do esófago e a árvore traqueo-brônquica pelo nervo vago favorece uma via segundo a qual a estimulação dos recetores
esofágicos pelo RGE desencadeia uma resposta vagal com consequente
broncoconstrição (14). Diferentes estudos evidenciaram a ocorrência de
broncoconstrição em doentes asmáticos e em doentes não asmáticos com DRGE, ao avaliaram a resposta à perfusão ácida do esófago (1). Porém, alguns destes estudos concluem que o refluxo espontâneo ou a perfusão ácida no esófago têm um efeito minor ou nulo na função pulmonar, ressaltando a incerteza do papel do RGE no agravamento dos sintomas da asma, sendo necessários mais estudos para uma evidência robusta (1).
Tratamento
Existindo relação causal entre a DRGE e a asma, é expetável que o tratamento da DRGE em doentes asmáticos possa ser benéfico. No presente tópico, será abordado o papel dos IBP’s e da abordagem cirúrgica no tratamento de doentes com asma e DRGE.
Inibidores da Bomba de Protões
Nos últimos anos, muitos estudos investigaram o impacto dos IBP’s no controlo da asma. Os resultados foram heterogéneos e a vantagem do tratamento com IBP’s em doentes asmáticos permanece ambígua (1).
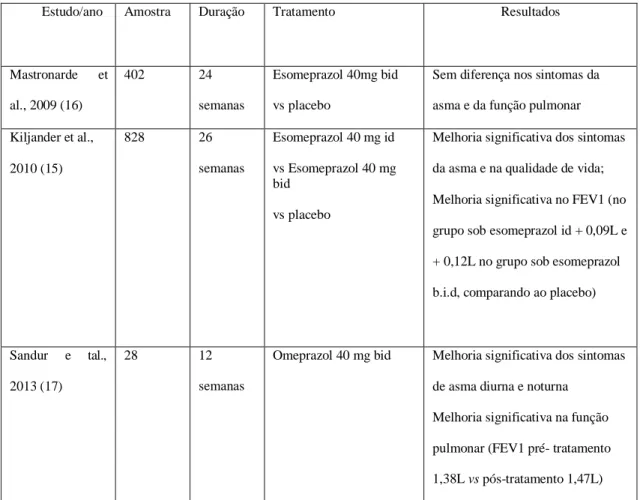
Num estudo randomizado e controlado, Kiljander et al. avaliou o efeito do tratamento com esomeprazol, 40mg uma vez/dia (id) e duas vezes/dia (bid), na função respiratória e qualidade de vida de doentes asmáticos com DRGE. O estudo envolveu 828 doentes, divididos em três grupos (esomeprazol 40mg/id, esomeprazol 40mg/bid e grupo placebo) e os resultados mostraram um aumento significativo do Volume Expiratório
17
Forçado no primeiro segundo (FEV1) e da qualidade de vida dos doentes sob esomeprazol 40mg/bid (15).
Mastronarde et al., num estudo randomizado e controlado, distribuiu 402 doentes em 2
grupos: tratamento com esomeprazol 40mg/bid e placebo, durante 24 semanas, não verificando melhoria dos sintomas da asma, nem da função pulmonar (16).
Sandur et al, num estudo randomizado e não controlado por placebo, tratou 40 doentes
com omeprazol 40 mg bid, verificando melhoria dos sintomas de RGE, dos sintomas pulmonares diurnos e noturnos e um aumento significativo da VEF1 e peak expiratory
flow (PEF). Neste estudo, os doentes foram submetidos a monitorização com pHmetria
esofágica das 24 horas e testes de função respiratória antes e depois do tratamento com omeprazol. Os autores concluíram que a terapêutica com IBP melhora os sintomas noturnos e diurnos da asma em doentes asmáticos, com DRGE (17).
Chan et al., numa metanálise sobre o tratamento de doentes asmáticos com IBP’s
concluiu existir melhoria significativa do PEF matinal, mas sem impato na função pulmonar e na sintomatologia da asma (18).
18
Tabela 1. Tratamento da DRGE em doentes com Asma
Estudo/ano Amostra Duração Tratamento Resultados
Mastronarde et al., 2009 (16) 402 24 semanas Esomeprazol 40mg bid vs placebo
Sem diferença nos sintomas da asma e da função pulmonar Kiljander et al., 2010 (15) 828 26 semanas Esomeprazol 40 mg id vs Esomeprazol 40 mg bid vs placebo
Melhoria significativa dos sintomas da asma e na qualidade de vida; Melhoria significativa no FEV1 (no grupo sob esomeprazol id + 0,09L e + 0,12L no grupo sob esomeprazol b.i.d, comparando ao placebo)
Sandur e tal., 2013 (17)
28 12
semanas
Omeprazol 40 mg bid Melhoria significativa dos sintomas de asma diurna e noturna
Melhoria significativa na função pulmonar (FEV1 pré- tratamento 1,38L vs pós-tratamento 1,47L) Bid: Duas vezes/dia; id: Uma vez/dia; FEV1: Volume expiratório forçado no primeiro segundo; PEF: Peak expiratory flow.
Abordagem Cirúrgica
A abordagem cirúrgica da DRGE poderá ser mais eficaz do que a terapêutica médica, nas manifestações extra-esofágicas da doença (1).
A maioria dos estudos publicados, ainda que observacionais, indica que a cirurgia pode melhorar significativamente os sintomas respiratórios associados à DRGE, mas com resultados pouco significativos nas provas de função respiratória (19).
Num estudo randomizado, Koch et al., comparou a eficácia da fundoplicatura laparoscópica de Nissen e Toupet no tratamento dos sintomas respiratórios associados à DRGE, verificando diminuição da sintomatologia extra-esofágica da DRGE no grupo
19
de doentes submetidos a fundoplicatura de Nissen, mas não no grupo tratado com a abordagem de Toupet (17).
Atualmente, as guidelines do Colégio Americano de Gastrenterologia para o diagnóstico e tratamento da DRGE, referem que a abordagem cirúrgica não é indicada para tratar sintomas extra-esofágicos da DRGE, em doentes que não respondem aos IBP’s; reforçando que na ausência de resposta favorável ao tratamento com IBP’s, é pouco provável que a cirurgia seja eficaz, mesmo com um estudo de pHmetria anormal (20)(14).
Abordagem do Doente
Atualmente, as recomendações internacionais para o controlo da asma, sugerem a avaliação das comorbilidades associadas, incluindo a investigação da presença de DRGE, especialmente em crianças, doentes com provas de função respiratória normais, doentes com sintomatologia respiratória frequente e doentes com asma mal controlada (11).
A abordagem inicial de um doente asmático com sintomatologia de DRGE deverá incluir uma prova terapêutica empírica com IBP, durante 2-3 meses, em esquema terapêutico bi-diário (20). Nestes doentes, a inibição ácida gástrica tem efeitos benéficos comprovados na regressão da esofagite e sintomas de DRGE típicos, com efeitos menos previsíveis na melhoria da sintomatologia respiratória e das provas de função respiratória, como descrito anteriormente. Os doentes que apresentem melhoria da sintomatologia em resposta à terapêutica com IBP, devem mantê-la, sendo a dose reduzida ate à dose mínima eficaz necessária (20).
Nos doentes que não respondem positivamente ao tratamento anti-ácido devem ser equacionadas as seguintes situações: o refluxo não está adequadamente controlado com
20
o tratamento implementado ou a DRGE não é a causa dos sintomas extra-esofágicos. Por isto, inicialmente poderá tentar-se otimização terapêutica, mas ao persistirem dúvidas diagnósticas, o doente deverá realizar pHmetria das 24 horas enquanto se encontra sob terapêutica de supressão ácida, de modo a distinguir as duas entidades. Se a pHmetria das 24 horas revelar presença de RGE, pode equacionar-se a abordagem cirúrgica. A fundoplicatura é indicada em doentes com parâmetros de refluxo moderado a grave, doentes com hérnia do hiato (> 4 centímetros) e doentes com pirose e/ou regurgitação concomitantes, que respondem ao tratamento médico otimizado (12).
3. Doença Pulmonar Obstrutiva Crónica
A DPOC é uma das principais causas de morbi-mortalidade no mundo, associando-se a um impacto socio-económico significativo. Segundo a Organização Mundial de Saúde afeta 210 milhões de pessoas, constituindo a terceira causa de morte no mundo em 2030 (21).
A suposição de uma associação entre DPOC e DRGE assenta nas seguintes premissas: ambas as doenças têm elevada prevalência; a presença de DRGE, em doentes com DPOC, parece associar-se a um aumento da sintomatologia respiratória, a maior risco de exacerbações da DPOC e a pior qualidade de vida (1). Por outro lado, as alterações fisiológicas respiratórias da DPOC parecem pré-dispor ao RGE (22)(23).
Ainda assim, o impacto da DRGE na patogenia e agravamento da DPOC não é totalmente evidente e esclarecido (1), pelo que são necessários mais estudos para estabelecer o sentido da causalidade.
21 Prevalência
Os resultados dos estudos epidemiológicos da DRGE em doentes com DPOC são variáveis (23). Com base em resultados de questionários de sintomatologia, a prevalência estimada de DRGE em doentes com DPOC varia entre 19-29%, com uma prevalência média de 24,40% nestes doentes vs 18,97% no grupo controlo, existindo variabilidade e diferença nos questionários aplicados, de onde poderá resultar a grande heterogeneidade encontrada. Assim, estudos baseados em questionários de sintomatologia podem levar à subvalorização da prevalência de DRGE nos doentes com DPOC (23)(24).
Diferentes estudos baseados em medidas objetivas de diagnóstico de RGE, como a pHmetria das 24 horas, indicam uma prevalência de DRGE em doentes com DPOC entre 19-78%, com uma média de prevalência de 42,80% neste grupo vs 18,50% no grupo controlo. A variabilidade dos resultados poderá relacionar-se com a diferença dos critérios de definição de DRGE utilizados e com o facto de não terem em conta se os doentes, na altura do diagnóstico, estariam ou não a fazer terapêutica inibidora de ácido (1).
Na literatura, estima-se que a prevalência de RGE assintomático varie entre 20-74%, em doentes com DPOC, realçando a importância da utilização de métodos objetivos para detetar RGE e diagnosticar DRGE(1) (23).
Fisiopatologia
Os principais mecanismos fisiopatológicos descritos, associando DRGE e DPOC, são os mesmos citados para a asma, a microaspiração e o reflexo vagal (23)(25). Num estudo de Lee et al., que incluiu 27 doentes com DPOC, foi identificada pepsina na expetoração, em 33% dos doentes com DPOC moderada a grave. Porém, a presença de
22
pepsina na expetoração não se associou ao diagnóstico de DRGE por pHmetria (24). A maioria das publicações sobre fisiopatologia do RGE na DPOC é limitada, pelo que a contribuição destes mecanismos na associação de DRGE e DPOC ainda não é completamente estabelecida.
Noutra vertente, muitos doentes com DPOC apresentam horizontalização do diafragma, com aumento da pressão intra-abdominal e intra-torácica negativa potenciando o RGE (26). Além disso, os fármacos utilizados no controlo da DPOC (beta-agonistas) diminuem a pressão do EEI propiciando o RGE, embora a sua contribuição específica para o risco de DRGE não esteja bem definida (22)(27).
O tabaco é a principal causa de DPOC, sendo um fator de risco reconhecido para DRGE, pelo que os efeitos negativos associados podem contribuir para o RGE. O tabaco reduz o tónus do EEI, por relaxamento do músculo liso circular induzido pela nicotina, provocando um aumento da exposição esofágica ao conteúdo gástrico em frequência e duração. Além disto, a nicotina diminui a secreção salivar, provocando uma diminuição da clearance acídica e neutralização (23).
DRGE e exacerbações na DPOC
As exacerbações agudas da DPOC aumentam a morbi-mortalidade, diminuindo a função respiratória e qualidade de vida destes doentes (23).
A literatura sugere que a DRGE constitui um fator de risco para exacerbações da DPOC (22)(25)(27). Num estudo controlado e randomizado, Ingebristsen et al., mostrou que os doentes com DPOC e DRGE apresentam maior taxa de bronquite crónica (31% vs 21%), dispneia (39% vs 22%) e risco de infeções respiratórias (6,8% vs 1,4%), comparativamente a doentes com DPOC, sem DRGE. Neste estudo, os doentes com
23
DPOC e DRGE sem terapêutica anti-refluxo tinham maior risco de exacerbações do que aqueles tratados simultaneamente para a DRGE (28).
Tsai et al., avaliou 1210 doentes com DPOC e DRGE sob terapêutica inibidora de ácido
(antagonistas dos recetores H2, IBP’s) e 2420 doentes com DPOC, sem DRGE. Após 12 meses de seguimento, os doentes com DPOC e DRGE apresentaram maior número de hospitalizações comparativamente com os doentes com DPOC, sem DRGE. A DRGE mostrou-se um fator preditor independente de hospitalização (29).
Numa revisão sistemática e metanálise de sete estudos observacionais, com um período de acompanhamento dos doentes de 12-18 meses, o risco relativo de exacerbações nos doentes com DRGE concomitante foi de 7,57, concluindo que a presença de DRGE se associa a um risco maior de exacerbações da DPOC (25).
24 Tabela 2. DRGE e exacerbações da DPOC
Estudo/ano Doentes com DPOC
Resultados
Hurst et al., 2010 (30)
2138 A DRGE foi associada de forma independente a 2 ou mais exacerbações por ano, Odds Ratio =2,07 (95% IC 1,58-2,72, p <0,001)
Rogha et al., 2010 (31)
110 Exacerbação: grupo com DRGE 2,1 vs grupo sem DRGE 1,4 (p <0,001) Hospitalização por exacerbação: grupo com DRGE 1,7 vs grupo sem DRGE 1,1 (p =0,005)
Takada et al., 2011 (32)
221 Exacerbação: grupo com DRGE 0,75 vs grupo sem DRGE 0,15, Risco Relativo = 3,42 (95% IC 2,06-5,69)
Hospitalização por exacerbação: grupo com DRGE 0,28 vs grupo sem DRGE 0,06, Risco Relativo = 3,66 (95% IC 1,62-8,24)
Martinez et al., 2014 (33)
4483 DRGE associada a 2 ou mais exacerbações por ano, durante os 2 anos de seguimento, Odds Ratio=1,40 (p =0,006)
Areias et al., 2014 (34)
89 39% dos doentes com DPOC eram exacerbadores frequentes
Doentes exacerbadores frequentes apresentaram maior prevalência de RGE (p = 0,0006) e maior número de internamentos no último ano ou nos últimos 5 anos (p˂0,001)
Ingebristsen et al.,2015 (28)
1259 Grupo com DRGE teve maior taxa de bronquite crónica (31 vs 21%, p = 0,004), dispneia (39 vs 22%, p <0,001) e infecções respiratórias (6,8 vs 1,4%, p <0,001) comparado com o grupo sem DRGE
Grupo com DRGE e sem tratamento anti-refluxo tiveram maior risco de exacerbações de DPOC durante o seguimento, Hazard Ratio = 2,7 (1,3-5,4, p = 0,006)
Doentes com DRGE e sob tratamento anti-refluxo não apresentaram maior risco de exacerbações, Hazard Ratio = 1,2 (0,6-2,7, p = 0,63)
Tsai et al., 2015 (29)
3630 Hospitalizações por 1000 pessoas mês: grupo com DRGE 5,22 (95% IC 4,15- 6,57) vs grupo sem DRGE 3,01 (95% IC 2,44-3,72)
DPOC: doença pulmonar obstrutiva crónica; DRGE: doença do refluxo gastroesofágico; GOLD: Global
25 Tratamento
O impacto e benefício do tratamento anti-refluxo nos doentes com DPOC ainda não
estão completamente estabelecidos. Alguns estudos mostram melhoria da
sintomatologia respiratória e diminuição do número de exacerbações da DPOC após tratamento com IBP’s, existindo, também, estudos que não evidenciam esta eficácia (Tabela 3).
Inibidores da bomba de protões
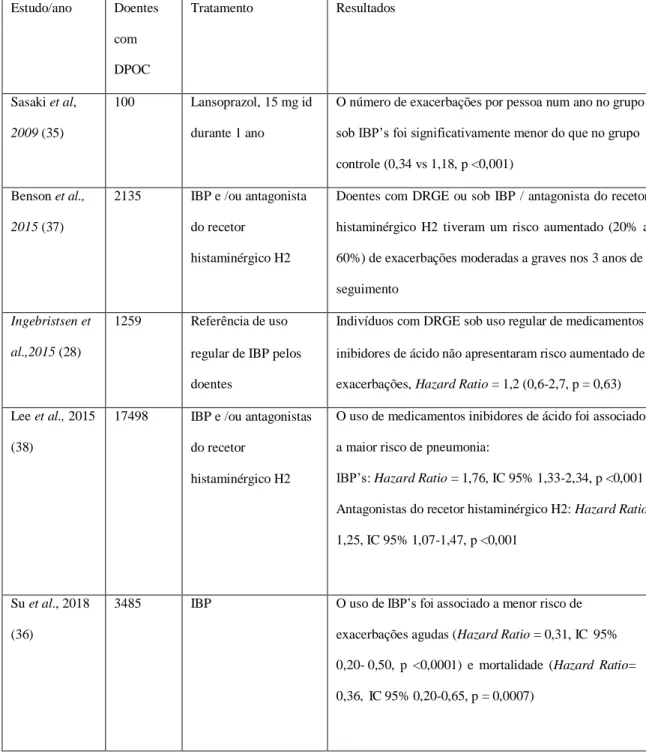
Sasaki et al., num estudo com 100 doentes com DPOC, comparou a eficácia do tratamento com lansoprazol 15mg/id, na redução das exacerbações da doença, durante um ano, verificando um número significativamente menor no grupo sob tratamento com IBP, relativamente ao grupo controlo (35).
Os resultados de um estudo de 2018, de Su et al., com 3,485 doentes com DPOC, indicaram que o tratamento com IBP’s se associa a um risco significativamente menor de exacerbações da doença e morbi-mortalidade, não observando benefício significativo com os antagonistas dos recetores histaminérgicos H2 (36).
Benson et al., num estudo que envolveu 2135 doentes com DPOC, mostrou que os doentes com DPOC e DRGE ou sob terapêutica anti-refluxo apresentaram maior risco (20-60%) de exacerbações moderadas a graves, durante os 3 anos de seguimento, colocando em causa o papel destes medicamentos no tratamento da DPOC (37).
Outro estudo, de Lee et al., sugeriu que a terapêutica anti-refluxo se pode associar a maior risco de pneumonia, em doentes com DPOC (38).
26
Tabela 3. Tratamento da DRGE em doentes com DPOC
Estudo/ano Doentes com DPOC Tratamento Resultados Sasaki et al, 2009 (35) 100 Lansoprazol, 15 mg id durante 1 ano
O número de exacerbações por pessoa num ano no grupo sob IBP’s foi significativamente menor do que no grupo controle (0,34 vs 1,18, p <0,001)
Benson et al., 2015 (37)
2135 IBP e /ou antagonista do recetor
histaminérgico H2
Doentes com DRGE ou sob IBP / antagonista do recetor histaminérgico H2 tiveram um risco aumentado (20% a 60%) de exacerbações moderadas a graves nos 3 anos de seguimento
Ingebristsen et al.,2015 (28)
1259 Referência de uso regular de IBP pelos doentes
Indivíduos com DRGE sob uso regular de medicamentos inibidores de ácido não apresentaram risco aumentado de exacerbações, Hazard Ratio = 1,2 (0,6-2,7, p = 0,63) Lee et al., 2015
(38)
17498 IBP e /ou antagonistas do recetor
histaminérgico H2
O uso de medicamentos inibidores de ácido foi associado a maior risco de pneumonia:
IBP’s: Hazard Ratio = 1,76, IC 95% 1,33-2,34, p <0,001 Antagonistas do recetor histaminérgico H2: Hazard Ratio= 1,25, IC 95% 1,07-1,47, p <0,001
Su et al., 2018 (36)
3485 IBP O uso de IBP’s foi associado a menor risco de exacerbações agudas (Hazard Ratio = 0,31, IC 95% 0,20- 0,50, p <0,0001) e mortalidade (Hazard Ratio= 0,36, IC 95% 0,20-0,65, p = 0,0007)
DRGE: doença do refluxo gastroesofágico; DPOC: doença pulmonar obstrutiva crónica; IBP: inibidor da bomba de protões; id: Uma vez/dia.
4.Fibrose Pulmonar Idiopática
A FPI é uma doença intersticial crónica e progressiva que leva a fibrose pulmonar, insuficiência respiratória e com elevada morbi-mortalidade, sendo a sobrevivência média após o diagnóstico de 3-5 anos (4) (39). A etiologia da FPI é desconhecida,
27
embora estejam descritos vários fatores de risco: tabagismo, exposição a queima de lenha, infeções virais crónicas, fatores hereditários e a presença de determinadas comorbilidades, como a DRGE (40) (41).
Prevalência
A DRGE é uma doença prevalente nos doentes com FPI. Estudos baseados na pHmetria das 24h sugerem uma prevalência de DRGE, nestes doentes, de 67-87% (42).
Além disto, o RGE é assintomático em mais de um terço dos doentes com FPI, pelo que, os métodos objetivos de diagnóstico para determinar RGE e diagnosticar DRGE são a opção preferencial (39)(43). A literatura indica que 30-63% destes doentes apresentam RGE anormal no esófago proximal e 67-76% na região esofágica distal (43).
Fisiopatologia
A microaspiração crónica do RGE parece desempenhar um papel fisiopatológico importante na FPI. O conteúdo do RGE é constituído por ácido gástrico mas, também, por sais biliares, pepsina, tripsina, partículas alimentares e bactérias, que podem ser potencialmente prejudiciais no trato respiratório (4). A literatura sugere que a aspiração repetitiva, de pequenas quantidades, de conteúdo gástrico para as vias aéreas resulta em lesões recorrentes do epitélio e leva a, longo prazo, pneumonia granulomatosa e a uma cicatrização desregulada, com consequente desenvolvimento de fibrose pulmonar, em doentes com predisposição genética (40) (44). A fibrose pulmonar progressiva, ao desencadear distorção e tração das estruturas mediastínicas, leva ao enfraquecimento adicional do EEI, propiciando o RGE e provocando um ciclo vicioso (40).
28
Num estudo realizado por Lee et al., em 24 doentes com FPI e exacerbações agudas da doença, os níveis de pepsina no LBA estavam aumentados em 33% dos doentes, sugerindo um papel do RGE nas exacerbações agudas e progressão da doença (45). Numa meta-análise, realizada por Méthot et al., que incluiu 18 estudos de caso-controlo, a DRGE foi associada à FPI (odds ratio 2,94, 95% IC 1,95-4,42, p <0,0001). No entanto, existiu o viés de confundimento do tabaco, sendo que após controlo desta variável, o estudo concluiu que a DRGE não estava associada à FPI (nove estudos, odds
ratio 0,66, 95% IC 0,34-1,27) (46).
A relação causal entre DRGE e FPI permanece controversa, sendo necessários mais estudos que permitam mostrar uma evidência robusta do papel da DRGE na fisiopatologia da FPI.
Tratamento
A hipótese de que a DRGE possa ter um papel importante na patogenia e progressão da FPI e a falta de tratamentos eficazes para a doença, têm promovido vários estudos com o objetivo de avaliar a eficácia do tratamento com IBP’s e da cirurgia anti-refluxo na FPI. Atualmente, as recomendações europeias apenas recomendam o tratamento da DRGE sintomática, em doentes com FPI (47).
Inibidores da bomba de protões
Nos últimos 10 anos, vários estudos relatam benefícios do tratamento com IBP’s em doentes com FPI, incluindo na função respiratória, no número de exacerbações agudas, nas taxas de hospitalização por problemas respiratórios e nos scores de fibrose radiológica (39). As evidências sobre a eficácia do tratamento com IBP’s, na FPI, continuam controversas.
29
Lee et al., num estudo retrospetivo em 204 doentes, observou que a utilização de
terapêutica anti-refluxo se associa a um menor score de fibrose na tomografia computorizada de alta resolução e que constitui um fator independente para a sobrevivência destes doentes a longo prazo (48).
Esta evidência foi contestada por alguns estudos recentes, sendo que muitos dos estudos anteriores, sobre a terapêutica anti-refluxo na FPI, apresentam várias limitações (49). Uma análise de três ensaios clínicos, realizada por Kreuter et al., em 2016, que incluíram 624 doentes com FPI, em que 291 doentes receberam tratamento com IBP, durante 52 semanas, mostrou que o grupo tratado com IBP’s não apresentou melhor resultado na progressão da doença, na capacidade vital forçada (CVF) e na taxa de mortalidade e apresentou taxas mais elevadas de infeções pulmonares, quando comparado com o grupo controlo. Embora os IBP’s alterem o pH do refluxo, não impedem o RGE (ácido e não ácido), nem a microaspiração do mesmo para as vias aéreas, podendo justificar os resultados obtidos (50).
Abordagem Cirúrgica
Embora a terapêutica médica anti-refluxo reduza a acidez do conteúdo gástrico, não intervém no RGE não ácido, ao contrário da abordagem cirúrgica anti-refluxo. Na presença de refluxo, o procedimento cirúrgico deve ser considerado em doentes para os quais o tratamento médico não foi eficaz, com complicações da DRGE ou que apresentem manifestações extra-esofágicas (51).
Raghu et al., num estudo retrospetivo, que envolveu 27 doentes com FPI submetidos a
fundoplicatura laparoscópica, verificou uma diminuição significativa nos scores médios de DeMeester (score de pH que permite obter uma medida global da exposição esofágica ao ácido) após a cirurgia e uma sobrevivência de 81,5%, aos dois anos (52).
30
Além disto, não houve exacerbações agudas da doença no período pós-operatório, nem mortalidade aos 90 dias.
Num ensaio clínico randomizado, controlado e não cego, que envolveu 58 doentes com FPI, 29 doentes foram submetidos a cirurgia laparoscópica anti-refluxo. A CVF, às 48 semanas, foi de –0,05 L (95% IC – 0,15 - 0,05) no grupo cirúrgico e –0,13 L (95% IC – 0,23 - –0,02) no grupo controlo (p = 0,28). Neste estudo o número de exacerbações agudas, hospitalizações por problemas respiratórios e taxa de mortalidade foram menores no grupo cirúrgico, embora não estatisticamente significativos (53).
Serão necessários mais ensaios clínicos randomizados e controlados para confirmar os dados preliminares sobre a segurança e a eficácia da cirurgia anti-refluxo nos doentes com FPI.
31 Discussão
A DRGE é uma comorbilidade comum em doentes com patologia pulmonar, mas, apesar da elevada prevalência da doença nestes doentes, ainda não existe conhecimento total do nexo de causalidade entre ambas. Em termos fisiopatológicos, a microaspiração e o reflexo bronco-esofágico são os principais mecanismos propostos, envolvidos na etiopatogenia desta relação. Muitos outros fatores, como o RGE da pepsina, ácidos biliares e partículas alimentares e a sua presença no trato respiratório, podem estar implicados, apesar de ainda não terem sido exaustivamente estudados. A investigação mais aprofundada destes fatores, com estudos randomizados e controlados, poderá ser útil para clarificar as discrepâncias existentes na literatura, como, por exemplo, a existência de muitos doentes com DRGE e sintomas extra-esofágicos, refratários à terapêutica dirigida à DRGE.
A utilização de métodos de diagnóstico objetivos do RGE é importante para confirmação diagnóstica de DRGE, especialmente em doentes com doença pulmonar concomitante, sendo que muitos destes doentes não apresentam sintomatologia típica de DRGE. Além disto, a pHmetria das 24 horas, combinada com o estudo de impedância esofágica, acresce a vantagem de caracterizar o RGE (ácido, ligeiramente ácido ou alcalino), podendo ter um papel importante na adequação do tratamento para cada doente.
Os resultados da literatura sobre a terapêutica anti-refluxo no tratamento adjuvante de doentes, com doença pulmonar, são inconsistentes e contraditórios. Apesar de, alguns estudos mostrarem evidência na melhoria da sintomatologia respiratória, em doentes tratados com IBP’s, a função pulmonar não melhora significativamente na maioria dos doentes. O início do tratamento e fase de evolução da doença pulmonar, em que o
32
tratamento anti-refluxo é iniciado, pode estar implicado. Outros estudos descrevem um efeito adverso desta terapêutica na função respiratória.
Nos doentes asmáticos, o RGE noturno, a asma de início tardio e a presença de sintomas típicos de DRGE parecem ser bons preditores de uma resposta favorável à terapêutica inibidora de ácido. Doentes com DPOC e DRGE concomitante parecem ter uma taxa maior de exacerbações da DPOC, podendo evidenciar-se um papel importante da DRGE na evolução desfavorável da doença pulmonar, nestes doentes. Doentes com FPI e DRGE tiveram resultados favoráveis, quando tratados com cirurgia laparoscópica anti- refluxo, parecendo ser uma abordagem segura e bem tolerada neste grupo de doentes. Atualmente a abordagem cirúrgica da DRGE está reservada, na maioria dos casos, para doentes com sintomatologia típica de difícil controlo, com complicações da DRGE ou com manifestações extra-esofágicas relacionadas com a DRGE, não controladas com a terapêutica médica.
É importante definir os diferentes subgrupos de doentes, com doença pulmonar, que poderão beneficiar com a terapêutica anti-refluxo, assim como, as vantagens especificas de cada opção terapêutica, em cada um deles.
33 Bibliografia
1. Broers C, Tack J, Pauwels A. Review article: gastro-oesophageal reflux disease in asthma and chronic obstructive pulmonary disease. Aliment Pharmacol Ther. 2018;47(2):176–91.
2. Ghisa M, Della Coletta M, Barbuscio I, Marabotto E, Barberio B, Frazzoni M, et al. Updates in the field of non-esophageal gastroesophageal reflux disorder. Expert Rev Gastroenterol Hepatol. 2019;0(7):1–12.
3. Saber H. Extra-Esophageal Manifestations of Gastroesophageal Reflux Disease:
Controversies Between Epidemiology and Clicnic. Open Respir Med J. 2012;6(1):121–6.
4. Johannson KA, Strâmbu I, Ravaglia C, Grutters JC, Valenzuela C, Mogulkoc N,
et al. Antacid therapy in idiopathic pulmonary fibrosis: more questions than answers? Lancet Respir Med. 2017;5(7):591–8.
5. Houghton LA, Lee AS, Badri H, Devault KR, Smith JA. Respiratory disease and
the oesophagus: Reflux, reflexes and microaspiration. Nat Rev Gastroenterol Hepatol. 2016;13(8):445–60.
6. Hom C, Vaezi MF. Extra-esophageal manifestations of gastroesophageal reflux
disease: Diagnosis and treatment. Drugs. 2013;73(12):1281–95.
7. Ates F, Vaezi MF. Approach to the patient with presumed extraoesophageal
GERD. Best Pract Res Clin Gastroenterol. 2013;27(3):415–31.
8. Emilsson ÖI, Benediktsdóttir B, Ólafsson Í, Cook E, Júlíusson S, Björnsson ES, et al. Respiratory symptoms, sleep-disordered breathing and biomarkers in nocturnal gastroesophageal reflux. Respir Res. 2016;17(1):1–11.
34
9. Cesario S, Scida S, Miraglia C, Barchi A, Nouvenne A, Leandro G, et al. Diagnosis of GERD in typical and atypical manifestations. 2018;89(5):33–9.
10. Vaezi MF. Diagnosis and treatment of gastroesophageal reflux disease. Diagnosis Treat Gastroesophageal Reflux Dis. 2015;5(3):1–160.
11. Solidoro P, Patrucco F, Fagoonee S, Pellicano R. Asthma and gastroesophageal reflux disease: A multidisciplinary point of view. Minerva Med.
2017;108(4):350–6.
12. Naik RD, Vaezi MF. Extra-esophageal gastroesophageal reflux disease and asthma: Understanding this interplay. Expert Rev Gastroenterol Hepatol. 2015;9(7):969–82.
13. Yuksel ES, Vaezi MF. Extraesophageal manifestations of gastroesophageal
reflux disease: Cough, asthma, laryngitis, chest pain. Swiss Med Wkly. 2012;142(2):1–8.
14. Rogers L. Role of Sleep Apnea and Gastroesophageal Reflux in Severe Asthma.
Immunol Allergy Clin North Am. 2016;36(3):461–71.
15. Kiljander TO, Junghard O, Beckman O, Lind T. Effect of esomeprazole 40 mg
once or twice daily on asthma: A randomized, placebo-controlled study. Am J Respir Crit Care Med. 2010;181(10):1042–8.
16. Mastronarde JG, Anthonisen NR, Castro M, Holbrook JT, Leone FT, Teague
WG, et al. Efficacy of esomeprazole for treatment of poorly controlled asthma. N Engl J Med. 2009;360(15):1487–99.
35
Effectiveness of laparoscopic total and partial fundoplication on extraesophageal manifestations of gastroesophageal reflux disease: A randomized study. Surg Laparosc Endosc Percutaneous Tech. 2012;22(5):387–91.
18. Chan WW, Chiou ME, Obstein KL, Tignor AS, Whitlock TL. The efficacy of
proton pump inhibitors for the treatment of asthma in adults. Arch Intern Med. 2011;171(7):620–9.
19. Sidwa F, Moore AL, Alligood E, Fisichella PM. Surgical Treatment of
Extraesophageal Manifestations of Gastroesophageal Reflux Disease. World J Surg. 2017;41(10):2566–71.
20. Katz PO, Gerson LB, Vela MF. Guidelines for the diagnosis and management of
gastroesophageal reflux disease. Am J Gastroenterol. 2013;108(3):308–28.
21. Khan HN, Suleman A, Ullah R, Abdullah A, Naz S. Gastro Oesophageal Reflux
Diseases In Chronic Obstructive Pulmonary Disease Patients. J Ayub Med Coll Abbottabad. 2018;30(1):64–6.
22. Kim J, Lee JH, Kim Y, Kim K, Oh YM, Yoo KH, et al. Association between
chronic obstructive pulmonary disease and gastroesophageal reflux disease: A national cross-sectional cohort study. BMC Pulm Med. 2013;13(1):1.
23. Lee AL, Goldstein RS. Gastroesophageal reflux disease in COPD: Links and risks. Int J COPD. 2015;10(1):1935–49.
24. Lee AL, Button BM, Denehy L, Roberts SJ, Bamford TL, Ellis SJ, et al.
Proximal and distal gastro-oesophageal reflux in chronic obstructive pulmonary disease and bronchiectasis. Respirology. 2014;19(2):211–7.
36
25. Sakae TM, Margaret M, Pizzichini M, José P, Teixeira Z, Maurici R, et al. Exacerbations of COPD and symptoms of gastroesophageal reflux: a systematic review and meta-analysis. J Bras Pneumol. 2013;39(2):259–71.
26. Turbyville JC. Applying principles of physics to the airway to help explain the relationship between asthma and gastroesophageal reflux. Med Hypotheses. 2010;74(6):1075–80.
27. Lin YH, Tsai CL, Tsao LI, Jeng C. Acute exacerbations of chronic obstructive pulmonary disease (COPD) experiences among COPD patients with comorbid gastrooesophageal reflux disease. J Clin Nurs. 2019;28(9–10):1925–35.
28. Ingebrigtsen TS, Marott JL, Vestbo J, Nordestgaard BG, Hallas J, Lange P. Gastro-esophageal reflux disease and exacerbations in chronic obstructive pulmonary disease. Respirology. 2015;20(1):101–7.
29. Tsai CL, Lin YH, Wang MT, Chien LN, Jeng C, Chian CF, et al. Gastro-
oesophageal reflux disease increases the risk of intensive care unit admittance and mechanical ventilation use among patients with chronic obstructive pulmonary disease: A nationwide population-based cohort study. Crit Care. 2015;19(1):1–11.
30. Hurst JR, Vestbo J, Anzueto A, Locantore N, Müllerova H, Tal-Singer R, et al. Susceptibility to exacerbation in chronic obstructive pulmonary disease. N Engl J Med. 2010;363(12):1128–38.
31. Rogha M, Behravesh B, Pourmoghaddas Z. Association of gastroesophageal
reflux disease symptoms with exacerbations of chronic obstructive pulmonary disease. J Gastrointest Liver Dis. 2010;19(3):253–6.
37
32. Takada K, Matsumoto S, Kojima E, Iwata S, Okachi S, Ninomiya K, et al. Prospective evaluation of the relationship between acute exacerbations of COPD and gastroesophageal reflux disease diagnosed by questionnaire. Respir Med. 2011;105(10):1531–6.
33. Martinez CH, Okajima Y, Murray S, Washko GR, Martinez FJ, Silverman EK, et
al. Impact of self-reported Gastroesophageal reflux disease in subjects from COPDGene cohort. Respir Res. 2014;15(1):1–9.
34. Areias V, Carreira S, Anciães M, Pinto P, Bárbara C. Co-morbidities in patients with gold stage 4 chronic obstructive pulmonary disease. Rev Port Pneumol (English Ed. 2014;20(1):5–11.
35. Sasaki T, Nakayama K, Yasuda H, Yoshida M, Asamura T, Ohrui T, et al. A
randomized, single-blind study of lansoprazole for the prevention of
exacerbations of chronic obstructive pulmonary disease in older patients. J Am Geriatr Soc. 2009;57(8):1453–7.
36. Su VYF, Liao HF, Perng DW, Chou YC, Hsu CC, Chou CL, et al. Proton pump
inhibitors use is associated with a lower risk of acute exacerbation and mortality in patients with coexistent COPD and GERD. Int J COPD. 2018;13:2907–15.
37. Benson VS, Müllerová H, Vestbo J, Wedzicha JA, Patel A, Hurst JR.
Associations between gastro-oesophageal reflux, its management and exacerbations of chronic obstructive pulmonary disease. Respir Med. 2015;109(9):1147–54.
38. Lee S-W, Lien H-C, Chang C-S, Yeh H-Z, Lee T-Y, Tung C-F. The impact of
38
disease: A nationwide, population-based, cohort study. Med (United States). 2015;94(46):e2047.
39. Allaix ME, Rebecchi F, Morino M, Schlottmann F, Patti MG. Gastroesophageal
reflux and idiopathic pulmonary fibrosis. Reflux Aspiration Lung Dis. 2018;41(7):195–204.
40. Lee JS, Collard HR, Raghu G, Sweet MP, Hays SR, Campos GM, et al. Does
Chronic Microaspiration Cause Idiopathic Pulmonary Fibrosis? 2011;123(4):304–11.
41. Coultas DB, Hubbard R. Epidemiology of idiopathic pulmonary fibrosis. Idiopathic Pulm Fibros. 2013;1–30.
42. Soares RV, Forsythe A, Hogarth K, Sweiss NJ, Noth I, Patti MG. Interstitial lung disease and gastroesophageal reflux disease: key role of esophageal function tests in the diagnosis and treatment. Arq Gastroenterol. 2011;48(2):91–7.
43. Hershcovici T, Jha LK, Johnson T, Gerson L, Stave C, Malo J, et al. Systematic review: The relationship between interstitial lung diseases and gastro-
oesophageal reflux disease. Aliment Pharmacol Ther. 2011;34(11–12):1295–305.
44. Raghu G, Meyer KC. Silent gastro-oesophageal reflux and microaspiration in IPF: Mounting evidence for anti-reflux therapy? Eur Respir J. 2012;39(2):242–5.
45. Lee JS, Song JW, Wolters PJ, Elicker BM, Jr TEK, Kim DS, et al.
Bronchoalveolar lavage pepsin in acute exacerbation of idiopathic pulmonary fibrosis. Physiol Behav. 2012;176(2):139–48.
39
Reflux Disease and Idiopathic Pulmonary Fibrosis. Chest. 2019;155(1):33–43.
47. Kahrilas IJ, Kahrilas PJ. Reflux Disease and Idiopathic Lung Fibrosis: Association Does Not Imply Causation. Chest. 2019;155(1):5–6.
48. Lee JS, Ryu JH, Elicker BM, Lydell CP, Jones KD, Wolters PJ, et al.
Gastroesophageal reflux therapy is associated with longer survival in patients with idiopathic pulmonary fibrosis. Am J Respir Crit Care Med.
2011;184(12):1390–4.
49. Tran T, Suissa S. The effect of anti-acid therapy on survival in idiopathic pulmonary fibrosis: A methodological review of observational studies. Eur Respir J. 2018;51(6).
50. Kreuter M, Wuyts W, Renzoni E, Koschel D, Maher TM, Kolb M, et al. Antacid
therapy and disease outcomes in idiopathic pulmonary fibrosis: A pooled analysis. Lancet Respir Med. 2016;4(5):381–9.
51. Reuter A, Furin J. That’s a WRAP: laparoscopic anti-reflux surgery for idiopathic pulmonary fibrosis. Lancet Respir Med. 2018;6(9):655–7.
52. Raghu G, Morrow E, Collins BF, Ho LAT, Hinojosa MW, Hayes JM, et al.
Laparoscopic anti-reflux surgery for idiopathic pulmonary fibrosis at a single centre. Eur Respir J. 2016;48(3):826–32.
53. Raghu G, Pellegrini CA, Yow E, Flaherty KR, Meyer K, Noth I, et al. Laparoscopic anti-reflux surgery for the treatment of idiopathic pulmonary fibrosis (WRAP-IPF): a multicentre, randomised, controlled phase 2 trial. Lancet Respir Med. 2018;6(9):707–14.
40 Anexos
08/01/2020 Jornal Brasileiro de Pneumologia
www.jornaldepneumologia.com.br/conteudo.asp?cont=9 1/5
Português Espanhol Inglês
Instruções Redatoriais
INSTRUÇÕES AOS AUTORES
O Jornal Brasileiro de Pneumologia (JBP) ISSN-1806-3756, publicado de modo contínuo, em seis números ao ano, é um órgão oficial da Sociedade Brasileira de Pneumologia e Tisiologia, destinado à publicação de trabalhos científicos referentes à Pneumologia e áreas correlatas. O JBP está registrado no PubMed Central (www.ncbi.nlm.nih.gov/pmc/journals/2395) e no SciELO (http://www.scielo.br/jbpneu). Os manuscritos serão analisados e, de acordo com definição do Conselho Editorial, serão encaminhados para revisores qualificados, sendo o anonimato garantido no processo de julgamento. Os artigos que não apresentarem mérito suficiente, que contenham erros significativos de metodologia ou não se enquadrem na política editorial do JBP serão rejeitados diretamente pelo Conselho Editorial, não cabendo recurso. Os artigos podem ser escritos em português, espanhol ou inglês. Todos os artigos serão disponibilizados tanto numa versão em língua latina como também em inglês no site do JBP (www.jornaldepneumologia.com.br). Cada artigo receberá um número de referência na submissão para consulta futura.
Não há taxas para submissão, avaliação e eventual publicação do artigo.
O JBP apoia as políticas para registro de ensaios clínicos da Organização Mundial da Saúde (OMS) e do International Committee of Medical Journal Editors (ICMJE), reconhecendo a importância dessas iniciativas para o registro e a divulgação internacional de informações sobre estudos clínicos em acesso aberto. Sendo assim, somente serão aceitos para publicação os artigos de ensaios clínicos que tenham recebido um número de identificação em um dos Registros de Ensaios Clínicos validados pelos critérios estabelecidos pela OMS e ICMJE, cujos endereços estão disponíveis no site do ICMJE. O número de identificação deverá ser registrado ao final do resumo.
Dentro desse contexto, o JBP adota a definição de ensaio clínico preconizada pela OMS, que pode ser assim resumida: "qualquer pesquisa que prospectivamente designe seres humanos para uma ou mais intervenções visando avaliar seus efeitos em desfechos relacionados à saúde. Tais intervenções incluem drogas, células e outros produtos biológicos, procedimentos cirúrgicos, radiológicos, dispositivos, terapias comportamentais, mudanças de processos de cuidados, cuidados preventivos, etc.".
Estudos com humanos devem incluir, na seção de Métodos, a informação sobre a aprovação da Comissão de Ética Local ou Nacional, preferencialmente com o número de aprovação, e estar de acordo com os princípios da Declaração de Helsinki. Estudos experimentais em animais devem estar alinhados com preceitos éticos.
Os autores garantem que os artigos submetidos ao JBP não foram publicados anteriormente e não estão sendo avaliados simultaneamente para a publicação em outro(s) periódico(s). O JBP utiliza o programa Crossref Similarity Check (iThenticate) para a avaliação do grau de similaridade com artigos previamente publicados.
CRITÉRIOS DE AUTORIA
A inclusão de um autor em um manuscrito encaminhado para publicação só é justificada se ele contribuiu significativamente, do ponto de vista intelectual, para a sua realização. Fica implícito que o autor participou de pelo menos uma das seguintes fases: 1) concepção e planejamento do trabalho, bem como da interpretação das evidências; 2) redação e/ou revisão das versões preliminares e definitiva; e 3) aprovou a versão final. A simples coleta e catalogação de dados não constituem critérios para autoria. Igualmente, não devem ser considerados como autores auxiliares técnicos que fazem a rotina, médicos que encaminham pacientes ou interpretam exames de rotina e chefes de serviços ou departamentos não diretamente envolvidos na pesquisa. A essas pessoas poderá ser feito um agradecimento especial. A contribuição de cada autor para o trabalho e eventuais agradecimentos devem constar da página de identificação (title page) obrigatoriamente (ver no item Página de Identificação). Os conceitos contidos nos manuscritos são de responsabilidade exclusiva dos autores.
Com exceção de trabalhos considerados de excepcional complexidade, a revista considera 10 o número máximo aceitável de autores para os artigos originais. No caso de haver um maior número de autores, enviar carta à Secretaria do JBP descrevendo a participação de cada um no trabalho.
ISSN (on-line): 1806-3756 | ISSN (impressa): 1806-3713
PUBLICAÇÃO CONTÍNUA E BIMESTRAL
Pesquisar
Busca avançada
08/01/2020 Jornal Brasileiro de Pneumologia
www.jornaldepneumologia.com.br/conteudo.asp?cont=9 2/5
APRESENTAÇÃO E SUBMISSÃO DOS MANUSCRITOS
Os manuscritos deverão ser obrigatoriamente encaminhados via eletrônica a partir do sistema de submissão ScholarOne https://mc04.manuscriptcentral.com/jbpneu-scielo. As instruções e o processo de submissão estão descritos abaixo: O formulário de transferência de direitos autorais deve ser assinado à caneta por todos os autores e deve ser carregado como um arquivo complementar junto ao manuscrito enviado. O modelo está disponível aqui: http://jornaldepneumologia.com.br/sgp/declaracaodeconflitointeresses.zip. Pede-se aos autores que sigam rigorosamente as normas editoriais do JBP, particularmente no tocante ao número máximo de palavras, tabelas, quadros e figuras permitidas, bem como às regras para confecção das referências bibliográficas. A não observância das instruções redatoriais implicará na devolução do manuscrito pela Secretaria do JBP para que os autores façam as correções pertinentes antes de submetê-lo aos revisores.
Instruções especiais se aplicam para a confecção de Diretrizes e Consensos e devem ser consultadas pelos autores antes da confecção desses documentos na homepage do JBP. Diretrizes e Consensos serão publicados como Artigos Especiais, também na modalidade de publicação contínua, em números regulares do JBP.
O JBP reserva o direito de efetuar nos artigos aceitos adaptações de estilo, gramaticais e outras.
ESPECIFICAÇÕES POR TIPO DE ARTIGO
Os manuscritos principais deverão ser submetidos em arquivo Word (.doc ou .docx). Na tabela abaixo, segue um resumo das especificações dos tipos de artigos a serem submetidos.
Artigo Original Revisão sistemática e Meta-análise Artigo de revisão Ensaio Pictórico Comunicação Breve Carta ao
Editor Correspondência Editorial
Imagens em Pneumologia N.º máximo de autores 10 6 6 6 5 5 3 3 3 Resumo N.º máximo de palavras 250 com estrutura 250 com estrutura 250 sem estrutura 250 sem
estrutura 100 sem estrutura sem resumo sem resumo sem resumo sem resumo
N.º máximo de palavras 3.000 5.000 5.000 3.000 1.500 1.000 500 1.000 200 N.º máximo de referências 40 60 60 30 20 10 3 12 3 N.º de tabelas e figuras 6 8 8 12 2 1 - 1 2 Artigos originais
O texto deve ter entre 2.000 e 3.000 palavras, excluindo resumo, referências e ilustrações (isto é, tabelas, quadros e figuras). Deve conter no máximo 6 ilustrações. O número de referências bibliográficas não deve exceder 40. A sua estrutura deve conter as seguintes partes: Introdução, Métodos, Resultados, Discussão, (Agradecimentos e Contribuição dos Autores somente na title page) e Referências. A seção Métodos deverá conter menção quanto à aprovação do estudo pelo Comitê de Ética em Pesquisa em Seres Humanos, ou pelo Comitê de Ética em Pesquisa em Animais, ligados a Instituição onde o projeto foi desenvolvido. Nessa seção também deve haver descrição da análise estatística empregada, com as respectivas referências bibliográficas. Ainda que a inclusão de subtítulos no manuscrito seja aceitável, o seu uso não deve ser excessivo e deve ficar limitado às sessões Métodos e Resultados.
Séries de casos
As séries de casos deverão ser publicadas como artigos originais, seguindo suas especificações.
08/01/2020 Jornal Brasileiro de Pneumologia
www.jornaldepneumologia.com.br/conteudo.asp?cont=9 3/5 O resumo deve ser estruturado da mesma forma que artigos originais. O texto não deve ultrapassar 5.000 palavras, excluindo resumo, referências e ilustrações. O número total de ilustrações não deve ser superior a 8. O número de referências bibliográficas deve se limitar a 60.
Revisões e Atualizações
Serão realizadas somente a convite do Conselho Editorial. O texto não deve ultrapassar 5.000 palavras, excluindo resumo, referências e ilustrações. O número total de ilustrações não deve ser superior a 8. O número de referências bibliográficas deve se limitar a 60.
Ensaios pictóricos
Serão igualmente realizados a convite ou após consulta dos autores ao Conselho Editorial. O texto não deve ultrapassar 3.000 palavras, excluídas referências e ilustrações. O número total de ilustrações não deve ser superior a 12, e as referências bibliográficas não devem exceder 30.
Comunicações Breves
O texto não deve ultrapassar 1.500 palavras, excluindo as referências e ilustrações. O número total de ilustrações não deve exceder 2 e o de referências bibliográficas, 20. O texto deverá ser confeccionado de forma corrida, sem subtítulos.
Cartas ao Editor
Constituem-se em contribuições originais contendo resultados preliminares, não ultrapassando 1.000 palavras e com não mais do que 10 referências bibliográficas e 1 ilustração.
Correspondências
Serão consideradas para publicação comentários e sugestões relacionadas a um artigo anteriormente publicado, não ultrapassando 500 palavras e 3 referências no total.
Editoriais
Serão realizados a convite. O texto não deve ultrapassar 1.000 palavras, excluídas referências e ilustrações. O número total de ilustrações é 1, e as referências bibliográficas não devem exceder 12.
Imagens em Pneumologia
O texto deve ser limitado ao máximo de 200 palavras, incluindo título e corpo do texto, e até 3 referências. É possível incluir até o máximo de 2 figuras, considerando-se que o conteúdo total será publicado em apenas uma página.
Não aceitamos Relatos de Caso. PREPARO DO MANUSCRITO
Página de identificação (Title page)
Ela deve conter o título do trabalho, em português e inglês, nome completo (incluindo nomes do meio sem abreviatura), instituições as quais estão vinculados, endereço completo, inclusive telefone, celular e e-mail do autor correspondente e, se houver, nome do órgão financiador da pesquisa e identificação do protocolo de financiamento. O Open Researcher and Contributor ID (ORCID) de cada autor deverá ser fornecido. Para instruções sobre como obter o identificador ORCID, acesse https://orcid.org/. Devem-se incluir os locais onde o estudo foi realizado. Além disso, as informações sobre a contribuição de cada autor para o trabalho e eventuais agradecimentos devem constar aqui. Primeiro o item agradecimentos e depois, o item contribuição dos autores. Essas informações serão publicadas ao final do manuscrito, antes das referências. A página de identificação deve ser enviada como um arquivo a parte em Word, separado do manuscrito principal.
Resumo/Abstract
Deve conter informações facilmente compreendidas, sem necessidade de recorrer-se ao texto, não excedendo 250 palavras. Deve ser feito na forma estruturada para os Artigos Originais e Meta-análises com os seguintes subtítulos: Objetivo, Métodos, Resultados e Conclusões. Quando se tratar de Artigos de Revisão e Ensaios Pictóricos, o resumo não deve ser estruturado. Para Comunicações Breves, não deve ser estruturado nem exceder 100 palavras. Uma versão em língua inglesa correspondente deve ser fornecida no caso de artigos submetidos em português ou espanhol.
Descritores e Keywords
Devem ser fornecidos de três a seis termos em português/espanhol e inglês, que definam o assunto do trabalho, de acordo com os termos dos Descritores em Ciências da Saúde (DeCS), publicados pelo Centro Latino-Americano e do Caribe de Informação em Ciências da Saúde (BIREME), disponíveis em http://decs.bvs.br, e dos Medical Subject Headings (MeSH), disponíveis na homepage
08/01/2020 Jornal Brasileiro de Pneumologia
www.jornaldepneumologia.com.br/conteudo.asp?cont=9 4/5
Corpo do texto
Com exceção das unidades de medidas, siglas e abreviaturas devem ser evitadas ao máximo, devendo ser utilizadas apenas para termos consagrados. Estes termos estão definidos na Lista de Abreviaturas e Acrônimos aceitos sem definição. Clique aqui (Lista de Abreviaturas e Siglas). Quanto a outras abreviaturas, o termo deve aparecer ao menos três vezes para que possa ser abreviado e sempre definido na primeira vez em que for citado - por exemplo, proteína C reativa (PCR). Após a definição da abreviatura, o termo completo não deverá ser mais utilizado. Termos com palavras únicas não devem ser abreviados - por exemplo, tuberculose (TB). Com exceção das abreviaturas aceitas sem definição, elas não devem ser utilizadas nos títulos e evitadas no resumo dos manuscritos se possível. Para fazer referências ao longo do texto igualmente deve-se evitar a menção ao nome de autores, dando-se sempre preferência às citações numéricas apenas.
Quando os autores mencionarem qualquer substância ou equipamento incomum, deverão incluir o modelo/número do catálogo, o nome da fabricante, a cidade e o país, por exemplo: "... esteira ergométrica (modelo ESD-01; FUNBEC, São Paulo, Brasil)" No caso de produtos provenientes dos EUA e Canadá, o nome do estado ou província também deverá ser citado; por exemplo: "... tTG de fígado de porco da Guiné (T5398; Sigma, St. Louis, MO, EUA)"
Tabelas, Quadros e Figuras (Ilustrações)
Tabelas, quadros e figuras devem ser apresentados em preto e branco. As ilustrações devem ser enviadas no seu arquivo digital original; tabelas e quadros em arquivos Microsoft Word e figuras em arquivos JPEG com resolução mínima de 300 dpi. Fotografias de exames, procedimentos cirúrgicos e biópsias nas quais foram utilizadas colorações e técnicas especiais serão consideradas para impressão colorida, sem custo adicional aos autores. As grandezas, unidades e símbolos devem obedecer às normas nacionais correspondentes (ABNT:
http://www.abnt.org.br). As tabelas e figuras devem ser numeradas com algarismos arábicos, de acordo com a ordem de citação no texto.
Legendas
Legendas deverão acompanhar todas as ilustrações. No caso de figuras (gráficos, fotografias, etc.), as legendas devem ser citadas logo abaixo da imagem e submetidas em arquivo Word. No caso de tabelas e quadros, as legendas devem estar no topo. Cada legenda deve ser numerada em algarismos arábicos, correspondendo a suas citações no texto. Notas de rodapé devem ser incluídas da seguinte maneira: primeiramente, todas as abreviaturas e siglas definidas por extenso; detalhes e informações extras a respeito da ilustração com letras em sobrescrito - p.ex., aValores expressos em n (%) -; e sinais tipográficos em sobrescrito (exceto *) para estatística - p.ex., *p < 0,05. Eis a sequência de uso desses sinais: *, +, ++, ¶, §, || e #.
Referências
Devem ser indicadas apenas as referências utilizadas no texto, numeradas com algarismos arábicos e na ordem em que foram citadas. Deve-se evitar a utilização dos nomes dos autores ao longo do manuscrito para referenciar partes do texto - utilize, ao invés, "um estudo" ou "um autor/um grupo de autores", por exemplo. A apresentação deve estar baseada no formato Vancouver Style, conforme os exemplos abaixo. Os títulos dos periódicos citados devem ser abreviados de acordo com o estilo apresentado pela List of Journals Indexed in Index Medicus, da
National Library of Medicine disponibilizada no seguinte endereço: https://www.ncbi.nlm.nih.gov/nlmcatalog?
term=currentlyindexed%5BAll%5D. Para todas as referências, cite todos os autores até seis. Acima desse número, cite os seis primeiros autores seguidos da expressão et al.
Exemplos: Artigos Originais
1. Neder JA, Nery LE, Castelo A, Andreoni S, Lerario MC, Sachs AC et al. Prediction of metabolic and cardiopulmonary responses to maximum cycle ergometry: a randomized study. Eur Respir J. 1999;14(6):1204-13.
Resumos
2. Singer M, Lefort J, Lapa e Silva JR, Vargaftig BB. Failure of granulocyte depletion to suppress mucin production in a murine model of allergy [abstract]. Am J Respir Crit Care Med. 2000;161:A863.
Capítulos de Livros
3. Queluz T, Andres G. Goodpastures syndrome. In: Roitt IM, Delves PJ, editors. Encyclopedia of Immunology. 1st ed. London: Academic Press; 1992. p. 621-3.
Publicações Oficiais
4. World Health Organization. Guidelines for surveillance of drug resistance in tuberculosis. WHO/Tb, 1994;178:1-24.
Teses
5. Martinez TY. Impacto da dispnéia e parâmetros funcionais respiratórios em medidas de qualidade de vida relacionada a saúde de pacientes com fibrose pulmonar idiopática [thesis]. São Paulo: Universidade Federal de São Paulo; 1998.
Artigos Publicados na Internet
6. Abood S. Quality improvement initiative in nursing homes: the ANA acts in an advisory role. Am J Nurs [serial on the Internet]. 2002 Jun [cited 2002 Aug 12]; 102(6): [about 3 p.]. Available from: http://www.nursingworld.org/AJN/2002/june/Wawatch.htm