Lista de Acrónimos
SCA: Síndrome Compartimento Abdominal
HIA: Hipertensão intra-abdominal
PIA: pressão intra-abdominal
WSACS: World Society of abdominal compartment syndrome
CHP: Centro Hospitalar do Porto
RESUMO
Introdução: Síndrome Compartimento Abdominal (SCA) surge quando há um aumento sustentado da pressão intra-abdominal suficiente para causar compromisso vascular e, por conseguinte, disfunção dos tecidos envolvidos, estando associado a altas taxas de morbi- mortalidade. Apesar do enorme avanço no conhecimento da patologia, permanece por esclarecer em que medida os profissionais de saúde estão conscientes das definições e recomendações propostas, mas também, quando e como as aplicar.
Material e métodos: Para alcançar os objetivos definidos para o presente trabalho, foi criado um questionário com o intuito de recolher informações acerca do conhecimento da prática clínica de especialistas do CHP em diversas áreas, sobre a SCA. Em termos metodológicos, é um estudo correlacional e transversal.
Resultados: A amostra deste estudo é constituída por 63 participantes, 47,7% anestesiologistas pertencentes ao serviço de Anestesiologia, 20,6% cirurgiões, e 31,7% exercendo a sua função em unidades de cuidados intensivos e intermédios. Dos que trabalham em cuidados intensivos, apenas 15,9% possuem esta subespecialidade. A maioria dos participantes - 36 (57,1%), refere que já diagnosticou/tratou doentes com SCA. No que respeita à técnica transvesical, nomeadamente condições da medição, volume administrado na bexiga e tempo de espera antes de ler a PIA, 35 (55,56%) participantes, responderam acertadamente apenas a uma das três questões;; 18 (28,58%) responderam corretamente a duas de três e 8 (12,69%) não acertaram nenhuma. Apenas 2 (3,17%) médicos responderam corretamente às três questões.
Conclusões: Após este estudo, verifica-se que o conhecimento dos médicos do CHP é baixo, não só no que respeita à técnica de medição da PIA, mas também no que respeita ao seu tratamento.
ABSTRACT
Introduction: The Abdominal Compartment Syndrome occurs when there is such an acute increase in the intra-abdominal pressure that vascular impairment may follow, resulting in tissues dysfunction. In spite of the significant advance concerning the knowledge of this pathology, which is associated with high morbimortality rates, it is still unclear whether physicians are aware of the definitions and recommendations proposed, as well as how and when they should apply them.
Material and methods: In order to reach the aims set for this work, a questionnaire was developed to collect information on the knowledge of various specialists from CHP on this subject. In terms of methodology this is a correlational and transversal study.
Results: The sample of this study is composed by 63 participants, 47,7% are anaesthesiologists who belong to the anaesthesia service, 20,6% are surgeons, and 31,7% are medical doctors working in the Intensive and Intermediate care units. Among the last group of professionals mentioned, only 15,9% have completed a subspecialty in the field they work. Most participants - 36 (57,1%) - refer that they have already diagnosed/treated patients with Abdominal Compartment Syndrome. In what concerns the transvesical technique, namely measuring conditions, the volume instilled in the bladder and the waiting period before reading the Intra-Abdominal Pressure, 35 (55,56%) participants gave the right answer to one of the three questions;; 18 (28,58%) answered two of the three questions correctly and 8 (12,69%) answered all the questions incorrectly. Only 2 (3,17%) doctors answered the three questions accordingly.
Conclusions: After doing this study, one can conclude that the knowledge of CHP physicians is low, not only in what concerns the measuring technique of intra-abdominal pressure but also with regard to its treatment.
ÍNDICE
Lista de Acrónimos [1]
Índice de Gráficos [5]
Índice de Tabelas [6]
Resumo [2]
Abstract [3]
Keywords [3]
1. Introdução [7-8]
2. Materiais e métodos [9-11]
2.1. Objetivos do estudo [9]
2.2. Hipóteses de Investigação [9]
2.3. Participantes [9]
2.4. Instrumentos [10]
2.5.
Procedimento de recolha dos dados
[10]
2.6. Procedimentos de análise de dados [11]
3. Resultados [12]
3.1. Caraterísticas da amostra [12]
3.2. Fatores contribuintes para conhecimento SCA [12]
3.3. Conhecimento sobre SCA [13-16]
3.4. Influência das variáveis no nível de conhecimento da amostra [16-20]
4. Discussão [21-26]
5. Conclusão [27]
6. Agradecimentos [28]
7. Referências Bibliográficas [29-32]
8. Anexos [33-36]
8.1. Autorização [33]
8.2. Questionário [34-36]
Índice de Gráficos
Gráfico 1. Valor normal da PIA [14]
Gráfico 2. Local de medição da PIA [14]
Gráfico 3. Técnica de medição da PIA [15]
Gráfico 4. Frequência de medição da PIA [15]
Gráfico 5. Associação entre os anos de carreira e tempo de espera na medição da PIA [18]
Gráfico 6. Correlação entre o tipo de serviço dos participantes e a estimativa do tempo que se deve esperar antes da leitura da PIA [19]
Gráfico 7. Associação entre o tipo de serviço dos participantes e a estimativa da frequência de medição da PIA [20]
Índice de Tabelas
Tabela 1. Características da amostra [12] Tabela 2. Particularidades da amostra [13]
Tabela 3. Caraterísticas da amostra que afetam a técnica de medição da PIA [17]
Tabela 4. Caraterísticas da amostra que afetam as indicações terapêuticas da SCA [17]
1.
Introdução
A pressão intra-abdominal (PIA) e as suas alterações já são estudadas há aproximadamente 150 anos, mas somente nas últimas décadas se perceberam as implicações fisiopatológicas da hipertensão intra-abdominal (HIA) e a sua influência negativa sobre a evolução do paciente crítico (1)(2). Apesar de só ser fisiopatologicamente bem definida em 1985 e 1989, laboratorial e clinicamente respetivamente, houve um rápido progresso quer quanto ao diagnóstico quer quanto ao tratamento, conseguindo-se, desta forma, uma redução da mortalidade de 64% para valores entre 34% e 37%, apenas nos últimos 10 anos(3).
No que respeita aos conceitos da HIA e Síndrome Compartimento Abdominal (SCA), apesar de serem amplamente usados, os critérios objetivos que fazem o diagnóstico diferencial entre estas duas entidades são muitas vezes confundidos(4)(5).
De acordo com World Society of abdominal compartment syndrome (WSACS), HIA é uma PIA sustentada superior a 12 mmHg(5)(6)sem disfunção orgânica associada, e esta é a principal diferença entre estas duas entidades(3). Já o SCA é definido por uma PIA superior a 20 mmHg associada a uma falência orgânica de novo, podendo ocorrer com ou sem uma pressão de perfusão abdominal inferior a 60(6).
Assim, SCA surge quando há um aumento sustentado da pressão intra-abdominal suficiente para causar compromisso vascular e, por conseguinte, disfunção dos tecidos envolvidos, estando associado a altas taxas de morbi-mortalidade(7)(8).
Com base na etiologia da HIA, SCA pode ser definido como primário, secundário ou terciário(5)(7). O primário refere-se a SCA que ocorre devido a uma causa abdominal (ou intrapélvica), como por exemplo rutura do aneurisma da aorta, trauma abdominal e hemorragia retroperitoneal(3). SCA secundário ocorre em resultado de edema orgânico ou formação de ascite, após tratamentos com elevado número de fluídos. Esta forma de SCA é comum em pacientes com sépsis ou com queimaduras extensas, sujeitos a excessiva fluidoterapia(5). De facto, doentes críticos a realizar fluidoterapia tem risco aumentado de desenvolver HIA e SCA(9).
mesmo e devido aumento do débito no ventrículo direito pelo aumento das pressões pulmonares(11). Esta subida do diafragma leva ainda a uma diminuição do volume torácico com consequente diminuição da compliance e aumento das pressões ventilatórias(12)(13). A nível renal, o aumento da PIA tem um efeito compressivo direto no parênquima renal e no fluxo da artéria renal que, associada à diminuição do débito cardíaco, leva ao aumento da resistência vascular e diminuição do fluxo da artéria renal, que resulta numa diminuição da TFG. Além disso, as alterações na hemodinâmica sistémica e renal, ativa o SRAA, que aumentam a resistência vascular renal, retendo sal e água para compensar a diminuição do débito cardíaco(14).
A redução do DC, secundária ao aumento da PIA, prejudica a perfusão esplâncnica e aumenta a resistência vascular esplâncnica levando a isquemia intestinal e enfarte(15)(16). Este aumento da PIA está associado a translocação bacteriana(17). Redução do fluxo sanguíneo ao abdómen pode resultar em isquemia, e a reperfusão leva a edema, que reduz compliance e exacerba a HIA(14).
As suas manifestações clínicas são muito variáveis, e por isso, exige um conhecimento aprofundado por todos os profissionais de saúde, a fim de não ser confundido com outras síndromes, nomeadamente síndrome de disfunção multiorgânica, síndrome do desconforto respiratório agudo (ARDS) ou sépsis. Esta síndrome surge, na maioria das vezes nos pacientes em unidade de cuidados intensivos, mas podem também estar presente nas enfermarias e até mesmo na sala de emergência(5).
Apesar do enorme avanço no conhecimento da patologia, permanece por esclarecer em que medida os profissionais de saúde, na sua prática clínica, estão conscientes das definições e recomendações propostas, mas também, quando e como as aplicar(18), uma vez que atualmente não há recomendações claras que definam quais os pacientes que beneficiariam mais com a monitorização da PIA(19)(20). De facto, dados recentes mostram uma frequência relativamente baixa de medição da PIA em pacientes de risco para SCA em hospitais de referência(2), bem como um défice de conhecimento das manifestações clínicas e identificação de pacientes de risco, por parte das enfermeiras intensivistas(21). Além disso, vários estudos demonstram que apesar dos intensivistas evidenciarem um conhecimento básico sobre o conceito e métodos de diagnóstico da SCA, apresentam dificuldades na aplicação prática, nomeadamente no que respeita ao modo e frequência da medição da PIA, bem como dificuldade em reconhecer as principais etiologias da síndrome(22).
2. Metodologia
2.1. Objetivos do estudo
No presente capítulo será apresentado o estudo empírico que está na base deste trabalho. Mais concretamente, serão discriminados os seus objetivos, bem como a metodologia utilizada. Posteriormente, serão apresentados e discutidos os principais resultados.
Assim, o principal objetivo deste estudo será avaliar o conhecimento dos anestesiologistas, cirurgiões e médicos que trabalham no serviço de Cuidados Intensivos/Intermédios (inclui anestesiologistas, internistas e pneumologistas), sobre a síndrome do Compartimento Abdominal e ainda avaliar fatores que possam influenciar o conhecimento sobre SCA, como: anos de carreira, participação em reuniões científicas internacionais, outras vias de atualização e modo como tomaram conhecimento do SCA, volume de doentes tratados com essa patologia e identificação de patologias subjacente aos casos de SCA.
2.2. Hipóteses de Investigação
As hipóteses principais a serem testadas neste estudo estão relacionadas com os objetivos acima mencionados e foram formuladas segundo os resultados já existentes na literatura. Como tal, as hipóteses principais são as seguintes:
•Será que o serviço onde os médicos exercem funções afeta o seu grau de conhecimento sobre a síndrome do compartimento abdominal, nomeadamente da técnica de medição da PIA?
•Existirá um efeito dos anos de carreira dos profissionais de saúde ao nível do grau de conhecimento sobre a síndrome do compartimento abdominal?
•A presença em congressos de índole nacional ou internacional afeta o grau de conhecimento sobre o tema?
•A obtenção de subespecialidade em medicina intensiva por parte dos profissionais de saúde está associada a um maior conhecimento sobre a síndrome do compartimento abdominal?
•A experiência dos profissionais de saúde (número de casos), afeta o conhecimento sobre a síndrome do compartimento abdominal?
•O historial de estágio no estrangeiro influencia o nível de conhecimento sobre o tema?
2.3. Participantes
Anestesiologia, Cuidados Intensivos/Intermédios e Cirurgia do CHP. A amostra deste estudo pode ser considerada uma amostragem intencional(23), já que houve uma escolha prévia do grupo de sujeitos a quem este estudo se dirigia, considerando-se que o grupo de sujeitos que participou neste estudo “representa” com algum grau de certeza o fenómeno em estudo. Os participantes foram selecionados de acordo com a sua disponibilidade para participar neste estudo, tendo sido constituída uma amostra por conveniência(23).
Foram entregues no total 104 questionários, sendo preenchidos 63 destes. No serviço de Anestesiologia foram distribuídos 60 questionários e preenchidos 30. No serviço de Cuidados Intensivos/Intermédios, forma entregues 23 e preenchidos 20. No serviço de Cirurgia, forma entregues 21 e preenchidos 13.
2.4. Instrumentos
Para alcançar os objetivos definidos para o presente trabalho, foi criado um questionário (original) com o intuito de recolher informações acerca do conhecimento da prática clínica de especialistas do CHP em diversas áreas, sobre a SCA. Este é constituído por duas partes, sendo a primeira referente às características sócio-demográficas dos profissionais de saúde, bem como da sua experiência (e.g., especialidade dos profissionais, existência de subespecialidade em medicina intensiva, experiência profissional enquanto especialista e subespecialista, frequência de congressos e estágios nacionais e internacionais, historial de diagnóstico e tratamento de doentes com SCA e questões referentes ao primeiro diagnóstico). Por outro lado, a segunda parte do questionário é centrada na avaliação do grau de conhecimento da síndrome do compartimento abdominal (e.g., valor normal da pressão intra-abdominal, em que condições deve ser medida PIA, que parâmetros definem SCA segundo a WSACS, qual o método recomendado para medir PIA, qual o volume que deve ser administrado na bexiga antes da medição de pressão intra-abdominal, quanto tempo se deve esperar antes de ler a PIA, qual deve ser a frequência da medição da PIA, quais os tratamentos médicos recomendados pela WSACS, em que critérios se baseia para realizar laparotomia descompressiva).
Para cada item, o participante tinha de selecionar numa escala tipo Likert a resposta que melhor se adequa à sua opinião.
2.5. Procedimento de recolha dos dados
Terminada a fase de preparação do caderno de instrumentos, foi necessário proceder aos pedidos de autorização institucionais, nomeadamente no Centro Hospitalar do Porto, nos serviços de Anestesiologia, Cirurgia, Cuidados Intensivos/intermédios, tendo sido apresentado o estudo e averiguada a possibilidade de recolher dados. Após serem concedidas as autorizações por parte dos respetivos responsáveis pelos serviços, foram acordados procedimentos de recolha de dados.
A recolha dos dados foi então realizada no período entre Janeiro e Março de 2016, sendo os sujeitos convidados a participar no estudo sobre Síndrome do Compartimento Abdominal e garantindo-se a confidencialidade dos dados, bem como o direito de privacidade e anonimato dos participantes.
Não foi estabelecido um tempo limite para o preenchimento do instrumento. Desta forma, os questionários foram distribuídos nas reuniões de serviço, preenchidos e recolhidos. No caso de não ser possível este método, o questionário foi entregue aos médicos em envelope branco, sendo que estes após o preenchimento, os depositariam em caixa, de modo a garantir o anonimato. Dado este método, foi possível classificar os questionários segundo o Serviço em que os médicos exerciam as suas funções.
Em termos metodológicos, este estudo pode ser classificado como um estudo correlacional(23), já que o objetivo primordial é o estabelecimento de relações entre as variáveis em análise(24) e transversal uma vez que se comparam resultados obtidos num dado momento nas medidas utilizadas(23). Considera-se ainda um estudo Ex post facto (estudo pós facto), uma vez que as variáveis de interesse para o investigador não estão sujeitas a manipulação mas foram escolhidas antes do facto(24).
2.6. Procedimentos de análise de dados
A análise (descritiva e inferencial) dos dados recolhidos com os instrumentos referidos anteriormente foi efetuada com recurso ao software de tratamento estatístico Statistical Package for Social Sciences – version 18 (SPSS 18.0).
Inicialmente, realizou-se uma análise de distribuição de frequências no sentido de verificar a prevalência das diferentes características/experiências dos profissionais de saúde bem como, do seu grau de conhecimento sobre a Síndrome do Compartimento Abdominal.
De seguida, na análise inferencial foram utilizados testes de associação do Qui- quadrado e coeficiente de correlação de Spearman tendo em vista verificar a presença/ausência de associações ou correlações estatisticamente significativas.
3. Resultados
3.1. Caraterização da amostra
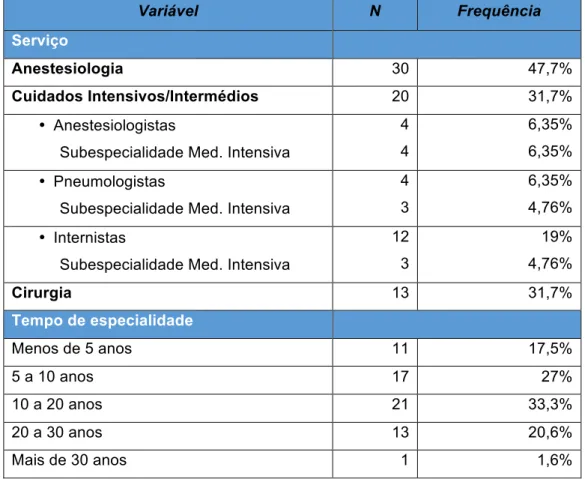
A amostra deste estudo é constituída por 63 participantes, 30 (47,7%) anestesiologistas pertencentes ao serviço de Anestesiologia, 13 (20,6%) cirurgiões, e 20 médicos (31,7%) que exercem a sua função em unidade de cuidados Intensivos/Intermédios (sendo 4 (6,35%) anestesiologistas, 12 (19%) internistas, 4 (6,35%) pneumologistas). Destes últimos, apenas 10 (15,9%) possuem esta subespecialidade.
Desta amostra, 33.3% têm entre 10 a 20 anos de experiência (n=21), 27% entre 5 a 10 anos (n=17), 20,6% entre 20 a 30 (n=13), 17,5% menos de 5 anos de experiência (n=11) e por fim, 1,6% possuem mais de 30 anos de experiência (n=1).
3.2. Fatores contribuintes para conhecimento sobre SCA
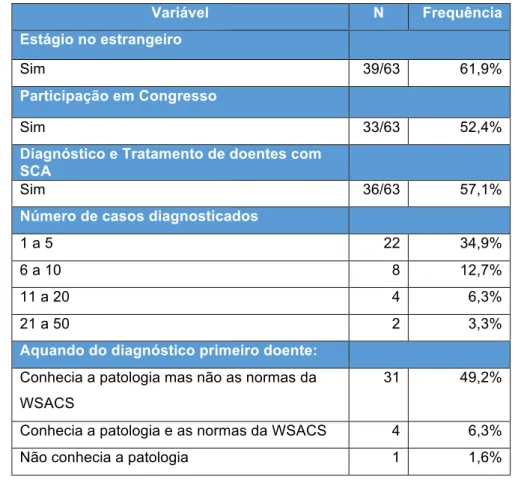
A maioria dos participantes, 39 (61,9%) realizaram estágios fora de Portugal e 24 (38,1%) trabalhou sempre em Portugal. No que concerne à participação em algum congresso nacional ou internacional em que foi abordado o tema “SCA”, 33 (52,4%) referiram que sim e 30 (47,6%) mencionaram que não.
Variável N Frequência
Serviço
Anestesiologia 30 47,7%
Cuidados Intensivos/Intermédios 20 31,7%
• Anestesiologistas
Subespecialidade Med. Intensiva
4
4
6,35%
6,35%
• Pneumologistas
Subespecialidade Med. Intensiva
4
3
6,35%
4,76%
• Internistas
Subespecialidade Med. Intensiva
12
3
19%
4,76%
Cirurgia 13 31,7%
Tempo de especialidade
Menos de 5 anos 11 17,5%
5 a 10 anos 17 27%
10 a 20 anos 21 33,3%
20 a 30 anos 13 20,6%
Mais de 30 anos 1 1,6%
Também uma maioria dos participantes, 36 (57,1%), refere que já diagnosticou/tratou doentes com SCA e 27 (42,9%) nunca procedeu ao diagnóstico/tratamento dum doente com SCA. Acerca do número de doentes diagnosticados, a maioria da amostra 34,9% (n=22) referiu que tratou entre 1 a 5 utentes, 12,7% (n=8) trataram 6 a 10 utentes, 6,3% (n=4) 11 a 20 utentes e por fim, 3,2% (n=2) 20 a 50 doentes. Relativamente ao conhecimento sobre a doença aquando do diagnóstico do primeiro doente, a maioria dos participantes 31 (49,2%) refere que conhecia a patologia mas não conhecia as normas propostas pela WSACS, 4 (6,3%) dos participantes referiram que conheciam a patologia e as normas propostas pela WSACS e por fim, 1 participante (1,6%) refere que não conhecia a patologia
.
3.3. Conhecimento sobre a SCA
No que concerne à questão do valor normal de PIA, a maioria dos participantes (54%) respondeu que o valor normal de PIA era de 6-12 mmHg, 22 participantes (34,9%) referiam que a PIA seria entre 0-6 mmHg. Apenas 2 participantes (3,2%) mencionaram valores de PIA entre 13 e 18 mmHg, 1 (1,6%) considera valores de PIA maiores que 25 mmHg e 4 (6,3%) não sabiam os valores normais de PIA. (Gráfico 1).
Variável N Frequência
Estágio no estrangeiro
Sim 39/63 61,9%
Participação em Congresso
Sim 33/63 52,4%
Diagnóstico e Tratamento de doentes com SCA
Sim 36/63 57,1%
Número de casos diagnosticados
1 a 5 22 34,9%
6 a 10 8 12,7%
11 a 20 4 6,3%
21 a 50 2 3,3%
Aquando do diagnóstico primeiro doente:
Conhecia a patologia mas não as normas da
WSACS
31 49,2%
Conhecia a patologia e as normas da WSACS 4 6,3%
Não conhecia a patologia 1 1,6%
Gráfico 1. Valor normal da PIA
Relativamente aos parâmetros que definem SCA, 46 (73,02%) dos participantes referiram que o parâmetro seria a associação de disfunção orgânica com a PIA, 9 (14,3%) pressão intra-abdominal >25mmHg, 3 (4,76%) referiram PIA isoladamente e 5 (7,92%) referem que não sabem quais os critérios.
Na questão “Segundo WSACS, qual o método recomendado para medição da PIA?”, a maioria da amostra 48 (76,2%) referiu a medição transvesical, 9 (14,3%) que não sabia, 5 (7,9%) mencionou a medição direta na cavidade peritoneal e 1 (1,6%) a medição transgástrica (Gráfico 2).
Gráfico 2. Local de medição da PIA
No que respeita à técnica transvesical, nomeadamente condição da medição, volume administrado na bexiga e tempo de espera antes de ler PIA, 35 (55,56%) participantes, apenas responderam acertadamente a uma das três questões;; 18 (28,58%)
76% 8%
2%
14%
Medição PIA
Medição transvesical
Medição direta na cavidade peritoneal Medição transgástrica
Não sei 35%
54%
3% 2%
6%
Pressão Intra-‐abdominal
responderam corretamente a duas de três e 8 (12,69%) não acertaram nenhuma. Apenas 2 (3,17%) médicos responderam corretamente às três questões (pertencentes ao Serviço de Anestesiologia) (Gráfico 3)
Gráfico 3. Técnica de medição da PIA
Relativamente à frequência de medição da PIA, 15 médicos (23,8%) mencionaram que a frequência de medição da PIA deve ocorrer uma vez a cada 4 horas ou indicação clínica, 14 (22,2%) uma vez a cada 6 horas ou indicação clínica, 8 (12,7%) considera a medição contínua o método apropriado. Refere-se que 8 (12,7%) dos participantes considera que a medição deve ser realizada uma vez a cada 24 horas ou indicação clínica, 5 (7,9%) pondera fazer a medição uma vez a cada 12 horas ou indicação clínica e 13 (20,6%) não sabe responder. (Gráfico 4)
Gráfico 4. Frequência de medição da PIA 0
10 20 30 40 50 60
Nenhuma resposta correta
1 resposta correta em 3 2 respostas corretas em 3
Todas as respostas corretas
Técnica de medição PIA
Nenhuma resposta correta 1 resposta correta em 3
2 respostas corretas em 3 Todas as respostas corretas
13%
8%
22% 24%
13%
20%
Frequência medição PIA
Uma vez a cada 24 horas ou indicação clínica
uma vez a cada 12 horas ou indicação clínica
uma vez a cada 6 horas ou indicação clínica
Uma vez a cada 4 horas ou indicação clínica
No que refere às patologias (mais do que uma possível) em que os médicos já fizeram a medição da PIA, as pancreatites foram causa de medição da PIA por 20 médicos, cirurgia abdominal não traumática por 14 médicos e traumática também por 14 médicos. A fluidoterapia como causa de HIA só foi alvo de medição de PIA por 4 médicos.
Relativamente aos tratamentos recomendados pela WSACS (mais do que uma possível), nenhum participante soube o conjunto de tratamentos recomendados. Todavia, 36,7% incluíram no conjunto de tratamentos o bloqueio neuromuscular, 44,7% a posição corporal, 76,1% a entubação nasogástrica, 41,6% a paracentese e apenas 3,2% consideram a neoestigmina como uma abordagem de tratamento médico (mais do que uma possível).
Quanto ao tratamento cirúrgico recomendado (mais do que uma possível), nenhum participante sabia os três métodos recomendados pela WSACS, isto é, laparotomia descompressiva, técnica de abdómen aberta com lesão traumática e terapia de pressão negativa em doentes com abdómen aberto. Todavia, uma percentagem significativa - cerca de 40%, considera como tratamento a laparotomia descompressiva e 8% considera não só a laparotomia descompressiva mas também a terapêutica de pressão negativa em doentes com abdómen aberto, e 3% consideram a técnica de abdómen aberto em doentes com lesão traumática e a terapia de pressão negativa em doentes com abdómen aberto. Relativamente aos critérios em que os médicos se baseiam para realização de laparotomia descompressiva (mais do que uma possível), a maioria da amostra - 32 (50,8%), refere a combinação da pressão intra-abdominal e disfunção orgânica, 3 (4,8%) mencionam que a decisão se baseia apenas no grau de disfunção orgânica e 9 (14,3%) não sabe. Os restantes médicos incluem como critérios de laparotomia descompressiva a combinação de fatores como PIA, grau de disfunção orgânica, evolução da PIA.
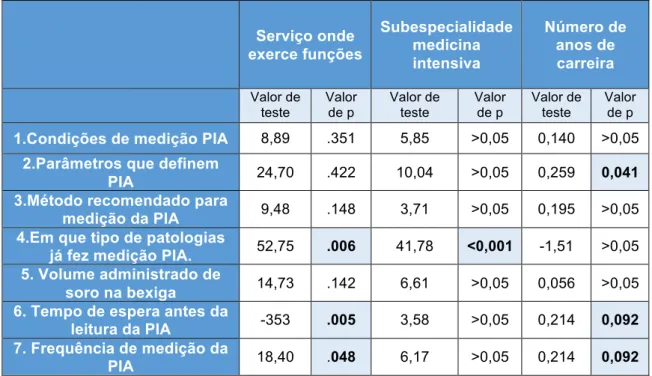
3.4. Influência das variáveis no nível de conhecimento da amostra
Foram determinadas as relações estatisticamente significativas entre as variáveis que definem a amostra e o seu nível de conhecimento. O local em que exercem as suas funções correlaciona-se com o grau de conhecimento nomeadamente nas questões 4, 6,7 da tabela 3 e 10 da tabela 4 (p<0,05). Há também uma correlação estatisticamente significativa entre a obtenção de subespecialidade em medicina intensiva e as questões 4 da tabela 3 e 9 e 11 da tabela 4 (p<0,05). Observa-se ainda uma correlação estatisticamente significativa entre número de anos de carreira e as questões 2,6,7 da tabela 3 e 10 da tabela 4. Para as variáveis “participação em congresso sobre SCA”, “Estágios no estrangeiro” e “Número de doentes tratados” não se obteve qualquer correlação estatisticamente significativa.
Serviço onde exerce funções
Subespecialidade medicina intensiva
Número de anos de carreira
Valor de
teste
Valor de p
Valor de teste
Valor de p
Valor de teste
Valor de p
1.Condições de medição PIA 8,89 .351 5,85 >0,05 0,140 >0,05
2.Parâmetros que definem
PIA 24,70 .422 10,04 >0,05 0,259 0,041 3.Método recomendado para
medição da PIA 9,48 .148 3,71 >0,05 0,195 >0,05 4.Em que tipo de patologias
já fez medição PIA. 52,75 .006 41,78 <0,001 -1,51 >0,05 5. Volume administrado de
soro na bexiga 14,73 .142 6,61 >0,05 0,056 >0,05 6. Tempo de espera antes da
leitura da PIA -353 .005 3,58 >0,05 0,214 0,092 7. Frequência de medição da
PIA 18,40 .048 6,17 >0,05 0,214 0,092
Tabela 3. Caraterísticas da amostra que afetam a técnica de medição da PIA
Serviço onde exerce funções
Subespecialidade medicina intensiva
Número de anos de carreira
Valor de
teste
Valor de p
Valor de teste
Valor de p
Valor de teste
Valor de p
8.Valor normal da PIA 6,56 .584 2,12 >0,05 0,356 >0,05
9. Tratamentos médicos
recomendados pela WSACS 73,60 .111 40,78 0,091 -1,51 >0,05 10. Tratamentos cirúrgicos
recomendados pela WSACS 40,22 .037 18,31 >0,05 0,277 0,028 11. Critérios para
laparotomia descompressiva 34,51 .123 20,17 0,091 0,209 >0,05
Tabela 4. Caraterísticas da amostra que afetam as indicações terapêuticas da SCA
No que concerne às relações estatisticamente significativas, salienta-se que em relação à variável “anos de carreira”, médicos mais experientes têm melhor perceção dos parâmetros que definem SCA, tendem a avaliar corretamente a frequência de medição da PIA e selecionam mais positivamente os tratamentos cirúrgicos recomendados pela WSACS.
Gráfico 5. Associação entre os anos de carreira e tempo de espera da PIA
Nas associações estatisticamente significativas entre presença de subespecialidade em medicina intensiva e tipo de doentes em que os participantes já fizeram a medição da PIA (mais que uma opção), os participantes que possuem subespecialidade em medicina intensiva fizeram medição da PIA em doentes com cirurgia abdominal não traumática (20%), pancreatite aguda, cirurgia abdominal não traumática, e cirurgia abdominal traumática (20%), pancreatite aguda e cirurgia abdominal não traumática (20%).
Na relação entre presença de subespecialidade de medicina intensiva e tratamentos recomendados pela WSACS, existe uma associação marginalmente significativa, sendo que os participantes com subespecialidade em medicina intensiva selecionam mais corretamente os tratamentos recomendados.
Na relação entre tipo de serviço onde os participantes exercem a sua função e o tipo de doentes em que fizeram a medição de PIAexiste uma associação estatisticamente significativa. A maioria dos anestesiologistas e 30% dos médicos que trabalham nas unidades de cuidados intensivos e intermédios nunca fizeram a medição da PIA (66,7%). Destes últimos, 10% fez medição no contexto de pancreatite aguda e outros 10% no
contexto de cirurgia abdominal não traumática. Por fim, dos cirurgiões constata-se que a maioria fez medição da PIA no contexto de pancreatite aguda e cirurgia abdominal traumática.
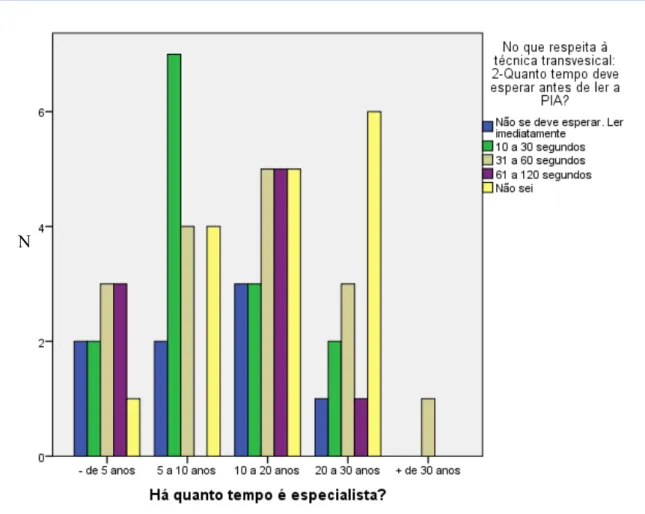
Existe ainda uma correlação estatisticamente significativa entre o serviço dos participantes e a estimativa do tempo que se deve esperar antes da leitura da PIA. Neste sentido, verifica-se que a maioria (53,8%) dos cirurgiões espera entre 31 a 60 segundos antes da leitura da PIA, 30,8% entre 10 a 30 segundos e por fim, 15,4% refere que não se deve esperar mas sim ler imediatamente. Dos médicos que trabalham em unidades de cuidados intensivos/intermédios, 25% não sabe a resposta, 25% refere entre 10 a 30 segundos, 20% considera que se deve ler imediatamente e 15% entre 61 a 120 segundos. Por fim, no grupo de anestesiologistas, 36,7% não sabe a resposta, 20% refere entre 31 a 60 segundos, 20% entre 61 a 120, 25% entre 10 a 30 segundos e por último, 6,7% refere que não se deve esperar mas sim, ler imediatamente a PIA (Gráfico 6).
Gráfico 6 – Correlação entre o tipo de serviço dos participantes e a estimativa do tempo que se deve esperar antes da leitura da PIA
trabalham nas unidades de cuidados intensivos e intermédios, 35% refere que a estimativa da frequência de medição da PIA deve ocorrer uma vez a cada 4 horas ou indicação clínica, 30 % uma vez a cada 6 horas ou indicação clínica, 20% uma vez a cada 24 horas ou indicação clínica e por fim, 15% não sabe a resposta. Por último, no grupo dos cirurgiões, 30,8% refere uma vez a cada 6 horas ou indicação clínica, 30,8% uma vez a cada 4 horas ou indicação clínica, 15,4% uma vez a cada 24 horas ou indicação clínica, 15,4% continuamente e 7,2% uma vez a cada 12 horas ou indicação clínica (Gráfico 7).
Gráfico 7 - Associação entre o tipo de serviço dos participantes e a estimativa da frequência de medição da PIA
Existe ainda uma associação estatisticamente significativa entre o tipo de especialidade dos participantes e a designação do tipo de tratamentos cirúrgicos recomendados pela WSACS. Dos anestesiologistas, 33,3% refere que o tratamento cirúrgico recomendado pela WSACS é a laparotomia descompressiva e 33,3% não sabem a resposta. Nos médicos que trabalham nas unidades de cuidados intensivos e intermédios, a maioria refere a laparotomia descompressiva (60%). Nos cirurgiões, 23,1% considera apenas a laparotomia descompressiva como tratamento cirúrgico, 23,1% considera como tratamentos recomendados a laparotomia descompressiva e terapia de pressão negativa em doentes com abdómen aberto.
4. Discussão
Este estudo tenta refletir o conhecimento dos médicos do CHP, nomeadamente dos médicos que exercem funções em Cuidados Intensivos/Intermédios, cirurgiões e anestesiologistas, sobre a SCA.
Foram entregues no total 104 questionários, sendo preenchidos cerca de 63 destes (referido detalhadamente na metodologia). A taxa de resposta foi bastante inferior à esperada, o que possivelmente pode justificar alguns resultados deste estudo.
Dos 20 médicos que exercem a sua função em Cuidados Intensivos/Intermédios, 4 são anestesiologistas, 12 internistas e 4 pneumologistas. Salienta-se que, destes médicos, cerca de metade não têm subespecialidade em medicina intensiva, apesar de exercerem as suas funções em unidades de cuidados intensivos. Em Portugal, esta é uma subespecialidade com idoneidade e reconhecida pela ordem dos médicos e permitida a especialistas de Medicina Interna e especialidades afins, Cirurgia Geral e especialidades afins e Anestesiologia(25).
Um pouco mais de metade dos inquiridos, 57%, já foi responsável pelo diagnóstico e tratamento de doentes com SCA, sendo que destes a maioria apenas realizou diagnóstico em 1 a 5 doentes em toda a sua carreira. Este número é bastante baixo comparado com o estudo de Robert et al em que 99,7% dos inquiridos tinham tratado pelo menos 1 caso de SCA, sendo que 62,1% tratam 1 a 5 casos por ano(18). Este facto, deve-se provavelmente ao baixo número de casos de SCA no CHP. Por outro lado, é importante referir que apesar do aumento de conhecimento sobre a SCA, permanece alguma resistência em adotar monitorização regular da PIA, o que pode levar a um subdiagnóstico(26)(27). Além disso, a falta de conhecimento dos profissionais de unidades intensivas sobre a entidade pode também ser uma hipótese explicativa para este facto(2). No que concerne ao tipo de patologias associadas a SCA, no presente estudo, nos participantes que já fizeram medição de PIA, 10% referiu que fez a medição em doentes com pancreatite aguda, 10% após cirurgia abdominal traumática e 6% após cirurgia abdominal não traumática. Robert et al, no seu estudo referem outras patologias mais frequentes nomeadamente trauma, hemorragia, fluidoterapia ou perfuração intestinal(18). Aquando do diagnóstico, 86% dos participantes deste estudo, referem que conhecia a entidade da SCA mas não os critérios da WSACS, 11% conhecia a SCA e os seus critérios e 3% não conhecia a patologia.
12 mmHg em indivíduos obesos, sendo que esta HIA crónica é puramente resultante da obesidade visceral e não produz disfunção orgânica. De realçar que o valor normal de PIA em doentes críticos pode ser ligeiramente superior, cerca de 5 a 7mmHg, uma vez que a maioria destes doentes está sob fluidoterapia e com edema(3). Na verdade, a excessiva fluidoterapia realizada nos pacientes críticos constitui um grande fator de risco para desenvolvimento de SCA(28). De facto, este grupo de doentes tem uma taxa dramaticamente mais alta de SCA em comparação com aqueles que não recebem grandes quantidades de fluidoterapia(29).
A fluidoterapia deve ser vista como um tratamento farmacológico que têm determinadas indicações, contraindicações, efeitos benéficos e adversos. Além disso, não só o tipo de fluídos deve ser considerado, mas também dose, tempo e velocidade de administração que influenciam a farmacodinâmica e farmacocinética(30). Monnet et al referem que a razão para realizar fluidoterapia é aumentar o débito cardíaco, considerando Jukka Takala que o objetivo final é garantir a perfusão dos tecidos(31).
Boyd et al associam fluidoterapia excessiva a resultados negativos(32). Resultados comparáveis a um estudo europeu em doentes críticos com sépsis, em que um balanço positivo de fluídos foi associado a maior mortalidade(33). Balanço positivo de fluídos foi ainda associado a um aumento de tempo em ventilação mecânica e a um aumento de mortalidade em doentes com lesão pulmonar aguda(34). Estes e outros estudos alertam para a necessidade de uma monitorização apertada da fluidoterapia, sendo que a mais recente Surviving Sepsis Campaign recomenda que a fase inicial de fluidoterapia em doentes com choque séptico deve ter como objetivo uma estratégia conservadora deste tratamento(32). Só assim poderemos evitar que a fluidoterapia seja considerada a síndrome iatrogénica da década - evitando administrar volume enquanto os doentes tiverem resposta hemodinâmica ou, até deixaram de responder à fluidoterapia mas necessitando dela para manter a perfusão dos tecidos(31)
.
mL, em comparação com apenas 17,2% no referido estudo(18). Tal poderá explicar-se pelo facto de cerca de 52% dos inquiridos já ter participado em congressos de SCA.
Cerca de 75% dos inquiridos sabe em que condições deve ser feita a medição da PIA, isto é, os doentes devem estar em decúbito dorsal sem que haja contrações abdominais e o zero do transdutor deve estar ao nível da linha médio-axilar. Aliás, em vários estudos, incluíam-se apenas doentes em ventilação mecânica, uma vez que se pensa que os mecanismos patofisiológicos diferem dos pacientes em ventilação espontânea, dado que nestes últimos torna-se muito difícil mantê-los sem contrações abdominais(20).
No que respeita ao tempo de espera antes de ler a PIA, só 14,3% dos participantes mencionaram que se deveria esperar 61 a 120 segundos, valor recomendado pela WSACS e 24% dos participantes realiza medição de PIA uma vez a cada 4 horas ou com indicação clínica (o recomendado). No que respeita à técnica transvesical, nomeadamente condição da medição, volume administrado na bexiga e tempo de espera antes de ler PIA, 35 (55,56%) participantes, apenas responderam acertadamente a uma das três questões;; 18 (28,58%) responderam corretamente a duas de três e 8 (12,69%) não acertaram nenhuma. Apenas 2 (3,17%) médicos responderam corretamente às três questões. Analisando a técnica no seu global, concluímos que a maioria da amostra não sabia quais os parâmetros da técnica, isto é, a posição da medição, o volume de soro que deve ser instilado e o tempo de espera antes da leitura do valor da PIA. Ora, este facto vai alterar o diagnóstico, podendo subvalorizá-lo, o que pode justificar o baixo número de doentes tratados pelos médicos do CHP, isto é, o não reconhecimento de casos de PIA.
SCA é uma entidade distinta de HIA, sendo esta última definida pela elevação sustentada da PIA superior a 12 mmHg. A chave para distinguir estes dois conceitos é o facto de a HIA não causar disfunção orgânica, ao invés da SCA(3). Ora, neste estudo questionou-se quais os parâmetros que devem ser considerados para diagnóstico da SCA, sendo que 44% respondeu que a SCA se definia pela PIA associada a disfunção orgânica, 13% PIA e exame físico, 11% pela PIA superior a 25mmHg e apenas 3% considerava a PIA isoladamente. Já no estudo de Robert et al, cerca de 70% considera SCA pela PIA e clínica e cerca de 25% consideram PIA exclusivamente(18).
Quer a terapêutica médica, quer a terapêutica cirúrgica foram descritas para HIA e
SCA, sendo que não necessitam de ser mutuamente exclusivas. O tratamento médico foi
descrito no manuseamento de relação pressão-volume quer no espaço peritoneal quer no
trato gastrointestinal de modo a diminuir a PIA(37)(38)ACS.
Os tratamentos médicos recomendados para SCA são o bloqueio neuromuscular,
nenhum participante soube que o conjunto de tratamentos recomendados era este.
Todavia, 36,7% incluíram no conjunto de tratamentos o bloqueio neuromuscular, 44,7% a
posição corporal, 76,1% a entubação nasogástrica, 41,6% a paracentese e apenas 3,2%
consideram a neoestigmina como uma abordagem de tratamento médico. De facto,
segundo WSACS, a neoestigmina só é sugerida para uso no tratamento de estabilização
íleo-cólica que não responde a medidas simples. Segundo WSCAS, apesar dos diuréticos
serem comumente usados para melhoria do balanço de fluídos em pacientes críticos,
permanece por esclarecer em que medida melhoram os resultados em doentes com HIA
ou SCA(39). Assim, não está recomendado o uso de diuréticos para mobilização de fluídos em doentes com HIA hemodinamicamente estáveis. Porém, 25,6% dos inquiridos ainda
considera os diuréticos como atitude terapêutica. Da mesma forma, a WSACS também não
recomenda o uso de terapêutica de substituição renal(39). Todavia, cerca de 17,6% de participantes considera a terapêutica de substituição renal como um tratamento médico a
eleger. Estas percentagens podem, na realidade, refletir os métodos aplicados na prática
clínica dos médicos do CHP.
No que respeita ao tratamento cirúrgico recomendado, nenhum participante sabia os
três métodos recomendados pela WSACS, isto é, laparotomia descompressiva, técnica de
abdómen aberta com lesão traumática e terapia de pressão negativa em doentes com
abdómen aberto. Todavia, uma percentagem significativa, cerca de 40%, considera como
tratamento a laparotomia descompressiva e 8% considera não só a laparotomia
descompressiva mas também a terapêutica de pressão negativa em doentes com
abdómen aberto e 3% consideram a técnica de abdómen aberta em doentes com lesão
traumática e a terapia de pressão negativa em doentes com abdómen aberto. Em
comparação, no estudo de Robert et al, apenas 29,5% dos participantes consideram a
laparotomia descompressiva como terapêutica cirúrgica. Historicamente, a laparotomia
descompressiva constitui o método standard para tratar HIA/SCA severo e para proteção
de desenvolvimento deste em situações de elevado risco. Após laparotomia
descompressiva foi reportada uma diminuição espontânea da PIA e uma melhoria da
disfunção orgânica(40).
No presente estudo, a maioria dos participantes, 51%, considera critérios para
laparotomia descompressiva, a combinação da PIA e disfunção orgânica e 5% considera
o grau de disfunção orgânica. Estes valores vão de encontro ao estudo de Robert et al, em
que 74,4% dos participantes também considera a combinação da PIA e disfunção orgânica
e 8,9% considera apenas o grau de disfunção orgânica(18).
estaticamente significativa entre o serviço onde os médicos exercem a sua função e o
conhecimento geral sobre PIA (PIA normal, condições de medição PIA, frequência e
método de medição). Pelo contrário, existe uma associação estatisticamente significativa
entre o serviço dos participantes e o tipo de doentes em que se fez a medição da PIA,
sendo que a maioria dos cirurgiões consideraram a medição da PIA no contexto de cirurgia
abdominal traumática e pancreatite aguda, o que vai de encontro à realidade das patologias
mais observadas por este grupo de profissionais.
No que concerne ao tratamento cirúrgico, verificou-se que a maioria dos médicos que trabalham nas unidades de cuidados intensivos e intermédios e anestesiologistas apenas consideravam a laparotomia descompressiva como opção terapêutica, ao invés dos
cirurgiões que demonstraram conhecer os diversos tratamentos possíveis, considerando
não só a laparotomia descompressiva (23,1%) como também a laparotomia
descompressiva e terapia de pressão negativa em doentes com o abdómen aberto
(23,1%). Ora, estas relações não são surpreendentes e vão também de encontro às
capacidades de cada área de especialidade, isto é, os especialistas associados à área
médica demonstram maior conhecimento do tratamento médico, e os associados à área
cirúrgica dos tratamentos cirúrgicos.
Verifica-se ainda uma correlação estatisticamente significativa entre o tempo de
especialidade dos participantes e a perceção dos parâmetros que definem a SCA, sendo
que médicos mais experientes têm maior perceção dos parâmetros que definem a SCA.
Além disso, médicos com maior experiência selecionam mais positivamente os tratamentos
cirúrgicos recomendados pela WSACS. Este facto, pode dever-se ao facto de médicos
mais velhos, poderem ter diagnosticado ou tratado um maior número de doentes, bem
como terem tido mais oportunidade de participar em congressos sobre o tema. Tendo em
conta tal resultado, poder-se-ia ter comparado o tempo de especialidade com a
participação em congressos, limitação do estudo.
Nesta análise inferencial, não existe uma correlação estatisticamente significativa
entre o número de doentes com a SCA tratados e a perceção dos parâmetros que definem
a SCA. Ora, o expectante seria que médicos que tivessem tratado um maior número de
doentes, tivessem uma maior perceção sobre o tema. Talvez, o facto de na maioria das
vezes o diagnóstico e tratamento ser feito em equipa, com médicos de várias
especialidades, possa justificar esta não correlação.
poderá ser justificada pelo facto deste assunto ter sido abordado há muito tempo.
5. Conclusões
O conhecimento dos médicos dos Serviços de Anestesiologia, Intensivos/intermédios e Cirurgia do CHP relativamente ao SCA é inferior ao desejado, não só no que respeita à técnica de medição da PIA, mas também ao tratamento.
Os médicos que trabalham em cuidados intensivos/intermédios demonstram um maior conhecimento sobre a SCA, em comparação com anestesiologistas e cirurgiões;; o maior número de anos de carreira associa-se a maior conhecimento sobre a SCA.
A falta de conhecimento da técnica de medição da PIA pode levar ao subdiagnóstico de SCA e justificar o baixo número de casos. Desta forma, seria importante promover reuniões científicas multidisciplinares sobre a SCA no CHP.
6. Agradecimentos
A todos os participantes que permitiram a realização deste estudo.
Ao Dr. Paulo Maia pela orientação dada, preocupação e disponibilidade ao longo de todo o processo.
Ao Dr. Miguel Tavares pela disponibilidade.
À Professora Carolina Lemos por todo o apoio na análise estatística.
À minha família e Carlos, pelo apoio, paciência e confiança.
Aos meus amigos pela motivação e compreensão.
7. Referências Bibliográficas
1. Cheatham ML. Abdominal compartment sydrome: pathophysiology and definitions. Scand J Trauma Resusc Emerg Med, 2009;;17:10-21.
2. Silva JP, Teles F. Análise do Conhecimento dos Intensivistas sobre a síndrome do Compartimento Abdominal. Rev Bras Anestesiol, 2012;; 62:4:531-537.
3. Carr JA, MD, FCCP, FACS. Abdominal Compartment Syndrome: A Decade of Progress. Journal of the American College of Surgeons, 2013;; 26:135-146.
4. Kimball EJ, Rollins MD, Mone MC et al. Survey of intensive care physicians on the recognition and management of intra-abdominal hypertension and abdominal compartment syndrome. Critical Care Medicine, 2006;; 34:9:2340-2348.
5. Luckinow GM, Ellis M, Governale D, Kaplan LJ. Abdominal Compartment Syndrome: Risk Factors, Diagnosis, and Current Therapy. Critical Care Research and Practice, 2012, 8.doi:10.1155/2012/908 169.
6. Roberts DJ, Malbrain ML, Waele J et al. Intra-abdmoninal hypertension and the abdominal compartment syndrome: update consensus definitions and clinical practice guidelines from the World Society of the Abdominal Compartment Syndrome. Intensive Care Med, 2013;;39:1190-1206.
7. Malbrain ML, Chiumello D, Pelosi P, et al: Incidence and prognosis of intrabdominal hypertension in a mixed population of critically ill patients: A multiple-center epidemiological study. Crit Care Med 2005;;33:315-322.
8. Regueira T, Bruhn A, Hasbun P, et al. Inta-abdominal hypertension: Incidence and association with organ dysfunction during early septic shock. J Crit Care 2008;; 23:461- 467.
9. Daugherty, EL, et al. Abdominal Compartment Syndrome Is Common in Medical Intensive Care Unit Patients Receiving Large-Volume Resuscitation. Journal of Intensive Care Medicine 2007;;22(5):294-299.
10. Youssef AM, Hamidian JA, Vijay CG, Granger DN, Alexander JS. Intra-abdominal hypertension causes reversible bloodbrain barrier disruption. J Trauma Acute Care Surg 2012;; 72:183-88.
11. Cheatham M, Malbrain M. Cardiovascular implications of elevated intraabdominal pressure. In: Ivatury R, Cheatham M, Malbrain M, Sugrue M, eds. Abdominal compartment syndrome. Georgetown, TX: Landes Bioscience, 2006:89-104.
12. Ranieri VM, Brienza N, Santostasi S, et al. Impairment of lung and chest all mechanics in patients with acute respiratory distress syndrome: role of abdominal dystension. Am J Respir Crit Care Med 1997;;156:1082-91.
syndrome caused by pulmonary and extrapulmonary disease. Different syndromes? Am J Respir Crit Care Med. 1998;; 158:3-11)
14. Balogh Z, Lumsdaine W, Moore EE, Moore FA. Post injury abdominal compartment syndrome: from recognition to prevention. Lancet 2014;; 384:1466-75.
15. Sugrue M, Jones F, Lee A, et al. Intra-abdominal pressure and gastric intramucosal pH: is there association. World J Surg 1995;; 161:819-26.
16. Rasmussen IB, Berggren U, et al. Effects of pnemoperitoneum on splanchnic hemodynamics: na experimental study in pigs. Eur J Surg 1995;; 161:819-26.
17. Eleftheriadis E, Kotzampassi K, et al. Gut ischemia, oxidative stress, and bactéria translocation in elevated abdominal pressure in rats. World J Surg 1996;; 20: 11-16).
18. Wise R, Roberts DJ, et al. Awareness and knowledge of intra-abdominal hypertension and abdominal syndrome: results of an international survey. Anesthesiology Intensive Therapy, 2015;;47(1):14-29.
19. Kaussen T, Otto J, Steinau G, et al. Recognition and management of abdominal compartment syndrome among German anesthetists ans surgeons: A national survey. Ann Intensive Care 2012;;2:S7.
20. Blaser AR, MD, et al. Expanded Measurements of intra-abdominal pressure do not increase the detection rate of intra-abdominal hypertension: A single-center observation study. Critical Care Med 2014;; 42:378-386.
21. Hunt L, Frost AS, Newton PJ, Davidson PM. Management of intra-abdominal hypertension and abdominal compartment syndrome: a review. Journal of Trauma Management & Outcomes, 2014;; 8:2.
22. Otto J, Kaemmer D, Hoer J et al, Importance of abdominal compartment syndrome in Germany: a questionnaire. Anaesthesist, 2009;; 58(6):607-10.
23. Almeida LS, Freire T. Metodologia da investigação em psicologia e educação-3º Edição Revista e Ampliada Braga: Psiquilibrios Edições, 2003.
24. Christensen LB. Experimental methodology-10th Edition. London:Pearson Allyn & Bacon, 2007.
25. Documento orientador da formação em Medicina Intensiva. Aprovado em Coimbra a 26 de Novembro de 2002 pela Comissão da Sub-Especialidade de Medicina Intensiva. Homologado pelo Conselho Nacional Executivo de 18 de Fevereiro de 2003 Comissão: Eduardo Almeida (Coordenador), António Carneiro, Cristina Granja, Custódio Fidalgo,Paula Coutinho, Paulo Martins e Rui Moreno.
26. Murcia-Saez IM, Sobrino-Hernandez ML, Garcia Lopez F, Corcoles-Gonzalez V, et al. Usefulness of intra-abdominal pressure in a predominantly medical intensive care unit. J Crit Care 2010;;25(1): e171-e176.175.