Elisabete Duarte Ferreira
A Influência dos Principais Factores de Risco Cardiovascular nos AVCs e Consequente Perturbação da Linguagem Adquirida: Afasia no Adulto
Universidade Fernando Pessoa
Faculdade de Ciências da Saúde
ii
Elisabete Duarte Ferreira
A Influência dos Principais Factores de Risco Cardiovascular nos AVCs e Consequente Perturbação da Linguagem Adquirida: Afasia no Adulto
Universidade Fernando Pessoa
Faculdade de Ciências da Saúde
iii
Elisabete Duarte Ferreira
A Influência dos Principais Factores de Risco Cardiovascular nos AVCs e Consequente Perturbação da Linguagem Adquirida: Afasia no Adulto
___________________________________________
(Elisabete Duarte Ferreira)
iv
Resumo:
Introdução: O acidente vascular cerebral (AVC) constitui um dos principais problemas
de saúde pública, de morbimortalidade e de incapacidade prolongada. As alterações decorrentes do AVC incluem os défices motores, os défices cognitivos e as perturbações da linguagem adquirida, tal como a afasia. Foi seleccionada a afasia, uma vez que é a sequela comunicacional mais comum decorrente do AVC. Assim, o tema do presente trabalho é a influência dos principais factores de risco cardiovascular nos acidentes vasculares cerebrais (AVC`s) e consequente perturbação da linguagem adquirida: afasia no adulto, que teve como objectivos caracterizar os principais factores de risco cardiovascular associados ao AVC; caracterizar a afasia associada ao AVC; identificar os principais critérios de referenciação para a terapia da fala; e identificar a percepção do utente sobre o estado comunicacional pós-AVC.
Participantes e Métodos: O estudo é transversal e os instrumentos de recolha de dados
utilizados foram: o questionário; a Bateria de Avaliação de Afasia de Lisboa (BAAL); e o Mini-Mental State Examination (MMSE). A amostra deste estudo foi constituída por 60 utentes de uma instituição de saúde, seleccionada por conveniência. O grupo A foi constituído por 20 indivíduos que não sofreram um AVC, não apresentam afasia, e não apresentaram critérios de referenciação para a terapia da fala; o grupo B foi formado por 20 indivíduos que sofreram um AVC, manifestam afasia, com critérios de referenciação para terapia da fala; e o grupo C, composto por 20 indivíduos que sofreram um AVC, manifestam afasia e não tinham critérios de referenciação para terapia da fala. Recorreu-se a uma análiRecorreu-se univariada e multivariada, bem como a frequências relativas, para determinar os objectivos em estudo.
Resultados: O presente estudo sugeriu que a probabilidade de um indivíduo sofrer um
v
último 35% dos participantes consideram as suas dificuldades comunicacionais severas e 15% dos mesmos afirmam que as dificuldades comunicacionais são moderadas.
Conclusões: Globalmente estes resultados sugerem que os factores de risco na base do
AVC estão bem identificados e os benefícios alcançados com as estratégias de prevenção quer primária como secundária são claros. A qualidade de vida dos participantes com afasia é prejudicada, não só pelo comprometimento do estado de saúde geral, como também pelas consequências associadas. Assim, concluiu-se que a hipertensão arterial é a principal causa de AVC e que o comprometimento da funcionalidade comunicativa tem implicações para o indivíduo e para a sua família, uma vez que condiciona a sua indepêndencia e a sua participação nas actividades de vida diária (AVD`s) e que dependendo da idade e da severidade dos défices linguísticos associados, os participantes são referenciados para a terapia da fala, sendo que os critérios de referenciação necessitam de ser uniformizados para garantir o acesso aos cuidados de saúde adequados para todos os utentes com afasia.
vi
Abstract:
Introduction: Stroke is a major problem of public health, of morbility and mortality and
long-term disability. The main changes that results from a stroke includes motor and cognitive deficits and acquired language disorders, such as aphasia. Aphasia was selected because it`s the most common communication`s consequence that results from the stroke. Thus, the purpose of the present study is to describe the influence of the main cardiovascular risk factors in stroke and subsequent acquired language disorder: aphasia in adults, which had as aims to characterize the main cardiovascular risk factors associated with stroke; characterize aphasia associated with stroke; identify the main selection criteria for referral to speech therapy; and identify the participantes perception of the post-stroke communicational status.
Participants and Methods: The study is transversal and the data collection instruments
used were: a questionnaire; the Bateria de Afasia de Lisboa (BAAL); and the Mini-Mental State Examination (MMSE). The sample was composed by 60 institutionalized individuals selected by pre-established criteria and investigator`s convenience. The group A consisted of 20 individuals who did not suffer a stroke nor have aphasia, or met the criteria for referral to speech therapy; group B consisted of 20 individuals who have suffered a stroke, have aphasia and criteria for referral to speech therapy; and group C, composed of 20 individuals who have suffered a stroke, aphasia and without criteria for referral to speech therapy. We used a univariate and multivariate analysis, as well as the relative frequencies to determined the study`s aims. We used a univariate and multivariate analysis, as well as the relative frequencies to determine the objectives for the study.
Results: The present study suggested that the probability of an individual having a stroke
vii
respondents considered their communication difficulties severe and 15% of them claim that communication difficulties are moderated.
Conclusions: Overall these results suggest that the risk factors on the basis of stroke are
well known, and the benefits achieved with primary and secondary prevention strategies are clear. The life´s quality is comprised not only by general health condition but also by the associated consequences. Thus, it was concluded that hypertension is the leading cause of stroke and the communicative functionality restrictions has implications for the individual and their family, as it conditions their independence and participation in the daily living`s activities and that depending on the age and severity of language deficits associated, participants are referred for speech therapy, and these need to be standardized to ensure the access to adequate health care for all individuals with aphasia.
viii
Agradecimentos
Este trabalho é o resultado da dedicação de um grande grupo de pessoas que gostaria de agradecer:
À Faculdade de Ciências da Saúde da Universidade Fernando Pessoa, Digníssimo Sr. Reitor Salvato Trigo, Excelentíssimos Directores Administrativo e Académico Dr. Miguel Trigo e Prof. Doutor Luís Martins pela escolha dos docentes que transmitiram os seus conhecimentos durante o mestrado e ao Comité de Ética da Faculdade de Ciências da Saúde da Universidade Fernando Pessoa pela aprovação desta investigação.
Ao Prof. Dr. Luís Martins, o meu reconhecimento pela forma como transmitiu a sua experiência em investigação científica. A sua riqueza científica e técnica, os seus conhecimentos, a disponibilidade, a colaboração e cedência bibliografia foram fundamentais para a execução deste trabalho.
À Prof.ª Dr.ª Conceição Manso pela ajuda imprescindível no tratamento de dados deste trabalho.
À Mestre Adelaide Dias, pela experiência clínica na área de afasia, pelo conhecimento científico e pela disponibilidade demonstrada.
À Prof.ª Dr.ª Fátima Maia, pelas sugestões efectuadas na elaboração deste trabalho.
À instituição de saúde onde realizei o estudo que se disponibilizaram para colaborar de acordo com as necessidades deste projecto.
À Dr.ª Sandra Picoto, pelo incentivo e colaboração tornando possível a realização desta investigação.
ix
Ao António Mostardinha pela colaboração, pela paciência, pela partilha de ideias e pelas sugestões, justificando-as cientificamente, esclarecendo muitas dúvidas que surgiram ao longo deste processo.
Aos meus pais, Arlindo e Amélia Ferreira, irmã Ana Cristina Ferreira, cunhado Filipe Penelas e sobrinho Guillherme Penelas pela educação, apoio incondicional, compreensão, dedicação e colaboração.
À Ana Cristina Ferreira, que se disponibilizou para me ajudar na recta final desta investigação, vivendo intensamente este momento até ao último minuto.
Ao Luís Miguel Martins, pela compreensão, pelo incentivo e colaboração ao longo da realização do meu estudo.
À Alexandra Lage pelo positivismo e por permanecer ao meu lado nos bons e maus momentos.
A todas as minhas colegas de mestrado Ana Raquel Martins, Andreia Pinto, Liliana Esgueira dos Santos e Mónica Esgueira dos Santos porque durante estes anos passamos muitos momentos de estudo.
Aos meus colegas de trabalho: Adelaide Santos, Ana Miranda, Ana Sofia Pacheco, Daniela Correia, Diana Cotrim, Diogo Almeida, Elisabete Moreira, Marisa Cunha e Mónica Leite que me apoiaram, incentivaram e me substituíram muitas vezes durante este processo.
x
Índice
Introdução ... 1
Fundamentação teórica ... 4
1. Factores de Risco Cardiovascular... 4
1.1. Idade ... 6
1.3. Raça ... 8
1.4. Antecedentes familiares ... 10
1.5. Hipertensão arterial (HTA) ... 11
1.6. Diabetes Mellitus ... 13
1.7. Hipercolesterolemia ... 16
1.8. Excesso de peso/ Obesidade ... 18
1.9. Alimentação ... 21
1.10. Álcool ... 25
1.12. Tabagismo ... 29
2. O AVC ... 31
2.1. Epidemiologia do AVC ... 31
2.2. Tipos de AVC ... 34
2.3. Consequências dos AVC`s ... 35
3. Afasias ... 36
3.1. Epidemiologia da Afasia ... 39
3.2. Consequências das Afasias ... 40
3.3. Modelos de Prestação de Serviços de Saúde – Implicações na Afasia ... 42
xi
3.3.2. O Modelo de Reabilitação ... 43
3.3.3. O Modelo Social ... 43
3.4. Avaliação da Afasia em Portugal ... 45
3.5. A Intervenção do Terapeuta da Fala nas Afasias ... 47
Metodologia ... 51
1. Justificação do Tema... 51
2. Objectivos do estudo ... 51
3. Tipo de estudo... 52
4. Participantes ... 52
5. Materiais ... 54
5.1. Questionário ... 55
5.2. Bateria de Avaliação de Afasias de Lisboa ... 59
5.3. Mini-Mental State Examination ... 61
6. Pré-teste ... 61
7. Considerações éticas ... 62
8. Caracterização do Processo de recolha de dados... 63
9. Análise e tratamento de dados ... 64
Resultados ... 66
Discussão ... 74
Conclusão ... 90
xii
Anexo A – Modelo De Prestação de Serviços Em Saúde
Anexo B – Classificação Internacional de Funcionalidade, Incapacidade e Saúde (CIF)
Anexo C - Instrumentos de Avaliação de Afasia
Anexo D – Questionário
Anexo E –Escala de Graffar
Anexo F – Pedido de Colaboração à Instituição de Saúde
xiii
Índice de Tabelas
Tabela 1- Norma n.º 020/2011 ... 11
Tabela 2 - Norma 002/2011 ... 14
Tabela 3 - Diagnóstico da hipercolesterolemia ... 17
Tabela 4 - Classificação da obesidade no adulto em função do IMC e risco de comorbilidades ... 19
Tabela 5 - Classificação dos quadros de afasia de acordo com os seguintes critérios: fluência, compreensão, nomeação e repetição... 38
Tabela 6 - Caracterização da amostra pelos outcomes afasia (n=60) e critérios de referenciação (n=40) ... 54
Tabela 7 - Aplicação do Mini-Mental State Examination ao grupo A ... 54
Tabela 8 - Classificação do estado nutricional de acordo com o IMC – Plataforma contra Obesidade, 2011 ... 56
Tabela 9 - Variáveis Antecedentes Pessoais para AVC – Análise univariada e multivariada n=60 ... 68
Tabela 10 - Àrea sobre a curva de ROC ... 69
Tabela 11 - Coordenadas da curva de ROC ... 70
xiv
Índice de Gráficos
Gráfico 1 - Curva de ROC ... 69
Gráfico 2 - Tipos de afasia em frequência relativa (n=40) ... 71
Gráfico 3 - Critérios de terapia da fala em frequência relativa (n=40)... 72
xv
Índice de figuras
Figura 1 – Principais factores de risco que contribuem para o desenvolvimento das doenças crónicas não transmissíveis... 5
Figura 2 – Processo de caracterização da amostra ... 52
xvi
Abreviaturas
AGJ - Anomalia Da Glicemia Em Jejum
AIT - Acidente Isquémico Transitório
ARIC - Aterosclerose Risk In Communities
ARS - Administração Regional De Saúde
ASHA - American Speech-Language-Hearing-Association
AVC - Acidente Vascular Cerebral
AVC´s – Acidentes Vasculares Cerenrais
AVD`S - Actividades De Vida Diária
BAAL - Bateria De Avaliação De Afasia De Lisboa
CT - Colesterol Sérico Total
Com CTF – Com critérios de referenciação para a terapia da fala
Dalys - Disability Adjusted Life Years
DCNT`S - Doenças Crónicas Não Transmissíveis
DCV – Doença Cardiovacular
DCV`s - Doenças Cardiovasculares
DGS – Direcção Geral De Saúde
DIC - Doença Isquémica Cárdica
DM - Diabetes Mellitus
xvii DM-2 - Diabetes Mellitus Tipo 2
DPOC - Doença Pulmonar Obstrutiva Crónica
EAM - Enfarte Agudo Do Miocárdio
EC - Enfarte Cerebral
EMA - European Medicines Agency
ESO – European Stroke Association
EUA - Estados Unidos Da América
EUR-A- Andorra, Austria, Belgium, Croatia, Cyprus, Czech Republic, Denmark, Finland, France, Germany, Greece, Iceland, Ireland, Israel, Italy, Luxembourg, Malta, Monaco, Netherlands, Norway, Portugal, San Marino, Slovenia, Spain, Sweden, Switzerland, United Kingdom
EUR-B - Albania, Armenia, Azerbaijan, Bosnia And Herzegovina, Bulgaria, Georgia, Kyrgyzstan, Poland, Romania, Slovakia, Tajikistan, The Former Yugoslav Republic Of Macedonia, Serbia And Montenegro, Turkey, Turkmenistan, Uzbekistan
EUR-C - Belarus, Estonia, Hungary, Kazakhstan, Latvia, Lithuania, Republic Of Moldova, Russian Federation, Ukraine
FAO - Food And Agriculture Organization Of United Nations
Hba1c - Hemoglobina Glicada A1c
HDL - Lipoproteina De Alta Densidade
HIC - Hemorragia Intracerebral
HPC - Hipercolestorelemia
xviii HTA - Hipertensão Arterial
IMC - Índice De Massa Corporal
INE – Instituto Nacional De Estatística
LDL-C - Lipoproteína De Baixa Densidade
MAE - Multilingual Aphasia Examination
MAV - Malformações Arteriovenosas
MMSE – Mini-Mental State Examination
NIDCD – National Institute On Deafness And Other Communication Disorders
OR – Odds Ratio
PA - Pressão Arterial
PAD - Pressão Arterial Diastólica
PAS - Pressão Arterial Sistólica
PC -Perímetro Da Cintura
PHYSA - Portuguese Hypertension And Salt Study
PTGO – Prova de Tolerância À Glicose Oral
RCA - Rácio Do Perímetro Da Cintura/Anca
RCSLT- Royal College Speech Language Therapists
RNCCI – Rede Nacional De Cuidados Continuados Integrados
xix
Sem CTF – Sem critérios de referenciação para a terapia da fala
SPD – Sociedade Portuguesa De Diabetologia
SPSS - Statistic Package For Social Sciences
TDG - Tolerância Diminuída À Glicose
UE - União Europeia
WHF - World Heart Federation
WHO – World Health Organization
WSO - World Stroke Organization
1
Introdução
A nível mundial, a saúde da população tem sofrido modificações significativas, que reflectem o envelhecimento demográfico, a rápida urbanização e a globalização dos estilos de vida, particularmente, nos países desenvolvidos (World Health Organization (WHO), 2013). Estes determinantes sociais levam a comportamentos de risco, que contribuem para o aparecimento de factores metabólicos e consequentemente para o desenvolvimento de doenças crónicas não transmissíveis (DCNT`s) como as doenças cardiovasculares (DCV`s). Estas constituem a principal causa de mortalidade prematura e de incapacidade na maioria dos estados membros da União Europeia (UE), (WHO, 2013).
De entre as doenças cardiovasculares, o acidente vascular cerebral (AVC) é a afecção neurológica mais frequente, e é considerada a principal causa de dependência, de incapacidade e de mortalidade nos países ocidentais (European Stroke Organization (ESO), 2008). As sequelas do AVC são diversas, entre elas destacam-se, os défices motores, os défices cognitivos e as perturbações da linguagem adquirida, como a afasia. Esta perturbação compromete a competência e o desempenho comunicacional dos indivíduos, a independência, a autonomia nas actividades de vida diária (AVD`s) e o bem-estar biopsicossocial do indivíduo e familiar (Tsouli et al., 2009).
Actualmente são consideradas duas abordagens principais no processo de re(h)abilitação: uma centrada nos défices decorrentes da afasia e a segunda centrada nas consequências da afasia, abrangendo uma perspectiva mais funcional ou psicossocial (Basso, 2010). Desta forma, é importante avaliar, os efeitos da lesão cerebral nas diferentes modalidades linguísticas, os processos mentais da pessoa, e também o impacto dos défices residuais no desempenho das suas actividades e participação em situações de vida real.
2
anteriores, a escolha deste tema de estudo baseou-se no interesse e gosto pessoal da investigadora em aprofundar os conhecimentos na área da afasia. Neste contexto, o tema do presente trabalho é o estudo da influência dos principais factores de risco cardiovascular nos AVC´s e consequente perturbação da linguagem adquirida: afasia no adulto. Assim, pretende-se caracterizar os principais factores de risco cardiovascular associados ao AVC; caracterizar a afasia associada ao AVC; identificar os principais critérios de referenciação para a terapia da fala; e identificar a percepção do utente sobre o estado comunicacional pós-AVC.
No primeiro capítulo é feita a introdução, apresentando-se os objectivos do estudo e as motivações da investigadora. No segundo capítulo é efectuada uma revisão bibliográfica, que inclui os pontos habitualmente considerados consensuais para o enquadramento do tema em estudo, nomeadamente os factores de risco cardiovascular, o AVC e a afasia. O terceiro capítulo é constituído pela metodologia de investigação usada; os objectivos e o tipo de estudo; o método de recolha de dados; os materiais usados; e os procedimentos metodológicos que fundamentam e justificam todos os passos inerentes ao estudo. No quarto capítulo são apresentados os resultados que justificam os objectivos em estudo. Por fim, no último capítulo será realizada uma exposição das conclusões consideradas mais importantes neste estudo. Serão, também apresentadas algumas sugestões, que se considerem úteis, para a prevenção do AVC, para a adopção de estilos de vida saudáveis, para a diminuição da incidência dos factores de risco cardiovascular e consequente promoção da qualidade de vida. A dissertação finaliza com as referências bibliográficas que serviram de suporte para a realização do estudo e os anexos.
3
questionário; da Bateria de Avaliação de Afasias de Lisboa (BAAL) e do Mini-Mental State Examination (MMSE). Na ausência de resposta ou desconhecimento do participante/cuidador, os dados foram recolhidos a partir do processo clínico. Acrescenta-se que todos os participantes/cuidadores preencheram a declaração de consentimento livre e informado.
Posteriormente, os dados foram interpretados através da realização de uma análise univariada e multivariada, bem como calculadas as frequências relativas para responder aos objectivos propostos. Esta análise foi feita com recurso ao software estatístico IMB Statistical Package for Social Sciences (SPSS), versão 18.0. Foram identificadas associações entre os factores de risco cardiovascular: a idade e o AVC; e a HTA e o AVC. Os subtipos de afasia mais encontrados foram a afasia global; a afasia anómica; e a afasia transcortical motora. Os critérios de referenciação para a terapia da fala mais frequentes foram a idade; o tipo e a gravidade de défices de linguagem; e o nível de consciência.
Uma das limitações deste estudo é o facto da dimensão da amostra ser reduzida e obtida por conveniência (não probabilística). Outras limitações foram encontradas como: o tipo e a quantidade de alimentos consumidos; o tipo de bebidas alcoólicas consumidas; e a análise dos níveis de sal na urina que são considerados factores importantes na determinação da probabilidade de ocorrência do AVC, mas que não foram estudados.
4
Fundamentação teórica
1. Factores de Risco Cardiovascular
Actualmente, as DCNT`s são a maior causa de morte no mundo. Cerca de 36 milhões de pessoas morreram de doenças não transmissíveis por ano, das quais 48% de doenças cardiovasculares (DCV`s); 21% de cancro; 12% de doença pulmonar obstrutiva crónica; e 3% de diabetes (WHO, 2005; 2008).
Em 2008, mais de 17 milhões de pessoas de todas as idades e ambos os géneros, morreram devido a doenças cardiovasculares, em todo o mundo, sendo também considerada a principal causa de incapacidade e de morte prematura. Cerca de 3 milhões de mortes por DCV e 6,2 milhões por AVC ocorreram em idades inferiores a 60 anos (WHO, 2011).
Em 2010, na Europa, as doenças cardiovasculares foram responsáveis por 36% das mortes. Este número de mortes parece estar relacionado com o envelhecimento demográfico; a urbanização; a globalização mundial; a industrialização; a mecanização generalizada; as ameaças alimentares; e as alterações climatéricas; entre outros (WHO, 2011).
5
Figura 1 – Principais factores de risco que contribuem para o desenvolvimento das doenças crónicas não transmissíveis1.
A WHO (2009) salientou que os principais factores de risco cardiovascular são bem conhecidos e são comuns à maioria das doenças cardiovasculares, para ambos os sexos. Destacou, ainda, que 61% da mortalidade mundial por DCV foi provocada por oito dos principais factores de risco cardiovascular, nomeadamente: a hipertensão arterial (13%); os hábitos tabágicos (9%); a diabetes (6%); a inactividade física (6%); o excesso de peso/obesidade (5%); a hipercolesterolemia (5%); o álcool (4%); e o baixo consumo de frutas e vegetais (3%).
Desta forma, o controlo eficaz dos factores de risco comportamentais e metabólicos pode evitar as DCV`s, nomeadamente 85% dos eventos cardiocerebrovasculares e da diabetes e 40% dos cancros (WHO, 2009).
Actualmente, os principais factores de risco das DCV`s são classificados em não modificáveis (idade, raça, hereditariedade e antecedentes familiares) e modificáveis (alimentação pouco saudável, hábitos tabágicos, consumo excessivo de álcool,
6
inactividade física, hipertensão arterial, obesidade, diabetes e hipercolesterolemia), (WHO, 2005; WHO, 2009). Estes são passíveis de modificação, através de medidas preventivas, quer de base populacional, quer através de intervenções eficazes em pessoas com doença instalada ou em risco de a desenvolver. Conclui-se que as doenças crónicas são, em grande em parte, evitáveis.
1.1. Idade
A alteração do perfil demográfico da população que se verifica nos países desenvolvidos e em vias de desenvolvimento contribuíu para o aumento do número de idosos. Actualmente, Portugal é um dos países da União Europeia com maior percentagem de idosos, estimando-se que nas próximas cinco décadas, a população idosa seja aproximadamente o dobro da população idosa actual (Instituto Nacional de Estatística (INE), 2009).
Com o aumento da idade são esperadas modificações fisiológicas tais como a disfunção endotelial e a disfunção no músculo liso vascular, que causam a hipertrofia da parede arterial e a rigidez arterial. Perante este facto, é esperado o aumento da incidência das doenças crónicas, incluindo o aumento da incidência do AVC (Mohrman, D., Heller, L., 2007; WHO, 2010; Urbano, J. et al., 2013).
É reconhecido que a idade e a hereditariedade associadas aos factores comportamentais resultam no aumento da pressão arterial (PA); no excesso de peso ou obesidade; no aumento da glicemia; e em alterações lipídicas; potenciando o aparecimento das doenças crónicas não transmissíveis como as DCV`s (WHO, 2005; WHO, 2009).
1.2. Género
7
No estudo de Ayala et al. (2002) foram detectadas cerca de 600.000 mortes por AVC, das quais 61% ocorreram em mulheres. No entanto, após ajustamento para idade, as taxas de mortalidade por AVC foram menores em mulheres.
No estudo de Framingham, constatou-se que as mulheres com 55 anos manifestaram maior risco de morte por AVC, comparativamente com os homens da mesma idade (21% vs 17%). Estas diferenças podem ser atribuídas ao facto de as mulheres apresentarem maior esperança média de vida e pela existência de diferenças biológicas entre os géneros. No entanto, outros motivos podem justificar estas disparidades tais como: os factores de risco cardiovascular associados; os tratamentos; os tipos de AVC; os mecanismos subjacentes específicos do género; as atitudes médicas; e a terapêutica aconselhada (Seshadri, S., 2006).
No estudo de Di Carlo et al. (2003), observou-se que a taxa de morbilidade após três meses da ocorrência do AVC foi superior no género feminino comparativamente com o género masculino. A explicação deste achado pode residir no facto das mulheres que participaram neste estudo, serem significativamente mais velhas (74 anos vs 69 anos). Numa investigação semelhante foi demonstrado que as mulheres eram mais dependentes, que viviam institucionalizadas e que poderiam sofrer de depressão após o acidente vascular cerebral, influenciando o nível de incapacidade (Glader, E., 2003). A
European Medicines Agency (EMA) sugeriu que estas diferenças entre géneros podem estar relacionadas com disparidades encontradas no perfil lipídico e hormonal; e podem ser influenciadas pela menopausa e pela composição corporal (EMA, 2006).
8
1.3. Raça
A raça é um factor frequentemente associado a condições educacionais; laborais; habitacionais; financeiras precárias; à alimentação rica em sal e em lípidos; à falta de acesso a cuidados de saúde; e aos níveis elevados de stress; o que parece potenciar os eventos cardiovasculares (Sloan, R.P. et al., 2005).
Em 2003, um estudo numa população com idade inferior a 65 anos, mostrou que a taxa de mortalidade por DCV (morte prematura) foi superior em mulheres de raça negra (52%) comparativamente com as mulheres caucasianas. Este estudo também evidenciou que a população feminina de raça negra não tinha conhecimento de que os factores de risco cardiovascular como o colesterol elevado, os hábitos tabágicos e a história familiar podem aumentar o risco de desenvolver doenças cardiovasculares (Gary et al., 2004; Mosca et al., 2004).
No Sul da Ásia, um estudo comparativo revelou que as mulheres caucasianas apresentavam maiores taxas de prevalência de doença cardiovascular, bem como níveis de colesterol mais elevados (American Heart Association, 2004; Bhalodkar, N.C. et al., 2005).
O artigo de Rosamond, W. et al. (2007) sobre a raça, revelou que as mulheres caucasianas apresentavam maior risco de morte por AVC do que homens. Os dados recolhidos a partir de vários estudos em indivíduos com mais de 70 anos mostraram que, 24% dos indivíduos do género masculino e 27% dos indivíduos do género feminino de raça caucasiana; e 25% dos homens e 22% das mulheres de raça negra; morreram após 1 ano da ocorrência do AVC.
9
No estudo de Aterosclerose Risk in Communities (ARIC), verificou-se que a taxa de prevalência de AVC para a raça negra é 38% mais elevada do que para a raça caucasiana (Larry B., Goldstein et al., 2011).
Em todo o mundo, a prevalência de HTA foi superior na raça afro-americana comparativamente com a raça caucasiana. A possível justificação parece residir no facto dos afro-americanos, apresentarem maior susceptibilidade à ingestão salina, apresentarem valores superiores de pressão arterial média e desenvolverem precocemente HTA (Douglas, J.G. et al., 2003).
Nos Estados Unidos da América (EUA), vários foram os estudos desenvolvidos sobre as diferenças raciais que indicaram maior taxa de prevalência de HTA em afro-americanos e consequentemente maior taxa de prevalência de DCV, comparativamente com as restantes raças (Center For Disease Control and Prevention, 1994; Giles, W.H. et al.,1995).
Nos EUA, os afro-americanos apresentaram as maiores taxas de excesso de peso e obesidade em comparação com outras raças. Cerca de 77% das mulheres afro-americanas, 72% das mulheres hispano-americanas e 61% das mulheres indígenas nativo-americanas e do Alasca revelaram maiores taxas de excesso de peso e/ou obesidade em comparação com 57% das mulheres caucasianas (American Heart Association, 2004).
A American Heart Association (2004) indicou que a taxa de prevalência da diabetes foi superior em mulheres afro-americanas de todas as idades, embora tal não se verificou nas restantes raças. A taxa de mortalidade por diabetes foi superior nas mulheres afro-americanas comparativamente com as caucasianas.
10
Alguns autores investigaram a associação entre a raça e a genética e concluíram que os indivíduos afro-americanos com ascendência originária de áreas geográficas comuns, apresentaram as mesmas variações genéticas e que algumas destas foram associadas a um maior risco de desenvolverem doenças cardiovasculares (Colins, F., 2004; Jorgenson et al., 2005; Ackerman, M.J. et al., 2005; Giger, J. N. et al., 2005).
Salienta-se que não foram encontrados estudos epidemiológicos sobre a associação da raça com as doenças cardiovasculares em Portugal.
1.4. Antecedentes familiares
A história familiar de doenças crónicas comuns reflecte não só as susceptibilidades genéticas, como também a exposição partilhada a factores ambientais, culturais e comportamentais, que podem influenciar o aparecimento de DCV`s (Yoon, P. W. et al., 2009; DGS, 2010).
O aumento do risco de aparecimento de DCV inerente à história familiar positiva deve ser considerado em casos de ascendentes em primeiro grau que apresentem morte prematura (antes dos 55 anos de idade no sexo masculino e dos 65 anos, no sexo feminino), (DGS, 2010).
Touze, E., Rothwell, P., M. (2008) realizaram uma meta-análise que revelou uma associação significativa entre a história familiar anterior positiva e o risco de ocorrência de AVC, concluindo que 30% dos indivíduos com esta patologia apresentaram antecedentes familiares de DCV.
11
1.5. Hipertensão arterial (HTA)
A nível mundial, a HTA constitui o principal factor de risco das doenças cardiovasculares. O aumento da taxa de prevalência da HTA amplifica o risco de desenvolvimento das doenças cardiovascular e cerebrovascular (WHO, 2002; WHO, 2009).
O valor da pressão arterial (PA) considerado ideal é 120/80 mmHg para pressão arterial sistólica (PAS) e pressão arterial diastólica (PAD) respectivamente, contudo valores até 140 mmHg para PAS e 90 mmHg para PAD são aceites. Considera-se HTA, todas as situações em que os níveis de PA se encontram, de forma sustentada, acima dos valores de referência para a população em geral (Tabela 1; Norma nº 020/2011, DGS, 2011).
As últimas recomendações publicadas pela Sociedade Europeia de Cardiologia e pela Sociedade Europeia de Hipertensão (2013) coordenado por Mancia, G. (2013) definem o diagnóstico da HTA como a elevação persistente da pressão arterial, em várias medições, em diferentes horários e condições. Salienta-se que estas são semelhantes às recomendações estabelecidas pela norma n.º 020/2011 (Tabela 1), (Norma nº 020 /2011, DGS, 2011). Desta forma, o controlo da PA e os respectivos critérios para o início do tratamento são estratégias preventivas das doenças cardiovasculares.
Categoria Pressão Arterial Sistólica
(mmHg)
Pressão Arterial Diastólica (mmHg)
Óptima <120 e <80 Normal 120-129 e/ou 80-84 Normal – Alta2 130-139 e/ou 85-89 Hipertensão arterial (HTA)3:
Grau 1 (HTA ligeira) Grau 2 (HTA moderada)
Grau 3 (HTA grave)
140-159 e/ou 160-179 e/ou
≥180 e/ou
90 -99 100-109
≥110
Hipertensão Sistólica isolada (HSI)4
≥140 e < 90 Tabela 1 - Norma n.º 020/2011
12
de valores de referência para pressões arteriais sistólica e diastólica situados em diferentes categorias, deve considerar-se a categoria do valor mais elevado.
A publicação da WHO (2008) salientou que a nível mundial, a HTA foi responsável por 45% das mortes por eventos cardíacos e 62% das mortes por AVC. Cerca de 1 bilião de pessoas maiores de 25 anos apresentaram HTA, ou seja, 1/3 da população mundial, pelo que contribuiu para cerca de 9,4 milhões de mortes por doenças cardiovasculares anuais.
Em Portugal, Macedo et al. (2003) estimaram que a prevalência de HTA foi de 42,1%, sendo que 45,7% tinham conhecimento do diagnóstico; 38,9% eram doentes medicados; e 11,2% estavam controlados (para PAS e PAD com valores iguais ou inferiores a 140/ 90 mmHg respectivamente). A nível regional, a taxa de prevalência de HTA foi superior no Alentejo e no Centro (45,5%), contrariamente ao verificado no Norte (37,8%).
No presente ano, o estudo Portuguese Hypertension and Salt Study (PHYSA) realizado pela Sociedade Portuguesa de Hipertensão e coordenado pelo Prof. Doutor Jorge Polónia e pelo Prof. Doutor Luís Martins (2013) demonstrou que a prevalência de HTA em Portugal continental é de 42,2%, (44,4% nos homens e 40,2% nas mulheres), e que 74,9% dos doentes estão medicados. Estratificando estes dados por faixas etárias observou-se que a população com menos de 35 anos, ou seja, a população activa demonstrou ter um conhecimento inferior sobre a doença, comparativamente com a população idosa e consequentemente não realizam tratamento anti-hipertensor. Por outro lado, os portugueses com mais de 65 anos revelam maior conhecimento sobre a HTA, pelo que cumprem o tratamento farmacológico e por consequência têm a doença melhor controlada. Comparativamente com o estudo de Macedo et al. (2003), esta investigação concluiu que a percentagem de doentes em tratamento aumentou dos 38,9% para os 74,9% e os doentes controlados quadruplicaram, passando dos 11,2% para os 42,6%.
A recente publicação da administração regional de saúde do norte (ARS, 2013) estimou que a HTA é responsável por 38,150 anos de vida saudáveis perdidos (Disability
Adjusted Life Years - DALYs), dos quais 58% correspondem a doenças
13
A redução de 2 mmHg na pressão arterial na meia-idade parece contribuir para a diminuição das taxas de mortalidade de 10% por AVC e 7% por doença isquémica cardíaca (DIC) e/ou outras doenças vasculares, bem como para a redução de 17% da taxa de prevalência da HTA, 14% do risco do aparecimento de AVC/ AIT e 6% da probabilidade de ocorrência da doença coronária (Prospective Studies Collaboration, 2002). Numerosos estudos têm demonstrado que as reduções da PAS de 10-12 mmHg e PAD de 5-6 mmHg durante cinco anos podem diminuir as taxas de incidência: no AVC (35-40%); na doença coronária (20-25%); na insuficiência cardíaca (45-55%); e na morte cardíaca (20-25%), (Mancia, G., 2007); e consequentemente podem diminuir as taxas de mortalidade por DCV`s (Prospective Studies Collaboration, 2002; Whelton, P. K.et al., 2002a).
A HTA pode ser controlada através de medidas farmacológicas, de mudanças de comportamentos alimentares, de exercício físico, de perda de peso e da redução da ingestão de sal e de álcool (European Cardiovascular Diseases, 2008), prevenindo a ocorrência de eventos cardiovasculares (Whelton, P.K.et al., 2002a).
1.6. Diabetes Mellitus
A diabetes mellitus (DM) é uma perturbação metabólica de etiologia multifactorial (factores genéticos, comportamentais e ambientais), caracterizada por uma hiperglicemia crónica, com alterações no metabolismo dos hidratos de carbono, dos lípidos e das proteínas, resultantes de insuficiência na secreção ou na acção da insulina, ou de ambas. Salienta-se que, na maioria dos casos, os sintomas podem até estar ausentes (Gonder-Frederick et al., 2002; Ripsin, C.M., Kang, H., Urban, R.J., 2009; Sociedade Portuguesa de Diabetologia, 2012).
14
A diabetes mellitus tipo 2 (DM-2), a forma mais comum de diabetes, é caracterizada por perturbações na secreção ou na acção da insulina (insulinopenia relativa), podendo ser predominante qualquer um destes mecanismos. Geralmente estão presentes os dois processos, no momento da manifestação clínica. As pessoas com esta forma de diabetes são, frequentemente, resistentes à acção da insulina (Norma da DGS, nº 002/2011; Saverino, D., Mathurdas, P., Esteves, M.C., 2012; American Diabetes Association, 2013).
A presença de DM é confirmada quando os valores de referência de concentração de glicose no plasma em jejum são iguais ou superiores a 126 mg/dl. A alteração dos níveis de glicose em jejum ou intolerância à glicose podem conduzir ao desenvolvimento da diabetes ou doenças cardiovasculares (WHO, 2007; International Expert Committee, 2009; WHO, 2013; American Diabetes Association, 2013).
O diagnóstico da DM é realizado com base nas seguintes categorias (Tabela 2) para plasma venoso na população em geral:
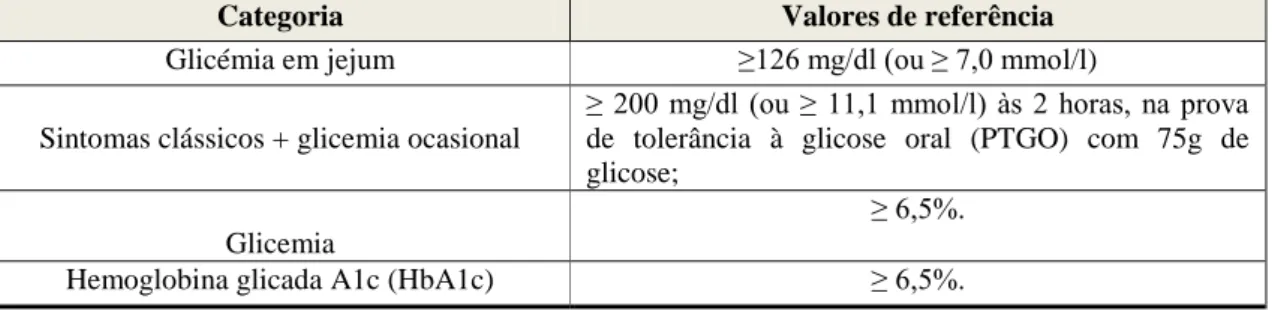
Categoria Valores de referência
Glicémia em jejum ≥126 mg/dl (ou ≥ 7,0 mmol/l) Sintomas clássicos + glicemia ocasional
≥ 200 mg/dl (ou ≥ 11,1 mmol/l) às 2 horas, na prova de tolerância à glicose oral (PTGO) com 75g de glicose;
Glicemia
≥ 6,5%.
Hemoglobina glicada A1c (HbA1c) ≥ 6,5%.
Tabela 2 - Norma 002/2011
Existem outros tipos de perturbações do metabolismo da glicose: as hiperglicemias intermédias, que são caracterizadas pelos valores elevados de glicose no sangue, mas não são suficientemente elevados para serem classificados como diabetes (Norma da DGS, nº 002/2011).
15
O diagnóstico da hiperglicemia intermédia ou identificação de categorias de risco para diabetes, efectua-se segundo os seguintes parâmetros (Norma da DGS, nº 002/2011):
1) anomalia da glicemia em jejum (AGJ) - glicemia em jejum ≥ 110 e <126 mg/dl (ou ≥ 6,1 e <7,0 mmol/l);
2) tolerância diminuída à glicose (TDG) - glicemia às 2 horas na PTGO ≥ 140 e <200
mg/dl (ou ≥ 7,8 e <11,1 mmol/l).
Em pessoas sem sintomatologia não deve ser considerado o diagnóstico da DM baseado num único valor anormal de glicemia de jejum ou de HbA1c, pelo que é aconselhável repetirem-se as análises. No caso da análise da glicemia em jejum e de HbA1c ser simultânea, e apenas um dos valores não confirmar o diagnóstico, deve repetir-se a análise (Norma da DGS, nº 002/2011; American Diabetes Association, 2013).
Em 2012, a nível mundial, estimou-se que 371 milhões (8,3%) de pessoas apresentaram DM; 4,8 milhões de pessoas morreram da diabetes, sendo que metade das mortes ocorreu em pessoas com idades inferiores a 60 anos (Relatório Anual do Observatório Nacional de Diabetes, 2012; International Diabetes Federation (IDF), 2012).
Numa pesquisa realizada em Portugal em 2011, estimou-se que 12,7% da população portuguesa, com idades compreendidas entre os 20 e os 79 anos (7 892 380 indivíduos) apresentaram diabetes. Esta investigação permitiu concluir que os homens tinham o dobro do risco e as mulheres o triplo do risco cardiovascular, comparativamente com a restante população (Relatório Anual do Observatório Nacional de Diabetes, 2012).
16
Em 2011, em Portugal verificou-se que a taxa de incidência de diabetes foi de 652/100000 habitantes, sendo que esta aumentou 80% na última década (Relatório Anual do Observatório Nacional de Diabetes, 2012).
A adopção de estilos de vida saudáveis como a dieta alimentar com baixa ingestão de sal e gorduras; e a prática de exercício físico são as primeiras medidas preventivas da diabetes e consequentemente das DCV`s.
1.7. Hipercolesterolemia
Os lípidos, as lipoproteínas e as suas componentes, incluindo o colesterol, são essenciais para o nosso organismo. A hipercolesterolemia caracteriza-se por um aumento dos níveis séricos de colesterol, que ao acumularem-se na túnica média da parede arterial, podem conduzir à rigidez arterial (National Cholesterol Education Program (NCEP); 2002; Monteiro, 2010).
Este factor de risco cardiovascular manifesta-se pela elevação da concentração: do colesterol sérico total (CT); do colesterol de lipoproteína de baixa densidade (LDL-C); dos triglicerídeos; e pela diminuição do colesterol de lipoproteína de alta densidade (HDL), (European Association for Cardiovascular Prevention & Rehabilitation, s/d).
No estudo de Ahmed, S.M. et al. (1998) e na publicação do National Cholesterol Education Program (NCEP), (2002) foi demonstrado que as doenças cardiovasculares podem ser potenciadas pela associação entre a interacção da hipercolesterolemia com a predisposição genética, com os factores ambientais e/ou com a presença de comorbilidades.
17
prevalência da hipercolesterolemia é superior no sexo masculino com idade inferior aos 65 anos.
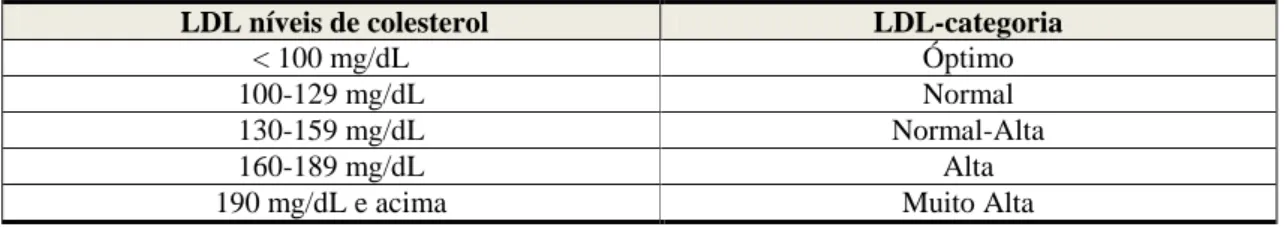
O diagnóstico da hipercolestorelemia (HPC) é realizado com base nas seguintes categorias (Tabela 3):
LDL níveis de colesterol LDL-categoria
< 100 mg/dL Óptimo
100-129 mg/dL Normal
130-159 mg/dL Normal-Alta
160-189 mg/dL Alta
190 mg/dL e acima Muito Alta
Tabela 3 - Diagnóstico da hipercolesterolemia
De acordo com a WHO (2002), a hipercolesterolemia pode ter sido responsável por 8% da mortalidade por DCV nos países desenvolvidos, dos quais cerca de 50% dos casos foram por DIC e aproximadamente 20% por AVC.
Na Europa, o total da carga da doença devido à hipercolesterolemia foi de cerca de 5-12% expressos em DALYs (WHO, 2002).
Na região Norte de Portugal, a carga da doença atribuível aos níveis elevados de colesterol foi de cerca de 60% por DIC e 40% por doença cerebrovascular, sendo a taxa de prevalência superior no género masculino (ARS Norte, 2013).
18
1.8. Excesso de peso/ Obesidade
O peso corporal é regulado por mecanismos fisiológicos que controlam a ingestão de alimentos ricos em gorduras saturadas e em hidratos de carbono e o gasto energético diário. As situações em que se verifica uma ingestão calórica continuada, excedendo o gasto energético diário, podem conduzir a um aumento de peso (European Cardiovascular Diaseses, 2008).
O corpo humano tem capacidades limitadas de armazenamento de hidratos de carbono e de proteínas, sendo o excedente sintetizado e armazenado pelos adipócitos, sob a forma de triglicerídeos (Guyton & Hall, 2006; Monteiro, 2010). Assim, quando a ingestão calórica rica em lípidos, em hidratos de carbono, ou em proteínas, é superior às necessidades do organismo, são armazenadas na forma de gordura (Guyton & Hall, 2006). O tecido adiposo é um órgão difuso e metabolicamente activo, responsável pela captação, pela síntese; pelo armazenamento; e pela mobilização de lípidos neutros (Guirro & Guirro, 2002; Guyton & Hall, 2006). As células do tecido adiposo são, ainda, responsáveis pela estimulação hormonal e nervosa, desempenhando um papel importante na manutenção do suplemento de energia estável (Monteiro, 2010).
O aumento progressivo do consumo de alimentos hipercalóricos está associado às alterações composicionais e nutricionais introduzidas pela indústria alimentar, bem como ao aumento das porções dos alimentos e das bebidas (Nielson, S.J., Popkin, B.M., 2003; Paeratakul, S. et al., 2003; Briefel, R.R., Johnson, C.L., 2004). A obesidade resultante da ingestão excessiva de alimentos hipercalóricos, sem gasto energético diário associado, é uma doença que pode atingir graus capazes de afectar a saúde (WHO
cit. in Plano Nacional de Combate à Obesidade, 2005).
19
É possível determinar se um indivíduo adulto tem baixo peso, peso normal ou excesso de peso através do índice de massa corporal (IMC), tendo sido adoptada internacionalmente a seguinte classificação:
Classificação da obesidade no adulto
IMC (Kg/m2) Risco de Comorbilidades
Baixo peso < 18.5 Baixo (mas risco aumentado de
outros problemas clínicos)
Variação normal 18.5 – 24.9 Médio
Pré-obesidade/excesso de peso 25.0 – 29.9 Aumentado
Obesidade Classe I 30.0 – 34.9 Moderado
Obesidade Classe II 35.0 – 39.9 Grave
Obesidade Classe III ≥ 40.0 Muito grave
Tabela 4 - Classificação da obesidade no adulto em função do IMC e risco de comorbilidades
A obesidade pode, ainda, ser exógena ou endógena. A primeira, também designada de obesidade nutricional, corresponde a cerca de 95% dos casos, que são ocorrem devido a um aumento da ingestão de alimentos calóricos e baixo gasto energético. Os restantes 5% dos casos de obesidade correspondem ao tipo endógeno e são resultantes de alterações hormonais (alterações na tiróide, gónadas ou hipotálamo hipofisário); de tumores (crâniofaringeoma); e de síndromes genéticos (Francischi et al., 2000; Guirro & Guirro, 2002; Zang, C. et al., 2008).
20
A presença de gordura intra-abdominal em indivíduos com excesso de peso ou obesos aumenta o risco de desenvolvimento de alterações metabólicas como as dislipidemias, a resistência à insulina e a intolerância à glicose. Os factores atrás mencionados potenciam o risco de desenvolverem a DM-2; a HTA; a doença coronária; a doença cerebrovascular isquémica; e o cancro (Mokdad, A. H. et al., 2004; Flegal, K.M., 2005; Adams, K.F., 2006; WHO, 2007; Zang, C. et al., 2008).
Em 2002, a nível mundial, estimou-se que 1 bilião de adultos tinha excesso de peso e 300 milhões foram considerados clinicamente obesos. Aproximadamente meio milhão de pessoas morreram devido a comorbilidades associadas à obesidade na América do norte, no Canadá e na Europa ocidental. Na maioria dos países da Europa, a obesidade é uma epidemia em franca expansão, afectando, 10 a 40% da população adulta. Contudo, o aumento da população obesa difere de país para país. As projecções da WHO prevêem que 50% da população mundial será obesa em 2025 (WHO, 2002).
A nível mundial, o relatório da WHO (2002) revelou que aproximadamente 58% de DM, 21% das doenças cardiovasculares e 8 a 42% de tipos de cancro, sejam decorrentes do IMC superior a 21 kg/m2. Este valor correspondeu a cerca de 13% das mortes em
EUR-EUR-B e C e cerca de 10% das mortes em EUR-A, e 8-15% expressos em DALYs,
na Europa. As proporções de DALYs causados pelo IMC elevado foram ligeiramente superiores nas mulheres.
Olshansky, S.J. et al. (2005) afirmaram que nos países desenvolvidos e em vias de desenvolvimento, a esperança média de vida tende a diminuir entre 2 a 5 anos de idade, devido à obesidade. E apesar dos riscos serem bem conhecidos, a taxa de prevalência do excesso de peso/obesidade tem vindo a aumentar quer na população infantil, quer nos adultos (WHO, 2004; WHO, 2009).
21
quando comparados com indivíduos sem obesidade (cit. in European Cardiovascular diseases, 2008).
Em Portugal, entre 2003 e 2005, Carmo et al. (2008) realizaram um estudo sobre a prevalência da obesidade em idade adulta (entre 18 e 64 anos). Este concluiu que 28% da população era obesa, independentemente do grau de obesidade. Estratificando esta variável por graus, verificou-se que 30,4% das mulheres e 41,1% dos homens apresentaram pré-obesidade e 13,4% dos indivíduos do género feminino e 15,0% dos indivíduos do género masculino eram obesos. Os dados estatísticos da DGS (2008) revelaram que cerca 1/3 da população tinham excesso de peso (31,5%) e 16,5% eram obesos.
Segundo a ARS Norte (2013), o excesso de peso/obesidade tende a aumentar até aos 80 anos. As pessoas com excesso de peso/obesidade apresentam maior risco de desenvolverem DM (com 41% do total de DALYs atribuível ao IMC elevado), doença cerebrovascular (20%) e doença isquémica cardíaca (19%).
O Ministério da Saúde português desenvolveu um programa nacional de combate à obesidade, cujos objectivos são: contrariar a taxa de crescimento da prevalência da pré-obesidade e da pré-obesidade; reduzir o peso das pessoas obesas e das pessoas que apresentam risco de desenvolver obesidade, nomeadamente pessoas com DM-2 e doença cardiovascular; e promover hábitos alimentares regrados (Programa Nacional de Combate à Obesidade, 2005).
1.9. Alimentação
22
A alimentação pode contribuir para um peso corporal saudável, um perfil lipídico normal e uma pressão sanguínea desejável. Para isso, a WHO recomenda uma alimentação equilibrada, prevenindo o risco dos factores etiológicos e consequentemente das doenças cardiovasculares (European Cardiovascular Diseases, 2008).
Com base na roda dos alimentos, foram propostos os sete grupos mais importantes, de acordo com a ingestão diária recomendável (Faculdade de Ciências da Nutrição e Alimentação da Universidade do Porto, Instituto do Consumidor e DGS, 2003; Associação Portuguesa de Nutricionistas, 2010):
O grupo dos cereais e derivados (ex.: trigo, centeio, arroz, pão, massas alimentícias, batatas) favorece o bom funcionamento do trato digestivo e deve corresponder a 28% do consumo ideal diário;
Os produtos hortícolas (ex.: couve, agrião, cenoura, alho, abóbora, feijão verde) contêm uma elevada proporção de conteúdo líquido (água) e são ricos em nutrientes reguladores, como os minerais e as vitaminas, pelo que o consumo diário recomendado é de 23%;
A fruta (ex.: maçã, laranja, pêssego, pêra, morango, banana) tem elevado teor vitamínico (A e C) e sais minerais (sobretudo potássio), pelo que o consumo diário aconselhado é de 20%;
Os lacticínios (ex.: leite, queijo, iogurte, requeijão) apresentam um valor elevado proteico, de hidratos de carbono, de gorduras, de vitaminas hidrossolúveis e lipossolúveis e de sais minerais, devendo corresponder a 18% do valor diário recomendável;
23
As leguminosas (ex.: feijão, ervilha, fava, grão de bico, lentilha, soja) são consideradas fontes de glícidos, de proteínas, de fibras alimentares, de vitaminas (B e C) e de sais minerais (cálcio, fósforo e zinco), pelo que é aconselhável que o consumo diário seja de 4%;
E por último, as gorduras e óleos (ex.: óleo, azeite, manteiga) são fontes lipídicas, cujo consumo diário aconselhado é de 2%.
Segundo o estudo de INTERSALTCooperative Research Group (1988), Franssetto, L. et al. (2001); WHO (2003); Meneton, P. et al. (2005), e WHO (2006) a ingestão excessiva de sal associada ao envelhecimento contribuem para o aumento progressivo da pressão arterial e consequentemente para o desenvolvimento de HTA. A WHO (2006); He, F.J., Macgregor G.A. (2008); e a European Cardiovascular Diseases (2008) concluíram que a ingestão salina na maioria das populações mundiais é superior ao recomendável, sendo esta uma das principais razões para o aumento da PA, e consequentemente do risco de morbimortalidade cardiovascular global.
O estudo PHYSA (2013) investigou o consumo de sal na população portuguesa através de análises de urina de 24 horas, uma vez que existe uma associação conhecida entre o consumo de sal e o aumento da PA. Os resultados demonstraram uma redução de 1,3g /dia (10,7g/dia), quando comparados com o estudo de Macedo et al. (2003), (11,9 g/dia). Apesar de esta ser considerada uma redução pequena, é muito significativa, do ponto de vista populacional. Relembramos que a quantidade de sal recomendada pela WHO é de 5,5g/dia, pelo que a ingestão salina em Portugal é ainda elevada.
24
pressão arterial; favorecer a excreção urinária de cálcio; e potenciar o efeito dos diuréticos (desde que não existam contraindicações); diminuindo o risco de aparecimento de DCV.
A WHO (2002) informa que o consumo de frutas, de legumes e de verduras varia consideravelmente entre os países, dado que reflecte as condições ambientais, económicas, culturais e agrícolas, vigentes em cada país. As mudanças no processamento e produção de alimentos, bem como as políticas agrícolas e comerciais podem ter afectado a dieta alimentar de centenas de pessoas. A nível mundial, estimou-se que aproximadamente 3 milhões (4,9%) de mortes por DCV foram devido ao baixo consumo de frutas e vegetais.
A nível mundial, o baixo consumo de frutas e legumes foi responsável por 85% das DCV`s, dos quais 19% dos cancros gastrointestinais, 31% da doença isquémica cardíaca e 11% dos enfartes agudos do miocárdio. Este factor de risco cardiovascular foi, ainda, responsável por 26,7 milhões (1,8%) expressos em DALYs. Acrescenta-se que a alimentação com teor reduzido em frutas e legumes pode conduzir ao desenvolvimento de HTA (10,9% da carga da doença); de colesterol (7,6% da carga da doença); de excesso de peso e da obesidade (7,4% da carga da doença), (WHO, 2002); e de DM-2 (devido à sua relação com o aumento de peso; a obesidade central ou abdominal; e a resistência à insulina), (Bazzano, L.A., Serdula, M. e Liu, S., 2005; Biswas, 2006; Cardoso e Hu, 2007; e Alberti et al., 2007).
25
O estudo coordenado pela ARS Norte (2013) mostrou que o baixo consumo de fruta e legumes foi responsável por 1,6% do total de DALYs. Cerca de 69% destes anos perdidos de vida saudável (DALYs) deveram-se a doenças do aparelho circulatório (doença isquémica cardíaca e doenças cerebrovasculares) e os restantes 31% a tumores malignos. A carga da doença atribuível ao baixo consumo de fruta e legumes foi superior nos homens.
Da publicação da WHO/Food and Agriculture Organization of United Nations (FAO, 2003) sobre a dieta, a nutrição e a prevenção de DCNT`s resultaram as recomendações relativas ao consumo mínimo de 400g de hortofrutícolas por dia (excluindo batatas) para a prevenção do aparecimento de DCV`s; dos cancros; da DM; e da obesidade; e também para a prevenção e correcção de várias deficiências em micronutrientes, principalmente nos países menos desenvolvidos. Apesar de Portugal ser um dos países da Europa ocidental, com maior consumo de frutas e vegetais (312g/dia por pessoa), este é ainda inferior ao consumo recomendado pela WHO. (WHO/FAO, 2003).
O consumo de frutas e legumes são factores profiláticos de doenças cardiovasculares e cancerosas, uma vez que estes alimentos contêm antioxidantes; flavonóides; carotenoides; vitamina C; ácido fólico; e fibras; que influenciam o estado de saúde. A redução na ingestão de gorduras, nomeadamente dos ácidos gordos saturados e trans-insaturados; o aumento do consumo de hidratos de carbono complexos, ricos em fibras solúveis e com baixo índice glicémico; a gestão dietética do sódio; e a redução da ingestão salina; proporcionam saciedade e actuam sobre as oscilações glicémicas do doente diabético (Cardoso e Hu, 2007). Estas estratégias de base populacional para o controlo e prevenção da PA, independentemente dos níveis tensionais e dos doentes estarem ou não medicados com farmacologia anti-hipertensora, melhoram comprovadamente a morbimortalidade cardiovascular (Chobanian, A.V. et al., 2003; Guidelines Subcommittee, 2003; Williams, B. et al., 2004; WHO, 2005; WHO, 2007).
1.10.Álcool
26
capacidade de atravessar rapidamente a barreira hematoencefálica, pelo que a sua concentração no cérebro assemelha-se à do sangue. O álcool conduz a um estado de hipermetabolismo nas células hepáticas (hepatócitos), reduzindo a quantidade de oxigénio recebida. Este facto poderá originar a formação de radicais livres conducentes à fibrose hepática (Moak e Anton, 1999).
Nos consumidores esporádicos, a intoxicação ocorre quando se atingem níveis de álcool no sangue de 50-150mg/dl. Os sintomas variam directamente com a ingestão do álcool e podem incluir euforia; descoordenação; ataxia; sonolência; perda de inibição; verborreia; e melancolia; entre outros. O consumo frequente de álcool poderá levar à neurodegeneração e a lesões cerebrais, como também levar a alterações na personalidade e a comportamentos inadequados (Zeigler et al., 2005). O consumo excessivo de álcool está relacionado com diversas patologias, como: as hepatites alcoólicas; as cirroses; as gastrites; as varizes esofágicas; as pancreatites; os cancros; entre outros. Pode, ainda, contribuir para a elevação da PA, para a variabilidade tensional e para o aumento da HTA, sendo uma das causas de resistência à terapêutica anti- hipertensora, o que constitui um factor de risco cardiovascular independente para a ocorrência de um AVC (Moak e Anton, 1999, Branco & Santos, 2010).
27
No estudo realizado por Stranges, S. et al. (2004), concluíram que o consumo diário recomendável para doentes hipertensos foi de 30 g de etanol, para os homens e 15 g de etanol, para as mulheres ou indivíduos de baixo peso, contidos em 50 ml de bebidas destiladas (uísque, vodka, aguardente, etc.) ou em 400 ml de vinho ou em 700 ml de cerveja. No caso de não cumprimento dos valores de referência acima mencionados, sugere-se o abandono do consumo de bebidas alcoólicas. Contudo, em estudos anteriores (Di Castelnuovo, A. et al., 2002; Mukamal, K.J. et al., 2003) a análise da literatura sobre o tipo de bebidas alcoólicas permitiu concluir que não existem evidências suficientes sobre os seus efeitos.
As associações entre a ingestão alcoólica e a mortalidade estão bem documentadas na literatura e revelam, frequentemente, a curva J (ou U). As taxas de mortalidade em indivíduos com hábitos ligeiros a moderados são inferiores quando comparados com indivíduos que não bebem, embora nos indivíduos com hábitos moderados a elevados a mortalidade seja substancialmente superior (Poikolainen, K., 1995; Mukamal, K.J. et al., 2003).
Por ano, a nível mundial, o consumo de álcool é um contribuinte importante para a carga total da doença, sendo responsável por 4% de todas as mortes. Cerca de metade destas mortes são devidas a ferimentos (voluntários e involuntários), (WHO, 2008; WHO, 2009). Segundo o relatório da ARS (2013), o álcool surge em terceiro lugar na lista dos factores de risco cardiovascular, que mais contribuem para a carga da doença cardiovascular na região Norte. Este é responsável por 7,6% do total de DALYs. Contudo, a carga da doença atribuível a este factor de risco cardiovascular é superior nos homens (10,8% vs 3,8%, do total de DALYs).
1.11. Sedentarismo e Exercício Físico
28
Nas últimas décadas, a ausência de prática regular desportiva e o sedentarismo tornaram-se uma preocupação. Numerosos estudos observacionais e prospectivos concluíram que o sedentarismo está associado ao aumento de morbimortalidade de todas as causas e à interacção da inactividade física. Estes factores de risco cardiovascular em conjunto com a dieta hipercalórica contribuem significativamente para a alteração do perfil corporal e para o aumento de peso/obesidade. Consequentemente potenciam o risco de desenvolvimento das DCV`s, independentemente da raça/etnicidade, dos rendimentos, das habilitações literárias e do tamanho/forma do corpo (Giovannucci, E. et al., 1995).
A prática regular de exercício físico tem benefícios físicos, mentais e sociais em todas as pessoas, incluindo em pessoas com incapacidade de todas as raças e idades, e de ambos os sexos. A actividade física beneficia o controlo de peso, embora seja dependente do tipo e da intensidade (Giovannucci, E. et al., 1995) e contribui para a diminuição: da PA; do perfil lipídico aterogénico (efeitos no colesterol HDL), do perfil trombótico; da resistência à insulina; e da regulação autonómica. Outros estudos referem a influência da actividade física no abandono dos hábitos tabágicos; no controlo da hiperglicemia; e no stress; bem como reduz o risco dos indivíduos normotensos desenvolverem HTA (Fagard, R.H., 2001).
As meta-análises realizadas por Fagard, R.H. (2001), Whelton, S.P.(2002b), Cornelissen, V.A.e Fagard, R.H. (2005), concluíram que os programas de exercício aeróbico dinâmico reduzem a PA de repouso de 3 a 4 mmHg, sendo que essa redução é acentuada em indivíduos hipertensos (5 a 7mmHg), quando comparados com os normotensos (1,5 a 2 mmHg), independentemente da intensidade do exercício físico. O exercício físico anaeróbico reduz a PA elevada, sendo que um treino de resistência pode diminuir a PA em repouso entre 3,2 a 3,5 mmHg, embora o exercício isométrico não seja recomendável para indivíduos hipertensos, devido ao efeito inverso sobre a distensibilidade arterial.
29
género masculino em todas as regiões exploradas, particularmente, nos países industrializados, devido a uma maior automatização do trabalho e do recurso a veículos para se deslocarem. As estimativas apontam para 41% dos homens e 48% das mulheres insuficientemente activos nos países desenvolvidos, comparativamente com 18% dos homens e 21% das mulheres insuficientemente activos em países subdesenvolvidos.
Em Portugal, a inatividade física é responsável por 2,4% do total de DALYs na região norte e afecta, particularmente, indivíduos de idades compreendidas entre os 45 e 79 anos (ARS, 2013).
Várias investigações que avaliaram a associação entre a actividade física e as doenças cardiovasculares mostraram a redução do risco de mortalidade por doença coronária e por doenças cardiovasculares na generalidade. As pessoas sedentárias apresentaram maior predisposição para o risco de mortalidade por qualquer causa, comparativamente com os indivíduos que praticam actividade física, de pelo menos trinta minutos diários e de intensidade moderada. A prática de 150 minutos de exercício, de intensidade moderada por semana parece contribuir para a redução do risco de até 30% de desenvolvimento da doença cardiovascular e 27% da diabetes (WHO, 2013).
1.12.Tabagismo
O tabaco é uma substância psicoactiva constituída por nicotina e substâncias cancerígenas, tóxicas e mutagénicas, que desenvolve dependência e que afecta não só o fumador activo, mas também os não fumadores que frequentam espaços poluídos pelo fumo do tabaco. A exposição sistemática ao fumo de tabaco aumenta o risco ou agravamento de DCNT´s como as doenças respiratórias; as doenças cardiovasculares; as doenças cancerosas (10 a 30% de risco acrescido); e a DM (DGS, 2001; Programa Nacional para a Prevenção e controlo do Tabagismo 2012 -2016).
30
expansão mundial da produção, da comercialização, e do marketing dos produtos do tabaco.
Mundialmente, o consumo do tabaco continua a ser a principal causa de morte evitável. Este foi responsável pela morte de aproximadamente 6 milhões de pessoas por ano. A maioria destas mortes ocorreu em países de renda baixa e países em vias de desenvolvimento (WHO, 2011).
Os estudos efectuados por Doll et al. (2004); US Department of Health and Human Services
(2004; 2010) e WHO (2011) revelaram que a esperança média de vida em indivíduos fumadores regulares (consumo moderado a elevado de tabaco) diminui cerca de dez anos e a causa de mortalidade pode estar relacionada com doenças decorrentes da exposição ao fumo, atingindo um em cada dois consumidores.
Nos países da UE estimou-se que meio milhão de mortes por ano foram provocadas pelo tabagismo, embora passíveis de prevenção após abandono do hábito (WHO, 2011).
Em Portugal, o número de óbitos resultantes de doenças por hábitos tabágicos foi aproximadamente de 12 600 pessoas (11,7%) em cada ano (Borges et al., 2009).
Segundo a base de dados da WHO (2011), 22% da população mundial com idade igual ou superior a 15 anos tinham hábitos tabágicos. Em 2009, a American Cancer Society
estimou que a taxa de prevalência de tabagismo foi de aproximadamente 24% na Europa.
O estudo levado a cabo pela European Commision (2012) na União Europeia revelou que 28% indivíduos com idade superior a 15 anos eram fumadores, dos quais 32% eram homens e 24% eram mulheres; e que 21% indivíduos com idade superior a 15 anos eram ex-fumadores, dos quais 26% eram homens e 17% eram mulheres.
31
A nível mundial, o tabaco foi considerado a segunda causa da carga atribuída à doença, excedido apenas pela HTA, influenciando 12,3% do número total de anos de vida saudável precocemente perdidos ajustados pela incapacidade em DALYs (WHO, 2002).
O relatório da ARS (2013) salientou que 11,4 % da carga total de doença foi da responsabilidade dos hábitos tabágicos pela maior quantidade de anos de vida saudável perdidos na região norte.
O abandono do hábito tabágico é provavelmente a modificação do estilo de vida mais eficaz na diminuição do risco cardiovascular (Tsevat, J. et al., 1991).
2. O AVC
Segundo Sacco et al. (2013) o AVC é uma das maiores causas de mortalidade em todo mundo. Este é caracterizado como um défice neurológico decorrente de uma lesão focal no sistema nervoso central, cujas causas são vasculares, incluindo o enfarte cerebral (EC), a hemorragia intracerebral (HIC) e a hemorragia subaracnóide (HSA). O quadro de instalação é rápido, a sintomatologia é multifacetada, com durabilidade de, pelo menos, vinte e quatro horas, podendo culminar com a morte.
2.1. Epidemiologia do AVC
Analisando os dados da WHO (2004) e de Roger et al. (2011) constatou-se que uma em cada dez mortes foi causada pelo AVC, sendo que este foi considerado a terceira causa de morte nos países desenvolvidos.