Sevgi YILMAZ'ın "Diyabetik Ayak Enfeksiyonu Olan Hastalarda Swab Kültürü ile Derin Doku Kültürü ve Antimikrobiyal Duyarlılık Durumunun Karşılaştırılması" başlıklı çalışması, jürimiz tarafından Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Anabilim Dalı Tıpta Uzmanlık Tezi olarak oybirliğiyle kabul edildi. Diyabetik ayak enfeksiyonu olan hastalarda sürüntü kültürü ve derin doku kültürü ile antimikrobiyal duyarlılığın karşılaştırılması. Bu çalışmada diyabetik ayak enfeksiyonu olan 40 hastada sürüntü kültürü (SC) ile derin doku kültürü (DDC) arasındaki ilişki incelenerek patojenlerin antimikrobiyal duyarlılığı araştırıldı.
Comparison of microbiological results of deep tissue culture and superficial swab culture in patients with diabetic foot infections and antimicrobial susceptibility status.
GİRİŞ
Yara yüzeyinden veya yüzeye bağlı kısımlardan alınan sürüntü örneklerinde üreyen bakteriler çoğunlukla yüzeysel kolonizasyonu yansıtır ve çoğu zaman enfeksiyon etkeninin saptanması açısından yetersiz kalır. Diyabetik ayak enfeksiyonu olan bir hastada antibiyotik tedavisi seçilirken yaranın durumu, enfeksiyonun şiddeti, uzvu tehdit edip etmediği ve uygun koşullarda alınan örneğin kültür ve duyarlılık sonuçları dikkate alınır. Ancak yumuşak dokudaki enfeksiyon hızla derin dokulara yayılabileceği için bu tür enfeksiyonların tedavisine kültür ve duyarlılık sonuçlarının netleşmesi beklenmeden ampirik olarak başlanabilir (7,8).
Bu çalışmada, Eskişehir Osmangazi Üniversitesi Tıp Fakültesi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Anabilim Dalı'nda yeni bir takip formu oluşturulan diyabetik ayak enfeksiyonu tanısı alan hastaların demografik özellikleri ve bu formun derin doku kültüründe yeterliliği belirlendi. Uygun ve doğru teknikle alınan sürüntü kültürü ile etkenleri karşılaştırmayı ve bu etkenlerin direnç durumlarını değerlendirmeyi amaçlamaktadır.
GENEL BİLGİLER
- Diyabetin Epidemiyolojisi ve Küresel Etkileri
- Diyabetin Sınıflaması
- Diyabetin Fizyopatolojisi
- Diyabetin Patogenezi
- Diyabetin Tanısı
- Diyabet Taraması
Asya'da diyabet görülme sıklığı hızla artıyor ve diyabetin fenotipi Amerika Birleşik Devletleri ve Avrupa'dakinden biraz farklı görünüyor. Türk Endokrinoloji ve Metabolizma Derneği'nin (TEMD) 2016 yılında yayınladığı kılavuzda, son 20 yılda ileri yaşlarda ortaya çıkabilen 'Latent otoimmün diyabet erişkinlerde' (LADA: Latent otoimmün diyabet) formu, Çocukluk çağında (15 yaş altı) tip 1 diyabete yakın bir oran. Genetik olarak yatkın bireyler doğumda normal beta hücre kitlesine sahipken, yıkımın gelişmesine ikincil olarak aylar, yıllar içinde beta hücrelerini kaybetmeye başlarlar.
Daha sonra beta hücre kütlesi azalmaya başlar ve normal glukoz toleransı korunsa da insülin sekresyonu giderek azalır. Serumda adacık hücre antikorlarının veya adacık hücrelerine karşı diğer otoantikorların tespiti, tip 1A DM veya immün ilişkili DM tanısına yardımcı olabilir (20). Mutlak insülin eksikliği olan bazı hastalarda beta hücrelerinin yok edilmesinin bazı nedenleri veya açıklamaları.
Bu görünüm aynı zamanda DM tip 1B veya idiyopatik DM olarak da adlandırılır ve tüm tip 1 diyabet hastalarının %10'unu oluşturur (21). Ayrıca tip 2 diyabete sıklıkla yüksek tansiyon, yüksek düzeyde düşük yoğunluklu lipoprotein (LDL), düşük düzeyde yüksek yoğunluklu lipoprotein (HDL) eşlik ediyor ve bu da kalp-damar hastalıkları riskini artırıyor.
DM İçin Risk Faktörleri
Diyabetin Klinik ve Laboratuvarı
Diyabetin Komplikasyonları
- Diyabetik Ketoasidoz
- Hiperosmolar Non-Ketotik Koma
- Diyabetik Retinopati
- Diyabetik Nefropati
- Diyabetik Nöropati
- Diyabetik Makroanjiopati
- Diyabet ve Enfeksiyon
Ancak glisemik kontrole rağmen komplikasyonlar ortaya çıkabilir veya diyabete bağlı komplikasyonlar tüm diyabet hastalarında görülmeyebilir. Veya glisemik kontrolü olan hastalarda mikrovasküler komplikasyonlar gelişebilir, bu da bazı komplikasyonların gelişmesine genetik yatkınlığın olduğunu düşündürür. Enfeksiyonlar, insülin dozunun atlanması veya azaltılması, yeni başlayan tip 1 diyabet, beslenme hataları, enfarktüsler (serebral, miyokard, mezenterik, periferik), alkol, travma, yanıklar, kortikosteroidler, tiazid diüretikleri, karbonhidrat metabolizmasını etkileyen adrenerjik agonistler İlaçlar, yeme bozuklukları, hipertiroidizm, feokromositoma, akromegali gibi tetikleyici faktörler nedeniyle vakaların %25'inde DKA'nın nedeni bilinmemektedir.
Başlangıçta glomerüler hiperperfüzyon ve renal hipertrofi gelişerek glomerüler filtrasyon hızında (GFR) artışa neden olur. GFR'de hızlı bir düşüş var ve bunların yarısında 7-10 yıl içinde son dönem böbrek hastalığı gelişiyor. İnterkostal ve gövde tutulumu sonucu genellikle herpes zoster benzeri göğüs ve karın ağrısına neden olur.
Otonom nöropati: Uzun süreli diyabet hastalarında kolinerjik, noradrenerjik ve peptiderjik sistemlere bağlı otonom fonksiyon bozukluğu bulguları gelişebilir. Ayrıca otonom nöropati sonucunda karşıt düzenleyici hormonun salgılanması azalarak hipogliseminin algılanamamasına neden olur ve hasta ciddi hipoglisemi riskiyle karşı karşıya kalır (10,29,33).
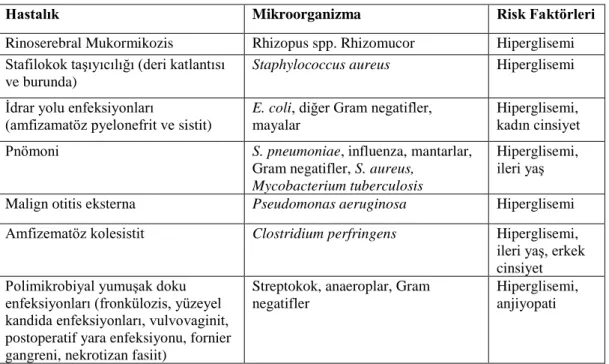
Diyabetin Tedavisi
Diyabetik Ayak ile İlgili Genel Bilgiler
- Diyabetik Ayağın Epidemiyoloji
- Ayak Anatomisi
- Diyabetik Ayağın Etyopatogenezi
- Diyabetik Ayağın Fizyopatolojisi
- Diyabetik Ayak Ülserinde Nöropatinin Rolü
- Diyabetik Ayak Ülserinde Vaskülopatinin Rolü
- Diyabetik Ayak Ülserinde Kollajenin Non-enzimatik Glikolizasyonu
- Diyabetik Ayak Ülserinde Deri Lezyonlarının Rolü
- Diyabetik Ayak Ülserinde İmmünopati
- Diyabetik Ayak Ülserlerinde Enfeksiyon Gelişimi
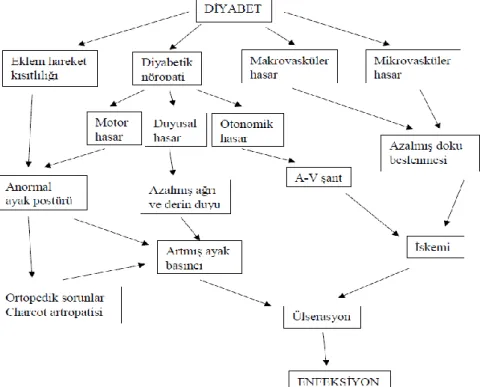
Diyabetik ayak enfeksiyonlarının tam olarak değerlendirilebilmesi ve tedavi edilebilmesi için ayağın anatomisinin iyi bilinmesi gerekmektedir. Önceleri damar yetmezliğinin en önemli faktör olduğu düşünülürken, artık diyabetik ayak ülserlerinin temel nedeninin diyabetik nöropati olduğu kabul ediliyor. Diyabetik ayak ülserlerinin %60'ında periferik nöropati, %20'sinde iskemi, %20'sinde nöropati ve periferik arter hastalığı bulunur (47).
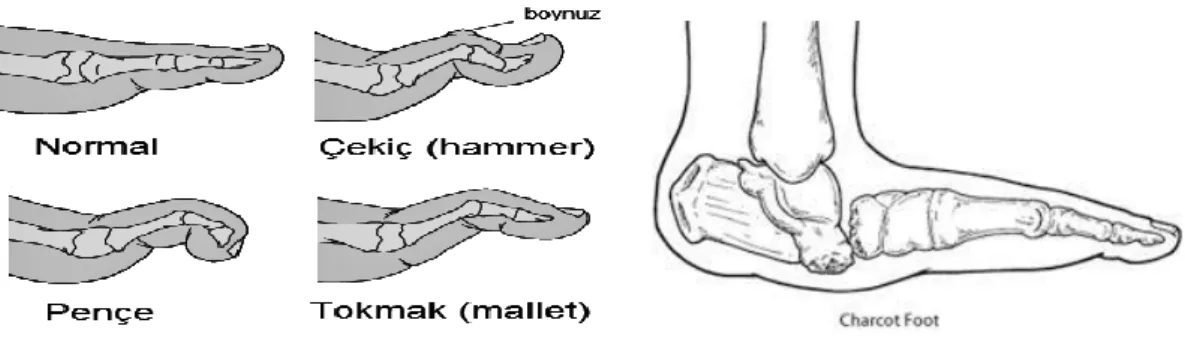
Diyabetik ayak gelişimi için bağımsız risk faktörleri arasında periferik nöropatinin gelişimi, periferik arter hastalığının varlığı, ayak ülseri öyküsü veya geçmiş amputasyon, insülin kullanımının gerekli olduğu noktaya kadar bozulmuş şeker kontrolü, anormal kemik yapısı yer alır. charcot, kemik). deformiteler, nasır, tırnak bozuklukları vb.), ideal kilonun 20 kilogram üzerinde olduğu, 10 yıldan fazla süredir diyabet tanısı aldığı, erkek cinsiyette olduğu, sigara içtiği, kan şekeri kontrolünün bozulduğu ve diyabet hastalığının geliştiği rapor edilmiştir. oftalmopati (10 ,34). Diyabetik ayak ülseri gelişimindeki en önemli ve yaygın komplikasyon, periferik duyu kaybıyla ilişkili periferik nöropatidir. Bunun sonucunda derinin ihtiyaç duyduğu kan akışı düzensizleşerek ayak yaralarının oluşmasına katkıda bulunur (47,52).
Diyabetik ayak ülseri gelişiminin, yaralanmaya yanıt olarak kılcal damar genişlemesinin bozulması nedeniyle deride iskemi sonucu ortaya çıktığı düşünülmektedir. Otonom nöropatiye bağlı olarak ciltte kuruluk ve çatlaklar, eklem hareketlerinin kısıtlanması, yumuşak dokularda hiperkeratoz diyabetik ayak ülseri oluşumunu kolaylaştıran diğer faktörlerdir.
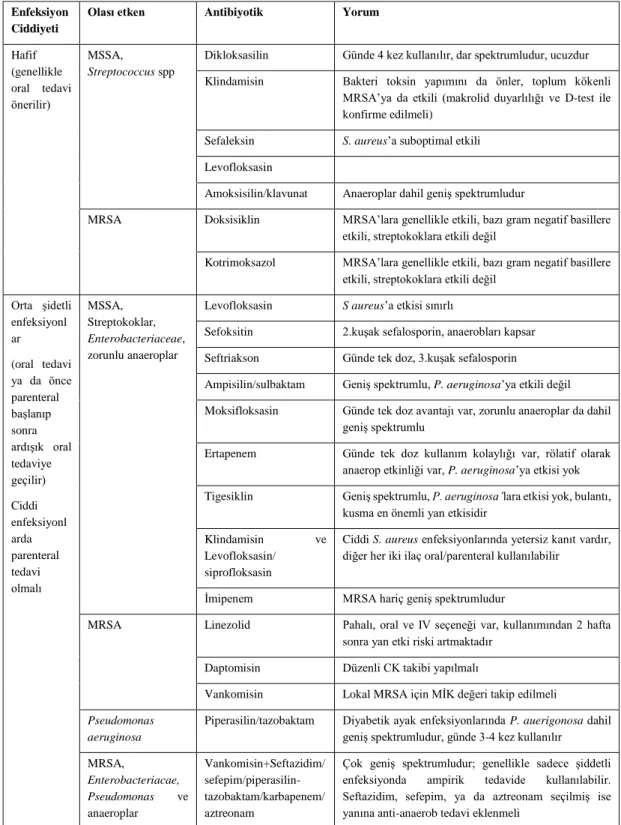
Düşük riskli, ekstremiteyi tehdit etmeyen enfeksiyonlar
Yüksek riskli, ekstremiteyi tehdit eden enfeksiyonlar
Ciddi, hayatı tehdit eden enfeksiyonlar
- Diyabetik Ayak Yaralarında Sınıflama
Benzer şekilde hastane enfeksiyonlarında da sosyal kökenlilere göre daha dirençli bakteriler etken olup tedavide zorluklara neden olmaktadır (64,66). Ayak röntgeni ile ekstremiteyi tehdit etme potansiyeli olan derin ve cilt altı gaz oluşumu ile enfeksiyonu ortaya çıkarmak mümkün olduğu gibi yabancı cisim veya osteomiyelit varlığı hakkında da bilgi verir (64). Diyabetik ayak enfeksiyonlarının sınıflandırılmasının temel amacı tedaviyi standardize etmek, tedaviyi uygulayan hekimler arasında doğru iletişimi sağlamak ve tedavide meydana gelebilecek olumlu ve olumsuz değişiklikleri belirlemektir (57).
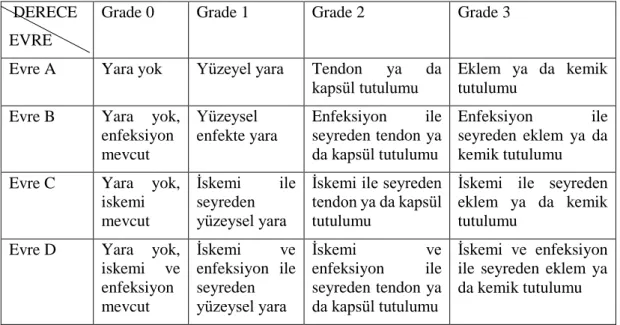
Wagner dışında SINBAD, Texas Üniversitesi, Brodsky sınıflaması ve IDSA gibi sınıflamalar yapılmış olsa da Uluslararası Diyabetik Ayak Çalışmaları Derneği'nin açıkladığı konsensüs raporunda diyabete bağlı ayak komplikasyonları için öngörü değeri yüksek olan PEDIS sınıflaması uygulandı. Grup 2003'te (65).

İskemik lezyon ön plandadır. Ayağın bir bölümünde gangren vardır
Doku Beslenmesi (Perfusion)
Yaygınlık / Büyüklük (Extent / Size)
Derinlik / Doku kaybı (Depth / Tissue loss)
Enfeksiyon (Infection)
Duyu (Sensation)
- Diyabetik Ayak Enfeksiyonlarında Tanı
- Diyabetik Ayakta Osteomyelit
- Diyabetik Ayak Enfeksiyonunda Etkenler
- Diyabetik Ayağın Tedavisi
- Diyabetik Ayak Enfeksiyonlarında Adjuvan Tedaviler
- Diyabetik Ayakta Kullanılan Yara Örtüleri
- Diyabetik Ayakta Cerrahi Tedavi
- GEREÇ VE YÖNTEM
- BULGULAR 1. Çalışma Hastalarının Özellikleri
- Risk Faktörleri ve Komplikasyonlara Ait Bulgular
- Diyabetik Yara ile İlgili Bulgular
- İzole Edilen Mikroorganizmalar ile İlgili Bulgular
- Uygulanan Tedavi ile İlgili Bulgular
- TARTIŞMA
- SONUÇ VE ÖNERİLER
Bu nedenle bu belirteçler tek başına diyabetik ayak enfeksiyonunu teşhis etmez veya dışlamaz. Hastaların 26'sında (%65) diyabetik ayak öyküsü vardı, 12'sinde (%30) diyabetik ayak amputasyonu öyküsü vardı ve 30'unda (%75) mevcut diyabet yarası nedeniyle antibiyotik kullanan hasta vardı. Diyabetik ayak takibinin Wagner Evre 2 ile ilişkisi. Diyabetik ayak takibinin risk faktörleri ve komplikasyonlarla ilişkisi.