DEPARTAMENTO DE CIÊNCIAS ADMINISTRATIVAS PROGRAMA DE PÓS-GRADUAÇÃO EM ADMINISTRAÇÃO
EVELIN CRISTINA ARAÚJO DA ROCHA
SAÚDE BUCAL NO PROGRAMA DE SAÚDE DA FAMÍLIA: O CASO
DO DISTRITO SANITÁRIO NORTE EM NATAL - RN
SAÚDE BUCAL NO PROGRAMA DE SAÚDE DA FAMÍLIA: O CASO DO DISTRITO
SANITÁRIO NORTE EM NATAL - RN
Dissertação apresentada ao Programa de Pós-Graduação em Administração da Universidade Federal do Rio Grande do Norte como requisito parcial para obtenção do título de Mestre em Administração.
Orientadora: Profª. Maria Arlete Duarte de Araújo, Dra.
A inclusão do dentista nas equipes do Programa de Saúde da Família (PSF) assinala uma reorganização da atenção à saúde bucal em nosso país e estabelece um novo cenário na odontologia brasileira, através de uma nova forma de organizar a atenção básica à saúde, criando condições para consolidar nas ações da prática em saúde bucal, no nível da atenção básica, a validação dos princípios constitucionais do SUS. O objetivo deste estudo é verificar se a atuação dos dentistas nas Equipes de Saúde Bucal (ESB) do Distrito Sanitário Norte do Município de Natal RN, está em sintonia com as diretrizes do PSF. A população integrante da pesquisa foi composta por todos os dentistas lotados nas Unidades Básicas de Saúde (UBS) do Distrito Sanitário Norte de Natal-RN. Foram aplicados 58 questionários e através de perguntas fechadas e abertas procurou-se identificar as características operacionais de funcionamento de cada UBS, as atribuições profissionais dos dentistas em cada UBS e os procedimentos clínicos executados pelos mesmos. Esse instrumento procurou também identificar os fatores que facilitam e/ou dificultam o processo de inclusão e o desempenho das atividades dos dentistas nessas UBS, bem como ações necessárias para que as ESB do Distrito Sanitário Norte cumpram os objetivos previstos pelo PSF. Os resultados encontrados apontam que a inclusão das ações de saúde bucal no PSF do Distrito Sanitário Norte trouxe a incorporação de novos valores às práticas exercidas. No entanto, é preciso que haja uma avaliação mais freqüente das ações realizadas, de modo que essas sejam adaptadas às reais necessidades da comunidade, e ainda, é fundamental o acompanhamento dos dados, para que esses sirvam de base para o planejamento e redirecionamento das atividades afim de que não se tenha apenas uma reprodução de práticas tradicionais, fragmentadas e isoladas, mas uma verdadeira substituição das práticas tradicionais exercidas e um novo jeito de se fazer saúde.
The inclusion of the dentist in the Family Health Program (FHP) teams designates a reorganization of the mouth health care in your country and establishes a new scenario in Brazilian odontology, through of a new way to organize the basic health care, creating conditions to consolidate in mouth health practice actions, in the level of the basic attention, the validation of Unique Health System (UHS) constitutional principles. The purpose of this research is to verify if the actuation of mouth health teams (MHT) dentists, in Natal city north sanitary district, is tuned with FHP goals. The target research population was composed by all dentists working in Basic Health Units (BHU) of Natal north sanitary district. Fifth-eight questionnaires were applied and using open and closed questions we look for identify the functional characteristics of each BHU, the dentists professional attributions on each BHU, as well as the clinical procedures that they execute. This research also searched to identify the factors that facilitate and/or difficult the inclusion process and the dentists activities performance on these BHUs, as well as the necessary actions to north sanitary district MHTs to fulfill the objectives proposed by FHP. The results point that the inclusion of mouth health actions in north sanitary district FHPs brought the incorporation of new values to the used practices. Whoever, its necessary a more frequent evaluation of the carried actions, in a way they can be adapted to the real community necessities, and, is fundamental the data accompaniment, for that these serve of base for planning and redirecting activities, in a way that we do not have only a reproduction of traditional practices, fragmented and isolated, but a truly substitution of the traditional practices and a new way of promoting health.
.
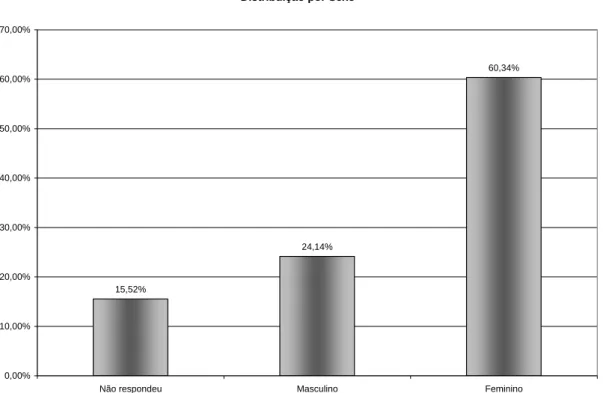
Gráfico 2 Distribuição dos dentistas por sexo ... 50
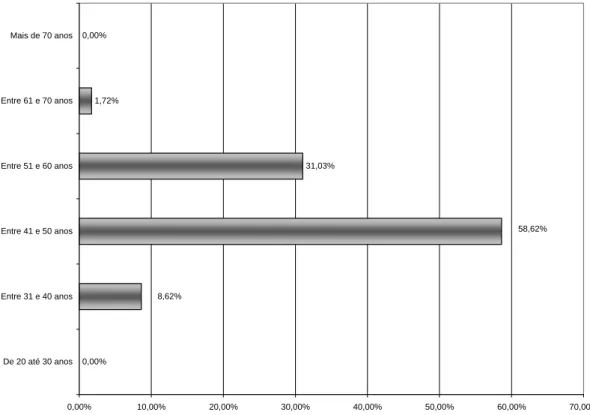
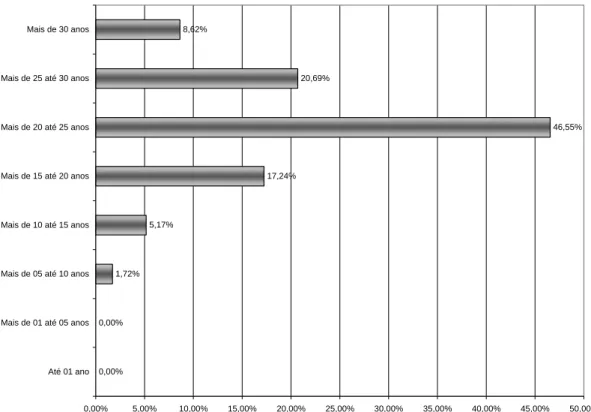
Gráfico 3 Tempo de Formação Profissional dos Dentistas ... 51
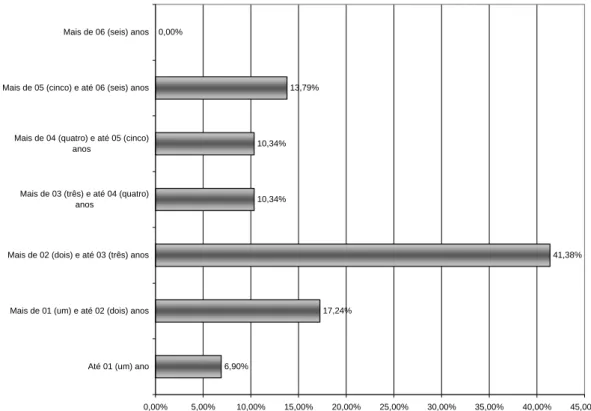
Gráfico 4 Tempo de trabalho no PSF ... 52
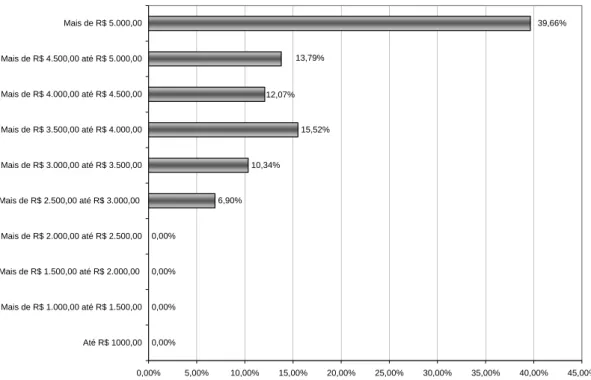
Gráfico 5 Renda Familiar dos Dentistas ... 53
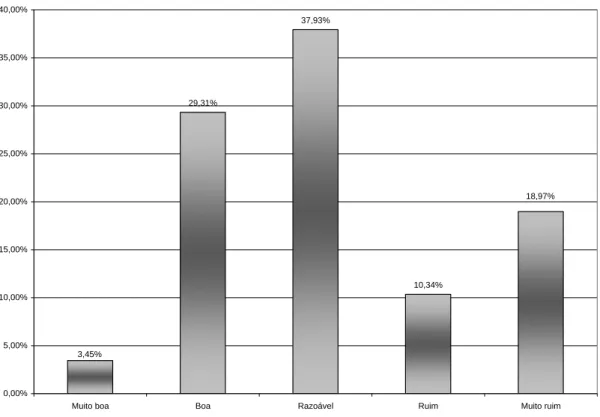
Gráfico 6 Avaliação das condições de trabalho em relação ao ambiente físico ... 70
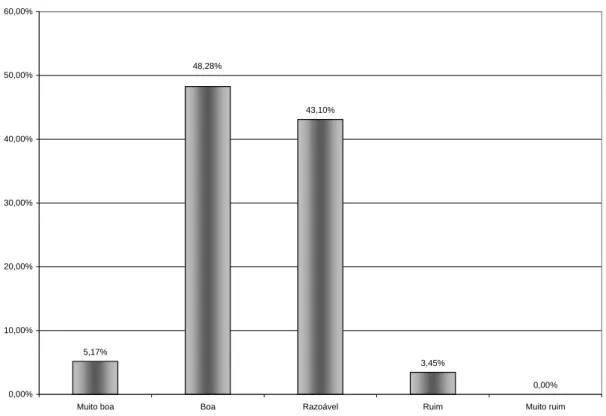
Gráfico 7 - Avaliação das condições de trabalho em relação à disponibilidade de equipamentos e insumos ... 73
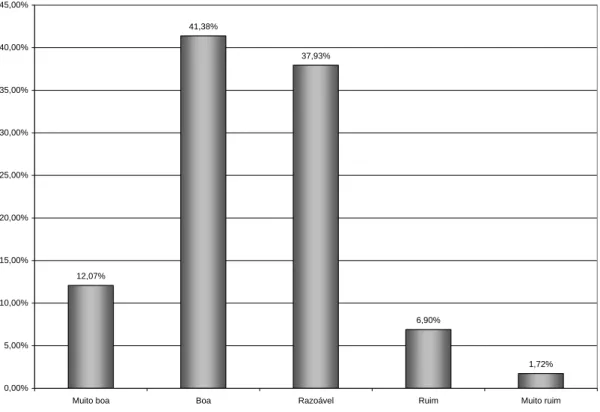
Gráfico 8 - Avaliação das condições de trabalho no que se refere à autonomia e ao poder de decisão dos dentistas ... 75
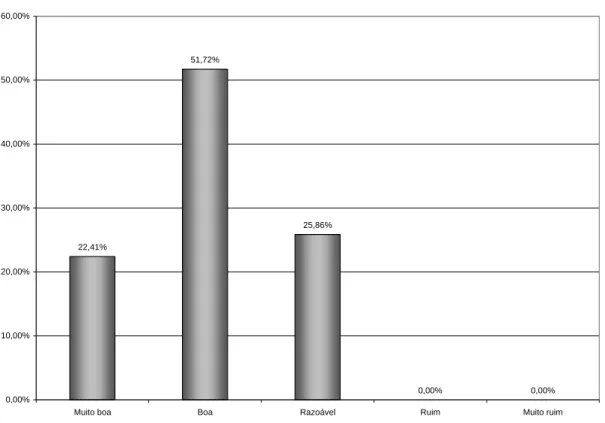
Gráfico 9 Avaliação da integração ESB com a ESF ... 78
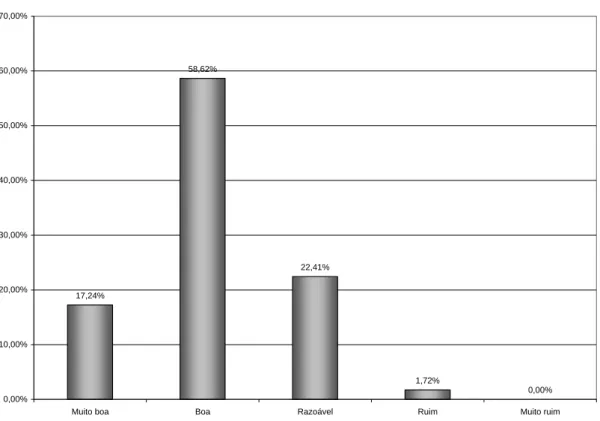
Gráfico 10 Avaliação das ações de saúde bucal nas UBS ... 81
Gráfico 11 Avaliação da inclusão das ações de saúde bucal no PSF ... 84
Gráfico 12 Avaliação das mudanças causadas pela inclusão das ações de saúde bucal no PSF do Distrito Sanitário Norte de Natal/RN ... 85
Quadro 2 Atribuições profissionais comuns aos profissionais de saúde bucal no
PSF... 34
Quadro 3 Atribuições profissionais específicas dos Cirurgiões-Dentistas no PSF... 34
Quadro 4 Atribuições profissionais específicas dos Técnicos em Higiene Dental no PSF... 35
Quadro 5 Atribuições profissionais específicas dos Auxiliares de Consultório Dentário no PSF... 36
Quadro 6 Procedimentos clínicos definidos na NOB/SUS 96e NOAS... 36
Quadro 7 Distribuição dos dentistas nas UBS... 43
Quadro 8 Identificação das UBS em que trabalham os dentistas... 47
Quadro 9 Especialidade dos dentistas... 48
Quadro 10 Carga horária dos dentistas nas UBS... 53
Quadro 11 Características operacionais presentes nas ações de saúde bucal realizadas pelos dentistas nas UBS do Distrito Sanitário Norte... 54
Quadro 12 Aspectos que favorecem a implementação das características operacionais propostas pelo Ministério da Saúde nas UBS... 55
Quadro 13 Aspectos que dificultam e/ou impedem a implementação das características operacionais propostas pelo Ministério da Saúde nas UBS... 57
Quadro 14 Atribuições comuns aos profissionais de saúde bucal e atribuições específicas do cirurgião-dentista no PSF... 58
Quadro 15 Atribuições profissionais realizadas pelos dentistas nas UBS... 59
Quadro 16 Aspectos que favorecem a realização das atribuições profissionais nas UBS... 61
Quadro 17 Aspectos que dificultam e/ou impedem a realização das atribuições profissionais nas UBS... 63
Quadro 18 Atribuições profissionais previstas para os dentistas pelo Ministério da Saúde que não podem deixar de serem executadas nas UBS... 64
Quadro 19 Atribuições profissionais mais valorizadas pela população na opinião dos dentistas... 66
Quadro 20 Procedimentos clínicos que os dentistas podem realizar nas UBS... 67
Quadro 21 Razões para a não realização de determinados procedimentos clínicos nas UBS... 68
dentistas com relação ao ambiente físico... 71
Quadro 25 Aspectos que interferem positivamente nas condições de trabalho dos
dentistas com relação à disponibilidade de equipamentos e insumos... 73
Quadro 26 - Aspectos que interferem negativamente nas condições de trabalho dos
dentistas com relação à disponi bilidade de equipamentos e insumos... 74
Quadro 27 -Fatores que interferem positivamente nas condições de trabalho dos dentistas com relação à autonomia e ao poder de decisão... 76
Quadro 28 - Fatores que interferem negativamente nas condições de trabalho dos dentistas com relação à autonomia e ao poder de decisão... 77
Quadro 29 - Aspectos que interferem positivamente na integração da ESB com a ESF... 79
Quadro 30 -Aspectos que interferem negativamente na integração da ESB com a ESF... ... 79
Quadro 31- Aspectos que interferem positivamente na realização das ações de saúde bucal nas UBS... ... 81
ACD Atendente de consultório dentário ACS Agentes comunitários de saúde
CD Cirurgião-dentista
CEO Centros de Especialidades Odontológicas CIB Comissão Intergestores Bipartite
ESB Equipe de Saúde Bucal ESF Equipe de Saúde da Família FNS Fundo Nacional de Saúde GEL Grupo Executivo Local
IAP Instituto de Aposentadoria e Pensões
INAMPS Instituto Nacional de Assistência Médica da Previdência Social INBRAPE Instituto Brasileiro de Estudos e Pesquisas Socioeconômicas
INPS Instituto Nacional de Previdência Social MS Ministério da Saúde
NOAs Normas de Assistência à Saúde NOBs Normas Operacionais Básicas
OPAS Organização Panamericana de Saúde PAB Piso de Atenção Básica
PEC Proposta de Emenda Constitucional
PNAD Pesquisa Nacional por Amostra de Domicílios PSF Programa Saúde da Família
RAP Raspagem, alisamento e polimento SIA Sistema de Informações Ambulatoriais SIAB Sistema de Informação da Atenção Básica SMS Secretaria Municipal de Saúde
SPS Secretaria de Políticas de Saúde SUS Sistema Único de Saúde
Capítulo 1 - Introdução
O termo política pode ser entendido de várias formas: ciência dos fenômenos referentes ao Estado; sistema de regras que dizem respeito à direção dos negócios públicos; arte de governar os povos. Segundo Veloso (2005), a política é a busca do bem comum e relaciona-se ao ato da pessoa se fazer presente e participante em ações transformadoras do bem comum.
Por sua vez, a ação política de um governo pode ser compreendida como a forma de responder a um conjunto de necessidades da vida social de determinado local, cidade, estado, ou país, que visa antes de tudo, atender os objetivos da vida coletiva de um povo. Portanto, a política pode ser compreendida como um instrumento do povo através do qual se amplia a sua capacidade de promover a transformação social.
Quando dizemos pública, quer dizer que uma política servirá a todos, tendo como principal função responder às necessidades do povo. Então, política pública seria o ambiente de busca dos direitos sociais, a forma de colocar esses direitos ao alcance de todos, expressos por meio de leis e serviços sociais, procurando responder aos interesses de diferentes segmentos de uma sociedade.
Implementar uma política pública e torná-la parte da agenda de atuação é função dos governos municipais, estaduais e federais constituindo-se desse modo, num campo de ação que disponibiliza e estende o acesso dos serviços a todos os cidadãos.
Nesse sentido, o Estado responsável pela inclusão social e construção da cidadania, se constitui como meio capaz de elaborar, desenvolver e implementar políticas públicas voltadas a atender às diversas necessidades da sociedade como: saúde, educação, saneamento, emprego, entre outras.
Entretanto, uma das características mais marcantes das políticas sociais brasileiras, e entre elas a de saúde, tem sido o privilégio dos grupos sociais mais favorecidos em detrimento dos segmentos de maior vulnerabilidade social.
Assim, temas como descentralização, transparência dos processos decisórios, ampliação da participação popular, valorização dos direitos sociais e tendência à universalização do acesso aos programas sociais ganham importância e passam a ser identificados como instrumentos de democratização.
Nesse contexto, o marco legal da reorganização do sistema de saúde no Brasil se dá com a inscrição na Constituição Federal de 1988 dos princípios e diretrizes do Sistema Único de Saúde (SUS), passando a saúde a ser vista através de um conceito ampliado que norteia a mudança progressiva dos serviços, evoluindo de um modelo assistencial centrado na doença e baseado no atendimento a quem procura para um modelo de atenção integral à saúde, com a incorporação progressiva de ações de promoção e proteção, ao lado daquelas propriamente ditas de recuperação.
No entanto, quase uma década após a sua implantação, o SUS havia logrado resultados pouco perceptíveis na estruturação dos serviços de saúde, sobretudo por não promover mudanças significativas no modelo assistencial vigente.
Em conseqüência, a década de 90 foi marcada pela adoção de estratégias institucionais destinadas a garantir que os programas sociais atingissem os segmentos menos favorecidos da sociedade. É neste quadro, que o Programa de Saúde da Família (PSF) surge no Brasil, em 1994, como uma política nacional de saúde, num contexto rico de influências institucionais que determinaram a sua incorporação como política prioritária para o setor de saúde do país.
Constituindo-se como um modelo inovador de reestruturação e reorganização da atenção básica à saúde, pautado nos princípios de universalidade, integralidade, equidade, descentralização, hierarquização e participação popular, o processo de implementação do PSF no Brasil ocorreu claramente como uma medida de reorganização e consolidação dos princípios do SUS buscando transformá-los em ação efetiva.
Constituído por equipes multiprofissionais, formadas por médicos, enfermeiros, auxiliares de enfermagem, agentes de saúde e mais recentemente também por dentistas, cada equipe se responsabiliza pelas famílias de uma determinada área no município; as atividades exercidas caracterizam-se por sua abrangência e por ações intersetoriais como: saúde, educação, saneamento, meio ambiente, entre outras.
A inclusão do dentista nas equipes do Programa de Saúde da Família assinala uma reorganização da atenção à saúde bucal em nosso país e estabelece um novo cenário na odontologia brasileira, através de uma nova forma de organizar a atenção básica à saúde, criando condições para consolidar nas ações da prática em saúde bucal, no nível da atenção básica, a validação dos princípios constitucionais do SUS. Com isso, amplia-se a compreensão da saúde bucal do povo brasileiro, que passa a estar inserida num conceito amplo de saúde, integrada às demais práticas de saúde coletiva, como parte integrante da saúde geral do indivíduo, sendo assim essencial para sua qualidade de vida.
Analisando-se os modelos de assistência à saúde bucal implementados no Brasil, pode-se dizer que as ações desenvolvidas durante toda a história da odontologia no país tiveram um caráter assistencialista e tecnicista, com predomino da ação curativa e individual.
Com isso, instalou-se na odontologia do país um quadro crônico e dados de levantamentos realizados recentemente no país comprovam o que há muito tempo já se comentava pelo senso comum: o Brasil é o país dos desdentados. De acordo com o primeiro levantamento nacional de saúde bucal realizado pelo Ministério da Saúde (MINISTÉRIO DA SAÚDE, 2005) e concluído em março de 2004, 13% dos adolescentes brasileiros nunca foram ao dentista; 20% da população brasileira já perdeu todos os dentes; 45% dos brasileiros não têm acesso regular à escova de dente. Outros números importantes: 99% dos idosos usam ou necessitam de algum tipo de prótese dentária e 36% necessitam de dentadura; em 2003 o câncer bucal levou a óbito 3000 pessoas no país; 29,6 milhões de brasileiros nunca foram consultados por um dentista.
construção da cidadania, deu um importante passo no momento da incorporação do dentista no Programa de Saúde da Família (PSF), principal estratégia de qualificação da atenção básica e reformulação do modelo assistencial de saúde no país.
Assim, o Ministério da Saúde através da publicação da Portaria GM/MS nº1444, de 28 de dezembro de 2000, estabelece incentivo financeiro para a reorganização da atenção à saúde bucal e insere oficialmente a odontologia no contexto do PSF, propondo uma inversão do modelo vigente e assumindo o desafio de tornar as ações em saúde bucal um direito a todos os cidadãos brasileiros.
Ainda nesse sentido, o Ministério da Saúde publica em 2004 um documento contendo as Diretrizes da Política Nacional de Saúde Bucal (MINISTÉRIO DA SAÚDE, 2004), reafirmando uma reorientação no modelo de atenção à saúde bucal do país.
De acordo com esse documento essa reorientação tem os seguintes pressupostos: assumir o compromisso de qualificação da atenção básica para que haja qualidade e resolubilidade na prestação dos serviços; garantir uma rede de atenção básica articulada com toda a rede de serviços de saúde; assegurar a integralidade nas ações de saúde bucal; utilizar a epidemiologia e as informações sobre o território para subsidiar o planejamento das ações; acompanhar o impacto das ações de saúde bucal por meio de indicadores adequados; centrar a atuação na vigilância à saúde; incorporar a Saúde da Família como estratégia na reorganização da atenção básica; definir política de educação permanente para os trabalhadores em saúde bucal; estabelecer política de financiamento para o desenvolvimento de ações e definir uma agenda de pesquisa científica (MINISTÉRIO DA SAÚDE, 2004)
Com a inclusão do dentista no contexto do PSF através da criação das Equipes de Saúde Bucal (ESB), o Ministério da Saúde propõe uma mudança das práticas de intervenção e a priorização de ações de prevenção e promoção.Com isso, a saúde bucal passa a ser compreendida como um direito básico acessível a todos os cidadãos, pautada na universalidade, equidade e integralidade, estruturando-se de forma descentralizada e hierarquizada em diferentes níveis de complexidade, sendo regulada através do controle social.
zoneamento urbano, para tratamento microlocalizado dos problemas identificados no contexto da atuação das políticas públicas. Em 1990, esse processo culmina com a divisão do município em quatro distritos sanitários, respeitando a mesma conformação das regiões administrativas (SMS, 2007).
Em 1994, pelo avanço significativo do processo de organização de seu sistema de saúde, a Secretária Municipal de Saúde (SMS) do município de Natal, através de convênio firmado com o MS implanta o Programa Saúde da Família (PSF). Esse processo foi iniciado pelo Distrito Sanitário Oeste onde inicialmente foram implantadas 19 equipes, seguido pelo Distrito Sanitário Norte onde foram implantadas 38 equipes.
Nesse contexto, compreendendo a magnitude dos problemas associados à saúde bucal, com situação claramente delineada nas unidades epidemiológicas, a SMS com a inclusão das equipes de saúde bucal no PSF do Distrito Sanitário Norte, no ano de 2001, optou pela reestruturação de sua rede de serviços, na perspectiva de organizar a atenção, reforçando o caráter integral e inclusivo, ofertando ações de promoção, prevenção e recuperação com ênfase em práticas que tenham por escopo a garantia do acesso e resolutividade ao cidadão e à sociedade (SMS, 2007).
No entanto, conforme informações repassadas pela Secretaria Municipal de saúde e pelas coordenadoras do PSF no Distrito Sanitário Norte, após 6 anos da inclusão das primeiras ESB no Distrito não há ainda nenhuma avaliação sobre a atuação do programa. Assim, partindo do pressuposto de que a atuação das ESB possibilita a ampliação do acesso da população brasileira às ações de promoção e recuperação da saúde bucal, bem como de prevenção de doenças e agravos a ela relacionados, esta pesquisa pretende responder ao seguinte problema: a atuação dos dentistas nas ESB do Distrito Sanitário Norte do Município de Natal-RN se materializa de acordo com as orientações previstas às ações de saúde bucal no PSF?
Para operacionalizar o problema, foram formuladas as seguintes questões de pesquisa:
1) Quais as características operacionais das ações de saúde bucal realizadas pelos dentistas nas ESB do PSF do Distrito Sanitário Norte em Natal-RN?
2) Quais as atribuições profissionais dos dentistas nas ESB do PSF do Distrito Sanitário Norte em Natal-RN?
3) Quais os procedimentos clínicos executados pelos dentistas das ESB no PSF do Distrito Sanitário Norte em Natal-RN?
4) Quais os fatores que facilitam e dificultam a realização das atividades dos dentistas nas ESB do Distrito Sanitário Norte em Natal-RN?
5) Quais as ações necessárias para que se cumpram os objetivos propostos à ESB no PSF do Distrito Sanitário norte em Natal-RN?
É importante ressaltar a necessidade da promoção da saúde bucal estar inserida num conceito amplo de saúde, que integre o setor odontológico às demais práticas de saúde coletiva, de modo que se alcance um modelo assistencial de saúde bucal, regido pelos princípios universais da ética em saúde, centrado no usuário, humanizado e que assuma a responsabilidade de uma atenção integral à saúde e às necessidades dos diferentes grupos de indivíduos.
Assim, conhecer como vem se construindo a inclusão dos dentistas nessa nova proposta de atenção à saúde é extremamente relevante para uma avaliação do processo e para subsidiar novos estudos.
Nesse sentido, o objetivo geral deste estudo é verificar se a atuação dos dentistas nas Equipes de Saúde Bucal (ESB) do Distrito Sanitário Norte do Município de Natal RN, está em sintonia com as diretrizes do PSF.
Em decorrência, os objetivos específicos deste estudo são:
a) Identificar as características operacionais das ações de saúde bucal realizadas pelos dentistas nas ESB do PSF do Distrito Sanitário Norte em Natal-RN;
b) Examinar as atribuições profissionais dos dentistas nas ESB do PSF do Distrito Sanitário Norte em Natal-RN;
d) Avaliar os fatores que facilitam e que dificultam a realização das atividades dos dentistas nas ESB do Distrito Sanitário Norte em Natal-RN ;
e) Identificar as ações necessárias para que se cumpram os objetivos propostos às ESB no PSF do Distrito Sanitário Norte em Natal-RN .
Capítulo 2 - Compreendendo a inserção das ESB no contexto das políticas públicas de saúde.
2.1. Descentralização: as políticas públicas de saúde em um novo contexto
A idéia de descentralização tomou impulso entre os países centrais como parte de uma estratégia de enfrentamento à crise dos Estados de Bem-Estar-Social. Este modelo de organização do Estado, caracterizado por um forte papel regulador na produção de bens e serviços, desenvolveu uma enorme malha de aparelhos burocráticos que tornou dispendiosa a sua manutenção, dando sinais de esgotamento ainda nos anos 70 e impulsionando um intenso debate sobre a necessidade do redimensionamento de seu papel (MENDES, 1998).
A despeito do toque liberal presente na crítica ao crescimento da burocracia estatal, o fato é que a ineficiência dos serviços apontava para a necessidade de maior racionalidade na alocação e uso de recursos públicos, o que incluía a descentralização como estratégia para ampliar a capacidade de resposta dos níveis subnacionais e reduzir custos.
No Brasil, durante um longo espaço de tempo a questão da saúde pública não foi prioridade. O período histórico, a partir de 1930, assinala um momento de crescente burocratização e centralização política do Estado brasileiro, marcado por um jogo de contrastes e divergências entre os padrões de comportamento e a atuação de certos atores sociais, notadamente os administradores das políticas públicas e a crescente burocracia estatal. Essa época caracteriza-se visivelmente por um predomínio amplo das forças políticas e econômicas, e por uma crescente dificuldade na implementação de políticas públicas.
Vale a pena registrar a contradição que essa situação de crise tende a criar. Pois, se de um lado o fim do período autoritário permitiu a legitima pressão pelo atendimento a demandas sociais reprimidas, por outro a crise fiscal do Estado brasileiro, que reflete o cenário internacional, coloca limites ao cumprimento de compromissos como a ampliação e melhoria da qualidade dos serviços públicos. Basicamente, o dilema que aí se coloca está na capacidade de resposta do Estado às necessidades da população em um quadro de restrições do seu papel. Assim, a descentralização no Brasil, como de resto nos demais países, surge como a alternativa de construção de um aparelho estatal eficiente e eficaz na sua missão de gerir as políticas sociais do país.
Nesse sentido, Viana (2002) diz que o processo de descentralização no Brasil origina-se, primeiramente, do esgotamento das formas anteriores de representação de interesses, baseadas no neocorporativismo, em que a grande empresa e a burocracia eram os atores dominantes das decisões políticas. E nesse mesmo sentido, diz também, que o processo de territorialização das políticas públicas, as mudanças no perfil urbano brasileiro, o incremento de recursos para as instâncias subnacionais, assim como a redemocratização foram os fatores desencadeadores do ciclo descentralizador.
É ainda importante ressaltar, que este processo de construção de um sistema de saúde descentralizado não tem um fim em si mesmo, mas está vinculado ao Projeto de Reforma Sanitária Brasileira, que foi formulado como alternativa à crise do setor. Essa proposta resulta de um esforço de elaboração do Movimento Sanitário que apontava para a reestruturação do sistema baseada nos seguintes princípios e diretrizes: universalização, integralidade, eqüidade, regionalização, hierarquização, controle social e comando único em cada esfera de governo.
instituição previdenciária, restando às demais instâncias de governo, ações pontuais de saúde pública.
No entanto, o processo de descentralização fez surgir um novo contexto onde a realidade das políticas públicas brasileiras torna-se bem mais complexa, passando a se caracterizar por intensas negociações, conflitos e cooperação intergovernamental, além da participação de diferentes atores e das três esferas do governo.
As relações intergovernamentais a partir da Constituição de 1988 trazem a perspectiva de fortalecimento do poder local, com a incorporação do município como ente federativo, embora a conformação de um novo sistema federativo não tenha estabelecido uma clara definição dos papéis e funções de cada esfera de governo, gerando tensionamentos, particularmente nas relações entre governos estaduais e municipais (LEVCOVITZ, 1997). Entretanto, como em relação à implementação de políticas públicas na área de saúde este debate se deu de forma mais intensa e as transformações foram se precipitando de forma mais dinâmica, a municipalização se afirmou desde o primeiro momento como o caminho natural para uma reestruturação dos serviços de saúde no país.
Assim, com base no texto do artigo 196 da Constituição da República Federativa do Brasil de 1988, que diz que a saúde é um direito de todos e dever do Estado e a partir de uma nova postura da sociedade que vem reivindicando de modo mais expressivo os seus direitos, o Estado assume um novo papel no processo da descentralização da saúde brasileira procurando dar um novo enfoque na promoção dos serviços de saúde através de um conceito ampliado que norteie a mudança progressiva nos serviços, evoluindo de um modelo assistencial centrado na doença e baseado no atendimento a quem procura, para um modelo de atenção integral à saúde, onde haja incorporação progressiva de ações de promoção e proteção ao lado daquelas propriamente ditas de recuperação.
descentralização e municipalização da saúde, com a implementação do Sistema Único de Saúde (SUS) e posteriormente do Programa de Saúde da Família (PSF).
2.2 - O Sistema Único de Saúde (SUS)
Senna (2002) diz que as reformas ocorridas no sistema de saúde brasileiro a partir dos anos 80 circunscrevem-se no movimento mais amplo de redemocratização do país e de ampliação da cidadania, onde a saúde se constitui num item importante de denúncia dos efeitos do padrão de intervenção estatal consolidado ao longo dos anos, marcado por seu caráter centralizado, burocratizado, privatista e excludente.
Fruto de uma mobilização ampla de diferentes setores da burocracia da saúde e da sociedade civil organizada, a reforma do setor de saúde ganhou impulso com a inscrição na Constituição Federal de 1988 dos princípios e diretrizes da implantação do SUS.
Desde então, a saúde passou a ser reconhecida como um direito a ser assegurado pelo Estado, pautada pelos princípios de universalidade, integralidade e equidade, sendo organizada de maneira descentralizada, hierarquizada e com a participação da população.
De acordo com o Ministério da Saúde (2001), historicamente, quem tinha direito à saúde no Brasil eram apenas os trabalhadores segurados no INPS e depois no INAMPS (Instituto Nacional de Assistência Médica da Previdência Social). Com o principio de universalidade trazido pelo SUS a saúde passa a ser um direito de todas as pessoas e cabe ao Estado assegurar este direito. Neste sentido, o acesso às ações e serviços de saúde deve ser garantido a todos, sem distinção de sexo, raça, renda ou outras características sociais ou pessoais.
O objetivo da equidade é diminuir as desigualdades, embora equidade não seja sinônimo de igualdade. Apesar de todos terem direito aos serviços, as pessoas não são iguais e apresentam necessidades diferentes. Segundo o Ministério da Saúde (2001) equidade significa tratar desigualmente os desiguais, investindo mais onde a carência é maior. Para isso, a rede de serviços de saúde deve estar atenta às necessidades reais da população a ser atendida.
desenvolvam ações incluindo desde a promoção da saúde, prevenção de doenças, tratamento e reabilitação. Ao mesmo tempo, o principio de integralidade tem como pressuposto a articulação da saúde com outras políticas públicas, assegurando uma atuação intersetorial entre diferentes áreas que tenham repercussão na saúde e qualidade de vida da população.
Contudo, para organizar o SUS a partir dos princípios doutrinários comentados acima, era preciso ainda por em prática algumas diretrizes orientadoras do processo.
Neste sentido, a regionalização e hierarquização dos serviços de saúde propostas pelo SUS, segundo o Ministério da Saúde (2001) significa que os serviços devem ser organizados em níveis crescentes de complexidade, circunscritos a determinada área geográfica, planejados a partir de critérios epidemiológicos e com definição e conhecimento da clientela a ser atendida.
Por sua vez, a descentralização ou municipalização da saúde é uma forma de aproximar o cidadão das decisões do setor, implicando na responsabilização direta do município pela saúde de seus cidadãos. É também uma forma de intervir na qualidade dos serviços prestados, garantindo o controle e a fiscalização pelos cidadãos.
O SUS foi fruto de um amplo debate democrático e de acordo com o Ministério da Saúde (2001), a participação da sociedade não se esgotou nas discussões que deram origem ao mesmo. Esta democratização também deve estar presente no dia a dia do sistema, de modo que para isto, devem ser criados os Conselhos e as Conferências de Saúde que têm como função formular estratégias, controlar e avaliar a execução das políticas de saúde.
A primeira e maior novidade trazida pelo SUS é o seu conceito de saúde. Na medida em que a saúde vista apenas como a ausência de doenças nos legou um quadro repleto não somente das próprias doenças, mas também de desigualdades, insatisfação dos usuários, exclusão, baixa qualidade e falta de comprometimento profissional era necessário transformar a concepção de saúde e de seus serviços.
De acordo com o Ministério da Saúde (2003) tal fato posicionou o Brasil ao lado dos países que pautam os seus sistemas de saúde em valores de solidariedade e cidadania. Entretanto, entre a modernidade da lei e a efetiva implantação do SUS, num país de proporções continentais, como o Brasil, muitos desafios tiveram que ser enfrentados.
Desde 1988 dois grandes eixos apresentaram-se como questões complexas: a descentralização político-administrativa e a organização da atenção à saúde.
Para fazer frente a esses dois eixos, segundo o Ministério da Saúde (2003), a partir de 1995, desenvolveu-se no setor um movimento chamado de reforma da reforma do sistema que além das determinações legais, buscou modificar o desenho e as operações da política de saúde no sentido de acelerar o processo de descentralização, reestruturar os mecanismos de financiamento das ações de saúde e, principalmente, fortalecer a atenção básica.
Os instrumentos importantes deste movimento foram as Normas Operacionais de Saúde editadas pelo Ministério da Saúde - as Normas Operacionais Básicas (NOBs) e as Normas de Assistência à Saúde (NOAs) .
As NOBs representaram um avanço significativo no ordenamento da construção do SUS, na medida em que respondiam à necessidade de regulamentar as relações entre as esferas do governo com flexibilidade e agilidade, uma vez que atos normativos do Ministério da saúde (MS) podem ser alterados e atualizados a qualquer momento e que reforçavam a perspectiva de que a direção nacional do SUS não seria omissa quanto à sua função reguladora do sistema (MENDES, 1996).
Quando analisamos todas as NOBs dos anos 1990, percebe-se que formam um conjunto contínuo, visto que cada norma criou uma série de contradições que passaram a ser resolvidas pela norma subseqüente, numa tentativa ascendente de adequar o processo de descentralização setorial à racionalidade sistêmica aos modelos de atenção à saúde e ao financiamento (VIANNA, 2002).
A Norma Operacional Básica, de 1991, equiparou a remuneração dos serviços de saúde públicos aos privados, mas a gestão do sistema ainda permaneceu centralizada no nível federal. Por outro lado, a partir da NOB/91, os municípios foram estimulados a criarem algumas das condições necessárias à descentralização, entre outros, os Conselhos Municipais de Saúde e os Fundos de Saúde.
A Norma Operacional Básica, de 1993, incentivou a municipalização da gestão de forma gradual com habilitação dos municípios nas diferentes condições de gestão (incipiente, parcial e semi-plena). Criou ainda novos espaços institucionais de negociações entre as esferas governamentais e as comissões intergestoras.
A Norma Operacional Básica, de 1996, acelerou o processo de descentralização e alterou as modalidades de gestão do SUS para plena de atenção básica e plena do sistema de saúde. Na primeira, o poder público municipal assumia o gerenciamento apenas sobre a rede de atendimento básico. Na segunda, o município gerenciava todo o setor de saúde no seu território, incluindo a rede hospitalar pública e privada conveniada.
A partir da NOB/96 foi então definido e criado o Piso de Atenção Básica (PAB), pelo qual todo município teria um valor específico repassado pelo Fundo Nacional de Saúde ao Fundo Municipal de Saúde, calculado com base no número de habitantes (valor per capita), para viabilizar a atenção básica de saúde à toda população. Esta sistemática modificou a lógica de financiamento anteriormente utilizada que baseava-se na produção de serviços para a cobertura populacional.
Outro aspecto que merece relevância para o fortalecimento da atenção básica refere-se à publicação da Norma Operacional de Assistência à Saúde (NOAS) em 2001, que tinha como objetivo promover maior equidade na alocação de recursos e no acesso da população às ações e serviços de saúde em todos os níveis de atenção (MINISTÉRIO DA SAÚDE, 2003).
A NOAS/2001 trata da organização dos serviços municipais de saúde, oferecendo estratégias para a organização da atenção básica, orientando a construção das redes regionalizadas e hierarquizadas de serviços. Define ainda, as responsabilidades e ações estratégicas mínimas que todos os municípios brasileiros devem desenvolver no âmbito da atenção básica, buscando assim, a sua articulação com a rede de serviços de maior complexidade como parte indissolúvel desta e como porta de entrada do sistema.
Atenção básica tem sido uma denominação adotada no país, especialmente no âmbito do SUS, para designar uma abordagem, que corresponderia ao que se tem chamado, na literatura internacional, de atenção primária de saúde. Segundo o Ministério da Saúde (2003) essa elaboração conceitual, no âmbito do Sistema Único de Saúde, está relacionada à necessidade de construção de uma identidade institucional própria, capaz de estabelecer uma ruptura com uma concepção redutora desse nível de atenção, concepção esta que compreende a atenção primária como a prestação de cuidados de saúde a parcelas excluídas da população, apoiadas num padrão de assistência médica (primária) de limitado alcance, baixa densidade tecnológica e pouca efetividade na resolução dos problemas de saúde das populações.
Ainda de acordo com o Ministério da Saúde (2003), o consenso em torno de uma elaboração conceitual compartilhada (no interior do Ministério da Saúde e com as demais esferas de governo) sobre a atenção básica é fundamental, não só por oferecer bases explícitas para a formulação e implementação de propostas de intervenção dirigidas ao alcance das prioridades políticas de expansão e qualificação da atenção básica, mas para indicar os elementos de referência para o monitoramento e avaliação de tais políticas no horizonte temporal da atual gestão federal do SUS.
e sanitárias, democráticas e participativas, sob a forma de trabalho em equipe, dirigidas a populações de territórios (território-processo) bem delimitados, pelas quais assumem responsabilidade. Utiliza tecnologias de elevada complexidade e baixa densidade, que devem resolver os problemas de saúde das populações de maior freqüência e relevância. É o contato preferencial dos usuários com o sistema de saúde. Orienta-se pelos princípios da universalidade, acessibilidade (ao sistema), continuidade, integralidade, responsabilização, humanização, vínculo, eqüidade e participação social.
Ainda nesse sentido, a atenção básica deve considerar o sujeito em sua singularidade, complexidade, inteireza e inserção sócio-cultural, além de buscar a promoção de sua saúde, a prevenção e tratamento de doenças e a redução de danos ou de sofrimentos que possam estar comprometendo suas possibilidades de viver de modo saudável.
Do ponto de vista do fortalecimento institucional e administrativo para a atenção básica, em 1999, foi criada a Coordenação de Atenção Básica que seria em seguida, transformada em departamento, com estrutura de três coordenações: a primeira com a tarefa de acompanhar a implantação das equipes de saúde da família e o desenvolvimento das responsabilidades da atenção básica; a segunda com a tarefa de executar os projetos de qualificação do processo de trabalho da atenção básica / PSF, principalmente na área de capacitação dos profissionais de saúde; e a terceira com a função de acompanhar e avaliar o processo de reorganização da atenção básica, com ênfase na estratégia do PSF. (MINISTÉRIO DA SAÚDE, 2003).
Em 2002, o Departamento de Atenção Básica foi formalizado na estrutura do Ministério da Saúde. Desde então, passou a ser subordinado à Secretaria de Políticas de Saúde (SPS), que foi reformulada e assumiu a missão de agregar os esforços das diversas áreas técnicas e de intervenção programática para o fortalecimento da atenção básica.
hegemônico do médico, para uma abordagem preventiva e promocional, integrada com outros níveis de atenção e construída de forma coletiva com outros profissionais de saúde.
2.3 - PSF: instrumento de reorganização e reestruturação do SUS
O reconhecimento da crise enfrentada por um modelo assistencial de saúde baseado na doença, que atuava exclusivamente sobre a demanda espontânea, com ênfase na cura, baixa capacidade de resolutividade, marcado pela centralização do poder e do saber na pessoa do médico, e pela falta de interação com a comunidade, suscitou a necessidade de uma nova estratégia estruturante para o setor.
Para Sucupira (2002) não há uma negação mecânica do modelo anterior, mas uma negação dialética, uma superação, na qual se considera o que havia de bom no modelo antigo e se incorpora novos elementos para a construção do novo modelo.
É neste contexto, que o Programa de Saúde da Família (PSF) surge formalmente no Brasil como uma política pública de saúde no ano de 1994.
Segundo Andrade, Bezerra e Barreto (2005) a decisão política de se reorganizar a rede de assistência à saúde com uma política que apontasse para a universalização do acesso da população à atenção básica e consolidasse o recente processo de descentralização, proposto pelo SUS, foi o norte inspirador da implementação do PSF em diversos municípios brasileiros.
O PSF pode ser definido como um modelo de atenção básica, operacionalizado por ações preventivas e promocionais das equipes de saúde da família, comprometidas com a integralidade da assistência à saúde, com foco na unidade familiar, consistente com o contexto socioeconômico, cultural e epidemiológico da comunidade em que está inserido.
Para uma melhor compreensão da organização e operacionalização deste modelo, alguns conceitos são fundamentais na definição do Programa de Saúde da Família.
normalmente, a equipe de saúde da família é composta por um médico generalista, um enfermeiro, um auxiliar de enfermagem e quatro a seis agentes comunitários de saúde que são primariamente responsáveis pela cobertura de aproximadamente 800 famílias (3450 indivíduos) residentes em território urbano ou rural, com limites geográficos definidos. Recentemente, houve também a inclusão de odontólogos nestas equipes com a finalidade da contemplação da atenção à saúde bucal.
A unidade familiar, segundo Andrade, Bezerra e Barreto (2005) é compreendida como a célula biológica e social dentro da qual o comportamento reprodutivo, os padrões de socialização, o desenvolvimento emocional e as relações com a comunidade são determinados. Logo, para o PSF, conceitualizar a unidade familiar é levar em consideração não só a composição demográfica dos membros da família, mas também as variáveis que descrevam a organização, a situação familiar e as características do ambiente onde a família está localizada.
Ainda segundo Andrade, Bezerra e Barreto (2005) a comunidade representa a esfera sociocultural delimitada por contigüidade geográfica e primariamente definida por aspectos semelhantes da organização da vida dos indivíduos e dependência comum dos mesmos equipamentos sociais e governamentais. O processo de identificação e descrição das comunidades onde as equipes do PSF irão atuar é conhecido por territorialização e adscrição de clientela.
A implementação do PSF ocorreu claramente como uma estratégia de consolidação dos princípios do Sistema Único de Saúde (SUS) no Brasil, visto que o ideário do programa assume como foco a reorganização da atenção básica garantindo a oferta de serviços à população brasileira e o fortalecimento dos princípios da universalidade, integralidade e equidade do SUS.
Seguindo o principio da descentralização, por sua vertente municipalista, o PSF busca estimular a organização dos sistemas locais de saúde, pautando-se a partir da aproximação dos serviços com sua própria realidade, envolvendo os atores sociais desta mesma realidade, favorecendo e fortalecendo o controle social e a participação popular.
A reorganização do SUS a partir do PSF tem valorizado também a ampliação dos espaços democráticos nas instituições de saúde, através da instalação de conselhos e conferências que possibilitam a participação dos usuários. Assim, o PSF também contempla a democratização dos serviços de saúde, por meio do planejamento de suas ações em conjunto com a comunidade, o que exige uma mudança de postura dos profissionais de saúde, da comunidade e dos gestores.
Este processo de reorganização vem sendo construído de maneira gradativa, exigindo mudanças no processo de trabalho, na cultura dos atores envolvidos e nas relações estabelecidas entre eles. Neste sentido, cabe dizer que os gestores municipais e estaduais possuem um papel fundamental no processo de implantação e acompanhamento do programa, pois cabe a eles conduzi-lo, proporcionando respaldo para que os profissionais de saúde sintam-se motivados a realizar as mudanças exigidas e necessárias.
O PSF não encontrou, no início de sua implantação, um cenário favorável ao seu fortalecimento. Segundo o Ministério da Saúde (2003) o seu processo de formulação não estava totalmente concluído e as condições necessárias à sua sustentabilidade não haviam sido definidas de modo suficiente no âmbito institucional. Não havia, por exemplo, definições quanto ao seu financiamento. Contudo, pode-se dizer que a partir das discussões e contradições geradas pelo PSF, ocorreram alterações importantes na maneira de alocação de recursos e nas formas de remuneração das ações em saúde que fortaleceram o debate em torno das modalidades de financiamento para o setor, o que se refletiu na formulação da Norma Operacional Básica de saúde em 1996.
Nesse sentido é possível concordar com Viana e Dal Poz (1998) que afirmam que os processos de implementação do PSF e da NOB/96 se intercruzam, produzindo efeitos sinérgicos e, por isso, se configuram como instrumentos do processo de reforma do sistema de saúde no Brasil.
para os profissionais adequados e acompanham-se os resultados terapêuticos e a evolução clinica dos pacientes acompanhados. (HART, BELSEY e TARIMO, 1990, apud, Andrade, Bezerra e Barreto, p. 330, 2005)
Desse modo pode-se afirmar que a rede de atenção básica que está sendo buscada pelo PSF possibilita um melhor controle no desperdício de recursos de saúde, ao tempo em que promove a estabilidade e a confiança na relação entre o usuário e o sistema de saúde.
Por fim, é pertinente dizer que o conceito de saúde que permeia todo o processo de implantação e desenvolvimento do PSF influiu de forma decisiva na mudança da organização do processo de trabalho. A equipe de saúde da família assumiu o desafio da atenção continuada, resolutiva, pautada pelos princípios da promoção da saúde, onde a ação intersetorial é considerada essencial para a melhoria dos indicadores de saúde e de qualidade de vida da população acompanhada.
Segundo o Ministério da Saúde (2003) ao PSF foi atribuída a função de desenvolver ações básicas, no primeiro nível de atenção à saúde, propondo-se a uma tarefa maior do que a simples extensão de cobertura e ampliação do acesso. O programa deveria promover a reorganização da prática assistencial com novos critérios de abordagem, provocando reflexos em todos os níveis do sistema. Daí o seu potencial estruturante sobre o modelo, o que justificou a decisão do Ministério da Saúde de considerá-lo como a principal estratégia de qualificação da atenção básica e reformulação do modelo assistencial de saúde no país.
2.3.1 A inclusão da Equipe de Saúde Bucal (ESB) no PSF
No contexto da saúde, a saúde bucal, cada dia mais desponta como uma preocupação tanto no enfoque da promoção e prevenção, quanto no enfoque assistencial.
Segundo Filho (2002), o texto constitucional que traz as diretrizes do Sistema Único de Saúde (SUS), sua regulamentação e outros textos normativos, constituem as bases legais para a consolidação das ações de saúde bucal no SUS, com os mesmos princípios que regem a dimensão macro da saúde.
integralidade, estruturando-se de forma descentralizada e hierarquizada em diferentes níveis de complexidade, sendo regulada através do controle social.
No entanto, percebe-se, com facilidade, que muitas dessas dimensões são pouco incorporadas às atividades de saúde nos sistemas locais de saúde do nosso país. Para Filho (2002), neste fato, reside o grande desafio à incorporação das Equipes de Saúde Bucal (ESB) no PSF, que é o de tornar as ações em saúde bucal um direito a todos os cidadãos brasileiros.
Para isso, desde a implantação do Programa de Saúde da Família, os agentes comunitários de saúde já vinham desenvolvendo ações de promoção de saúde bucal e de prevenção das doenças bucais mais prevalentes no seu território de atuação.
A partir disso e em função da necessidade de aumentar as ações preventivas e garantir os investimentos na área curativa em procedimentos odontológicos, o Ministério da Saúde propôs como estratégia de reorganização da atenção básica à saúde, a inclusão de equipes de saúde bucal no PSF. (MINISTÉRIO DA SAÚDE, 2002)
Nesse sentido, com a publicação da Portaria GM/MS nº1444, de 28 de dezembro de 2000, que estabelece incentivo financeiro para a reorganização da atenção à saúde bucal, prestada nos municípios brasileiros, por meio do Programa de Saúde da Família, as ações de saúde bucal foram definitivamente incluídas na estratégia do PSF. Este instrumento foi regulamentado pela Portaria GM/MS nº267, de 6 de março de 2001, que aprova as normas e diretrizes de inclusão da saúde bucal na estratégia do PSF, através do Plano de Reorganização das Ações de Saúde Bucal na Atenção Básica (MINISTÉRIO DA SAÚDE, 2002).
Desde então, de acordo com o Ministério da Saúde (2002), a carga horária de trabalho desses profissionais deverá ser de 40 horas semanais e cada equipe de saúde bucal deverá atender, em média, 6.900 (seis mil e novecentas) pessoas, considerando a proporção de uma ESB para cada duas equipes de saúde da família (ESF) em funcionamento. Para os municípios com menos de 6.900 (seis mil e novecentos) habitantes, poderá ser implantada uma equipe de saúde bucal para uma ou duas equipes de saúde da família.
equipes de saúde bucal no PSF que considere a proporção de uma ESB para cada duas ESF; em seguida, o município deverá submeter o plano de implantação para aprovação do Conselho Municipal de Saúde; depois de aprovado, a Secretaria Municipal de Saúde deverá enviá-lo para a Comissão Intergestores Bipartite (CIB) do seu estado para análise e aprovação; a CIB irá então elaborar e assinar um ofício da aprovação do plano de implantação, encaminhando-o ao Ministério da Saúde (Departamento de Atenção Básica); o Ministério da Saúde publicará no Diário Oficial da União a qualificação das ESB vinculadas ao PSF; e por fim, o município deverá cadastrar todos os profissionais da ESB no Sistema de Informação da Atenção Básica (SIAB), de acordo com a modalidade de implantação aprovada na CIB.
Feito isso, com relação à transferência de recursos os municípios que qualificarem as ações de saúde bucal receberão incentivo financeiro anual por equipe implantada, transferido de forma automática e regular, do Fundo Nacional de Saúde (FNS) para os Fundos Municipais de Saúde, em parcelas mensais correspondentes a 1/12 (um doze avos).
Segundo o ministério da Saúde (2002), o valor do incentivo vai depender da modalidade da equipe implantada, a saber:
modalidade I um dentista e um atendente de consultório dentário (ACD). Para esta modalidade o valor repassado é de R$ 13.000,00 (treze mil reais);
modalidade II um dentista, um atendente de consultório dentário (ACD) e um técnico em higiene dental (THD). Para esta modalidade o valor repassado é de R$ 16.000,00 (dezesseis mil reais).
Um incentivo adicional, no valor de R$ 5.000,00 (cinco mil reais), será transferido ao município em parcela única, independente da modalidade da equipe de saúde bucal implantada, para a aquisição de instrumental e equipamentos odontológicos. Caso já existam equipamentos no local destinado ao atendimento, tal incentivo poderá ser utilizado para complementá-los, ou ainda, para que sejam adquiridos outros instrumentais ou equipamentos de uso odontológico que se façam necessários na atenção básica.
melhorar as condições de saúde bucal da população brasileira;
orientar as práticas de atenção à saúde bucal por meio da estratégia de organização da Atenção Básica preconizada pelo PSF;
assegurar o acesso progressivo de todas as famílias residentes nas áreas cobertas pelas equipes de saúde da família às ações de promoção, prevenção e assistência em saúde bucal;
capacitar, formar e educar permanentemente os profissionais de saúde bucal para o PSF, através da articulação entre as instituições de ensino superior e as de serviço do SUS; e,
avaliar os padrões de qualidade e o impacto das ações de saúde bucal desenvolvidas, de acordo com os princípios do PSF.
Para isso, a Portaria nº 267/GM publicada pelo Ministério da Saúde em 06 de março de 2001, diz que a inclusão das ações de saúde bucal na estratégia de saúde da família deverá expressar os princípios e diretrizes do SUS e apresentar as características operacionais que constam no Quadro 1 abaixo.
I. caráter substitutivo das práticas tradicionais exercidas nas unidades básicas de saúde;
II. adscrição da população sob a responsabilidade da unidade básica de saúde;
III. integralidade da assistência prestada à população adscrita;
IV. articulação da referência e contra-referência aos serviços de maior complexidade do Sistema de
Saúde;
V. definição da família como núcleo central de abordagem;
VI. humanização do atendimento;
VII. abordagem multiprofissional;
VIII. estímulo às ações de promoção da saúde, à articulação intersetorial, à participação e ao
controle social;
IX. educação permanente dos profissionais;
X. acompanhamento e avaliação permanente das ações realizadas.
Quadro 1 Características operacionais das ações de saúde bucal no PSF.
participar do processo de planejamento, acompanhamento e avaliação das ações
desenvolvidas no território de abrangência das unidades básicas de saúde da família;
identificar as necessidades e as expectativas da população em relação à saúde bucal;
estimular e executar medidas de promoção da saúde, atividades educativas e preventivas
em saúde bucal;
executar ações básicas de vigilância epidemiológica em sua área de abrangência;
organizar o processo de trabalho de acordo com as diretrizes do PSF e do plano de saúde
municipal;
sensibilizar as famílias para a importância da saúde bucal na manutenção da saúde;
programar e realizar visitas domiciliares de acordo com as necessidades identificadas; e
desenvolver ações intersetoriais para a promoção da saúde bucal.
Quadro 2 Atribuições profissionais comuns aos profissionais de saúde bucal no PSF.
Ainda nesta perspectiva, visando à operacionalização das ações de saúde bucal na estratégia da Saúde da Família, o Ministério da Saúde (2001) também determinou atribuições específicas para cada um dos componentes da ESB. O Quadro 3 traz as atribuições profissionais específicas dos cirurgiões-dentistas.
realizar exame clínico com a finalidade de conhecer a situação epidemiológica de saúde
bucal da comunidade;
realizar os procedimentos clínicos definidos na Norma Operacional Básica do Sistema Único
de Saúde (NOB/SUS 96) e na Norma Operacional da Assistência à Saúde (NOAS);
assegurar a integralidade do tratamento no âmbito da atenção básica para a população
adscrita;
encaminhar e orientar os usuários que apresentarem problemas mais complexos a outros
níveis de especialização, assegurando seu retorno e acompanhamento, inclusive para fins
de complementação do tratamento;
realizar atendimentos de primeiros cuidados nas urgências;
realizar pequenas cirurgias ambulatoriais;
prescrever medicamentos e outras orientações em conformidade com os diagnósticos
efetuados;
emitir laudos, pareceres e atestados sobre assuntos de sua competência;
executar as ações de assistência integral, aliando a atuação clínica à de saúde coletiva,
assistindo as famílias, indivíduos ou grupos específicos, de acordo com plano de prioridades
locais;
coordenar ações coletivas voltadas para a promoção e a prevenção em saúde bucal.
supervisionar o trabalho desenvolvido pelo técnico em higiene dental (THD) e pelo
atendente de consultório dentário (ACD);
capacitar as equipes de saúde da família no que se refere às ações educativas e
preventivas em saúde bucal; e
registrar no Sistema de Informações Ambulatoriais (SIA/SUS) todos os procedimentos
realizados.
Atribuições Específicas do Técnico em Higiene Dental (THD):
realizar, sob a supervisão do cirurgião-dentista, procedimentos preventivos nos usuários
para o atendimento clínico, como escovação supervisionada, evidenciação de placa
bacteriana,aplicação tópica de flúor, selantes, raspagem, alisamento e polimento;
realizar procedimentos reversíveis em atividades restauradoras, sob supervisão do
cirurgião-dentista;
auxiliar o cirurgião-dentista (trabalho a quatro mãos);
realizar procedimentos coletivos, como escovação supervisionada, evidenciação de placa
bacteriana e bochechos fluorados, na Unidade Básica de Saúde da Família e em espaços
sociais identificados;
cuidar da manutenção e da conservação dos equipamentos odontológicos;
acompanhar e apoiar o desenvolvimento dos trabalhos da equipe de saúde da família no
tocante à saúde bucal; e
registrar no SIA/SUS todos os procedimentos realizados no âmbito de sua competência.
Quadro 3 - Atribuições profissionais específicas dos cirurgiões-dentistas no PSF.
O Quadro 4 apresenta as atribuições específicas do Técnico em Higiene Dental (THD).
realizar, sob a supervisão do cirurgião-dentista, procedimentos preventivos nos usuários
para o atendimento clínico, como escovação supervisionada, evidenciação de placa
bacteriana,aplicação tópica de flúor, selantes, raspagem, alisamento e polimento;
realizar procedimentos reversíveis em atividades restauradoras, sob supervisão do
cirurgião-dentista;
auxiliar o cirurgião-dentista (trabalho a quatro mãos);
realizar procedimentos coletivos, como escovação supervisionada, evidenciação de placa
bacteriana e bochechos fluorados, na Unidade Básica de Saúde da Família e em espaços
sociais identificados;
cuidar da manutenção e da conservação dos equipamentos odontológicos;
acompanhar e apoiar o desenvolvimento dos trabalhos da equipe de saúde da família no
tocante à saúde bucal; e
Quadro 4 - Atribuições profissionais específicas do Técnico em Higiene Dental (THD) no PSF.
O Quadro 5 aponta as atribuições específicas dos Atendentes de Consultório Dentário (ACD).
proceder à desinfecção e à esterilização de materiais e instrumentos utilizados;
realizar procedimentos educativos e preventivos nos usuários para o atendimento clínico,
como evidenciação de placa bacteriana, orientações à escovação com o uso de fio dental
sob acompanhamento do THD;
preparar o instrumental e os materiais para uso (sugador, espelho, sonda e demais materiais
necessários para o trabalho);
instrumentalizar o cirurgião-dentista ou o técnico em higiene dental durante a realização de
procedimentos clínicos;
cuidar da manutenção e da conservação dos equipamentos odontológicos;
agendar e orientar o paciente quanto ao retorno para manutenção do tratamento;
acompanhar e apoiar o desenvolvimento dos trabalhos da equipe de saúde da família no
tocante à saúde bucal;
realizar procedimentos coletivos, como escovação supervisionada, evidenciação de placa
bacteriana e bochechos fluorados, na Unidade Básica de Saúde da Família e em espaços
sociais identificados; e
registrar no SIA/SUS todos os procedimentos realizados no âmbito de sua competência.
Quadro 5 - Atribuições profissionais específicas dos Atendentes de Consultório Dentário (ACD) no PSF.
Por fim, a Portaria GM/MS nº 267, diz ainda que é atribuição dos dentistas no âmbito do PSF, realizar os procedimentos clínicos definidos na Norma Operacional Básica do Sistema Único de Saúde NOB/SUS 96 e na Norma Operacional da Assistência à Saúde (NOAS).
O Quadro 6 abaixo traz os procedimentos clínicos definidos na NOB/SUS 96 e na NOAS.
Consulta odontológica 1º consulta;
Aplicação Terapêutica Intensiva com Flúor por sessão;
Aplicação de cariostático (por dente);
Controle de placa bacteriana;
Escariação (por dente);
Raspagem, alisamento e polimento - RAP (por hemi-arcada);
Curetagem supra-gengival e polimento dentário (por hemi-arcada);
Selamento de cavidade com cimento provisório (por dente);
Capeamento pulpar direto em dente permanente;
Pulpotomia em dente decíduo ou permanente e selamento provisório;
Restauração a pino;
Restauração com amálgama de duas ou mais faces;
Restauração com amálgama de uma face;
Restauração com compósito de duas ou mais faces;
Restauração com compósito de uma face;
Restauração com compósito envolvendo ângulo incisal;
Restauração com silicato de duas ou mais faces;
Restauração com silicato de uma face;
Restauração fotopolimerizável de duas ou mais faces;
Restauração fotopolimerizável de uma face;
Restauração com ionômero de vidro de uma face;
Restauração com ionômero de vidro de duas ou mais faces;
Exodontia de dente decíduo e de dente permanente;
Remoção de resto radicular;
Tratamento de alveolite;
Tratamento de hemorragia ou pequenos procedimentos de urgência;
Ulotomia;
Ulectomia;
Glossorrafia;
Necropulpectomia em dente decíduo ou permanente;
Quadro 6 - procedimentos clínicos definidos na NOB/SUS 96 e na NOAS.
2.3.2 - O PSF no município de Natal/RN
Compreender a regionalização como diretriz do Sistema Único de Saúde implica na adoção de estratégias para reorganização da rede de atenção, pressupondo o empreendimento de esforços que visem à adequação dos recursos públicos frente à demanda atribuída por suas funções institucionais (SMS, 2007).
Nesse sentido, a Secretaria Municipal de Saúde (SMS, 2007) diz que o município de Natal desencadeou o processo de distritalização em 1987, em referência ao processo de regionalização intramunicipal, fruto da assinatura de convênio de cooperação técnica com a Organização Panamericana de Saúde OPAS, sob a coordenação da Secretaria de Estado da Saúde Pública, objetivando reorientar a política institucional da SMS através de uma série de consultorias com foco em áreas específicas, a saber: organização e estruturação do Sistema Municipal de Saúde, modelo assistencial com ênfase na Vigilância à Saúde, Sistema de Informações em Saúde e Territorialização.
Com destaque para o tema da territorialização, enfatizou-se a região norte da cidade, naquela época, denominada preliminarmente de Distrito Sanitário 1, estando o trabalho a cargo de um corpo técnico intitulado Grupo Executivo Local GEL. O período seguido entre os anos de 1987 e os dois anos seguintes, resultou em propostas apresentadas em janeiro de 1989, quando da realização de um Seminário de Avaliação da Política Municipal de Saúde (SMS, 2007) .
Cabe frisar, que os desdobramentos desse processo foram impulsionados no início da década de 1990, período em que se observava no cenário nacional, o crescente movimento pela municipalização, cristalizado pela deflagração dos convênios envolvendo os entes públicos gestores do SUS.
mesma conformação das regiões administrativas, que atuavam sob regime de organização em subprefeituras (SMS, 2007).
Em 1994, pelo avanço significativo do processo de organização de seu sistema de saúde, o município de Natal através da Norma Operacional Básica (NOB SUS 01/93 MS) habilita-se na condição de Gestão Semiplena do SUS e assim, nesse mesmo ano por meio de um convênio firmado com o Ministério da Saúde, o Programa de Saúde da Família é implantado no município de Natal como uma estratégia de transformação do modelo assistencial vigente. Esse processo foi iniciado pelo Distrito Sanitário Oeste onde inicialmente foram implantadas 19 equipes, seguido pelo Distrito Sanitário Norte onde foram implantadas 38 equipes.
No entanto, devido às dificuldades encontradas no início desse processo, o PSF tornou-se em Natal uma estratégia focalizada de expansão dos cuidados básicos de saúde voltada para grupos de maior risco social e, somente em 1997, ocorreu uma implantação mais efetiva do programa, quando se passou a ter como prioridade a prestação de serviços a partir da pessoa, de sua família e de seu entorno comunitário, tendo como eixo estruturante da atenção básica à saúde a estratégia da Saúde da Família.
A partir dessa compreensão, desde 2003, a Secretaria Municipal de Saúde de Natal vem intensificando esforços no ajuste organizacional para o aprimoramento da qualidade das ações, serviços e práticas de saúde em todos os níveis de atenção. O propósito é consolidar a estratégia do Programa Saúde da Família como estruturante da Atenção Básica e, conseqüentemente, de todo o sistema de saúde, não restringindo este nível de atenção à oferta de elenco de procedimentos, mas a um conjunto de ações que contemple a integralidade da atenção, resultando na qualidade de vida e propiciando melhora nas condições de saúde da comunidade (SMS, 2006).
10/06/2005, dentre outros instrumentos que norteiam a condução da Política Municipal.
Hoje, o município de Natal conta com 107 equipes do Programa Saúde da Família, implantadas com uma cobertura de 48% da população nas áreas sócio-economicamente mais vulneráveis, sendo que nos Distritos Sanitários Norte e Oeste o programa já atingiu o patamar de 70% de cobertura. Reitera-se no Plano Municipal de Saúde 2006-2009, publicado pela SMS em 2006, o compromisso com a continuidade da expansão dessa estratégia que melhor traduz a organização da atenção básica (SMS, 2006).
Nesse contexto, compreendendo a magnitude dos problemas associados à saúde bucal, com situação claramente delineada nas unidades epidemiológicas, a SMS com a inclusão das equipes de saúde bucal no PSF, no ano de 2001, optou pela reestruturação de sua rede de serviços, na perspectiva de organizar a atenção, reforçando o caráter integral e inclusivo, ofertando ações de promoção, prevenção e recuperação com ênfase em práticas que tenham por escopo a garantia do acesso e resolutividade ao cidadão e à sociedade (SMS, 2007).
Com isso, o atendimento odontológico passou a ter como principal foco a unidade básica de saúde, uma vez que esse serviço constitui porta de entrada do sistema, bem como, responsabiliza-se pelo acompanhamento às demandas da população, ordenando o fluxo desde procedimentos simplificados até os de maior complexidade tecnológica.
A rede se estrutura a partir da atenção básica, com os Centros de Saúde e Unidades de Saúde da Família. Os serviços especializados são compostos pelos Centros de Especialidades Odontológicas CEO, localizados nos Distritos Norte, Leste e Oeste e pelas unidades de pronto-atendimento de urgência odontológica. Está prevista ainda a implantação de um CEO no Distrito Sul, totalizando uma unidade de referência por Distrito Sanitário (SMS, 2007).
Capítulo 3 - Procedimentos Metodológicos
3.1 Tipo de pesquisa
Gil (1991) diz que a pesquisa é o processo formal e sistemático de desenvolvimento do método científico cujo objetivo fundamental é descobrir respostas para problemas mediante o emprego de procedimentos científicos.
Para Gil (1991) a pesquisa exploratória tem como principal finalidade desenvolver, esclarecer e modificar conceitos e idéias, com vistas à formulação de problemas mais precisos ou hipótese pesquisáveis para estudos posteriores. Ainda de acordo com Gil (1991) a pesquisa exploratória apresenta menor rigidez no planejamento e habitualmente envolve levantamento bibliográfico e documental. Procedimentos de amostragem e técnicas quantitativas de coleta de dados não são costumeiramente aplicados nessas pesquisas, que devem ser realizadas especialmente quando o tema escolhido é pouco explorado e torna se difícil formular hipóteses precisas e operacionalizáveis sobre ele.
Por sua vez, a pesquisa descritiva tem como objetivo primordial a descrição das características de determinada população ou fenômeno, sendo inúmeros os estudos que podem ser classificados sob este título ( Gil, 1991).
Esta pesquisa é do tipo exploratória e descritiva, pois através dela tentar se á conhecer e descrever as atividades desenvolvidas pelos dentistas nas Equipes de Saúde Bucal (ESB) do Programa de Saúde da Família (PSF), no Distrito Sanitário Norte em Natal/RN para compreender como vem sendo construída a inclusão das ESB nessa nova proposta de atenção à saúde.
3.2 Campo e objeto de pesquisa
Distrito Sanitário foi a denominação dada pela Secretária Municipal de Saúde para identificar as suas áreas de atuação em conformidade com as Regiões Administrativas da Prefeitura de Natal.
e posteriormente em 2001 foram incluídas as primeiras equipes de saúde bucal (ESB) do PSF de Natal.
O Distrito Sanitário Norte, subdivide-se em Distrito Sanitário Norte 1 e Distrito Sanitário Norte 2. O Distrito Sanitário Norte 1 é composto por três bairros -Lagoa Azul, Pajuçara e Redinha. O Distrito Sanitário Norte 2 é composto por quatro bairros - Nossa Senhora da Apresentação, Potengi, Igapó e Salinas.
As equipes de saúde da família do Distrito Sanitário Norte estão distribuídas em unidades básicas de saúde (UBS) localizadas nesses bairros sendo ao todo vinte UBS, a saber: PSF Nordelândia, PSF Soledade I, PSF Soledade II, PSF José Sarney, PSF Nova Natal I, PSF Nova Natal II, PSF Pompéia, PSF Planície das Mangueiras, PSF Parque dos Coqueiros, PSF Parque das Dunas, PSF Igapó, PSF África, PSF Gramoré, PSF Potengi, PSF Panatis, PSF Redinha, PSF Santarém, PSF Vista Verde, PSF Cidade Praia e PSF Santa Catarina. Segundo a SMS (2006) através dessas UBS a cobertura populacional do PSF é de 70% no Distrito Sanitário Norte.
Por meio da coleta de dados realizada junto aos dentistas lotados nessas UBS a pesquisa procurou identificar as ações de saúde bucal desenvolvidas pelos dentistas nas ESB no Distrito Sanitário Norte, analisando as características operacionais de funcionamento de cada UBS, as atribuições profissionais dos dentistas e os procedimentos clínicos por eles realizados. Junto a isso identificou-se também os fatores que facilitam e/ou dificultam a realização das atividades dos dentistas nas UBS, bem como ações necessárias para que as ESB do Distrito Sanitário Norte cumpram os objetivos previstos pelo PSF.
3.3 População
A pesquisa foi realizada com todos os 58 dentistas lotados nas unidades básicas de saúde do Distrito Sanitário Norte de Natal/ RN. Assim, é uma pesquisa censitária.