ENIO LATINI BITARÃES
ESTUDO DA ADESÃO À ANTIBIOTICOTERAPIA
PROFILÁTICA EM CRIANÇAS PORTADORAS DE
ANEMIA FALCIFORME: ESTUDO PROSPECTIVO NO
HEMOCENTRO DE BELO HORIZONTE (2005-2006)
ENIO LATINI BITARÃES
ESTUDO DA ADESÃO À ANTIBIOTICOTERAPIA
PROFILÁTICA EM CRIANÇAS PORTADORAS DE
ANEMIA FALCIFORME: ESTUDO PROSPECTIVO NO
HEMOCENTRO DE BELO HORIZONTE (2005-2006)
Dissertação apresentada ao curso de Pós-Graduação em Ciências da Saúde − Área de Concentração – Saúde da Criança e do Adolescente, da Faculdade de Medicina da Universidade Federal de Minas Gerais, como requisito parcial para a obtenção do grau de Mestre.
Orientador: Dr. Marcos Borato Viana, Professor Titular do Departamento de Pediatria da Universidade Federal de Minas Gerais. Co-orientadora: Drª Benigna Maria de Oliveira,
Professora Adjunta do Departamento de Pediatria da Universidade Federal de Minas Gerais.
Bitarães, Enio Latini
B624e Estudo da adesão à antibioticoterapia profilática em crianças portadoras de anemia falciforme: estudo prospectivo no Hemocentro de Belo Horizonte (2005-2006)/Enio Latini Bitarães. Belo Horizonte, 2006.
107f.
Dissertação.(mestrado) – Universidade Federal de Minas Gerais. Faculdade de Medicina. .
Área de concentração: Saúde da Criança e do Adolescente Orientador: Marcos Borato Viana
Co-orientadora: Benigna Maria de Oliveira
1.Anemia falciforme/quimioterapia 2.Anemia falciforme/prevenção & controle 3.Antibioticoprofilaxia 4.Penicilinas/urina 5.Cooperação do paciente 6.Fatores socioeconômicos 7.Fatores culturais 8.Pré-escolar 9.Lactente I.Título NLM: WS 300
UNIVERSIDADE FEDERAL DE MINAS GERAIS
Reitor: Prof. Ronaldo Tadêu Pena
Vice-Reitora: Profa. Heloisa Maria Murgel Starling
Pró-Reitor de Pós-Graduação: Prof. Jaime Arturo Ramirez
Pró-Reitor de Pesquisa: Prof. Carlos Alberto Pereira Tavares
Diretor da Faculdade de Medicina: Prof. Francisco José Penna
Vice-Diretor da Faculdade de Medicina: Prof. Tarcizo Afonso Nunes
Coordenador do Centro de Pós-Graduação: Prof. Carlos Faria Santos Amaral
Subcoordenador do Centro de Pós-Graduação: João Lúcio dos Santos Júnior
Chefe do Departamento de Pediatria: Profa. Cleonice de Carvalho Coelho Mota
Subchefe do Departamento de Pediatria: Profa. Maria Aparecida Martins
Coordenador do Programa de Pós-Graduação em Ciências da Saúde – Área
de Concentração em Saúde da Criança e do Adolescente: Prof. Joel Alves
Lamounier
Subcoordenador do Programa de do Programa de Pós-Graduação em Ciências
da Saúde – Área de Concentração em Saúde da Criança e do Adolescente:
Prof. Eduardo Araújo de Oliveira
Colegiado do Programa de Pós-Graduação em Ciências da Saúde – Área de
Concentração em Saúde da Criança e do Adolescente:
Prof. Joel Alves Lamounier
Prof. Eduardo Araújo de Oliveira
Prof. Francisco José Penna
Profa. Regina Lunardi Rocha
Profa. Ivani Novato Silva
Prof. Marco Antônio Duarte
Prof. Marcos Borato Viana
Prof. Roberto Assis Ferreira
Aos meus familiares
Às Técnicas em Enfermagem
Jane Fonseca Reis
Tânia Maria Ferreira Dias
Valéria de Freitas Xavier
... pela dedicação às crianças na Unidade de Internação
AGRADECIMENTOS
Ao Prof. Marcos Borato Viana, com seu estilo peculiar de orientador. Sua enorme
dedicação, disponibilidade, firmeza e paciência para me ensinar foram decisivas
para a realização deste trabalho e me fizeram, cada vez mais, admirá-lo e
respeitá-lo. Os meus mais sinceros agradecimentos.
À Prof. Benigna Maria de Oliveira que conheci quando ainda residente e pude
vê-la tornar-se uma profissional da maior competência e dedicação. Quero agradecer
pela grande contribuição e dedicação neste trabalho e pela enorme
disponibilidade para também me orientar. Muito obrigado pelo apoio, amizade e
contribuição essenciais neste trabalho.
Às bioquímicas Dalva, Denise, Fátima e aos técnicos de laboratório do Laboratório
de Microbiologia do HC/UFMG, pela valiosa contribuição na realização dos testes
de urina.
Às minhas colegas da VDTE/HC, Amália Augusta, Dionéia Bodevan, Magda
Vilela, Vanilda Borges, Tereza Barros, Luciana Santos e Claudia Janaíra, pela
amizade, incentivo e pela cobertura de minhas atividades quando estive na chefia
do Serviço de Enfermagem, meu muito obrigado.
À equipe de Enfermagem da Esterilização do HC/UFMG, pela grande ajuda no
preparo do material para a realização dos testes de urina.
Às funcionárias do setor de cadastro do ambulatório do Hemocentro de Belo
Horizonte, Aline, Ângela, Cristiane, Sandra (NUPAD), Silvia e Vera, pela ótima
receptividade, amizade e enorme ajuda durante a coleta de dados; meu especial
agradecimento.
À Enfermeira Thaís de Souza Borges, coordenadora da área de enfermagem do
ajudar-À Dra. Ana Cerqueira, coordenadora médica do ambulatório do Hemocentro de
Belo Horizonte, pela receptividade.
À equipe médica do ambulatório do Hemocentro de Belo Horizonte, pela valiosa
contribuição na coleta de dados e informações sobre as crianças deste estudo.
À Dra Mitiko Murao, que abriu para mim as portas do ambulatório do Hemocentro
de Belo Horizonte, pela disponibilidade e pela valiosa contribuição desde a
realização do meu projeto de pesquisa.
À Enfermeira e amiga Marta Magda Martins, com quem me iniciei na enfermagem
pediátrica, meu agradecimento pela contribuição também neste trabalho.
Aos bolsistas de Iniciação Científica, Aline, Ed Wilson, MarcosVinícius, Fabiano
Wendel e Stefânia Barros, que me acompanharam com dedicação neste trabalho.
Aos meus amigos e amigas, pelo incentivo, sempre, e amizades valiosas, meu
especial agradecimento.
Às crianças e seus pais que aceitaram participar deste estudo, sempre muito
receptivos. Meu especial agradecimento.
SUPORTE FINANCEIRO
Os alunos Ed Wilson Vieira, Marcos Vinicios Figueiredo e Stefãnia
Barros receberam Bolsa de Iniciação Científica financiada pelo Programa
RESUMO
Analisou-se a adesão à prescrição de antibiótico profilático, penicilina na
maioria dos casos, em 108 crianças com anemia falciforme, seguidas por 15
meses no Hemocentro de Belo Horizonte, Brasil. Avaliou-se a adesão por meio de
questionário aplicado aos cuidadores em três entrevistas e de dados retirados dos
prontuários médicos das crianças; a ingestão de antibiótico foi verificada em 81
crianças por meio de teste de atividade antibacteriana em uma amostra de urina.
A urina foi coletada pelas mães no domicílio, imersa em fita de papel-filtro e
enviada pelos correios em envelope selado para os pesquisadores. Os antibióticos
prescritos eram gratuitos para todos os pacientes. Os pais de 78% das crianças
escolheram a via oral para administração do antibiótico; os outros penicilina
intramuscular a cada 21 dias, exclusivamente ou alternadamente com a via oral.
Os meninos representaram 45% da casuística. A idade mediana foi de 25,3
meses. As mães foram responsáveis pela administração do antibiótico oral na
maioria dos casos. O antibiótico foi detectado na urina em 56% das crianças; 48%
dos cuidadores afirmaram nas entrevistas que nenhuma dose do medicamento
deixou de ser administrada. Em 89% das crianças não teriam ocorrido falhas na
administração do antibiótico, de acordo com as anotação do prontuário médico.
Considerando-se aderente a criança que não apresentasse falhas em nenhum ou
em apenas um dos métodos utilizados, a taxa de adesão foi de 67%. O grau de
concordância entre os três métodos para medir a adesão foi baixo. Cerca de 10%
dos cuidadores relataram dificuldades para administrar o antibiótico oral. Quando
os cuidadores foram questionados sobre o entendimento das orientações
conhecimento sobre a doença falciforme em si mais do que à importância do
antibiótico profilático. Somente nove cuidadores relataram algum tipo de
abordagem educacional feita pelo corpo de enfermagem. Não se demonstrou
qualquer associação entre a taxa de adesão e o gênero, estado nutricional, renda
familiar per capita, nível educacional dos cuidadores ou número de membros da
família. A adesão é um tema complexo que não pode ser entendido apenas em
termos de medidas diretas ou indiretas das taxas de adesão à prescrição médica.
Devem ser devidamente levados em consideração o comportamento dos
pacientes e de suas famílias em relação aos regimes prescritos, suas crenças e
conhecimento sobre a doença em questão, sua vida cotidiana e os papéis sociais
desempenhados pelos profissionais de saúde, pacientes e familiares no processo
global de saúde-doença. Os resultados do presente estudo sugerem a
necessidade de programas educacionais abrangentes para os profissionais de
ABSTRACT
Compliance with prophylactic antibiotic, mainly penicillin, was studied in 108
children with sickle cell anemia who were followed-up for 15 months at a
Hematology Center in Belo Horizonte, Brazil. Compliance was assessed through
three interviews and reports from medical records; antibiotic intake was checked in
81 children through its antibacterial activity in a single sample of urine. The urine
was collected by mothers at home dipping it on a filter paper strip, inserted into
glassine envelope and then into a prepaid reply envelope that was mailed to the
researchers. Prescribed antibiotic was free of charge for all patients. The oral route
has been chosen by parents of 78% of children; the other had 21-day
intramuscular penicillin, exclusively or alternating with the oral route. There were
45% boys and 55% girls; the median age was 25.3 months. Children’s mother was
responsible for the administration of antibiotic in the majority of families. 56% of
urines tested positive for the antibiotic; 48% of caregivers assured that all doses
had been given during the interviews. No doses were missed in 89% of cases
according to medical files. If a child was considered compliant when none or just
one of these three methods detected missing doses, the rate of compliance was
67%. The agreement between methods on assigning a child as compliant or not
was low. About ten percent of caregivers said that they had some difficulty in
getting the child to take the medicine. When caregivers were asked about
understanding doctor’s advices, most answers were based on their knowledge of
the disease itself rather than the importance of prophylactic antibiotic. Only 9
caregivers had some educational approach from the nursing staff. No significant
demonstrated. Compliance is a complex subject that cannot be understood only in
terms of indirect or direct measurement of adhesion rates to medical prescription.
The behavior of patients and their families towards the prescribed regimens, their
beliefs and knowledge about their disease, their daily life, and the designated role
of health professionals, patients and families in the whole process of health and
disease should be taken into due account. The results of the present study suggest
the need for a comprehensive educational program for health professional staff
ÍNDICE GERAL
Agradecimentos v
Suporte financeiro vii
Resumo viii
Abstract x
Lista de abreviaturas xv
Índice de figuras xvi
Índice de tabelas xvii
1. Introdução 1
2. Revisão da literatura 4
2.1. Diagnóstico da doença e prevenção de infecções. 6
2.2. Resumo do metabolismo da penicilina e da eritromicina 11
2.3. Adesão ao tratamento 14
2.3.1. Por que existem indivíduos que não aderem ao tratamento? 16
2.3.2. Fatores determinantes da adesão 18
2.3.2.1. A educação dos pais ou cuidadores e dos pacientes 21
2.3.2.2. Fatores ligados aos medicamentos 22
2.3.2.2.1. Palatabilidade 22
2.3.2.2.2. O regime terapêutico 24
2.3.2.2.3. Custos e aquisição dos medicamentos 25
2.3.2.2.4. Vias de administração 26
2.3.2.3. Interação dos profissionais com pacientes e família 28
2.3.2.4. Fatores relacionados à família 31
2.3.2.5. Fatores ligados à doença 33
2.3.3. Métodos de avaliação da adesão 33
2.3.3.1. Entrevistas 34
2.3.3.2. Estimativa dos profissionais de saúde 35
2.3.3.3. Monitoração dos resultados clínicos 35
2.3.3.5. Identificação de drogas ou metabólitos e
marcadores inativos nos líquidos corporais
36
2.4. Adesão à profilaxia contra infecção na anemia falciforme 39
3. Objetivos 46
3.1. Objetivo geral 46
3.2. Objetivos específicos 46
4. Casuística e métodos 47
4.1. Casuística 47
4.2. Esquema profilático 50
4.3. Avaliação da condição sócio-econômico-familiar 51
4.4. Avaliação da adesão à profilaxia com antibiótico 51
4.4.1. Entrevista com o cuidador da criança 52
4.4.2. Anotações em prontuários 53
4.4.3. Registros de dispensação de antibiótico pela farmácia do
hemocentro
53
4.4.4. Verificação de atividade antibiótica na urina 54
4.4.4.1. Teste de sensibilidade utilizando a técnica de
disco-difusão em ágar
56
4.4.4.2. Testes- pilotos 58
4.5. Definição de variáveis 60
4.6. Métodos estatísticos 63
5. Resultados 65
6. Discussão 84
7. Conclusões 95
9. Anexos 104
9.1 Termo de Consentimento 104
9.2 Parecer da Câmara Departamental 105
9.3 Comitê de Ética do HBH 106
9.4 Entrevista de Adesão 107
9.5 Ficha de Consulta Médica 108
LISTA DE ABREVIATURAS
AF : Anemia Falciforme
Anvisa : Agência Nacional de Vigilância Sanitária
HAZ: Escore padronizado z da estatura para a idade e sexo, à primeira
entrevista
HBH: Hemocentro de Belo Horizonte
HBM : Health Beliefs Model
HC-UFMG: Hospital das Clínicas da UFMG
ID: Identificação
MASCOT: Pakistan Multicentre Amoxycillin Short Course Therapy
MMM : Meio de Manutenção de Microorganismos
n: número de pacientes
NUPAD : Núcleo de Ações e Pesquisa em Apoio Diagnóstico da UFMG
OMS : Organização Mundial da Saúde
WHZ: Escore padronizado z do peso em relação à estatura e sexo, à primeira
ÍNDICE DE FIGURAS
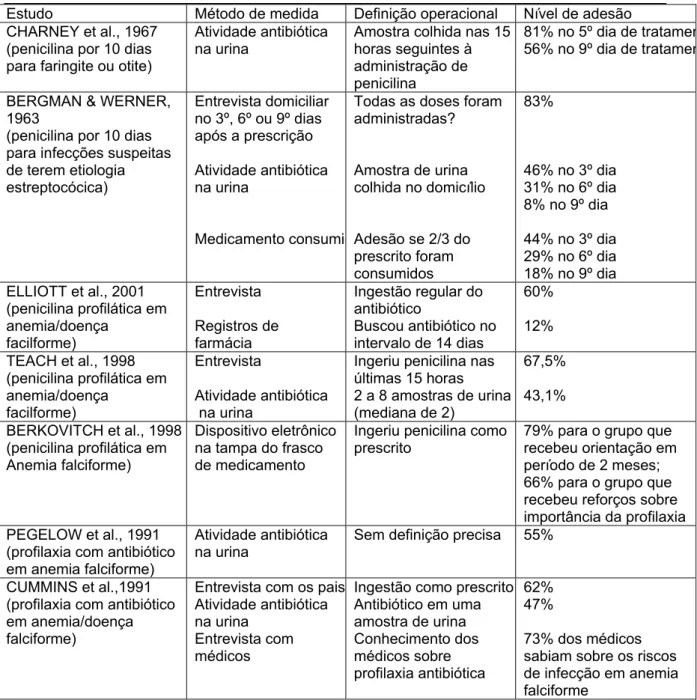
Figura 1: Distribuição etária das 108 crianças com anemia falciforme 47
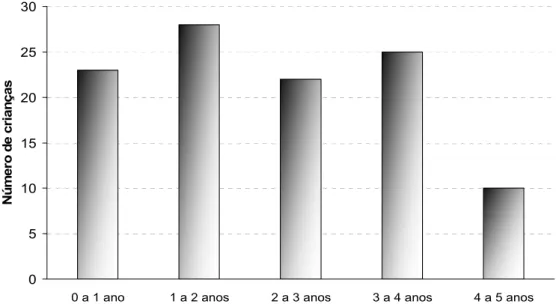
Figura 2: Distribuição das 108 crianças, portadoras de anemia
falciforme, de acordo com a renda familiar per capita.
48
Figura 3: Distribuição das 108 crianças, portadoras de anemia
falciforme, de acordo com o número de membros da família.
48
Figura 4: Testes de atividade antibiótica na urina utilizando a técnica
de disco-difusão em ágar. Observam-se três halos de inibição,
reveladores da presença de penicilina na urina (teste positivo), e
um teste negativo. A bactéria utilizada foi o e o Micrococus spp.
57
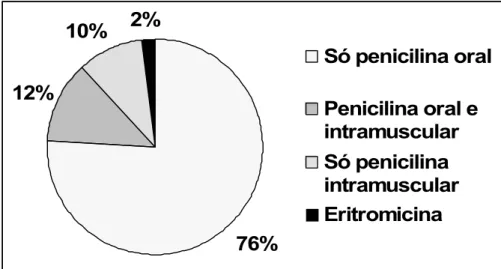
Figura 5: Tipo de antibioticoterapia profilática em 108 crianças com
anemia falciforme
ÍNDICE DE TABELAS
TABELA 1: Pesquisas realizadas sobre adesão ao tratamento com
Penicilina
38
TABELA 2: Associação entre falhas de adesão detectadas pelas
entrevistas (variável com três categorias) e pelo teste de
presença do antibiótico na urina de 81 crianças com
anemia falciforme em uso profilático de antibiótico.
69
TABELA 3: Associação entre falhas de adesão detectadas pelas
entrevistas (variável com duas categorias) e pelo teste de
presença do antibiótico na urina de 81 crianças com
anemia falciforme em uso profilático de antibiótico.
70
TABELA 4: Associação entre falhas de adesão detectadas por consulta
aos prontuários médicos e pelo teste de presença do
antibiótico na urina de 81 crianças com anemia falciforme
em uso profilático de antibiótico.
71
TABELA 5: Associação entre falhas de adesão detectadas pelas
entrevistas (variável com três categorias) e pela consulta
aos prontuários médicos de 108 crianças com anemia
falciforme em uso profilático de antibiótico.
72
TABELA 6: Associação entre falhas de adesão detectadas pelas
entrevistas (variável com duas categorias) e pela consulta
aos prontuários médicos de 108 crianças com anemia
falciforme em uso profilático de antibiótico.
73
TABELA 7: Associação entre gênero e falhas de adesão detectadas
pelas entrevistas (variável com três categorias) de
cuidadores de 108 crianças com anemia falciforme em uso
profilático de antibiótico.
74
TABELA 8: Associação entre escolaridade dos cuidadores e falhas de
adesão detectadas pelas entrevistas (variável com três
categorias) de cuidadores de 108 crianças com anemia
falciforme em uso profilático de antibiótico.
TABELA 9: Associação entre escolaridade dos cuidadores e falhas de
adesão detectadas pelas entrevistas (variável com duas
categorias) de cuidadores de 108 crianças com anemia
falciforme em uso profilático de antibiótico.
76
TABELA 10: Associação entre número de membros da família e falhas
de adesão detectadas pelas entrevistas (variável com duas
categorias) de cuidadores de 108 crianças com anemia
falciforme em uso profilático de antibiótico.
77
TABELA 11: Associação entre desnutrição aferida pelo índice escore Z
da estatura (HAZ) e falhas de adesão detectadas pelas
entrevistas (variável com duas categorias) de cuidadores
de 108 crianças com anemia falciforme em uso profilático
de antibiótico.
78
TABELA 12: Associação entre desnutrição aferida pelo índice escore Z
do peso em relação à estatura (WHZ) e falhas de adesão
detectadas pelas entrevistas (variável com duas
categorias) de cuidadores de 108 crianças com anemia
falciforme em uso profilático de antibiótico.
78
TABELA 13: Associação entre gênero e falhas de adesão
considerando-se os métodos de entrevista, anotações em
prontuário e atividade do antibiótico na urina em 81
crianças com anemia falciforme em uso profilático de
antibiótico.
80
TABELA 14: Associação entre desnutrição aferida pelo índice escore Z
da estatura para a idade (HAZ) e falhas de adesão
considerando-se os métodos de entrevista, anotações em
prontuário e atividade do antibiótico na urina em 81
crianças com anemia falciforme em uso profilático de
antibiótico.
TABELA 15: Associação entre desnutrição aferida pelo índice escore Z
do peso em relação à estatura (WHZ) e falhas de adesão
considerando-se os métodos de entrevista, anotações em
prontuário e atividade do antibiótico na urina em 81
crianças com anemia falciforme em uso profilático de
antibiótico.
81
TABELA 16: Associação entre a escolaridade do cuidador e falhas de
adesão considerando-se os métodos de entrevista,
anotações em prontuário e atividade do antibiótico na urina
em 81 crianças com anemia falciforme em uso profilático
de antibiótico.
81
TABELA 17: Associação entre número de membros da família e falhas
de adesão considerando-se os métodos de entrevista,
anotações em prontuário e atividade do antibiótico na urina
em 81 crianças com anemia falciforme em uso profilático
de antibiótico.
1. INTRODUÇÃO
O desenvolvimento dos meios de diagnóstico e tratamento tem
possibilitado uma variedade de regimes terapêuticos que vão desde os mais
simples e baratos até os mais complexos e de alto custo financeiro. Os regimes
terapêuticos possuem indicações mais ou menos precisas, pressupõem doses
corretas de medicamentos, prevêem uma determinada duração, necessitam da
aceitação e adesão do paciente e familiares ao tratamento em questão e não
podem prescindir da monitorização dos resultados desejados.
A prescrição do regime terapêutico e sua realização até que se alcancem
os resultados pretendidos nem sempre acontecem de forma “natural”, como seria
de se supor. Os profissionais de saúde parecem não estar atentos, ou mesmo
instrumentalizados, para identificar falhas no tratamento que advêm da
não-adesão pelos pacientes e familiares.
A não-adesão, portanto, pode ser a expressão de resultados esperados
que não foram alcançados e, assim, levar a repetições desnecessárias de
exames, a alterações de esquemas terapêuticos e a gastos adicionais.
O Conselho Federal de Farmácia dos Estados Unidos estimou que a
não-adesão ao tratamento custa, anualmente, 8,5 bilhões de dólares em consultas
médicas e hospitalizações desnecessárias (WINNICK, 2005). Parece não haver
esse tipo de estimativa no Brasil.
A adesão ao tratamento não é um fenômeno simples. Ela vem
acompanhada de múltiplos aspectos sociais, comportamentais, culturais e de
relação do paciente e familiares com os profissionais de saúde, dentre outros. A
prescrições médicas ou de outros profissionais, supondo que o tratamento deva
sempre ser seguido, mecanicamente, pelo paciente e familiares.
Chama a atenção o fato de que a adesão é muito pouco abordada pelos
profissionais de saúde na sua relação com a clientela, sendo, na maioria das
vezes, apenas constatada a ocorrência de não-adesão. Em nosso meio, a
literatura é escassa em relação à preocupação dos profissionais com a
abordagem da adesão a regimes terapêuticos.
Os atendimentos e consultas de Enfermagem, por exemplo, parecem não
considerar os aspectos relativos à adesão. Isso tem uma importância fundamental
quando se sabe que faz parte da natureza do trabalho da enfermagem a presença
constante desses profissionais junto de sua clientela e, ainda assim, a abordagem
à adesão ao tratamento não é feita de forma sistemática, de modo a possibilitar
algum tipo intervenção nesse processo.
Observa-se que a monitoração da adesão tem-se restringido, muitas vezes,
apenas a uma simples pergunta sobre a ingestão, ou não, de medicamentos.
Estudos já demostraram a eficácia do uso de penicilina na profilaxia contra
infecções graves às quais as crianças portadoras de anemia falciforme são
altamente suscetíveis até os cinco anos de idade. Além disso, os programas de
triagem neonatal têm possibilitado o diagnóstico e o início precoce da profilaxia
antibiótica com notável queda nos índices de morbi-mortalidade. O sucesso do
controle das infecções nas crianças com anemia falciforme vai depender da
adesão ao uso de penicilina e, apesar disso, pouco se conhece ainda sobre o
nível de conscientização da necessidade da profilaxia antibiótica entre os pais e
profissionais de saúde, o que torna a não-adesão um problema comum nos
É necessário incluir nos protocolos das instituições de saúde uma
abordagem mais minuciosa sobre a adesão, as causas da não-adesão, o papel
designado aos profissionais, pacientes e familiares nesse processo como parte
integrante do tratamento e não apenas adotar-se o raciocínio de que um regime
terapêutico não está sendo eficaz pelo simples fato de que os resultados positivos
não estão sendo alcançados.
Esta é a motivação para a presente pesquisa, feita com crianças
portadoras de anemia falciforme, diagnosticadas pelo Programa de Triagem
Neonatal do Estado de Minas Gerais e atendidas segundo o protocolo clínico
2. REVISÃO DA LITERATURA
A anemia falciforme (AF) é uma hemoglobinopatia qualitativa hereditária
caracterizada por uma dupla homozigose do gene da hemoglobina S (ROCHA,
2004). A causa da doença é uma mutação no gene que codifica a cadeia beta da
globina, na qual há substituição do ácido glutâmico por valina na posição 6 da
globina-beta originando, assim, a hemoglobina anormal S. Essa hemoglobina
anormal, quando desoxigenada, tende a formar polímeros de HbS. As hemácias,
então, tomam uma forma afoiçada, resultante de alterações da estrutura da
hemoglobina e da membrana eritrocitária. Os polímeros, por serem viscosos,
tornam os eritrócitos menos deformáveis, o que diminui a velocidade de trânsito
na microcirculação (ANVISA, 2002).
O fenômeno da falcização aumenta na proporção em que aumenta o
tempo de trânsito das hemácias pela microcirculação, havendo uma maior
tendência a se falcizarem nos locais onde a circulação através do sinusóides é
mais lenta, como ocorre no baço, por exemplo. A conseqüência desse processo é
o encurtamento da vida média das hemácias, fenômenos vasoclusivos, episódios
de dor e lesão de órgãos e sistemas.
O fenômeno da vasoclusão ocorre, inicialmente, pela interação entre os
vasos e as alterações morfofuncionais das hemácias falciformes. Mudanças na
fisiologia vasomotora e presença de determinados fatores humorais na região
afetada exercem influência na adesão das células falciformes ao endotélio. Os
episódios de vasoclusão, ao longo do tempo, causarão lesões em tecidos, órgãos,
ossos, articulações, vasos cerebrais, etc, de grande importância clínica. Os
pelo sistema monocítico-fagocitário, levando esses pacientes à anemia hemolítica
crônica (ROCHA, 2004).
O gene da HbS pode combinar-se com outros genes de outras
hemoglobinopatias hereditárias, como a hemoglobina C, hemoglobina D e
beta-talassemia, entre outras, resultando nas hemoglobinopatias SC, SD e
S/beta-talassemia, respectivamente. Essas formas sintomáticas do gene da HbS, em
homozigose ou em associação, são denominadas, em conjunto, doença
falciforme. Reserva-se a denominação “anemia falciforme” para a forma
homozigótica SS. A herança de apenas um gene alterado denomina-se traço
falcêmico e seus portadores não apresentam sintomas vasoclusivos em
condições fisiológicas e possuem uma expectativa de vida normal. No Brasil, os
afro-descendentes têm uma prevalência de 8% do traço falcêmico (ROCHA,
2004).
O estado de Minas Gerais incluiu a doença falciforme na triagem neonatal
a partir de março de 1998. Até fevereiro de 2005, haviam sido triados 1.899.343
recém-nascidos, tendo sido detectados 1.383 casos de doença falciforme. A
incidência de anemia falciforme (hemoglobina S em homozigose) foi de,
aproximadamente, um caso para 2.500 recém-nascidos (FERNANDES et al.,
2006).
A variabilidade clínica é uma das características dessas doenças, levando
a quadros desde os mais leves até os mais graves, sujeitos a várias complicações
e hospitalizações freqüentes. Contribui para as variações clínicas, como fator
adquirido, o nível sócio-econômico que pode implicar numa melhor ou pior
condição nutricional, habitacional, de prevenção de infecções e acesso à
determinados, estão o nível de hemoglobina fetal e os haplótipos associados ao
gene S.
Apesar de a mutação da HbS ser a mesma entre os doentes falcêmicos, há
diferenças na seqüência das bases nitrogenadas nos genes da beta globina,
embora essas diversas seqüências não influenciem na síntese da hemoglobina
anormal S. Essa diferenciação genética, que é específica para determinadas
populações ou grupos étnicos, é conhecida como haplótipos, que são: Bantu,
Benin, Senegal, Camarões, Árabe–indiano e atípicos (ANVISA, 2002; NAOUM &
NAOUM, 2004).
Os haplótipos Bantu e Benin são os mais comuns no Brasil, os quais
estão, geralmente, associados a quadros mais graves da doença. A persistência
hereditária de hemoglobina fetal associada à HbS diminui a gravidade clínica da
anemia falciforme, o que pode ser verificada nos diferentes haplótipos.
A doença falciforme originou-se na África e foi trazida para a América com
a escravidão negra, por isso sua predominância entre negros e pardos.
Tratando-se de uma doença crônica, hereditária e de grande impacto na família, a
abordagem pelos profissionais da saúde deve incluir um importante componente
de educação aos indivíduos e à comunidade (ANVISA, 2002).
2.1. DIAGNÓSTICO DA DOENÇA E PREVENÇÃO
DE INFECÇÕES.
Não existindo tratamento específico para a anemia falciforme, a abordagem
é baseada no diagnóstico precoce através da triagem neonatal e na prevenção de
As crianças com anemia falciforme apresentam susceptibilidade
aumentada às infecções bacterianas; o S. pneumoniae é responsável por
aproximadamente 70% das infecções (ZARKOWSKY et al., 1986).
Os processos infecciosos constituem a principal causa de
morbi-mortalidade das crianças. São mais freqüentes e graves nas crianças com idade
abaixo de cinco anos. Podem manifestar-se inicialmente com febre e levar à
morte da criança em até 12 horas. O risco de meningite pneumocócica é estimado
em 600 vezes maior que na população geral e a freqüência de bacteremia em até
300 vezes maior que o esperado para a idade; 90% dos casos ocorrem nos três
primeiros anos de vida (GASTON et al., 1986; NAOUM & NAOUM, 2004).
A susceptibilidade às infecções se deve à atrofia e disfunção esplênica
precoce, com conseqüente diminuição da capacidade de opsonização de
bactérias encapsuladas que, provavelmente, relaciona-se a uma baixa produção
de anticorpos pelo baço da criança doente.
A mortalidade ligada à doença falciforme varia de acordo com a região
geográfica, a qualidade do tratamento dispensado às crianças, a origem étnica e
a gravidade da doença. O pico de freqüência de mortalidade das crianças com
doença falciforme está entre um e cinco anos. Para as crianças homozigotas
(SS), essa taxa diminui a partir dos cinco anos de idade até a adolescência e
cresce após os vinte anos (THOMAS et al., 1996).
GASTON et al. (1986) demonstraram que o uso da penicilina profilática
levou a uma redução de 84% na incidência de infecções em crianças portadoras
de anemia falciforme quando comparadas ao grupo placebo. A queda na
incidência de septicemia no grupo de crianças que receberam penicilina foi
admissão, 71,6% das crianças do grupo que receberam placebo e 67% do grupo
que receberam penicilina tinham também recebido vacina antipneumocócica. A
partir desse estudo, passou-se a recomendar o uso de penicilina profilática dos
quatro meses até os cinco anos visando à queda da morbidade e mortalidade
associadas à septicemia pneumocócica.
O tratamento antibiótico profilático consiste de duas doses diárias de 125
mg, via oral, de penicilina V para crianças até 3 anos de idade ou 15 kg e duas
doses de 250 mg, via oral, para crianças de 3 a 6 anos de idade ou com 15 a 25
kg. Para as crianças com mais de 25 kg, administram-se duas doses diárias de
500 mg. Alternativamente, penicilina benzatina é administrada, via intramuscular,
a cada 21 dias, 300.000 UI para crianças até 10 kg de peso, 600.000 UI de 10 a
25 kg de peso e 1.200.000 UI para crianças com mais de 25 kg. Para as crianças
alérgicas à penicilina, utiliza-se a dose de 10 mg por kg de peso de eritromicina,
via oral, duas vezes ao dia (ANVISA, 2002).
Verificando a incidência de bacteremia entre crianças com doença
falciforme hospitalizadas por episódios febris, PEGELOW et al. (1991)
compararam dois períodos distintos. No primeiro período do estudo, com duração
de um ano, apenas algumas crianças recebiam penicilina profilática. No segundo
período, de 1985 a 1990, todas as crianças tinham prescrição do antibiótico
profilático. A ocorrência de bacteremia por S. pneumoniae nos episódios febris foi
maior no primeiro período de observação do que no segundo. Os autores
concluíram que o uso profilático de penicilina reduziu a freqüência de bacteremia
grave por S. pneumoniae. Entretanto, os profissionais deveriam estar cientes de
que, apesar da profilaxia antibiótica, esses episódios ainda podem ser causa de
ZARKOWSKY et al. (1986), em um estudo multicêntrico, demonstraram
que a taxa de incidência de bacteremia foi significativamente mais alta entre as
crianças com anemia falciforme (SS) menores de 6 anos e maiores de 19 anos
em comparação às crianças portadoras de hemoglobinopatia SC. Além disso,
enquanto a taxa de bacteremia decrescia abruptamente nas crianças portadoras
de hemoglobinopatia SC após os dois anos de idade, nas crianças com
hemoglobinopatia SS essa taxa decrescia mais lentamente até os seis anos de
idade. O S. pneumoniae foi o agente responsável por 67% dos casos de
bacteremia em crianças abaixo de seis anos, mas por apenas 19% das
bacteremias naquelas com idade acima de seis anos. A incidência de bacteremia
pneumocócica em crianças SS com idade inferior a 3 anos foi de 6,1 eventos por
100 pacientes-anos e a letalidade foi de 24%. Demonstrou-se, também, que o
grupo de crianças que não desenvolveu bacteremia pneumocócica teve uma
probabilidade quatro vezes maior de ter recebido penicilina profilática.
FONSECA et al. (2005), com o objetivo de demonstrar a prevalência de
colonização nasofaríngea por pneumococos em crianças com doença falciforme,
em uso de penicilina, encontraram 3 delas com cepas de pneumococo resistentes
à penicilina entre 98 estudadas, embora nenhuma dessas cepas apresentasse
resistência elevada ao antibiótico. A idade foi o único fator de risco para a
colonização; as crianças com idade até 24 meses foram as mais colonizadas.
Quando foram consideradas as crianças menores de 6 anos, observou-se uma
prevalência de colonização nasofaríngea menor do que 20%, o que, segundo os
autores, foi inferior à encontrada em outros estudos que envolveram crianças
normais. Baseados nesses achados, concluíram que as crianças com idade
prolongado profilático da penicilina não determinou o aumento da resistência do
pneumococo a esse antibiótico.
O efeito da interrupção da profilaxia com penicilina, preconizada até os
cinco anos de idade, foi estudado por FALLETA et al. (1995) em crianças com
mais de cinco anos de idade. As crianças foram divididas em um grupo que
continuou recebendo a profilaxia antibiótica e outro que recebeu placebo. Os
grupos foram seguidos por, aproximadamente, três anos. A taxa observada de
bacteremia pneumocócica ou meningite por 100 pessoas-ano foi de 0,33 para o
grupo de crianças que continuaram a receber penicilina e de 0,67 para as
crianças que recebiam placebo, taxas essas que não são diferentes, sob o ponto
de vista estatístico. Os autores compararam estas taxas com aquelas obtidas no
estudo de GASTON et al. (1986), que foram de 1,5 por 100 pessoas-ano no grupo
que recebeu penicilina profilática e de 9,8 por 100 pessoas-ano no grupo que
recebeu o placebo. Considerando que todas as crianças receberam a vacina
pneumocócica 23-valente e que em todos os casos de bacteremia as cepas de S.
pneumoniae isoladas das culturas (sangue ou líquor) eram de sorotipos incluídos
na vacina, os autores atribuíram a ocorrência da bacteremia pneumocócica, pelo
menos em parte, a falha de eficácia da vacina. Esse estudo concluiu que as
crianças com anemia falciforme que não tiveram infecções pneumocócicas graves
ou que não foram esplenectomizadas podem, seguramente, interromper o uso da
profilaxia aos cinco anos de idade se receberem atenção médica contínua e seus
pais forem bem orientados a procurar o serviço de saúde quando seu filhos
Além do uso da penicilina, a prevenção de infecções é realizada através
de imunizações, com ênfase na vacinação contra o pneumococo, Haemophillus
influenzae, meningococo e hepatite B.
LOGETTO et al. (1999) avaliaram a resposta à imunização
anti-pneumocócica em crianças com anemia falciforme na cidade de São Paulo.
Observou-se produção adequada de anticorpos aos sorotipos testados e
presentes na vacina anti-pneumocócica 23-valente. A intensidade da resposta foi
maior nas crianças acima de seis anos de idade. As crianças com anemia
falciforme responderam com produção de anticorpos de forma semelhante aos
controles sadios.
2.2. RESUMO DO METABOLISMO DA PENICILINA E DA
ERITROMICINA
As penicilinas têm como núcleo formador o ácido penicilânico.
Adicionando-se diferentes grupos químicos a sua molécula, obtém-se as várias
famílias de penicilinas. É um antibiótico que interfere na biossíntese de
componentes da parede celular bacteriana e tem ação bactericida.
A penicilina benzatina libera a droga ativa muito lentamente a partir do local
da injeção intramuscular; resulta em níveis baixos, porém prolongados do
antibiótico.
A penicilina V foi desenvolvida para eliminar a desvantagem de outras
preparações que são inativadas pelo suco gástrico, podendo, assim, ser
administrada pela via oral. Sua absorção é rápida e obtêm-se concentrações
máximas no sangue 30 a 60 minutos após ingestão; o sal de potássio tem melhor
minutos, sendo metabolizada em derivados do ácido penicilóico e rapidamente
eliminada pelos rins (SILVA, 2002).
Em estudo sobre a influência da alimentação nas concentrações séricas,
salivares e lacrimais de penicilina em crianças com mediana de idade de 19
meses, McCRACKEN et al. (1978) encontraram concentrações de penicilina V de
2,1 microgramas/ml, 30 minutos após administração oral, em jejum. Quando
administrada com leite, a mediana da concentração da droga teve uma redução
de 40% no nível sérico, medido entre 30 e 60 minutos após administração.
Concentrações de penicilina V maiores que 0,01 microgramas/ml foram
detectadas na saliva de todas as crianças estudadas. Essa concentração excede
à concentração inibitória mínima para o pneumococo. De forma semelhante, 47%
das crianças tinham concentrações maiores ou iguais a 0,01 microgramas/ml na
secreção lacrimal, pelo menos até 4 horas após administração do antibiótico.
Esses dados sugerem que a penicilina V deva ser administrada em jejum.
Em estudo para testar as concentrações séricas de penicilina (GINSBURG
et al., 1982), 26 crianças foram divididas em três grupos, todas recebendo dose
única intramuscular de penicilina. No primeiro grupo, sete crianças com peso
abaixo de 27 kg receberam 600.000 UI de penicilina benzatina; no segundo, seis
crianças com peso acima de 27 kg receberam 1.200.000 UI. Num terceiro grupo,
foram tratadas 13 crianças com uma associação de penicilina benzatina e
penicilina procaína. Os picos médios de concentração sérica do antibiótico 24
horas após administração da penicilina benzatina foram de 0,16 e 0,15
microgramas/ml para aquelas que receberam 600.000 UI e 1.200.000 UI,
respectivamente. Penicilina ainda foi detectada no soro até o 18º dia em 8 de 12
administração associada de penicilina benzatina e penicilina procaína (3.º grupo)
foi 25 vezes maior que aquele correspondente à administração de penicilina
benzatina isolada. Em nenhuma das 10 amostras de soro analisadas no 30.º dia
foi detectada penicilina. Entretanto, demonstrou-se penicilina na urina em 8 de 9
pacientes testados no 30.º dia. Isso reforça a observação de outros autores de
que a penicilina benzatina mantém níveis baixos, porém sustentáveis no soro.
A eritromicina pertence à família dos antibióticos macrolídeos. É
adequadamente absorvida pelo trato gastrointestinal e bem distribuída nos
tecidos, principalmente sob a forma de seu éster estolato. Sua absorção não é
influenciada pela presença de alimentos. Concentrações máximas do antibiótico,
quando administrado na forma de éster estolato, são obtidas após 2 horas. Sua
meia-vida situa-se em torno de 1,6 hora. Entre 2% e 5% da dose oral são
2.3. ADESÃO AO TRATAMENTO
A adesão ao tratamento medicamentoso tem despertado preocupação
entre os profissionais de saúde nas últimas décadas, ao mesmo tempo em que se
discute, em vários estudos, o alto consumo de medicamentos. O tema é complexo
e multifacetado, envolvendo comportamentos do indivíduo, da família e da
comunidade, o que leva muitos profissionais a ignorá-la completamente (LEITE &
VASCONCELOS, 2003; MATSUI,1997; WRIGHT, 1993).
O termo usado na língua inglesa, “compliance”, pode ser traduzido como
obediência e pressupõe um papel passivo do paciente. “Adherence”, isto é,
aderência, é utilizado para identificar uma escolha livre do indivíduo em adotar, ou
não, certa recomendação, podendo significar também, “seguir sem desviar”
(LEITE & VASCONCELOS, 2003; LA GRECA, 1990).
Para STEINER & EARNEST (2000), esses termos são problemáticos, pois
eles superestimam o controle do profissional sobre o processo de ingestão de
medicamentos e impõem ao paciente tomar seus medicamentos tal como
prescritos. Além disso, cria distinções entre as pessoas que ingerem todos os
seus medicamentos e aquelas que, de alguma forma, não os ingere
rigorosamente.
HAYNES (1979) definiu adesão como o grau de concordância entre o
comportamento do indivíduo em relação ao uso de medicamentos, prescrições
dietéticas ou mudanças no estilo de vida, e as prescrições médicas. Atualmente,
um conceito mais amplo define a adesão como um processo ativo, intencional e
responsável, no qual o indivíduo trabalha para manter sua saúde, tendo como
colaboradores próximos os profissionais da área da saúde (KINGÄS et al.,
Problemas relacionados à adesão são reconhecidamente mais freqüentes
quando a medicação é administrada em regime ambulatórial. Já foi demonstrado
que 50% das orientações médicas são esquecidas quase que imediatamente
após a consulta (SHOPE, 1981; TEBBI, 1993).
Alguns dados mostram que a adesão pode variar de 11% a 83% entre os
pacientes pediátricos (SHOPE, 1981); pelo menos um terço deles não completa
tratamentos relativamente curtos (WINNICK, 2005). A não-adesão entre a
população pediátrica é comparável à da população adulta (MATSUI, 1997).
A baixa ou inadequada adesão ao tratamento compromete a eficácia dos
regimes terapêuticos, leva a erros na interpretação dos resultados alcançados e a
alterações inadequadas nos regimes de tratamento, além de hospitalizações e
investigações desnecessárias. Pode manifestar-se de várias maneiras. As mais
comuns são omissão de doses, uso de dosagens incorretas, intervalos
inadequados entre as doses, resistência da criança, má compreensão das
orientações médicas, interrupção precoce do tratamento, não-aquisição do
medicamento, demora em procurar tratamento e recusa em participar de
programas de cuidados à saúde (MATSUI, 1997; SHOPE, 1981; TEBBI, 1993;
DAWSON & NEWELL, 1994).
A não-aquisição de medicamentos é chamada de não-adesão primária.
LOONG (1999), em seu estudo, observou que a taxa de não-adesão primária em
uma policlínica foi de 6,1% entre os pacientes com doenças agudas e de 0,6%
entre os pacientes que tinham doenças crônicas e faziam consultas regulares. A
possível explicação do autor para essa baixa taxa entre os doentes crônicos foi a
localização da farmácia no mesmo setor onde eram realizadas as consultas. De
de subsídio financeiro podem aumentar as taxas de não-adesão primária. Por
essa razão, BEARDON et al. (1993) recomendam que a exposição a drogas seja
estimada a partir de sua dispensação em vez de suas datas de prescrição.
Estimou-se que a não-adesão a medicamentos custa em torno de 7 a 9
bilhões de dólares ao sistema de saúde canadense e que, igualmente por
não-adesão, 8,5 bilhões de dólares são gastos, desnecessariamente, com
hospitalizações e consultas médicas nos Estados Unidos (MATSUI, 1997;
WINNICK et al., 2005).
É importante que sejam diferenciadas as falhas intencionais, que fazem
parte da adaptação do paciente à sua doença, daquelas não-deliberadas e que
acontecem devido ao esquecimento ou modificações na rotina diária (STEINER &
EARNEST, 2000).
2.3.1. Por que existem indivíduos que não aderem ao
tratamento?
BUCHER (1992) observa que, mesmo existindo na população brasileira o
assim denominado “folclore hipocondríaco”, ainda assim muitas pessoas ou não
aderem ao tratamento ou o fazem de forma inadequada; “a não-adesão, em
algum grau, é universal” e “o normal é não aderir” (JORDAN et al, 2000).
Um estudo entre pacientes com diabetes ou insuficiência cardíaca
demonstrou que apenas 42% deles tomavam corretamente seus medicamentos,
concluindo que nem a gravidade da doença nem a característica dos pacientes
determinam a dimensão dos erros na medicação (WRIGHT, 1993). Resultados
freqüência de falhas na adesão ao tratamento em mais de 50% das crianças
portadoras de leucemia linfoblástica.
Essa grande variação documentada nas taxas de adesão origina-se dos
métodos de avaliação, dos critérios utilizados para determinar uma adesão
aceitável, do regime terapêutico e do local onde a avaliação da adesão foi
realizada (MATSUI, 1997). Na população, a não-adesão ao tratamento prescrito
por profissional vai depender de alguns fatores que funcionam como uma espécie
de triagem, um pré-requisito para que a adesão possa acontecer. Já a indicação
de tratamentos feita por vizinhos costuma ser bastante aceita (LEITE &
VASCONCELOS, 2003).
Além de avaliarem as recomendações médicas, os pacientes também
incorporam conhecimentos, sugestões dos membros da família e influências da
mídia (STEINER & EARNEST, 2000).
THORNE (1990) identifica dois tipos de não-adesão. O primeiro que
envolve simples modificação do esquema de tratamento, sem consulta prévia ao
profissional de saúde, e o segundo tipo, uma adesão seletiva na qual alguns itens
do tratamento são seguidos e outros, não. A esse respeito, WRIGHT (1993)
discute que quando os pacientes percebem que há necessidade de sacrifícios
para realizarem o tratamento e os efeitos colaterais dos medicamentos são mais
perturbadores que a doença, eles, inevitavelmente, não serão aderentes ao
tratamento.
A ingestão de medicamentos por períodos longos pode trazer um estigma
de “doente crônico” ao indivíduo, levando-o a alterar as doses ou mesmo
interromper o tratamento na tentativa de superar esse estigma mostrando, assim,
2.3.2. Fatores determinantes da adesão
Antes de compreender os fatores que podem influenciar a adesão, é
preciso saber o que, realmente, se quer estudar.
Partindo-se da definição enciclopédica de adesão “seguir sem desviar” −
citada por LA GRECA (1990) − e do conceito de HAYNES (1979) de que a
adesão seria definida pela “extensão com que o comportamento das pessoas
coincide com a prescrição médica”, nota-se que tal entendimento implica na
existência de critérios contra os quais se comparam as ações e comportamento
do indivíduo. Nos serviços de saúde, o critério seria o regime terapêutico
prescrito. Uma contradição, entretanto, fica logo evidente: o fato de que a maioria
dos instrumentos para aferir a adesão não mede, realmente, o comportamento do
indivíduo em relação à prescrição médica. Além disso, diferentes prescrições
podem ser feitas para pacientes com a mesma doença, obscurecendo o conceito
de adesão (LA GRECA, 1990).
A maioria das teorias tende a identificar as fontes de não-adesão na
relação profissional-paciente, no conhecimento do paciente ou em suas crenças
no tratamento e, em menor extensão, na natureza do esquema terapêutico ou da
doença. Grande parte dos estudos pressupõe a centralidade da relação
profissional de saúde-paciente para que ocorra adesão (CONRAD, 1985).
A esse respeito, STEINER & EARNEST (2000) advertem que os
profissionais de saúde controlam a ingestão de medicamentos apenas quando
eles, diretamente, os administram. No entanto, o paciente mantém o seu “poder
de veto”. A não-adesão é definida como falhas em seguir o tratamento prescrito,
percentagem da droga ingerida é estabelecida como ideal e algo a partir deste
ponto é considerado adesão. Em geral, estabelece-se 70% de droga ingerida
como um parâmetro aceitável (CONRAD, 1985; MATSUI, 1977; SHOPE, 1981).
Mas qual seria a quantidade mínima para obter efetividade terapêutica aceitável?
Isso varia entre doenças e tratamentos diversos. Outros estudos têm considerado
boa adesão quando a taxa de ingestão de medicamentos é igual ou maior que
80%, apesar de não haver consenso nesse parâmetro (JORDAN et al., 2000). Há
relato de que pacientes que consumiram mais do que 33% das doses de
penicilina prescrita tiveram risco reduzido para a febre reumática recorrente,
entretanto trata-se de alguns casos de drogas e condições específicas (STEINER
& EARNEST, 2000). Outros autores preferem situar a adesão numa escala
contínua, da não-adesão à adesão completa, evitando o uso de pontos arbitrários
de corte (LA GRECA, 1990).
Para compreender a não-adesão, devem-se explicar alguns fatores que
são, com freqüência, ignorados nos estudos sobre o assunto. Segundo CONRAD
(1985), os pacientes ou familiares têm suas próprias concepções sobre ingestão
de medicamentos e somente uma parte dessa concepção vem do médico. Os
indivíduos avaliam tanto as ações do médico como as drogas que ele prescreve e
comparam-nas com aquilo que eles sabem sobre doenças e medicamentos,
inclusive julgando alguns medicamentos ineficazes quando o principal efeito
terapêutico não é alcançado. A decisão, a partir daí, de interromper o tratamento
é um método empírico-racional para testar sua visão de eficácia da droga. A
não-adesão pode resultar, também, de uma incompatibilidade do regime terapêutico
O tema não-adesão assume formas difererentes se analisado sob a
perspectiva centrada no médico ou no paciente e família. A maioria dos doentes
crônicos despende apenas uma pequena fração de suas vidas no “papel de
paciente”. Torna-se pouco provável, portanto, que a relação médico-paciente seja
o único − ou mesmo o mais relevante − fator a influenciar a decisão do
indivíduo-paciente a seguir tal ou qual recomendação médica. Na verdade, esses indivíduo-pacientes
necessitam viver o seu cotidiano como um todo, do qual o regime terapêutico é
apenas uma parte. A partir de uma perspectiva centrada no paciente, o significado
da medicação no seu cotidiano torna-se mais importante que a interação
médico-paciente, o que ajudaria a entender por que as pessoas alteram o regime
terapêutico prescrito (CONRAD, 1985). Tal perspectiva propõe, em síntese, que
os profissionais de saúde examinem o significado da medicação do
paciente-indivíduo na vida cotidiana do paciente-indivíduo-paciente.
Não está claro se existe alguma diferença entre a possibilidade e a
disposição do adulto em administrar o medicamento a si mesmo ou à criança
(SHOPE, 1981). A adesão a medicamentos em pediatria torna-se singular, pois
deve-se levar em consideração os pais que são os responsáveis pela
administração do medicamento (MATSUI, 1997) e, portanto, a atenção deve ser
dirigida principalmente a eles, embora o papel da criança seja igualmente
relevante (SHOPE, 1981).
Para DAWSON & NEWELL (1994), os problemas de adesão no adulto
permanecem os mesmos quando estes são os responsáveis pelos cuidados às
crianças, embora outros elementos façam parte do processo de adesão, como a
não-compreensão exata, por parte da criança, dos objetivos do tratamento, medo
MENAHEM & HALASZ (2000) explicam que podem aparecer conflitos entre
a percepção dos pais e dos profissionais de saúde em relação ao que seria os
“interesses” da criança. A não-adesão pode surgir a partir da dificuldade dos pais
de enfrentar a tensão emocional que o tratamento pode trazer, tornado-os
vulneráveis a reações de ansiedade, defesa, rejeição e medo, dentre outras. A
ansiedade dos pais pode surgir, por exemplo, a partir da apresentação, pelo
médico, de um diagnóstico que pode ser diferente daquilo que eles pensavam ou
que não queriam aceitar, ou pelo aparecimento repentino de uma “nova agenda”
de cuidados a serem dispensados à criança, inesperada, desconhecida e
não-planejada.
2.3.2.1. A Educação dos Pais ou Cuidadores e dos Pacientes
De acordo com FRIEDMAN & LITT (1986), a educação pode influenciar em
atitudes e crenças através da informação. A relação entre o grau de informação e
adesão pode ser sintetizada em alguns ítens como: conhecimento sobre certos
detalhes do regime terapêutico prescrito como essencial para a adesão; que os
pacientes, freqüentemente, não têm todas as informações de que necessitam
para serem aderentes; e que o fornecimento de informações necessárias, por si
só, não garantirá subseqüente cooperação. O conhecimento sobre a doença e o
tratamento é essencial, mas não suficiente, para a adesão, pois mudanças no
comportamento possuem determinantes muito mais complexos do que a simples
informação (KINGÄS et al., 2000-a).
Para BERGMAN & WERNER (1963), o correto tratamento e a explicação
ao paciente sobre a necessidade de aderir nem sempre influenciarão o
insatisfeitos com as explicações sobre a doença e o tratamento tendem a ser
menos aderentes (MATSUI, 2000).
2.3.2.2. Fatores ligados aos medicamentos
2.3.2.2.1. Palatabilidade
A palatabilidade é um fator muito importante para a adesão ao tratamento,
particularmente em crianças, nas quais a aceitação do medicamento e a
facilidade de administração podem ser grandemente afetadas pelo paladar do
medicamento (DAGAN et al., 1994). Fatores, além dos aromatizantes adicionados
aos medicamentos, tais como a aparência, textura e a percepção pós-paladar
podem desempenhar um papel importante na avaliação pela criança sobre o
sabor dos medicamentos. Deve ser também considerado que a avaliação feita
quando de uma única dose do medicamento pode ser alterada pela administração
prolongada (MATSUI et al., 1997).
Estudando a aceitação de cinco formulações pediátricas de penicilina,
SJÖVALL et al. (1984) utilizaram o método de opinião verbal e espontânea da
criança e uma escala de expressão facial. A primeira avaliação do paladar foi
realizada imediatamente após a deglutição do medicamento e a segunda, 4 a 5
minutos depois. Os resultados mostraram que crianças com idade inferior a 6
anos são menos capazes de discriminar os sabores das cinco formulações do que
as demais. As crianças abaixo de 6 anos de idade, ao serem avaliadas pela
escala de expressão facial, mostraram reações similares para todas as
formulações, inclusive no segundo julgamento, 4 a 5 minutos após ingestão. Os
acima de 6 anos e que o método de avaliação da expressão facial não é
recomendável para crianças menores de 6 anos.
BAGGER-SJÖBÄCK & BONDESSON (1989) avaliaram o paladar e suas
diferenças estudando a aceitação de duas formulações de penicilina V,
relacionadas à idade de 348 crianças que estavam sendo tratadas para otite
média. A duração do tratamento foi de 5 a 10 dias com duas doses diárias do
antibiótico. A formulação padrão foi adoçada com sacarina e tinha essência de
cacau e a formulação-teste adoçada com aspartame ou frutose e tinha essências
de vários sabores. A avaliação foi realizada por meio de opinião verbal das
crianças dando-se um escore que variou de 1, “muito bom” a 5 “muito ruim”. Nas
visitas domiciliares os pais deram suas opiniões sobre a aceitação da suspensão,
utilizando-se o mesmo escore anterior. Eles foram também questionados sobre a
aceitação da criança, da primeira e da última dose administrada em domicílio.
Entre as crianças mais jovens (3 a 5 anos de idade), não houve diferença
significativa quanto aos escores relacionados ao paladar entre as duas
formulações. A diferença foi significativa entre as crianças mais velhas, com
idades entre 6 e 10 anos. Esse estudo mostrou, à semelhança do estudo
anteriormente citado, que as crianças com idade abaixo de 5-6 anos não são
capazes de fazer avaliação de paladar. Esses autores advertem para o fato de
que as infecções concomitantes como amigdalites, sinusites ou mesmo rinites,
podem influenciar na avaliação do paladar.
Alguns artifícios comumente utilizados pelos cuidadores para
administrarem medicamentos via oral podem influenciar a biodisponibilidade das
drogas. São exemplos a trituração de comprimidos (WINNICK et al., 2005) e a
al., 2002) ou leite (MacCRACKEN et al., 1978). Uma redução substancial da
absorção gastrointestinal da penicilina V foi constatada quando ela foi
administrada com leite. O mesmo não ocorreu com o estolato de eritromicina.
Esses artifícios podem influenciar a biodisponibilidade das drogas, mas também a
adesão ao tratamento, necessitando, ainda, de estudos adicionais.
2.3.2.2.2. O regime terapêutico
A duração e o tipo de tratamento têm sido implicados no grau de adesão.
Tratamentos medicamentosos de longa duração apresentam diminuição gradativa
da adesão ao longo do tempo. Tratamentos de curta duração para doenças
agudas com penicilina oral mostraram diminuição nas taxas de adesão entre o 5º
e o 9º dia, sendo que as melhores taxas foram para aqueles que não excederam
a sete dias (MATSUI, 1997; SHOPE, 1981; HOPE & WAHRENBERGER, 1999).
Pacientes sob regimes de tratamentos de longa duração devem ter seus horários
de medicamentos reavaliados periodicamente (DAWSON & NEWELL, 1996).
PALANDUZ et al. (2003), estudando a adesão ao tratamento com três
tuberculostáticos em um grupo de 277 crianças e seus controles, encontraram
uma taxa de adesão de 67%. Os autores atribuíram a baixa taxa de adesão ao
baixo nível sócio-econômico-cultural das famílias, ao tempo do tratamento e ao
número de drogas do regime terapêutico. Foi observado, também, diferentes
taxas de adesão para cada droga prescrita. O método utilizado para medir a
adesão foram testes de presença de rifampicina, izoniazida e pirazinamida na
Em trabalho de revisão, SHOPE (1981) relatou taxas de adesão que
variaram de 7% a 89% para tratamentos de curta duração e de 11% a 83% para
os de longa duração.
Reconhecendo que os pacientes tendem a interromper o tratamento
quando os sintomas melhoram ou desaparecem e que o tratamento, a partir daí,
poderia resultar em não-adesão, um estudo patrocinado pela OMS (PAKISTAN
MULTICENTRE AMOXYCILLIN SHORT COURSE THERAPY GROUP, 2002)
testou a possibilidade de diminuição de regime terapêutico em algumas
circunstâncias. Foram estudadas 2000 crianças de 2 a 59 meses de idade, em
Bangladesh, em tratamento ambulatorial para pneumonias não-graves. Foi
verificado que o regime terapêutico com amoxacilina por três dias foi tão eficaz
quanto o de 5 dias. Geralmente, a adesão é melhor quando um menor número de
medicamentos é prescrito e quando o intervalo entre as ingestões do
medicamento é maior (TEBBI, 1993; MATSUI, 1997; WINNICK et al., 2005).
Alguns estudos demonstraram que os pais preferem os tratamentos com
formulações líquidas dos medicamentos ao invés de comprimidos, porém poucos
desses estudos avaliaram a adesão (WINNICK et al., 2005).
2.3.2.2.3. Custos e aquisição dos medicamentos
Estudos têm demonstrado que o custo dos medicamentos é uma barreira à
adesão ao tratamento e, portanto, a dispensação gratuita do medicamento
constitui um fator facilitador da adesão (WINNICK et al., 2005).
Conforme já citado anteriormente, LOONG (1999), ao comparar taxas de
não-adesão primária do Reino Unido e Austrália com as taxas encontradas em
realizada a consulta médica é um fator favorável à aquisição do medicamento e à
adesão ao tratamento. De modo inverso, a longa espera para adquirir os
medicamentos na farmácia e a falta de subsídios financeiros podem aumentar as
taxas de não-adesão primária.
PESSOA et al. (1996), estudando a adesão após prescrição de
medicamentos em um pronto-atendimento pediátrico, encontraram que 39,1% dos
familiares de pacientes não-aderentes deram como motivo a falta de dinheiro para
adquirir o medicamento.
2.3.2.2.4. Vias de administração
A maioria dos casos de não-adesão ao tratamento ocorre com
medicamentos administrados por via oral (HAGGERT & ROGHMANN, 1972).
BERGMAN & WERNER (1963), ao estudarem a adesão ao tratamento
domiciliar com penicilina oral em três doses diárias para infecções estreptocócicas
em 59 crianças, verificaram que 80% das famílias relataram, por meio de
entrevistas em domicílio, que haviam entendido adequadamente o diagnóstico
médico e a razão do tratamento; 83% afirmaram não ter esquecido de administrar
nenhuma das doses. Utilizando-se do método de contagem de comprimidos ou do
restante da solução nos frascos de medicamento, verificou-se que 56% das
crianças haviam interrompido o tratamento próximo do terceiro dia e 46% não
tiveram penicilina detectável na urina nesse mesmo período. A questão que surge
freqüentemente quando o medicamento é administrado pela boca é se,
realmente, ele atinge o estômago da criança, sobretudo na quantidade prescrita.
tratamento domiciliar destas infecções e que as formas injetáveis de penicilina
eram mais baratas, mais convenientes e mais efetivas.
GINSBURG et al. (1982), analisando concentrações séricas após
administração intramuscular de penicilina benzatina, afirmaram que esse tipo de
preparação produziu concentrações baixas, porém sustentáveis, de penicilina por
três ou quatro semanas em crianças com impetigo. Esses autores afirmaram que
a administração parenteral desse antibiótico elimina a possibilidade de
não-adesão que pode ocorrer quando o medicamento é administrado por via oral.
Entretanto, deve-se salientar que o tratamento consistiu-se de apenas uma única
dose da penicilina benzatina.
Comparando as taxas de adesão entre crianças com hemoglobinopatia,
esplenectomizadas, foi verificado por BABIKER (1985) que as crianças do grupo
A do seu estudo, que recebiam profilaxia com penicilina oral, apresentaram uma
taxa de 44% de adesão verificada por meio de testes de atividade antimicrobiana
na urina. Nas crianças do grupo B, que recebiam penicilina benzatina via
intramuscular, houve 100% de detecção do antibiótico em suas amostras de
urina. A freqüência de comparecimento às consultas foi de 92,7% das crianças do
grupo A e de 94,9% das crianças do grupo B, devendo ser salientado, entretanto,
que a administração da penicilina benzatina foi realizada no mesmo local onde
eram realizados os atendimentos.
A esse respeito, BORGNA-PIGNATTI et al. (1984) concordam que a
penicilina via intramuscular favorece uma melhor adesão, uma vez que todas as
crianças que foram tratadas com penicilina intramuscular foram 100% aderentes
ao tratamento. Esses autores também admitem que o tratamento via
O tipo de antibiótico parece também influenciar a adesão de crianças.
HOPPE et al. (1999), em estudo envolvendo 584 crianças e 42 pediatras da
Alemanha, encontraram associação significativa entre melhor taxa de adesão e o
uso de antibióticos macrolídeos (89%), em contraste com as penicilinas (62%) ou
com as cefalosporinas (66%). Dentre os macrolídeos, a claritromicina e o estolato
de eritromicina apresentaram taxas de adesão de 94% e 90%, respectivamente.
Além do tipo de antibiótico, a idade da criança maior ou igual a 6 anos e uma
duração de tratamento igual ou inferior a 7 dias foram, também, fatores preditivos
de adesão. Esta foi verificada por meio de entrevistas por telefone no penúltimo
dia de tratamento e por teste de atividade antibiótica na urina no último dia. A taxa
global de adesão, definida pelo teste urinário, foi de 69,5%.
2.3.2.3. Interação dos Profissionais com Pacientes e Família
A qualidade da relação dos profissionais de saúde com pacientes e/ou
família tem sido sugerida como fator positivo para a adesão (DiMATTEO, 2004).
Os pacientes que são atendidos pelo mesmo médico mostram-se mais aderentes
ao tratamento do que aqueles tratados por diferentes médicos em ocasiões
diferentes. Uma maior empatia do médico com a família possibilita a
compreensão dos interesses e expectativas dos pais. A não-adesão dos pais a
uma orientação ou prescrição médica pode refletir ignorância ou má compreensão
do que lhes é explicado, mas também pode significar, conforme anteriormente
mencionado, dificuldade dos pais de lidar com o estresse emocional resultante da
recomendação dada pelo médico. A não-adesão pode ser, na verdade, proteção
psicológica dos pais contra medo e ansiedade insuportáveis. A não-adesão