PROGRAMA DE PÓS-GRADUAÇÃO EM SAÚDE COLETIVA
ANTONIOWELHINGTONDASILVA
AVALIAÇÃO DO PROGRAMA DE ATENÇÃO À SAÚDE DO TRABALHADOR:
UMA ABORDAGEM DA ATENÇÃO PRIMÁRIA
AVALIAÇÃO DO PROGRAMA DE ATENÇÃO À
SAÚDE DO TRABALHADOR:
uma abordagem da Atenção Primária
Dissertação apresentada ao programa de Pós-Graduação em Saúde Coletiva da Universidade Federal do Rio Grande do Norte, como parte integrante dos requisitos para a obtenção do título de Mestre em Saúde Coletiva.
Orientador: Prof. Dr. Angelo Giuseppe Roncalli da Costa Oliveira
Catalogação da Publicação na Fonte
Ficha catalográfica elaborada pela Bibliotecária/Documentalista Anyelle da Silva Palhares CRB 15-532
S586a Silva, Antonio Welhington da.
Avaliação do programa de atenção à saúde do trabalhador : uma abordagem da atenção primária / Antonio Welhington da Silva. – Natal, RN, 2012.
60 f.
Orientador: Prof. Dr. Angelo Giuseppe Roncalli da Costa Oliveira.
Dissertação (Mestrado em saúde coletiva) – Programa de
Pós-graduação em Ciências da Saúde - Universidade Federal do Rio Grande do Norte.
1. Saúde ocupacional. 2. Saúde do trabalho 3. Atenção básica. 4. Avaliação de políticas públicas. I. Medeiros, Luiz Gonzaga Bezerra de. II. Universidade Federal do Rio Grande do Norte. III. Título.
AVALIAÇÃO DO PROGRAMA DE ATENÇÃO À
SAÚDE DO TRABALHADOR:
uma abordagem da Atenção Primária
Aprovado em ______ / _________ / _______
______________________________________________________ Prof. Dr. Angelo Giuseppe Roncalli da Costa Oliveira
Universidade Federal do Rio Grande do Norte Orientador
______________________________________________________ Prof. Dr. Luiz Roberto Augusto Noro
Universidade Federal do Rio Grande do Norte Programa de Pós Graduação em Saúde Coletiva
______________________________________________________ Prof. Dr. Fernando Mussa Abujamra Aith
Universidade de São Paulo
Agradecer é demonstrar gratidão por algo e se colocar à disposição para retribuir o ato gerador daquele sentimento. Sendo assim, agradeço a meus pais e toda a minha família pela força, afago e colo todas as vezes em que acreditei que não chegaria ao fim desta etapa na busca incessante pelo conhecimento.
A todos os amigos, em especial a André Luiz Barbosa de Lima e Glaudênia Alves de Moura pelas inúmeras vezes em que estiveram ao meu lado quando mais acreditei em não ser capaz. À amiga Antônia Francimar e família, com todo respeito e carinho pelo apoio nessa jornada. À minha segunda família, que vem me acompanhando desde meus primeiros passos nesse mundo grandioso do conhecimento, Ana Karina Brasil e família e a Maria da Guia Brasil e Família por todo o cuidado e zelo para comigo.
A todos os amigos da família IFRN, que contribuíram direta e indiretamente para esta conquista.
Ao Dr. Angelo Giuseppe Roncalli da Costa Oliveira, que me orientou e guiou nesta trilha árdua e prazerosa que é a busca pelo saber.
A industrialização acelerada, vinda com a Revolução Industrial, provocou mudanças profundas no mundo do trabalho. Essas mudanças levaram para o meio das famílias os riscos do ambiente do trabalho, em um processo de domicilização do risco. Na busca de atender de forma integral à saúde dos trabalhadores, o Brasil integra a Atenção à Saúde dos Trabalhadores à Atenção Básica, tendo a Estratégia de Saúde da Família como porta de entrada deste sistema. O estudo busca avaliar se as ações de atenção à saúde do trabalhador têm sido desenvolvidas na atenção básica, via Estratégia Saúde da Família. Trata-se de um estudo quantitativo, com uma abordagem metodológica avaliativa, privilegiando a avaliação normativa. Como público alvo, estão os profissionais da Equipe de Estratégia de Saúde da Família, nos municípios de Pau dos Ferros, Caicó e Natal, no estado do Rio Grande do Norte. A amostra é composta de 202 Profissionais (médicos, enfermeiros, auxiliar/técnico de enfermagem e agentes comunitários de saúde) em 52 Unidades de Saúde da Família dos 3 municípios. O instrumento de coleta utilizado é constituído de uma Lista de Verificação, a partir do Caderno de Atenção Básica nº 5 – Saúde da Família – Saúde do Trabalhador, do Ministério da Saúde. Analisaram-se os dados a partir de uma descrição das variáveis na forma de frequência percentual e da classificação dos municípios a partir dos escores obtidos por cada um. Observou-se que os profissionais da Saúde da Família conhecem o programa de atenção à saúde do trabalhador, no entanto não conhecem o Caderno de Atenção Básica nº 5, que é um instrumento de orientação. Em consequência da não apropriação dos profissionais da ESF com a saúde do trabalhador, essas ações não são realizadas, principalmente as ações de Vigilância em Saúde do Trabalhador e Educação em Saúde do Trabalhador.
changes in the working world. These changes led to the households risks from work environment. Trying to assist comprehensively the health of workers, Brazil has a program of Health Care Workers in the Primary Care, and the Family Health Strategy is the main entrance for this system. The study sought to determine if the actions of the health care worker have been developed in primary care through the Family Health Strategy. This is a quantitative study with a methodological evaluation, focusing on normative assessment. The sample was formed by professionals from Team Family Health Strategy, in the municipalities of Pau dos Ferros, Caicó and Natal in Rio Grande do Norte state. The sample consists of 202 professionals (Doctors, Nurses, Assistant / Technician Nursing and Community Health Workers) in 52 Health Family Units from the 3 municipalities cited. The instrument used consists of a checklist, from Manual of Primary Care 5 - Family Health - Occupational Health, Ministry of Health. The data were analyzed describing the variables by its frequency and doing a classification of cities from the scores obtained by each. It was observed that the Family Health professionals know the program of health care worker, however do not know the Manual of Primary Care 5, which is a guidance tool. As a result of non-appropriation of the FHT professionals with worker health, these activities are not performed, mainly surveillance in occupational health and health education labor.
Quadro 1. Atribuição de escores às variáveis categóricas agrupadas de acordo com a Lista de Verificação...32
Quadro 2. Grau de desenvolvimento das ações em Saúde do Trabalhador na ESF. ...32
Figura 1. Municípios participantes da pesquisa, respectivas populações e número de equipes de Saúde da Família. IBGE – Censo 2010; Departamento de Atenção Básica – DAB 2012. ...28
Figura 2. Distribuição dos escores médios obtidos pelos municípios. Rio Grande do Norte, 2012. ...40
Tabela 1. Composição da amostra de acordo com o município pesquisado. Rio Grande do Norte, 2012. ...29
Tabela 2. Descrição da amostra estudada, de acordo com o município, tipo de profissional entrevistado e sexo. ...33
Tabela 3. Distribuição do grau de conhecimento sobre o Programa de Saúde do Trabalhador e do Caderno de Atenção Básica no 5, segundo profissional e cidade pesquisada. ...35
Tabela 4. Realização de ações relativas à Saúde do Trabalhador na Atenção Básica, segundo município
pesquisado. ...36
Tabela 5. Escore Médio obtido por município e classificação do grau de desenvolvimento das ações em Saúde do Trabalhador na Estratégia de Saúde da Família. ...39
Tabela 6. Ações de Atenção à Saúde do Trabalhador na Atenção Básica realizadas pelo Agente Comunitário de Saúde de acordo com o município estudado. ...41
Tabela 7. Ações de Atenção à Saúde do Trabalhador na Atenção Básica realizadas pelo Técnico em
Enfermagem de acordo com o município estudado. ...41
Tabela 8. Ações de Atenção à Saúde do Trabalhador na Atenção Básica realizadas pelo Enfermeiro de acordo com o município estudado. ...42
Lista de Quadros, Figuras e Tabelas ... 7
1. Introdução ... 9
2. Revisão de Literatura...11
2.1. A Saúde do Trabalhador no Brasil ...11
2.2. PNSST – Política Nacional de Saúde e Segurança do Trabalhador ...19
2.3. A Domicilização do Trabalho ...23
2.4. Saúde do Trabalhador na Atenção Básica ...24
3. Problema de Pesquisa ...27
4. Objetivos ...27
5. Método ...27
5.1 População-Alvo ...28
5.2 Amostra ...29
5.3 Coleta de Dados ...30
5.3.1 Instrumento de Coleta ...30
5.4 Análise dos Dados ...31
6. Resultados ...33
6.1 Caracterização das equipes e dos profissionais...33
6.2 O contexto geral das ações em Saúde do Trabalhador na Estratégia de Saúde da Família na visão dos profissionais...35
6.3 Classificação dos municípios ...39
6.4 Análise das ações por Profissional ...40
6.4.1 Agente Comunitário de Saúde ...44
6.4.2 Auxiliares/Técnicos em Enfermagem ...45
6.4.3 Enfermeiro ...46
6.4.4 Médico ...47
7. Considerações Finais ...48
8. Referências ...49
Apêndice A – Ficha de Verificação ...54
Apêndice A – Ficha de Verificação ...55
Apêndice A – Ficha de Verificação ...56
Anexo A - Termo de Consentimento e Livre Esclarecido - TCLE ...57
1. Introdução
O trabalho tem participação fundamental na vida humana e faz parte da produção para a sociedade e a lucratividade de cada indivíduo que o pratica. No trabalho, o homem procura atender, além de suas necessidades de sustento, sua valorização e satisfação de ser útil e de ter uma capacidade intelectual (ANNE et al, 2005).
A industrialização acelerada, a transformação do conhecimento em tecnologia pela informática, determinou mudanças no mundo do trabalho, além de outros aspectos como crescimento demográfico, urbanização e expansão da comunicação mudaram a forma de viver do homem, individual e coletivamente (FRIAS JUNIOR, 1999). Isso tornou de forma surpreendente o mundo do trabalho em um complexo monstruoso, que, se de um lado poderia ajudar, auxiliar o homem em sua qualidade de vida, por outro lado, patrocinado pelos que mantêm o controle, avassala o homem em todos os seus aspectos (HELOANI, CLÁUDIO, 2003).
O processo de trabalho, visto como uma forma de interação entre o homem e a natureza, incorpora a dinâmica e a qualidade da relação do homem com o ambiente e o processo de trabalho. A exposição às condições dessa relação pode ou não provocar doenças ou acidentes relacionados ao trabalho (FRIAS JUNIOR, 1999).
A concepção de saúde e de doença e as causas destas têm mudado ao longo da história e em culturas e sociedades diferentes. Na antiguidade, a doença tinha uma fundamentação mitológica, mesmo assim existia quem relacionasse sua origem ao ambiente e ao estilo de vida, como Hipócrates. A concepção de saúde foi mudando à medida que o conhecimento evoluía com a criação das universidades, a evolução do comércio e o início da Medicina Científica, a partir da propagação da teoria microbiana. Mesmo assim, ainda se defendia a ideia da relação da doença com os problemas sociais, dando início à estruturação da Epidemiologia como disciplina (FRIAS JUNIOR, 1999).
A Revolução Industrial também causou mutações organizacionais, tecnológicas e de gestão, submetidos à racionalidade do capital. Com isso, o mundo do trabalho tem provocado um processo crescente de exclusão de jovens e trabalhadores considerados velhos pelo ritmo do capitalismo, ampliando, dessa maneira, o contingente de trabalho informal. Com as mudanças, tais quais a fragmentação dos processos produtivos, pela expansão das pequenas e médias unidades produtivas, a flexibilização do trabalho, a precarização do trabalho e a necessidade de individualização do mercado, o mercado de trabalho domiciliar vem se expandindo, trazendo para dentro das casas os riscos do trabalho, um processo chamado de domicilização do risco (ANTUNES, R. L. C. 2009, p. 111).
No Brasil, assim como em todo o mundo, as ações voltadas à saúde dos trabalhadores foram conquistas de longas lutas travadas entre os movimentos sociais, sindicalistas, capitalistas e políticos. Uma de suas importantes conquista foi a inclusão da saúde do trabalhador na constituição e posteriormente o reconhecimento da necessidade de atenção à saúde do trabalhador de forma mais integral, com foco na atenção básica, atendendo, destarte, às mudanças trazidas pela reestruturação do mundo do trabalho (FRIAS JUNIOR, C.A.S. 1999; BRASIL, 2002).
A Atenção Básica caracteriza-se pelas ações em saúde no âmbito individual e coletivo, que abrange a promoção e proteção da saúde, a prevenção de agravos, o diagnóstico, o tratamento, a reabilitação e a manutenção da saúde (BRASIL, 2010b). Atenção Básica tem a Estratégia de Saúde da Família e o Programa de Agentes Comunitário de Saúde como estratégias prioritárias para sua organização, principalmente para as ações de atenção à saúde do trabalhador. A saúde do trabalhador tem um dos seus primeiros momentos de aproximação junto à Atenção Básica em 1998, incentivada pela discussão da proposta de Política de Saúde do Trabalhador para o SUS (BRASIL, 2010b).
2. Revisão de Literatura
2.1. A Saúde do Trabalhador no Brasil
O movimento em prol da saúde do trabalhador tem seus primeiros passos no Brasil, ainda no início do século XX, quando os movimentos sindicais surgem dentro das fábricas, justamente durante o processo de industrialização do País. Nesse período, o perfil dos trabalhadores era de imigrantes, em sua maioria, de mulheres e crianças, que trabalhavam por um salário baixo e em condições de trabalho precário. Situações como as condições de trabalho, a redução das horas de trabalho e a questão salarial são os principais focos de luta desse período (FALEIROS, V. P. 2010a, p.70).
Ainda nesse período, em todo o mundo e fortemente no Brasil, ocorria um processo de transformações na estrutura e organização do trabalho; o mundo do trabalho vivia a modernidade que já se apresentava desde a Primeira Revolução Industrial, momento em que se desenvolveu a grande indústria, base técnica do capital, e o trabalhador deixa de ser um elemento ativo passando a um elemento passivo, apenas um suporte do sistema de máquinas. A partir dessa expropriação do homem do controle do processo, retirando-o de sua condição humana de planejar, organizar, conceber e executar de acordo com a suas necessidades próprias e sociais, o processo do adoecimento relacionado ao trabalho e acidentes de trabalho torna-se mais intenso (LOURENÇO, E. A. S, 2009).
Os pensamentos capitalistas provocaram mudanças comportamentais no mundo do trabalho, objetivando a maximização dos lucros e a redução de custos. Nos anos 90, o Brasil veio a acompanhar essas mudanças, com a onda de privatizações e da flexibilização das condições de trabalho. Essas mudanças apresentam-se como: a imposição aos empregados de metas de produção; a incorporação de novas tecnologias, que empregam mais velocidade e sobrecarga de trabalho; e o estabelecimento de jornadas de trabalho relacionadas à capacidade produtiva.
Essas mudanças ocorridas no processo de trabalho com fundamentos capitalistas caracterizam-se pela junção de modelos operacionais tradicionais com modelos inovadores, trazendo sinais das revoluções industrial e tecnológica e de uma reutilização dos princípios taylorista-fordistas (MOUTINHO, L. C. F, 2010).
ocupacionais diversos devidos às atividades realizadas, bem como não tem considerado a necessidade de entender a potencialidade humana. Tudo isso tem imposto aos trabalhadores um preço muito caro, colocando-os em situações como a exposição a riscos físicos, intoxicações, além de outras complicações associadas ao uso de tecnologias obsoletas e de acidentes de trabalho (RODRIGUES, P. F. V; BELLINI, M. I. B. 2010). Por muitos anos, o Brasil não dispôs de uma legislação que garantisse o mínimo de direitos aos trabalhadores.
Nos anos de 1904 a 1908, projetos de regulamentação dos acidentes de trabalho foram apresentados ao Parlamento Brasileiro, mas somente em 1919 um projeto do deputado Adolfo Gordo tornou-se lei. A proposta estabelecia o regime de indenização para os trabalhadores acidentados. Assim como a regulamentação das condições de higiene e segurança, essa lei não era respeitada e somente durante o governo de Getúlio Vargas é que a legislação, que supostamente atendia às necessidades de Saúde e Segurança no Trabalho, foi modificada, constituindo os primeiros passos para o estabelecimento de uma política de reinserção do trabalhador na produção, consolidada em 1960 com a Lei de Previdência Social (FALEIROS, V. P. 2010b, p. 21).
As conquistas alcançadas pelos movimentos sindicais e sociais, promovidas pelos trabalhadores das indústrias para a atenção à saúde do trabalhador, não se estenderam a todas as classes. A classe dos trabalhadores agrícolas foi uma das desassistidas pela legislação, tornando clara a força da burguesia sobre o poder político, como aponta FALEIROS (2010a):
[...] a legislação social da primeira república reflete a correlação de forças então existentes sob a hegemonia da oligarquia agroexportadora. Para preservar o processo de acumulação baseado na exportação do café, essa legislação não afeta o contrato de trabalho controlado pelas classes dominantes e que coloca face a face dois sujeitos desigualmente situados nas relações sociais, e não sujeitos iguais, conforme a teoria liberal. O senhor rural possuía a terra, o poder político, a polícia, a justiça e os recursos assistenciais além da facilidade de organização. O trabalhador agrícola não possuía sequer os meios para organizar-se, sendo analfabetos e isolados. Assim, os trabalhadores agrícolas no seu conjunto são excluídos da regulamentação dos acidentes de trabalho (FALEIROS, V. P. 2010a, p. 82).
quando esta era apenas um benefício previdenciário ou uma ação de caridade, oferecida pelos hospitais filantrópicos (casas de misericórdias) a quem não contribuía com a previdência e nem tinha recursos para pagar pelo atendimento. O atendimento inicial e o encaminhamento até as casas de caridade eram feitos pela polícia (em situações em que as empresas não dispunham de nenhum tipo de assistência) que também investigava os acidentes (BRASIL, 2006; FALEIROSS, V. P. 2010a, p. 53).
No entanto, por meio da Lei nº 5.161, de 21 de outubro 1966, é criada a Fundação Centro Nacional de Segurança e Higiene do Trabalho - Fundacentro, que tinha como objetivo principal realizar estudos e pesquisas pertinentes aos problemas de segurança, higiene e medicina do trabalho, principalmente dos aspectos preventivos dos acidentes de trabalho. Mesmo sendo fruto de um embate político, com relação à estatização dos seguros de acidentes de trabalho, o Fundacentro configurou uma importante ação por parte do governo no que concerne à prevenção de acidentes de trabalho, já que até então a assistência à saúde dos trabalhadores ainda não era obrigatória, ficando a critério do empregador (FALEIROS, V. P. 2010c, p. 216).
Algumas empresas forneciam assistência aos seus funcionários. No estado de São Paulo, somente 4,8 % das empresas forneciam atendimento médico ou farmacêutico, algumas forneciam gratuitamente e outras cobravam valores fixo ou 2% do salário. Com o passar do tempo, as empresas passam a responsabilidade da assistência aos serviços de seguros. Os seguros para acidentes de trabalho eram feitos por diversos tipos de organizações econômicas como as companhias privadas e as cooperativas, que eram limitadas a algumas empresas; outras se filiavam a empresas privadas. Posteriormente, o Estado resolve entrar na concorrência pelos seguros, quando cria os Institutos de Aposentadorias e Pensões que se estenderam a várias classes trabalhistas (FALEIROS, V. P. 2010a, p. 54,61).
Em se tratando de legislação de segurança para o trabalhador, houve ainda a criação das Comissões Internas de Prevenção de Acidentes - CIPAs, seguindo uma orientação da Organização Internacional do Trabalho – OIT, em 1921. Esta passou por várias regulamentações ao longo dos anos, iniciando no ano 1945 com a sua primeira regulamentação com a Portaria nº 229. Em 1978, a promulgação da Portaria nº 3.214 aprova as Normas Regulamentadoras – NRs, mais um mecanismo de defesa à saúde e segurança dos trabalhadores. Essas Normas regulamentam e fornecem orientações sobre procedimentos obrigatórios de segurança e medicina do trabalho às empresas públicas e privadas (GONCALVES, L. B.; CORAZZA DA CRUZ, V. M. 2010).
As ações de Saúde Pública eram executadas pelo Ministério da Saúde e completamente dissociadas da atenção individual, resumindo-se a campanhas e programas de caráter predominantemente preventivista. Essas ações excluíam grande parte da população da atenção à saúde e, somada à desigualdade de distribuição de renda, geravam péssimas condições de saúde e qualidade de vida. O primeiro passo para a mudança desse quadro teve início a partir da década de 1980, quando se tornou mais forte no país uma politização e um maior envolvimento da população nos movimentos sociais e sindicais (BRASIL, 2006; FALEIROS, V. P. 2010a, p. 47,72).
Até a década de 1980, o Brasil apresentava situações extremas de descaso com a saúde, que apresentava altos índices de mortalidade materna, infantil e neonatal; altos índices de acidentes de trabalho e baixa capacidade de diagnóstico e registro de doenças. Com o surgimento dos movimentos sociais, como o da Reforma Sanitária e os movimentos sindicais, ocorridos em meados dos anos 1970 e por toda a década de 1980, período em que os movimentos se tornaram mais forte, teve início um processo de redemocratização e transformação do sistema de saúde. O movimento da Reforma Sanitária propôs uma nova concepção de Saúde Pública, incluindo a saúde do trabalhador (BRASIL, 2006a).
da conferência foram posteriormente incorporados à Constituição Federal de 1988 e na Lei 8.080/90 (RAMMINGER, T.; NARDI, H.C. 2007).
A Lei Orgânica da Saúde (Lei 8.080/90) constituiu referência no SUS e veio como marco de uma luta a partir dos movimentos sociais. A Lei firma o seu compromisso com a saúde do trabalhador quando regulamenta o programa de saúde do trabalhador, definindo-a como (BRASIL, 2012d):
Um conjunto de atividades que se destina, através de ações de vigilância epidemiológica e vigilância sanitária, a promoção e proteção da saúde dos trabalhadores, assim como visa à recuperação e reabilitação da saúde dos trabalhadores submetidos aos riscos e agravos advindos das condições de trabalho, abrangendo:
I – Assistência ao trabalhador vítima de acidente de trabalho;
II – participação, no âmbito de competência do Sistema Único de Saúde, em estudos, pesquisas, avaliação e controle dos riscos e agravos potenciais à saúde existente no processo de trabalho;
III – participação, no âmbito de competências do Sistema Único de Saúde, da normatização, fiscalização e controle das condições de produção, extração, armazenamento, transporte, distribuição e manuseio de substâncias, de produtos, de máquinas e de equipamentos que apresentam riscos à saúde do trabalhador;
IV – avaliação do impacto que as tecnologias provocam na saúde;
V – informações ao trabalhador e às suas respectivas entidades sindicais e às empresas sobre os riscos de acidentes, doenças profissionais e do trabalho bem como sobre os resultados de fiscalização, avaliação ambiental e exames de saúde, de admissão, periódicos e de demissão, respeitando os preceitos da ética profissional;
VI – participação na normatização, fiscalização e controle dos serviços de saúde do trabalhador nas instituições e empresas públicas e privadas;
VIII – garantia ao sindicato dos trabalhadores de requerer ao órgão competente a interdição de máquinas, de setor de serviços ou de todo o ambiente de trabalho, quando houver a exposição a risco iminente para a vida ou à saúde dos trabalhadores.
Com isso, a saúde do trabalhador passa a ser um direito constituído e de competência do SUS. A abrangência do seu campo de ação lhe impõe um caráter intersetorial (envolvendo a Previdência Social, Trabalho, Meio Ambiente, Justiça, Educação e demais setores relacionados com a Política de Desenvolvimento) exigindo uma abordagem interdisciplinar e com a gestão participativa dos trabalhadores (BRASIL, 2006a).
Essa nova configuração do sistema de saúde brasileiro trouxe avanços significativos no que se refere ao acesso às ações de saúde, aos serviços urbanos básicos (tratamento de água e esgotos). No entanto, ainda é necessária a melhoria da qualidade e da equidade em suas ações, principalmente nas ações de saúde do trabalhador, em que a organização e relações sociais de trabalho continuaram a causar a morte da classe trabalhadora, embora de modo mais insidioso, lento e, às vezes, invisível. Têm morrido principalmente trabalhadores brasileiros em idade economicamente produtiva, como de 15 a 54 anos, bem mais do que em países como Inglaterra, França, Estados Unidos, Espanha e Argentina. As doenças do sistema respiratório e cardiorrespiratória, que atingia principalmente os imigrantes, a quem estavam condicionados os serviços mais pesados e insalubres, eram as principais causas de morte (LOURENÇO, E. A. S, 2009).
A II Conferência Nacional de Saúde do Trabalhador, realizada oito anos após a primeira
(1994), teve como tema central “construindo uma Política Nacional de Saúde do
Trabalhador”. Os principais pontos dessa conferência foram as definições das ações de Saúde do Trabalhador no SUS, a discussão das dimensões políticas, sociais, econômicas, técnicas e gerenciais dessa política pública e o reconhecimento da necessidade de atenção à saúde dos servidores públicos, tentando-se garantir ações dentro do sistema de vigilância e fiscalização nas instituições públicas e a criação de comissões de saúde do trabalhador, tanto no serviço público quanto no privado, sendo dedicado um capítulo especifico para os trabalhadores da saúde (RAMMINGER, T.; NARDI, H.C. 2007).
para orientar e instrumentalizar as realizações das ações em saúde do trabalhador urbano e rural nas três esferas administrativas. A NOST-SUS veio como uma forma de complementar as Normas Operacionais Básicas do SUS - NOB-SUS 01/96 (BRASIL, 2012b).
Ao longo dos anos, o trabalho tem sido reconhecido, gradativamente, como agente causador de acidentes de trabalho e doenças do trabalho, assim como outras doenças que não estão ligadas diretamente ao trabalho. No período de 1999 a 2003, a Previdência Social registrou 1.875.190 acidentes de trabalho, sendo 87.312 com óbitos ou incapacidade permanente, dentro de um universo de quase 23 milhões de trabalhadores formais (menos de 30 % da População Economicamente Ativa – PEA) (BRASIL, 2011).
Segundo o IBGE, em 2002, a população economicamente ativa do país era de 82.902.480 pessoas. Destas, 75.471.556 foram consideradas ocupadas. Entre os trabalhadores remunerados, 5.833.448 se encontravam em atividades domésticas, 17.224.328 eram trabalhadores por conta própria e 3.317.084 eram empregadores. Entre os empregados assalariados, apenas 22.903.311 trabalhavam na iniciativa privada com carteira assinada, com a cobertura da legislação trabalhista e do Seguro de Acidentes do Trabalho – SAT da Previdência Social. Assim, o perfil de morbimortalidade dos trabalhadores no Brasil caracteriza-se pela coexistência de agravos que têm relação com condições de trabalhos específicas, como os acidentes de trabalhos típicos e as doenças profissionais; doenças que têm frequências, surgimento e/ou relação de gravidade modificada pelo trabalho e doenças comuns ao conjunto da população, que não guarda relações de causa com o trabalho, mas que impactam a saúde dos trabalhadores (BRASIL, 2011). Somente em 2005, na III Conferência de Saúde do Trabalhador, que tinha como tema “Trabalhar, sim! Adoecer, não!” é que se buscou trabalhar uma melhor ação das políticas de atenção à saúde dos trabalhadores.
A III Conferência de Saúde do Trabalhador, realizada em 2005, discutia como garantir a integralidade e a transversalidade da ação do Estado na saúde dos trabalhadores; como incorporar a saúde dos trabalhadores nas políticas de desenvolvimento sustentável no País e como efetivar e ampliar o controle social em saúde dos trabalhadores. Essa conferência tomou como base as principais deliberações da I e da II Conferência da Saúde do Trabalhador (BRASIL, 2005b).
trabalho articulado entre três ministérios – Ministérios da Saúde, Previdência Social e do Trabalho – uma articulação também proposta para o desenvolvimento da Política.
Mesmo após todas as discussões suscitadas nas três Conferências de Saúde do Trabalhador, a Politica Nacional de Saúde e Segurança do Trabalhador PNSST não é regulamentada e continua em discussão, e a atenção à saúde dos trabalhadores continua sendo respaldada em medidas legislativas conquistadas ao longo dos tempos. Ainda assim, o número de registro de doenças e agravos continua alarmante. Em 2007, foram registrados 653.090 acidentes e doenças do trabalho, entre os trabalhadores assegurados pela Previdência Social, não incluindo os trabalhadores autônomos e a empregada doméstica (BRASIL, 2010a). Segundo informações disponíveis no sítio da Previdência Social em 2007 observou-se que ocorre cerca de uma morte a cada três horas, causadas pelos riscos decorrentes dos fatores ambientais do trabalho e, a cada hora de jornada diária de trabalho, se reconhece cerca de 75 acidentes e doenças do trabalho (BRASIL, 2012c). Somente em Novembro de 2011 que a Política Nacional de Saúde do Trabalhador é regulamentada por meio do Decreto nº 7.612.
No Rio Grande do Norte, em 2007, foram registrados 8.456 casos de acidentes do trabalho, segundo a Previdência Social. Em 2009, esse número sobe para 8.923 casos, incluindo os casos de doenças do trabalho. Dos 8.923 casos de acidentes e doenças do trabalho registrados em 2009, 6.835 apresentavam Comunicação de Acidente de Trabalho - CAT registrada. O registro dessas informações sobre os agravos e doenças do trabalho ou relacionadas ao trabalho são fundamentais para o reconhecimento das urgências e prioridades das ações visando a melhorias das condições de trabalho e da saúde dos trabalhadores (BRASIL, 2010a).
2.2. PNSST – Política Nacional de Saúde e Segurança do Trabalhador
A Política Nacional de Segurança e Saúde do Trabalhador - PNSST é desenvolvida de modo articulado e cooperativo pelos Ministérios do Trabalho, da Previdência Social e da Saúde que compõem o Grupo Executivo Interministerial de Segurança e Saúde do Trabalhador – GEISAT (com representantes dos três ministérios – Grupo de Trabalho Interministerial MPS/MS/TEM, instituído pela Portaria nº 153 de 13 de Fevereiro de 2004). Visa a garantir que o trabalho seja realizado em condições que contribuam para a melhoria da qualidade de vida, a realização pessoal e social dos trabalhadores e sem prejuízo para sua saúde, integridade física e mental (BRASIL, 2011).
A PNSST tem por finalidade a promoção da melhoria da qualidade e da saúde do trabalhador, mediante a articulação e integração, de forma continua, das ações de governo no campo das relações de produção, consumo, ambiente e saúde, buscando superar a fragmentação, desarticulação e a superposição de ações restritas aos aspectos econômicos (BRASIL, 2011).
A principal diretriz da PNSST é a ampliação das ações de Saúde e Segurança do Trabalhador - SST, abrangendo a todos os trabalhadores brasileiros no sistema de promoção e proteção da saúde, partindo do pressuposto de que são considerados trabalhadores todos aqueles que exercem atividades para sustento próprio e/ou de seus dependentes, independente de sua forma de inserção no mercado de trabalho, no setor formal ou informal da economia (BRASIL, 2011). As estratégias da PNSST estão voltadas para a formação de uma estrutura de articulação que possibilite a promoção da saúde e a prevenção de acidentes e o desenvolvimento de doenças do trabalho. As principais são (BRASIL, 2011):
I - Harmonização das normas e articulação das ações de promoção, proteção e reparação da saúde do trabalhador;
III - Precedência das ações de prevenção sobre as de reparação;
IV - Estruturação de Rede Integrada de Informações em Saúde do Trabalhador;
V - Reestruturação da Formação em Saúde do Trabalhador e em Segurança no Trabalho e incentivo à capacitação e educação continuada dos trabalhadores responsáveis pela operacionalização da PNSST;
Para o desenvolvimento dessa política, cada um dos integrantes do grupo de gestão (Ministério do Trabalho e Emprego, Ministério da Saúde e Ministério da Previdência Social) tem suas responsabilidades institucionais, trabalhando todos de forma integrada.
As ações do Ministério do Trabalho e Emprego estão voltadas para a elaboração e implementação das ações de normas e diretrizes na área de seguranças e saúde no trabalho. Ainda fazem parte das ações desse ministério ações de inspeção do trabalho, por meio das delegacias regionais de trabalho, e de produzir conhecimento técnico cientifico na área. O Ministério da Previdência Social desempenha uma função fiscalizadora dentro da PNST. Esta fiscaliza e inspeciona o ambiente de trabalho com fins de identificar riscos existentes no ambiente de trabalho; avaliar a incapacidade laborativa para a concessão de benefícios previdenciários; garantir a fidedignidade dos dados declarados aos bancos de dados da previdência social; implementar políticas tributárias sobre as de beneficiamento ou de punição as empresas. Ainda em conjunto ao Ministério da Saúde, via SUS, avaliam a relação entre condições de trabalho e os agravos à saúde do trabalhador, bem como a implementação de nexo epidemiológico para a caracterização dos acidentes e doenças relacionadas ao trabalho (BRASIL, 2011).
O Ministério da Saúde enquanto gestor do SUS coordena as ações em saúde decorrentes proposta pela PNSST, assessorando as secretarias estaduais e municipais de saúde, a partir da Comissão Intersetorial de Saúde do Trabalhador do Conselho Nacional de Saúde (CIST) e da institucionalização da Rede Nacional de Atenção Integral à Saúde do Trabalhador – RENAST, como principal ponto estratégico para a articulação desta política (BRASIL, 2011).
Os Centros de Referência em Saúde do Trabalhador – CERESTs definidos a partir da Portaria GM/MS 2.437/05 desempenham o papel de suporte técnico e científico, de polos irradiadores da cultura da centralidade do trabalho no processo de produção social das doenças, bem como na articulação inter e intrassetorial das ações de Saúde do Trabalhador no seu território de abrangência (BRASIL, 2006a). Os serviços dos CERESTs devem estar articulados com os demais serviços da rede do SUS e outros setores que estejam ligadas diretamente à saúde do trabalhador. Segundo a portaria GM/MS 2.437/05, que dispõe da ampliação e fortalecimento do RENAST no SUS, dentre as atribuições dos CERESTs estão (BRASIL, 2005a):
I- Disponibilizar suporte técnico adequado às ações de vigilância em saúde do trabalhador;
II- Coletar, sistematizar e difundir informações importantes para a saúde do trabalhador;
III- Apoiar as ações de vigilância em saúde do trabalhador;
IV- Promover processos de capacitação e educação permanente para os profissionais e técnicos da rede do SUS e dos participantes do controle social;
VI- Implementar protocolos de atenção à saúde do trabalhador e projetos estruturadores de ação prioritárias;
VII- Propor normas relativas ao diagnóstico, tratamento e reabilitação de pacientes portadores de agravos à saúde decorrentes do trabalho.
Os CERESTs devem ter informações e dados disponíveis e atualizados para sua área de abrangência, dados como: mapa de risco, mapa de acidentes de trabalho, perfis e indicadores sociais, econômicos, de desenvolvimento e IDH e perfil populacional e da População Econômica Ativa (BRASIL, 2006a).
ao menos 2 médicos (20 horas semanais) e 1 enfermeiro (40 horas semanais) (BRASIL, 2005a).
A vigilância em Saúde do Trabalhador é uma das principais ações dos CERESTs. Ela foi influenciada pelo modelo italiano de atenção à saúde, que compreendia a vigilância como instrumento de transformação social, que defendia a articulação entre a descentralização e o contexto social vivenciado pelo trabalhador, valorizando a subjetividade e o saber dos trabalhadores. A VISAT – Vigilância a Saúde do Trabalhador, despontou no Brasil como uma nova ferramenta de controle das ações de Saúde do trabalhador (FACCHINI, 2006).
A criação das Instruções Normativas de Vigilância em Saúde do Trabalhador no SUS, aprovada pela portaria normativa MS/GM Nº 3.120, de 1º de Julho de 1998, trata da vigilância em saúde do trabalhador como:
Atuação contínua e sistêmica (...), no sentido de detectar, conhecer, pesquisar e analisar os fatores determinantes e condicionantes dos agravos a saúde relacionados aos processos e ambientes de trabalho, em seus aspectos tecnológicos, social, organizacional e epidemiológico, com a finalidade de planejar, executar e avaliar intervenções sobre esse aspecto, de forma a elimina-los ou controlá-los (BRASIL, 1998. P. 60).
As Instruções Normativas de Vigilância em Saúde do trabalhador ainda visa conhecer a dinâmica dos acidentes de trabalho e doenças relacionadas ao trabalho, identificando os fatores de risco ocupacionais, que possibilitaram traçar medidas de controle e prevenção e avaliar os serviços de saúde e garantiram a qualidade da assistência à saúde do trabalhador (BRASIL, 1998).
trabalhador; intersetorialidade, promovendo a integração e articulação entre as diversas áreas e setores da saúde do trabalhador; interdisciplinaridade, possibilitando uma abordagem multiprofissional; e a pesquisa-intervenção, onde a pesquisa subsidiaria e possibilitaria a intervenção (BAHIA, 2002).
As ações de vigilância em saúde do trabalhador são operacionalizadas a partir de estratégias traçadas que viabilizam a articulação da saúde do trabalhador com os demais setores do SUS, sendo necessário que as práticas executadas nesse setor possibilitem a relação do trabalho com a situação de saúde apresentada pelo trabalhador e supervisione o cumprimento das atribuições em cada nível de gestão (BAHIA, 2002). Essa estratégia de articulação se dá por meio da Atenção Básica.
2.3. A Domicilização do Trabalho
O trabalho domiciliar é um fenômeno originário ainda dos séculos XVI na Europa com a Revolução Industrial, que transformou o mundo do trabalho. A economia que até então era sustentada pelo trabalho agrícola transforma-se em uma economia industrial, causando mudanças na estrutura organizacional e gerencial do trabalho, dominada por uma visão capitalista que tomou conta da economia, vislumbrada com uma concepção de trabalho relacionada ao lucro. O trabalho domiciliar, executado na informalidade, passa a ser uma resposta às mudanças na estrutura do trabalho, quando ele passa a ser fragmentado com os processos de terceirização e até quarteirização das atividades, caminhando, assim, lado a lado do trabalho formal e informal (VIEIRA, M. C. F, 2009).
No Brasil, o trabalho domiciliar desponta na passagem para o século XX, quando grandes metrópoles vivem um forte crescimento. Um intenso processo de êxodo rural acontece na busca do tão sonhado progresso apresentado pela industrialização. No entanto, essas famílias se deparam com um mundo não real, onde inexiste o trabalho formal, restando-lhes a submissão ao trabalho informal ou o desempenho de atividades no ambiente familiar para garantir a sua subsistência e de sua família. Iniciam-se pequenos negócios, com acesso restrito ao crédito e sem condições de cumprirem com os requisitos do sistema legal e de possuírem registros nas entidades governamentais (VIEIRA, M. C. F, 2009).
domicilização do trabalho é o envolvimento de crianças nas atividades produtivas, caracterizando casos de trabalho infantil. Esses trabalhadores estão expostos a situações de risco para a saúde e, em consequência, à ausência de dispositivos de proteção. Além disso, eles ainda estão à margem da legislação, diante da ausência da proteção legal do contrato de trabalho, do descumprimento de normas básicas e da ausência da fiscalização, além da falta de cobertura do seguro social e acidentes do trabalho (MENDES, R. CAMPOS, A.C.C., 2004; VIEIRA, M.C.F, 2009).
2.4. Saúde do Trabalhador na Atenção Básica
A Atenção Básica caracteriza-se por um conjunto de ações de saúde, no âmbito individual e coletivo, que abrange a promoção e a proteção da saúde, a prevenção de agravos, o diagnóstico, o tratamento, a reabilitação e a manutenção da saúde, considerando o sujeito nas suas diversas interfaces (singularidade e complexidade), na integralidade e na sua inserção sociocultural. No Brasil, seu marco inicial se deu nos anos 1970, com o Programa de Interiorização das Ações de Saúde e Saneamento - PIASS, que se referenciava no modelo de Atenção Primária de outros países, para expandir sua cobertura. Posteriormente, em 1991, o Programa de Agentes Comunitários de Saúde - PACS e, no ano de 1994, o Programa de Saúde da Família concretizaram a inserção da Atenção Básica no País (Brasil, 2010b).
A qualificação da Atenção Básica tem sido um dos principais desafios na consolidação do Sistema Único de Saúde, buscada por meio da descentralização das ações de saúde. Para isso, a atenção Básica tem como fundamentos (BRASIL, 2006b):
I - Possibilitar o acesso universal e contínuo a serviços de saúde de qualidade e resolutivos, caracterizados como a porta de entrada preferencial do sistema de saúde, com território adscrito de forma a permitir o planejamento e a programação descentralizada, e em consonância com o princípio da equidade;
II - Efetivar a integralidade em seus vários aspectos, a saber: integração de ações programáticas e demanda espontânea; articulação das ações de promoção à saúde, prevenção de agravos, vigilância à saúde, tratamento e reabilitação, trabalho de forma interdisciplinar e em equipe, e coordenação do cuidado na rede de serviços; III - Desenvolver relações de vínculo e responsabilização entre as equipes e a
IV - Valorizar os profissionais de saúde por meio do estímulo e do acompanhamento constante de sua formação e capacitação;
V - Realizar avaliação e acompanhamento sistemático dos resultados alcançados, como parte do processo de planejamento e programação;
VI - Estimular a participação popular e o controle social (BRASIL, 200b).
Estando a Atenção Básica como ponto principal na estruturação da atenção à saúde no país, visualizou-se esta como um ponto estratégico para o desenvolvimento de ações da atenção à saúde do trabalhador. O primeiro passo dessa integração se deu em 1998, quando houve uma aproximação da área técnica em saúde do trabalhador com a Atenção Básica, incentivada por uma proposta de elaboração da Política de Saúde do Trabalhador no SUS e por identificação das dificuldades em desenvolver ações em saúde do trabalhador no sistema de saúde. Essas dificuldades eram ocasionadas pelo esgotamento do modelo de atenção centrado nos Centros de Referências em Saúde do Trabalhador -CRST e, com isso, o comitê técnico assessor de saúde do trabalhador sugeriu a relocação das ações em saúde do trabalhador para a Atenção Básica.
Ainda no ano de 1998, por meio da portaria nº 3.908 de 30 de outubro, o Ministério da Saúde apresenta a Norma Operacional de Saúde do Trabalhador - NOST-SUS, que é complementar a NOB-SUS 01/96, e que veio a fortalecer a participação da Atenção Básica na Atenção a Saúde do Trabalhador, quando atribui à Gestão Plena da Atenção Básica assumir as ações de (BRASIL, 2001):
a) Garantia do atendimento ao acidentado do trabalho e ao suspeito ou portador de doença profissional ou do trabalho, por meio da rede própria ou contratada, dentro de seu nível de responsabilidade da atenção, assegurando todas as condições necessárias para o acesso aos serviços de referência, sempre que a situação exigir;
b) realização de ações de vigilância nos ambientes e processos de trabalho, compreendendo a identificação das situações de risco e a tomada de medidas pertinentes para a resolução da situação e a investigação epidemiológica;
d) estabelecimento de rotina de sistematização e análise dos dados gerados no atendimento aos agravos à saúde, relacionados ao trabalho, de modo a orientar as intervenções de vigilância, a organização dos serviços e das demais ações em saúde do trabalhador.
e) utilização dos dados gerados nas atividades de atenção à saúde do trabalhador, com vistas a subsidiar a programação e avaliação das ações de saúde nesse campo, e alimentar os bancos de dados de interesse nacional. Em 1999, a Coordenação de Saúde do Trabalhador passa a trabalhar junto ao Departamento de Atenção Básica, a partir de então passam a produzir instrumentos e materiais pedagógicos para serem utilizados no suporte e nas capacitações das equipes técnicas do PACS e do PSF (BRASIL, 2010b).
O Programa de Saúde da Família, hoje chamado de Estratégia de Saúde da Família, é reconhecido como agente de ação na Atenção Básica, esta se constituiu em uma importante estratégia que busca a efetivação dos princípios da descentralização e integralidade, objetivando a regionalização da rede de assistência à saúde, garantindo o direito à atenção básica em saúde (como o primeiro nível de atenção à saúde), bem como garantir e colaborar para a efetivação da máxima constitucional que preconiza a saúde como um direito de todos (OPAS, 2004. p.13).
3. Problema de Pesquisa
No ano de 2002, o Mistério da Saúde lança o Caderno de Atenção Básica - CAB – nº 5
– Saúde da Família – Saúde do Trabalhador e, oito anos após, em 2010, a Previdência social registrou 701.496 casos de acidentes e doenças do trabalho (BRASIL, 2010a). Esse aumento significativo no registro do número de casos leva a uma reflexão sobre o desenvolvimento da Política de Atenção à Saúde do Trabalhador na Atenção Básica, com ênfase na atuação da Estratégia de Saúde da Família. Assim, pode-se questionar: como as ações de Atenção à Saúde do Trabalhador têm sido desenvolvidas na Atenção Básica via Estratégia Saúde da Família - ESF?
4. Objetivos
O objetivo deste estudo foi avaliar o desenvolvimento das ações em saúde do trabalhador na Atenção Básica com foco na Estratégia de Saúde da Família no estado do Rio Grande do Norte, Brasil, a partir da análise das ações realizadas pelas Equipes de Saúde da Família em três cidades do estado, tendo como referência o Manual de Atenção Básica nº 5 do Ministério da Saúde, que trata da Saúde do Trabalhador.
A partir da análise, propusemo-nos a avaliar as ações em saúde do trabalhador com foco na linha de ação relativa ao trabalho precoce, aos acidentes de trabalho e às doenças relacionadas ao trabalho.
5. Método
Trata-se de um estudo quantitativo com uma abordagem metodológica avaliativa, privilegiando a apreciação normativa, com foco no processo, dentro da tríade estrutura– processo–resultado. O estudo ainda tem uma abordagem bibliográfica e de campo.
uma política em função de critério ou da perspectiva de ação de modo a contribuir para melhoria do programa ou da política.
A avaliação normativa utilizada no estudo é um dos tipos da abordagem avaliativa, que se baseia na comparação de todos os componentes da intervenção no que diz respeito a critérios e a normas. Essa avalição permite emitir um julgamento sobre cada um dos elementos da tríade estrutura-processo-resultado (BROUSSELLE et al, 2011).
5.1 População-Alvo
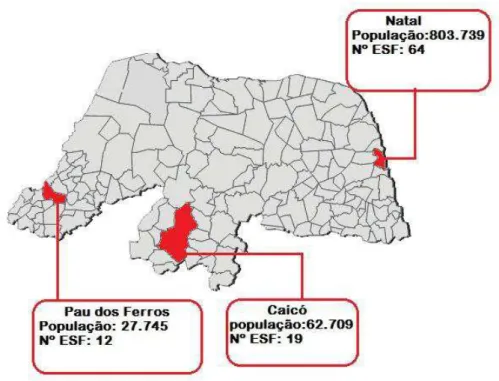
O presente estudo abrange três municípios do estado do Rio Grande do Norte: Pau dos Ferros, Caicó e Natal. Nos municípios de Pau dos Ferros e Caicó o estudo ocorreu no período de junho a agosto de 2012; em Natal, ocorreu no período de outubro e novembro. Os municípios estudados apresentam características diferentes e pertencem a regiões geográficas diferentes. A Figura 1 apresenta a população, localização e número de Equipes de Estratégia de Saúde da Família de cada um. Foram entrevistados os profissionais das Equipes de Saúde da Família (Agentes Comunitários de Saúde, Técnicos/Auxiliares de Enfermagem, Enfermeiros e Médicos) nesses municípios.
Figura 1. Municípios participantes da pesquisa, respectivas populações e número de equipes de Saúde da Família. IBGE – Censo 2010; Departamento de Atenção Básica –
5.2 Amostra
A seleção dos municípios para participarem do estudo levou em consideração a sua localização geográfica, a característica de serem pólos que alocam Unidades Regionais de Saúde Pública - URSAPs, que são instâncias regionais descentralizadas da Secretaria de Saúde Pública do Estado do Rio Grande do Norte - SESAP/RN, e por apresentarem um maior número de registros de acidentes de trabalho dentre os municípios da mesma região, segundo o anuário estatístico de acidentes de trabalho da previdência social do ano 2008.
A seleção das equipes a serem entrevistadas, teve como referência a Unidade de Saúde da Família na qual a equipe está instalada. A amostra foi composta por 202 profissionais, em 52 Equipes de Saúde da Família nos três municípios estudados, sendo 28 equipes no município de Natal, 16 equipes em Caicó e 08 em Pau dos Ferros (Tabela 1). Em cada equipe foram entrevistados 05 profissionais, sendo 01 médico, 01 enfermeiro, 01 técnico/auxiliar de enfermagem e 02 agentes comunitários de saúde. Para o caso de agente comunitário de saúde, foram sorteados dois por equipe. Da mesma forma, se uma só unidade alocar mais de uma equipe, foi sorteado apenas uma para participar.
Para seleção das equipes estudadas nos municípios, determinou-se que, para os municípios com menos de 30 equipes, seriam estudadas todas as equipes. Para os municípios com mais de 30, foi selecionada, por meio de um sorteio, uma amostragem aleatória simples de 30 equipes. Como critério de exclusão da equipe, temos: estar localizada na zona rural e ter participado do pré-teste. No município de Pau dos Ferros, participaram 8 equipes de 12, pois 03 se localizavam na zona rural e 01 participou do pré-teste. Já no município de Caicó, participaram do estudo 16 das 19 equipes, pois 03 estavam localizadas na zona rural. Em Natal, das 30 equipes selecionadas, perderam-se 02 das equipes.
Tabela 1. Composição da amostra de acordo com o município pesquisado. Rio Grande do Norte, 2012.
Local de Estudo Equipes de Saúde da Família
Profissionais entrevistados
Natal 28 99
Caicó 16 69
Pau dos Ferros 8 34
5.3 Coleta de Dados
5.3.1 Instrumento de Coleta
O instrumento de coleta tem como base o Caderno de Atenção Básica nº 5, publicação do Ministério da Saúde que visa a capacitar e orientar a atuação das Equipes de Saúde da Família nas ações em saúde do trabalhador, tendo como foco os acidentes de trabalho, doenças do trabalho e trabalho infantil. O CAB nº 5 tornou-se base para o presente estudo por ser uma publicação que trata diretamente das ações na saúde do trabalhador na estratégia de Saúde da Família. Esse caderno se fundamenta em documentos do Ministério que tratam da saúde do trabalhador no SUS, no entanto esses documentos não tratam diretamente da Estratégia de Saúde da Família - ESF. Assim, o caderno torna-se um importante instrumento para as equipes de Saúde da Família.
O referido instrumento de coleta é uma lista de verificação auto aplicável, composta de 40 questões, divididas em quatro seções: (a) Identificação – para caracterização da unidade e do profissional; (b) Do Programa de Atenção à Saúde do Trabalhador – referente ao conhecimento dos entrevistados sobre o programa e sobre o Caderno de Atenção Básica nº5 - CAB n º 5; (c) Do contexto Geral da Unidade – referente à realização das ações preconizadas pelo Caderno por toda a equipe e (d) questões específicas dos grupos profissionais – Agente Comunitários de Saúde, Auxiliares/Técnicos de Enfermagem, Enfermeiros e Médicos. Nas seções de identificação, do conhecimento do Programa e do contexto geral da unidade, a resposta é comum a todos os profissionais entrevistados e na quarta seção as questões são exclusivas de cada grupo profissional. A lista de verificação foi submetida a pré-teste para ajustes. O pré-teste foi realizado no município de Pau dos ferros em 3 Equipes de Saúde da Família da zona rural e 01 Equipe na Zona Urbana.
5.4 Análise dos Dados
A classificação do grau de desenvolvimento das ações do Programa de Atenção à Saúde do Trabalhador na Estratégia de Saúde da família foi definida tomando por base um estudo de Frias, P. G; Lira, P. I. C e Hartz, Z. M. A (2005), e o estudo de Ferreira, V. S. C. e Silva, L. M. V (2005) que avaliam a implantação de programas de saúde (HARTZ, Z. M. A, SILVA, L. M. V., 2005).
Os dados coletados em fichas foram digitados, compondo um banco de dados eletrônico. A análise dos dados foi realizada em duas fases: (a) descrição de variáveis constantes na lista de verificação na forma de frequências percentuais, abordando o contexto geral das ações em Saúde do Trabalhador na Estratégia de Saúde da Família na visão dos profissionais e (b) classificação dos munícipios em quatro graus de realização das ações, segundo o escore médio obtido.
Na definição dos escores, as variáveis foram agrupas em dois grupos, as variáveis dicotômicas e as variáveis categóricas, atribuindo-se para cada variável uma pontuação de 0 a 3 pontos. Para as variáveis dicotômicas, atribuíram-se os valores 1 para sim e 0 para não. Às demais variáveis foram categorizadas e atribuídas escore de 0 a 3, como mostra o quadro 1. O cálculo do escore para a definição do grau de realização das ações foi obtido pela soma das variáveis, das listas de verificação para cada unidade e de cada município, tendo sido obtido o escore máximo por profissional. A partir dos escores obtidos, extraiu-se um escore médio, descrito na fórmula a seguir.
Quadro 1. Atribuição de escores das variáveis categóricas agrupadas de acordo com a Lista de Verificação.
Contexto Geral
Categorias da Variável
Sempre / Frequentemente
Raramente Realizado por outro Estabelecimento de Saúde.
Nunca
Escore 3 2 1 0
Específica por Profissional
Categorias da Variável
Sempre Frequente Raramente Nunca
Escore 3 2 1 0
Sempre/ Frequentemente
Raramente Realizado por outro Profissional da Equipe
Realizado por outro Estabelecimento de
Saúde
Escore 3 2 1 0
Quadro 2. Grau de desenvolvimento das ações em Saúde do Trabalhador na ESF.
Classificação Escore Médio
Satisfatório 75 |– 100
Aceitável 50 |– 75
Regular 25 |– 50
6. Resultados
6.1 Caracterização das equipes e dos profissionais
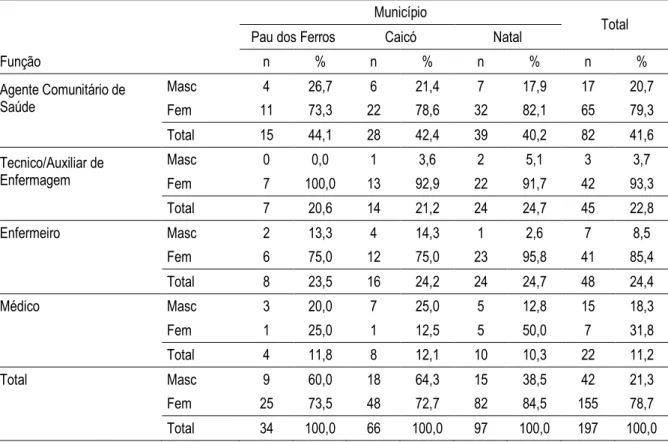
Foram entrevistados 202 profissionais, em 52 Equipes de Saúde da Família nos municípios de Pau dos Ferros, Caicó e Natal. No município de Pau dos Ferros, foram entrevistados 34 Profissionais em 08 Equipes de Saúde da Família; no município de Caicó, foram 66 profissionais em 16 Equipes; já no município de Natal, foram 97 Profissionais em 28 Equipes de Saúde da Família. Todas as unidades que abrigam as equipes entrevistadas estão localizadas na zona urbana.
Dos profissionais entrevistados, 21,3% eram do sexo masculino e 78,7% do sexo feminino. Quanto às funções exercidas, 41,6% eram agentes comunitários de saúde; 22,8%, técnicos de enfermagem/auxiliar de enfermagem; 24,4 %, enfermeiros; e 11,2 % eram médicos. A desproporção acentuada entre os percentuais de profissionais médicos e os demais grupos profissionais (enfermeiros e dos técnicos/auxiliar de enfermagem) que seriam entrevistados em números iguais se dá pelos repetidos casos em que a unidade não dispunha no momento daquele profissional na equipe, por recusa em participar do estudo e em alguns casos o mesmo profissional atendia em duas ou mais equipes de um mesmo município.
Tabela 2. Descrição da amostra estudada, de acordo com o município, tipo de profissional entrevistado e sexo.
Município
Total Pau dos Ferros Caicó Natal
Função n % n % n % n %
Agente Comunitário de Saúde
Masc 4 26,7 6 21,4 7 17,9 17 20,7 Fem 11 73,3 22 78,6 32 82,1 65 79,3
Total 15 44,1 28 42,4 39 40,2 82 41,6
Tecnico/Auxiliar de Enfermagem
Masc 0 0,0 1 3,6 2 5,1 3 3,7
Fem 7 100,0 13 92,9 22 91,7 42 93,3
Total 7 20,6 14 21,2 24 24,7 45 22,8
Enfermeiro Masc 2 13,3 4 14,3 1 2,6 7 8,5
Fem 6 75,0 12 75,0 23 95,8 41 85,4
Total 8 23,5 16 24,2 24 24,7 48 24,4
Médico Masc 3 20,0 7 25,0 5 12,8 15 18,3
Fem 1 25,0 1 12,5 5 50,0 7 31,8
Total 4 11,8 8 12,1 10 10,3 22 11,2
Total Masc 9 60,0 18 64,3 15 38,5 42 21,3
Fem 25 73,5 48 72,7 82 84,5 155 78,7
A idade dos entrevistados variou entre os 21 e 66 anos, apresentando uma média de 35,7 anos e o tempo de trabalho nas unidades ficou entre 1 e 30 anos, com uma média de 4,7 anos. O tempo máximo de trabalho na unidade vai além do tempo de implantação da Estratégia de Saúde da Família, assim, observa-se que os profissionais participantes do estudo consideraram todo o seu tempo de atuação independente do tempo de atuação na ESF. Observou-se, no nível de escolaridade, que houve uma maior concentração de profissionais com nível médio completo (39,1%), superior completo (32,0%) e com pós-graduação (20,8%). Os profissionais com o ensino fundamental completo representam apenas 1,5% e os com ensino superior incompleto, 5,6%.
Tabela 3. Distribuição do grau de conhecimento sobre o Programa de Saúde do Trabalhador e do Caderno de Atenção Básica no 5, segundo profissional e cidade pesquisada.
Conhece ou já ouviu falar no Programa de Atenção à Saúde
do Trabalhador
Conhece o Caderno de Atenção Básica no 5 – Saúde do
Trabalhador
Cidade Profissional n % n %
Pau dos Ferros Agente Comunitário de Saúde 13 92,9 9 64,3
Técnico/Aux. de Enfermagem 7 100,0 6 85,7
Enfermeiro 8 100,0 5 62,5
Médico 4 100,0 2 50,0
Total 32 97,0 22 66,7
Caicó Agente Comunitário de Saúde 26 89,7 9 30,0
Técnico/Aux. de Enfermagem 15 100,0 8 53,3
Enfermeiro 16 100,0 11 68,8
Médico 8 100,0 2 25,0
Total 65 95,6 30 43,5
Natal Agente Comunitário de Saúde 30 75,0 19 47,5
Técnico/Aux. de Enfermagem 22 91,7 8 33,3
Enfermeiro 24 96,0 11 44,0
Médico 8 80,0 2 20,0
Total 84 84,8 40 40,4
Total Agente Comunitário de Saúde 69 83,1 37 44,0
Técnico/Aux. de Enfermagem 44 95,7 22 47,8
Enfermeiro 48 98,0 27 55,1
Médico 20 90,9 6 27,3
Total 181 90,5 92 45,8
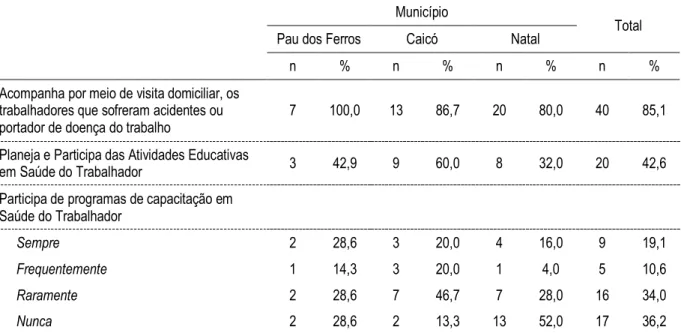
6.2 O contexto geral das ações em Saúde do Trabalhador na Estratégia de Saúde da Família na visão dos profissionais.
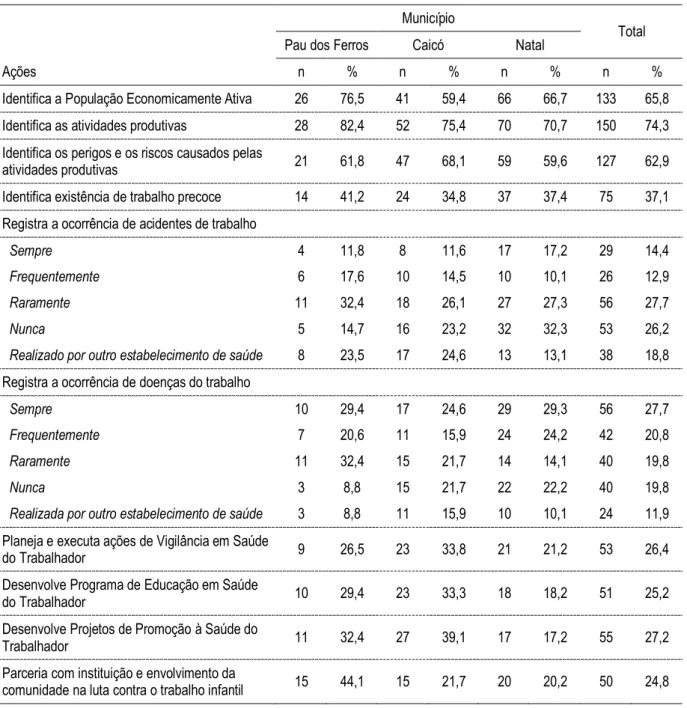
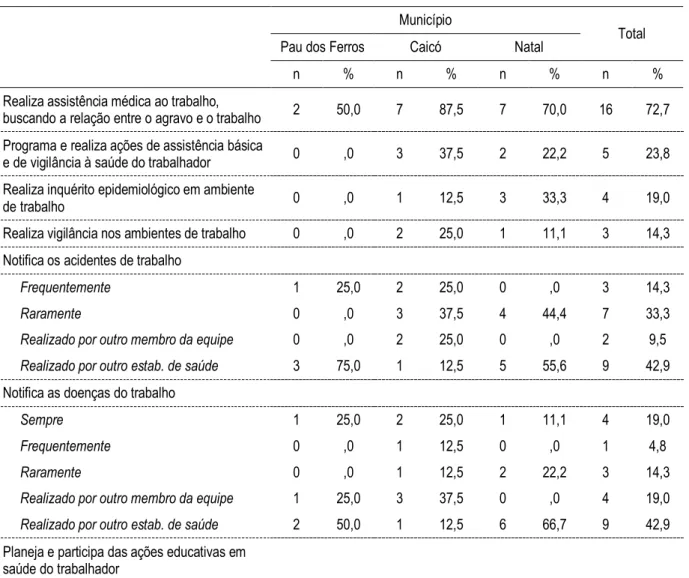
estudados, os de nível médio (ACS e Tec./Aux. de Enfermagem) são os que mais apontam o desempenho dessa ação pela equipe. A prevalência da realização das atividades para a maioria dos profissionais entrevistados se repete nos casos de ações como a identificação da PEA e a identificação dos perigos e riscos causados pelas atividades produtivas, como apresentado pela Tabela 4.
Tabela 4. Realização de ações relativas à Saúde do Trabalhador na Atenção Básica, segundo município pesquisado.
Município
Total Pau dos Ferros Caicó Natal
Ações n % n % n % n %
Identifica a População Economicamente Ativa 26 76,5 41 59,4 66 66,7 133 65,8
Identifica as atividades produtivas 28 82,4 52 75,4 70 70,7 150 74,3
Identifica os perigos e os riscos causados pelas
atividades produtivas 21 61,8 47 68,1 59 59,6 127 62,9
Identifica existência de trabalho precoce 14 41,2 24 34,8 37 37,4 75 37,1
Registra a ocorrência de acidentes de trabalho
Sempre 4 11,8 8 11,6 17 17,2 29 14,4
Frequentemente 6 17,6 10 14,5 10 10,1 26 12,9
Raramente 11 32,4 18 26,1 27 27,3 56 27,7
Nunca 5 14,7 16 23,2 32 32,3 53 26,2
Realizado por outro estabelecimento de saúde 8 23,5 17 24,6 13 13,1 38 18,8
Registra a ocorrência de doenças do trabalho
Sempre 10 29,4 17 24,6 29 29,3 56 27,7
Frequentemente 7 20,6 11 15,9 24 24,2 42 20,8
Raramente 11 32,4 15 21,7 14 14,1 40 19,8
Nunca 3 8,8 15 21,7 22 22,2 40 19,8
Realizada por outro estabelecimento de saúde 3 8,8 11 15,9 10 10,1 24 11,9
Planeja e executa ações de Vigilância em Saúde
do Trabalhador 9 26,5 23 33,8 21 21,2 53 26,4
Desenvolve Programa de Educação em Saúde
do Trabalhador 10 29,4 23 33,3 18 18,2 51 25,2
Desenvolve Projetos de Promoção à Saúde do
Trabalhador 11 32,4 27 39,1 17 17,2 55 27,2
Parceria com instituição e envolvimento da
As ações sobre o trabalho infantil também são preconizadas pelo CAB nº 5, que orienta a equipe da Estratégia de Saúde da Família a desenvolver ações com foco na identificação da existência e na luta dessa prática. O trabalho precoce é definido pela legislação brasileira como o trabalho de menores de 16 anos. A legislação proíbe o trabalho de crianças de até 14 anos e, para a faixa etária de 15 aos 16 anos, é permitido o trabalho na condição de aprendiz (BRASIL, 2006c). No ano de 2001, a região Nordeste brasileira foi a região com maior incidência de trabalho infantil nas idades entre 5 a 15 anos, com 1.532.928 casos de crianças em trabalho precoce (OIT, 2004). No ano de 2009, segundo OIT (2012), o Estado do Rio Grande do Norte registrava uma população de 82.195 trabalhadores com idade entre 05 e 17 anos. As ações de proteção à criança, no tocante à identificação da existência de trabalho precoce e à busca de parcerias com instituições e o envolvimento da comunidade na luta contra o trabalho infantil, pouco tem sido desenvolvida pelos profissionais da Estratégia de Saúde da Família. Observou-se que 61,9% (37,1% identificam a existência de trabalho precoce e 24,8% buscam parcerias com instituições e envolvimento da comunidade na luta contra o trabalho infantil) dos profissionais entrevistados não consideram que as equipes realizem ações relacionadas ao trabalho infantil.
Os acidentes de trabalho são os maiores agravos à saúde dos trabalhadores brasileiros, bem como as doenças ocasionadas pelo trabalho, configurando-se em importantes problemas de saúde pública. O sistema de saúde tem encontrado dificuldades na elaboração e implementação de políticas públicas de prevenção dos agravos à saúde do trabalhador, principalmente dos acidentes de trabalho, ocasionado pela falta de informações confiáveis. Um dos problemas das informações em saúde e segurança dos trabalhadores está associado ao fato de as informações representarem apenas uma parcela dos trabalhadores formais, ficando, assim, os trabalhadores informais obscuros das políticas públicas em saúde (CORDEIRO, R. et al, 2005).
pelas atividades produtivas, o registro da ocorrência dos acidentes de trabalho e o registro de ocorrência das doenças ocasionadas pelo trabalho (BRASIL, 2010b).
O registro de ocorrência de acidentes e doença do trabalho é uma ação preconizada tanto pela NOB – SUS 01/96, quanto pelo Caderno de Atenção de Básica nº 5 de 2002, como uma das ações a serem desenvolvidas pela Atenção Básica (BRASIL, 2010b). Dentre elas, o registro de acidentes de trabalho foi apontado como uma das ações de menor frequência de realização pelas equipes. Dos profissionais entrevistados, 18,8% afirmam que o registro dos acidentes de trabalho não é realizado pela equipe sendo, assim, feito por outros estabelecimentos de saúde. Em consonância ao já apontado, 27,7% dos entrevistados afirmam que os registros de acidentes “raramente” são realizados pelas equipes e 26,2%, que essa ação
“nunca” é realizada.
O registro de ocorrência das doenças ocasionadas pelo trabalho, também preconizada pela NOB 01/96 e pelo CAB nº 5, tem uma maior realização pelas equipes, segundo 48,3% dos profissionais entrevistados (dos quais 27,7 % apontaram que a ação é realizada “sempre” e 20,8%, “frequentemente”) em relação ao registro de acidentes. Entre todos os profissionais entrevistados, 19,8% afirmam que as ações são realizadas “raramente”. Para 31,7% dos participantes, as ações não são realizadas (somando 19,8% dos que afirmaram que o registro
“nunca” é realizado pela equipe e 11,9% que afirmam ser “realizado por outro
estabelecimento de saúde”).
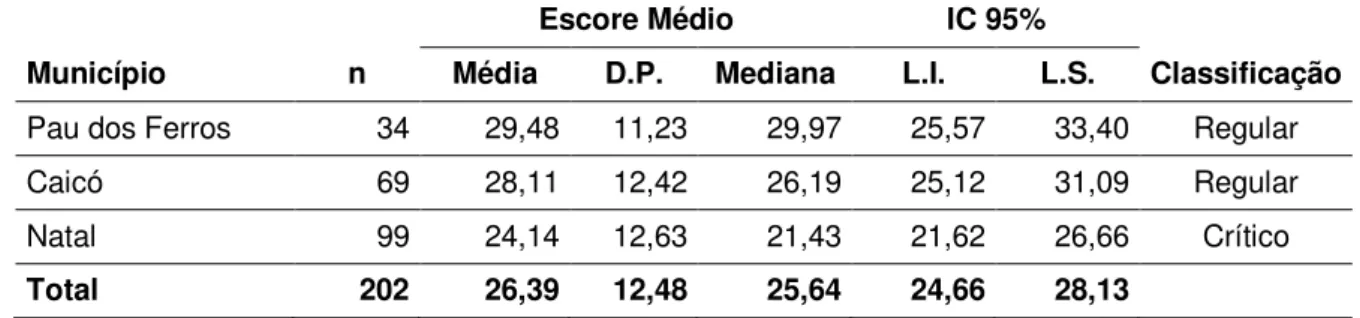
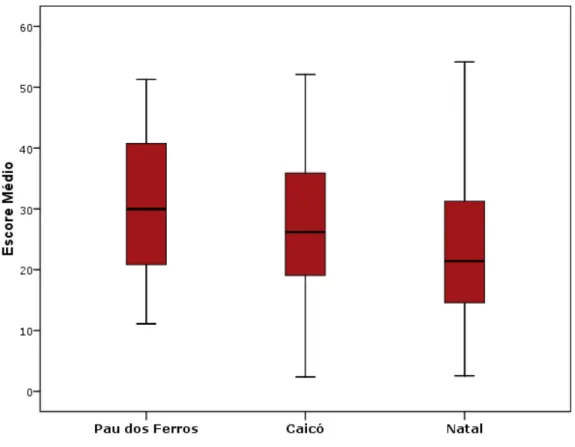
6.3 Classificação dos municípios
Os municípios analisados foram classificados de acordo com o escore médio obtido, que os enquadra em uma dos quatro graus de desenvolvimento das ações em saúde do trabalhador na ESF, como apresentado na Tabela 5.
Tabela 5. Escore médio obtido por município e classificação do grau de desenvolvimento das ações em Saúde do Trabalhador na Estratégia de Saúde da Família.
Escore Médio IC 95%
Município n Média D.P. Mediana L.I. L.S. Classificação
Pau dos Ferros 34 29,48 11,23 29,97 25,57 33,40 Regular
Caicó 69 28,11 12,42 26,19 25,12 31,09 Regular
Natal 99 24,14 12,63 21,43 21,62 26,66 Crítico
Total 202 26,39 12,48 25,64 24,66 28,13
Dos municípios analisados, os municípios de Pau dos Ferros e Caicó apresentam-se em um mesmo grau de classificação. Estes são municípios que - embora apresentem características geográficas, populacionais e uma dinâmica do mercado de trabalho diferente - apresentam semelhança no desempenho das ações em atenção à saúde do trabalhado. Diferente de Pau dos Ferros e Caicó, Natal classifica-se dentro do grau crítico de desenvolvimento das ações em saúde do trabalhador na atenção primária. Ele obteve o menor escore médio entre os municípios analisados.