F
UNDAÇÃOG
ETÚLIOV
ARGASE
SCOLA DEE
CONOMIA DES
ÃOP
AULO–
EESP
J
OAQUIMH
ECKE
NSAIO EME
CONOMIA DAS
AÚDE:
ANÁLISE DA DEMANDA NO MERCADO DE SAÚDE SUPLEMENTAR
UTILIZANDO UM MODELO ECONOMÉTRICO DE DADOS DE CONTAGEM
J
OAQUIMH
ECKE
NSAIO EME
CONOMIA DAS
AÚDE:
A
NÁLISE DA DEMANDA NO MERCADO DES
AÚDES
UPLEMENTARUTILIZANDO UM MODELO ECONOMÉTRICO DE DADOS DE CONTAGEM
Dissertação
apresentada
à
Escola de Economia de São
Paulo da Fundação Getúlio
Vargas, como requisito para
obtenção do título de Mestre em
Economia.
Campo de Conhecimento:
Economia da Saúde
Orientador: Prof. Dr. Lucas
Pedreira do Couto Ferraz
Heck, Joaquim.
Ensaio em Economia da Saúde: Análise da demanda no mercado de Saúde
Suplementar utilizando um modelo econométrico de dados de contagem / Joaquim
Heck. – 2012
207f.
Orientador: Lucas Pedreira do Couto Ferraz
Dissertação (MPFE) – Escola de Economia de São Paulo
1. Economia da saúde. 2. Serviços de saúde – Brasil. 3. Análise de
regressão. 4. Modelos econométricos. I. Ferraz, Lucas Pedreira do Couto. II.
Dissertação (MPFE) – Escola de Economia de São Paulo. III. Título.
J
OAQUIMH
ECKE
NSAIO EME
CONOMIA DAS
AÚDE:
A
NÁLISE DA DEMANDA NO MERCADO DES
AÚDES
UPLEMENTARUTILIZANDO UM MODELO ECONOMÉTRICO DE DADOS DE CONTAGEM
Dissertação apresentada à Escola de
Economia de São Paulo da
Fundação Getúlio Vargas, como
requisito para obtenção do título de
Mestre em Economia.
Campo de Conhecimento:
Economia da Saúde
Data de aprovação:
____/____/____
Banca examinadora
_____________________________
Prof. Dr. Lucas Pedreira do Couto
Ferraz
FGV-EESP
______________________________
Profa. Dra. Mayra Ivanoff Lora
FGV - EESP
______________________________
Profa. Dra. Ana Maria Malik
FGV - EAESP
Agradecimentos
Gostaria de agradecer, inicialmente, ao meu orientador, Prof. Dr. Lucas Pedreira do
Couto Ferraz, pelo estímulo e pela a possibilidade de ter compartilhado de seu
entusiasmo nas aulas de microeconomia, organização industrial e teoria econômica
dos contratos.
A Profa. Dra. Mayra Ivanoff Lora pelo apoio e sugestões na definição e realização
deste ensaio empírico.
Ao Prof. Dr. Ricardo Ratner Rochman, coordenador do curso de Mestrado
Profissional em Finanças e Economia da Escola de Economia de São Paulo da
Fundação Getúlio Vargas, pelo incentivo como aluno bolsista e otimismo durante
todo este curso. Aos professores do MPFE-EESP, de um modo geral, quero
agradecer a participação constante e o compromisso com a excelência acadêmica,
durante todas as etapas deste curso que culminou com esta dissertação.
A Profa. Dra. Marina Heck, pelo encorajamento pessoal e conselhos sempre
apropriados.
Aos colegas de MPFE-EESP, Erich Monch, Fabio Durso, Fabíola Gama, Marcos
Kawakami, Newton Arata, Paulo Dinis, Rafael Sbardella, Silvia Braga, Tiago
Sampaio, pela amizade.
Aos meus pais e irmãos que sempre estiveram ao meu lado me apoiando.
EDUCAÇÃO
“There is a time in every man’s education when he arrives at the
conviction that envy is ignorance; that imitation is suicide; that he
must take himself for better, for worse, as his portion; that though
the wide universe is full of good, no kernel of nourishing corn can
come to him but through his toil bestowed on that plot of ground
which is given to him to till. The power which resides in him is
new in nature, and none but he knows what that is, which he can
do, nor does he know until he has tried”.
(Ralph Waldo Emerson. Essays: First and Second
Series. Prepared by Joel Porte, New York. Vintage
Books / The Library of America, 1990.)
TRABALHO
“So what signifies
wishing
and
hoping
for better Times. We may
make these Times better if we bestir ourselves.
Industry need not
wish
, as
Poor Richard
says, and
He that lives upon Hope will die
fasting
.
There are no Gains, without Pains
; (…) If we are
industrious we shall never starve; for, as
Poor Richard
says,
At
the working Man’s House
Hunger
looks in, but dares not enter
.
(…)
God gives all Things to industry
.”
Resumo
Este ensaio apresenta um estudo sobre a demanda por serviço de saúde no
mercado de saúde suplementar utilizando, através de uma análise econométrica,
modelos de regressão de dados de contagem para verificar os fatores monetários e
não monetários que podem influenciar a quantidade demandada por este serviço, e
determinar se há risco moral na determinação desta demanda para no caso de um
modelo de visitas médicas de especialidade.
Abstract
This thesis discusses aspects of the demand for healthcare in the Brazilian private
health sector. We use econometric analysis of count data models to establish which
monetary and non-monetary parameters may influence the demand of healthcare.
Finally, we verify if there is any informational asymmetry effect such as moral hazard
in the determination of the demand for a case-study involving medical speciality
visits.
Lista de Figuras
Figura 2.1 – Organização do mercado de saúde. ... 7
Figura 2.2 – Quadrante IV do modelo de Grossman. ... 10
Figura 2.3 – Quadrante II do modelo de Grossman. ... 10
Figura 2.4 – Quadrante I do modelo de Grossman. ... 11
Figura 2.5 – Quadrante III do modelo de Grossman. ... 12
Figura 2.6 – Modelo simplificado de Grossman. ... 13
Lista de Gráficos
Gráfico 4.1 – Distribuição da variável número de visitas médicas de especialidade – VDL vmed e
variáveis decorrentes ... 49
Gráfico 4.2 – Histograma da variável número de visitas médicas de especialidade – VDL vmed e
variáveis decorrentes ... 50
Gráfico 4.3 – Histograma das variáveis explicativas – idade, idadefem, idadefem3040 e idadegavida
... 51
Lista de Tabelas
Tabela 3.1. Principais alterações trazidas pela regulamentação ... 22
Tabela 3.2. Resolução da ANS, segundo grupo de temas no período de 2000 a 2010 ... 24
Tabela 3.3. Evolução comparada entre população brasileira e beneficiários de planos de saúde
suplementar entre 2000 e 2010 ... 26
Tabela 4.1. Relação dos estudos de regressão de dados de contagem relativos à demanda por
serviços de saúde ... 41
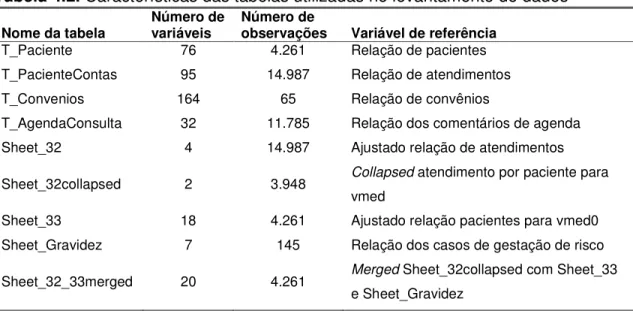
Tabela 4.2. Características das tabelas utilizadas no levantamento de dados ... 43
Tabela 4.3. Descrição das variáveis ... 44
Tabela 4.4. Descrição das variáveis decorrentes ... 45
Tabela 4.5. Estatística Descritiva das variáveis ... 45
Tabela 4.6. Descrição das variáveis de interação ... 46
Tabela 4.7. Distribuição da variável número de visitas médicas de especialidade – VDL vmed e
variáveis decorrentes ... 48
Tabela 4.9. Relação das contagens nulas nos estudos de regressão de dados de contagem relativos à
demanda por serviços de saúde ... 61
Tabela 4.10. Testes de heterocedasticidade para as regressões OLS com VDLs vmed e vmed0 ... 63
Tabela 4.11. Critérios de informação AIC e BIC para as regressões OLS, Poisson, Binomial negativa,
hurdle Logit-Poisson e Logit-Binomial negativa ... 65
Tabela 4.12. Resultados dos testes de especificação dos modelos de regressão de dados de contagem
e modelos hurdle – VDL vmed e vmed0 ... 67
Tabela 4.13. Resultados dos estimadores para modelos de regressão de dados de contagem e
modelos hurdle – VDL vmed e vmed0 ... 81
Lista de Abreviaturas e Siglas
ABRAMGE
Associação brasileira de medicina de grupo
AIC
Akaike information criterion
ANS
Agência Nacional de Saúde
CAP
Caixas de Aposentadorias e Pensão
CID
Classificação internacional de doenças
CONASS
Conselho Nacional de Secretaries da Saúde
CONSU
Conselho de Saúde Suplementar
IAP
Instituto de Aposentadorias e Pensão
INPS
Instituto Nacional de Previdência Social
GEAP
Grupo Executivo de Assistência Patronal
LM
Multiplicador de Lagrange
LPM
Linear probability model
LR
Likelihood ratio ou razão de verossimilhança
OLS
Ordinary least square estimation
PMLE
Pseudo maximum likelihood estimation
PROCON
Fundação de Defesa e Proteção do Consumidor
SID
Supplier-induced demand
Lista de Símbolos
“diferencial”, operador matemático usado para a derivada
parcial da função ƒ’(x,y)
d
utilizado como operador matemático para derivada da função
ƒ(x) (e.g. ƒ’(x) = dƒ(x)/dx)
ƒ
função
M
Quantidade de serviços médicos no modelo de Grossman
n
número (e.g. número de períodos no tempo)
p
preço
p*
“p estrela”, nível de preço ótimo (o símbolo * ou “estrela” é
utilizado para indicar nível ótimo)
Q
xquantidade do bem x
Q*
“Q estrela”, quantidade ótima
U
Utilidade
“U barra”, nível constante de utilidade utilizado para curvas de
indiferenças
X ou x utilizado como variável, usualmente a variável independente –
Quantidade de bens de consumo
Y ou y utilizado como variável, usualmente a variável dependente -
Função renda no modelo de Grossman
Sumário
Agradecimentos ... i
Resumo ... iii
Abstract ... iv
Lista de Figuras ... v
Lista de Gráficos ... v
Lista de Tabelas ... v
Lista de Abreviaturas e Siglas ... vii
Lista de Símbolos ... viii
Sumário ...ix
Capítulo 1 – Introdução ... 1
1.1 Motivação e justificativa do tema ... 1
1.2 Objetivos do estudo ... 2
1.3 Escopo do estudo ... 2
1.4 Estrutura da dissertação... 3
Capítulo 2 – Revisão Bibliográfica ... 5
2.1 Economia da Saúde ... 5
2.1.1 Organização do mercado de saúde ... 7
2.1.2 Modelo de Grossman ... 9
2.2 Teoria dos Contratos e Incentivos e a economia da saúde ... 16
2.2.1 Mercado de saúde e assimetria de informação ... 17
2.2.2 Serviços médicos e
Supply-induced Demand
... 18
Capítulo 3 – Apresentação do setor de saúde suplementar brasileiro e sua regulamentação ... 19
3.1 Panorama do surgimento do setor de saúde suplementar no Brasil... 19
3.2 A regulamentação do setor e o papel da Agência Nacional de Saúde Suplementar – ANS ... 21
3.3 Panorama atual do setor de saúde suplementar ... 25
3.4 Impacto da regulação na estrutura do mercado ... 29
Capítulo 4 –Ensaio sobre a demanda na relação indivíduos e prestadores de serviços médicos ... 33
4.1 Introdução ... 33
4.2 Metodologia e dados utilizados ... 37
4.2.1 Metodologia ... 37
4.2.3 Estrutura dos dados microeconômicos ... 43
4.3 Modelos utilizados ... 52
4.3.1 Modelo de regressão de dados de contagem de Poisson e Binomial negativa ... 52
4.3.2 Modelo de regressão de dados de contagem modificado
hurdle
Poisson e
Logit-Binomial negativa ... 58
4.4 Apresentação dos testes e análise dos modelos ... 61
4.5 Apresentação e discussão dos resultados ... 68
4.5.1 Resultados dos modelos de regressão OLS e de dados de contagem de Poisson e Binomial
negativa ... 68
4.5.2 Resultados dos modelos de regressão de dados de contagem modificados
hurdle
Logit-Poisson e Logit-Binomial negativa ... 73
4.5.3 Resultados dos modelos de regressão de dados de contagem Binomial negativa e
hurdle
Logit-Binomial negativa com as variáveis de interação. ... 75
4.6 Comentários Finais ... 79
Capítulo 5– Conclusões ... 83
Referências Bibliográficas ... 85
Anexos ... 90
Anexo 4.1 – Distribuição de Poisson ... 90
Anexo 4.2 – Rotinas do Stata: Estatísticas Descritivas ... 91
Anexo 4.3 – Rotinas do Stata: Modelos de Regressão OLS e de dados de contagem de Poisson,
Binomial negativa, Hurdle Logit-Poisson e Logit-Binomial negativa ... 99
Anexo 4.4 – Rotinas do Stata: Modelos de Regressão em duas etapas Logit, Poisson e Binomial
negativa ... 105
Anexo 4.5.1 – Rotinas do Stata: Testesde Sobredispersão para os Modelos de Regressão de
Poisson para VDL
vmed
e
vmed0
... 107
Anexo 4.5.2 – Rotinas do Stata: Testes de Heteroscedasticidade para o Modelo de Regressão OLS
para VDL
vmed
e
vmed0
... 108
Anexo 4.5.3 – Rotinas do Stata: Identificação de Multicolinearidade nos Modelo de Regressão OLS
para VDL
vmed
e
vmed0
... 110
Anexo 4.5.4 – Rotinas do Stata: Critérios de Informação para especificação dos Modelos de
Regressão de OLS, Poisson, Binomial Negativa, Hurdle Logit-Poisson e Hurdle Logit-Binomial para
VDL
vmed
e
vmed0
... 112
Anexo 4.6.1 – Rotinas do Stata: Testes de Wald para os Modelos de Regressão OLS, Poisson,
Binomial negativa, Hurdle Logit-Poisson e Hurdle Logit-Negbin para a VDL
vmed
... 114
Anexo 4.7.1 – Rotinas do Stata: Testes da Razão de Verossimilhança para os Modelos Irrestritos e
Restritos de Regressão OLS, Poisson, NegBin e Hurdle Logit-Poisson e Logit-Negbin para a VDL
vmed
... 125
Anexo 4.7.2 – Rotinas do Stata: Teste da Razão de Verossimilhança para os Modelos Irrestritos e
Restritos de Regressão OLS, Poisson, NegBin e Hurdle Logit-Poisson e Logit-Negbin para a VDL
vmed0
... 126
Anexo 4.8.1 – Rotinas do Stata: Testes de Wald para multiplos coeficientes para os Modelos de
Regressão OLS, Poisson, NegBin e Hurdle Logit-Poisson e Logit-Negbin a VDL
vmed
... 128
Anexo 4.8.2 – Rotinas do Stata: Testes de Wald para multiplos coeficientes para os Modelos de
Regressão OLS, Poisson, NegBin e Hurdle Logit-Poisson e Logit-Negbin a VDL
vmed0
... 131
Anexo 4.9.1 – Rotinas do Stata: Interpretação dos parâmetros dos Modelos de Regressão de
Poisson e Binomial Negativa para a VDL
vmed
... 136
Anexo 4.9.2 – Rotinas do Stata: Interpretação dos parâmetros dos Modelos de Regressão de
Poisson e Binomial Negativa para a VDL
vmed0
... 137
Anexo 4.10.1 – Rotinas do Stata: Interpretação utilizando as Probabilidades Estimadas para os
Modelos de Regressão de Poisson e Negbin para a VDL
vmed
... 140
Anexo 4.10.2 – Rotinas do Stata: Interpretação utilizando as Probabilidades Estimadas para os
Modelos de Regressão de Poisson, Negbin e Hurdle Logit-Poisson e Logit-Negbin para a VDL
vmed0
... 142
Anexo 4.10.3 – Rotinas do Stata: Interpretação utilizando as Probabilidades Estimadas para os
Modelos de Regressão de Poisson e Negbin para a VDL
vmed0
e variáveis explicativas específicas
... 145
Anexo 4.11.1 – Rotinas do Stata:Interpretação com análise comparativa das Probabilidades Atuais
e Estimadas dos dados de contagem para os Modelos de Poisson e Negbin para a VDL
vmed
. .... 149
Anexo 4.11.2 – Rotinas do Stata: Interpretação com análise comparativa das Probabilidades Atuais
e Estimadas dos dados de contagem para os Modelos de Poisson e Negbin para a VDL
vmed0
. .. 152
Anexo 4.12.1 – Rotinas do Stata: Programa para gerar os termos de interação como variáveis ... 155
Anexo 4.12.2 – Rotinas do Stata: Processo Backward Elimination para o Modelo Irrestrito de
Regressão Binomial Negativa com interação para a VDL
vmed
... 162
Anexo 4.12.3 – Rotinas do Stata: Processo Processo Backward Elimination para o Modelo Irrestrito
de Regressão Binomial Negativa com interação para a VDL
vmed0
... 173
Anexo 4.12.4 – Rotinas do Stata: Processo Processo Backward Elimination para o Modelo Irrestrito
de Regressão Logit com interação para a VDL
vmed0
... 181
Capítulo 1 – Introdução
Este capítulo apresenta a motivação e a justificativa para o tema, assim como os
objetivos desta dissertação. Portanto iremos abordar os fatores que motivaram
estudar os temas relativos à economia da saúde e teoria dos incentivos e contratos,
e também delinear o escopo e a estrutura deste trabalho.
1.1 Motivação e justificativa do tema
A idéia de estudar o tema de economia da saúde surgiu primeiramente no nosso
interesse particular, devido a nossa atual trajetória profissional como administrador
de uma empresa de serviço de assistência à saúde e de medicina diagnóstica na
área de genética médica.
Por outro lado, não há dúvida que a relevância de um tema sobre economia da
saúde que aborda questões de saúde humana no âmbito social e individual sempre
terá uma dimensão importante para a academia e a sociedade
1.
A economia da saúde representa um vasto campo de estudo, tanto teórico como
empírico, caracterizado por problemas que vão desde uma abordagem
macroeconômica, como o crescente nível de gastos públicos com assistência à
saúde com relação ao PIB, até o ponto de vista microeconômico, como questões
sobre quais são os comportamentos dos indivíduos beneficiários de um sistema de
saúde suplementar, ou ainda, os incentivos que determinam suas decisões em
contratar ou não um plano de saúde ou seguro-saúde.
Quanto à definição da área econômica para este estudo, a ênfase será na análise
microeconômica utilizando basicamente o arcabouço teórico da teoria moderna
microeconômica e de econometria apresentada nos cursos de microeconomia,
1
organização industrial, econometria e teoria dos contratos
2do Mestrado Profissional
em Finanças e Economia da Escola de Economia de São Paulo da Fundação
Getúlio Vargas.
1.2 Objetivos do estudo
Temos como objetivo contribuir no campo de conhecimento da economia da saúde
com relação a aspectos da demanda por serviço no setor de saúde suplementar e
para isso iremos:
1. apresentar o arcabouço teórico da abordagem microeconômica da economia
da saúde e os pontos de convergência com a teoria dos incentivos e
contratos;
2. analisar os modelos microeconômicos de maximização de utilidade relativos
às decisões de garantia da saúde individual, considerando o comportamento
dos agentes (i.e. consumidores) como sendo racional e existência de
assimetria de informação;
3. examinar algumas características do setor brasileiro de saúde suplementar
através da elaboração de um estudo empírico sobre a demanda por serviço
de saúde;
4. discutir a relevância dos resultados obtidos no ensaio econométrico do item 3,
assim como as suas limitações.
1.3 Escopo do estudo
Assim, iremos realizar um ensaio no qual serão examinadas algumas das
características da demanda no mercado de saúde suplementar.
Primeiramente, através da revisão bibliográfica dos modelos de maximização de
utilidade relativos às decisões de garantia da saúde individual, apresentaremos o
2
modelo elaborado por GROSSMAN (1972a), bem como algumas situações de
assimetria de informação existentes na teoria dos contratos, para explicar as falhas
de mercado existentes nas interações entre agente-principal (i.e. consumidores e
operadoras do sistema de saúde suplementar).
No ensaio econométrico, iremos replicar o modelo econométrico de CAMERON et
al. (1988) e o de POHLMEIER & ULRICH (1995) para testar a demanda por serviço
de saúde através de uma análise empírica, utilizando dados levantados pelo autor
no caso de um serviço de assistência a saúde privado em genética médica.
1.4 Estrutura da dissertação
Capítulo 1: trata-se do capítulo introdutório;
Capítulo 2: este capítulo apresenta a revisão bibliográfica dos modelos de
maximização de utilidade relativos às decisões de garantia da saúde individual,
assim como o arcabouço teórico da teoria dos incentivos e contratos. Nele
procuramos explicar, através dos conceitos microeconômicos, o modelo básico de
GROSSMAN (1972a) na área da economia da saúde e quais são as implicações
para explicar e prever os resultados conforme o comportamento dos agentes,
utilizando como abordagem a análise econômica desenvolvida na teoria dos
incentivos e contratos;
Capítulo 2 – Revisão Bibliográfica
2.1 Economia da Saúde
Em seu mais recente artigo
3para o Journal of Health Economics, Adam Wagstaff
realizou um extenso levantamento das publicações referente ao tema da economia
da saúde e apresentou a evolução deste assunto desde os estudos clássicos como
ARROW (1963 e 1965), considerado uns dos artigos fundadores desta subdisciplina
econômica, os “
papers”
pioneiros de NEWHOUSE (1970), PAULY & REDISH (1973)
e GROSSMAN (1972a e 1972b), passando por PHELPS (1986) e MANNING et al.
(1987), este último relata o RAND Health insurance Experiment
4.
Se considerarmos que a saúde é um ativo e que pode ser produzida, podemos
então investir em saúde e consumir esta saúde. Assim sendo, do ponto de vista
microeconômico, indivíduos racionais poderão maximizar sua utilidade otimizando o
seu “estoque” de saúde ao longo dos anos. É dentro deste conceito de “estoque” de
saúde que surge, através dos estudos de GROSSMAN (1972a), um dos primeiros
modelos econômicos que investiga este problema de otimização.
Entretanto, esse “estoque” de saúde pode não ser apenas uma variável a ser
maximizada, mas também o resultado obtido (i.e.
outcomes
) do uso de serviços de
saúde a partir das diversas combinações dos fatores de produção de saúde (esta
abordagem é conhecida como
strict welfare,
na qual consideramos somente os
aspectos econômicos e as escolhas racionais dos agentes, em oposição ao conceito
de
enlarged welfare,
que envolve questões normativas, bases para as políticas
públicas e discussões sobre equidade e eficiência) (BARROS &
3
Adam Wagstaff apresentou em seu artigo intitulado “Four decades of health economics through a bibliometric
lens”, publicado no Journal of Health Economics (vol31: 406-439, 2012), o levantamento de aproximadamente
33,000 publicações entre 1969 e 2012 sobre este tema, classificando as publicações em 12 tópicos (1- saúde e
seu valor, 2- eficiência e equidade, 3- determinantes da saúde e doenças, 4- saúde pública, 5- saúde e
economia, 6- estatísticas da saúde e econometria, 7- demanda por saúde e assistência a saúde, 8- seguro
saúde, 9- oferta de serviços de saúde, 10- recursos humanos, 11- mercado de assistência a saúde e 12-
avaliação econômica) e os números de citações, assim como ordenou os 1876 autores que contribuíram para
este assunto por um índice bibliométrico.
4
GIRALT, 2012). Outro aspecto singular da saúde como ativo é que tem um valor
para uso e para “estoque”; contudo, não pode ser comercializada entre os agentes
5.
Por outro lado, serviços de saúde ou
healthcare
podem ser adquiridos e oferecidos.
Assim sendo, o ativo-saúde será tratado como uma commodity com certas
peculiaridades, podendo ser consumido apenas pelo próprio indivíduo com o
objetivo de melhorar o seu estado de bem estar ou
health status
.
Portanto, dentro desse entendimento de ativo-saúde, podemos definir a demanda
por
healthcare
como sendo o desejo do indivíduo de aumentar o seu “estoque” de
ativo-saúde. Iremos, então, restringir o enfoque de nossa discussão para uma
abordagem microeconômica. Como foi exposto no capítulo introdutório, a economia
da saúde também se caracteriza pelo estudo macroeconômico sobre o nível de
gastos públicos com assistência à saúde, o uso dos recursos públicos para a
promoção à saúde e a estrutura do sistema de saúde pública.
Considerando, assim, os aspectos positivos do ativo-saúde, podemos definir que os
indivíduos recebem ao nascer uma dotação ou
endowment
com certo “estoque” de
saúde, que será no decorrer da vida consumido em detrimento de suas atividades
para obter renda e realizar o consumo de sua cesta de bens (ZWEIFEL et al. 2009).
Ademais, é razoável considerar que apenas indivíduos saudáveis poderão trabalhar
e obter uma renda a partir deste trabalho. Desta forma, a renda servirá para
consumir sua cesta de bens e os serviços de saúde servirão para investir e manter o
“estoque” de ativo-saúde. Foi dentro destas premissas que GROSSMAN (1972a)
definiu a restrição orçamentária do indivíduo como sendo uma função dependente
do estado de saúde deste.
Entendemos que o ativo-saúde é um bem privado
6que, devido a algumas
características, como a relevante necessidade para os indivíduos, é usualmente
provido pelo Estado, através de investimentos em serviços de saúde, atrelado a uma
extensa regulamentação deste mercado de
healthcare
. O papel do Estado no setor
5
Esta hipótese já é discutida em Feldstein (2011) que aborda a questão da gratuidade dos transplantes de
órgãos quando responde em seu capítulo “Should the sale of kidneys be legalized?”, levantando a discussão
sobre a comercialização de órgãos e estendendo, portanto, para a comercialização da saúde.
6
de saúde e na sua economia será abordado no capítulo 3, quando apresentarmos a
estrutura do sistema brasileiro de saúde suplementar e sua regulamentação.
Finalmente, conforme apresentado por FELDSTEIN (2011), a demanda pelo
ativo-saúde é crescente em relação à idade, crescente em relação à renda e decrescente
em relação à educação (pois se supõe que indivíduos mais instruídos são mais
eficientes na produção de saúde).
2.1.1 Organização do mercado de saúde
O mercado de saúde está organizado entre seus agentes: (i) autoridade de saúde;
(ii) serviço de saúde público; (iii) provedores de serviços de saúde; (iv) indústria de
saúde suplementar e seguradoras; (v) pacientes e segurados e (vi) o setor
farmacêutico.
Fonte: adaptado de Barros & Martinez-Giralt (2012)
Figura 2.1 –
Organização do mercado de saúde.
de consultas médicas e tratamentos hospitalares a ser disponibilizados (2), até a
regulamentação do preço dos remédios, tanto para o setor farmacêutico (3), quanto
para o consumidor (1). Hospitais e outros fornecedores contratam médicos,
enfermeiros e demais profissionais da área da saúde (5) a fim de proverem o
serviço. Já a Indústria Farmacêutica, que produz e vende os remédios, tem uma
relação com os médicos (6), divulgando para estes seus produtos, vez que uma das
peculiaridades da área da saúde é que o consumidor do remédio, o paciente, não
escolhe o produto que irá consumir como remédio, mas sim o médico tem este
poder de decisão (9). Alguns países adotam uma política de substituição, permitindo
a compra de remédios genéricos, mesmo quando o médico prescreve um remédio
específico. Nestes países, a indústria farmacêutica desenvolve ainda um
relacionamento com os farmacêuticos (7), vez que estes irão também influenciar a
decisão de compra do paciente (8).
Devemos ressaltar que o relacionamento central e fundamental deste processo é a
relação médico – paciente (10 e 11). O paciente consulta um médico quando
apresenta um quadro sintomático ou quando foi orientado a fazê-lo, ou seja, em uma
consulta prévia. O médico, por sua vez, com base nas informações do paciente e
em exames adicionais, irá prescrever um tratamento que julgar apropriado.
Quando há um serviço de saúde privado, complementando ou substituindo o serviço
de saúde público, as empresas que prestam tais serviços privados interagem tanto
com os médicos (12), quanto com os pacientes (13).
De forma geral, há duas formas de alocação de recursos em saúde: (i) mecanismo
de livre mercado (descentralizado) e (ii) sistema centralizado por meio do Estado
(BARROS e MARTINEZ-GIRALT, 2012).
Já num sistema centralizado, temos a figura da terceira parte pagadora, que pode
tanto ser um órgão governamental, um agente público como a seguridade social,
como pode ser uma empresa de planos de saúde particular ou seguradora, que
mediante a contraprestação de seus beneficiários assegurados, garante a estes a
cobertura dos serviços médicos. A empresa particular irá remunerar diretamente os
serviços médicos (básicos ou especializados) utilizados por seus beneficiários
assegurados.
2.1.2 Modelo de Grossman
Uma característica básica do modelo de Grossman é que o indivíduo demanda o
ativo-saúde. O indivíduo demanda o ativo-saúde por duas razões básicas: (i) para
consumo do “estoque” de saúde, como uma variável que compõe a função utilidade
e a própria renda do indivíduo; e (ii) como investimento que determina a distribuição
da alocação do tempo entre trabalho e lazer, ou seja, para a determinação também
da renda disponível do indivíduo. Consideramos que o estado de saúde do indivíduo
é de sua responsabilidade quando decide entre consumir ou investir no ativo-saúde,
mesmo que as condições iniciais ou externas em decorrência da idade não estejam
ao seu alcance, mas certamente ele pode influenciar o seu estado de saúde através
de suas decisões. O ativo-saúde irá determinar a disponibilidade de tempo de que
um indivíduo poderá dispor para produzir renda e conseqüentemente otimizar a
distribuição de seus recursos entre investir em saúde ou consumir outros bens.
O modelo de Grossman é caracterizado também por ser um modelo de produção de
saúde, no qual a demanda pelo ativo-saúde é obtida através do consumo de
serviços de saúde, que são essencialmente utilizados para garantir o fluxo de tempo
sem doença na vida do indivíduo (i.e., a demanda por serviços de saúde não
somente supre a necessidade de assistir o indivíduo doente, paciente, mas também
como investimento no “estoque” de ativo-saúde) (FELDSTEIN, 2011).
pré-requisito para desempenhar atividades de trabalho e lazer, ou seja, um estado de
saúde precário pressupõe uma capacidade limitada de obter renda.
Seja uma economia com dois setores: (i) um setor de saúde e (ii) outro de consumo.
Seja o estoque do ativo-saúde (H) uma função dos serviços de saúde (serviços
médicos, M):
H = H(M), uma função estritamente côncava
(2.1)
Assim, a quantidade M de serviços de saúde garante o nível de saúde do indivíduo.
Fonte: adaptado de ZWEIFEL et al. (2009)
Figura 2.2 –
Quadrante IV do modelo de Grossman.
E, o setor de consumo pode ser determinado por uma função:
C = C(X), onde X representa os bens de consumo
(2.2)
Fonte: adaptado de ZWEIFEL et al. (2009)
Desta forma, sendo a função utilidade que representa as preferências do indivíduo
pode ser determinada por:
U = U(H,C),
(2.3)
Fonte: adaptado de ZWEIFEL et al. (2009)
Figura 2.4 –
Quadrante I do modelo de Grossman.
Nota-se que as curvas de indiferença ficam verticais quando a razão entre H e C
tende a zero (i.e., com um “estoque” de saúde precário, o aumento de consumo do
indivíduo não aumentará a sua utilidade). Ademais, assume-se que a fronteira dos
conjuntos de possibilidades de (H,C) é côncava.
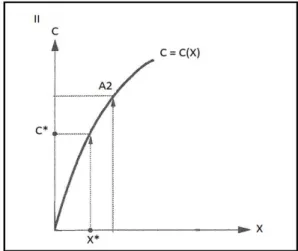
Em H=0, o indivíduo não produzirá renda. O ponto R* de tangência entre a curva de
indiferença u* e a fronteira dos conjuntos de possibilidade representa o ponto ótimo
em que o indivíduo sacrifica algum consumo relativamente ao máximo possível A
1para obter saúde adicional H*. Nota-se que o nível máximo do consumo de outros
bens é diferente e superior do nível ótimo C*.
consumos (X), para os quais os preços são, respectivamente, q e p, exógenos.
Assim, temos como restrição orçamentária:
Y(H) = pX + qM
(2.4)
Fonte: adaptado de ZWEIFEL et al. (2009)
Figura 2.5 –
Quadrante III do modelo de Grossman.
Fonte: ZWEIFEL et al. (2009)
Figura 2.6 –
Modelo simplificado de Grossman.
Na figura 2.4, o ponto de tangência R* = (C*, H*) mostra a utilidade máxima do
indivíduo. Para atingir tal situação, o indivíduo teve que gastar M* unidades de
serviço de saúde e X* unidades de bens de consumo. Assim, Q* representa a
alocação orçamentária ótima.
Por fim, é necessário introduzir a noção de tempo na estrutura formal do modelo.
Seja o tempo total disponível para o indivíduo. Parte deste tempo é utilizado para
produzir o ativo-saúde (T
H). Outra parcela do tempo é usada para consumir bens de
consumo (T). E o restante do tempo é dividido entre tempo de trabalho (T
W) e tempo
parado por causa de doença (T
L). Temos:
= T
H+T+T
W+T
Le seja h T
H+T+T
W, tempo total “saudável”
(2.5)
T
L= – h, representa o tempo “estado doente”
(2.6)
H = H(M, T
H; E)
(2.7)
C = C(X, T; E)
(2.8)
onde E é o grau de educação do indivíduo (novamente, a premissa do modelo é que
indivíduos mais instruídos são mais eficientes em produzir saúde).
A função objetivo é a função utilidade do indivíduo:
U = U(H, C, )
Como assumimos que o indivíduo somente poderá trabalhar se for “saudável”, então
definimos como sendo a razão do tempo “saudável” por unidade de “estoque” de
saúde H, sendo:
h = H
(2.9)
e
U = U(h, C)
(2.10)
Seja
w
a remuneração do trabalho do indivíduo por tempo, temos:
Y(H) =
w
.T
W= pX + qM
(2.11)
O problema de maximização é dado por:
Max U
{TH, T, TW, TL, X, M}= U(H, C, )
s.t. H = H(M, T
H; E)
(a)
C = C(X, T; E)
(b)
w
.T
W= pX + qM
(c)
= T
H+T+T
W+T
L(d)
h = – T
L(e)
=
h/ H
(f)
Cominando (c), (d), (e) e (f), obtemos:
w
=
w
.(T
H+T+ -h) + pX + qM
(g)
Reescrevendo, temos:
Max U
{TH, T, TW, TL, X, M}= U(H, C, )
C = C(X, T; E)
(b)
w
=
w
.(T
H+ T + - h) + pX + qM
(g)
O modelo considera dois períodos no tempo para definir o “estoque” de saúde do
indivíduo. Um ponto crucial do modelo de GROSSMAN (1972a) é a equação (a) que
define a quantidade de “estoque” de saúde durante o tempo. Esta última apresenta
certas limitações quando confrontadas aos testes empíricos.
Baseado no modelo de GROSSMAN (1972a) e procurando redefinir a função
demanda para saúde e serviços de saúde, WAGSTAFF (1986a) estabelece um
modelo multi-período. Devido às implicações existentes na escolha das funções, os
resultados empíricos de WAGSTAFF (1986a, 1986b) apresentam correlação
negativa entre o estado de saúde (ou
health status
) e demanda por serviço de
saúde, enquanto que os resultados obtidos nos testes do modelo de GROSSMAN
(1972a) são positivos. É importante notar que a correlação positiva entre o “status”
de saúde e a demanda por serviço de saúde é uma das premissas dos modelos
econométricos básicos de CAMERON et al. (1988) e de POHLMEIER & ULRICH
(1995). O modelo de GROSSMAN coloca em evidência que a demanda por serviços
de saúde é uma demanda derivada da demanda pelo ativo-saúde.
Outro aspecto relevante do modelo é sobre a relação com a idade dos agentes
quanto à demanda por serviços de saúde. O modelo de Grossman estima que a
demanda por serviços de saúde aumente com o decorrer da idade. Assim, o
“estoque” de saúde se deprecia rapidademente com a idade e o investimento no
ativo-saúde tenderá a ser maior. Contudo, a relação entre a idade e a demanda por
serviços de saúde ainda geram discussões sobre questões como demanda induzida
ou
Supply-induced Demand
por parte dos prestadores de serviços de saúde
(PHELPS, 1986).
2.2 Teoria dos Contratos e Incentivos e a economia da saúde
Como vimos anteriormente, o mercado de saúde envolve a interação entre seis
agentes: (i) autoridade de saúde; (ii) serviço de saúde público; (iii) provedores de
serviços de saúde; (iv) indústria de saúde suplementar e seguradoras; (v) pacientes
e assegurados e (vi) o setor farmacêutico; que detêm níveis diferentes de
informação. Assim, devido à assimetria de informação
7, entre cada um dos grupos
surge o problema de agência. Iremos nos concentrar nesta discussão principalmente
entre três grupos de agentes: os provedores de serviços de saúde (i.e. médicos e
hospitais); a indústria de saúde suplementar e seguradoras e os pacientes e
segurados. O conhecimento sobre cada um dos grupos é importante para
compreender os seus comportamentos e decisões.
A teoria microeconômica nos revela que, baseado nos benefícios e nos custos das
escolhas de cada um, os agentes irão assumir a alocação de seus recursos para
atingir os seus objetivos (FELDSTEIN, 2011). Portanto, como exposto por LAFFONT
& MARTIMORT (2002), é relevante estudar os incentivos oferecidos a cada agente
para que atinjam os seus objetivos/resultados considerando interesses distintos ou
até mesmo conflitantes.
A informação é assimétrica quando uma das partes tem mais informação do que a
outra. Desta forma, a parte menos informada normalmente contrata a parte mais
informada para tomar decisões em seu nome, situação esta que conhecemos como
relação de agência ou principal-agente.
Na análise de assimetria de informação, distinguem-se três tipos de problema: (i)
risco moral, no qual a assimetria de informação ocorre após a assinatura do
contrato; (ii) seleção adversa, na qual a assimetria de informação ocorre antes da
assinatura do contrato; e (iii)
signaling
, no qual a parte mais informada tem incentivo
em revelar informações privadas antes de assinar o contrato.
7
2.2.1 Mercado de saúde e assimetria de informação
Em uma situação de risco moral, a assimetria de informação surge logo após que o
contrato é assinado porque o principal não tem como controlar a ação do agente. O
risco moral acontece quando, por exemplo, o indivíduo contrata um plano de saúde
ou seguro-saúde e resolve aumentar o uso dos serviços médicos, pois os valores de
reembolso podem chegar a 100% do valor da consulta, e o preço cheio “
out-of-pocket
” da consulta para o paciente beneficiário é reduzido, acarretando uma
demanda maior por serviços de saúde. Por outro lado, alguns serviços médicos,
como o uso do serviço de UTI, têm demanda vertical na qual pouco importa o preço
da UTI, a demanda não irá variar em função do preço. Neste caso não podemos
falar em risco moral por parte do paciente beneficiário. Assim sendo, a demanda por
serviço de saúde pode ser influenciada por um fator que chamamos de utilização
excessiva (FELDSTEIN, 2011).
No caso de seleção adversa, podemos considerar como exemplo uma seguradora
que por não ter a informação sobre o estado de saúde de um cliente potencial
comercializa seu seguro-saúde a um preço determinado pela média do nível de
saúde de uma população. Nesta situação, como há apenas um contrato sendo
oferecido, somente os indivíduos com estado de saúde abaixo da média da
população irão contratar, acarretando perdas para a seguradora, pois a receita da
seguradora não será suficiente para cobrir as despesas desses clientes.
A fim de reduzir a desvantagem na informação, as seguradoras procuram oferecer
um menu de contratos para, assim, selecionar os proponentes conforme os seus
riscos.
2.2.2 Serviços médicos e
Supply-induced Demand
A atuação médica como fornecedora de serviço de saúde tem tido uma relevância
importante nas discussões sobre a relação de agência existente entre médicos e
pacientes. O médico tem o papel de: (i) provedor de serviços de saúde; e de (ii)
conselheiro quanto à conduta a ser seguida pelo paciente, ou seja, o médico
determina quais os serviços de saúde que serão demandados pelo paciente. Esta
particularidade tem sido o foco do debate sobre se o médico como agente
“imperfeito” utiliza-se da vantagem de informação sobre o estado de saúde do
paciente para garantir maior volume de serviço, conhecido com
Supplier-induced
Demand
(ou SID).
Segundo FELDSTEIN (2011), a quantidade demandada de serviço de saúde que um
médico pode induzir é, por hipótese, o
trade-off
entre o aumento de receita e a
desutilidade de prover assistência à saúde desnecessária. O médico como agente
racional tem como objetivo maximizar sua utilidade. Considerando que sua utilidade
aumenta conforme sua renda e a prática moral de sua conduta, podemos supor que
a demanda deverá ser induzida quando o custo adicional de oferecer mais serviços
médicos (considerado como desutilidade devida à conduta imperfeita do agente) é
inferior ao valor adicional de renda. Portanto, é óbvio que a situação de SID tem
mais propensão a ocorrer quando há um declínio na remuneração dos serviços
médicos ou uma redução na demanda por estes serviços. Assim, tendo em vista que
há um comportamento por parte do profissional médico em determinar um
valor-meta para a sua renda, o aumento de médicos atuando em uma área geográfica irá
certamente aumentar a SID (PHELPS, 2003).
Ademais, a existência de um sistema de saúde que ofereça ampla cobertura de
saúde para os beneficiários permite que não haja por parte do paciente nenhum
incentivo em resistir à demanda induzida pelo médico para o seu tratamento.
Capítulo 3 – Apresentação do setor de saúde suplementar brasileiro e sua
regulamentação
Desde de 1998, o crescimento do mercado brasileiro de saúde suplementar tem se
caracterizado pela maior concentração e regulamentação. Diversos processos de
fusão e aquisição, assim como de liquidação e falência de planos de saúde e
seguradoras modificaram a estrutura deste mercado.
As interações entre seus agentes: (i) autoridade de saúde; (ii) serviço de saúde
público; (iii) provedores de serviços de saúde; (iv) indústria de saúde suplementar e
seguradoras; (v) pacientes e assegurados e (v) o setor farmacêutico, exceto para
este último, são controladas pela Agência Nacional de Saúde Suplementar (ANS).
Assim, é importante apresentar um panorama da atual estrutura do setor brasileiro
de saúde suplementar e sua regulação para entendermos as interações existentes
entre os agentes.
3.1 Panorama do surgimento do setor de saúde suplementar no Brasil
Remonta à década de 1930 o surgimento do setor de saúde suplementar no Brasil
(CARVALHO & CECÍLIO, 2007). As empresas, visando dar maior benefício aos seus
trabalhadores, criaram caixas de aposentadorias e pensão (as CAPs), que
gerenciavam, a partir de contribuições dos empregados e funcionários,
aposentadorias, pensões e assistência médica a seus filiados e dependentes. Estas
caixas emprestavam ou reembolsavam os empregados beneficiados de algumas
empresas quando estes utilizavam serviços de saúde outro que os da Previdência
Social (nesta época surgiu a Cassi, Caixa de Assistência dos Funcionários do Banco
do Brasil). Juntamente com as caixas de pensões, surgiram os Institutos de
Aposentadorias e Pensões (os IAPs), que representavam categorias de
trabalhadores urbanos e, na sua maioria, eram consumidores de serviços de saúde
em consultórios médicos ou em estabelecimentos hospitalares.
empresas prestavam serviços médicos diretamente a seus funcionários. Hoje, tal
assistência é denominada de Grupo Executivo de Assistência Patronal (ou GEAP).
Essa unificação deu origem ao INPS uma década depois, em 1960. Mas este
sistema não agradou a todos beneficiários, principalmente os de categorias com
maior poder econômico, vez que a ampliação da cobertura e uniformização de
benefícios dificultava o acesso aos serviços médicos. Assim, a Previdência Social
aumentou o número de prestadores de serviços privados de saúde credenciados
através de financiamentos de grupos médicos, formando redes com unidades
próprias e credenciadas. Formou-se um sistema para atender trabalhadores urbanos
e outro, para trabalhadores rurais.
Paulatinamente, os grupos médicos foram se transformando em empresas médicas.
E, ao mesmo tempo, as caixas de assistência e os serviços patronais aumentavam
seu numerário de credenciamento para atender a crescente demanda por serviços
que não fossem da Previdência Social.
Neste sentido, conforme o Conselho Nacional de Secretários de Saúde (CONASS),
este aumento do número de credenciamentos trouxe conflitos na categoria médica,
que via a situação em dois ângulos diferentes: um, que visava preservar a prática
liberal autônoma da medicina; outro, que entendia que a prática médica deveria se
voltar para a demanda do mercado que estava se formando. Formaram-se, desta
forma, duas modalidades de empresas médicas: as cooperativas médicas, que
prestavam atendimento nos consultórios dos próprios profissionais, e as medicinas
de grupo, responsáveis pelos atendimentos hospitalares (CONASS, 2011).
No entanto, quando apresentavam os planos contratados com cooperativas médicas
e medicinas de grupo, o nível hierárquico era visível e já caracterizava uma
segmentação dos planos e anunciava uma forte mudança no caráter mutual das
caixas de assistência (CONASS, 2011).
Essa breve introdução histórica nos mostra as diferentes formas que compõem o
sistema de saúde suplementar do país. Entretanto, foi apenas após 1998 que este
segmento recebeu regulamentação legal e, em 2000, foi criada a agência reguladora
do setor de saúde suplementar, a Agência Nacional de Saúde Suplementar (ANS),
que tem um papel importante no âmbito da Saúde Suplementar.
3.2 A regulamentação do setor e o papel da Agência Nacional de Saúde
Suplementar – ANS
A Constituição da República Federativa do Brasil de 1988, por um lado, colocou a
saúde entre os direitos e garantias fundamentais (Capítulo I, Art. 5º. – direitos
individuais e coletivos) e garantiu o acesso à saúde para todos e, portanto,
marcando nitidamente o caráter assistencial da saúde (Capítulo II, Art. 6º. – direitos
sociais), criando assim o Sistema Único de Saúde (SUS). Por outro lado, no seu art.
199, definiu os princípios da atuação privada no setor da saúde de forma
complementar do sistema único.
Ademais, devido as crescentes queixas contra os planos e seguros saúde na
década de 90, que estavam entre as cinco primeiras causas de reclamações à
Fundação de Defesa e Proteção do Consumidor (PROCON), a regulamentação foi
inserida na agenda política nacional (CARVALHO & CECÍLIO, 2007).
Assim, em 1998 temos a aprovação da Lei 9656 e suas sucessivas alterações por
Medidas Provisórias e, em 2000, da Lei 9961, que criou a Agência Nacional de
Saúde Suplementar. Este conjunto de normas, de forma geral, trouxe mudanças
significativas, entre elas, estabeleceu regras para a constituição de operadoras de
planos de saúde e seguros de saúde; colocou a obrigatoriedade de registro de
produtos, ou seja, dos planos que elas comercializam; estabelecendo coberturas
obrigatórias para doenças e problemas de saúde incluídos na Classificação
Internacional de Doenças (CID); limitou o período de carências e reajustes,
regulamentou as internações e casos de doenças preexistentes; além de criar a
ANS, vinculada ao Ministério da Saúde, para fins de fiscalizar e normatizar
complementariamente o setor, e o Conselho de Saúde Suplementar (CONSU),
formado pelos Ministros da Saúde, da Justiça e da Fazenda e por autoridades da
Fazenda e da Saúde.
Tabela 3.1.
Principais alterações trazidas pela regulamentação
Situação antes da Lei 9656/1998
Situação após a Lei 9656/1998
Exclusão de coberturas para doenças crônicas e
preexistentes Contratos obrigatórias (CID 10 e Rol de procedimentos); devem oferecer as coberturas Limitação de internação hospitalar em UTI, de
consultas, de exames e de procedimentos; Vedada a limitação para internação hospitalar e em UTI, consultas, exames e procedimentos;
Livre exclusão de segurados; Delimitação de carências;
Sem limites para o estabelecimento de carências; Cobertura Parcial Temporária (CPT);Limites de faixas etárias/60 anos;
Liberdade para definição das faixas etárias para fins de
precificação; Autorização prévia de reajustes; Garantias para aposentados e demitidos; Ausência de regras prudenciais (com exceção das
seguradoras); Sigilo das informações; Regras de entrada, saída e operação; Ressarcimento ao SUS.
Fonte: adaptado de SANTACRUZ (2010)
No respeitante ao segurado/beneficiário, a Lei trouxe avanços, tais quais:
•
Proibiu a limitação para internação hospitalar (vedando a limitação de prazo,
valor máximo ou quantidade de internações);
•
Limitou os prazos de carências: 24 horas para as urgências e emergências;
•
Proibiu a rescisão unilateral do contrato individual ou familiar, a não ser em
caso de fraude ou falta de pagamento por mais de 60 dias, consecutivos ou
não;
•
Garantiu ao ex-funcionário (não demitido por justa causa) a condição de
beneficiário do plano de saúde coletivo, por um certo período, desde que
tenha contribuído para o pagamento de parte da mensalidade.
No período entre a entrada em vigor da Lei e a criação da ANS, a lei criou o
CONSU, que através de Resoluções foi cobrindo relevantes lacunas referentes às
questões assistências, entre elas, devemos citar a definição de um rol de
procedimentos para cobertura mínima obrigatória, os quais as operadoras ficaram
obrigadas a oferecer aos seus beneficiários/consumidores, de acordo com a
segmentação contratada. Esta foi uma grande padronização da cobertura, pois esta
fica nas mãos do Poder Público e não mais vinculada a um contrato com a
operadora. Este rol de procedimentos médico-hospitalares é atualizado por câmaras
técnicas específicas (CONASS, 2011), que devem considerar a alterações
propostas e seus impactos na linha de cuidado e nos preços dos planos.
E, ainda, para os fins de reajustes, as faixas etárias foram definidas e devem estar
claramente colocadas no contrato. A definição foi alterada ao longo do tempo, mas
atualmente são regidas pela Resolução Normativa 63/2003 e pelo Estatuto do Idoso,
que proibiu a discriminação do idoso nos planos de saúde através de cobrança de
valores diferenciados pela idade. Assim, temos 10 faixas que vão do zero aos 59
anos, cabendo àqueles com mais de 60 anos apenas o reajuste anual e não mais o
reajuste etário.
Foi ainda o CONSU que definiu as segmentações a serem oferecidas aos
consumidores e por estes contratadas, não podendo mais ser criadas
sub-segmentações dos produtos oferecidos.
interesse público na questão da assistência suplementar à saúde, podendo para tal
regular as operadoras, tanto no que diz respeito aos prestadores de serviços de
saúde, quanto aos consumidores, a fim de promover o desenvolvimento da saúde
no país. Assim, a ANS regula basicamente as relações privadas, tendo em vista a
relevância pública da saúde
8.
Entre as muitas funções da ANS, podemos destacar:
(i)
Autorizar o funcionamento, realizar o registro e monitorar as operadoras
de saúde suplementar;
(ii)
Fiscalizar de forma reativa e proativa as atividades das operadoras,
juntamente com os órgãos de defesa do consumidor;
(iii)
Registrar os produtos oferecidos pelas operadoras, monitorar a
assistência prestada, monitorar preços e notas técnico-atuariais e
autorizar os reajustes anuais dos planos individuais.
As decisões da ANS se materializam em resoluções normativas. Em dez anos de
atuação temos:
Tabela 3.2.
Resolução da ANS, segundo grupo de temas no período de 2000 a
2010
Grupos de temas
Resoluções da ANS
Cobertura Assistencial 15
Econômico-Financeiro 48
Normatização para Estrutura e Funcionamento do Mercado 79
Sistema de Informações e Monitoramento do Mercado 55
Agência: funcionamento e Financiamento 57
Regimes Especiais 35
Ressarcimento ao SUS 24
TOTAL 258