REVISTA
BRASILEIRA
DE
ANESTESIOLOGIA
PublicaciónOficialdelaSociedadeBrasileiradeAnestesiologiawww.sba.com.br
ARTÍCULO
CIENTÍFICO
La
adición
de
lidocaína
a
la
levobupivacaína
reduce
la
duración
del
bloqueo
intratecal:
estudio
clínico
aleatorizado
Dilek
Yazicioglu
∗,
Taylan
Akkaya,
Ercan
Sonmez
y
Haluk
Gumus
HospitaldeEnse˜nanzaeInvestigaciónAnkaraDiskapiYildirimBeyazit,Ankara,Turquía
Recibidoel13defebrerode2013;aceptadoel10dejuniode2013 DisponibleenInternetel5demayode2014
PALABRASCLAVE Levobupivacaína; Lidocaína; Bloqueoraquídeo; Resección
transuretral depróstata
Resumen
Justificaciónyobjetivo: laduracióndelbloqueoraquídeoesunapreocupaciónparalos anes-tesistas. La lidocaína intratecal en dosis baja tiene un efecto vasodilatador y aumenta la eliminacióndelanestésico localdelespaciointratecal.Elobjetivodeesteestudiofue ana-lizarsieseefectodelalidocaínapuedeserusadoparaaumentarlaresolucióndelaanestesia raquídeaconlevobupivacaína.
Método: despuésdeobtenerlaaprobacióndelComitédeÉticayelconsentimientoinformado delpaciente,fueronincluidosenelestudio40pacientessometidosareseccióntransuretral de próstata.Los pacientesfueron aleatorizadosen 2grupos yrecibieron 6mg de levobupi-vacaína+0,3mL de lidocaína al 2% (grupo L)o 6,75mgde levobupivacaína+solución salina (grupoC). Elobjetivoprimario fueanalizar la diferenciaentrelosgruposcon relaciónala duracióndelbloqueoraquídeoylapermanenciaenla saladereanimaciónpostanestesia.El secundario fuela diferenciaentrelosgruposconrelaciónalinicioyaltérminodelbloqueo raquídeo.Tambiénseinvestigaronloseventosadversosylostratamientos.
Resultados: laresolucióndelbloqueoraquídeofuemásrápidaenelgrupoLqueenelgrupo C(162,43±39,4min vs.219,73±37,3min [p=0,000]). Eltiempo enla sala dereanimación postanestesia fuemenorenelgrupoL queenelgrupoC(109±49,9minvs.148±56,8min [p=0,036]).Nohubodiferenciaentrelosgruposconrelaciónalaincidenciadeeventosadversos ytratamientos.Losgrupostambiénfueronsimilaresenloquerespectaalascomplicaciones.No seobservóenningúngruponicefaleapospunciónduralnisíntomasneurológicostransitorios.
Conclusión: laadicióndeunadosisbajadelidocaínaalalevobupivacaínahiperbáricareducela duracióndelbloqueointratecalproporcionadoporlalevobupivacaínahiperbárica.Esatécnica puedeserusadaparareducirladuracióndelbloqueoraquídeoenprocedimientosrelativamente cortoscomolareseccióntransuretraldepróstata.
©2013SociedadeBrasileiradeAnestesiologia.PublicadoporElsevierEditoraLtda.Todoslos derechosreservados.
∗Autorparacorrespondencia.
Correoelectrónico:[email protected] (D.Yazicioglu).
Introducción
La duración del bloqueo raquídeo en procedimientos de cortaomediaduraciónesunapreocupaciónparalos aneste-sistasyhasidoampliamenteestudiada.Lasdosismásbajas
deanestésicos localesdeacciónprolongadacomprometen laeficacia delaanestesia1.Laadicióndeopiáceosadosis
másbajasdeanestésicoslocalesparaprocedimientos ambu-latoriosenpacienteshacausado retenciónurinaria,inicio imprevisibleyextensión del bloqueo raquídeo2,3. La
lido-caínaendosisbajaposeeunefectovasodilatadoryaumenta laeliminacióndel anestésico localdelespacio intratecal, como se ve en la técnica de microdiálisis en animales4.
Estudiosclínicoshanmostradoresultadoscontrovertidoscon relaciónalusodelalidocaínaparadisminuireltiempode resolucióndelbloqueoraquídeo5,6.Nuestrahipótesissebasó
enqueladuración delbloqueocon levobupivacaína intra-tecal podríacambiar cuandose hace conlevobupivacaína hiperbáricacombinadaconlidocaína.
Métodos
Pacientesyprocedimientos
Planeamosinscribira 40pacientesprogramados para pro-cedimientoelectivo deresección transuretral depróstata medianteunprotocoloprospectivo.Todoslospacientes fir-maronelconsentimientoinformadoantesdelacirugía.El estudiofuellevado acabo en el Hospitalde Ense˜nanza e InvestigaciónYildirim Beyazit.Laaprobaciónparael estu-diolasuministróelComitédeÉticadeYildirimBeyazitEAH, Ankara,Turquía Ch. ProfISencan, el30 dejuniode2009 (identificadordeensayosclínicosNCT01675895).
Loscriteriosdeexclusiónfueronpacientescon contrain-dicacionesparalaanestesiaraquídea,sensibilidadconocida alosfármacosdelestudio,casosdeurgenciayaquellosque senegaronarecibirelbloqueoraquídeo.Seregistraronlos siguientesparámetros:sexo,edad,índicedemasacorporal, enfermedadesconcomitantes,estado físicosegúnla clasi-ficacióndela SociedadNorteamericana deAnestesiólogos
(ASA) yduración de la cirugía. La monitorización incluyó unelectrocardiograma(deiiderivaciones),frecuencia
car-díaca,presiónarterialnoinvasivaysaturaciónperiféricade oxígeno.Noscercioramosdequetodoslospacientes recibie-ronhidratación(10mL/kg−1desolucióndeRingerlactato) antesdeliniciodelbloqueoraquídeo.Lospacientesno fue-ronpremedicados.Lospacientesfuerondivididos aleatoria-menteen2gruposporunenfermeroanestesista,usandouna secuenciadenúmerosgeneradosporcomputador.Seusaron sobresselladosparalaubicacióndelospacientes(fig.1).
Lalevobupivacaínahiperbáricafue asépticamente pre-parada antes de la inyección, usando dextrosa al 30% (30% Dekstroz, Turktipsan, Ankara, Turquía) y levobupi-vacaína pura(Chirocaine® 5mg/mL−1 Abbott Laboratories Elverium, Noruega). La levobupivacaína hiperbárica pre-parada contenía 30mg/mL−1 de dextrosa7. El grupo
asignadoarecibirlidocaína(grupoL;n=20)recibió1,5mL de levobupivacaína hiperbárica (Chirocaine® 5mg/mL−1 AbbottLaboratoriesElveriumAbbottLaboratoriesElverium, Noruega) (6,75mg)+0,3mL de lidocaína al 2% (6mg) (2% Lidokain®,AdekaIlacSanayi,Samsun,Turquía),conuntotal de1,8mL;yelgrupocontrol(grupoC;n=20)recibió levo-bupivacaína hiperbáricaal 0,5% (6,75mg)+solución salina (100mL 0,9%;IzotonikSodiumKlorur® Turktıpsan,Ankara, Turquía),enelmismovolumen.ElpHdelasmezclasfuede 5,16y5,15(CorningPhmeter450,Thermoscientific,8157ph electrodo).Laanestesiaraquídeaseaplicóenlosespacios intervertebralesL4-L5,conelpacienteendecúbitolateral: el abordaje fueen lalínea mediacon una agujaQuincke decalibre25.Despuésdeverificarelflujolibredellíquido cefalorraquídeo,lasoluciónpreparadaseinyectóenel espa-cio intratecal en30s. Los pacientes fueron colocados en decúbitodorsaldespuésdelainyección.Lafrecuencia car-díaca, presión arterial ysaturación periférica de oxígeno fueron medidas y registradas cada 5min. La hipotensión
Evaluados para elegibilidad (n = 40)
Excluidos (n = 0)
Analizados (n = 20)
Pérdida de seguimiento (n = 0 )
Intervención no continuada (n = 0) Ubicación para la intervención (n = 20)
♦ Recibieron ubicación para intervención
(n = 20)
Recibieron ubicación para intervención (n = 20)
Pérdida de seguimiento (n = 0 ) Intervención no continuada (n = 0) Ubicación para la intervención (n = 20)
♦
Analizados (n = 20)
Ubicación
Análisis Seguimiento Randomizados (n = 40) Inclusión
(definidacomoreducción>30%delapresiónarterial sistó-licaencomparaciónconlosvaloresbasalesoconlapresión sistólica<80mmHg)setrató conefedrina iv(5mg)o bolo decristaloides(250mL).Labradicardia(definidacomo fre-cuenciacardíaca≤50lpm)setratóconatropinaiv(0,5mg).
Evaluacióndelinicioyrecuperacióndelbloqueo
El inicio y la recuperación del bloqueo fueron evaluados por un anestesista que no conocía la asignación de los grupos. El bloqueo sensorialse midiócon el test del pin-chazo,conagujahipodérmicadecalibre22.Laevaluación sehizoaintervalosde1minhastaqueelbloqueomáximo sealcanzaseyposteriormenteaintervalosde15minhasta la resolución del bloqueo para el dermatoma S1. El blo-queomotorfuemedidocuandoelbloqueosensorialalcanzó eldermatoma máximoycuandola resolucióndelbloqueo alcanzó el dermatoma S1. Se usó la escala modificada de Bromage(0: sin pérdida de sensibilidad motora, movi-miento completo; 1: incapacidad de flexionar la cadera; 2: incapacidad de flexionar cadera y rodilla; 3: incapaci-daddeflexionarcadera,rodillaytobillo).Seregistraronlos tiemposdeinyecciónsubaracnoidea,deiniciodelbloqueo sensorial(dermatomaL1)ydepreparaciónparalacirugía (dermatomaT10);yel nivel máximodebloqueo sensorial yel tiempo paraalcanzar ese bloqueo. La resoluciónfue determinadaconla regresiónde2segmentos delbloqueo sensorial de T10 a L1 y S1. El tiempo entrela inyección subaracnoideaylaregresióndelbloqueosensorialhastaS1 fue definidocomo la duración del bloqueo. La resolución del bloqueo sensorial para S1 fue elegida para determi-narladuracióndelbloqueoconsiderandolacomodidaddel pacientedurantelaevaluación;ycomotodoslospacientes teníanuncatéterurinariodespuésdelacirugía,las evalua-cionesadicionalesnoerannecesarias.Nosehizoevaluación sensorialperirrectal.Lacirugíaempezócuandoelbloqueo sensorial alcanzó el dermatoma T10. La inclinación de la cabezahaciaabajodurante5minseusócomomaniobrade rescatecuandoelbloqueosensorialnoalcanzóT10.Se regis-tróelusointraoperatoriodelfentanilocomoanalgésicode rescateymidazolamparalasedación.
Al final de lacirugía, lospacientes fueron derivados a lasaladereanimaciónpostanestesia(SRPA).Despuésdela resolucióndel bloqueo parael dermatomaS1 yla obten-cióndeunapuntuacióndeAldrete≥9,lospacientesfueron derivadosaenfermería.Eldolorsemidióconunaescala ana-lógicavisual(0:sindolory10:elpeor dolorquesepueda imaginar).Laanalgesiapostoperatoriafuesuministradacon acetaminofeno(Parol 10mg/mL,AtabayKimya, Estambul, Turquía), 1.000mg iv 3 veces aldía, conla primera dosis administradacuandolaresolucióndelbloqueoalcanzóT12 oantessilapuntuacióndedolorera>3.Laanalgesiade res-cateconsistióen50mgdetramadoloral(Contramaltb50mg AbdiIbrahimIlac,Estambul,Turquía),cuandolapuntuación dedolortodavíaera>3.Lospacientesfueronevaluadospara cefaleapospunciónduralysíntomasneurológicos transito-rios(SNT),definidoscomodolory/odisestesiaenlasnalgas yenlosmiembrosinferiores,eldíadelacirugíaydespués de3días.LasevaluacionesdeSNTsehicieronmedianteun cuestionarioestándarenlasvisitasdiariasduranteelingreso yporllamadastelefónicasdespuésdelalta.
Tabla1 Datosdemográficos
GrupoC(n=20) GrupoL(n=20)
Edad(a˜nos) 68±8,6 68±8,9
Peso(kg) 79,5±11,6 76,4±11,2
Altura(m) 1,69±0,06 1,71±0,05
IMC(kg/m2) 27,6±4,4 25,8±3,6
Duracióndela cirugía(min)
61,9±32,2 57,5±25,9
Valoresexpresadosenmedio±desviaciónestándar.
Análisisestadístico
Losdatosseexpresaroncomomedia(desviaciónestándar) omediana(mínima-máxima),ensucaso.Eltestde Shapiro-Wilkfueusadoparatestarlanormalidaddeladistribución de las variables continuas. Mientras el promedio de las diferenciasfuecomparadoconeltest-tnopareado,eltest Ude Mann-Whitney fue usadopara comparar la mediana de los valores. Los parámetros hemodinámicos (es decir, presiónsistólica,diastólicaymedia,frecuenciacardíacay saturacióndeoxígeno)fueronevaluadosconmedidas repe-tidasdelanálisisdevarianza(ANOVA).Eltestestadísticode Greenhouse-Geisserseusó para testarla significacióndel término interacción (es decir, tiempo×grupo). Los datos nominalesfueronanalizados usandoeltest exacto de Fis-her.Unvalordep<0,05fueconsideradoestadísticamente
significativo.
Se calculó un tama˜no de muestra de 19 pacientes en cadagrupofapartirdeunestudiopilotocon16individuos, queobtuvoun95%depoderconerror␣=0,05(mediasdel grupoC:228,3±50minydelgrupoL:172,5±52,3minpara lostiemposderegresiónhastaS1).Veintepacientesfueron incluidosencadagrupo,considerandoposiblesausencias.
Elresultado primariofueladiferenciaentrelosgrupos conrelaciónaladuracióndelbloqueoraquídeo(regresión del bloqueo hasta S1). Los resultados secundarios fueron iniciodel bloqueo sensorial (bloqueo deldermatoma L1), tiempodebloqueoeneldermatomaT10,nivelmáximode bloqueo, tiempo hasta el bloqueo máximo, intensidad delbloqueo motor en el bloqueo máximo y tiempospara regresiónde 2 segmentos, regresiónhasta T10,regresión delbloqueohastaLIypermanenciaenlaSRPA.
Resultados
tambiénfueron significativamente menores enel grupo L (p=0,02yp=0,02).EltiempoderegresiónhastaT10nofue diferenteentrelosgrupos (tabla2).Los tiemposdeinicio delbloqueosensorialylosnivelesdebloqueomotorenel momentodelbloqueomáximotampocofueron diferentes. NuevepacientesdelgrupoCy10delgrupoLpresentaron bloqueomotor.Lapuntuaciónmásalta deBromage fue2. Hubounaresolucióndelbloqueomotorenambosgruposa lavezquehubounaresolucióndeldermatomaS1.Elnivel máximodebloqueosensorialfueel dermatomaT8(grupo C:mínimoT10ymáximoT4;grupoL:mínimoT10ymáximo T4).Lospacientestuvieronpresiónsanguíneayfrecuencia cardíacasimilares.
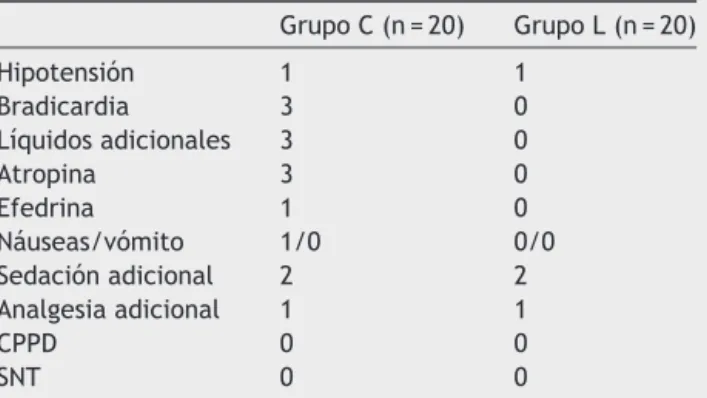
Laspresionesarterialesmediasfueronparecidascuando los bloqueos alcanzaron el nivel sensorial máximo. No hubo diferencia entre los grupos en cuanto a la inciden-cia de eventos adversos, complicaciones y tratamientos. Unpaciente de cada grupo presentóhipotensión que exi-gióuntratamientoconexpansióndelvolumenintravascular y efedrina, y 3 pacientes del grupo control necesitaron tratamiento con atropina. Dos pacientes de cada grupo necesitaron sedación intraoperatoria adicional. La dosis totalde midazolam fue de 5mg enambos grupos. El uso deanalgesiaderescatepostoperatoriatambiénfuesimilar. Eltramadol50mgporvíaoralfueusadoenunpacientede cadagrupo alasexta horadelpostoperatorio.Los grupos tambiéntuvieronresultadossimilaresencuantoalas com-plicaciones(tabla 3).Noseobservónicefalea pospunción duralniSNTenningúngrupoen3díasdeseguimiento.
Discusión
Losresultadosmostraronque6mgdelidocaínaal2%reduce la duración del bloqueo raquídeo con levobupivacaína en aproximadamente 50min y la permanencia en la SRPA en 45min. Este es un hallazgo importante porque una reducciónde por lo menosun10% del tiempo enla SRPA permitedisminuirenun20%elnúmerodepacientesenla SRPAyreducirloscostesdelaSRPA,aumentarelnúmerode pacientesingresadosylacalidaddeloscuidadosprestados, ydisminuirtambiénlosriesgospostanestesia8.
Tabla3 Eventosadversos,complicacionesytratamientos
durantelacirugíayen3díasdeseguimiento
GrupoC(n=20) GrupoL(n=20)
Hipotensión 1 1
Bradicardia 3 0
Líquidosadicionales 3 0
Atropina 3 0
Efedrina 1 0
Náuseas/vómito 1/0 0/0
Sedaciónadicional 2 2
Analgesiaadicional 1 1
CPPD 0 0
SNT 0 0
Datosexpresadoscomoconteodefrecuencias.
Noseregistróningunadiferenciaestadísticamentesignificativa entrelosgrupos.
Lasevidenciassobreladuracióndelbloqueoraquídeocon levobupivacaínavarían. Esavariaciónpuedeestar relacio-nadaconlasdiferenciasenladosificacióndelosanestésicos localesadministrados.Elpromediodetiempoparala recu-peracióndelasensaciónenS1conlaaplicaciónintratecalde 2,5mLdelevobupivacaínaisobáricaal0,5%fuede256,2min enunestudioanterior9.Lamismadosisdelevobupivacaína
isobáricatambiénfueinvestigadaporCuvasetal.que rela-taronunpromediodetiempode355,2minparalaregresión delbloqueosensorialhastaeldermatomaS110.Esadosisfue
casi2vecesmayorqueladosisusadaenesteestudio.Esos estudiossehicieronconlevobupivacaínapura.
Estudioscondosisdelevobupivacaínahiperbárica simila-resalasdosisdeesteestudiotambiénmostrarontiemposde recuperaciónmásextensos.Alleyetal.calcularonla dura-cióndelbloqueoraquídeousando8mgdelevobupivacaína hiperbáricaal0,5%envoluntarios.Enesteestudio,el pro-medio deltiempo deregresiónhastaL1 fuede147min11.
Enelpresenteestudio,elpromediodeltiempoderegresión hastaL1fuede101minenelgrupoconadicióndelidocaína. Enunestudioanterior,Leeetal.relataronquelaadición de lidocaína ala bupivacaínaproporcionó un aumentode
Tabla2 Perfilesdeinicioyrecuperacióndelosbloqueossensorialymotor,ytiempoenlaSRPA
GrupoC(n:20) GrupoL(n:20) p
Perfilesdeinicio
Nivelmáximodebloqueosensorial(mediana) T8(T8−T6) T8(T10−T4) 0,863
TiempoparaalcanzarL1(tiempodeinicio)(min) 1,9(1,07) 1,9(0,82) 1,000
TiempoparaalcanzarT10(min)* 4,5(1,76) 6,5(2,13) 0,004
Bloqueomotor(n,densidadmáx) 9,Bromage2 10,Bromage2 0,465
Duración(min)* 160,2(40,1) 131,8(32,4) 0,003
Perfilderecuperación
Tiempoderegresión2-segmentos(min)* 97,9(±38,9) 55,2(±38,7) 0,002
TiempoderegresiónhastaT10(min)* 97,3(±45,5) 60,7(±39,7) 0,019
TiempoderegresiónhastaL1(min)* 160,7(±44,3) 101(±64,3) 0,001
TiempoderegresiónhastaS1(min)* 219,73(±37,3) 162,43(±39,4) 0,000
TiempoenlaSRPA(min)* 148(±56,8) 109(±49,9) 0,036
Valoresexpresadosenmedia±desviaciónestándaronúmeros,exceptolosnivelesdepicodelbloqueosensorialexpresadosenmediana (variación).
* HubodiferenciasestadísticamentesignificativasentrelosgruposCyLconrelaciónalostiemposparainiciodelbloqueosensorialen
la resolución del bloqueo raquídeo5. Al contrario, en un
estudio reciente, los autores no confirmaron ese efecto reductor de lalidocaína. Esa diferencia enlos resultados puedeestarrelacionadaconlas variacionesenla metodo-logíautilizada.Ladosis debupivacaínafuemáselevaday los pacientes permanecieron en decúbito lateral después delainyecciónintratecal6.
Aunqueseesperaquelaadicióndeunanestésicolocal decortaduraciónaunamezclahaga conqueeliniciodel bloqueoseamásrápido,noobservamosdiferenciaentrelos grupos enlo que serefiere al bloqueo.La dosis usada de lidocaínafuemuybajaparaproduciracciónanestésicalocal yelpHdeambasdrogaseraparecidoyacidótico.
En el grupo lidocaína, el tiempo para que el bloqueo alcanzaseT10fuemayorque enel grupocontrol.En con-creto,elbloqueonoalcanzóT10en3pacientesalos9,10 y11min.Aladministrardosisbajasdelevobupivacaína (3-6mg),laposturadelacolumnavertebralpuedesercrucial debidoal carácterhiperbáricodelfármaco12.Los
resulta-dosdeesteestudionoexplicanporquéeliniciolentodelos bloqueossediosolamenteenelgrupolidocaínaynoenel grupocontrol,pesealamismadosisbajadelevobupivacaína hiperbárica.Elatrasoparaqueelbloqueosensorial alcan-zaseT10puedeserimportanteenlaanestesiaambulatoria alafectarlarapidezparalacirugíayasíprolongareltiempo en quirófano. La solución de levobupivacaína hiperbárica con30mg/mL−1dedextrosatieneunadensidadde1,00945 (0,00016) a 37◦C13. Las baricidades del cloruro de sodio
al 0,9%0,99951 (0,00001) ydela lidocaína al 2%0,99994 (0,00000)estánmuycercanas14.Erarazonableaceptarque
nohubodiferenciaclínicamenterelevanteentrelos fárma-cosdelestudioencuantoalabaricidad,inclusoaunquenose hubiesemedidoladensidaddedichosfármacos.Porende, la propagación parael dermatoma más altoy los niveles máximosdebloqueonofuerondiferentes.
Laresolucióndelbloqueomotorpuedeserunproblema enlarecuperacióndelaanestesiaraquídea.Laadiciónde lidocaínaa lalevobupivacaínanoafectólaincidenciao la densidaddelbloqueomotor.
Laincidenciageneraldeeventosadversos(hipotensión, bradicardia, náuseas) fue bajaen ambos grupos. Los SNT después de la anestesia raquídea fueron relatados más a menudoenasociaciónconla lidocaína,perotambién fue-ronobservadosconotrosanestésicoslocales.Laincidencia de SNTes bastante menor despuésde la anestesia raquí-dea con levobupivacaína que con lidocaína. Sinembargo, parece que los SNT pueden ocurrir en asociación con la levobupivacaína15. Los pacientes fueron meticulosamente
interrogados sobretalessíntomasdurante todoel período delestudio.NoobservamosningúnSNT.
La combinación de la levobupivacaína al 0,5% y la lidocaínaal2%sehausadopreviamenteenanestesia subte-nonianayenelbloqueosubclavicularconéxito16,17.Porlo
quesabemos,esteeselprimerestudioenelqueseusala combinacióndelevobupivacaínaal5%ylidocaínaal1%por víaintratecal.
Concluimos entonces que la anestesia raquídea admi-nistrada con la combinación de levobupivacaína-lidocaína proporciona tanto una duración del bloqueo como una permanencia en la SRPA más cortas en comparación con la levobupivacaína sola. Ese método puede ser usado para reducir la duración del bloqueo raquídeo con
levobupivacaína en resección transuretral de próstata y cirugíasconduracionessimilares.Lavalidezdeeseefecto delalidocaínaenotrosagentesanestésicoslocalestodavía necesitamásinvestigaciones.
Conflicto
de
intereses
Losautoresdeclarannotenerningúnconflictodeintereses.
Bibliografía
1.ArzolaC,WieczorekPM.Efficacy oflow-dosebupivacainein spinal anaesthesiafor Caesareandelivery: systematicreview andmeta-analysis.BrJAnaesth.2011;107:308---18.
2.Bachmann M, Pere P, Kairaluoma PH, et al. Randomised comparison of hyperbaric articaine and hyperbaric low-dose bupivacainealongwithfentanylinspinalanaesthesiafor day-caseinguinalherniorrhaphy.EurJAnaesthesiol.2012;29:22---7. 3.GuptaA,AxelssonK,ThörnSE,MatthiessenP,etal.Low-dose bupivacaineplusfentanylforspinalanesthesiaduring ambula-toryinguinalherniorrhaphy:a comparisonbetween6mgand 7.5mgofbupivacaína.ActaAnaesthesiolScand.2003;47:13---9. 4.ClementR, Malinovsky JM,CorreP,et al.Spinal biopharma-ceutics of bupivacaine and lidocaine by microdialysis after their simultaneous administration in rabbits. Int J Pharm. 2000;203:227---34.
5.LeeSJ,BaiSJ,LeeJS,etal.Thedurationofintrathecal bupi-vacainemixedwithlidocaine.AnesthAnalg.2008;107:824---7. 6.JacobsenJ,HusumB,StaffeldtH,etal.Theadditionof
lido-cainetobupivacainedoes notshorten thedurationofspinal anesthesia: a randomized, double-blinded study of patients undergoingkneearthroscopy.AnesthAnalg.2011;113:1272---5. 7.LuckJF,FettesPD, WildsmithJA.Spinalanesthesia for elec-tivesurgery:acomparisonofhyperbaricsolutionsofracemic bupivacaine,levobupivacaine,andropivacaine.BrJAnaesth. 2008;101:705---10.
8.DexterF,TinkerJH.Analysisofstrategiestodecrease posta-nesthesiacareunitcosts.Anesthesiology.1995;82:94---101. 9.VanaO,ChumsangL,ThongmeeS.Levobupivacaineand
bupiva-caineinspinalanesthesiafortransuretheralendoscopicsurgery. JMedAssocThai.2006;89:1133---9.
10.CuvasO,OngenE,BasarH.Spinalanesthesiafor transureth-ralresectionoperations:bupivacaineversuslevobupivacaine. MinerAnestesiol.2008;74:697---701.
11.Alley EA, Kopacz DJ, McDonald SB, et al. Hyperbaric spinal levobupivacaine:acomparisontoracemicbupivacainein volun-teers.AnesthAnalg.2002;94:188---93.
12.KorhonenAM, ValanneJV,Jokela RM,et al.Influenceofthe injectionsite(L2/3orL3/4)andthepostureofthevertebral columnselectivespinalanesthesiaforambulatoryknee arth-roscopy.ActaAnaesthesiolScand.2005;49:72---7.
13.McLeod GA. Density of spinal anesthetic solutions of bupi-vacaine, levobupivacaine and ropivacaine with and without dextrose.BrJAnaesth.2004;92:547---51.
14.HorlockerTT,WedelDJ.Density,specificgravityandbaricityof spinalanestheticsolutionsatbodytemperature.AnesthAnalg. 1993;76:1015---8.
15.Eberhart LH,Morin AM,KrankeP,et al.Transientneurologic symptoms after spinal anesthesia. A quantitativesystematic overview (meta-analysis) of randomized controlled studies. Anaesthesist.2002;51:539---46.
16.Raman SV, Barry JS, Murjaneh S, et al. Comparison of 4% articaineand 0.5%levobupivacaine/2% lidocainemixture for sub-Tenon’sanesthesiainphacoemulsificationcataractsurgery: arandomisedcontrolledtrial.BrJOphthalmol.2008;92:496---9. 17.Kus¸A,GürkanY,GökCN,etal.Infraclavicularblockwith