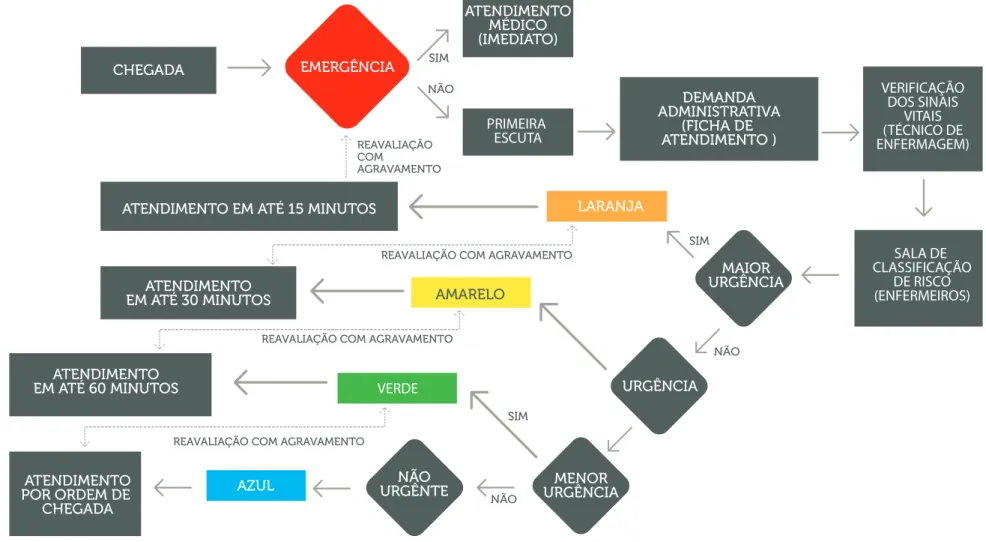
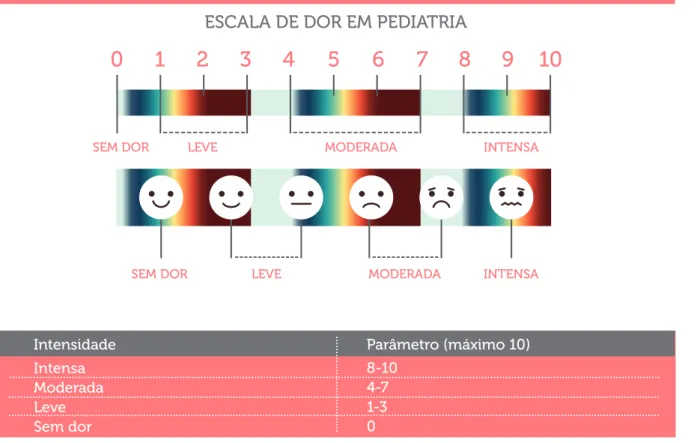
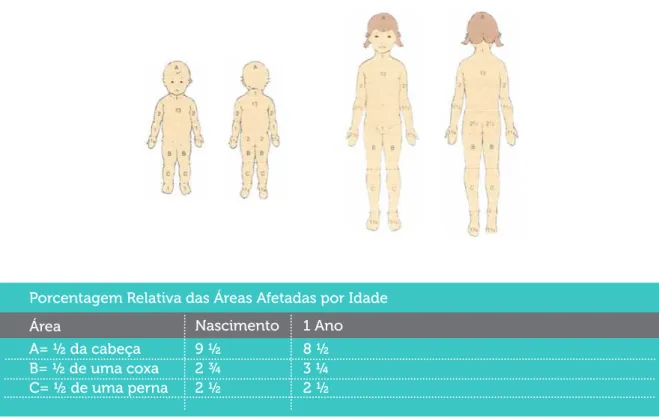
DE ACOLHIMENTO COM CLASSIFICAÇÃO DE RISCO EM PEDIATRIA
Texto
Imagem
Documentos relacionados
produção 3D. Mas, além de, no geral, não possuírem um forte caráter científico nos conteúdos, a maioria está voltada ao ensino de criação de personagens. Mesmo em livros
(2019) Pretendemos continuar a estudar esses dados com a coordenação de área de matemática da Secretaria Municipal de Educação e, estender a pesquisa aos estudantes do Ensino Médio
Quando contratados, conforme valores dispostos no Anexo I, converter dados para uso pelos aplicativos, instalar os aplicativos objeto deste contrato, treinar os servidores
6 Num regime monárquico e de desigualdade social, sem partidos políticos, uma carta outor- gada pelo rei nada tinha realmente com o povo, considerado como o conjunto de
(2013 B) avaliaram a microbiota bucal de oito pacientes submetidos à radioterapia na região de cabeça e pescoço através de pirosequenciamento e observaram alterações na
• Quando o navegador não tem suporte ao Javascript, para que conteúdo não seja exibido na forma textual, o script deve vir entre as tags de comentário do HTML. <script Language
Com a realização da Ficha de Diagnóstico, o professor deve averiguar as aprendizagens dos alunos já realizadas sobre números racionais não negativos – operações e propriedades.
Nos tempos atuais, ao nos referirmos à profissão docente, ao ser professor, o que pensamos Uma profissão indesejada por muitos, social e economicamente desvalorizada Podemos dizer que