UNIVERSIDADE DE LISBOA FACULDADE DE MEDICINA DENTÁRIA
PLANO DE TRATAMENTO EM MEDICINA DENTÁRIA
ORIENTADO PARA DOENTES COM HIPERTENSÃO ARTERIAL
Pedro Filipe Câmara Vieira
MESTRADO INTEGRADO EM MEDICINA DENTÁRIA
UNIVERSIDADE DE LISBOA FACULDADE DE MEDICINA DENTÁRIA
PLANO DE TRATAMENTO EM MEDICINA DENTÁRIA
ORIENTADO PARA DOENTES COM HIPERTENSÃO ARTERIAL
Pedro Filipe Câmara Vieira
Dissertação, orientada pela Mestre Maria do Rosário Mexia
MESTRADO INTEGRADO EM MEDICINA DENTÁRIA
Mestrado Integrado em Medicina Dentária 2012 I
AGRADECIMENTO
No final deste percurso, que representa o início de um próximo e longínquo futuro, apresento esta dissertação que pelo apoio, orientação e disponibilidade incansável da Dra. Rosário Mexia, me possibilitou uma evolução quer a nível pessoal quer dos meus conhecimentos que servirão de base para a tão aguardada prática profissional.
Pedro Vieira II
LISTA DE ABREVIATURAS E ACRÓNIMOS
AINES- anti-inflamatórios não esteroides AOS- apneia obstrutiva do sono
AVC- acidente vascular cerebral cm- centímetro
ECA- enzima conversora da angiotensina g/dia- grama por dia
HTA- hipertensão arterial IP- índice de placa
mg- miligrama ml- mililitro
mmHg- milímetro de mercúrio
Kg/m²- quilograma por metro quadrado PA- pressão arterial
PAD- pressão arterial diastólica PAS- pressão arterial sistólica SNC- sistema nervoso central µg/min- micrograma por minuto
Mestrado Integrado em Medicina Dentária 2012 III
RESUMO
Introdução: A hipertensão arterial (HTA) é um problema de saúde pública com elevada prevalência a nível mundial, sendo considerada o fator de risco mais significativo para a doença cardiovascular.
Os médicos dentistas encontram-se numa posição privilegiada para a deteção precoce de casos assintomáticos.
É no registo da história clínica que os pacientes com HTA podem ser identificados, devendo confirmar-se e medir-se os seus valores de pressão arterial.
O médico dentista deve ter em atenção que a medicação anti-hipertensiva pode provocar reações secundárias na cavidade oral, e que os fármacos por si prescritos podem interagir com a medicação para o tratamento da HTA.
Objetivos: a) Identificar os cuidados que o médico dentista deve ter com os pacientes hipertensos e na elaboração do seu plano de tratamento; b) apresentar e discutir um caso clínico de um paciente hipertenso, com manifestações orais da medicação anti-hipertensora; c) elaborar um plano de tratamento específico para este paciente.
Metodologia: a) Pesquisa bibliográfica, na base de dados Pubmed, de artigos científicos na área da hipertensão e de medicina dentária, publicados entre 1985 e 2012; b) pesquisa bibliográfica de obras da biblioteca da Faculdade de Medicina Dentária da Universidade de Lisboa; c) recolha de dados para apresentação do caso clínico.
Conclusões: Recomenda-se a cada consulta a redução da ansiedade, do stress e da dor, e a medição dos valores de pressão arterial nos doentes hipertensos.
É fundamental que o médico dentista tenha conhecimento: a) do impacto que a HTA pode ter na prática clínica e na saúde geral dos pacientes; b) das ações e reações dos medicamentos utilizados nestes doentes e, c) de como abordar uma crise hipertensiva no consultório.
Pedro Vieira IV
ABSTRACT
Introduction: Arterial hypertension or high blood pressure is a public health problem with worldwide high prevalence. It is the most significant risk factor for the cardiovascular disease.
Dentists are in a unique position to early detect asymptomatic cases.
Hypertensive patients can be identified through their clinical history record and blood pressure values must be confirmed and measured.
Dentists must be aware that patients under antihypertensive medication may present side reactions in the oral cavity, and that some drugs prescribed can interact with hypertension medical treatment.
Objectives: a) To identify the main concern for a dentist when attending hypertensive patients and their preparation for specific intervention and treatment plan; b) present and discuss a clinical case of an hypertensive patient with oral side reactions caused by antihypertensive medication; c) elaborate a specific treatment plan for this patient.
Methodology: a) Bibliographic research, in Pubmed database, of scientific articles related to hypertension and dental medicine, published between 1985 and 2012; b) bibliographic research based on literature from Faculdade de Medicina Dentária da Universidade de Lisboa library; c) data collecting for the clinical case presentation and specific treatment plan.
Conclusion: It is highly recommended to reduce pain, anxiety and stress levels, as well as monitor blood pressure values of hypertensive patients in every medical appointment.
The dentist must be aware of: a) the impact that hypertension may have in clinical practice and in patients’ health; b) antihypertensive medication actions and side reactions correlations; c) how to deal with an hypertensive crisis at the clinical office.
Mestrado Integrado em Medicina Dentária 2012 V
ÍNDICE
Lista de abreviaturas e acrónimos ………... II Resumo………... III Abstract……….. IV
Introdução………..…… 1
Desenvolvimento………...…… 2
1. Importância do plano de tratamento em medicina dentária…... 2
2. Plano de tratamento orientado para doentes com hipertensão arterial……….. 3
2.1 Hipertensão arterial……….…... 3
2.1.1 Definição……….…… 3
2.1.2 Prevalência e incidência da HTA……… 5
2.1.3 Etiologia da HTA……… 5
2.1.4 Classificação da HTA………... 6
2.1.5 HTA como fator de risco para outras patologias……… 7
2.2 Hipertensão arterial e medicina dentária……… 9
2.2.1 Envolvimento do médico dentista na deteção da HTA………... 9
2.2.2 Meios para monitorizar a HTA no consultório………... 10
2.3 Elaboração do plano de tratamento em pacientes hipertensos………... 11
2.3.1 Valores de PA recomendados nos tratamentos em medicina dentária…... 11
2.3.2 Utilização de vasoconstritor……… 12
2.3.3 Interações medicamentosas………... 13
2.3.4 Reações secundárias da medicação anti-hipertensora na cavidade oral... 14
2.4 Tratamento de pacientes hipertensos………... 16
2.4.1 Controlo da HTA no consultório de medicina dentária………... 16
2.4.2 Médico dentista e encaminhamento do doente………... 18
2.4.3 Crise hipertensiva………... 19
2.5 Médico dentista e prevenção da HTA………... 20
3. Caso clínico………... 21
3.1 Discussão do caso clínico………. 24
Conclusões………. .. 26 Referências bibliográficas……….. 27
Mestrado Integrado em Medicina Dentária 2012 1
INTRODUÇÃO
Com o aumento da esperança média de vida é crescente o número de pacientes que podem apresentar problemas crónicos de saúde. Muitas doenças crónicas ou medicações utilizadas nos tratamentos podem conduzir à necessidade de alterações, quer no protocolo de atendimento, quer na elaboração do plano de tratamento em medicina dentária (Little et al., 2008).
O médico dentista deve, a cada consulta, manter-se informado acerca das eventuais alterações no estado de saúde geral ocorridas com os pacientes (Yagiela & Haymore, 2007).
A não observação das modificações apropriadas para o tratamento pode resultar em consequências nefastas para os pacientes (Stefanac & Nesbit, 2007).
A hipertensão arterial é, provavelmente, o problema de saúde pública mais importante, nos países desenvolvidos (Becker, 2009; Longo et al., 2011; Morgado et al., 2011), e a doença sistémica mais frequente nos consultórios de medicina dentária. A HTA pode ser diagnosticada precocemente, através da medição dos valores de pressão arterial. A visita regular do paciente ao consultório faz do médico dentista um profissional fundamental na deteção precoce da doença (Nascimento et al., 2011).
A relevância da hipertensão arterial, como importante fator de risco cardiovascular, e a sua prevalência a nível mundial exigem que o médico dentista esteja atento às alterações dos valores de PA e à sua influência na elaboração do plano de tratamento (Neto, 2010).
Perante um paciente hipertenso, o médico dentista deve tomar medidas para controlo da dor, diminuição da ansiedade e stress; ser cauteloso no uso de vasoconstritores; e estar atento às interações medicamentosas e aos efeitos adversos da medicação anti-hipertensiva (Little, 2000).
Pedro Vieira 2
DESENVOLVIMENTO
1. IMPORTÂNCIA DO PLANO DE TRATAMENTO EM MEDICINA DENTÁRIA
Plano de tratamento é o processo pelo qual uma sequência racional de passos é elaborada para eliminar a doença e restaurar a estética, a função mastigatória (Hook et al., 2002), e promover a manutenção da saúde (Stefanac & Nesbit, 2007).
O plano de tratamento é denominado ideal quando todas as alternativas possíveis de tratamento foram consideradas e, mais especificamente, quando proporciona soluções definitivas com a mínima intervenção necessária. Para a elaboração do plano de tratamento devemos considerar a influência de vários fatores, tais como: o estado da doença do paciente, a longevidade e índice de sucesso do tratamento, as possíveis complicações, o tempo ou número total de consultas, a influência na qualidade de vida do paciente, a resposta às expetativas do mesmo e, finalmente, a capacidade económica para suportar os tratamentos propostos (Poi et al., 2005).
A história clínica, em medicina dentária, deve ser sempre cuidadosamente elaborada, independentemente dos pacientes virem ou não a precisar de tratamento dentário (Little et al., 2008).
É no registo da história clínica que os pacientes com hipertensão arterial podem ser identificados (Fernández-Feijoo, 2010).
O médico dentista tem um papel importante na identificação de pacientes com hipertensão arterial, diagnosticada ou não. A história médica deve ser detalhada, incluindo o diagnóstico da hipertensão, o tratamento que está a efetuar (identificação da medicação e sua posologia), a compliance do paciente, o nível de estabilidade da doença e a presença de sintomas como alterações visuais, tonturas e cefaleias (Stefanac & Nesbit, 2007; Little et al., 2008).
O desconhecimento destes parâmetros pode comprometer o tratamento em medicina dentária, pelo que só após a história clínica completa se pode elaborar o plano de tratamento (Seabra & Lopes, 2010).
Mestrado Integrado em Medicina Dentária 2012 3
2. PLANO DE TRATAMENTO ORIENTADO PARA DOENTES COM HIPERTENSÃO ARTERIAL
2.1 Hipertensão arterial (HTA)
2.1.1 Definição
Pressão arterial (PA) é a força que o sangue exerce contra as paredes das artérias, à medida que circula através do corpo (World Health Organization, 2011; Kracher, 2012). Pressão arterial elevada ou hipertensão arterial é o constante bombeamento de sangue com força excessiva através dos vasos sanguíneos. A pressão arterial é descrita com dois números. O primeiro número corresponde à pressão arterial sistólica (PAS) e representa a pressão nos vasos sanguíneos, durante a contração cardíaca. O segundo número corresponde à pressão arterial diastólica (PAD) e representa a pressão nos vasos, quando o coração está em repouso (World Health Organization, 2011).
A PA pode ser calculada pelo produto da resistência vascular periférica pelo débito cardíaco (equação de Poiseuille-Hagen). Qualquer fator que altere uma das variáveis vai alterar a pressão arterial (Lolio, 1990).
Entre os fatores que alteram o débito cardíaco podemos considerar as alterações da volémia, da contratilidade do miocárdio e da frequência cardíaca. A resistência vascular periférica depende do complexo mecanismo de regulação da resistência das arteríolas, no qual atuam de forma direta o balanço de eletrólitos; o sistema renina-angiotensina-aldosterona; os barorecetores do seio carotídeo, do arco aórtico e da aurícula direita; os neurotransmissores como a adrenalina e a noradrenalina e as hormonas de diversas glândulas (Lolio, 1990).
A pressão arterial sistólica depende do débito cardíaco e do grau de rigidez das grandes artérias centrais, enquanto a pressão arterial diastólica está relacionada com o estado de constrição dos vasos sanguíneos (Giles et al., 2005).
A pressão arterial é variável ao longo do dia: é menor durante a noite e mais elevada durante a manhã. Também aumenta com a idade e com os níveis de ansiedade (Jowett & Cabot, 2000; O’Brien et al., 2005).
Para diagnosticar a hipertensão arterial, é necessário que a pressão arterial se mantenha elevada nas medições realizadas em, pelo menos, duas diferentes consultas,
Pedro Vieira 4
por um médico de clínica geral, com um intervalo mínimo de uma semana (DGS, 28/09/2011).
O diagnóstico de hipertensão arterial define‐se como a elevação persistente, em várias medições e em diferentes ocasiões, da PAS para valores iguais ou superiores a 140 mmHg e/ou da PAD para valores iguais ou superiores a 90 mmHg (Chobanian et al., 2003; Hughes et al., 2004; Holm et al., 2006; Mancia et al., 2007).
A hipertensão arterial constitui um importante problema de saúde pública, sendo a doença cardiovascular mais comum (Polónia et al., 2006; Morgado et al., 2011).
A HTA é um dos principais fatores de risco para doenças cardiovasculares (Coelho, 2006; Sproat et al., 2009; Mabotuwana et al., 2010; Fernández-Feijoo, 2010), como o enfarte agudo do miocárdio e o acidente vascular cerebral (AVC), responsáveis por uma morbilidade e mortalidade prematuras (Sproat et al., 2009; Kracher, 2012).
Embora possa permanecer assintomática durante muitos anos a HTA pode, no entanto, provocar lesões em diversos órgãos-alvo, como rins, coração, olhos e cérebro (Muñoz et al., 2008).
O principal objetivo do tratamento da HTA é reduzir os valores de pressão arterial, contribuindo para a diminuição da morbilidade e da mortalidade cardiovascular e renal. Poderá considerar-se o tratamento da hipertensão dividido em três componentes: a componente medicamentosa, a eliminação dos fatores de risco e o tratamento de doenças associadas. Estas medidas podem ser utilizadas individualmente ou simultaneamente (Chobanian et al., 2003).
O objetivo do tratamento é atingir valores de PA inferiores a 140/90 mmHg. Nos doentes hipertensos diabéticos ou com doença renal crónica, os valores deverão ser inferiores a 130/80 mmHg; nos doentes com insuficiência renal e proteinúria superior a 1g/dia, os valores deverão ser inferiores a 125/75 mmHg (Polónia et al., 2006).
Em pacientes hipertensos é importante que o médico dentista tenha um especial cuidado, na identificação da HTA, monitorizando os valores de pressão arterial; controlando a ansiedade, o stress e a dor; prevenindo possíveis interações medicamentosas e evitando os efeitos adversos da medicação anti-hipertensiva (Little et al., 2008). Idealmente, a pressão arterial deve estar controlada antes do início de um tratamento dentário eletivo (Scully & Ettinger, 2007).
Mestrado Integrado em Medicina Dentária 2012 5
2.1.2 Prevalência e incidência da HTA
A hipertensão arterial é uma das doenças crónicas mais comuns, afetando cerca de 26% da população adulta mundial (Al-Zahrani, 2011). A ela se atribuem cerca de 7,1 milhões de mortes por ano (Chobanian et al., 2003).
Estima-se que existam cerca de 972 milhões de hipertensos em todo o mundo (Simões et al., 2011).
Em Portugal, a prevalência de HTA é de 42,1%, sendo a região com maior prevalência (49,5%) a zona do Alentejo e a região com menor prevalência (33,4%) a zona Norte do país (Polónia et al., 2006; Macedo et al., 2007).
Apenas 11,2% da população portuguesa com HTA se encontra com os valores de pressão arterial controlados (Macedo et al., 2007), apesar de 46,2% dos portugueses saberem que são hipertensos e 39% estarem medicados (Simões et al., 2011).
A percentagem de pessoas que têm conhecimento que são hipertensas é muito maior nos indivíduos com mais de 64 anos. A prevalência de hipertensão arterial aumenta com a idade, abrangendo mais de metade das pessoas com idade compreendida entre os 60 e 69 anos (Aggarwal et al., 2006).
É mais comum encontrar doentes com HTA no sexo masculino (Aggarwal et al., 2006): a prevalência de hipertensos no sexo masculino é de 49,5% e de 38,9% no sexo feminino (Simões et al., 2011). Esta diferença de valores na prevalência de hipertensão arterial, entre sexos, vai-se atenuando com o aumento da idade (Macedo et al., 2007; Kracher, 2012).
2.1.3 Etiologia da HTA
A etiologia da HTA não se encontra identificada em cerca de 90% dos casos (Chobanian et al., 2003; DGS, 2004; Santos et al., 2009), pelo que é classificada como hipertensão primária, idiopática ou essencial (Chobanian et al., 2003; Yagiela & Haymore, 2007; Longo et al., 2011). Em 10% dos hipertensos, é possível identificar a causa da doença, e a hipertensão é chamada de secundária (Chobanian et al., 2003; DGS, 2004; Santos et al., 2009).
A dificuldade em descobrir os mecanismos responsáveis pela hipertensão primária deve-se à multiplicidade de sistemas envolvidos na regulação da PA, tais como, o sistema adrenérgico periférico e/ou central, o sistema renal, o sistema hormonal
Pedro Vieira 6
e o sistema vascular, que estabelecem uma inter-relação complexa com a participação de múltiplos genes (Longo et al., 2011).
O aparecimento da hipertensão secundária pode ter origem em diversas patologias, tais como: a doença renal crónica (Jowet & Cabot, 2000; Chobanian et al., 2003; DGS, 2004; Polónia et al., 2006; Yagiela & Haymore, 2007); a coartação da aorta; a síndrome de Cushing e outros estados de excesso de glucocorticoides (incluindo corticoterapia crónica); a uropatia obstrutiva; o feocromocitoma; a doença tiroideia e paratiroideia; a apneia obstrutiva do sono (AOS); a hipertensão renovascular; o hiperaldosteronismo primário e outros estados de excesso de mineralocorticoides (Chobanian et al., 2003; DGS, 2004; Polónia et al., 2006; Yagiela & Haymore, 2007; Kracher, 2012) e a acromegália (Yagiela & Haymore, 2007). Um dos possíveis factores etiológicos da hipertensão secundária, também poderá ser a medicação (Chobanian et al., 2003; DGS, 2004; Polónia et al., 2006; Yagiela & Haymore, 2007; Kracher, 2012). Quer a hipertensão essencial quer a hipertensão secundária podem ser causadas por fatores genéticos ou ambientais (Holm et al., 2006).
O estilo de vida desempenha um papel importante na severidade e na progressão da HTA. A obesidade, o consumo excessivo de álcool, uma dieta rica em sódio e a ausência de prática de exercício físico são fatores que contribuem para o aparecimento e agravamento da doença (Little et al., 2008; Kracher, 2012).
A idade, o sexo masculino e a raça negra podem ser considerados fatores de risco major para esta doença (Little, 2000).
2.1.4 Classificação da HTA
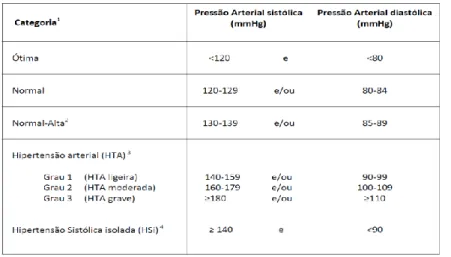
Existem várias classificações para a hipertensão arterial, sendo as mais consideradas a de Chobanian (2003) e a de Mancia (2007).
Para Chobanian e colaboradores (2003) a PA normal, num indivíduo adulto, deve ser menor do que 120 mmHg para a pressão arterial sistólica e menor que 80 mmHg para a pressão arterial diastólica. São considerados hipertensos os indivíduos com valores de PAS maior ou igual a 140 mmHg e de PAD maior ou igual a 90 mmHg (ver tabela 1, anexo 1).
Esta classificação considera uma categoria denominada de pré-hipertensão, que se aplica aos indivíduos com a PAS entre os 120 e os 139 mmHg ou com a PAD entre
Mestrado Integrado em Medicina Dentária 2012 7
os 80 e os 89 mmHg, correndo assim, um alto risco de progredir para níveis de hipertensão (Chobanian et al., 2003).
O termo pré-hipertensão foi desenvolvido, para que os doentes com os valores de PA acima referidos fizessem alterações no seu estilo de vida, adotando hábitos de vida mais saudáveis (Herman et al., 2004; Al-Zahrani, 2011; Kracher, 2012).
Na classificação de Mancia e colaboradores (2007), tal como na classificação anterior, os valores de PA ótimos são: a PAS menor que 120 mmHg e a PAD menor que 80 mmHg. São considerados hipertensos os indivíduos que apresentam valores de pressão arterial sistólica maior ou igual a 140 mmHg e pressão arterial diastólica maior ou igual a 90 mmHg (ver tabela 2, anexo 1).
A classificação de Mancia apresenta duas categorias: a) pressão arterial normal, quando os valores de PAS se situam entre os 120-129 mmHg e/ou PAD entre os 80-84 mmHg; e b) a pressão normal alta, quando temos valores de PAS entre os 130-139 mmHg e/ou a PAD entre os 85-89 mmHg (Mancia et al., 2007).
No ano de 2011, em Portugal, a Direção-Geral de Saúde alterou a classificação de 2004, adotando uma classificação igual à de Mancia e colaboradores, 2007 (ver tabela 3, anexo 1).
2.1.5 HTA como fator de risco para outras patologias
Existe uma relação linear entre a pressão arterial acima do normal e o aumento da morbilidade e da mortalidade, por doença cardíaca coronária e por acidente vascular cerebral (Giles et al., 2005; Little et al., 2008; Santos et al., 2009).
Os valores de pressão arterial acima de 115/75 mmHg estão associados a um risco aumentado de doença cardiovascular. Cerca de 15% de mortes por doença cardíaca coronária ocorre em indivíduos com pressão arterial no nível de pré-hipertensão (Little et al., 2008). De um modo geral, quanto maior for o valor de pressão arterial, maiores serão os riscos de ataque cardíaco, de insuficiência cardíaca, de AVC e de doença renal (Nichols, 1997; Herman et al., 2004; Hughes et al., 2004).
A partir de valores acima de 115/75 mmHg, o risco cardiovascular duplica cada vez que a pressão arterial aumenta 20/10 mmHg (Chobanian et al., 2003; Fernández-Feijoo, 2010; DGS, 29/09/2011).
A HTA precede o aparecimento de alterações vasculares no rim, coração, cérebro e retina (Herman et al., 2004; Little et al., 2008; DGS, 29/09/2011).
Pedro Vieira 8
As alterações nestes órgãos podem levar a complicações clínicas tais como insuficiência renal, AVC, insuficiência coronária, enfarte agudo do miocárdio, insuficiência cardíaca congestiva (Herman et al., 2004; Little et al., 2008; DGS, 29/09/2011), demência, encefalopatia, cegueira (Little et al., 2008; DGS, 29/09/2011), fibrilação auricular e disfunção erétil (DGS, 29/09/2011).
As lesões que ocorrem nos órgãos vitais são uma consequência natural da HTA crónica não controlada. A hipertrofia do músculo arterial e outras variações em pequenas artérias, que ocorrem em consequência da PA elevada e de mediadores relacionados, tais como a angiotensina II, podem comprometer a perfusão dos tecidos afetados (Giles et al., 2005).
O desenvolvimento de hipertrofia ventricular esquerda e de aterosclerose das grandes artérias vai afetar o fluxo sanguíneo para os órgãos finais, pela redução do débito cardíaco e da elasticidade arterial (Chobanian et al., 2003).
Nos rins, a perfusão reduzida no tecido renal promove isquemia local, lesão tubular e inflamação intersticial. Eventualmente, a perda de fluxo sanguíneo renal adequado, associado a alterações isquémicas, pode reduzir a filtração glomerular, a ponto de clinicamente provocar insuficiência renal. Como a insuficiência renal progride, a retenção de fluidos aumenta e dá-se a libertação de mediadores inflamatórios vasculares (Longo et al., 2011).
Podem desenvolver-se problemas cardíacos, quando o coração começa a descompensar, a partir do aumento do trabalho e diminuição da perfusão de oxigénio no miocárdio. A perfusão de oxigénio no miocárdio é, ainda, dificultada pelo aumento da tensão nas paredes internas das artérias coronárias e pelo aumento do ritmo cardíaco (Yagiela & Haymore, 2007).
A angina de peito pode ocorrer, quando a oxigenação dos tecidos não consegue realizar-se, devido à obstrução ou espasmos das artérias coronárias. A dispneia e a ascite, sinais e sintomas de insuficiência cardíaca congestiva esquerda e direita, desenvolvem-se, quando o sangue faz o backup na circulação venosa pulmonar e sistémica, respetivamente. As arritmias podem desenvolver-se em resposta ao aumento do miocárdio e à isquemia. O enfarte agudo do miocárdio pode ocorrer por falta de fluxo de nutrientes e oxigénio ao músculo cardíaco (Mancia et al., 2007).
Os efeitos neurológicos da HTA podem manifestar-se em alterações da retina e do sistema nervoso central. As cefaleias occipitais, que ocorrem com frequência pela manhã, são comuns nas manifestações iniciais de HTA. Episódios de tonturas, de
Mestrado Integrado em Medicina Dentária 2012 9
sensação de cabeça leve, de vertigens, de zumbido, de visão turva ou de síncope também podem ser observados. De entre os mais graves efeitos neurológicos, que se devem à oclusão vascular, à hemorragia ou à encefalopatia, destaca-se o acidente vascular cerebral (Yagiela & Haymore, 2007).
O enfarte cerebral ocorre pelo aumento da aterosclerose observado nos pacientes hipertensos; a hemorragia cerebral é o resultado da hipertensão arterial e do desenvolvimento de microaneurismas vasculares cerebrais (Longo et al., 2011).
Estima-se que a HTA não tratada está presente em 50% dos pacientes que morrem de doença cardíaca coronária ou insuficiência cardíaca congestiva; em cerca de 33% dos pacientes que morrem de acidente vascular cerebral e 10% a 15% dos pacientes que morrem de insuficiência renal (Little et al., 2008).
2.2 Hipertensão arterial e medicina dentária
2.2.1 Envolvimento do médico dentista na deteção da HTA
A deteção de pacientes com hipertensão é importante sobre vários aspetos. Várias complicações provocadas pelo valor elevado da PA podem ser evitadas, quando detetadas e tratadas precocemente (Little, 2000).
De acordo com alguns autores, os médicos dentistas encontram-se numa posição privilegiada para a deteção precoce da HTA, uma vez que podem manter contato com o paciente em múltiplas consultas e revisões semestrais (Oliveira et al., 2010; Engström et al., 2011).
A hipertensão arterial, durante muitos anos, pode evoluir como uma doença assintomática (Greenwood & Lowry, 2002), tendo como único sinal o aumento da pressão arterial (Little et al., 2008). Quando ocorrem os primeiros sintomas, estes geralmente manifestam-se através de dores de cabeça, zumbidos e tonturas, podendo, posteriormente, surgir outros sinais e sintomas como irritabilidade, alterações de consciência, fadiga e frio nos membros inferiores e um declínio cognitivo nos indivíduos com idades mais elevadas (Holm et al., 2006).
Como sinais tardios de HTA podem também ocorrer hipertrofia ventricular, hematúria, proteinúria, falência cardíaca, falência renal, angina de peito e cegueira (Altemose & Wiener, 1998).
Pedro Vieira 10
Grande parte dos pacientes que se dirigem à consulta de medicina dentária apresentam hipertensão arterial, sendo que, alguns destes não estão diagnosticados, enquanto que os restantes apesar de diagnosticados, poderão estar controlados ou não (Greenwood & Lowry, 2002). Assim sendo, o médico dentista tem um papel importante na identificação dos pacientes com hipertensão arterial, estejam eles diagnosticados ou não (Herman et al., 2004).
A medição da PA deve ser realizada, rotineiramente, para todos os novos pacientes (Jowet & Cabot, 2000; Herman et al., 2004; Yagiela & Haymore, 2007) e, em todas as consultas, nos pacientes já diagnosticados com HTA (Rees & Rose, 1996; Little et al., 2008).
É aconselhado também que se proceda à medição da PA, no consultório, aos pacientes que sofrem de outras comorbilidades, como história de enfarte agudo do miocárdio, AVC e insuficiência cardíaca (Little et al., 2008).
2.2.2 Meios para monitorizar a HTA no consultório
Na avaliação da pressão artérial, devem ser utilizados aparelhos aferidos (O’Brien et al., 2005). Sendo um procedimento não-invasivo, a medição da PA pode ser aplicada em crianças, adultos e idosos (DGS, 2004; Polónia et al., 2006).
A medição deve ser realizada com o doente sentado e relaxado durante 5 minutos antes do procedimento (Little, 2000), em ambiente homeotérmico, sem agressão por poluição sonora ou luminosa (DGS, 2004; Polónia et al., 2006; Mancia et al., 2007) e sem pressa (DGS, 28/09/2011). Devem ser feitas, pelo menos, duas medições da pressão arterial com um intervalo de 1 a 2 minutos (Polónia et al., 2006; Mancia et al., 2007).
Deve haver disponível, no consultório, uma braçadeira para braços mais volumosos e uma mais pequena para crianças e braços menos volumosos (Mancia et al., 2007).
A bolsa insuflável da braçadeira deve ocupar pelo menos metade do diâmetro do braço, idealmente de 75% a 80% (Polónia et al., 2006). A braçadeira deve ser colocada ao nível do coração, independentemente da posição do doente, sendo insuflada a uma velocidade de 2 mmHg/s (Mancia et al., 2007). Devem ser utilizados os sons de Korotkoff das fases I e V (desaparecimento) para identificar a PAS e PAD, respetivamente (Lolio, 1990; Polónia et al., 2006).
Mestrado Integrado em Medicina Dentária 2012 11
A pressão arterial na primeira consulta deve ser medida, em ambos os braços para identificar diferenças notáveis provocadas pela doença vascular periférica. Quando o doente apresenta diferenças na medição da PA em ambos os braços, acima de 20 mmHg de sistólica e de 10 mmHg de diastólica, pode suspeitar-se de doença vascular periférica (Little, 2000; O’Brien et al., 2005). Neste caso, o valor mais elevado da medição deve ser o utilizado (Little, 2000).
A medição de uma pressão arterial acima de 139 mmHg sistólica ou 89 mmHg diastólica, no consultório dentário, não significa, automaticamente, que o paciente é hipertenso. A medição da pressão arterial pode estar elevada por razões técnicas ou porque o paciente está com medo ou emocionalmente stressado (O’Brien et al., 2005; Yagiela & Haymore, 2007).
Os pacientes que sofrem de síndrome da bata branca apresentam a pressão arterial consistentemente elevada apenas no consultório, registando valores normais no quotidiano; porém, os valores elevados de PA não significam necessariamente que os doentes sejam hipertensos (Oliveira et al., 2010; Boggia et al., 2011). Neste caso, para um diagnóstico preciso, os pacientes devem manter um registo de pressão arterial realizado durante o curso da vida diária (Yagiela & Haymore, 2007).
O diagnóstico de hipertensão deve ser sempre realizado por um médico de clínica geral, após várias semanas ou meses de sucessivas medições da pressão arterial (Yagiela & Haymore, 2007).
A pressão arterial deve ser medida 1 e 5 minutos após o doente assumir a posição ortostática nos idosos, nos diabéticos (Polónia et al., 2006; Mancia et al., 2007) e nos casos em que se suspeite ou em que seja frequente a existência de hipotensão postural. A medição da frequência cardíaca, por palpação do pulso, durante pelo menos 30 segundos, deverá também ser realizada (Mancia et al., 2007).
2.3 Elaboração do plano de tratamento em pacientes hipertensos
2.3.1 Valores de PA recomendados nos tratamentos em medicina dentária
Pacientes com valores de pressão arterial menor que 180/110 mmHg podem ser submetidos a qualquer tratamento dentário, seja cirúrgico ou não (Little et al., 2008).
Valores de PAS maior ou igual a 180 mmHg e PAD maior ou igual a 110 mmHg devem servir de referência para o médico dentista adiar qualquer tratamento
Pedro Vieira 12
dentário eletivo, encaminhando o paciente para um médico de clínica geral (Ichinohe et al.,1989; Budenz, 2000; Herman et al., 2004; Becker, 2009; Santos et al., 2009; Sproat et al., 2009).
Por vezes, pacientes com hipertensão arterial descontrolada ou grave necessitam de tratamento dentário de urgência. Nestes casos, o doente deve ser encaminhado, imediatamente, para um serviço onde se possa proceder à monitorização intraoperatória da PA, monitorização por eletrocardiograma e sedação através do estabelecimento de uma linha intravenosa (Little et al., 2008).
2.3.2 Utilização de vasoconstritor
O controlo da dor é essencial durante os procedimentos dentários (Cruz-Pamplona et al., 2011).
A eficácia da anestesia local é melhorada pela inclusão de um vasoconstritor na solução de anestésico local, que diminui o fluxo sanguíneo para o local de administração (Malamed, 2004), retarda a absorção sistémica do anestésico, aumenta a duração da anestesia e fornece uma boa hemostasia local (Pérusse et al., 1992; Sisk, 1992; Budenz, 2000; Malamed, 2004; Little et al., 2008).
Estas propriedades do vasoconstritor permitem uma maior qualidade e duração do controlo da dor, facilitando, assim, a execução do tratamento dentário (Malamed, 2004).
A utilização de um vasoconstritor não está contraindicada nos pacientes com HTA (Glick, 2004). Está comprovado que um paciente com dor liberta catecolaminas endógenas, numa quantidade superior às catecolaminas que são utilizadas na anestesia em medicina dentária (Madrid et al., 2003; Little et al., 2008; Cruz-Pamplona et al., 2011).
A secreção endógena normal de catecolaminas pela medula das glândulas suprarrenais é de cerca de 7,0 µg/min de adrenalina e de 1,5 µg/min de noradrenalina. No entanto, em situações de stress as glândulas suprarrenais podem secretar 280 µg/min de adrenalina e 56 µg/min de noradrenalina, o que equivale a 15 vezes mais do que a quantidade contida num anestubo com epinefrina 1:100 000 (Malamed, 2004).
A técnica de anestesia local deve ser cuidadosa, procedendo à aspiração de modo a evitar a injeção intravascular, e administrando o anestésico lentamente (Madrid et al., 2003).
Mestrado Integrado em Medicina Dentária 2012 13
O vasoconstritor utilizado nas anestesias dever ser limitado, não devendo exceder os 0,04 mg de adrenalina, o que equivale a dois anestubos contendo 1,8 ml de anestésico com adrenalina 1:100 000 (Budenz, 2000; Herman et al., 2004; Yagiela & Haymore, 2007; Hupp et al., 2008; Muñoz et al., 2008; Santos et al., 2009; Oliveira et al., 2010; Cruz-Pamplona et al., 2011).
Se for necessário reforçar a anestesia para controlo da dor, deverá, então, ser utilizada anestesia sem vasoconstritor, como mepivacaína a 3% (Budenz, 2000; Madrid et al., 2003).
A utilização de sutura reabsorvível (Cruz-Pamplona et al., 2011) e de fios de retração gengival, contendo adrenalina, devem ser evitados (Herman et al., 2004; Yagiela & Haymore, 2007; Little et al., 2008; Muñoz et al., 2008). Estes fios contêm concentrações elevadas de adrenalina, que podem ser rapidamente absorvidas através dos tecidos gengivais, podendo daí provocar taquicardia e aumento da pressão arterial (Brand & Abraham-Inpijn, 1996; Little et al., 2008).
2.3.3 Interações medicamentosas
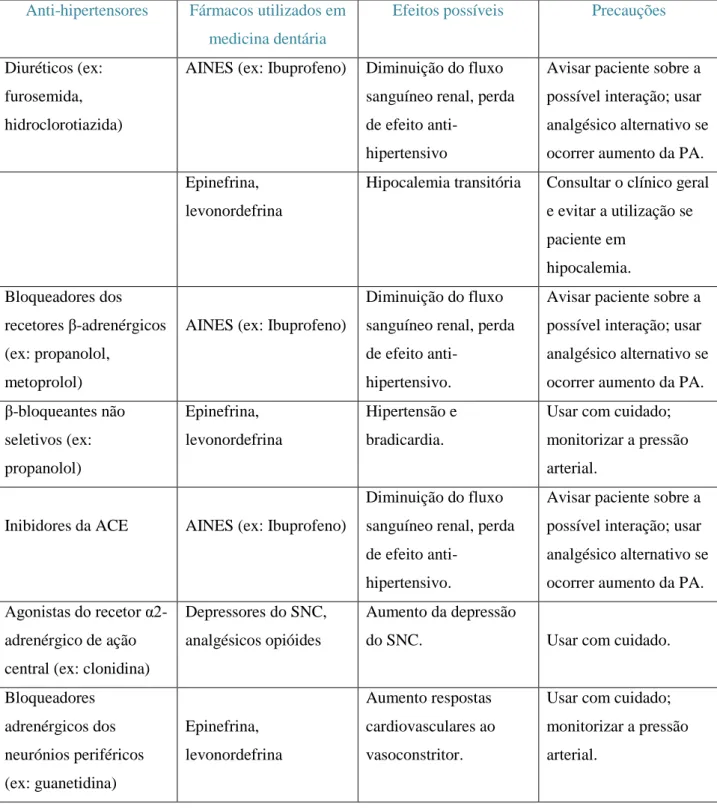
Os anti-inflamatórios não esteroides (AINES), como o ibuprofeno, a indometacina e o naproxeno, diminuem a síntese de prostanglandinas, essenciais na metabolização de agentes hipertensivos (Nascimento et al., 2011). Assim, os AINES podem interagir com a medicação anti-hipertensiva (beta-bloqueantes, diuréticos e inibidores da ECA), diminuindo a sua ação (Llorca et al., 2008; Muñoz et al., 2008; Cruz-Pamplona et al., 2011).
Os AINES não devem ser prescritos por mais de cinco dias, de modo a evitar a interação medicamentosa entre ambas as medicações (Llorca et al., 2008; Cruz-Pamplona et al., 2011). No entanto, mesmo em curtos períodos de tratamento são possíveis interações, particularmente em indivíduos mais suscetíveis, como idosos, portadores de doença cardíaca congestiva e pacientes hipertensos com baixa concentração de renina (Llorca et al., 2008).
A prescrição de antiagregantes plaquetários, como a Aspirina®, só deverá ser efetuada em doentes com adequado controlo da pressão arterial, face ao risco aumentado de hemorragia cerebral em indivíduos com HTA não controlada (DGS, 2004).
Pedro Vieira 14
Quando são administrados anestésicos locais, contendo adrenalina, a pacientes que tomam beta-bloqueantes não seletivos, como o propanolol, pode ocorrer uma interação medicamentosa com indução de um acentuado aumento da PA, com o eventual desencadeamento de complicações cardiovasculares (Goulet et al.,1992; Sisk, 1992; Budenz, 2000; Jowett & Cabot, 2000; Finder & Moore, 2002; Herman et al., 2004; Santos et al., 2009; Oliveira et al., 2010).
Recomenda-se a aspiração, seguida da administração de anestésico local com vasoconstritor, não excedendo os 2 anestubos com 1:100 000 de adrenalina (Little, 2000; Herman et al., 2004) e verificação dos sinais vitais, 5 a 10 minutos após efetuar este procedimento (Herman et al., 2004; Santos et al., 2009).
Segundo Seabra e Lopes (2010), é de grande importância que o médico dentista conheça os fármacos que são utilizados pelo paciente hipertenso para que, a partir daí, possa minimizar os riscos de interações medicamentosas (ver anexo 2).
2.3.4 Reações secundárias da medicação anti-hipertensora na cavidade oral Nenhuma complicação oral foi associada à HTA propriamente dita, no entanto, existem estudos que relatam uma maior propensão destes pacientes para hemorragia, após procedimentos cirúrgicos (Cruz-Pamplona et al., 2011).
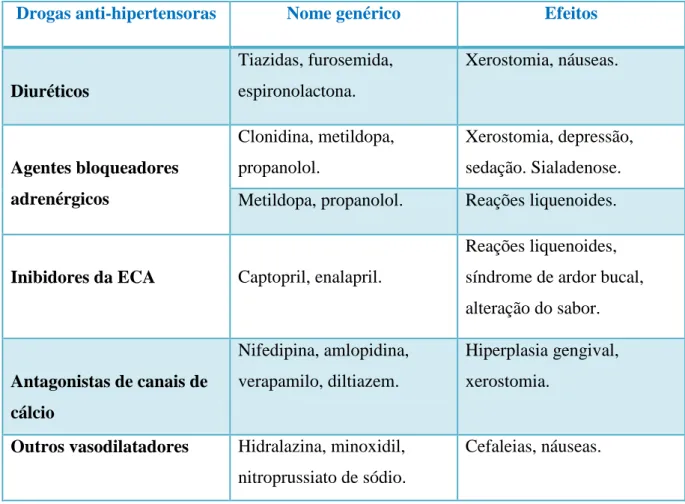
Os pacientes que fazem medicação anti-hipertensora, especialmente com diuréticos, podem queixar-se de xerostomia (Little et al., 2008; Coimbra, 2009).
Da diminuição da produção de saliva pode resultar o aparecimento de lesões de cárie (especialmente cáries radiculares), dificuldades na mastigação, deglutição e fala, lesões por Candida albicans e ardor bucal (Herman et al., 2004).
Como medidas para diminuir a xerostomia, pode-se sugerir ao clínico geral que altere a medicação, ou pode-se aconselhar o paciente a utilizar estimulantes de saliva ou hidratantes orais (água pura e substitutos salivares). Os estimulantes de saliva podem apresentar-se na forma de pastilhas elásticas ou comprimidos sem açúcar e/ou ácido cítrico. Sialogogos, como a pilocarpina (Herman et al., 2004; Yagiela & Haymore, 2007), 5 mg 3-4 vezes ao dia (Herman et al., 2004), tomados antes das refeições podem ajudar a fornecer a saliva necessária para a mastigação (Yagiela & Haymore, 2007).
O paciente também deve ser aconselhado a minimizar o consumo de cafeína (Herman et al., 2004), de álcool (Herman et al., 2004; Coimbra, 2009), de tabaco e de condimentos alimentares fortes. De maneira a evitar o desenvolvimento da cárie
Mestrado Integrado em Medicina Dentária 2012 15
dentária, o doente deve ser aconselhado e motivado a instituir uma boa higiene oral (Coimbra, 2009) e a realizar aplicações tópicas de flúor (Herman et al., 2004; Yagiela & Haymore, 2007).
Têm sido referidas reações liquenoides associadas ao uso de fármacos tiazídicos (Herman et al., 2004; Yagiela & Haymore, 2007; Little et al., 2008), de furosemida, de espironolactona (Herman et al., 2004), de inibidores da ECA e de bloqueadores β-adrenérgicos (Herman et al., 2004; Yagiela & Haymore, 2007; Cruz-Pamplona et al., 2011).
As reações liquenoides podem ser evitadas pela alteração da medicação pelo médico de clínica geral. Se tal não puder ser realizado, podem ser aplicados corticosteroides tópicos como modalidade terapêutica (Herman et al., 2004; Yagiela & Haymore, 2007).
Os inibidores da enzima conversora da angiotensina (ECA) podem causar neutropenia, provocando atraso na cicatrização ou hemorragia gengival (Jowett & Cabot, 2000; Yagiela & Haymore, 2007). Relacionados com estes fármacos, têm sido, igualmente, detetados sintomas como ardor bucal e alteração do sabor, tipicamente descrito como sabor metálico (Jowett & Cabot, 2000; Herman et al., 2004; Yagiela & Haymore, 2007; Cruz-Pamplona et al., 2011).
Os inibidores da ECA (Yagiela & Haymore, 2007; Little et al., 2008) e os antagonistas dos recetores da angiotensina II têm sido associados ao angioedema não-alérgico. A mudança para uma classe alternativa de anti-hipertensores torna-se necessária para prevenir futuros ataques. Na gestão de emergências de reações agudas de angioedema, podem ser utilizados fármacos como adrenalina, anti-histamínicos e corticosteroides (Yagiela & Haymore, 2007).
Os bloqueadores de canais de cálcio podem causar aumento de volume gengival induzido por fármacos (Jowett & Cabot, 2000; Regezi & Sciubba, 2000; Lindhe et al., 2003; Laskaris, 2007; Little et al., 2008; Dias et al., 2010; Cruz-Pamplona et al., 2011).
O aumento de volume gengival pode ser acompanhado de dor, de hemorragia (Jowett & Cabot, 2000; Little et al., 2008; Cruz-Pamplona et al., 2011), de dificuldade na mastigação (Herman et al., 2004), de problemas estéticos, de halitose (devida à hemorragia gengival) e de dificuldade na higiene oral, que pode desencadear, secundariamente, lesões de cárie e agravamento da doença periodontal preexistente (Dias et al., 2010).
Pedro Vieira 16
Embora o aumento de volume gengival possa ocorrer com a maioria dos bloqueadores de canais de cálcio, o maior número dos casos documentados está associado ao uso de nifedipina (Herman et al., 2004; Dias et al., 2010).
A instituição de uma higiene oral meticulosa, em conjunto com instrumentação profissional das zonas com acumulação de placa bacteriana e eliminação dos fatores retentores de placa bacteriana podem ser suficientes para diminuir o volume gengival (Regezi & Sciubba, 2000; Herman et al., 2004; Yagiela & Haymore, 2007; Dias et al., 2010). A realização de bochechos com agentes antisséticos, como a cloro-hexidina a 0,2%, durante uma semana, ou a administração de antibióticos sistémicos (como o metronidazol e a azitromicina) têm tido resultados positivos na diminuição e severidade da doença, (Dias et al., 2010).
Está recomendada uma abordagem cirúrgica, em casos severos de aumento de volume gengival induzido por fármacos, em situações em que esta patologia tem impacto na qualidade de vida dos pacientes e em situações em que não se consegue manter um periodonto saudável com outros métodos de tratamento (Regezi & Sciubba, 2000; Herman et al., 2004).
As técnicas cirúrgicas utilizadas para eliminar a patologia são a gengivectomia (Regezi & Sciubba, 2000; Herman et al., 2004), a gengivectomia a laser e a cirurgia de retalho (Dias et al., 2010).
Segundo Jowett e Cabot (2000), se algum medicamento anti-hipertensor puder ser identificado como causador de lesões nos tecidos orais, está indicado que se conferencie com o clínico geral, de modo a escolher um fármaco alternativo (ver anexo 3).
2.4 Tratamento de pacientes hipertensos
2.4.1 Controlo da HTA no consultório de medicina dentária
De um modo geral e para todos os pacientes, o médico dentista deve aplicar medidas de redução do stress e da ansiedade (Hunt et al., 2005). Nos pacientes com HTA, estas medidas são de particular importância (McCarthy, 1990).
Um efetivo controlo da dor, durante e pós-cirurgia, é um dos principais objetivos dos médicos dentistas, perante um paciente hipertenso, de maneira a evitar o aumento dos valores da PA (Little, 2000)
Mestrado Integrado em Medicina Dentária 2012 17
Deve existir empatia entre o médico dentista e toda a equipa com o paciente, de maneira a que este exponha todos os seus medos e dúvidas (Little et al., 2008).
O diagnóstico e o plano de tratamento devem ser discutidos com o paciente. Este deve ser informado do procedimento a utilizar para diminuir a dor e aumentar o conforto durante o tratamento. Se houver algum momento em que seja previsível que o paciente possa sentir algum desconforto, este deve ser informado, previamente, para que esteja preparado (Little, 2000).
O tempo de espera, para a realização de um tratamento dentário, deve ser reduzido (Oliveira et al., 2010). O médico dentista deve empenhar-se para que as consultas sejam breves, tentando não provocar stress no paciente. As consultas no período da manhã parecem ser melhor toleradas pelos pacientes (Cruz-Pamplona et al., 2011).
Reduzir o número de procedimentos por consulta diminui o stress. Por exemplo, realizar uma cirurgia periodontal em dois quadrantes, versus quatro, deve, em média, reduzir para metade a quantidade de solução anestésica local, a duração da cirurgia e a dor pós-operatória (Yagiela & Haymore, 2007). Se o paciente ficar ansioso, durante a consulta, esta deve ser terminada e agendada para outro dia (Little et al., 2008).
Pode ser considerado, em alguns pacientes, uma pré-medicação com um agente ansiolítico oral, como uma benzodiazepina (diazepam 5-10 mg). Esta medicação pode ser feita na noite anterior à consulta e uma hora antes do tratamento. A utilização de sedação com óxido nitroso e oxigénio é também uma forma de reduzir a ansiedade intra-operatória (Jowet & Cabot, 2000; Herman et al., 2004; Yagiela & Haymore, 2007; Oliveira et al., 2010; Cruz-Pamplona et al., 2011).
Após a realização de uma intervenção invasiva num paciente hipertenso, o médico dentista deve contactá-lo, ao fim do dia, para confortá-lo e saber se o paciente teve complicações ou dores no pós-operatório e se percebeu todas as indicações fornecidas durante a consulta (McCarthy, 1990; Stefanac & Nesbit, 2007).
Pacientes com valores de PAS entre 160-179 mmHg e PAD entre 100-109 mmHg devem ter a pressão arterial monitorizada durante o tratamento. Se a PA se elevar acima dos 179/109 mmHg, deve-se terminar a consulta e agendar para outro dia (Hupp et al., 2008; Little et al., 2008).
Alguns agentes anti-hipertensores podem provocar hipotensão ortostática. Por isso, recomenda-se que se evitem alterações súbitas da posição da cadeira durante o tratamento (Herman et al., 2004; Cruz-Pamplona et al., 2011). Assim que o tratamento
Pedro Vieira 18
estiver concluído, a cadeira deve ser reposicionada na posição vertical, lentamente. Quando o paciente estiver adaptado à mudança de postura, deve ser auxiliado fisicamente a sair lentamente da cadeira. Se sentir vertigem, deve sentar-se novamente até recuperar o equilíbrio e, só então, se levantar novamente (Hupp et al., 2008).
2.4.2 Médico dentista e encaminhamento do doente
Existem várias razões para os pacientes serem encaminhados para consultas de medicina geral. Geralmente, esta opção é adotada, quando os mesmos requerem uma avaliação médica e/ ou terapia, quando o dentista requer informação médica específica, que pode influenciar a terapia oral dos pacientes e quando o médico dentista sugere uma alteração na terapia médica, a fim de beneficiar a condição oral do mesmo(Stefanac & Nesbit, 2007; Brown et al., 2007).
Para pacientes, que manifestem efeitos colaterais de fármacos que induzem crescimento gengival é, muitas vezes, necessário pedir ao médico de clínica geral que considere a mudança do regime terapêutico (Little, 2000).
Quando os doentes apresentam valores de PA na ordem dos 180/110 mmHg, é preferível encaminhá-los para o médico assistente, para serem adequadamente controlados, antes do tratamento dentário (Little, 2000; Yagiela & Haymore, 2007).
Em casos de tratamentos dentários de urgência e de mau controlo da pressão arterial, o tratamento dentário deve ser conservador, recorrendo ao uso de analgésicos e antibióticos. Procedimentos de cirurgia oral só serão efetuados, quando os valores de PA estiverem controlados (Cruz-Pamplona et al., 2011).
Sempre que o médico dentista necessite de esclarecimento sobre o estado físico do paciente e / ou capacidade de tolerar o stress, deve ser realizada uma troca de ideias com o médico de clínica geral (Jowet & Cabot, 2000; Yagiela & Haymore, 2007).
Um exemplo particularmente relevante do entendimento entre médico dentista e médico de clinica geral é o tratamento de pacientes com apneia obstrutiva do sono (AOS), que, frequentemente inclui a confeção de dispositivos intraorais (Herman et al., 2004) e a realização de cirurgias para remoção de porções de tecido mole do palato e da úvula (Lamster & Eaves, 2011).
Mais de 50% das pessoas com AOS têm hipertensão (Herman et al., 2004). A apneia obstrutiva do sono é uma das causas da hipertensão secundária (Chobanian et al., 2003; DGS, 2004; Polónia et al., 2006; Yagiela & Haymore, 2007), cujo tratamento
Mestrado Integrado em Medicina Dentária 2012 19
ilustra a necessidade de comunicação entre médicos de clínica geral e médicos dentistas (Herman et al., 2004).
2.4.3 Crise hipertensiva
Crise hipertensiva é uma emergência médica que poderá ocorrer no consultório de medicina dentária, cabendo ao médico dentista diagnosticar esta situação e abordá-la de forma correta (Veiga et al., 2012).
A crise hipertensiva divide-se em emergência hipertensiva e urgência hipertensiva. A emergência hipertensiva é definida como um aumento acentuado da PA com presença de uma lesão de um órgão-alvo, enquanto que a urgência hipertensiva, descreve um aumento acentuado da pressão arterial, mas sem evidência de lesão de um órgão-alvo (Aggarwal & Khan, 2006).
A crise hipertensiva define-se como uma subida severa e súbita da PA, nomeadamente PAS superior a 180 mmHg e/ou PAD superior a 120 mmHg (Chobanian et al., 2003; Pollack & Rees, 2008).
Mais importante do que o valor absoluto da pressão arterial numa crise hipertensiva é o seu aumento em relação aos valores normais da PA no indivíduo e à presença ou não, de uma lesão de um órgão-alvo (Guedes et al., 2005; Aggarwal & Khan, 2006).
A crise hipertensiva é uma entidade rara que ocorre em menos de 1% dos doentes hipertensos e afeta, sobretudo, indivíduos de raça negra e idosos (Santos & Rodrigues, 2008).
Para o tratamento de uma crise hipertensiva, é necessário o diagnóstico diferencial entre emergência hipertensiva, urgência hipertensiva e HTA não controlada (Santos & Rodrigues, 2008; Pollack & Rees, 2008).
O diagnóstico é elaborado através de uma história clínica cuidada, um exame objetivo rigoroso e completo e exames complementares de diagnóstico (realizados em instituições que contenham os dispositivos adequados) para exclusão de emergência hipertensiva (Aggarwal & Khan, 2006; Santos & Rodrigues, 2008).
De acordo com Veiga e colaboradores (2012), 95% dos médicos dentistas inquiridos, no estudo, afirmou sentir-se incapaz de abordar uma crise hipertensiva.
Em caso de crise hipertensiva no consultório de medicina dentária, o serviço de urgência deve ser ativado, contatando o 112 (Yagiela & Haymore, 2007) e
Pedro Vieira 20
administrando uma furosemida, 40mg via oral (Santos & Rodrigues, 2008; Cruz-Pamplona et al., 2011).
Se com a toma da furosemida a pressão arterial não diminuir, deve ser administrado o captopril, 25mg por via oral ou sublingual (Cruz-Pamplona et al., 2011). O captopril tem um início de ação rápido de cerca de 15 minutos e duração entre 4 a 6 horas. Este medicamento, como todos os inibidores da ECA, está contraindicado durante a gravidez (Polónia et al., 2006).
Passados trinta minutos da aplicação das medidas acima referidas, se a pressão arterial não diminuir, o doente deve ser encaminhado de emergência para o hospital mais próximo (Cruz-Pamplona et al., 2011).
2.5 Médico dentista e prevenção da HTA
Quer o médico dentista, quer os outros profissionais de saúde têm um papel importante na prevenção da HTA (ver anexo 4), aconselhando os seus doentes a adotar um estilo de vida mais saudável (DGS, 2004), que poderá constituir uma componente indispensável para estes pacientes (Polónia et al., 2006).
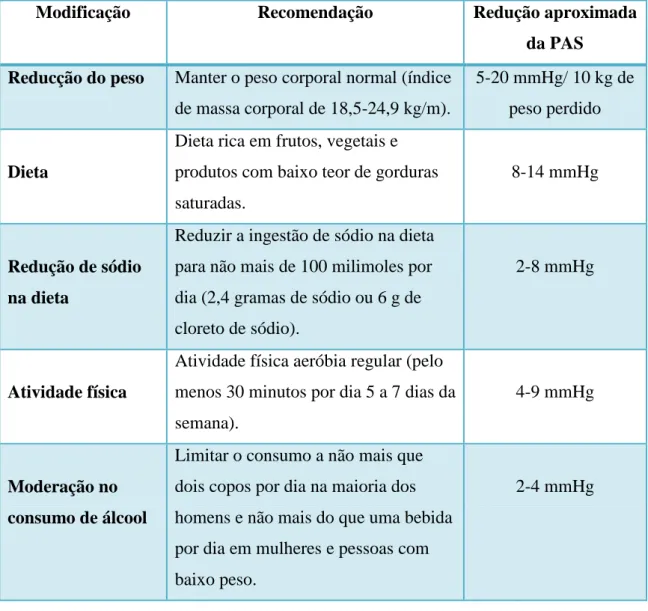
As medidas tomadas para a melhoria do estilo de vida, se duradouras, podem permitir, consoante os indivíduos, a redução da pressão arterial de 5 a 20 mmHg e consequente redução do risco cardiovascular global (Herman et al., 2004).
Os indivíduos obesos ou com excesso ponderal devem ser aconselhados à redução do peso (Polónia et al., 2006; Mancia et al., 2007; Bu & Fee, 2010; DGS, 29/09/2011), idealmente para valores de índice de massa corporal de 18,5 a 24,9 Kg/m² (DGS, 2004; Mancia et al., 2007; DGS, 29/09/2011).
Deve ser aconselhada a adoção de uma dieta rica em frutos e vegetais, com baixo teor de gorduras saturadas e, ainda, a redução da ingestão de sal (DGS, 2004; Herman et al., 2004; Mancia et al., 2007; DGS, 29/09/2011), com consumo menor que 5,8 g/dia (DGS, 29/09/2011).
O doente deve fazer atividade física, como por exemplo, exercício aeróbio pelo menos trinta minutos por dia, cinco a sete dias por semana (Polónia et al., 2006; Mancia et al., 2007; DGS, 29/09/2011).
O médico dentista deve elucidar o paciente sobre os malefícios da ingestão exagerada de álcool e do hábito de fumar, podendo orientá-lo para consultas de cessação tabágica (Jowet & Cabot, 2000; Polónia et al., 2006; Lamster & Eaves, 2011).
Mestrado Integrado em Medicina Dentária 2012 21
Todos os pacientes com HTA não controlada devem ser informados das complicações, a longo prazo, associadas à hipertensão, como a doença cardíaca, a doença renal, o AVC, a doença ocular e a doença arterial periférica. Deve ficar claro que essas complicações se desenvolvem de maneira lenta e de forma assintomática (Little, 2000).
A empatia com os profissionais de saúde aumenta a confiança, motivação e adesão dos doentes à terapêutica (DGS, 2004).
3. CASO CLÍNICO Apresentação do paciente: Sexo: masculino. Idade: 68 anos. Raça: caucasiana. Profissão: reformado.
Data da 1ª consulta: 04/04/2011, na consulta de alunos na disciplina de Clínica de Periodontologia I da Faculdade de Medicina Dentária da Universidade de Lisboa. Motivo da consulta: “dor de dentes e gengivas muito inflamadas”.
Anamnese:
História médica: HTA; acidente vascular cerebral no ano de 2008; enfarte agudo do miocárdio em 2009; cirurgia renal para remoção de um cálculo.
Medicação: nifedipina- bloqueador de canais de cálcio (Adalat®, 1 cápsula de 10mg 3 vezes ao dia); perindopril- inibidor ECA (Coversyl®, 1 comprimido de 4mg 1 vez ao dia); rosuvastatina cálcica- estatinas (Crestor®, 1 comprimido de 10 mg ao dia) e clopidogrel- antiagregante plaquetário (Plavix®, 1 comprimido de 75mg uma vez ao dia).
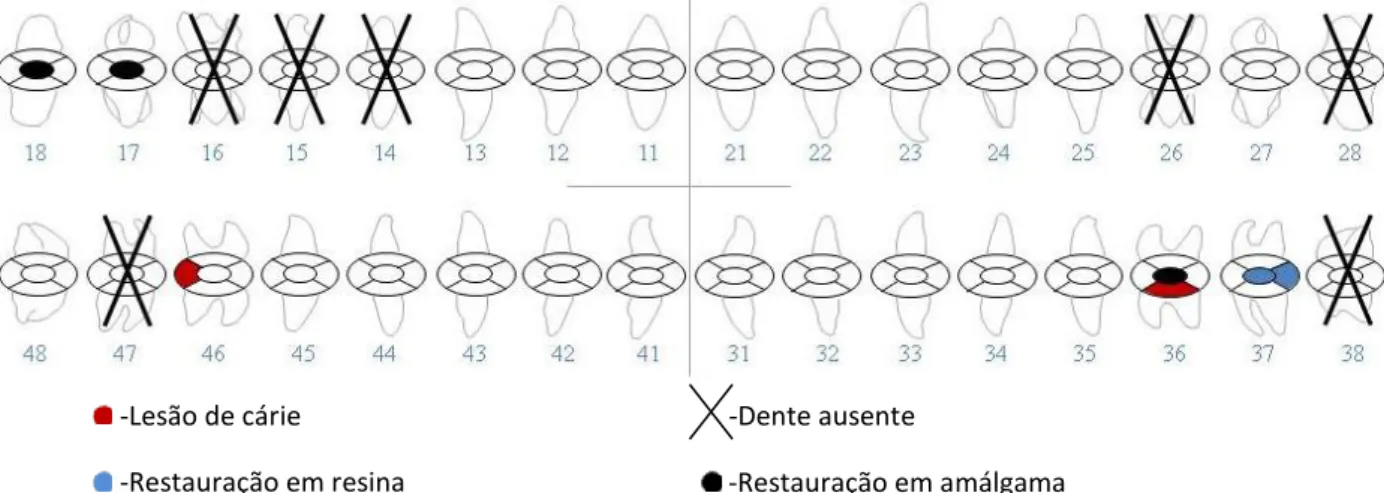
História dentária: exodontias dos dentes 16, 15, 14, 26 e 47; restaurações nos dentes 37, 36 e 46; destartarizações.
Pedro Vieira 22
Data da última consulta de medicina dentária: no ano de 2008 (não soube determinar a altura exata).
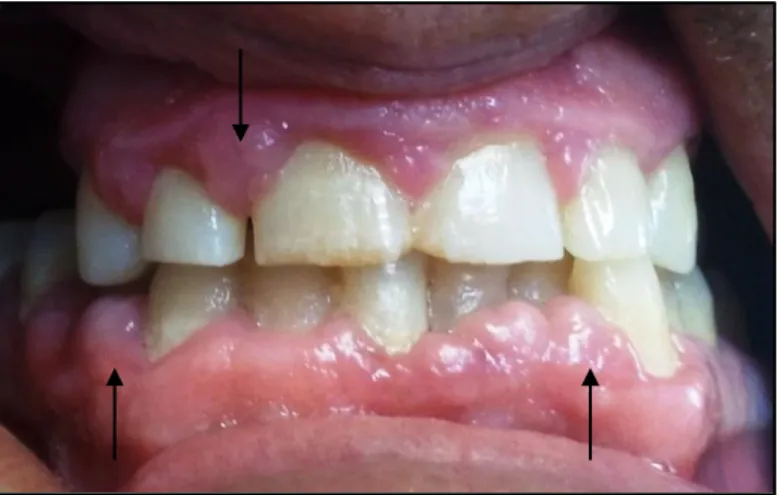
Sintomas: dor ao frio no dente 46; refere hemorragia gengival generalizada; abandono dos hábitos de higiene oral há dois meses, devido a dores durante a escovagem dentária. Valor de PA: 130/80 mmHg.
Observação clínica:
Observação extraoral: dentro dos limites da normalidade.
Observação intraoral: mucosas hidratadas, de cor rosa; lesão traumática de cor branca na mucosa jugal direita, devido ao mau posicionamento do dente 18; língua hidratada, com simetria mantida e dentro dos limites fisiológicos.
Odontograma (anexo 5, figura 2):
Ausências dentárias: dentes 16, 15, 14, 26, 28, 38 e 47.
Cárie dentária: primária em distal no dente 46 e em vestibular no dente 36.
Restaurações: dente 37 restauração em compósito ocluso-distal, fraturada em distal; dentes 18, 17 e 36 restauração oclusal em amálgama.
Má posição dentária: mais acentuada no 5º sextante.
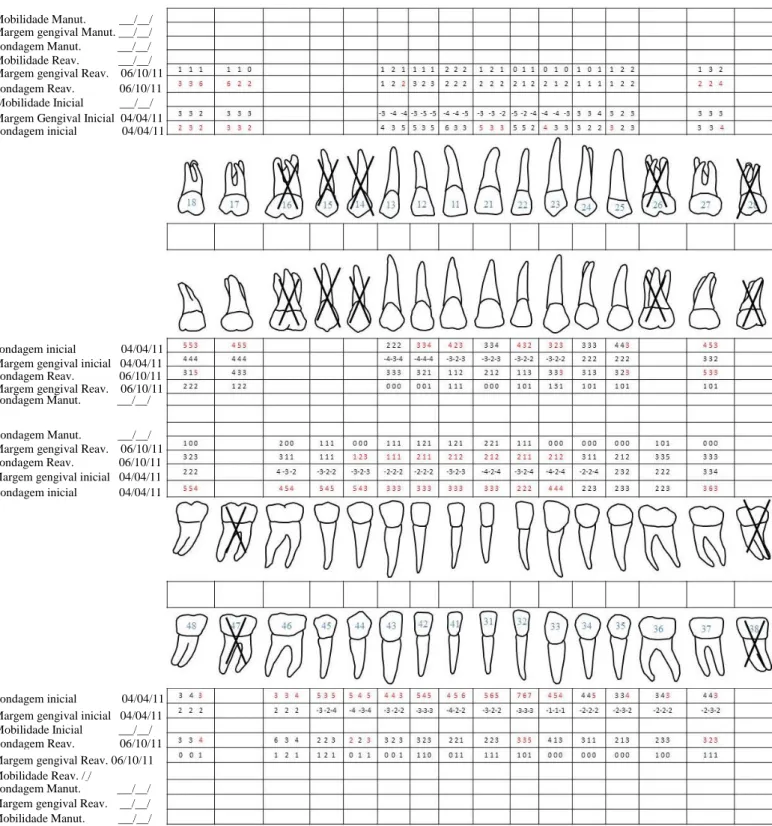
Periodonto: aumento de volume gengival presença de bolsas periodontais; cálculo dentário generalizado (anexo 5, figura 4).
Índice de placa (IP): 92% (anexo 5, tabela 1). Índice de hemorragia: 64%.
Exames complementares de diagnóstico:
Ortopantomografia: observação de uma diminuição generalizada do nível ósseo; presença de cálculo dentário no 5º sextante e nos dentes molares; espaços edêntulos no 1º e 2 quadrante e lesão de cárie em distal do dente 46 (anexo 5, figura 3).
Testes de sensibilidade: ao frio e elétrico nos dentes 46 e 45, com resposta dentro dos parâmetros normais em ambos os dentes.
Mestrado Integrado em Medicina Dentária 2012 23
Diagnóstico:
-Periodontite crónica moderada generalizada;
-Aumento de volume gengival generalizado induzido por fármacos; -Aumento de volume gengival associado a placa bacteriana;
-Lesões de cárie primária nos dentes 46 e 36. Plano de tratamento:
-Explicação ao paciente do diagnóstico, dos objetivos, dos procedimentos, dos riscos e das limitações do tratamento;
-Motivação e instrução em higiene oral; ensino da técnica de escovagem pelo método de Bass, duas vezes ao dia; ensino da utilização de fio dentário, pelo menos uma vez ao dia;
-Destartarização por arcada, em duas sessões; alisamento radicular por quadrante, em quatro sessões;
-Tratamento endodôntico do dente 46 e sua restauração; -Tratamento da lesão de cárie no dente 36;
-Exodontia do dente 18;
-Avaliação do índice de placa em cada consulta; -Reavaliação após 3 meses.
Tratamento:
O tratamento periodontal foi realizado simultaneamente com o tratamento endodôntico. Após a conclusão destes tratamentos, o paciente foi encaminhado para a consulta de dentisteria conservadora para tratamento da lesão de cárie do dente 36 e restauração definitiva do dente 46.
O índice de placa foi sendo avaliado a cada consulta de periodontologia. Na última consulta da fase higiénica, o valor do IP foi de 21%, tendo sido verificada uma diminuição do volume gengival.
Pedro Vieira 24
A anestesia utilizada durante os tratamentos periodontais foi mepivacaína a 3%. Na consulta de reavaliação, no dia 06/10/11, foi sugerida gengivectomia do 5º sextante de forma a melhorar a estética e facilitar a higiene oral.
3.1 Discussão do caso clínico
De acordo com o exposto atrás, sugerimos que neste caso clínico se incluam os seguintes procedimentos complementares na elaboração do plano de tratamento:
1- Medição da PA em todas as consultas, para controlo da hipertensão arterial do paciente (Little et al., 2008);
2- Utilização de anestesia com vasoconstritor, que não está contraindicada em pacientes com HTA (Glick, 2004), desde que seja respeitada a dose máxima recomendada. A sua utilização traz benefícios porque aumenta a duração da anestesia, diminui a hemorragia e pode diminuir a dose de anestésico utilizado (Malamed, 2004);
3- Na consulta de reavaliação, considerar uma abordagem alternativa ao tratamento cirúrgico. Segundo Dias e colaboradores (2010), antes de proceder à gengivectomia deve ser avaliada a hipótese de conferenciar com o médico de clínica geral, sugerindo a alteração ou suspensão da medicação.
Plano de tratamento a sugerir na consulta de reavaliação*:
1º- Reunião com o médico de clínica geral no sentido de propor a substituição da medicação anti-hipertensiva. Como alternativa à nifedipina poderá considerar-se a utilização do verapamilo, um antagonista de canais de cálcio, que não está associado ao aumento de volume gengival;
2º- Reavaliação posterior, 6 a 12 meses, para avaliar a evolução do volume gengival. Nesta consulta, e de acordo com o volume gengival observado no exame clínico, poderíamos considerar duas hipóteses de plano de tratamento:
Mestrado Integrado em Medicina Dentária 2012 25
1ª Hipótese- Há diminuição do volume gengival
Plano de tratamento definitivo:
-manter o paciente sob observação periódica de 3 em 3 meses. 2ª Hipótese- Não há diminuição de volume gengival
Plano de tratamento definitivo:
-Cirurgia periodontal com o objetivo de diminuir o volume gengival, manter a saúde do periodonto, melhorar a estética e facilitar a higiene oral;
Pedro Vieira 26
CONCLUSÕES
Tendo em conta que a hipertensão arterial é uma doença que deve ser considerada na elaboração do plano de tratamento em medicina dentária, é muito importante que o médico dentista esteja atento à história clinica dos pacientes hipertensos. Em cada consulta destes doentes deverá ser realizada a medição da pressão arterial antes de qualquer outro procedimento.
Assim sendo, devemos ainda pesquisar a estabilidade e controlo da HTA, a medicação e posologia utilizada no tratamento da mesma, bem como a coexistência de outras morbilidades. O plano de tratamento em medicina dentária será desenvolvido baseado nas condições clínicas dos pacientes.
Doentes com valores de pressão arterial inferior a 180/110 mmHg podem ser submetidos a qualquer tratamento dentário, cirúrgico ou não.
O médico dentista deve ter em atenção a utilização de vasoconstritor, não excedendo os 2 anestubos de anestesia com adrenalina 1:100 000 e evitando o uso de fio de retração gengival com vasoconstritor. O stress, a ansiedade e a dor devem ser controlados de modo a que não se verifique um aumento dos valores de PA através da libertação endógena de catecolaminas.
Alguns fármacos prescritos em medicina dentária podem interagir com a medicação anti-hipertensiva. O médico dentista deve, portanto, reconhecer a medicação utilizada e evitar prescrever fármacos que possam afetar a farmacodinâmica dos agentes anti-hipertensivos; bem como reconhecer os efeitos secundários da mesma e orientar o tratamento.
Não só o médico dentista, mas toda a equipa devem aconselhar os pacientes a adotar um estilo de vida mais saudável, informando-os que através de novos hábitos os valores de PA poderão diminuir.
A deteção da hipertensão arterial em pacientes não diagnosticados e o auxílio no encaminhamento de maneira a garantir o controlo da PA, podem ser uma excelente contribuição do médico dentista para controlar a doença.
A boa comunicação entre médicos de clínica geral e médicos dentistas protege os doentes e ajuda na melhor resolução clínica das suas patologias.
Mestrado Integrado em Medicina Dentária 2012 27
REFERÊNCIAS BIBLIOGRÁFICAS
Abordagem Terapêutica da Hipertensão Arterial. Norma DGS Nº 026/2011, 29/09/2011.
Aggarwal M, Khan IA. Hypertensive Crisis: Hypertensive Emergencies and Urgencies. Cardiol Clin. 2006; 24: 135-146.
Al-Zahrani MS. Prehypertension and undiagnosed hypertension in a sample of dental school female patients. Int J Dent Hygiene. 2011; 9: 74-78.
Altemose GT, Wiener DH. Control of risk factors in peripheral vascular disease. Management of hypertension. Surg Clin North Am. Jun 1998; 78(3): 369-84.
Becker DE. Preoperative Medical Evaluation Evaluation: Part1: General Principles and Cardiovascular Considerations. Anesth Prog. 2009; 56: 92-103.
Boggia J, Hansen TW, Asayama K, Luzardo L, Li Y, Staessen JA. White-coat Hypertension on Automated Blood Pressure Measurement: Implications for Clinical Practice. Eur J Cardiovasc Med. 2011; 1: 17-21.
Brand HS, Abraham-Inpijn L. Cardiovascular responses induced by dental treatment. Eur J Oral Sci. 1996; 104: 245-252.
Brown RS, Farquharson AA, Pallasch TM. Medical Consultations for Medically Complex Dental Patients. CDA Journal. May 2007; 35(5): 343-349.
Bu L, Fee E. Preventing High Blood Pressure and Promoting Longevity. American Journal of Public Health. May 2010; 100(5): 809-10.
Bundenz AW. Local Anesthetics and Medically Complex Patients. CDA Journal. 2000.
Pedro Vieira 28
Chobanian AV, Bakris GL, Black HR, Cushman WC, Green LA, Izzo JL, Jones DW, et al. Seventh Report of the Joint Committee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure. Hypertension. Dec 2003; 42:1206-1252.
Coelho AM. Estratificação do risco cardiovascular em doentes hipertensos de uma lista de utentes. Rev Port Clin Geral. 2006; 22: 41-8.
Coimbra F. Xerostomia. Etiologia e Tratamento. Rev Port Estomatol Med Dent Cir Maxilofac. 2009; 50(3): 159-164.
Cruz-Pamplona M, Jimenez-Soriano Y, Sarrión-Pérez MG. Dental considerations in patients with heart disease. J Clin Exp Dent. 2011; 3(2): e97-105.
Diagnóstico, Tratamento e Controlo da Hipertensão Arterial. Circular Normativa da Direcção Geral de Saúde nº2 DGCG, 31-3-04.
Dias GS, Osório VV, Almeida A. Aumento de Volume Gengival Induzido por Fármacos. Rev Port de Estomatol Med Dent Cir Maxilofac. 2010; 51(3): 177-184.
Engström S, Berne C, Gahnberg L, Svärdsudd. Efficacy of screening for high blood pressure in dental health care. BMC Public Health. March 2011.
Fernández-Feijoo J, Núñez-Orjales JL, Limeres-Posse J, Pérez-Serrano E, Tomás-Carmona I. Screening for hypertension in a Primary Care Dental clinic. Med Oral Patol Cir Bucal. May 2010; 15(3): e467-72.
Finder RL, Moore PA. Adverse drug reactions to local anestesia. Dent Clin N Am. 2002; 46: 747-757.
Giles TD, Berk BC, Black HR, Cohn JN, Kostis JB, Izzo JL, Weber MA. Expanding the Definition and Classification of Hypertension. The Journal of Clinical Hypertension. September 2005; 7(9): 505-12.