Suspeita de Membrana Epirretiniana, Excesso de
Divergência e Adaptação de Lentes de Contacto
Multifocais
Versão final após defesa
Cristina Costa Afonso
Relatório de Estágio para obtenção do Grau de Mestre em
Optometria e Ciências da Visão
(2º Ciclo de Estudos)
Orientador: Mestre Luís Lucas
Dedicatória
Para os meus pais, Manuel e Aura, que sempre me apoiaram e que através do seu esforço me permitiram chegar até aqui.
Agradecimentos
Gostaria de agradecer aos meus pais, por me terem acompanhado durante todo este longo percurso, por terem puxado por mim e fazerem de mim uma pessoa melhor.
À minha irmã e família pelo carinho e apoio.
Aos professores Doutor Pedro Monteiro, Doutor Francisco Brardo e Doutora Amélia Nunes pela simpatia e amizade e acima de tudo pela paciência que tiveram ao longo destes anos enquanto me tiravam as mesmas dúvidas duas e três vezes. Agradeço também o empenho que demonstram para com o curso e a profissão, que não me passou despercebido e que espero vir a honrar.
Ao Mestre Luís Lucas, por toda a simpatia e amizade e por tudo aquilo que com muita paciência me ensinou.
Às Mestres Liliana Mateus e Joana Santos pela amizade e por me terem ensinado também elas tanta coisa ao longo destes meses.
A toda a restante equipa da Óptica Lucas, Lda que me recebeu com tanto carinho, me ajudou e contribiui com muitos ensinamentos.
Aos meus amigos, “novos” e “velhos”, por partilharem comigo os bons e maus momentos e por me terem ajudado a crescer.
E, por fim, quero agradecer ao Renato, que teve a “infelicidade” de me conhecer no inicio do meu percurso académico e por isso muito sofreu nas descidas desta “montanha-russa”.Obrigado por estares sempre ao meu lado, espero que agora seja sempre a subir.
Resumo
No presente relatório são descritos três casos clínicos, Suspeita de Membrana Epirretiniana, Excesso de Divergência e Adaptação de Lentes de Contacto Multifocais , com os quais lidei durante o estágio curricular integrado no mestrado em Optometria e Ciências da Visão da Universidade da Beira Interior.
A consulta de optometria, de forma a ser o mais completa possível, deve consistir não só na exploração do estado refrativo mas também na avaliação da visão binocular e da saúde ocular do sujeito pois existem patologias e anomalias binoculares que provocam poucos ou nenhuns sintomas ou cujas queixas podem ser tidas como provientes de erros refrativos passando assim despercebidos.
As lentes oftálmicas e de contacto evoluíram muito ao longo do tempo e para além da correção de ametropias podem também ser utilizadas de forma terapêutica ou como parte do treino visual. Neste relatório poder-se-á verificar este facto.
Segue-se então a exposição, o estudo e discussão dos três casos clínicos bem como introduções teóricas acerca dos temas abordados nestes.
Palavras-chave
Abstract
In this report are described three clinical cases, Suspected Epiretinial Membrane, Divergence Excess and Multifocal Contact Lenses Adaptation, which I handled during the curricular internship integrated in the Optometry and Vision Sciences Masters Degree of Universidade da Beira Interior.
The optometric examination, in order to be as complete as possible, needs to explore the refractive state as well as evaluate the binocular vision and ocular health of the subject because some diseases and binocular anomalies induce very little or no sintoms or the complains can be mistaken as having their’s origin on refractive errors, going unnoticed.
Ophthalmic and contact lenses have evolved a lot through time and besides correting ametropic errors can also be used as therapeutics or as a part of a visual therapy program. In this report it will be possible to confirm this fact.
It follows the exposure, study and discussion of the three clinical cases as well as theoretical introductions about the topics covered in each of them.
Key-words
Índice
Dedicatória ...ii Agradecimentos ... iv Resumo ... vi Abstract ... viii Lista de Figuras ... xiLista de Tabelas ... xii
Lista de Acrónimos ... xiii
1. Introdução ... 1
2. Caso Clínico de Suspeita de Membrana Epirretiniana ... 2
2.1 Introdução ... 2
2.1.1 Humor vítreo ... 2
2.1.2 Retina ... 2
2.1.3 Membrana Epirretiniana ... 3
2.2 Descrição e Análise do Caso ... 8
2.2.1 Dados e Resultados da Consulta ... 8
2.3 Discussão ... 10
3.Caso Clínico de Excesso de Divergência ... 13
3.1 Introdução ... 13
3.1.1 Excesso de divergência ... 13
3.2 Descrição e Análise do caso ... 16
3.2.1 Dados e Resultados da consulta ... 16
3.3 Discussão ... 17
4. Caso clínico de adaptação de lentes de contacto multifocais ... 21
4.1 Introdução ... 21
4.1.1 A miopia ... 21
4.1.2 Métodos de controlo de progressão da miopia ... 24
4.2 Descrição e Análise do caso ... 28
4.2.1 Dados e Resultados da Consulta ... 28
4.3 Discussão ... 30
5. Conclusão ... 34
Lista de Figuras
Figura 1. Ilustração e histologia das camadas da retina ... 3 Figura 2. Membrana Epirretiniana, visível como uma zona esbranquiçada sobre a área macular 3 Figura 3. Membranas Epirretinianas de grau 1 (A), grau 2 (B) e grau 3 (C) ... 5 Figura 4. Retinografias de diferentes indivíduos, com membranas epirretinianas em diferentes graus de evolução e respectivos resultados que estas provocam no teste da grelha de Amsler .. 6 Figura 5.OCT de domínio temporal onde pode ser visível uma camada fina, a vermelho, sobre a superfície da retina, identificável como uma membrana epirretiniana ... 6 Figura 6. Angiografia fluoresceínica de uma membrana epirretiniana com distorção dos vasos na área macular... 7 Figura 7. Retinografia do olho direito revelando atrofia peripapilar da zona-beta do nervo óptico e do olho esquerdo com membrana epirretiniana sobre a área macular, respetivamente (fotos cedidas por Luis Lucas) ... 9 Figura 8. Retinografia do OE com membrana epirretiniana com filtro HDR e IV, respetivamente, relativa à 1ª consulta (Dezembro) (fotos cedidas por Luis Lucas) ... 11 Figura 9. Retinografia do OE com membrana epirretiniana com filtro HDR e IV, respetivamente, relativa à 2ª consulta (Fevereiro) (fotos cedidas por Luis Lucas) ... 11 Figura 10. Retinografia do OE com membrana epirretiniana com filtro HDR e IV, respetivamente, relativa à 3ª consulta (Maio) (fotos cedidas por Luis Lucas) ... 11 Figura 11. Ilustração do olho representando a formação da imagem num olho míope ... 21 Figura 12. Esquema da formação da desfocagem miópica (M) e hipermétrópica (H) periférica na retina ... 24 Figura 13. Esquema ilustrado do desenho da lente de contacto multifocal, Biofinity Multifocal “D”, centro-longe ... 33
Lista de Tabelas
Tabela 1. Resultados clínicos do exame optométrico do paciente do caso de suspeita de
membrana epirretiniana ... 8
Tabela 2. Resultados clínicos do exame optométrico do paciente do caso de excesso de
divergência ... 17
Tabela 3. Fórmulas do AC/A calculado e gradiente e respetivos cálculos com os valores obtidos
durante a consulta ao paciente do caso clínico de excesso de divergência ... 18
Tabela 4. Resultados clínicos do exame optométrico, efetuado em 2013, do paciente do caso de
adaptação de LC multifocais ... 28
Tabela 5. Resultados clínicos do exame optométrico, efetuado em 2016, do paciente do caso de
adaptação de LC multifocais ... 29
Tabela 6. Resultados do exame ocular e dados da lente de contacto escolhida ... 29 Tabela 7. Parâmetros da lente de contacto usada no caso de adaptação de lente de contacto
Lista de Acrónimos
△ Dióptrias prismáticas
△/D Dioptrias prismáticas por dioptria
A Acomodação
A/V Relação artéria-veia
AC/A Relação convergência-acomodativa/acomodação AO Ambos os Olhos
AV Acuidade Visual
AVCC Acuidade Visual Com Compensação
BIN Base IN (nasal) C/D Relação cup-disc
CRA Correspondência Retiniana Anómala CRN Correspondencia Retiniana Normal D Dióptrias
DIP Distância Inter-Pupilar
Dk/t Transmissibilidade ao oxigénio Fi Foria induzida
FL Foria de longe
FP Foria de Perto
HDR Do inglês High Dynamic Range ISNT Inferior, Superior, Nasal, Temporal IV InfraVermelho
LA Lente Adicional
MEM Retinoscopia de Método de Estimativa Monocular mmHg Milímetros de mercúrio
OCT Optical Coherence Tomography (Tomografia de Coerência Óptica) OD Olho Direito
OE Olho Esquerdo PIO Pressão Intra-Ocular
PIRRLA Pupilas Isocóricas, Redondas, Reativas à Luz e Acomodação PPC Ponto Próximo de Convergência
RPG Lentes de contacto Rigidas Permeáveis aos Gases SC Sem Compensação
VFP Vergências Fusionais Positivas VL Visão de Longe
1. Introdução
Neste relatório são apresentados e discutidos três casos clínicos, Suspeita de Membrana Epirretiniana, Excesso de Divergência e Adaptação de Lentes de Contacto Multifocais, com os quais tive contacto através do estágio curricular integrado no mestrado de Optometria e Ciências da Visão da Universidade da Beira Interior. O estágio mencionado teve a duração de seis meses, entre Novembro de 2016 e Maio de 2017, e lugar na Óptica Lucas, Lda. com sede em Castelo Branco.
Durante o estágio pude adquirir muitos conhecimentos e capacidades que somaram às bases que trazia da universidade. Pude desenvolver a parte comercial e colmatar falhas no trabalho de oficina. O gabinete de optometria e a sala de contactologia da óptica têm todo o equipamento necessário para realizar consultas de optometria e de contactologia completas bem como exames complementares, como topógrafo, campímetro e um OCT de domínio temporal. O biomicroscópio tem uma câmera incorporada com ligação ao computador, uma mais valia para a minha compreensão de certos achados ou patologias oculares.
Para além da loja em Castelo Branco a Óptica Lucas, Lda. tem também uma loja na cidade da Sertã, onde também estive durante, sensivelmente, um mês no total, o que se revelou uma experiência interessante.
Tive ainda oportunidade de participar num rastreio que teve lugar em várias localidades do concelho de Castelo Branco. Foi muito estimulante e permitiu-me desenvolver ainda mais o contacto com o público.
De seguida irão então ser abordados os três casos clínicos que, entre muitos, foram aqueles que me suscitaram maior interesse, tanto por se tratarem de temas dos quais não possuíam nenhum ou muito poucos conhecimentos como devido à sua complexidade.
2. Caso Clínico de Suspeita de Membrana
Epirretiniana
2.1 Introdução
2.1.1 Humor vítreo
O vítreo, ou humor vítreo, é um fluido gelatinoso, transparente e avascular que preenche a maior parte do globo ocular. (1,2) Os descolamentos do vítreo provocam a libertação de células como fibrócitos e células do epitélio pigmentar da retina ou de células endoteliais provenientes dos capilares. Estas células podem agrupar-se e formar bandas ou membranas sobre a retina. (1,3,4)
2.1.2 Retina
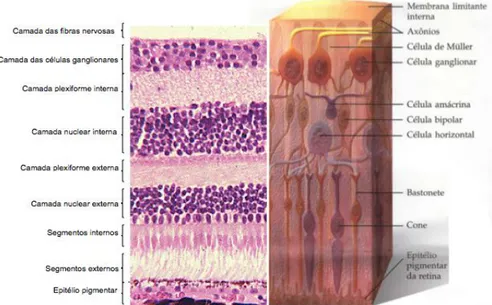
A retina é a camada mais interna do olho. Trata-se de uma camada fina que se estende desde o nervo ótico até à ora serrata. Nela podemos encontrar a mácula e a fóvea, duas estruturas de grande importância para a visão. (1–3) A retina pode dividir-se em dez camadas enunciadas abaixo e ilustradas na figura 1: (1,3)
1. Epitélio Pigmentar
2. Camada dos segmentos das células fotorrecetoras (cones e bastonetes) 3. Membrana limitante externa
4. Camada nuclear externa: onde se encontram os núcleos das células fotorrecetoras 5. Camada plexiforme externa: contém as ligações das células bipolares e horizontais com
as células fotorrecetoras
6. Camada nuclear interna: contém os núcleos, das células bipolares, amácrinas e horizontais
7. Camada plexiforme interna: contém as ligações entre as células ganglionares e as células amácrinas e bipolares
8. Camada de células ganglionares
9. Camada de fibras nervosas: contém os axónios das células ganglionares que vêm do nervo ótico
10. Membrana limitante interna
Figura 1. Ilustração e histologia das camadas da retina (5)
2.1.3 Membrana Epirretiniana
A membrana epirretiniana (figura 2) insere-se nas desordens da interface vitreomacular e trata-se de uma estrutura fibrocelular, avascular, muito fina, que trata-se detrata-senvolve sobre a retina. As perdas ou perturbações visuais devem-se ao aumento ou enrugamento da membrana sobre a mácula. (6,7)
Figura 2. Membrana Epirretiniana, visível como uma zona esbranquiçada sobre a área macular (8) A membrana epirretiniana pode ser classificada como idiopática ou secundária, dependendo da sua origem. (6)
A idiopática é a mais frequente e não possui uma causa aparente ou uma patologia associada. Em cerca de metade dos pacientes ocorre devido a tecido vítreo residual na superfície da retina que permanece após a separação cortical (que ocorre durante o desenvolvimento do olho no útero) e que depois prolifera. (6,7) A formação da membrana pode demorar anos, raramente é bilateral e não é tão agressiva quanto a secundária. (6)
A membrana de origem secundária, tal como o nome indica, ocorre secundariamente a outra perturbação ocular como, por exemplo, o tratamento de certas patologias, como é o caso da
cirurgia ao descolamento da retina, da crioterapia ou da fotocoagulação, ou devido a alterações ou patologias oculares como ruturas ou doenças vasculares da retina, vitreorretinopatias proliferativas, inflamações intraoculares, traumas oculares, entre outros. Aqui, o facto de ser binocular ou não vai depender do que levou à formação da membrana. (6,7)
Relativamente à constituição celular da membrana, esta varia consoante o tipo, a fase evolutiva e a causa da sua formação. As idiopáticas são formadas principalmente por células gliais. No início é constituída por uma matriz de colagénio onde aderem algumas células gliais que não possuem propriedades contrácteis e, por isso, não originam trações significativas na retina. Com a evolução da membrana as células diferenciam-se e tanto a matriz de colagénio como a membrana limitante interna da retina vão servir de suporte para o crescimento de outras células provenientes da retina. Em fases mais avançadas vai dar-se o aparecimento e crescimento de células fibroblásticas, ocorrendo adesão celular e sendo adquiridas capacidades contrácteis. A constituição da membrana de tipo secundária depende da causa, sendo mais comum encontrar células do epitélio pigmentar da retina e proteínas, tanto de adesão como contrácteis, o que a torna mais difícil de remover. (6,9,10)
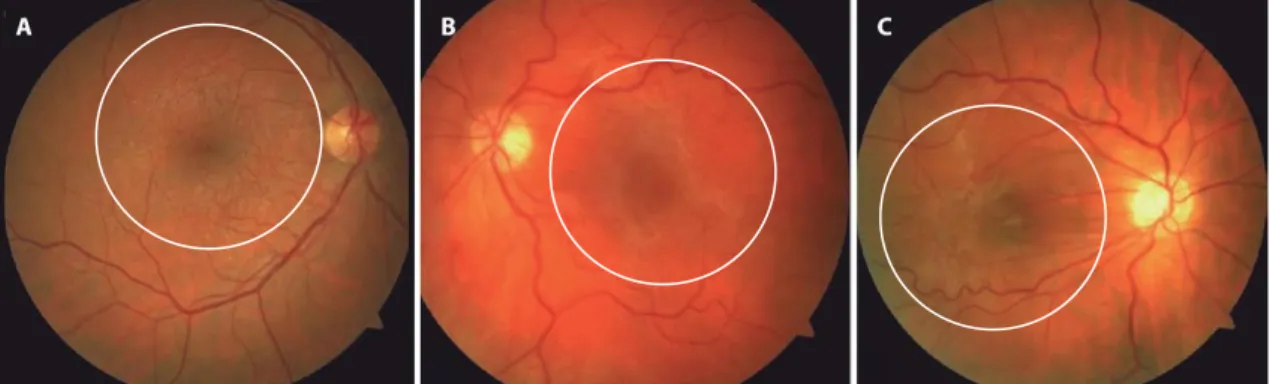
Em relação à evolução da membrana epirretiniana esta pode ser dividida em três fases: (7,10,11)
• Grau 1: também conhecida como maculopatia em celofane. A membrana ainda é muito fina e translúcida, observando-se apenas um reflexo brilhante. Ainda não se encontra associada a qualquer distorção retiniana ou visual;
• Grau 2: ou maculopatia em celofane enrugada. Aqui a membrana começa a contrair causando um enrugamento da superfície interna da retina bem como tortuosidade vascular, arrastando os vasos perimaculares para a fóvea. Devido a essa contração da membrana é nesta fase que se podem formar pseudo-buracos maculares;
• Grau 3: nesta fase a membrana pode também passar a designar-se por pucker macular. Sendo uma fase mais avançada ela já se encontra mais espessa e opaca o que provoca distorções e trações retinianas profundas. Na observação do fundo do olho pode observar-se associado um edema macular cístico, hemorragias intrarretinianas, exudados ou ectopia foveal. Aqui, para além dos pseudo-buracos, podem mesmo vir a surgir buracos maculares.
Nas imagens de fundo do olho abaixo (figura 3) podem observar-se membranas epirretinianas e algumas das alterações que estas podem provocar nas várias fases de evolução:
Figura 3. Membranas Epirretinianas de grau 1 (A), grau 2 (B) e grau 3 (C) (12) Diagnóstico diferencial de: (9)
• Edema macular cistóide; • Neovascularização da coróide; • Buraco macular;
• Dobras da coróide;
• Hamartoma combinado da retina;
As queixas envolvem desfocagem e metamorfopsias e, mais raramente, diplopias monoculares e micropsias. (6) Isto nos casos mais avançados pois os casos ligeiros e moderados são muitas vezes assintomáticos. (6,7) Frequentemente os sintomas só se manifestam caso a área macular ou perimacular seja afetada. Os sintomas dependem assim da posição da membrana na retina, da sua espessura e transparência. (7)
Em relação aos sinais, a AV (acuidade visual), por exemplo, depende muito da gravidade da membrana. (6)
A observação do fundo do olho é muito importante pois permite detetar vários sinais que permitem estabelecer o diagnóstico. Tal como anteriormente referido, mesmo na fase inicial já é possível detetar um brilho irregular translúcido, mais visível sob o filtro luz verde. Já foi igualmente mencionado que a membrana se enruga e que à medida que fica mais espessa e contrai torna-se mais visível, causando também uma distorção leve nos vasos sanguíneos. Em fases mais avançadas a distorção torna-se cada vez maior ocorrendo também enrugamento da retina e estrias que podem cobrir estruturas abaixo. (6)
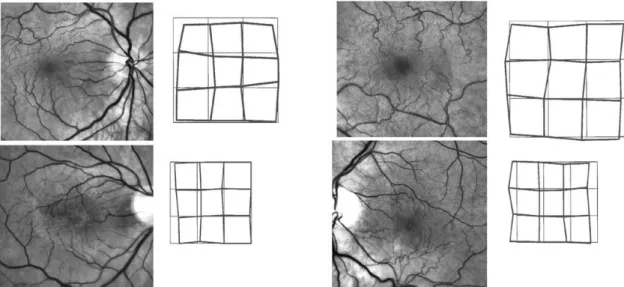
Pode também fazer-se o teste da grelha de Amsler, onde o paciente pode, ou não, ver as linhas distorcidas, dependendo da fase em que se encontra a membrana. (6,7) Na figura 4 podem ver-se alguns dos resultados que ver-se espera obter ao realizar este teste. Como ver-se pode constatar cada membrana é única podendo obter-se vários resultados para este teste.
Figura 4. Retinografias de diferentes indivíduos, com membranas epirretinianas em diferentes graus de
evolução e respectivos resultados que estas provocam no teste da grelha de Amsler (13)
No OCT (tomografia de coerência óptica) a membrana é visível como uma camada altamente refletiva aderente à superfície da retina ou, nalguns casos, separada desta o que a torna mais fácil de detetar. Por vezes, devido à distorção da retina a fóvea pode parecer mais profunda, no entanto, a espessura desta será normal o que significa que estamos na presença de um pseudo-buraco macular. (6,7,10) Na figura 5, por exemplo, temos uma imagem de OCT, de domínio temporal, onde se pode reconhecer a membrana como uma camada muito fina e altamente refletiva (a vermelho) sobre a superfície da retina. No exemplo dado não existe contorno foveal, o que pode significar tração ou edema foveal. (14)
Por vezes pode encontrar-se associada uma tração vitreomacular, edema macular ou perda da depressão foveal. O OCT é um teste de grande importância pois auxilia na deteção, diagnóstico, tratamento e seguimento da patologia. (6,7,10)
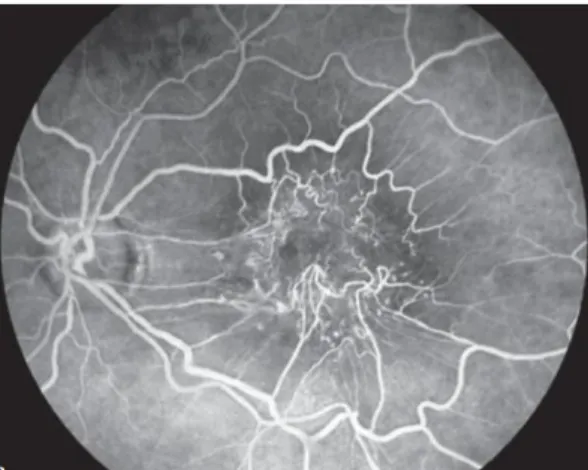
Com o aparecimento do OCT a angiografia fluoresceínica perdeu alguma visibilidade, no entanto, continua a ser um teste muito importante. (10) A angiografia fluoresceínica torna mais evidente a tortuosidade dos vasos e permite detetar possíveis vazamentos sanguíneos, ambos visíveis na figura 6, bem como fazer o diagnóstico diferencial. (6,9)
Figura 6. Angiografia fluoresceínica de uma membrana epirretiniana com distorção dos vasos na área
macular (9)
No tratamento existem diversos aspetos a ponderar. (6) Os sintomas, necessidades visuais e perda visual do paciente bem como a idade e presença de outras patologias oculares devem pesar na decisão do tratamento. É também importante perceber em que fase se encontra a membrana devido à diferenciação das células que a constituem e que à medida que evoluem provocam maior adesão tornando-a mais difícil de ser removida. (10) Além disso, por vezes, em fases iniciais, os sintomas visuais podem resolver-se espontaneamente devido à separação da membrana da superfície da retina. (6)
O tratamento passa por uma cirurgia onde a membrana é removida com recurso a uma vitrectomia, que consiste na remoção e substituição do vítreo. (3,9) Este procedimento permite alcançar a membrana e fazer a exérese, ou seja, raspar a membrana. (6,9) A distorção diminui ou desaparece e a AV melhora um pouco. O insucesso e complicações são os característicos deste tipo de cirurgia sendo que o prognóstico também depende da AV antes da operação, da presença de pseudo-buracos maculares, de edemas maculares cistóides, de vazamento dos vasos sanguíneos (daí a importância da angiografia) e também da própria localização da membrana. (6,15)
2.2 Descrição e Análise do Caso
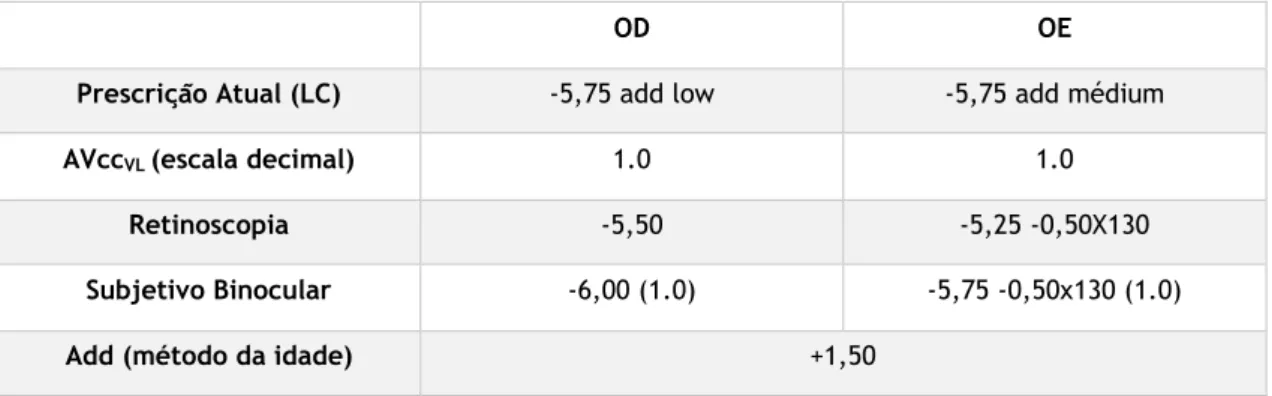
2.2.1 Dados e Resultados da Consulta
• Paciente do sexo feminino, 44 anos, caucasiana, professora • Usa lentes de contacto multifocais desde 2014
• Não alterou a refração dos óculos desde 2004 • Deseja agora usar lentes oftálmicas progressivas
• Histórico ocular, de saúde e familiar sem nada a reportar
Tabela 1. Resultados clínicos do exame optométrico do paciente do caso de suspeita de membrana
epirretiniana
OD OE
Prescrição Atual (LC) -5,75 add low -5,75 add médium
AVccVL (escala decimal) 1.0 1.0
Retinoscopia -5,50 -5,25 -0,50X130
Subjetivo Binocular -6,00 (1.0) -5,75 -0,50x130 (1.0)
Add (método da idade) +1,50
•
PIO (mmHg)OD: 20; PIO ajustada 21; paquimetria 0,515μm
• Retinografia
Não existem queixas e os exames realizados, cujos valores são apresentados na tabela 1, parecem indicar que tudo se encontra dentro do normal.
O aparelho usado para a tonometria, realiza também a paquimetria e portanto o valor da PIO a ter em conta deve ser o valor ajustado, que se encontra no limite máximo em ambos os olhos.
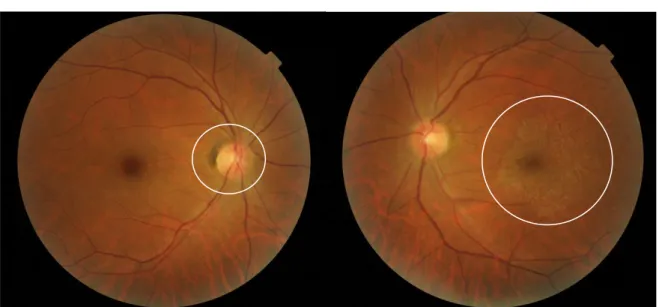
Como é usual realizou-se um exame ao fundo do olho. Na figura 7 podemos observar as retinografias da paciente. Ambos os olhos apresentam um padrão tigrado, característico de um olho míope. Em ambos o disco ótico apresenta-se redondo com bordos bem definidos, a relação C/D (cup/disc) é de cerca de 0.2-0.3 e a regra ISNT (inferior, superior, nasal e temporal) parece ser respeitada. A nível dos vasos a relação A/V (artéria/veia) é de 2/3, o trajeto dos vasos não é muito tortuoso e o cruzamento arteriovenoso parece normal. A mácula encontra-se a cerca de dois diâmetros do disco ótico no sentido temporal.
No entanto existem duas alterações que nos chamaram a atenção e que nos levaram a encaminhar a paciente para o oftalmologista. No OD pode observar-se uma atrofia peripapilar da zona beta do nervo óptico e no OE uma membrana que se estende sobre e em volta da área macular.
Tendo em conta estes achados foi também realizado um OCT, no entanto as imagens obtidas não tinham qualidade e portanto os resultados foram descartados.
Figura 7. Retinografia do olho direito revelando atrofia peripapilar da zona-beta do nervo óptico e do olho
2.3 Discussão
A membrana epirretiniana é uma proliferação de células avasculares sobre a superfície interna da retina. (7,10) Na retinografia da paciente é possível observar uma estrutura fina, composta por células avasculares sobre a superfície da retina, levando assim à suspeita de uma membrana epirretiniana.
As membranas epirretinianas podem ser idiopáticas ou secundárias, sendo que as primeiras não ocorrem devido a nenhum fator em especial enquanto as segundas estão associadas a patologias ,como rutura da retina, devido a tratamentos, como a fotocoagulação, ou ainda devido a traumas ou outras perturbações oculares. (10) Baseando-nos nestes factos e no histórico de saúde ocular da paciente somos levados a concluir que a sua membrana é de origem idiopática.
O resultado do teste da grelha de Amsler depende de vários fatores, sendo um deles a fase em que se encontra a membrana. (6,7) Tendo em conta os achados encontrados na retinografia foi feito este teste, que teve resultado negativo, ou seja, a paciente não relatou distorção das linhas, o que pode indicar que se trata de uma membrana numa fase inicial. Os estudos referem que as membranas de grau 1 são muito subtis, muitas vezes notando-se apenas um brilho na observação do fundo do olho. (10) No caso em questão os limites da membrana são já bastante visíveis, mas esta não provoca qualquer tipo de alteração visual bem como distorção dos vasos ou enrugamento da retina e portanto, ao nível da evolução, esta membrana estará entre o grau 1 e 2.
A necessidade de tratamento depende de vários fatores. Tendo em conta que as membranas costumam ter uma progressão lenta, ou seja, a sua espessura, concentração celular e área aumentam muito lentamente e, normalmente, não provocam sintomatologia a maioria não é operada. (10) Por outras palavras, sempre que a membrana epirretiniana não interfira significativamente na qualidade de vida do sujeito é preferível não operar pois a operação pode implicar riscos desnecessários.
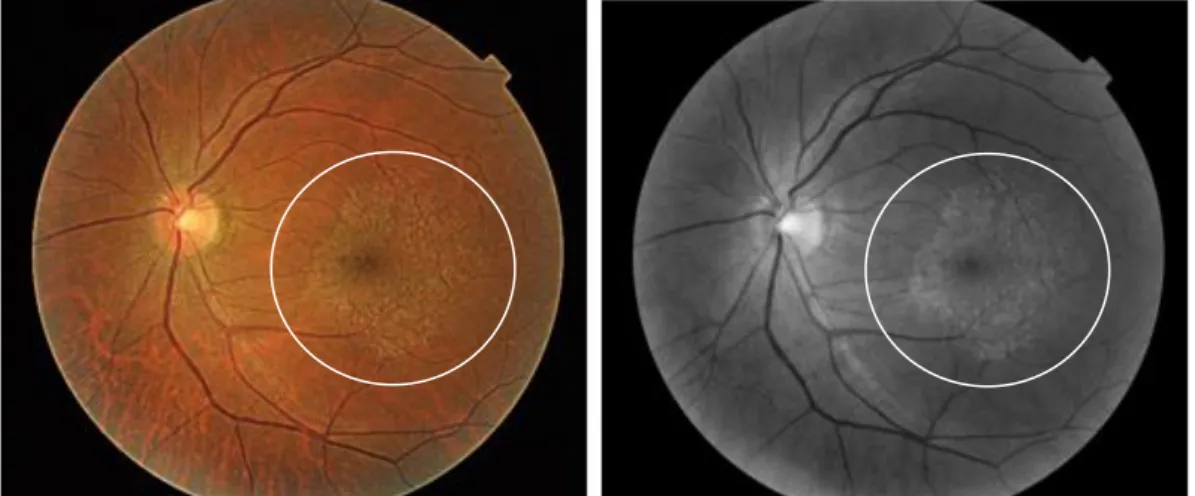
Seguidamente podem observar-se as retinografias tiradas (ao olho esquerdo) na primeira consulta (figura 8) e nas duas consultas de seguimento (figura 9 e 10). Sobre as fotos foram colocados filtros HDR e IV para uma melhor apreciação das estruturas.
Figura 9. Retinografia do OE com membrana epirretiniana com filtro HDR e IV, respetivamente, relativa
à 2ª consulta (Fevereiro) (fotos cedidas por Luis Lucas)
Figura 8. Retinografia do OE com membrana epirretiniana com filtro HDR e IV, respetivamente, relativa
à 1ª consulta (Dezembro) (fotos cedidas por Luis Lucas)
Figura 10. Retinografia do OE com membrana epirretiniana com filtro HDR e IV, respetivamente, relativa
A alteração da membrana é notável, nomeadamente, da sua forma, tendo recuado em certas zonas e estendido para outras. No entanto não aparenta ser mais espessa ou compacta nem provoca tortuosidade dos vasos. Tendo ainda em conta que a AV não se alterou, neste caso verifica-se o que foi dito acima, ou seja, a remoção da membrana iria revelar-se um risco desnecessário e daí o oftalmologista ter recomendado que apenas seja feito um seguimento da patologia.
Relativamente às outras perturbações observadas durante a consulta, os valores da PIO (pressão intra-ocular) devem encontrar-se entre os 10 e 21 mmHg. (16) Os valores ajustados da nossa paciente encontram-se no limite máximo, não o ultrapassando e, portanto, não representam razão de alarme. No entanto, a gravidade das consequências de uma PIO alta não devem ser ignoradas e por isso um controlo apertado será sempre mais vantajoso.
Na análise do fundo ocular foi referida uma alteração no OD, a atrofia peripapilar da zona beta do nervo óptico. Trata-se de uma redução da espessura, ou seja, das células constituintes, das camadas da retina e do epitélio pigmentar da retina junto ao nervo ótico. Caracteriza-se por um crescente hiperpigmentado podendo distinguir-se assim de crescentes miópicos, que não possuem pigmento. Não causa sintomas nem perda visual, no entanto, estudos recentes mostram que esta atrofia pode estar relacionada com o glaucoma. (17) Ao longo do seguimento da suspeita de membrana epirretiniana foram efetuadas retinografias ao olho direito, no entanto, ao contrário da membrana a atrofia peripapilar não demonstrou qualquer alteração.
Concluindo,tal como a paciente pretendia foi-lhe prescrita a graduação para lentes oftálmicas progressivas já que os achados encontrados não interferiam com a sua AV, caso contrário, ter-se-ia optado por reencaminhar primeiro para o oftalmologista e graduar apenas após o parecer deste. Complementarmente, devido aos achados, ou seja, os valores ajustados da PIO no limite máximo, a atrofia peripapilar da zona beta no OD e, principalmente, a membrana epirretiniana no OE a paciente foi encaminhada para o oftalmologista a fim de ser devidamente diagnosticada e, se necessário, tratada. O centro ótico referido neste relatório realiza consultas de oftalmologia quinzenalmente, de modo que, após consentimento da paciente, foi marcada uma consulta com o médico residente, não sendo assim necessário redigir uma carta de reencaminhamento. No entanto a paciente poderia ter optado por ser reencaminhada para o médico de família onde a partir daí seria então direcionada para um oftalmologista e por essa razão pode ser encontrado um exemplo da carta, em anexo, caso esta tivesse vindo a ser necessária.
3.Caso Clínico de Excesso de Divergência
3.1 Introdução
A visão binocular é o resultado da recolha de informação feita por ambos os olhos, o que nos permite ter uma melhor perceção de profundidade. Podemos igualmente avaliar distâncias através de pistas monoculares, no entanto, estas não são tão precisas como a informação recolhida através da visão binocular e daí a sua importância. Existem três graus de visão binocular, a perceção simultânea, a fusão e a estereopsis. À semelhança dos problemas refrativos e das patologias também aqui podem existir alterações que podem provocar desconforto e afetar o dia-a-dia das pessoas, as chamadas anomalias da visão binocular. (18,19)
3.1.1 Excesso de divergência
De uma forma simples, o excesso de divergência caracteriza-se por um tónus muscular insuficiente, o que dificulta a convergência e impede uma visão binocular nítida ao longe. (20)
No excesso de divergência o paciente refere que, ocasionalmente, vê desfocado ao longe pois exerce muita convergência o que induz um esforço acomodativo excessivo devido à relação convergência-acomodação. Este esforço vai permitir o alinhamento ocular, no entanto leva a visão desfocada ao longe. Forçar o pestanejo ajuda-o a manter a fusão, sente necessidade de fechar um olho em ambientes ou luzes brilhantes e, por vezes um olho desvia. Quando ocorre em crianças esta é a principal razão que leva os pais a procurar ajuda profissional já que o desvio os preocupa a nível visual e estético. (19,20) A astenopia, muito comum nos outros distúrbios binoculares ou acomodativos não costuma estar presente aqui, mas apenas se ocorrer supressão ou CRA (correspondência retiniana anómala) durante o desvio, pois caso contrário o paciente não só vai sentir astenopia como poderá queixar-se de diplopia. (22,24)
Em relação aos sinais, o excesso de divergência caracteriza-se, principalmente, por um desvio maior em visão de longe do que ao perto, cerca de 10-15 △ de diferença entre estes, podendo ser uma exoforia ou tropia constante ou intermitente. O AC/A, ou seja, a relação entre a convergência-acomodativa e a acomodação, é alto (isto quando é usado o método calculado) a estereopsis em visão próxima e o PPC (ponto próximo de convergência) são normais. Além disso o desvio é comitante, ou seja, é igual em todas as posições do olhar. (19,20,22–24)
Outro sinal característico do excesso de divergência é que, apesar da exoforia alta, as VFP (vergências fusionais positivas) costumam estar normais. (19,23)
O cover-teste é muito importante no diagnóstico. Por norma, ao longe, a exotropia é intermitente, com supressão profunda durante o desvio, sendo que este se torna manifesto
quando há libertação de acomodação o que ocorre com fadiga, determinadas patologias ou momentos de menor concentração. Por esta razão pode ser difícil detetar um estrabismo intermitente já que o cover-teste é feito com o paciente concentrado. (19,25) Assim, no caso das crianças, o relato dos pais é de grande relevância já que estes estão presentes em todos os momentos, inclusive quando o desvio se torna manifesto.
Em cima referiu-se que o AC/A pelo método calculado é alto, no entanto, o AC/A gradiente pode ser normal. É assim muito importante calcular o AC/A pelos dois métodos já que o seguimento depende dos resultados obtidos. (19) Scheiman e Wick (19) sugerem que caso estejam ambos altos o tratamento sequencial deve ser o indicado para um AC/A alto, no entanto, caso o AC/A gradiente esteja normal então deve optar-se pelo tratamento para AC/A’s normais.
Em relação ao erro refrativo, o excesso de divergência é mais comum nos míopes e anisómetropes, sendo que neste ultimo caso o sujeito costuma sofrer de ambliopia. (19,23)
Diagnóstico diferencial de: (19)
• Exoforia básica
• Excesso de divergência simulado • Insuficiência de convergência
É importante perceber a diferença entre o excesso de divergência e outras anomalias binoculares para que seja aplicado o tratamento adequado.
Na exoforia básica a diferença entre o desvio de perto e o desvio de longe costuma ser inferior a 10-15△ enquanto, tal como foi referido anteriormente, no excesso de divergência a diferença é superior a este valor. (24,26)
Durante muitos anos, ao realizar o cover-test alternante numa criança, quando se obtinha uma exoforia ao longe assumia-se que se estava na presença de um excesso de divergência. No entanto, Scobee (24) veio a descobrir que, por vezes nestas situações, ao ocluir um dos olhos durante 30 minutos a 1 hora e voltando depois a medir as forias o desvio de perto aumentava significativamente podendo exceder o de longe (que com a oclusão prolongada também sofre um pequeno aumento). Mais tarde, Burian (24) classificou esta situação como excesso de divergência simulado. De uma forma simples, trata-se de uma exotropia básica onde o desvio
A insuficiência de convergência é muito semelhante ao excesso de divergência no entanto o problema ocorre ao perto, ou seja, o desvio de perto é superior ao de longe e as queixas são na visão de perto. Se esta anomalia estiver presente durante muito tempo e não for corrigida pode provocar supressão. (20,24)
O excesso de divergência deve ser tratado pois a exotropia pode passar de intermitente a constante. (22) O tratamento sequencial deverá seguir a seguinte ordem: (19)
• Correção ótica da ametropia
• Prisma vertical (caso seja necessário)
• Adição de potência negativa em visão de longe • Oclusão para a ambliopia
• Treino visual • Prisma horizontal • Cirurgia
A correção da ametropia é importante em erros refrativos significativos e, caso se esteja na presença de um verdadeiro excesso de divergência, ou seja, onde existe um AC/A alto, os míopes beneficiam ainda mais da correção pois esta ajuda a diminuir o ângulo do desvio ao longe. (19) Já nas hipermetropias, Burian (27) aconselhava a que apenas se corrigissem totalmente erros hipermétropicos moderados a altos pois, se se estivesse na presença de um excesso de divergência simulado a exotropia poderia tornar-se constante, no entanto, Pickwell (27) veio desmentir esta situação.
Por norma, em condições de fusão os desvios verticais, caso existam, não se costumam manifestar e, portanto, se este não estiver presente não existe necessidade de prescrever um prisma vertical. Em relação ao prisma horizontal, de base in, este iria reforçar a estimulação de ambas as fóveas, no entanto, trata-se apenas de uma solução temporária e, tendo em conta os altos níveis de sucesso do treino visual os prismas tornam-se desnecessários na maioria dos casos. (19,26)
A adição de potência negativa em visão de longe pode ajudar como complemento do plano de tratamento. É aconselhada em AC/A’s altos e em crianças com menos de seis anos quando o desvio é intermitente e parece estar a tornar-se constante pois ajudam a reduzir o ângulo do desvio. (19,26)
O treino visual deve ser adaptado a cada pessoa podendo variar o número de consultas necessárias e o método usado. Na literatura podemos encontrar vários planos de treino visual que devem ser modificados consoante o paciente. Nem todos os pacientes precisam de executar todos os passos do plano de treino, ou seja, se um paciente mostra ter mais facilidade num certo passo deve passar-se ao próximo, isto porque se pretende que o programa de treino visual
tenha a menor duração possível. O treino feito em casa é extremamente importante assim como a motivação do paciente. (19) Segundo Scheiman e Wick (19) existem pelo menos três métodos de treino. De uma forma resumida, o primeira passa por ocluir um olho de forma a eliminar a supressão, de modo a que o paciente se aperceba da diplopia. O segundo promove a visão binocular, ou seja, começa-se o treino com condições ótimas e vai-se avançando para estímulos que desencadeiam o estrabismo intermitente. Estes pacientes atingem melhor a binocularidade quando veem estímulos de estereopsis ao perto (como foi referido na introdução a visão binocular compreende três graus sendo a estereopsis o terceiro). Começa-se portanto com esses estímulos e vai-se reduzindo progressivamente para estímulos de segunda e primeira ordem da visão binocular (CRA e fusão respetivamente). (24) Esta sequência começa também em visão de perto e vai progredindo para intermédia e finalmente para longe. No fim o paciente já trabalha com o primeiro grau de binocularidade e com visão de longe. Esta terapia vai assim ensinar o paciente a manter a binocularidade mesmo sem pistas que a promovam. O terceiro método combina os dois anteriores, começando com o primeiro método que vai permitir ao paciente recuperar a fusão quando o desvio ocorre. Esta aproximação deve ser aplicada o mais cedo possível pois encurta a duração da terapia. (19)
Por fim, ainda que não seja da responsabilidade do optometrista, é importante falar também na opção cirúrgica. Todas as opções referidas até aqui têm-se mostrado até à data muito bem-sucedidas e por isso a cirurgia, que no caso desta anomalia pode resultar num endodesvio, deve ser considerada em último lugar. Deve ainda ser combinada com outros tratamentos pois estudos revelam que isoladamente esta não tem resultados muito satisfatórios. (19,22)
3.2 Descrição e Análise do caso
3.2.1 Dados e Resultados da consulta
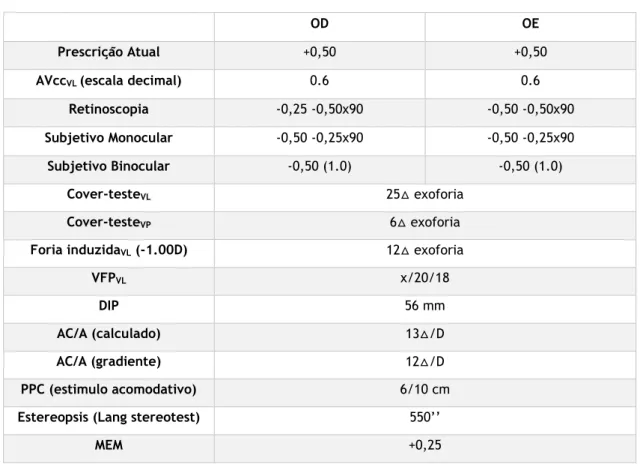
• Paciente sexo masculino, 9 anos, caucasiano, estudante
• Queixa-se que está a ver pior (dificuldade em ver o quadro na escola) • Refere que por vezes vê a dobrar (diplopia)
• Pais mencionam que, por vezes, OD desvia para fora • Histórico ocular, de saúde e familiar sem nada a reportar
Tabela 2. Resultados clínicos do exame optométrico do paciente do caso de excesso de divergência
OD OE
Prescrição Atual +0,50 +0,50
AVccVL (escala decimal) 0.6 0.6
Retinoscopia -0,25 -0,50x90 -0,50 -0,50x90
Subjetivo Monocular -0,50 -0,25x90 -0,50 -0,25x90
Subjetivo Binocular -0,50 (1.0) -0,50 (1.0)
Cover-testeVL 25△ exoforia
Cover-testeVP 6△ exoforia
Foria induzidaVL (-1.00D) 12△ exoforia
VFPVL x/20/18
DIP 56 mm
AC/A (calculado) 13△/D
AC/A (gradiente) 12△/D
PPC (estimulo acomodativo) 6/10 cm
Estereopsis (Lang stereotest) 550’’
MEM +0,25
• Luzes de Worth
No inicio da consulta vê quatro luzes, que por vezes passam a cinco (duas vermelhas do lado esquerdo e três verdes do lado direito) e mais no fim vê cinco luzes sendo que por vezes as duas vermelhas desaparecem ficando apenas três luzes verdes, a 6 metros.
3.3 Discussão
A visão binocular é muito importante para o ser humano e por isso, durante a consulta de optometria, deve ter-se em atenção possíveis anomalias binoculares que possam estar a motivar a queixa do paciente.
O excesso de divergência é uma anomalia da visão binocular que se caracteriza por um exodesvio na visão de longe superior ao de perto. O paciente costuma sentir que vê desfocado ao longe, olhos cansados, necessidade de fechar um olho perante luzes brilhantes e, nalguns casos, um olho desvia. (19,20)
O paciente do caso clínico acima exposto apresentou-se em consultório com queixas de má visão ao longe, diplopia e os pais afirmavam que, por vezes, especialmente ao fim do dia, o
olho direito parecia desviar. Tendo em conta as queixas expostas desconfiou-se de um problema binocular, de visão de longe, como excesso de divergência.
Primeiro foi realizado o exame refrativo (tabela 2) onde se verificou que de facto a correção óptica habitual do paciente já não lhe proporcionava a melhor acuidade visual, o que poderia explicar as queixas na visão de longe. Seguidamente, como é usual, realizou-se um cover-teste onde foi notada um exodesvio tanto ao longe como ao perto. Após medição com barra de prismas em visão de longe obteve-se uma exoforia de 25△ e ao perto uma exoforia de 6△. Segundo Elliot (29) a norma da magnitude das forias em visão de longe situa-se entre 2△endoforia e 4△exoforia e em visão de perto entre 3 e 6△ de exoforia. O desvio de perto encontrado está portanto dentro da norma, no entanto, o de longe excede em muito o esperado o que leva a concluir que existe um problema binocular de longe. Foram realizados mais testes para perceber de que modo o desvio afeta o paciente e se estamos de facto perante um excesso de divergência. Como se trata de um exodesvio foram realizados os testes do grupo VFP.
A norma para as VFP, na visão de longe, é de 12-16 (enublamento)/ 18-22 (rutura)/14-18 (recobro) (△), algo que se verifica no excesso de divergência apesar da exoforia alta. (19,29) De facto os valores obtidos neste caso, x/20/18 (△), respeitam este ponto. No entanto isto não significa que não estejamos perante um problema. Segundo o critério de Sheard, aplicável nas exoforias, para que o desvio seja compensado, as reservas devem ser, pelo menos, o dobro da foria. (25) No casso do nosso paciente a sua foria é de 25△ e as reservas (ou seja, o valor da rutura nas VFP) de apenas 20△. Isto significa que o critério não é respeitado, o que por vezes vai levar a que o olho desvie tornando-se o desvio manifesto.
No excesso de divergência o AC/A calculado pode ser alto e o AC/A gradiente normal, isto porque o primeiro é calculado usando a foria de perto e de longe, ou seja, dois valores sobre os quais a convergência atua de forma diferente. É importante perceber se ambos os AC/A’s são altos ou se apenas um o é pois o método de tratamento pode variar. (19) Por esta razão foram calculados ambos os AC/A’s tendo-se obtido resultados ilustrados abaixo na tabela 3:
Tabela 3. Fórmulas do AC/A calculado e gradiente e respetivos cálculos com os valores obtidos durante a
consulta ao paciente do caso clínico de excesso de divergência
AC/A calculado 𝐷𝐼𝑃(𝑐𝑚) + (𝐹𝑝 − 𝐹𝐿) 𝐴 5.6 + (−6 − (−25)) 2,5 = 13,2 △/D AC/A gradiente 𝐹𝑖− 𝐹𝐿 |𝐿𝐴| −25 − (−12) |−1.00| = 12 △/D
caso de divergência) e portanto, tal como Scheiman e Wick (19) sugeriram pode optar-se pelo tratamento adequado ao AC/A alto.
À semelhança das VFP de perto também o o PPC (ponto próximo de convergência), a estereopsis e o MEM (retinoscopia do método de estimativa monocular) resultam em valores dentro da norma nos casos de excesso de divergência. (19,20) Ao realizarmos estes testes obtivemos de facto valores dentro da norma (o valor da estereopsis pode ser considerado baixo, no entanto, foi usado o teste usado foi o Stereotest de Lang, para o qual o valor obtido se encontra dentro da norma) o que vem reforçar a ideia de que estamos na presença de um excesso de divergência e, no caso do PPC informa ainda que não existem problemas ao nível da convergência na visão de perto e o MEM que não existe um problema acomodativo associado.
Foi realizado o teste das luzes de Worth por duas vezes e da primeira vez, praticamente no inicio da consulta, o rapaz referiu ver quatro luzes, o que revela que o segundo grau da visão binocular, ou seja, a fusão, está presente. No entanto referiu também que por vezes parecia-lhe ver cinco luzes, duas vermelhas do lado esquerdo e três verdes do lado direito, o que indica uma tropia com diplopia cruzada. Como foi referido acima as reservas são insuficientes para compensar a exoforia o que leva a que por vezes a visão binocular “rompa” e o desvio se torne manifesto, ou seja, passamos de uma exoforia para uma exotropia. Foi esta situação que os pais relataram na anamnese, o desviar do olho. Quase no fim da consulta realizou-se novamente o teste e a criança revelou ver logo as cinco luzes, no entanto, também esta situação não era permanente pois por vezes via apenas três luzes verdes. Este resultado significa que o menino está a suprimir do olho direito, o olho que desvia. A supressão é um mecanismo de defesa do nosso cerébro contra a diplopia. Analisando os resultados deste teste no seu todo podemos concluir que o menino sofre de uma exotropia intermitente.
Todos os resultados obtidos durante a consulta confirmam que estamos perante um excesso de divergência com ambos os AC/A’s altos, portanto o tratamento foi escolhido de acordo com esta anomalia.
Apesar de não ser a primeira opção do tratamento sequencial sugerido por Scheiman e Wick a terapia visual é um dos tratamentos mais bem sucedidos. No entanto, como foi dito anteriormente, a motivação, cooperação e disponibilidade do paciente é muito importante para o sucesso deste tratamento. No caso em questão ambos os pais do paciente informaram que seria muito difícil conjugar horários de modo a permitir que o filho viesse às consultas de treino visual na ótica. Além disso, as actividades extra-curriculares em que está envolvido e o estudo também impedem o paciente de cumprir o plano de treino que deveria realizar em casa. Sendo assim, tendo em conta que o paciente já usava óculos, não se mostra avesso a estes e todas as outras opções de tratamento não se adequam, optou-se pela correção ótica com adição de potência negativa em visão de longe.
A graduação necessária para o corrigir o erro refrativo seria, tal como apresentado na tabela 2, de -0,50D em AO. Sobre esta graduação adicionou-se então mais potência negativa. A adição de potência negativa em visão de longe é muito usada em casos de altas exoforias ou exotropias pois estimulam a acomodação o que arrasta convergência acomodativa e consequentemente diminui o ângulo do desvio. Neste caso pretendia-se que o uso fosse a tempo inteiro o que, segundo a literatura, reduz a ocorrência da exotropia intermitente e permite uma visão binocular mais confortável em altas exoforias. (19) Como já foi referido obteve-se um AC/A calculado de 13/1△/D o que significa que por cada dioptria negativa que adicionarmos iremos alterar 13△ na foria e na VFP. Assim, se colocarmos uma lente de -1,00D a nossa exoforia deverá reduzir para cerca de 12△ e por sua vez as reservas fusionais, ou seja o valor da rutura, deverá aumentar para 33△. Antes o critério de Sheard não se cumpria pois a foria excede o dobro da rutura, no entanto, com esta lente o critério deverá ser cumprido. Tendo em conta que o resultado do subjetivo binocular foi de -0,50D a prescreveram-se lentes oftálmicas com uma graduação de -1,50D (valor do subjetivo binocular mais a adição negativa na visão de longe) para uso continuo. De modo a não prejudicar a visão da criança durante o trabalho de perto as lentes prescritas são de reforço positivo. Trata-se de uma lente unifocal com um incremento positivo para visão próxima. Segundo os fabricantes são aconselhadas para pessoas que passam grandes períodos em trabalho de perto pois permitem que os músculos ciliares relaxem evitando a fadiga ocular. (30)
O paciente apresentado neste caso clinico ainda não regressou para nova consulta mas espera-se que através do tratamento acima descrito as queixas desapareçam. Tendo em conta que a adição de potência negativa na visão de longe faz parte apenas do tratamento para o excesso de divergência a partir do momento que este esteja resolvido esta potência “extra” deve ser eliminada.
4. Caso clínico de adaptação de lentes de
contacto multifocais
4.1 Introdução
A prevalência de pessoas míopes tem vindo a aumentar com o passar dos anos, especialmente nas áreas urbanas e nos países asiáticos, onde atingiu proporções preocupantes. (31–35)
4.1.1 A miopia
A miopia é um erro refrativo onde os raios de luz são focados antes da retina em vez de sobre ela, fazendo com que a imagem do objeto se foque antes da retina (um efeito semelhante ao ilustrado na figura 11) tornando a visão ao perto nítida mas ao longe desfocada. (36) Por esta razão, o paciente míope queixa-se de má visão ao longe e por vezes semicerra os olhos. Também é comum sentir fadiga ocular, ou “vista cansada”, bem como dores de cabeça. (37)
Figura 11. Ilustração do olho representando a formação da imagem num olho míope (38) Entre as várias causas para a miopia existem três que se destacam: (35,36)
• Curvatura corneal: a córnea é mais curva que o normal levando a que a imagem se forme à frente da retina;
• Índice: deve-se a alterações do índice de refração de componentes transparentes do olho como, por exemplo, do cristalino ou do humor vítreo;
• Axial: ocorre devido ao aumento do comprimento axial (o comprimento do olho), mais concretamente, da câmara posterior. É a mais comum.
Os bébés nascem hipermétropes e à medida que crescem sofrem mudanças do estado refrativo, a emetropização. Durante este processo a córnea aplana, o cristalino fica mais fino e o comprimento axial do olho aumenta progressivamente. Por fim, por volta dos 8-10 anos de idade este processo para e o poder ótico do olho iguala o do seu comprimento axial, o que
permite que se produzam na retina imagens focadas de objetos distantes sem que haja esforço por parte do sistema acomodativo. (35,39,40) Se, por alguma razão, este processo é interrompido a imagem retiniana é degradada e o alongamento axial não cessa o que torna o olho progressivamente míope. (40)
A miopia pode também ser classificada segundo a idade de aparecimento, podendo ser congénita, em idade escolar ou na entrada para a idade adulta. A primeira pode resultar de várias anomalias e está presente desde o nascimento, a segunda desenvolve-se durante a idade escolar da criança e tende a estabilizar por volta dos dezassete anos e a última desenvolve-se um pouco mais tarde, quando o adolescente passa a jovem adulto. (36,39)
Existem igualmente vários graus de miopia. Considera-se miopia ligeira até -3.00D, moderada entre -3.00D e -6.00D e alta acima de -6.00D. As miopias altas são muito preocupantes, especialmente quando se começam a desenvolver na infância. (41)
Na miopia alta ocorre um aumento excessivo e progressivo do olho que leva a perda visual devido a alterações que ocorrem no olho como descolamento de retina, neovascularização subrretiniana, maculopatia miópica, catarata ou glaucoma. (31,32,35) Como já foi referido a prevalência da miopia cresce de dia para dia e, por isso, tendo em conta a gravidade das alterações que a miopia alta pode causar começou a surgir uma preocupação constante do controlo da progressão da miopia com fim a impedir que jovens míopes desenvolvam miopias altas que mais tarde interfiram na sua saúde ocular e qualidade de vida. (32)
A etiologia da miopia e da sua progressão ainda não é clara e tratam-se de matérias ainda em estudo. Os fatores genéticos mostram ter um grande papel já que, crianças de pais míopes têm maior probabilidade de virem também elas a ser míopes. Fatores ambientais têm apresentado igualmente contribuir para o desenvolvimento da miopia tendo alguns estudos concluído que, entre indivíduos de populações com um padrão genético muito semelhante se verificava uma menor prevalência de míopes entre os residentes de áreas rurais em relação aos de áreas urbanas. (33,35) Estudos como este demonstram a importância de passar mais tempo ao ar livre, em ambientes com espaços amplos e com muita luz solar, já que foi também descoberto que a luz solar provoca a libertação de neurotransmissores, como a dopamina, que reduzem o alongamento do olho. (35)
O aumento de trabalhos e atividades que envolvem a visão próxima também têm sido alvo de constante discussão pois a maioria dos estudos apontam-nos como fator chave para o aparecimento e progressão da miopia. (33,35,42)
originando um atraso acomodativo, outro fator indicado como um dos possíveis culpados para o surgimento e progressão da miopia. (43)
A acomodação reduzida é muito associada à exoforia em visão próxima, ao passo que o excesso acomodativo é ligado à endoforia. No entanto, estudos que envolveram míopes e emétropes concluíram que a acomodação reduzida estava na verdade ligada à endoforia. Isto acontece porque as crianças endofóricas necessitam de relaxar a acomodação devido à convergência acomodativa excessiva de forma a manter a visão binocular em trabalho de perto. (40)
Adicionalmente, estudos referem que à medida que a distância dos objetos ao olho diminui ocorre uma desfocagem hipermétrópica retiniana periférica, o que aliado ao atraso acomodativo torna as imagens desfocadas e, portanto, longos períodos em trabalho de perto acabam por desencadear mecanismos oculares que potenciam o crescimento do olho e consequentemente levam à progressão da miopia. (40,43–46)
Para além do atraso acomodativo e endoforia, em visão próxima, os míopes apresentam ainda relações AC/A altas. (40)
O AC/A alto parece ser um indicador do aparecimento da miopia tanto nas crianças como nos adultos. Gwiazda et al. (40) concluíram que a relação AC/A já era elevada e a acomodação reduzida em emétropes cerca de dois anos antes destes virem a desenvolver miopia ao passo que as crianças que permaneceram emétropes não revelaram quaisquer problemas.
Acima foi referida a desfocagem hipermétrópica retiniana periférica. Nos últimos anos percebeu-se que o problema do aumento da miopia poderia não estar relacionado apenas com a qualidade da imagem que chega à fóvea mas sim na que chega à periferia da retina. (47,48) Ao contrário de outros este é um fator unanimemente aceite por vários estudos como o responsável pela progressão da miopia e no qual se baseiam muitos dos métodos de controlo desta.
Se no caso da miopia os raios luminosos se focam antes da retina, na hipermetropia eles focam-se para lá dela. A desfocagem hipermétrópica retiniana periférica é assim uma condição onde a visão periférica é focada para lá do olho (como ilustrado na figura 12), independentemente de onde ocorre a focagem central. (49) Ao corrigir a miopia com lentes unifocais, sejam elas oftálmicas ou de contacto, os raios de luz vão de facto focar-se sobre a retina como desejado, no entanto, isto acontece apenas na fóvea, numa zona mais central da retina, enquanto a retina periférica não só permanece com uma imagem desfocada como agora os raios são levados para lá dela, criando a desfocagem hipermétrópica retiniana periférica. Este processo desencadeia
estímulos locais de crescimento axial do globo ocular resultando num aumento do comprimento do olho e numa progressão da miopia. (50)
Figura 12. Esquema da formação da desfocagem miópica (M) e hipermétrópica (H) periférica na retina
(51)
Para além de se verificar que os míopes padeciam desta condição concluiu-se ainda que esta já podia ser observado em míopes incipientes, fossem eles crianças ou adultos. Passou então a ser considerada como uma das principais causas para a miopia axial. (47) Por essa razão começaram a ser desenvolvidas lentes próprias com o objetivo de reduzir esta desfocagem periférica. Já podem ser encontradas no mercado as MyoVision da Carl Zeiss Vision, que são lentes oftálmicas cujo poder dióptrico positivo vai aumentando progressivamente do centro para a periferia da lente e as Misight da CooperVision, lentes de contacto das quais falaremos mais abaixo. (51)
Tanto estas novas lentes como as já conhecidas (multifocais, RPG e de ortoqueratologia) pretendem provocar uma desfocagem miópica periférica, que ao contrário da hipermétrópica, faz com que a imagem se forme antes da retina, produzindo uma imagem focada no centro enquanto na retina periférica os raios continuam a ser focados antes, impedindo o alongamento do olho e estabilizando assim a miopia. (43,44,49,50)
4.1.2 Métodos de controlo de progressão da miopia
A miopia por si só pode ser tratada ou compensada através de lentes oftálmicas ou de contacto ou ainda através de cirurgia. (52) Para o controlo da progressão da miopia foram criados novos métodos de tratamento mas também foram aproveitados os já existentes.
Antes de prosseguir é importante referir que, apesar de já terem sido efetuados vários estudos, ainda não existe um tratamento universalmente aceite para prevenir ou tratar a progressão da miopia. Uma das razões para tal reside no facto de praticamente todos os estudos efetuados terem falhas, tanto nos que visam entender como a miopia se desenvolve e progride como
disso, cada caso é um caso e é preciso entender que a forma como a miopia progride difere entre pacientes e que por isso um método de controlo pode resultar em muitos casos mas não significa que seja eficaz ou que tenha o mesmo grau de controlo para todas as pessoas. (32,43)
•
Métodos desaconselhadosMuitos profissionais podem recomendar subcorrigir para impedir a progressão da miopia. Subcorrigir iria reduzir a resposta acomodativa em tarefas de visão próxima o que por sua vez reduziria o atraso acomodativo e consequentemente a desfocagem hipermetrópica. Além disso, iria criar também desfocagem miópica, pelo menos na visão ao longe, o que não potencia o alongamento do olho. No entanto, estudos mostram que este procedimento não só não produz os resultados esperados em crianças como pode ter o efeito contrário, acelerando o processo da progressão do alongamento ocular e do estado refrativo. (31,32,34,51)
•
Lentes multifocais oftálmicasAs lentes multifocais oftálmicas, ou seja, lentes progressivas e bifocais, possuem uma zona com adição positiva para as tarefas de visão próxima e são recomendadas para a o controlo da progressão da miopia pois estabilizam a desfocagem hipermétrópica ao reduzirem o esforço acomodativo, produzindo uma imagem nítida ao perto sem esforço, bem como ao longe. Além disso, quando a criança olha para longe a adição na zona de perto produz uma desfocagem miópica periférica na parte superior da retina, tendo sido já demonstrado que esta está associada a uma progressão da miopia central mais lenta. A zona de maior poder dióptrico positivo na lente está assim relacionado com uma redução da miopia central, o que pode explicar porque muitos estudos apresentam as lentes bifocais executivas como aquelas que produzem melhores resultados. Por esta razão as lentes multifocais e, mais concretamente as lentes bifocais, têm sido usadas desde os anos 40 para o controlo da progressão da miopia sendo que o seu uso ainda é muito discutido. (36,39,47,51,53–55)
As crianças com maior atraso acomodativo, endoforia ao perto, excesso de convergência e uma relação AC/A alta parecem mostrar uma redução mais significativa com as lentes progressivas. (51,56) O estudo COMET (Correction Of Myopia Evaluation Trial) (56), cujos resultados ainda não foram totalmente revelados, já avançou também que as lentes multifocais têm um maior efeito em crianças que leem a uma distância menor e que gastam mais horas em atividades que requerem visão próxima.
Ao prescrever lentes multifocais é necessário escolher uma adição de perto e é nesse aspeto que os vários estudos ainda não estão em consenso. Nem todas as crianças requerem a mesma adição já que o atraso acomodativo varia e algumas crianças não só não apresentam este atraso como acomodam demasiado ao perto, ou seja, têm excesso acomodativo. (43) Os estudos parecem indicar que para crianças exofóricas o mais correto serão adições mais baixas porque
criam menos problemas acomodativos e vergênciais, enquanto para endoforias as adições podem ser mais altas já que mostram reduzir os erros acomodativos funcionando bem também ao nível vergêncial e permitindo um melhor equilibro oculomotor. (32,43,57)
Em relação à escolha da lente, se bifocal ou progressiva, é preciso pesar os prós e contras de cada, sendo que as progressivas têm sido as preferidas pois apresentam mais vantagens a nível cosmético e visual. (56)
Na adaptação das lentes progressivas pela primeira vez, os adultos tendem a sentir dificuldade devido às distorções laterais e aos corredores de visão, próprios do desenho das lentes progressivas, no entanto, o COMET demonstrou já que as crianças mostram uma maior facilidade na adaptação. (56) O facto de permitirem ver nítido a todas as distâncias é também um ponto a favor em relação às bifocais. (39)
As bifocais não permitem controlar a acomodação a todas as distâncias pois não permitem visão intermédia, provocando imagens desfocadas nessa zona. É preciso ver também que são cosmeticamente pouco apelativas e, mais importante ainda, são difíceis de adaptar, tendo-se notado nos estudos efetuados que muitas crianças, quando efetuam trabalho de perto, olham pela zona de visão de longe em vez de pela zona com adição. (39,53)
Tanto num tipo de lente como noutro, para além da adição para perto podem ainda ser adicionados prismas de base in, que têm demonstrado produzir uma visão binocular mais confortável já que diminuem a quantidade de convergência necessária em visão próxima. (43)
•
Lentes de contacto unifocais e multifocaisMuitas vezes, para além do aspeto cosmético, existe uma preocupação em relação à liberdade da criança e os óculos podem ser um problema, limitando-a, em desportos ou brincadeiras. As lentes de contacto são uma boa solução pois proporcionam uma maior visão periférica, são cosmeticamente apelativas e permitem maior liberdade para atividades. (39)
Dentro das lentes de contacto unifocais usadas para controlo da progressão da miopia temos as lentes RPG e as lentes de ortoqueratologia.
Nas lentes de contacto RPG deve optar-se por lentes com alta permeabilidade ao oxigénio pois mostraram ser mais seguras. Estudos mostram que os efeitos deste tipo de lente no atraso da progressão da miopia advêm principalmente do aplanamento que provocam na córnea,
pressão da lente e das pálpebras que estimulam a migração das células do epitélio para a periferia da córnea, produzindo um efeito de aplanamento da superfície corneal. Estas lentes funcionam porque corrigem não só o erro axial central como criam uma desfocagem miópica na retina periférica. Como qualquer lente de contacto podem ocorrer complicações como queratites infeciosas devido ao uso das lentes com o olho fechado. Ao contrário do que se possa pensar os efeitos benéficos deste método parecem manter-se mesmo após a interrupção do tratamento. (20,31,39,42,47,59)
Em relação às lentes de contacto multifocais (hidrófilas), os vários estudos realizados ao longo dos anos parecem incidir mais sobre as lentes multifocais do que sobre as bifocais pois à semelhança das oftálmicas também as bifocais de contacto ficam em desvantagem.
Dos poucos estudos que envolvem lentes de contacto bifocais estas não mostraram ser as mais adequadas pois as crianças não usavam a porção com adição. (47) As lentes de contacto multifocais permitem criar desfocagem miópica periférica nos 360º da lente. Além disso uma lente de desenho centro-longe proporciona uma imagem central nítida e a adição positiva em redor da zona central cria o efeito desejado para a desfocagem miópica. No estudo de Walline et al (48) As lentes com este desenho mostraram reduzir a progressão da miopia em cerca de metade e o comprimento axial em 29%, num espaço de dois anos. Alguns estudos referiram que ocorria um excesso acomodativo em visão próxima, no entanto, tais estudos usaram lentes de desenho centro-perto ou um desenho de anéis concêntricos. (48,55)
Recordando o que foi dito anteriormente, começaram já a ser desenvolvidas lentes de contacto para o controlo da progressão da miopia que fazem uso da tecnologia dual-focus, ou seja, têm uma zona de correção no centro e zonas de tratamento concêntricas que criam uma desfocagem miópica na retina. Estas lentes têm-se mostrado eficientes na redução do erro refrativo miópico e no atraso do crescimento anormal do globo. As crianças que usaram estas lentes mostraram respostas acomodativas normais o que significa que estas lentes não funcionam por alteração da resposta acomodativa mas sim através da desfocagem que provocam tanto ao perto como ao longe. (51) É este o desenho usado nas lentes MiSight, da Coopervision que, segundo os resultados fornecidos pelo fabricante, provocam uma redução da progressão do erro refrativo e do comprimento axial em menos tempo do que as lentes de contacto bifocais, multifocais ou de ortoqueratologia. A MiSight é uma lente de contacto hidrófila, de uso diário e descartável, o que é benéfico para as crianças pois não implica compromissos de higiene. (60,61)
•
AtropinaPor fim, ainda que não possam ser empregues por optometristas, é importante referir os fármacos. O mais falado é a atropina que impede o olho de acomodar e atua também na esclera impedindo o olho de crescer. (31) Em doses mais altas tem efeitos secundários como conjuntivite alérgica, dermatite e dilatação pupilar. (31,35) Além disso, ao interromper o uso
não só deixa de ter efeito como acelera o crescimento axial do olho. Em doses mais baixas os resultados, ainda que não tão pronunciados ou rápidos, são mais satisfatórios já que os efeitos secundários e outras complicações não se fazem sentir, no entanto, são necessários mais estudos para entender completamente o uso deste fármaco. (32,35)
4.2 Descrição e Análise do caso
4.2.1 Dados e Resultados da Consulta
• Paciente do sexo feminino, 11 anos, caucasiana, estudante • Mãe sofre de miopia alta
• Restante histórico ocular, de saúde e familiar sem nada a reportar
• Dados da consulta anterior
A paciente apresentou-se em consulta em 2013, com 8 anos de idade, tendo-se obtido os seguintes resultados:
Tabela 4. Resultados clínicos do exame optométrico, efetuado em 2013, do paciente do caso de adaptação
de LC multifocais OD OE AVsC (escala decimal) 0.3 0.5 Retinoscopia -0,25 -0,50x175 -0,25 -0,50x175 Subjetivo Binocular -0,75 -0,25x180 (0.9) -0,50 -0,25x180 (0.9) Prescrição final -0,75 -0,25x180 -0,50 -0,25x180
Foi-lhe prescrita a compensação na forma de lentes oftálmicas unifocais com os valores apresentados na tabela acima na linha “Prescrição final”. A paciente foi instruída a usar sempre os óculos.
• Dados da consulta atual
Regressou para nova consulta em 2016, com 11 anos de idade. A mãe da paciente informou que esta havia sempre recusado usar os óculos, tendo referido que apenas conseguia que os usasse em casa.
Tabela 5. Resultados clínicos do exame optométrico, efetuado em 2016, do paciente do caso de adaptação
de LC multifocais
OD OE
Cover-test VL Ortoforia
Cover-test VP 2 △ endoforia
AVscVL (escala decimal) 0.1 0.3
Retinoscopia -3,50 -0,50x160 -4,00
Subjetivo Binocular -3,25 (0.8) -3,25 (1.0)
Devido ao aumento de graduação que se deu entre as consultas introduziu-se a mãe da paciente ao tema do controlo da progressão da miopia.
Quando foi sugerida a opção de lentes de contacto multifocais a criança mostrou-se muito entusiasmada. Explicou-se no entanto que precisaria de usar óculos de qualquer forma mas apenas como apoio e que portanto poderia usá-los apenas em casa.
Após discutir as várias opções com a mãe foi assim prescrita a graduação para lentes oftálmicas com a compensação obtida no subjetivo binocular, tendo-se optado por lentes com reforço positivo de +0,80D. Tendo em conta os resultados obtidos, apresentados na tabela 6, foram também encomendadas lentes de contacto multifocais cujas marca e graduação se encontram referidas nesta mesma tabela.
Tabela 6. Resultados do exame ocular e dados da lente de contacto escolhida
OD OE
BUT 12s 12s
Exame pupilar (visão mesópica) 6mm 6mm
Exame pupilar PIRRLA
Marca da LC Biofinity Multifocal (CooperVision)
Rx LC -3,25 add low -3,25 add low
Dias depois foi realizada nova consulta para adaptação das lentes de contacto multifocais de teste.
Inicialmente foram colocadas as lentes à paciente, tendo a criança colaborado e quando questionada referido que se sentia confortável com as lentes. Após os minutos necessários para que a lente estabilizasse foi realizada uma biomicroscopia de modo a perceber o comportamento da lente no olho.