Indicadores de Qualidade nas Unidades de Cuidados
Intensivos para Adultos
Dissertação de Mestrado em Gestão de Serviços de Saúde
Ana Filipa Gomes Pimenta de Matos
Orientador
Professor Doutor
Carlos Peixeira Marques
Indicadores de Qualidade nas Unidades de Cuidados
Intensivos para Adultos
Dissertação de Mestrado em Gestão de Serviços de Saúde
Ana Filipa Gomes Pimenta de Matos
Orientador
Professor Doutor
Carlos Peixeira Marques
Composição do júri:
Professora Doutora Maria José de Matos Rainho, Professora Auxiliar da UTAD
Professor Doutor Vítor Manuel Costa Pereira Rodrigues, Professor Coordenador com
Agregação na Escola Superior de Enfermagem da UTAD
Professor Doutor Carlos Duarte Coelho Peixeira Marques, Professor Auxiliar da UTAD
Este trabalho foi expressamente elaborado como
dissertação original para efeito de obtenção do
grau de Mestre em Gestão, sendo apresentado na
Universidade de Trás-os-Montes e Alto Douro.
Esta é talvez das páginas mais difíceis na realização deste trabalho, pois todos os
intervenientes no seu processo foram peças elementares neste puzzle que em determinados
momentos mais se assemelhava a um “quebra-cabeças”. A todos o meu mais profundo
agradecimento e não menos importante, reconhecimento.
Ao Professor Carlos Marques, que apesar da sobrecarga de trabalho, desmistificou a
dificuldade das várias etapas deste trabalho, através de ensinamentos valiosos, sugestões e
revisão do estudo.
Ao painel de peritos, pela sua colaboração e empenho na realização deste estudo.
Aos amigos Francisco e Jandira, que sempre estiveram disponíveis para colmatar as minhas
falhas, aconselhar e apoiar nesta caminhada.
À minha “amiga do coração” Carla, que me acompanhou e compreendeu sem reservas,
mostrando-se verdadeira, no seu rigor e incentivo desmesurado.
À São, pelo seu apoio e amizade incondicionais, transmitindo ensinamentos nas suas doces
palavras.
À Teresa, sempre disponível e incansável.
À minha metade da laranja, que em tantos momentos preencheu as lacunas de disponibilidade
e paciência com gestos de apoio e compreensão.
À Kyara, que sempre me devolveu um sorriso e um abraço após períodos de ausência
incompreendida.
Por fim, uma especial referência aos meus pais, que ao longo do meu processo de
desenvolvimento pessoal e profissional sempre me incentivaram e me mostraram que não
devemos nunca parar no tempo.
Na atual realidade das instituições e serviços de saúde, em particular das unidades de
cuidados intensivos, a escassez de uma cultura de qualidade normalizada e mensurável, a par
da falta de divulgação de experiências devidamente avaliadas, tornam-se motivo de
preocupação crescente. Este contexto foi o fundamento para a realização de um estudo
quantitativo, transversal do tipo exploratório e descritivo com vista à avaliação, garantia e
melhoria da qualidade nas unidades de cuidados intensivos.
Através de um grupo de peritos, utilizando a metodologia Q, foram identificados os domínios
fundamentais que devem integrar um modelo de gestão da qualidade assistencial, bem como
indicadores que permitam orientações e que possibilitem a monitorização da qualidade numa
unidade de cuidados intensivos portuguesa, em particular o Serviço de Cuidados Intensivos,
Cuidados Intermédios do Centro Hospitalar de Trás-os-Montes e Alto Douro, EPE. Com a
seleção dos domínios e indicadores pelo grupo de peritos, foi desenvolvida uma ferramenta
que permitiu, em primeiro lugar, medir o seu nível de qualidade.
Foram determinados vinte e cinco indicadores de qualidade pelo painel de peritos que, depois
de aplicados, permitiram avaliar de forma positiva a qualidade de cuidados numa unidade de
cuidados intensivos portuguesa, nomeadamente o Serviço de Cuidados Intensivos, Cuidados
Intermédios.
No seu processo de avaliação da qualidade, o Serviço de Cuidados Intensivos, Cuidados
Intermédios apresentou, na maioria dos indicadores, uma qualidade de excelência, cumprindo
todos os critérios pré-determinados.
Medir e avaliar a qualidade nas unidades de cuidados intensivos, tornou-se a chave-mestra
para uma adequada organização, planeamento e coordenação/controlo das atividades
desenvolvidas cujo principal objetivo é a própria medição dos resultados, dos processos e da
estrutura utilizada, assim como as potenciais repercussões e influências geradas.
Palavras chave: Qualidade em saúde, unidades de cuidados intensivos, indicadores de
qualidade.
Considering the current reality of healthcare services and organizations, particularly intensive
care units, the lack of a culture of standardized and measurable assessment of quality, along
with the failure to disclose properly evaluated experiences, becomes a growing concern.
Involved in this problem, it was performed a cross-sectional study of exploratory and
descriptive kind for the assessment, assurance and quality improvement in portuguese
intensive care units.
A group of experts , using the Q methodology , identified the key areas to be included in a
management model of quality assessment , as well as guidelines and indicators to enabling
quality monitoring in a portuguese intensive care unit, in particular Intensive and Intermediate
Care Unit of the Hospital Centre of Tras-os-Montes and Alto Douro, EPE. With the selection
of the domains and indicators by this group of experts, it was developed a tool that allowed at
first, the measurement of its level of quality.
Twenty five quality indicators were determined by the panel of the experts that after being
assessed could positively evaluate the quality of care of a portuguese intensive care unit,
intermediate care.
This intensive care unit, in the process of quality assessment, presented in most indicators an
excellence of quality, fulfilling all the pre-determined criteria.
Measuring and evaluating quality in intensive care units, has become the keystone for proper
organization, planning and coordination/control of the developed activities whose primary
purpose is the actual measurement of results, processes and structure used, as well as potential
impacts and generated influences.
D
EDICATÓRIA
... v
A
GRADECIMENTOS
... vii
R
ESUMO
... ix
A
BSTRACT
... xi
Í
NDICE DE
T
ABELAS
... xv
Í
NDICE DE
F
IGURAS
... xvii
L
ISTA DE
A
BREVIATURAS E
S
IGLAS
... xix
I
NTRODUÇÃO
... 1
C
APÍTULO
I - E
NQUADRAMENTO
T
EÓRICO
... 5
1.1. Definição de Qualidade em Saúde: do Conceito à Avaliação de Resultados ... 5
1.1.1. Garantia e melhoria contínua da qualidade na saúde ... 9
1.1.2. Avaliação da qualidade em saúde ... 12
1.2. Gestão da Qualidade: dos Princípios aos Sistemas de Monitorização ... 17
1.2.1. Elementos do sistema ... 17
1.2.2. Sistemas de monitorização de gestão da qualidade... 20
1.3. Avaliação da Qualidade em Medicina Intensiva ... 23
1.3.1. As unidades de cuidados intensivos ... 25
1.3.2. Indicadores de qualidade no doente crítico ... 27
C
APÍTULO
II - E
NQUADRAMENTO
M
ETODOLÓGICO
... 35
2.1. Metodologia ... 35
2.1.1. Objetivos ... 35
2.1.2. Tipo de estudo ... 36
2.1.3. Organização da investigação ... 37
2.1.4. População, amostragem e utilização de peritos ... 38
2.1.5. Método e instrumento de recolha de dados ... 40
2.1.6. Unidade de análise para aplicação dos domínios e indicadores selecionados e
avaliação da qualidade assistencial ... 44
2.1.7. Análise e tratamento de dados ... 48
3.2. Definição do Q-set para a aplicação do questionário Q-Sort ao painel de peritos .... 54
3.3. Análise de clusters ... 54
C
APÍTULO
IV
-
C
ONCLUSÕES
,
LIMITAÇÕES E PERSPETIVAS DE ESTUDOS FUTUROS
... 63
4.1. Conclusões ... 63
4.2. Limitações do estudo ... 65
4.3. Perspetivas de trabalhos futuros ... 65
R
EFERÊNCIAS
B
IBLIOGRÁFICAS
... 67
A
NEXOS
... 75
Anexo A - Pedido de autorização e deferimento do Conselho de Administração do
CHTMAD, EPE para a realização do estudo ... 77
Anexo B - Lista de indicadores de qualidade que definem o concourse ... 85
Anexo C - Questionário aplicado ao painel de peritos na 1ª reunião presencial ... 147
Anexo D - Questionário aplicado ao painel de peritos na 2ª reunião presencial ... 173
Anexo E - Ferramenta de avaliação e monitorização da qualidade proposta aos órgãos
decisores do SCICI ... 179
Anexo F - Autorização para aplicação da ferramenta de avaliação e monitorização da
qualidade do SCICI ... 183
Anexo G - Totalidade das variáveis utilizadas para o cálculo da avaliação da qualidade
assistencial do SCICI, de acordo com os indicadores selecionados pelo painel
de peritos ... 187
Tabela 1. Atributos de um sistema de saúde que definem a sua qualidade ... 7
Tabela 2. Descrição das UCIs e dos rácios enfermeiro/doente ... 26
Tabela 3. Estudos e indicadores selecionados ... 52
Tabela 4. Indicadores selecionados pelo grupo de peritos na primeira reunião presencial ... 54
Tabela 5. Média de cada perito por cluster ... 55
Tabela 6. Lista final de indicadores selecionados pelo painel de peritos na segunda reunião
presencial ... 58
Tabela 7. Indicadores selecionados pelo painel de acordo com dimensão, inclusão nos
estudos referidos na revisão da literatura e posicionamento nos clusters ... 59
Tabela 8. Resultados da avaliação da qualidade assistencial do SCICI com a ferramenta de
avaliação e monitorização da qualidade desenvolvida ... 60
Figura 1. Processo de desenvolvimento de estratégias para a qualidade ... 10
Figura 2. Passos metodológicos para o desenvolvimento de um sistema de monitorização de
qualidade ... 21
Figura 3. Desenho da investigação ... 38
Figura 4. Quadro Q-Sort para 13 questões ... 43
Figura 5. Fluxograma com processo de definição do concourse para a aplicação da
metodologia Q-Sort na população em estudo... 53
Figura 6. Distância entre clusters... 55
Figura 7. Histograma: Análise de frequência de pontuações dos indicadores na divisão de 6
clusters ... 56
Figura 8. Dendograma, seleção final de indicadores (método de máxima distância
euclidiana) ... 57
AHRQ - Agency for Healthcare Research and Quality
CHTMAD - Centro Hospitalar de Trás-os-Montes e Alto Douro
cit. - citado
CVC - Cateter Venoso Central
DGS - Direção-Geral da Saúde
EPE - Empresa Pública Empresarial
ERS - Entidade Reguladora da Saúde
ESICM - European Society of Intensive Care Medicine
JCAHO - Joint Commission on Accreditation of Healthcare Organizations
n.º - número
p. - página
PDCA - Plan, Do, Check, Act
PNS - Plano Nacional de Saúde
SCICI - Serviço de Cuidados Intensivos, Cuidados Intermédios
SEMICYUC - Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias
SINAS - Sistema Nacional de Avaliação em Saúde
UCIM - Unidade de Cuidados Intermédios
UCIP - Unidade de Cuidados Intensivos Polivalente
UCIs - Unidades de Cuidados Intensivos
A avaliação da qualidade assistencial, é uma das maiores áreas de interesse e preocupação nas
instituições de saúde, apresentando-se a monitorização, melhoria e garantia da qualidade
como um dos objetivos a atingir atendendo às perspetivas da conjuntura atual (Feldman,
Gatto & Cunha, 2005).
De acordo com o Plano Nacional de Saúde (PNS) 2004/2010, a cultura da qualidade dos
serviços é escassa, nomeadamente na resposta dada às expectativas legítimas dos cidadãos
utilizadores. Por outro lado, a divulgação de experiências devidamente avaliadas é
insuficiente, principalmente as promotoras de sucesso (Ministério da Saúde, 2004).
Também no atual PNS (2012-2016), encontramos referência a perspetivas para a promoção da
qualidade através de ciclos de melhoria contínua com identificação sistemática de problemas
e oportunidades com o objetivo de os solucionar ou melhorar, estabelecer padrões desejáveis
e realistas, identificar e atuar sobre os pontos críticos, planear e implementar as mudanças,
monitorizar e avaliar. Estes processos devem ser multidisciplinares, não punitivos, da
iniciativa dos profissionais e estarem associados a planos de desenvolvimento profissional e
das instituições (Campos, Saturno & Carneiro, 2010).
Os diagnósticos efetuados e publicados referentes ao desempenho dos serviços de saúde têm
demonstrado a existência de um grande desequilíbrio entre o nível da prestação dos
profissionais e a adequação dos contextos organizacionais, bem como a afirmação de
lideranças em que estes trabalham, revelando défice organizacional dos serviços de saúde.
Além disso, os principais agentes de decisão, investigadores em saúde e líderes de opinião,
convergem na constatação da escassez (ou mesmo inexistência) de indicadores válidos e
fiáveis que suportem a gestão estratégica e operacional do Sistema de Saúde (Ministério da
Saúde, 2004).
A existência de uma prática institucional normalizada é reconhecidamente um meio de
garantir a qualidade na prática assistencial na saúde, promovendo a adequação de
procedimentos ao ritmo da evolução do conhecimento científico e da inovação tecnológica,
coordenado por sistemas de monitorização de qualidade. Formalizar estes sistemas implica a
compreensão de políticas, responsabilidades, canais de comunicação, e ações a desenvolver.
Envolve trabalho pluridisciplinar de um grupo ou serviço, empenhamento da gestão de topo,
técnicas específicas de controlo de qualidade e formação no processo de mudança. É uma
procura incessante de melhores soluções em resposta às necessidades e expectativas dos
utentes numa filosofia global, assente em estruturas organizacionais capazes de garantir que
as atividades decorram de forma controlada. É a base da gestão de qualidade total, pois
estabelece a disciplina necessária ao sistema de valores (Sociedad Española de Medicina
Intensiva, Crítica y Unidades Coronarias [SEMICYUC ], 2011).
Assim, é fundamental e de extrema importância o desenvolvimento de planos de gestão da
qualidade adequados e adaptados aos diferentes serviços e especialidades na área da saúde,
nomeadamente as unidades de cuidados intensivos (UCIs) que, dado o seu cariz intrínseco de
especificidade, aspiram a uma melhor qualidade dos seus serviços com o menor risco possível
para o utente.
Do ponto de vista estrutural, as UCIs são um serviço heterogéneo. Ao avaliarmos a
importância de fatores não clínicos (e estudos apoiam esta afirmação) no desempenho das
UCIs, verificamos a existência de enormes inconstâncias, quer dentro do mesmo país, quer
entre diferentes países. Observam-se diferenças nos dados dos doentes admitidos em termos
de gravidade, patologia e diagnóstico, o que propicia a confluência de algumas dessas
diferenças. Mas mesmo que os fatores não clínicos fossem passíveis de serem controlados, as
diferenças iriam persistir. Mantêm-se as diferenças na construção das UCIs, do seu
posicionamento a nível de organograma funcional do hospital, no modo como são geridas e,
não menos importante, no número e formação dos profissionais que nelas exercem funções
(Moreno, Matos, Caixinha, Fevereiro & Almeida, 1997).
Por este pressuposto, é imperativo que as UCIs desenvolvam uma cultura da qualidade,
desenvolvendo um sistema de gestão da qualidade total, em que envolve toda a organização.
No presente contexto, foi elaborado o atual trabalho de investigação que procura contribuir
para a criação de um modelo de gestão de avaliação e melhoria da qualidade das UCIs, na sua
vertente tridimensional; por um lado, as UCIs apresentam processos e atividades exclusivas,
dependentes maioritariamente das suas características; por outro lado, encontram-se
integradas num departamento, com o qual estabelecem relações; finalmente, exibem uma
natureza transdepartamental, através da transferência de doentes de/e para vários locais e com
urgência sistemática de deslocações para procedimentos diagnósticos ou terapêuticos
(Moreno et al., 1997).
Assim, com vista à garantia e melhoria da qualidade nas UCIs, pretendemos identificar
domínios fundamentais que devem integrar um modelo de gestão da qualidade assistencial,
bem como indicadores que permitam orientações e que possibilitem a monitorização da
qualidade numa UCI portuguesa, em particular o Serviço de Cuidados Intensivos, Cuidados
Intermédios (SCICI) do Centro Hospitalar de Trás-os-Montes e Alto Douro [CHTMAD], EPE.
Neste contexto, surge a pergunta de investigação: Quais os domínios e indicadores essenciais
para a formulação de um modelo de gestão da qualidade clínica numa unidade de cuidados
intensivos para adultos portuguesa?
Tendo em linha de conta que todos os métodos de avaliação de qualidade e de melhoria da
qualidade em cuidados intensivos devem focar três pilares fundamentais - estruturas,
processos e resultados (Donabedian, 1993) - os objetivos deste estudo são: 1) Identificar,
através de um grupo de peritos, os domínios e indicadores que devem integrar um modelo de
gestão da qualidade, adaptados à realidade de uma UCI para adultos portuguesa nível III,
nomeadamente o SCICI do CHTMAD, EPE; 2) Desenvolver uma ferramenta para a avaliação
da qualidade numa UCI através dos domínios e indicadores selecionados; 3) Avaliar a
qualidade assistencial de uma UCI portuguesa com o instrumento de avaliação criado.
Como se pretende conhecer uma realidade num contexto de trabalho, optamos por elaborar
um estudo quantitativo, transversal do tipo exploratório e descritivo.
Destacam-se, ao longo do estudo, as seguintes etapas metodológicas: 1) Referencial teórico,
com a identificação e sistematização dos conceitos em estudo, tendo em conta as definições
de “qualidade” e “qualidade em saúde”, a problemática da avaliação da qualidade em saúde e,
mais especificamente, a avaliação da qualidade nas UCIs através de indicadores de qualidade;
2) Aplicação da metodologia Q-Sort a um painel de peritos na área da medicina intensiva,
partindo de uma lista de domínios e indicadores de qualidade pré-definida, obtida através da
revisão da literatura; 3) Apresentação dos resultados aos órgãos decisores de gestão do SCICI,
do CHTMAD, EPE; 4) Avaliação da qualidade do SCICI do CHTMAD, EPE, através dos
domínios e indicadores selecionados pelo painel de peritos e autorizados pelos órgãos de
gestão decisores.
Na finalização deste estudo de investigação, serão discutidos os resultados, apresentadas as
suas conclusões e propostas recomendações para estudos futuros e para a melhoria de
avaliação da qualidade, baseadas nos resultados da investigação.
Segundo Moreno e colaboradores (1997), a avaliação das atitudes dos profissionais de saúde,
dos processos e dos resultados é, na maioria das vezes, imprecisa, pontual e intuitiva. No
entanto, segundo os mesmos autores, ela pode e deve ser exata, sistemática e rigorosa. Para
que este fim seja atingido, é necessário a utilização de uma terminologia comum que
pressuponha o conhecimento profundo de definições ligada a este tema.
CAPÍTULO I
E
NQUADRAMENTO
T
EÓRICO
1.1. Definição de Qualidade em Saúde: do Conceito à Avaliação de
Resultados
Disseminada a partir da indústria desde meados do século XX e tendo tido como referência as
experiências desenvolvidas nesta área, a qualidade (Deming 1986; Juran, 1989) é um domínio
onde, à semelhança de muitos outros, como sejam o financiamento, a relação mercado
oferta/procura, a previsibilidade de necessidades, o impacto e visibilidade social, por exemplo,
as “idiossincrasias” do sistema definem, moldam e adaptam uma realidade transposta de
outras áreas de atividade, para o sistema de saúde (Sousa, 2010).
Um dos principais fatores que tem condicionado a adoção e implementação de critérios de
avaliação de qualidade nos sitemas de saúde prende-se com o facto destes conceitos terem
sido importados da área industrial e essa importação e aplicação na saúde não poder ser feita
de forma linear, devendo respeitar a especificidade dos destinatários, bem como a existência
do vasto conjunto de definições associadas ao conceito “qualidade em saúde” e as
terminologias que lhe estão subjacentes (Berwick, 1996; Blumenthal, 1996; Deming, 1994;
Sousa, 2010).
Hoje em dia, não haverá nenhuma intervenção na área da saúde, ou que sobre ela incida, que
não teça considerações, questione ou manifeste preocupação sobre a qualidade na saúde, seja
numa perspetiva global e genérica, seja nas suas diferentes dimensões e atributos (Biscaia,
2007), existindo na literatura, inúmeras definições de qualidade, concetualizada em termos de
cuidados de saúde e de sistemas de saúde (World Health Organization [WHO], 2006).
De acordo com o PNS respeitante a 2011-2016 (Campos et al., 2010), embora a definição de
qualidade seja sempre dependente da perspetiva e valores de quem a define, é de extrema
importância a escolha de uma formulação que sirva de referência.
O Institute of Medicine dos Estados Unidos da América, em 1990, definia qualidade em
saúde como o grau em que os serviços de saúde para os indivíduos e as populações aumentam
a probabilidade de obter os resultados esperados de saúde e são coerentes com o
conhecimento profissional corrente (Lohr, 1990). Em 1997, o Department of Health (UK)
apresentava como definição de qualidade em saúde, fazer as coisas certas à primeira, à pessoa
certa, no tempo certo. Para melhor complementar esta definição, o PNS 2011-2016
acrescenta: “no sítio certo ao mais baixo custo”. O mesmo PNS adotou, no entanto, a
formulação proposta pelo Programa Ibérico, em 1990, classificando-a como uma das mais
completas, que define a qualidade em saúde como a prestação de cuidados acessíveis e
equitativos, com um profissional ótimo, que tenha em conta os recursos disponíveis e consiga
a adesão e satisfação dos utentes (Saturno, Imperatori & Corbella, 1990).
Outras definições propostas, nomeadamente por Palmer e pela Joint Commission on
Accreditation of Healthcare Organizations (JCAHO) referem-se, respetivamente, à qualidade
na saúde como “…a produção de saúde e satisfação de uma população, com as limitações da
tecnologia existente, os recursos disponíveis e as características dos utentes” (Palmer, 1982,
p.761), e “…o modo como os serviços de saúde, com o atual nível de conhecimentos,
aumentam a possibilidade de obter resultados desejados e reduzem a possibilidade de
obtenção de resultados indesejados” (JCAHO, 1993).
Na área da saúde, a aparente unanimidade bem como a relativa naturalidade e facilidade em
lidar com conceitos e metodologias relativamente recentes, suscita algumas questões. A
qualidade na saúde deverá ser analisada no contexto de um sistema de saúde, inserido numa
sociedade complexa, em permanente evolução (Biscaia, 2007).
Donabedian (1990), propôs os sete atributos de um sistema de saúde que definem a sua
qualidade: eficácia, efetividade, eficiência, otimalidade, aceitabilidade, legitimidade e
equidade (Tabela 1).
Tabela 1.
Atributos de um sistema de saúde que definem a sua qualidade
Eficácia
Capacidade de um sistema de saúde de melhorar o resultado de interesse quando aplicado em
circunstâncias ótimas.
Efetividade
Capacidade de um sistema de saúde de melhorar o resultado de interesse quando aplicado em
circunstâncias rotineiras.
Eficiência
Medida de custo exigido para atingir qualquer melhoria num sistema de saúde.
Otimalidade
Ponto máximo da relação entre os benefícios dos cuidados de saúde e os seus custos.
Aceitabilidade
A adaptação dos cuidados de saúde aos desejos, expectativas e valores dos doentes e suas famílias.
Legitimidade
Aceitabilidade dos cuidados de saúde pela comunidade e sociedade.
Equidade
Grau de justiça na divisão dos cuidados de saúde e dos seus benefícios entre os membros de uma
população.
Fonte: Adaptado de Donabedian, 1990
Em 2006, a Organização Mundial de Saúde reúne, integradamente, como atributos da
qualidade na saúde, alguns dos atributos de Donabedian (efetividade, eficiência,
aceitabilidade e equidade) acrescentando a acessibilidade e a segurança. Na dinâmica dos
serviços de saúde, qualquer que sejam as tomadas de decisão, deverão ser respeitadas estas
diversas dimensões (Barros, 1998).
Além disso, a qualidade na saúde na essência da sua especificidade, apresenta ainda algumas
características que a diferenciam de outros setores, pois busca satisfazer – e diminuir – as
necessidades, não respondendo somente à procura. Visa oferecer mais do que as carências,
devendo ser proativa, de modo a prevenir e a dar resposta (WHO, 2009).
O próprio sistema de saúde apresenta vários e diferentes grupos de profissionais com
interesses e motivações distintas que, dependendo do seu posicionamento no “sistema”,
possuem definições e medições de qualidade próprias, podendo igualmente diferir nas
dimensões analisadas, nos objetivos definidos, nos indicadores, medidas selecionadas e nos
padrões utilizados como referência (Brook, McGlynn & Cleary, 1996).
A título de exemplo, os profissionais de saúde caracterizam, tendencialmente, a qualidade em
termos dos atributos, resultados dos cuidados prestados e da sua efetividade. Os financiadores,
gestores e decisores políticos focam mais a sua atenção nas medidas e indicadores gerados
pelo desempenho organizacional, baseando-se na globalidade da população tratada. Por sua
vez, os utentes/doentes tendem a valorizar essencialmente os aspetos relacionais decorrentes
do contacto com a organização e, consequentemente, com os profissionais de saúde, a
acessibilidade e o “balanço” entre as expectativas e o resultado final dos cuidados recebidos
(Bowers, Swan & Koehler, 1994).
Assim, a qualidade dos serviços de saúde deve ser analisada numa perspetiva de rede (Eiriz &
Figueiredo, 2004; Ovretveil, 1992), surge como uma exigência de todos (Pisco, 2007) e
tem-se tornado uma preocupação crescente (Barros, 1999). Este último autor refere ainda que:
Diversos factores estão na origem dessa preocupação: a problemática da contenção de
custos (ou pelo menos do seu crescimento), maior atenção da população aos aspectos
de qualidade, sendo esta cada vez mais um factor de escolha; e a alteração dos
mecanismos de financiamento, na sua componente de pagamento aos prestadores, com
a introdução de risco financeiro para os prestadores tem gerado receios de que estes
reajam com uma diminuição da qualidade. (p.2)
Campos e Carneiro (2010) referem como fatores que podem condicionar a qualidade em
saúde: a) evolução social, política, ambiental, científica e tecnológica extraordinária; b)
incerteza e imprevisibilidade de ocorrências como epidemias e catástrofes, alterações
climáticas e terrorismo; c) características do sistema de saúde; d) determinantes da procura de
cuidados (envelhecimento, doença crónica, mais informação, expectativa e exigência) e da
capacidade de resposta (recursos humanos, especialização crescente, trabalho multidisciplinar
e intersetorial); e) novos conceitos de resultados (outcome) em saúde e de qualidade de vida.
Segundo o atual PNS 2012-2016, a qualidade em saúde depende também da intervenção
dirigida às estruturas de prestação de cuidados (recursos humanos e materiais, instalações e
organização), dos processos decorrentes da própria prestação de cuidados (qualidade técnica,
adequação/validade da informação produzida, integração e continuidade de cuidados) e dos
resultados (reabilitação/recuperação do doente, controlo da doença crónica, capacitação,
educação, literacia em saúde, mudança de comportamentos e satisfação com os cuidados),
(Campos et al., 2010).
Para Lopes e Capricho (2007), a qualidade é uma ferramenta estratégica intemporal que
possibilita uma evolução com alicerce e elementos basilares, tais como: fazer bem, saber
exigir e continuamente melhorar, pelo que a qualidade deverá ser um sinónimo de estratégia
de gestão, centrando-se na excelência do produto ou serviço e na satisfação das necessidades
dos clientes. O envolvimento dos colaboradores é preponderante, numa atitude proativa a
fomentar, devendo este conceito integrar a cultura organizacional.
1.1.1. Garantia e melhoria contínua da qualidade na saúde
Segundo Silva (2004), é no contexto de novas realidades trazidas pelo processo de aceleração
histórica que atinge os hospitais, que se exige uma nova estratégia de gestão, onde os
princípios e as ferramentas de melhoria contínua de qualidade se inscrevem.
A forma como a qualidade é abordada e as pressões exercidas nas instituições de saúde,
dependem do sistema de saúde em que se encontram. Nos países europeus, segundo Count e
Meurer (2001), tem-se observado uma preocupação em implementar modelos de melhoria de
qualidade de uma forma consistente. De acordo com os mesmos autores, tal facto deve-se ao
tipo de financiamento, sendo este governamental, havendo, deste modo, a capacidade de
desenvolver projetos de melhoria pelo tempo necessário.
Assente nos pressupostos de Adami (2000), a definição e fixação de objetivos permite uma
monitorização, garantia e consequente melhoria da qualidade. A implementação de medidas
após a análise dos problemas através de ações corretivas concretas e passíveis de correção
verificam os resultados finais e possibilitam a avaliação da estratégia de garantia de qualidade
adotada (Adami, 2000).
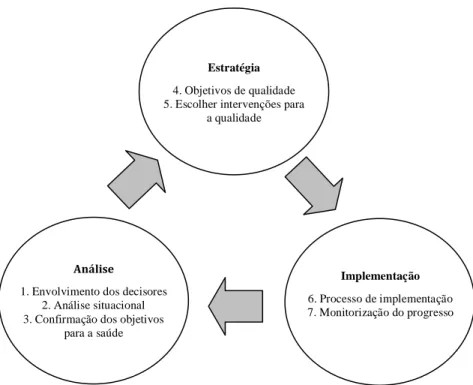
A melhoria da qualidade deve basear-se na mudança, através da análise de um processo de
intervenção assente num modelo cíclico dividido em três categorias: análise, estratégias e
implementação (Figura 1), (WHO, 2006). Este modelo, similar ao ciclo de Deming – Plan,
Do, Check, Act (PDCA), procura compreender o problema, planear, tomar a ação, estudar os
resultados e planear novas ações como resposta (WHO, 2006), tendo como ponto de partida,
as necessidades e expectativas dos consumidores e a criação de um movimento contínuo de
melhorias dentro da organização (Pires, 2007). Este modelo procura ainda o aumento da
produtividade, a redução de custos e preços, a conquista de novos mercados, a ampliação do
negócio e o aumento de postos de trabalho. Finalmente, este modelo aponta ao gestor um
caminho e uma atitude, tornando-o sempre atento às necessidades dos consumidores,
antecipando os seus gostos e necessidades (António & Teixeira, 2007).
Figura 1. Processo de desenvolvimento de estratégias para a qualidade
(Adaptado de WHO, 2006)
A gestão deste processo de mudança, revela um grande desafio para todos os seus
intervenientes, com especial relevo para os decisores políticos e profissionais de saúde. Assim,
aos órgãos políticos e executivos é exigida uma política com aposta inequívoca no
desenvolvimento profissional contínuo, desenvolvimento esse que garanta a sustentabilidade
do sistema de qualidade em saúde (Biscaia, 2007; Pisco, 2007). Aos profissionais de saúde,
compete-lhes assumir a liderança ética, técnica e científica neste processo, garantindo de
forma transparente a adequação dos cuidados de saúde a qualidade e a sua autorregulação
(Biscaia, 2007). O utente, interveniente major no sistema de saúde, destaca-se pela sua
mudança de papel face à organização e aos seus processos. O aumento exponencial no seu
grau de exigência implicou mudanças, não só ao nível das atitudes e comportamentos dos
profissionais, mas também ao nível das políticas organizacionais praticadas (Henochowicz &
Hetherington, 2006).
De acordo com Ovretveit (2003), a melhoria contínua da qualidade na saúde e a sua garantia,
além de ter como objetivos a correção de erros, deve também procurar reduzir a variabilidade
indesejada, sendo um processo contínuo num quadro de responsabilidade e participação
coletiva.
Estratégia
4. Objetivos de qualidade 5. Escolher intervenções para
a qualidade
Análise
1. Envolvimento dos decisores 2. Análise situacional 3. Confirmação dos objetivos
para a saúde
Implementação
6. Processo de implementação 7. Monitorização do progresso
A introdução de políticas de melhoria contínua da qualidade na saúde, tem como principais
objetivos: i) procurar promover e manter a saúde das populações; ii) estruturar os serviços de
saúde de modo a satisfazer as necessidades dessas populações; iii) assegurar a competência
dos profissionais de saúde; iv) garantir que os recursos financeiros, humanos, equipamentos e
informação sejam utilizados de forma racional e eficiente; v) assegurar a satisfação dos
utilizadores dos cuidados de saúde (WHO, 2006).
Para a prossecução da melhoria contínua da qualidade dos cuidados torna-se necessário
efetuar, de forma estruturada e sistemática, a identificação de problemas e a garantia da sua
solução. Este processo é baseado na identificação dos problemas, no estabelecimento de
prioridades, na procura das melhores soluções aplicáveis, visando a resolução dos mesmos
(Sousa, 2010).
Também no atual PNS 2012-2016, encontramos referência a perspetivas para a promoção da
qualidade através de ciclos de melhoria contínua com identificação sistemática de problemas
e oportunidades com o objetivo de os solucionar ou melhorar, estabelecer padrões desejáveis
e realistas, identificar e atuar sobre os pontos críticos, planear e implementar as mudanças,
monitorizar e avaliar. Estes processos devem estar associados a planos de desenvolvimento
profissional a par com as instituições, ser da iniciativa dos próprios e também
multidisciplinares (Campos et al., 2010).
Na mesma linha de orientação, o referido plano preconiza uma monitorização, benchmarking
e avaliação (interna e externa), incluindo processos de acreditação, de avaliação e de
identificação de boas práticas que devem realizar-se ao nível do profissional, da equipa, do
serviço, da instituição e da decisão política, de forma clara, com o intuito de fomentar a
responsabilidade social e promovê-la junto do cidadão. Recomenda a definição de objetivos,
indicadores e metas, modelos de organização e de prestação, que permitam a comparabilidade
e a identificação de boas práticas, padrões de estrutura, processo e de resultado (Campos et al.,
2010).
Existem seis domínios de intervenção onde se pode atuar ao nível da qualidade, sendo
geralmente os domínios onde também se focalizam os problemas: Liderança, Informação,
Compromissos com utentes e população, Normas e Regulamentos, Capacidade
Organizacional e Modelos de Cuidados de Saúde. São domínios de interligação e que
pretendem facilitar o processo de decisão na escolha da melhor estratégia a implementar,
tendo em conta o contexto e os atores envolvidos (WHO, 2006).
Não obstante, a concretização dos princípios referentes ao desenvolvimento contínuo da
qualidade ao nível da componente prática, pode evidenciar diversas falhas, das quais Pires
(2007) destaca: i) dificuldades relacionadas com contextos estruturais e normativos
demasiado rígidos; ii) desenvolvimento independente de programas de qualidade não
coordenados, em vários sectores; iii) falta de envolvimento e de suporte ao nível da gestão; iv)
dificuldade em manter os profissionais constantemente motivados na manutenção da
qualidade; v) e finalmente, construção de programas de desenvolvimento contínuo da
qualidade como projetos autónomos (e marginais) em relação às outras atividades da
instituição.
Para que o objetivo de melhorar a qualidade de uma organização se cumpra, não basta apenas
“querer a qualidade”. Para Mezomo (2001), a única arma de implementação da melhoria da
qualidade é a decisão, pressupondo o conhecimento das suas etapas, barreiras, a identificação
do tempo necessário para a sua operacionalização, liderança, técnicas de melhorias que
envolvam a monitorização dos processos e resultados e, finalmente, uma comunicação e
colaboração eficientes.
Preconiza-se para 2016 que os serviços/departamentos adquiram uma visão de
desenvolvimento assente na melhoria da qualidade e integrada numa partilha de
responsabilidade em rede, com valorização da complementaridade entre serviços de
proximidade, de polivalência e de especialidade, sendo esta parte da identidade e dos
objetivos das instituições, alcançando assim padrões de excelência e referência. (Campos et
al., 2010).
1.1.2. Avaliação da qualidade em saúde
Verificamos, no dia a dia das organizações, um vasto leque de mecanismos de avaliação,
interna e externa, que permitem conhecer e comparar os diferentes profissionais, planos de
saúde, populações, regiões, países ou estratégias terapêuticas, nomeadamente guias de
orientação clínica, tendo como referência uma norma, a melhor evidência disponível por uma
prática de excelência (Ovretveit, 2003).
Como modelos de avaliação da qualidade, destacamos, sumariamente, os modelos de
Maxwell e de Donabedian, por serem os mais utilizados e conhecidos e também por
apresentarem como denominador comum a operacionalização da qualidade em saúde em
forma de dimensões, o que possibilita análises mais pormenorizadas e integradas nas
organizações de saúde.
De acordo com Melzer (2006), Maxwell, no início da década de 90, ofereceu um dos
principais contributos para o debate relacionado com a avaliação da qualidade, sendo a sua
influência visível, quer ao nível das práticas e/ou das políticas de avaliação da qualidade.
Maxwell (1992) defendia um modelo multidimensional, pois ao operacionalizar o conceito de
qualidade em seis dimensões distintas (efetividade, eficiência, aceitabilidade, acessibilidade,
equidade e segurança), tornou capaz a sua medição e avaliação.
Já Donabedian, desenvolveu um modelo de avaliação da qualidade assente em três
dimensões: estrutura, processo e resultados (Donabedian, 1966), sendo consensual a sua
utilização como métodos de avaliação e melhoria contínuas (Moreno et al., 1997) na saúde,
constituindo um paradigma predominante nesta área (Sousa, 2010).
A estrutura é caracterizada pelo espaço físico, recursos materiais, recursos humanos e modelo
organizativo do trabalho. O processo é constituído pelo conjunto de intervenções realizadas
por todos os profissionais e que passam pelo diagnóstico, terapêutica e ações preventivas. Aos
resultados estão associados a efetividade e eficiência ou desempenho financeiro através da
avaliação dos diferentes níveis de saúde, custos associados e satisfação dos utilizadores do
sistema (Brook et al., 1996; Donabedian, 1980).
De acordo com o autor deste modelo, a relação entre os cuidados que os doentes recebem e os
resultados que daí advêm, torna-se a chave para avaliar, monitorizar e consequentemente,
melhorar a qualidade em saúde (Donabedian, 2002).
Da complexa combinação que envolve o processo, a tecnologia e a interação humana, que
caracteriza o moderno sistema de prestação de cuidados de saúde, é esperado que traga
benefícios significativos para os doentes e, neste contexto, surge uma multiplicidade de
abordagens da avaliação da qualidade nas instituições com utilização de conceitos como:
acreditação e certificação das organizações; auditorias clínicas; benchmarking; clinical
Neste âmbito, como referiu a Comissão Europeia em 2000, à semelhança do que se passa a
nível internacional, a preocupação relacionada com a avaliação da qualidade no sistema de
saúde, de âmbito público, privado ou social, assume cada vez maior relevância. Verificamos
também que esta preocupação se manifesta não só ao nível dos órgãos decisores e
administrações, mas também ao nível dos serviços, profissionais de saúde e, finalmente, dos
próprios utentes.
Segundo as orientações e evidência do eixo-estratégico – Qualidade em Saúde do atual PNS,
a avaliação da qualidade dos cuidados e dos serviços deve integrar áreas distintas e
complementares, como: a) informação e envolvimento, assegurando a disponibilização de
informação pelos prestadores aos cidadãos; b) cuidados e apoio personalizados, garantindo a
efetividade e adequação; c) segurança dos equipamentos e instalações; d) garantia da
qualificação e competência dos profissionais; e) gestão do risco, padrões de segurança e
notificação de mortes e outros incidentes na organização; f) gestão adequada da organização
(UK Care Quality Commission, 2009).
Concomitantemente, deve ser avaliada a própria política de qualidade, através de nomeação
de entidades externas e independentes, responsáveis pela monitorização, elaboração de
recomendações e publicitação regular de resultados (Campos et al., 2010).
De acordo com a alínea b) do artigo 36º do Decreto-Lei nº 127/2009, de 27 de maio, incumbe
à Entidade Reguladora da Saúde (ERS) “Promover um sistema de classificação de saúde
quanto à sua qualidade global, de acordo com os critérios objectivos e verificáveis, incluindo
os índices de satisfação dos utentes” (p.3327)
Para além da obrigação legal que lhe assiste, a ERS considera o acesso à informação, no que
aos serviços de saúde diz respeito, um direito importante dos cidadãos. Assim, assumiu a
responsabilidade de criar, de raiz, um sistema que permitisse avaliar diversas dimensões da
qualidade dos estabelecimentos prestadores de cuidados de saúde de Portugal.
Ainda a nível nacional e de acordo com o Relatório Final realizado pelo Grupo Técnico para a
Reforma Hospitalar (Despacho nº 10601/2011, de 24 de agosto), sendo a saúde uma
componente ativa da competitividade nacional, torna-se imprescindível a inserção da
qualidade como instrumento de planeamento dos cuidados e serviço prestados, do controlo
estatístico e da melhoria contínua e persistente da estrutura, dos processos de trabalho e dos
resultados.
De entre os fatores que incentivaram e continuam a despertar a atenção da avaliação da
qualidade em saúde, destacamos: i) as questões de custo/benefício; ii) o desenvolvimento de
novas orientações políticas centradas na exigência de responsabilidade perante a sociedade;
iii) a pressão por parte dos doentes, que se encontram cada vez mais informados e, por isso,
mais exigentes; iv) o peso dos “media” que cada vez mais dedicam especial atenção às
questões de erro clínico e eventos adversos; v) o interesse crescente na mensuração dos
resultados clínicos e do grau de satisfação dos doentes (Campos et al., 2010; Marshal &
Davies, 2001).
As auditorias clínicas e a avaliaçãos dos resultados (outcome research) bem como os
diferentes modelos de acreditação têm sido os instrumentos mais utilizados e de maior
evidência científica nos processos de avaliação da qualidade (Mainz, 2003; Veillard et al.,
2005).
Segundo Romano (2005), o conceito de acreditação encontra-se ligado a um sistema de
avaliação externa com cumprimento de padrões de qualidade explícitos e previamente
estabelecidos, sendo esta avaliação realizada de forma periódica e voluntária e objetivando o
desenvolvimento de uma cultura de melhoria contínua de qualidade.
A acreditação das instituições de saúde teve o seu início em Portugal no ano de 1999 e
segundo o Programa Nacional de Acreditação em Saúde (Ministério da Saúde, 2009) é uma
das propriedades estratégicas do Ministério da Saúde.
Sendo o principal responsável político pela qualidade dos cuidados que são prestados no
sistema de saúde português, o principal objetivo deste ministério assenta no reconhecimento
público da qualidade atingida nas organizações prestadoras de cuidados de saúde, através de
uma avaliação objetiva da competência por pares (Ministério da Saúde, 2009). Além disso,
procura fomentar uma cultura de melhoria da qualidade, sendo entendida não como um fim
em si mesmo, mas, antes, como uma ferramenta para o desenvolvimento da estratégia da
qualidade, constituindo um estímulo para a aplicação de boas práticas, de procedimentos
normalizados da qualidade e segurança, de metodologias de avaliação do risco e de estudos de
custo-efetividade, na prestação dos cuidados de saúde. As auditorias clínicas, prática
recuperada e relançada no Reino Unido como um dos conceitos fundamentais em que se
materializa o movimento de Clinical Governance (Ritchie, Downie, Boynton & Warner,
2005), podem definir-se como um processo de avaliação e melhoria da qualidade através da
revisão sistemática de informação resultante dos cuidados prestados e da sua comparação com
critérios e padrões previamente definidos, sendo este processo realizadointer-pares (UK
National Health Service Wales, 2003).
No contexto de um serviço nacional de saúde, é dado algum espaço à flexibilidade, deixando
que cada instituição possa escolher o método em que quer estar envolvida, por julgar ser o
melhor face às suas características particulares (Boto, Costa & Lopes, 2008) mas,
simultaneamente, olha-se cada vez mais para os resultados como medida de desempenho das
instituições (e não tanto, como antes, para estrutura e processo), (Griffith,
Knutzen &
Alexander
, 2002).
Apesar do crescente uso de medidas de resultados na avaliação da qualidade das organizações
e da prestação efetiva dos cuidados ao utente, essa abordagem ainda apresenta limitações
metodológicas relevantes. Verificamos a existência de uma situação antagónica, havendo uma
lacuna nas referências que servem como medida e parâmetros de comparação, fundamentais
para a avaliação da qualidade e dos resultados observados (Travassos, Noronha & Martins,
1999).
De acordo com Almeida (1997), quando crescem as pressões sobre a disponibilidade de
recursos para políticas sociais, ou quando a procura pela equidade é o objetivo central das
propostas de reforma, aumenta a importância da avaliação dos cuidados de saúde prestados,
principalmente quando muitas das propostas e iniciativas procuram transferir para o jogo de
forças de mercado a definição das melhores alternativas associadas.
Segundo Carneiro (2003), a análise da variabilidade na prática clínica e, maioritariamente,
dos resultados decorrentes da prestação de cuidados de saúde, tem hoje um estatuto central na
avaliação da qualidade em saúde. Tendo em conta a variabilidade na prática clínica, os
esforços têm-se centrado no desenvolvimento de normas de orientação clínica, as
denominadas guidelines, cujo principal objetivo assenta na definição de práticas de excelência
baseadas na medicina de evidência. No que concerne à análise de resultados clínicos e
económicos em saúde, esta área encontra-se intimamente ligada à noção anglo-saxónica de
outcomes research.
Sousa (2010), refere que esta nova abordagem pretende analisar e compreender os resultados
de uma intervenção clínica, assim como os fatores que a influenciam, permitindo uma
perspetiva focalizada e global da qualidade em saúde.
1.2. Gestão da Qualidade: dos Elementos aos Sistemas de Monitorização
Na atual conjuntura da globalização, face às exigências dos utentes e à crescente concorrência
dos serviços privados de saúde, torna-se importante que, para poderem ter sucesso, as
organizações sejam capazes de acrescentar valor naquilo que produzem e que apostem no
melhor desempenho (Lopes & Capricho, 2007).
Portugal, país que não fugiu a esta realidade, confrontado com a escassez de recursos para
manter o atual nível de gastos com a saúde, capacitou como insuficiente o caminho da simples
aplicação de metodologias e de programas isolados da gestão, quer seja pela ação dirigida ao
conjunto dos hospitais ou das organizações prestadoras de cuidados.
Como alternativa, defende atualmente a forma mais avançada da gestão da qualidade, inserida
estrategicamente, ao mesmo nível da gestão financeira, utilizada como instrumento de
planeamento dos cuidados e serviço prestados, do controlo estatístico e da melhoria contínua
e persistente da estrutura, dos processos de trabalho e dos resultados (Despacho nº
10601/2011, de 24 de agosto).
No entanto, não é apenas a caracterização setorial que poderá determinar a intenção e a
decisão em implementar um sistema de qualidade na área da saúde, em particular, num
hospital. Se considerarmos o impacto de fatores externos, como a evolução da procura de
serviços de saúde, o desenvolvimento da rede de prestação de cuidados primários, o
crescimento exponencial da atividade das seguradoras na área e as políticas governamentais,
estão reunidas as condições para uma necessidade subjacente de um sistema que permita um
conceito de qualidade integrada da prestação dos serviços de saúde (Sousa, 2011).
Neste contexto, o conceito de sistema da qualidade é um subsistema da gestão porque atribui
sistematicamente recursos e responsabilidades, de modo a que a organização para a qualidade
se torne viável, efetiva e competitiva (Pires, 2007).
1.2.1. Elementos do sistema
Segundo Chiavenato (2003), durante a aplicação de um determinado método de gestão, são
necessárias alterações profundas no cerne de uma organização, podendo estas ser tanto de
natureza física como estratégica.
Os casos de sucesso ao nível hospitalar apresentam uma forte componente de planeamento e
estratégia da implementação e desenvolvimento do sistema de gestão da qualidade (Ruiz,
2004). A exigência de liderança a todos os níveis de gestão/chefia, a definição de processos
de controlo envolvendo todas as funções hospitalares operacionais e de suporte
(nomeadamente o desenvolvimento e avaliação dos processos de tratamento do doente),
constituem para esse efeito, aspetos fundamentais.
Rocha (2006), refere que um sistema de gestão da qualidade assenta na identificação das
atividades chave da organização e no estabelecimento de prioridades para monitorizar e
melhorar processos,
centrada e orientado para a satisfação dos clientes. De acordo com este
autor, este modelo de qualidade, organiza e integra atividades de melhoria e através da
estrutura fornecida organiza o planeamento, medição e análise de processos, estruturas e
resultados, tendo como alicerce uma abordagem da organização de forma sistemática e
sistémica
(Rocha, 2006)
.
O conceito de sistema de gestão da qualidade determina o conjunto das medidas
organizacionais capazes de transmitir a máxima confiança de que um determinado nível de
qualidade aceitável está a ser alcançado ao mínimo custo (Pires, 2007).
Juran e Gryna (1991), referem como pontos fundamentais para a instituição de um sistema de
gestão da qualidade, a denominada trilogia Juran: planeamento, controlo e melhoria da
qualidade.
Bittar (1999), atribui como componentes básicos para a obtenção de bons resultados num
sistema de gestão da qualidade:
a) A definição de um sistema de informações que permita, em tempo real, a recolha e
tratamento de dados que possibilitem o conhecimento de variáveis internas e externas,
facilitando o planeamento, organização, coordenação e avaliação;
b) A estrutura física, organizacional e material adequada e baseada nas necessidades
locais;
c) A construção de normas e procedimentos de todas as áreas e subáreas da instituição,
nomeadamente a elaboração de protocolos clínicos devidamente documentados e
arquivados, bem como processos implementados, são de enorme relevância;
d) Recursos humanos motivados e sob constante formação contínua (incluindo
desenvolvimento de líderes comprometidos, participação efetiva do corpo clínico,
criação de canais de comunicação);
e) Padronização de materiais permanentes, material de consumo, medicamentos,
impressos e processos;
f) Revisão ágil e constante dos processos, inovação e criatividade gerencial, tecnológica
e estrutural como metas;
g) Ser realista na avaliação de processos, procurando-se a objetividade (utilizar
ferramentas da clínica, da epidemiologia, da administração e da sociologia);
h) Utilização do benchmarking tanto interna como externamente para comparação de
processos e resultados (criação de indicadores próprios, qualitativos e quantitativos,
simples e passíveis de utilização no mercado, baseando-se em parâmetros locais e
regionais);
i) Lembrar que qualidade sempre deve estar atrelada a baixos custos e a alta
produtividade.
Para que um sistema de gestão da qualidade seja estabelecido, uma das primeiras etapas
consiste em determinar as necessidades que esse sistema deve satisfazer, tornando a sua
escolha o mais eficiente possível. A título de exemplo, Rooney e van Ostenberg (1999)
destacam que as exigências de um sistema de gestão da qualidade voltado para a certificação,
não são as mesmas que as de um sistema cujo objetivo é a acreditação. Enquanto para a
certificação, o foco se concentra mais no controlo dos processos, nas especificações do
desempenho de um produto e menos na avaliação dos resultados, para a acreditação, as
exigências tendem a direcionar-se para a avaliação da capacidade do serviço em medir e
manter um programa de melhoria de desempenho.
Através da sua interligação, integração a nível organizacional e coordenação, os elementos de
um sistema de gestão da qualidade procuram estabelecer e alcançar o cumprimento dos
objetivos definidos na política de qualidade que poderão estar descritos ou não num manual
da qualidade (Morgado, 2006).
De acordo com Pires (2007), na documentação ou análise de um sistema de qualidade
deveremos considerar três aspetos diferentes e complementares: i) o sistema existe, está
definido e é visível, ou seja, está suficientemente documentado; ii) a política e os
procedimentos são entendidos e seguidos a todos os níveis da organização; iii) o sistema é
eficaz, isto é, permite atingir os objetivos e todos os problemas de uma forma sistemática, de
acordo com os procedimentos definidos e da forma mais económica.
Em termos práticos, na formalização de um sistema de qualidade, devem identificar-se os
aspetos técnicos e os aspetos de gestão de cada atividade, após o que devemos definir
responsabilidades e elaborar os procedimentos adequados.
Vilcot e Leclet (2006), concluem que na aplicação de políticas viradas para a melhoria da
qualidade hospitalar há um facto que não pode ser negligenciado e é aplicável a todas as
iniciativas. Um projeto/sistema só terá sucesso com o total apoio e colaboração dos
profissionais de saúde e quatro itens devem ser respeitados: i) prever e decidir as ações que
devem ser implementadas; ii) desenvolver o projeto tal como planeado; iii) controlar e provar
que o desenrolar do projeto decorre como previsto; iv) Reagir após a avaliação das ações já
realizadas com vista a melhorá-las, simplificá-las, prevendo as ações futuras.
Para que o sistema se atualize e adapte constantemente a novas exigências, é necessária a sua
revisão periódica, com base na sua adequabilidade e extensão para tratar dos problemas
surgidos, ou previsivelmente a surgir (Pires, 2007).
1.2.2. Sistemas de monitorização de gestão da qualidade
A monitorização da qualidade consiste na identificação de aspetos relevantes dos serviços que
se oferecem e na medição sistemática e planificada de indicadores sobre a sua qualidade com
o objetivo de identificar oportunidades de melhoria ou problemas de qualidade. Esta é, pois,
uma atividade fundamental da gestão da qualidade (Saturno, 2008, cit. por Campos et al.,
2010).
Tal como refere o atual PNS 2011-2016 (Campos et al., 2010),
esta metodologia:
…implica a seleção de indicadores e o estabelecimento de um plano de monitorização
com a periodicidade das medições e o método com que se vão realizar. Esta actividade
permite saber o nível de qualidade de um serviço que prestamos para a compararmos
com outros centros ou com padrões pré estabelecidos, identificar áreas problemáticas
que têm que ser corrigidas ou, pelo contrário, de excelência, que possam ser
disseminadas como exemplo de boas práticas ou, ainda, documentar o resultado de
mudanças introduzidas. (p.118)
A monitorização permite assegurar-nos de que o “básico está bem”. As variações que se
produzem nos sucessivos resultados de um indicador não podem ser interpretadas diretamente,
uma vez que estas variações podem ser originadas pelo acaso e, geralmente, apenas nos
referimos a elas como causas sistémicas ou devido a aspetos relacionados com pessoas,
profissionais, organização, ambiente... aí falamos de causas extra-sistémicas. Estas últimas
são as que identificam os aspetos sobre os quais devemos trabalhar para melhorar a qualidade
da atenção prestada (SEMICYUC , 2011, pp. 24-25).
Quando falamos de sistemas de monitorização, formulamos as seguintes perguntas: “De tudo
o que fazemos, o que é mais importante? E como asseguramos que o que estamos a fazer
apresenta um nível de qualidade correcto?” (SEMICYUC , 2011, pp. 24-25). Por este motivo,
e segundo a mesma fonte, os sistemas de monitorização podem interpretar-se como
“percursores de oportunidades de melhoria”.
Os passos a seguir para desenvolver um
sistema de monitorização são os representados na Figura 2.
Figura 2. Passos metodológicos para o desenvolvimento de um sistema de monitorização de qualidade
(Adaptado de SEMICYUC, 2011)
- Definir o processo - Consiste em especificar o âmbito da assistência a que se submeterá a
monitorização. Convém definir as atividades, profissionais, estruturas, circuitos, etc, que
Definir o processo Identificar aspetos mais relevantes Desenhar indicadores Estabelecer standards Recolher e tabular Comparar com o standard Conseguido Definir o processo Identificar problemas ou oportunidades de melhoria Procurar Identificar e colocar em marcha medidas corretivas