ESTADO DE MATO GROSSO
SECRETARIA DE ESTADO DE CIÊNCIA E TECNOLOGIA
UNIVERSIDADE DO ESTADO DE MATO GROSSO
CAMPUS
UNIVERSITÁRIO DE TANGARÁ DA SERRA
DEPARTAMENTO DE ENFERMAGEM
CARLA DANIELE DOS SANTOS BERTO
IDADE MATERNA COMO FATOR DE RISCO PARA O SURGIMENTO
DA DOENÇA HIPERTENSIVA ESPECÍFICA DA GRAVIDEZ
CARLA DANIELE DOS SANTOS BERTO
IDADE MATERNA COMO FATOR DE RISCO PARA O SURGIMENTO
DA DOENÇA HIPERTENSIVA ESPECÍFICA DA GRAVIDEZ
Trabalho de Conclusão de Curso apresentado
ao Departamento de Enfermagem da
Universidade do Estado de Mato Grosso -
Campus
de Tangará da Serra, como parte dos
requisitos para obtenção do grau do Título de
Bacharel em Enfermagem, sob a orientação
da Professora Enfermeira Esp.ª Daniela Jaci
Silva Rios.
CARLA DANIELE DOS SANTOS BERTO
IDADE MATERNA COMO FATOR DE RISCO PARA O SURGIMENTO
DA DOENÇA HIPERTENSIVA ESPECÍFICA DA GRAVIDEZ
Trabalho de Conclusão de Curso apresentado à Universidade do Estado de Mato
Grosso
–
UNEMAT, para obtenção do título de Bacharelado em Enfermagem,
sob orientação da Professora Enf. Esp. Daniela Jaci Silva Rios.
BANCA EXAMINADORA DO TRABALHO DE CONCLUSÃO DE CURSO
Professora Enfª Esp. Daniela Jaci Silva Rios
(Orientadora)
Me. Regis Queiroz Gonçalves
(Examinador)
Enfª Dhaiany Christini Neves
(Examinador)
DEDICATÓRIA
AGRADECIMENTOS
Agradeço a Deus, que tudo vê e conhece as intenções do meu coração, e que antes de tornar meu sonho, primeiro nasceu no coração de meu Deus, este sonho de estar realizando um trabalho maravilhoso que é ajudar a humanidade de alguma forma, que é a área da saúde.
A todos que me incentivaram a realizar este sonho, mesmo diante de tanta dificuldade financeira, problemas de saúde, muito obrigada por me amarem e de alguma maneira participa desta vitória em minha vida.
Aos meus pais, Carlos Antonio Berto e Aparecida Ribeiro dos Santos Berto, que não mediram esforços para que essa etapa se complete. Irmãos e parentes, que me ajudaram a passar por dificuldades estando sempre ao meu lado e que esta alegria de estar concretizando este sonho possa também ser deles.
A todos os meus professores, que no decorrer da faculdade me ajudaram no desenvolvimento e formação profissional e pessoal.
A professora Daniela Jaci Silva Rios, minha orientadora, por compartilhar comigo seus conhecimentos e conduzir com muita paciência a orientação deste estudo.
A professora Ana Lúcia Andruchak, pela competência e alegria mostrada à turma, torcendo sempre pelo nosso sucesso.
Ao professor Regis Queiroz Gonçalves, pela grande ajuda na montagem dos gráficos e a disposição para tirar as dúvidas.
A todos da Universidade Estadual de Mato Grosso, pelo profissionalismo e dedicação pela educação do nosso campus de Tangará da Serra.
RESUMO
A doença hipertensiva especifica da gravidez, determina-se como um agravo de alto risco que ocorre no decorrer da gestação. Considerando como principal fator de risco a idade materna, buscou-se identificar a faixa etária que contém maior incidência da doença em Tangará da Serra, Mato Grosso, no Hospital e Maternidade Clínica da Criança (HMC), no período compreendido entre 2009 e 2010. O estudo é do tipo coorte retrospectivo, de caráter quanti-qualitativa, realizando-se um levantamento de dados para análise dos resultados e ainda foi realizada uma pesquisa bibliográfica buscando diferentes referências para abordagem do tema. Com a realização da pesquisa a faixa etária que ocorreu maior incidência foi a de 36 a 45 anos de idade em que a frequência relativa foi de 27%, porém a primíparas os dados foram inferiores às das multíparas, a freqüência maior de gestantes com hipertensão crônica está na faixa etária de 26 a 30 anos. A idade materna acima de 35 anos de idade foi considerada como fator de risco para o surgimento da doença hipertensiva específica da gravidez, independente da paridade e da presença da hipertensão arterial.
ABSTRACT
The disease hypertension.specific of the pregnancy, it determines if as one worsen of high risk that occurs during the gestation. Considering as risk main factor the maternal age, it sought if identify the of age band that contains disease larger incidence in Tangará da Serra/ Mato Grosso, in Hospital e Maternidade Clínica da Criança (HMC), In the period comprehended between 2009 and 2010. The study belongs to the kind coorte retrospective, of character quanti-qualitative, accomplishing if a data rising for results analysis and still was accomplished a bibliographical research seeking different references for theme approach. With the research accomplishment the of age band that occurred larger incidence was the from 36 to 45 years old in which the relative frequency of 27%, however for first-pregnancy the data were inferior multi-pregnancy, the larger frequency of pregnant with chronic hypertension is in the of age band from 26 to 30 years. The maternal age above 35 years old was considered as risk factor for the pregnancy specific disease hypertension appearance, independent of parity and of the presence of the arterial hypertension.
SIGLAS E ABREVIATURAS
DHEG - Doença Hipertensiva Específica da Gravidez HAS - Hipertensão Arterial Sistêmica ou crônica PA - Pressão Arterial
SUMÁRIO
INTRODUÇÃO ... 10
PARTE I ... 12
1. REFERENCIAL TEÓRICO ... 12
1.1. MODIFICAÇÕES FISIOLÓGICAS DA GRAVIDEZ ... 12
1.1.1. Sistema Reprodutivo e Mamas ... 12
1.1.2. Sistema Cardiovascular ... 14
1.1.3. Sistema Respiratório ... 16
1.1.4. Sistema Renal ... 17
1.1.5. Sistema Tegumentar ... 18
1.1.6. Sistema Musculoesquelético ... 19
1.1.7. Sistema Gastrintestinal ... 19
1.1.8. Sistema Endócrino... 20
1.2. GESTAÇÃO DE RISCO ... 22
1.2.1. Condições Preexistentes ... 22
1.2.2.Condições Gestacionais ... 24
1.3. Doença Hipertensiva Específica da Gravidez ... 27
1.3.1. Fisiopatologia ... 28
1.3.2. Alterações cardiovasculares ... 29
1.3.3. Alterações renais ... 29
1.3.4. Alterações uterinas e placentárias ... 30
1.3.5. Fatores de Risco ... 30
1.3.6. Classificações ... 31
PARTE II ... 33
2. METODOLOGIA ... 33
2.1. Área e desenho do estudo ... 33
2.2. Sujeito da pesquisa ... 33
2.3. Tipo da pesquisa ... 33
2.4. Técnica para a coleta de dados ... 34
2.5. Análise de dados ... 34
PARTE III ... 35
3.1. Da Idade das Gestantes ... 35
3.2. Pressão Arterial das gestantes ... 37
3.3. DHEG correlacionada à Paridade... 40
CONSIDERAÇÕES FINAIS ... 42
INTRODUÇÃO
A gravidez é um momento especial na vida da mulher, do parceiro e da família. A gestação, bem acompanhada, torna-se a realização de um sonho para a maioria das mulheres.
A gravidez é um período de grandes mudanças físicas e emocionais, que cada mulher vivencia de maneira distinta. E a mesma quando procura uma unidade de saúde ou ginecologista com queixas de ausência da menstruação, náuseas e sensibilidade nos seios, geralmente se desconfia que ela possa estar grávida. E quando esta suspeita se confirma o casal deve procurar assistência de pré-natal.
O pré-natal é uma soma de medidas preventivas e curativas que tem por objetivo proporcionar à gestante e sua família condições de bem- estar físico, psíquico e social, além de acompanhamento materno-fetal. Os fatores de risco devem ser pesquisados (histórico familiar) para um pré-natal seguro e eficaz. Branden (2000) relata que o pré-natal durante toda a gestação, passa por consultas regularmente para a avaliação. A cada quatro semanas a gestante pode marcar: uma consulta até a 28ª semana de gestação; a cada duas semanas uma consulta até 36ª semana e semanalmente até o parto.
O bom resultado do acompanhamento do pré-natal depende do interesse e participação: da gestante e de seus familiares durante as consultas, reconhecendo sua importância, seguindo as orientações e identificando qualquer intercorrência ou anormalidade ao decorrer da gestação; e da enfermeira ou do médico para a qualidade do acompanhamento, que deve ser competente, dedicado e humano.
A gestação é um fenômeno biológico normal para a maioria das mulheres, também pode ser uma situação de alto risco para as gestantes que apresentam um estado que ameaçam a saúde e a do feto ou distúrbios que interferem com o desenvolvimento fetal normal.
classes sociais, etnias, religiões e culturas, ocorrendo em populações de diferentes níveis de desenvolvimento econômico e social” (MS, 2005).
Dentre os fatores de riscos citados anteriormente este estudo tem por objetivo relacionar a idade materna com as alterações da pressão arterial, especificamente a doença hipertensiva específica da gravidez (DHEG).
Esta doença, também chamada de hipertensão gravídica, é um distúrbio com risco de vida potencial que, em geral, desenvolve-se depois da vigésima semana de gravidez e se caracteriza por manifestações clínicas como: edema, hipertensão e proteinúria. A sua forma mais grave, a eclâmpsia, é com crise convulsiva em virtude da irritabilidade do sistema nervoso central e sem crise convulsiva é denominada pré-eclâmpsia. A hipertensão crônica ou pré-gravídica e hipertensão crônica superposta é a condição que antecedem a concepção.
Até hoje as causas permanecem desconhecidas, embora muito se tenha aprendido sobre a hipertensão. Os fatores predisponentes incluem a idade (gestantes menos que 18 anos e maiores que 35 anos), paridade (nulíparas), gestações múltiplas, diabetes mellitus e hipertensão crônica (ZIEGEL & CRANLEY, 1985).
Diante dos fatores que impulsionam o surgimento da doença hipertensiva especifica da gravidez, o objetivo deste estudo é comprovar que em Tangará da Serra, Mato Grosso, a idade materna é um fator de risco para o surgimento da mesma.
Portanto, esta pesquisa nos leva a identificar os grupos de gestantes que são mais acometidos pela DHEG e apresenta a analise desses dados com estudos realizados no nosso país e internacionalmente. Ainda a mesma analisa a paridade e a incidência da hipertensão crônica.
PARTE I
1.
REFERENCIAL TEÓRICO
1.1. MODIFICAÇÕES FISIOLÓGICAS DA GRAVIDEZ
Quando a mulher engravida, a mesma passa por diversas modificações fisiológicas que envolvem todos os sistemas a fim de manter a vida do concepto e satisfazer as demandas necessárias para o organismo da gestante e a do feto. E na retirada do feto e da placenta o corpo da mulher retorna gradativamente ao seu estado antes de engravidar, com exceção as mamas, que continuam a secretar leite por alguns meses se a mãe amamentar o filho.
LOWDERMILK et al., 2005; RESENDE, 2005; ZIEGEL & CRANLEY, 1985
A gestação está associada a adaptações fisiológicas e anatômicas que acarretam acentuadas mudanças no organismo materno, destacando-se a composição dos elementos do sangue circulante e às pressões mecânicas provocadas pelo aumento do útero e de outros tecidos. No momento, em nenhuma outra fase do ciclo vital exista maior mudança no funcionamento e forma do corpo humano em tão curto espaço de tempo. (SOUZA, 2002).
Essas adaptações protegem o funcionamento normal da mulher, preenchem as demandas metabólicas que a gestação impõe ao seu organismo, proporcionando um desenvolvimento e crescimento adequado para o(s) feto(s).
1.1.1. Sistema Reprodutivo e Mamas
O crescimento uterino no primeiro trimestre é estimulado pelos altos níveis de estrogênio e de progesterona, que são responsáveis pelo aumento do tamanho do útero e da vascularização e dilatação dos vasos sanguíneos (BRANDEN, 2000).
.
elasticidade. Mais tarde, com o alongamento do feto, o útero torna-se maior e mais ovóide, elevando-se da pelve para a cavidade abdominal (LOWDERMILK et al., 2005).
O crescimento uterino é determinado pela medida da altura do fundo, e esta medida é usada para estimar a duração da gestação. À medida que o útero cresce e enche a cavidade pélvica, eleva-se além da área pélvica e pode ser palpado acima da sínfise pubiana, entre a 12ª e 14ª semana de gestação. O útero eleva-se gradualmente e chega à altura do umbigo entre a 22 e 24 semanas e quase alcança o apêndice xifóide a termo. Entre as semanas 38 a 40 a altura cai à medida que o feto desce e encaixa-se na pelve (insinuação).
As contrações uterinas podem ser sentidas da parede abdominal logo após o quarto mês de gestação e estas contrações é denominada como sinal de Braxton Hicks, uma provável evidência de gestação. Estas contrações são irregulares, indolores e ocorrem intermitentemente durante toda a gestação facilitando o fluxo de sangue uterino pelos espaços intervilosos da placenta fornecendo assim oxigênio para o feto. Estas contrações podem ser confundidas com trabalho de parto, no entanto elas não mudam nem de intensidade, frequência e nem causa dilatação cervical (RESENDE, 2005)
A perfusão da placenta depende do fluxo de sangue materno para o útero aumentando aproximadamente 20 vezes a unidade feto- placentária com o crescimento do útero.
Consequentemente a parte final da gestação o sangue uterino extraí mais oxigênio. “Em uma
gestação a termo normal um sexto do volume total do sangue materno encontra-se no sistema
vascular uterino” (LOWDERMILK et al., 2005). A velocidade média deste fluxo sanguíneo uterino é de 500 ml/min., e o consumo médio de oxigênio são de 25 ml/min.
A estruturação estrogênica pode aumentar o fluxo sanguíneo uterino. É importante enfatizar que a ultra-sonografia Doppler pode ser usada para medir a velocidade do fluxo de sangue uterino, especialmente nas gestações de risco, devido a condições à diminuição da perfusão placentária, como a hipertensão, o retardo de crescimento intra-uterino, o diabete melito e a gestação múltipla (LOWDERMILK et al., 2005).
Os hormônios gestacionais preparam a vagina pra o seu alargamento durante o trabalho de parto, provocando assim o espessamento da mucosa vaginal, relaxamento do tecido conjuntivo, a hipertrofia da musculatura lisa e o alongamento do fórnice vaginal. Com a vascularidade aumentada à coloração muda para roxo-azulada na mucosa vagina e no colo e esta coloração é evidente deste a sexta semana de gestação e é denominada sinal de Chadwick.
esta elevação resulta no aumento na produção de ácido lático no epitélio vaginal, deixando a gestante mais vulnerável a infecções vaginais, especialmente as fúngicas.
Nas primeiras semanas da gestação em resposta aos níveis elevados de estrogênios e progesterona começa a ser evidenciados sensibilidade, formigamento e o peso maior nas mamas. E estas mudanças são sinais de presunção de gestação, porque podem ser confundidos com outros fatores que também elas ocorrem (BRANDEN, 2000).
Os mamilos e a aréola tornam-se mais pigmentados. A hipertrofia das glândulas sebáceas encravadas nas aréolas primárias são chamadas de tubérculos de Montgomery e essas glândulas sebáceas desempenham um papel protetor, mantendo os mamilos lubrificados para a amamentação e quando lavados com sabonete a flexibilidade dos mamilos é prejudicada.
Durante o segundo e o terceiro trimestre, o crescimento das glândulas sebáceas é causado pelo aumento progressivo das mamas. O tecido glandular desloca o conjutivo e, com consequência, o tecido fica mais macio e solto. Embora o desenvolvimento das glândulas mamárias esteja funcionando completamente na metade da gestação, a lactação é inibida até a ocorrência de uma queda no nível de estrogênio após o parto (LOWDERMILK et al., 2005).
1.1.2. Sistema Cardiovascular
O aumento do débito cardíaco deveria resultar em aumento da PA. Entretanto, este fato não ocorre devido à diminuição acentuada da resistência vascular periférica, que é decorrente de alterações bioquímicas nos vasos maternos induzidas pelo sistema das prostaglandinas (RUDGE & BEREZOWSKI, 1994).
Entre a 14ª a 20ª semana, o pulso aumenta aproximadamente 10 a 15 batimentos por minutos, e as palpitações podem ocorrer. O ritmo cardíaco pode ser perturbado se a gestante apresentar arritmia sinusal, contrações atriais prematuras e sístole ventricular prematura. A pressão sanguínea arterial em especial a artéria braquial é afetada pela idade, pela presença de problemas de saúde. Estes fatores incluem a ansiedade materna, a posição materna, além do tamanho e do tipo do aparelho de pressão (ZIEGEL & CRANLEY, 1985).
A ansiedade materna afeta a leitura e pode elevar e se for encontrada uma leitura elevada, a mulher deve repousar antes de realizar uma nova leitura. A posição materna também afeta a leitura braquial. A posição sentada é a pressão sanguínea braquial mais alta, mais baixa em decúbito lateral e intermediaria na posição supina. No entanto, em cada consulta de pré-natal, a leitura deve ser obtida no mesmo braço e com a mulher na mesma posição. É de extrema importância ser registrado a leitura juntamente com a posição e o braço usados. O tamanho de manguito apropriado é absolutamente necessário para a exatidão da leitura. O manguito muito pequeno proporciona uma leitura falsamente elevada e muito grande proporciona uma leitura falsamente baixa.
No primeiro trimestre, a pressão sanguínea geralmente permanece a mesma do nível pré-gestacional. Durante o segundo trimestre, há uma diminuição de 5 a 10 mmHg na pressão sistólica e na diastólica, devido a vasodilatação periférica causada pelos hormônios durante a gestação. No terceiro trimestre, a pressão sanguínea materna retorna os níveis do primeiro trimestre.
O aumento do volume constitui um mecanismo protetor e é essencial para preencher as necessidades sanguíneas do sistema vascular hipertrofiado do útero aumentado, para a hidratação adequada dos tecidos fetais e materno quando a mulher assume uma posição ereta ou supina, e para a providência de uma reserva de líquido que compense a perda de sangue durante o parto e o puerpério. Apesar esse aumento do volume de sangue na gestação a vasodilatação periférica mantém a pressão sanguínea normal.
Durante a gestação há uma produção acelerada de eritrócitos e a porcentagem do aumento depende da quantidade de ferro disponível. Como o aumento do plasma excede a produção de eritrócitos, existe uma diminuição nos valores normais de hemoglobina e do hematócrito e este estado de hemodiluição denomina-se anemia fisiológica.
grande aumento dos batimentos cardíacos e também uma resposta as maiores demandas de oxigênio pelos tecidos (LOWDERMILK et al., 2005; ZIEGEL & CRANLEY, 1985)
.
1.1.3. Sistema Respiratório
As adaptações estruturais e ventilatórias ocorrem durante a gestação para prover as necessidades maternas e fetais. As exigências de oxigênio materno aumentam em resposta à aceleração do metabolismo e à hipertrofia dos tecidos uterinos e mamários. Além disso, o feto exige também uma forma de consumir oxigênio e eliminar dióxido de carbono (ZIEGEL & CRANLEY, 1985).
Os níveis elevados de estrogênio provocam o relaxamento dos ligamentos da cadeia de costelas, permitindo a maior expansão torácica. O diafragma desloca-se até quatro cm durante a gestação. À medida que a gestação avança a respiração torácica substitui à abdominal, e o diafragma fica impossibilitado de descer com a inspiração (LOWDERMILK et al., 2005)
De acordo com Lowdermilk et al. (2005), o trato respiratório superior fica mais vascularizado em resposta do nível elevado de estrogênio os capilares ingurgitam-se, desenvolvendo se o edema e a hiperemia no nariz, na faringe, na laringe, na traquéia e nos brônquios. Essa congestão e observada dentro dos tecidos do trato respiratório durante a gestação, como congestão nasal e sinusal, a epistaxe (sangramento nasal), mudança de voz e uma resposta inflamatória notável que pode transformar-se em uma infecção respiratória superior leve.
A gestante respira mais profundamente ou aumenta o seu volume corrente, que e o volume de gás inspirado ou expirado em cada respiração. Sua freqüência respiratória e apenas ligeiramente maior. Segundo Lowdermilk et al. (2005) a capacidade inspiratória aumenta de pressa, mais a capacidade total dos pulmões diminui. E estas modificações estão relacionadas a elevação do diafragma e as mudanças na parede torácica. As ações da progesterona e do estrogênio são responsáveis pela maior sensibilidade do centro respiratório do dióxido de carbono.
calor resultante do aumento do metabolismo basal durante a gestação (LOWDERMILK et al., 2005).
1.1.4. Sistema Renal
Os rins são responsáveis pela manutenção de equilíbrio eletrolítico e ácido-base, pela regulação do volume fluido extracelular, pela excreção dos produtos residuais e pela conservação dos nutrientes essenciais (ZIEGEL & CRANLEY, 1985)..
As mudanças na estrutura renal durante a gestação resultam da atividade hormonal (estrogênio e progesterona), da pressão do útero aumentado e do aumento do volume de sangue. A partir da 10ª semana de gestação, a pelve renal e os ureteres dilatam-se.
Sabe-se que as paredes musculares lisas dos ureteres sofrem hiperplasia e hipertrofia, além de relaxamento do tono muscular. Os ureteres alongam-se, tornam tortuosos e formam curvas simples ou duplas. Na parte final da gestação, a pelve renal e os ureteres dilatam-se mais no lado direito do que nos esquerdo porque o útero pesado desloca para direita pelo cólon sigmóide. Devido essas modificações, o maior volume de urina é mantido na pelve e nos ureteres, fluxo urinário fica mais lento (RESENDE, 2005).
A irritabilidade da bexiga, a noctúria e o aumento da frequência e da urgência urinárias são geralmente relatadas no inicio da gestação. Próximo ao termo, os sintomas podem retornar, principalmente após a ocorrência da insinuação. No segundo trimestre, a bexiga é empurrada para cima da pelve verdadeira em direção ao abdômen. A uretra alonga-se para 7,5 cm com o deslocamento da bexiga para cima.
Na gestação normal, a função renal altera-se consideravelmente. O tempo de filtração glomerular e o fluxo de plasma renal aumentam no inicio. Essas mudanças são causadas pelo aumento do volume do sangue pela postura da mulher, pela atividade física e pela ingesta nutricional. Os rins devem controlar o aumento das demandas metabólicas e as circulatórias do organismo materno e também a excreção dos produtos residuais fetais (LOWDERMILK et al., 2005; RESENDE, 2005)..
diurética normal para a carga de água é desencadeada ao deitar, preferivelmente sobre o lado, e o líquido depositado entra novamente quase toda a glicose e os outros nutrientes do filtrado plasmático. Nas gestantes a reabsorção tubular é prejudicada de modo que a glicosúria ocorre em ocasiões e em graus variados. Durante a gestação, a glicosúria ocorre quando os níveis de glicose materna estão abaixo de 160 mg/dl, porque a glicose, como os outros nutrientes, é perdida durante a gestação embora a glicosúria possa ser encontrada em gestações normais, a possibilidade de diabete melito e diabete gestacional deve ser considerada (LOWDERMILK et al., 2005; ZIEGEL & CRANLEY, 1985)..
A proteinúria geralmente não ocorre nas gestações normais, exceto durante o trabalho de parto e após o parto. No entanto, a quantidade aumentada de aminoácidos a ser filtrada pode exceder à capacidade de absorção dos túbulos renais, de modo que pequenas quantidades de proteína perdem-se na urina. A quantidade de proteína excretada não indica gravidade da doença renal, nem o aumento na sua eliminação em uma gestante com doença renal. No entanto, a gestante com hipertensão e proteinúria deve ser cuidadosamente avaliada, pois pode ter maior risco de obter um resultado adverso da gestação (LOWDERMILK et al., 2005; BRANDEN, 2000).
1.1.5. Sistema Tegumentar
As alterações no equilíbrio hormonal e na dilatação mecânica causam diversas mudanças no sistema tegumentar durante a gestação. As mudanças gerais incluem o aumento da espessura da pele e da gordura subdérmica, a hiperpigmentação, o crescimento do cabelo e das unhas, a atividade acelerada das glândulas sudoríparas e sebáceas, alem da maior atividade circulatória e vasomotora. Os tecidos cutâneos elásticos são mais frágeis, causando estrias gravídicas. Da mesma maneira, são favorecidas as respostas alérgicas cutâneas (LOWDERMILK et al., 2005; ZIEGEL & CRANLEY, 1985).
A linha negra é uma linha pigmentada que se estende da sínfise pubiana ao topo do fundo na linha media é conhecida como linha alba antes da pigmentação induzida pelos hormônios.
As estrias gravídicas aparecem em 50 a 90% as gestantes durante a segunda metade da gestaão e podem ser causadas pela ação de adrenocorticosteróides. As estrias refletem a separação no tecido conjuntivo subjacente (colágeno) da pele. Após o parto elas geralmente (LOWDERMILK et al., 2005).
1.1.6. Sistema Musculoesquelético
As mudanças graduais no corpo e o aumento de peso da gestante causam alterações notáveis em sua postura e em sua maneira de caminhar. A grande distensão abdominal, que da à pelve uma inclinação para frente, a diminuição do tono muscular abdominal e a sustenção de um peso maior exigem o realinhamento da curvatura da coluna no final da gestação (ZIEGEL E CRANLEY, 1985). O centro de gravidade transfere-se para frente ocorrendo assim um aumento na curvatura lombossacral normal, e uma curvatura compensatória na região cervicodorsal, desenvolve-se para ajudar na manutenção do equilíbrio. A deambulação fica mais difícil, e o caminhar gingado da gestante, chamado por Skakespeare “O caminhar orgulhoso da gestação”. As estruturas de ligamento e muscular da coluna média e inferior
podem ser extremamente exigidas. Essas e outras modificações relacionadas podem provocar grande desconforto musculoesquelético (RESENDE, 2005; ZIEGEL & CRANLEY, 1985).
Consideram-se normais um leve relaxamento e uma maior mobilidade das articulações durante a gestação. É secundária a elasticidade exagerada e ao amolecimento do tecido conjuntivo e colagenoso, causado pelo aumento da circulação dos hormônios esteróides sexuais, especialmente o estrogênio. A relaxina, um hormônio ovariano, auxilia no processo de relaxamento e amolecimento. Tais adaptações permitem o aumento das dimensões pélvicas para facilitar o trabalho de parto e o parto (LOWDERMILK et al., 2005; BRANDEN, 2000).
1.1.7. Sistema Gastrintestinal
(motilidade) diminui. Consequentemente diminui os ruídos intestinais e são comuns a constipação, náusea e o vômito. A fluxa sanguínea para a pelve aumenta, assim como a pressão venosa contribuindo para a formação de hemorróidas no final da gestação. Durante a gestação, o apetite e a ingesta de alimentos oscilam (RESENDE, 2005; ZIEGEL & CRANLEY, 1985).
No inicio da gestação, algumas mulheres apresentam enjôo no período matutino em resposta aos níveis crescentes de hCG e ao metabolismo alterado dos carboidratos.A parece em torno da quarta a sexta semana e geralmente desaparece no final do terceiro mês. No final do segundo trimestre, o apetite aumenta em resposta à demanda de necessidades metabólicas. Raramente o enjôo matutino tem efeitos danosos sobre o embrião/feto ou a mulher. As mulheres também podem apresentar modificações no paladar, levando a desejo e modificações na ingesta dietética (LOWDERMILK et al., 2005; BRANDEN, 2000).
O aumento da produção de estrogênio causa a secreção diminuída de acido clorídrico. Assim, não é rara a formação de úlceras pépticas ou a manifestação de Úlceras já existente durante a gestão. A maior produção de progesterona diminui o tono e a motilidade da musculatura lisa, provocando a regurgitação esofágica, o tempo mais lento de esvaziamento estomacal e o peristaltismo reverso.
O ferro absorvido mais facilmente no intestino delgado em resposta ao aumento das necessidades durante a gestação. Mesmo na mulher com deficiência de ferro, absorção continua em quantidades suficientes para que o feto tem um nível de hemoglobina normal.
A vesícula está seguidamente distendida devido à diminuição de seu tono muscular durante a gestação. O tempo de esvaziamento maior e o espessamento da bile, causado pela retenção prolongada, são modificações típicas. Tais características, juntamente com uma leve hipercolesterolemia, devida aos níveis aumentado de progesterona, podem ser responsáveis pelo desenvolvimento de cálculos de vesícula (LOWDERMILK et al., 2005; ZIEGEL & CRANLEY, 1985).
1.1.8. Sistema Endócrino
a ovulação não ocorrem. A maioria das mulheres apresenta amenorréia (ausência da mestruação), mas pode ocorrer sangramento na implantação e após as relações sexuais, relacionado à friabilidade cervical. A maior parte das mulheres que apresentam leve sangramento gestacional continua até o termino e tem bebes normais, mesmo assim, todos os causos de sangramentos devem ser comunicado.
A progesterona e essencial para a manutenção da gestação por relaxar a musculatura lisa diminuindo a contratilidade uterina e a prevenção do aborto espontâneo. A progesterona e o estrogênio forçam o deposito de gordura subcutâneo sobre o abdômen as costas e a parte superior das coxas da mãe e esta gordura serve como reserva de energia para gestão e para lactação (LOWDERMILK et al., 2005; ZIEGEL & CRANLEY, 1985).
O estrogênio promove o crescimento dos genitais, do útero e das mamas e aumenta a vascularidade e causa vasodilatação. O estrogênio relaxa os ligamentos e as articulações pélvicas e também altera o metabolismo dos nutrientes, interferindo no metabolismo do acido fólico, aumentando o nível de proteína total, além de promover a retenção de sódio e de água pelos túbulos renais. O estrogênio pode diminuir a secreção de acido clorídrico e de pepsina, o que pode provocar distúrbios digestivos como a náusea.
A prolactina sérica produzida pela hipófise anterior começa a elevar-se no inicio do primeiro trimestre até o termo. Ela responde pela lactação inicial, no entanto, os altos níveis de estrógeno e progesterona inibem a lactação, bloqueando a ligação da prolactina ao tecido mamário ate após o parto (RESENDE, 2005; ZIEGEL & CRANLEY, 1985).
A ocitocina é produzida pela hipófise posterior em quantidades crescentes à medida que o feto amadurece. Esse hormônio pode estimular as contrações uterinas durante a gestação, mais os altos níveis de progesterona impedem as contrações até próximo ao termo.
O lactogênio placentário humano (hPL) produzido pela placenta age como hormônio de crescimento e contribui para o desenvolvimento das mamas. Ele diminui o metabolismo materno de glicose e aumenta a quantidade de ácidos graxos para a necessidade metabólica (LOWDERMILK et al., 2005; ZIEGEL & CRANLEY, 1985).
gestante geralmente não desenvolve hipertireoidismo. O Hormônio paratireóide controla o metabolismo do cálcio e do magnésio e a gestação induz a um leve hiperparatireoidismo, refletindo as crescentes exigências fetais de cálcio e vitamina D (LOWDERMILK et al., 2005; RESENDE, 2005).
O feto exige quantidades significativas de glicose para crescer e desenvolver-se. Para preencher a necessidade de combustível, o feto diminui a capacidade da mãe de sintetizar a glicose ao sequestrar seus aminoácidos. O nível de glicose sanguínea materno cai. A insulina materna não atravessa a placenta para o feto. Com isso, o pâncreas diminui a produção de insulina. À medida que a placenta cresce e a produção de quantidades progressivamente maiores de hormônios. O estrogênio, a progesterona, o hPL e o cortisol, em conjunto, diminuem a capacidade da mãe de usar a insulina. A diminuição da capacidade da mãe de usar a sua própria insulina constitui um mecanismo protetor, que assegura um grande suprimento de glicose para as necessidades da unidade feto-placentária (LOWDERMILK et al., 2005).
1.2. GESTAÇÃO DE RISCO
Apesar de a gestação ser um fenômeno fisiológico, existe condições de alto risco, como por exemplo, doenças crônicas e específicas da gravidez. Neste item serão discutidas as complicações obstétricas resultantes de condições preexistentes e gestacionais.
1.2.1. Condições Preexistentes
Para a maioria das mulheres a gestação representa uma parte normal da vida. Entretanto, para algumas mulheres a gestação representa um risco significativo porque e sobreposta a uma doença crônica. Antigamente, raramente as mulheres com uma doença crônica, como o diabete ou a doença cardíaca, atingiam e mentiam a gestação, dando à luz bebê saudáveis.
Antes do descobrimento da insulina, no inicio dos anos vinte, raramente uma mulher diabética dava a luz um bebê saudável. Muitas diabéticas em idade reprodutiva eram estéreis,
e a maioria que engravidava não levava a gestação a termo. “O índice de mortalidade
perinatal aproximava-se de 65%, com o parto de crianças mortas constituindo a principal causa de morte fetal” (LOWDERMILK et al.,2005)
Os progressos da medicina melhoraram os resultados perinatais e o índice de moralidade perinatal para as gestações diabéticas atualmente bem controladas, excluindo-se as principais malformações congênitas.
A incidência de malformações congênitas importantes nos bebês nascidos de mães diabéticas não mudou, consideravelmente, ao longo do tempo. Os especialistas concluíram que a chave para o resultado ideal da gestação consiste no rígido controle da glicose materna, antes da concepção e ao longo do período gestacional. Consequentemente coloca-se muita ênfacoloca-se, hoje, sobre o aconcoloca-selhamento pré-concepcional para as mulheres diabéticas. Ela e controlada com mais sucesso por uma abordagem multidisciplinar, envolvendo obstetra, diabetologista ou clinico, neonatologista, enfermeira, nutricionista e assistente social (LOWDERMILK et al.,2005).
Os cuidados da gestante diabética exigem que a enfermeira entenda totalmente as respostas fisiológicas normais à gestação e o metabolismo alterado. Além disso, a enfermeira deve compreender a relação entre a gestação e o diabete, inclusive as suas implicações psicossociais, para investigar corretamente a mulher, para planejar seu cuidado e intervir apropriadamente.
O estado diabetogênico da gestação imposto sobre o sistema metabólico comprometido da mulher com diabete pré-gestacional apresenta implicações significativas. As adaptações hormonais normais da gestação afetam o controle glicêmico, e a gestação pode acelerar o processo das complicações vasculares (ZIEGEL E CRANLEY, 1985). No passado, pensava-se que a gestação piorava as complicações microvasculares. Na realidade, as mulheres diabéticas com doença vascular, como a retinopatia ou a nefropatia, eram frequentemente incentivadas evitar ou a interromper a gestação. A nefropatia diabética causa maior impacto sobre o resultado perinatal do que qualquer outra complicação vascular. Associam-se a essa condição maiores riscos de pré-eclâmpsia, de trabalho de parto prematuro, de retardo de crescimento intra-uterino, de sofrimento fetal, de natimorto e de morte neonatal.
alterações antecipadas no manejo do diabete durante a gestação e sob a necessidade de uma abordagem de equipe multidisciplinar no cuidado de saúde. As implicações financeiras da gestação diabética e as outras demandas relacionadas à supervisão materna e fetal frequente devem ser discutidas.
Embora os índices de morbidade e mortalidade tenham melhorado significativamente, a gestante diabética permanece em risco de desenvolver complicações durante a gestação. A hipertensão induzida pela gestação, ou a pré-eclâmpsia, ocorre mais frequentemente durante a gestação diabética. A incidência mais alta ocorre nas mulheres com mudanças vasculares preexistentes relacionadas ao diabete.
A causa mais importante de perda perinatal na gestação diabética consiste malformação congênita. A incidência anomalias congênitas entre bebês de mulheres diabéticas dependentes de insulina é de duas a quatro vezes maiores do que a da população em geral.
1.2.2.Condições Gestacionais
As mulheres com diabete melito gestacional estão em risco significativo de desenvolver intolerância à glicose mais tarde na vida. Isso é especialmente verdadeiro para as mulheres cujo diabete melito gestacional é diagnosticado no inicio da gestação, ou para as que manifestam hiperglicemia em jejum. Os fatores de risco clássicos envolvem a idade materna maior de trinta anos, a obesidade, a história familiar de diabete tipo dois.
O diagnostico de diabete gestacional é feito, geralmente, durante a segunda metade da gestação. Como as demandas fetais de nutrientes elevam-se durante o final do segundo e no terceiro trimestre, a ingestão materna nutrientes induz a níveis maiores e mais sustentados de glicose sanguínea. Ao mesmo tempo, a resistência materna à insulina também está crescendo devido aos efeitos antagonistas dos hormônios placentários, do cortisol e da insulinase.
As mulheres com diabete gestacional ocorrem maior risco de pré-eclâmpsia de infecções do trato urinário e de parto operatório, incluindo a cesariana, o fórceps ou a extração a vácuo.
materna relacionada à gestação no primeiro trimestre, embora seja uma das principais causas de infertilidade (LOWDERMILK, 2005).
A incidência de gestação ectópica aumentou nos últimos 15 a 20 anos. Em parte, o aumento deve-se às técnicas de diagnostico mais aperfeiçoadas, entre elas as analises mais
sensíveis de β-hCG e a disponibilidade da ultra-sonografia transvaginal. Outras razões incluem um aumento da incidência de DSTs, melhor tratamento da doença pélvica inflamatória, números crescentes de esterilizações tubárias e a reversão cirúrgica das mesmas.
Classifica-se a gestação ectópica de acordo com o local de sua implantação. O útero é o único órgão capaz de conter e sustentar uma gestação até o termo. A gestação abdominal, e o parto por laparotomia podem resultar em um bebê vivo em 5 a 25% dos casos; o risco de deformidade chega a atingir até 40% (LOWDERMILK, 2005).
A maioria das gestações ectópicas ocorre na trompa uterina. No passado, essas gestações tubárias eram geralmente diagnosticada no instante do rompimento, quando o principal problema a ser controlado era a hemorragia. Muitas vezes, a laparotomia, seguida pela remoção de toda a trompa uterina, consistia no tratamento necessário para controlar o sangramento e salvar a vida da vida da mulher. Com desenvolvimento da laparatomia, a remoção da gestação ectópica por salpingotomia e possível antes do rompimento. O tecido residual que permanece após a cirurgia e tratado com metotresato, uma droga que causa a sua dissolução.
A mola hidatiforme é uma doença trofoplastica gestacional. A dois tipos destintos: A completa (ou clássica) e a parcial (LOWDERMILK, 2005).
A etiologia é desconhecida (LOWDERMILK, 2005), embora possa haver um defeito ovular ou uma deficiência nutricional. As mulheres em maiores riscos de formação de mola hidatiforme são as submetidas à estimulação ovulatória com clomifeno e as no inicio da adolescência ou com mais de 40 anos. O risco de uma segunda mola situa-se entre um 2%.
A mola completa resulta da fertilização de um ovo cujo núcleo foi perdido ou inativado. O núcleo do espermatozóide duplica-se porque o ovulo não possui material genético ou o material esta inativado. A mola assemelha-se a um cacho de uvas brancas. Geralmente, a mola completa não contém feto, placenta, líquido ou membranas amnióticas. O sangue materno não tem a placenta para recebê-lo podendo assim ocorrer na cavidade uterina sangramento vaginal.
A placenta está implantada no segmento inferior do útero, próxima ou sobre o orifício cervical interno. O grau em que o orifício cervical está coberto pela placenta tem sido usado, tradicionalmente, para classificar os três tipos de placenta prévia (LOWDERMILK, 2005).. A placenta prévia parcial implica a cobertura incompleta do orifício cervical interno. A marginal indica que apenas uma imagem da placenta estende-se para o orifício interno, porém pode estender-se para ele durante a dilatação da cérvice no trabalho de parto. O termo placenta de implantação baixa é usado quando a placenta está implantada no segmento uterino inferior, porém não alcançando o orifício (RESENDE, 2005).
A cesariana constitui o fator de risco mais importante, possivelmente relacionada à cicatrização endometrial. O risco aumenta com o número de cesarianas anteriores; nas mulheres com quatro ou mais cesarianas, o risco de placenta prévia fica próxima dos 10%. Outros fatores de risco incluem a gestação múltipla devido à área maior de placenta, as gestações com pequenos intervalos entre elas, a placenta prévia anterior e a idade materna avançada.
A morbidade materna é de 5% ao passo que a mortalidade apresenta-se menor do que 1% com a placenta prévia. As complicações associadas à placenta prévia abrangem o rompimento prematuro das membranas, o parto prematuro, o trauma relacionado à cirurgia das estruturas adjacentes ao útero, as complicações anestésicas, as reações à transfusão de sangue, a infusão excessiva de líquido, outros problemas placentários (a placenta acreta, a placenta percreta e a placenta increta), a hemorragia pós-parto, a anemia e a infecção.
O parto prematuro responde pelo maior risco de mortalidade fetal. Outros riscos fetais incluem a hipoxia no útero e as anomalias congênitas (LOWDERMILK, 2005). Os bebês pequenos para a idade gestacional ou com retardo de crescimento intra-uterino associam-se à placenta prévia tal associação relaciona-se à má troca placentária ou à hipovolemia resultante da perda materna de sangue e da anemia.
O descolamento prematuro da placenta é o desprendimento de parte ou de toda a placenta de seu local de implantação. A separação ocorre na área da decídua basal após a 20ª semana de gestação e antes do nascimento do bebê. A separação prematura da placenta constitui um evento sério responsável pela morbidade e pela mortalidade materna e fetal significativas.
2005). A cocaína também é um fator de risco, e por isso, em parte o seu uso associa-se ao desenvolvimento da hipertensão. O traumatismo abdominal esterno, frequentemente resultante de acidentes de automóvel ou de espancamento materno, é uma causa crescentemente significativa de descolamento da placenta. O tabagismo e a desnutrição da mãe podem estar associados a maior risco. A mulher que tenha tido dois deslocamento prematuros anteriores está exposta a um risco de recorrência de 25% na gestação seguinte.
A classificação mais comum do deslocamento prematuro da placenta refere-se ao tipo e à gravidade. No grau um a mulher apresenta sangramento vaginal, com sensibilidade uterina e leve tetania, porém nem a mãe nem o bebê estão em sofrimento. Aproximadamente 10 a 20% da área de superfície total da placenta estão desprendida (LOWDERMILK, 2005). No grau dois a mulher apresenta sensibilidade uterina e tetania, com ou sem evidência externa de sangramento. A mãe não está em choque, mas há sofrimento fetal. Aproximadamente 20 a 50% superfície total da placenta está desprendida. No grau terceiro a tetania uterina é intensa, a mulher está em choque e o feto está morto. Muitas vezes, a mulher apresenta coagulopatia. Acima de 50% da área da superfície da placenta está desprendida. Esses graus classificam-se frequentemente em leve, moderado e grave.
Os sintomas clássicos de descolamento prematuro da placenta envolvem o sangramento vaginal, a dor abdominal e a sensibilidade, além das contrações uterinas. O sangramento vaginal pode resultar em hipovolemia materna e em coagulopatia. Está presente a hipertonicidade uterina de leve à intensa. A dor e de leve a intensa e localizada sobre uma região do útero ou difusa, com o abdome semelhante à tabua.
1.3. Doença Hipertensiva Específica da Gravidez
A doença hipertensiva induzida pela gravidez, também chamada de hipertensão gravídica, é um distúrbio com risco de vida potencial que, em geral, desenvolve-se depois da vigésima semana de gravidez e se caracteriza por manifestações clínicas como: edema, hipertensão e proteinúria (STRIGHT & HARRISON, 1998).
de uma alteração na permeabilidade capilar (CALIL, 2007). Enquanto nas gestantes com hipertensão arterial crônica, doença renal ou doenças auto-imunes, como o lúpus eritematoso estes sintomas são preexistentes (LOWDERMILK, 2005).
A expressão “hipertensão na gravidez” recebe a designação geral de síndromes
hipertensivas gestacionais (SHG). Estas são caracterizadas por níveis pressóricos iguais ou acima de 140 mmHg para a pressão sistólica e 90 mmHg para pressão diastólica, edema e/ou proteinúria. A frequência das diferentes categorias da doença hipertensiva varia um pouco de acordo com as características de uma dada população obstétrica. Em geral, a pré-eclâmpsia é responsável por 80 a 90% de toda a hipertensão na gravidez (ZIEGEL & CRANLEY, 1985).
A forma mais grave, a eclâmpsia, é com crise convulsiva em virtude da irritabilidade do sistema nervoso central e sem crise convulsiva é denominada pré-eclâmpsia. Atualmente, a doença hipertensiva induzida pela gravidez e suas complicações são a causa mais comum nos países desenvolvidos (ENGSTROM, 2005).
Segundo o Ministério de Saúde (2007), a Doença Hipertensiva específica da gestação (DHEG), é uma das patologias obstétricas que causam a morte materna seguido de síndromes hemorrágicas. E em 2003, a DHEG foi à primeira causa de óbito entre todas as
categorias de raça/cor. “Entre as mulheres brancas, esse tipo de causa representou 22, 4%, entre as pretas 35,3% e entre as mulheres pardas a participação foi de 26,7%” (MS, 2003).
Com estes dados, a cor preta tem maior incidência por ser afro-descendentes e ter predisposição biológica para doenças como hipertensão (BRUNNER & SUDDARTH, 2008). E outros fatores relacionados como a dificuldade de acesso e baixa qualidade do atendimento recebido e a falta de ações direcionadas para riscos específicos que as mulheres negras estão expostas e que os profissionais de saúde tinham que exercer ou ser capacitados para o este tipo de ação (MS, 2007).
1.3.1. Fisiopatologia
angiotensina, que é um agente vasopressor potente (KIERSZENBAUM, 2008; GARTNER & HIATT, 2007). Sabe-se que essa substância aumenta a pressão sanguínea para compensar os efeitos da redução da perfusão renal. A função renal diminui causando a proteinúria e o aumento da uréia no sangue. Alterações hepáticas e pulmonares, como espasmos vasculares e edema pulmonar (que predispõe para broncopneumonia) são resultantes da hipertensão induzida pela gravidez. A integridade dos vasos uterinos e a eficácia da coagulação também são alteradas nessas pacientes (BRANDEN, 2000).
1.3.2. Alterações cardiovasculares
Umas das características e de manifestação mais frequente é a hipertensão arterial e sua ocorrência tem sido relacionada ao espasmo arteriolar. Como o espasmo arteriolar é generalizado, sendo em alguns casos superlativo em determinadas áreas corporais, apresentando-se resistência vascular periférica elevada e o fluxo sanguíneo aos diversos órgãos reduzido (hipóxia).
Segundo Taylor & cols. (1990), é comprovado, na DHEG, aumento da endotelina (um peptídeo derivado do endotélio vascular) que funciona como um potente vasoativo e após o parto ele desaparece. No V Congresso Nacional de Hipertensão na Gravidez, em São Paulo (1993), apresenta uma pesquisa de Lunell, comprovando que os teores de endotelina é maiores nas veias uterinas do que na circulação geral, em pacientes com DHEG. E esta observação, se confirmada, admitir que a produção de endotelina seja de origem placentária (RESENDE, 2005).
1.3.3. Alterações renais
Alterações que devem ser consideradas são: hemodinâmicas, as secretórias e a estrutural.
contraídos os capilares glomerulares e na luz destes se encontra reduzida à custo do aumento do citoplasma endotelial. Em casos graves de DHEG sobreposta, que evoluem para eclâmpsia, pode-se comprovar uma insuficiência renal aguda por lesões isquêmicas tubulares ou corticais (RESENDE, 2005).
1.3.4. Alterações uterinas e placentárias
Há uma comprovação com cateterismo na artéria uterina com gestantes com DHEG, uma redução de 30% no fluxo sanguíneo ao útero, redução de 50% no consumo do oxigênio e resistência circulatória elevada em 50% (RESENDE, 2005). Assim, a porcentagem de infartos placentários em gestantes com DHEG é de 83%, em normotensas 13% e com hipertensão essencial 16%, dados de pesquisa de Zeek e Assari (1950). Alterações na placenta ocorrem nas arteríolas demonstrando hiperplasia da camada muscular e espessamento do tecido conjuntivo subendotelial e diminuição na oferta de oxigênio e nutrientes tendo conseqüências como hipóxia crônica e menor desenvolvimento do corpo do feto.
1.3.5. Fatores de Risco
Há uma questão intrigando os pesquisados em geral. Qual a etiologia da doença hipertensiva específica da gravidez, ou seja, as causas desta patologia?
Até hoje as causas permanecem desconhecidas, embora muito se tenha aprendido sobre a hipertensão. Segundo Ziegel e Cranley (1985), os fatores predisponentes incluem a idade (gestantes menos que 18 anos e maiores que 35 anos), paridade (nulíparas), gestações múltiplas, diabetes mellitus e hipertensão crônica. Além disso, a incidência da toxemia é maior, especialmente as eclâmpsias, são nas gestantes menos favorecidas sócio-econômicas. Isso leva a especular de que pode existir uma base também nutricional para a doença. A natureza familiar da doença há muito tempo foi reconhecida pelas enfermeiras e esta ocorrência pode ser determinada por um único gene recessivo. Entretanto, Calil e Paranhos (2007), ressaltam mais outros fatores, como raça negra, mola hidatiforme, poliidrâmnio, hidropisia fetal não imune, obesidade e doença renal subjacente.
Segundo Branden (2000), a idade da gestante é um fator importante para observar, tanto as mais jovens (adolescentes) como as mulheres mais maduras (superior aos 35 anos)
mais idade, com boas condições de saúde antes de engravidar, pode esperar uma gravidez razoavelmente saudável, desde que receba assistência pré-natal apropriada”.
Sabe-se que idade materna é um fator de risco determinante de complicações durante o período gravídico, o que tem sido observado por pesquisa realizada em fortaleza (CE). Os autores relatam que a gestação de uma jovem, bem como a gestação que ocorre em idade avançada, é considerada de risco gestacional para a pré-eclâmpsia. Este estudo identificou maior incidência de hipertensão gestacional em gestantes com mais de 35 anos do que na faixa etária de 20 a 30 anos (MOURA et al., 2006).
1.3.6. Classificações
De acordo com Ziegel e Cranley (1985), a apresentação da hipertensão na gestação é classificada em três categorias: hipertensão induzida pela gravidez (conhecidos como pré-eclâmpsia e eclâmpsia); hipertensão crônica ou pré-gravídica e hipertensão crônica superposta.
A pré-eclâmpsia é uma forma não convulsiva do distúrbio, marcada pelo inicio de hipertensão depois da vigésima semana de gestação. Ela se desenvolve em aproximadamente 7% das gestações e pode ser branda e grave. A incidência é mais elevada nas mulheres com níveis socioeconômicos baixo. A gestante é diagnosticada como pré-eclâmpsia quando há um desenvolvimento da proteinúria entre a vigésima semana e uma semana pós-parto (CALIL E PARANHOS, 2007).
A eclâmpsia, é quando envolve o sistema nervoso levando a crise convulsiva, ocorre entre a vigésima quarta semana de gestação e o final da primeira semana pós-parto. Cerca de 5% das mulheres com pré-eclâmpsia desenvolvem eclâmpsia e destas, aproximadamente 15% morrem de eclâmpsia ou de suas complicações. A síndrome HELLP associa-se frequentemente com outras complicações, como insuficiência renal aguda, edema agudo de pulmão, coagulação intravascular disseminada (CIVD), rotura hepática e morte materna (ENGSTROM, 2005). A hemólise, os níveis elevados das enzimas hepáticas e uma contagem baixa de plaquetas (síndrome HELLP) estão associados à pré-eclâmpsia grave.
A pressão arterial (PA) é igual a débito cardíaco multiplicado pela resistência periférica, para entender melhor o débito cardíaco, ele é o produto da freqüência cardíaca multiplicada pelo volume sistólico. A obesidade é um dos fatores de risco que compromete o equilíbrio do sistema vascular.
A hipertensão crônica ou pré-gravídica pode ser viste de três maneiras: um sinal; um fator de risco para cardiopatia aterosclerótica e diabetes mellitos e existência de alguma doença que desencadeou a hipertensão arterial (BRUNNER & SUDDARTH, 2008).
PARTE II
2.
METODOLOGIA
2.1. Área e desenho do estudo
O município de Tangará da Serra está localizado na região Sudoeste do Estado de Mato Grosso, conhecida como Médio Norte, está a 240 quilômetros da capital de Cuiabá. E localiza-se nas coordenadas geográficas Latitude 14º 04' 38'' S - Longitude 57º 03' 45'' W; a 423 metros acima do nível do mar.
Tangará da Serra possui uma área de aproximadamente 11.565.976 Km² e uma população de 81.960 habitantes (IBGE, 2009), do quais mais de 90,0% residentes na área urbana. O Índice de Desenvolvimento Humano (IDH) em 2000 era de 0,780 (IBGE, 2010).
2.2. Sujeito da pesquisa
Nesta pesquisa foram considerados como critérios de inclusão: mulheres gestantes com idade gestacional maior ou igual a 21 (vinte e uma) semanas e ter sido atendida no Hospital e maternidade Clínica da Criança para resolução da gravidez, entre primeiro de janeiro de 2009 e 31 de dezembro de 2010. Como critério de exclusão: idade gestacional igual ou inferior a vigésima semana.
Perante a metodologia escolhida os sujeitos foram obtidos a partir de dados secundários, ou seja através de um banco de dados da unidade de internação, por isso não há identidades a serem reveladas ou seja, não há caracterização, tal como nomes. Para tal não foi necessário o uso do termo de consentimento livre e esclarecido proposto pelo comitê de ética da Universidade do Estado de Mato Grosso (UNEMAT). Os benefícios da pesquisa são de relevância social, evidenciando a realidade atendida deste hospital. A amostra adquirida abrangeu 428 gestantes, entretanto apenas 354 se ajustavam aos critérios de inclusão.
Estudo é do tipo coorte retrospectivo, ou seja, um grupo de pessoas claramente definido que é estudado durante um período de tempo para determinar, neste caso, a incidência de doença (JEKEL; KATZ; ELMORE, 2005), no compreendido no período entre janeiro de 2009 e dezembro de 2010, entretanto, ele não tem condições de definir plenamente causalidade, mas permitem geração de hipóteses e reunião de evidências sobre a associação entre o fator de exposição (idade materna) e o evento (doença hipertensiva gestacional) em estudo.
2.4. Técnica para a coleta de dados
As informações foram alcançadas através de levantamento do banco de dados do hospital para obtenção dos sujeitos para análise. Todos os dados foram selecionados independente da idade e do histórico da gestante. E aplicados critérios de inclusão e exclusão analisados nos registros. Foram divididos os dados em faixas etárias: 15 a 20 anos; de 21 a 25 anos; 26 a 30 anos; 31 a 35 anos; 36 a 45 anos. Dentro destas faixas etárias foi levantada a incidência de gestantes que desenvolveram a doença hipertensiva especifica da gravidez e a incidência total de gestantes com hipertensão crônica e a paridade.
2.5. Análise de dados
Após obter estes dados foram analisadas e categorizados, como: quais faixas etárias que têm maior incidência de gestantes com a doença hipertensiva e se essa incidência tem correlação com a idade materna avançada juntamente com o número de gestações e após estudo será transcritos através de gráficos e tabelas.
PARTE III
3.
RESULTADOS E DISCUSSÃO DOS DADOS
De acordo com a metodologia aplicada e a revisão bibliográfica evidenciada neste trabalho, apresentar-se-á neste capítulo os resultados e a discussão pertinente ao assunto. Inicialmente, abordaremos uma visão geral da frequência de gestantes por faixas etárias e, em seguida, a frequência relativa de gestantes por faixas etárias com DHEG e HAS e frequência de gestantes por paridade relacionada à pressão arterial.
3.1. Da Idade das Gestantes
A idade é um fator de risco para o desenvolvimento da gestação de alto risco, tanto para adolescentes, pela imaturidade física, fisiológica e psicológica, quanto em gestantes maduras acima de 35 anos, pela longevidade de seus folículos ovarianos.
Figura 1- Distribuição de gestantes nas faixas etárias internadas nos anos de 2009 e 2010.
0% 10% 20% 30% 40% 50% 60% 70% 80% 90% 100%
15 a 20 21 a 25 26 a 30 31 a 35 36 a 45
Fr
eq
uê
nc
ia
r
el
at
iv
a
Idade (ano)
Fonte: Banco de dados de internação, HMC - Tangará da Serra, MT.
Assim como os demais estudos, a pesquisa demonstra que o índice de gestantes adolescentes está diminuindo, portanto nos leva acreditar que está havendo planejamento familiar. Como revela o IBGE.
O padrão de fecundidade das mulheres brasileiras também sofreu alterações entre 2000 e 2010. A tendência observada até então era de rejuvenescimento, isto é, uma maior concentração dos níveis de fecundidade nas idades mais jovens. Em 2010, ocorre uma mudança, e os grupos de 15 a 19 anos e de 20 a 24 anos de idade, que concentravam 18,8% e 29,3% da fecundidade total em 2000, respectivamente, passaram a concentrar 17,7% e 27,0% em 2010. Para os grupos de idade acima de 30 anos, observa-se um aumento de participação, de 27,6% em 2000 para 31,3% em 2010 (IBGE, 2011).
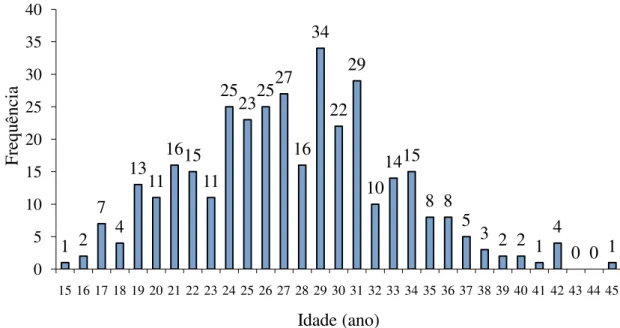
Fato este que nosso estudo demonstrou que a maior frequência de gestante está na idade de 29 anos (figura 2). Uma idade considerada para o Ministério da saúde (2000) para gestante como de baixo risco, exceto se a mesma estiver em condições de risco preexistentes.
Os dados apresentados no censo realizado no ano 2000 pelo Office for National Statistics (Londres e País de Gales, Reino Unido) demonstram média de idade
materna, para os nascimentos, de forma geral, de 29 anos, o mais alto verificado nos últimos 40 anos (Maher e Macfarlane, 2004). A maternidade na idade madura é cada vez mais frequente e os recém-nascidos de mães com de 30 a 40 anos dobraram em relação aos índices apresentados no ano de 1976 (SCHUPP, 2006, p. 3).
Vivenciamos no séc. XXI, a liberdade da mulher o poder de escolha em relação à maternidade, com os contraceptivos, tecnologias avançadas e a independência financeira. Este fato vem ocorrendo através da independência feminina na história industrial, em relação ao lado profissional, ao campo de trabalho, que cada dia exige sua participação cada vez maior como consequência a maternidade está sendo cada vez mais adiada, pois a mulher acredita que primeiro deve conquistar sua realização profissional para posteriormente a realização materna.
Figura 2- Número de gestantes de cada idade internadas nos anos de 2009 e 2010.
Fonte: Banco de dados de internação, HMC - Tangará da Serra, MT.
3.2. Pressão Arterial das gestantes
As alterações cardiovasculares que a gestante passa ao decorrer de uma gestação normal a pressão arterial não sofre modificações, pois no aumento no volume sanguíneo também é liberado no organismo um vasodilatador. No entanto, quando no organismo da gestante há uma irregularidade, impedindo um bom funcionamento, a pressão arterial pode sofrer um aumento para suprir a necessidade da gestante.
A seguir vamos analisar a frequência de gestantes de acordo com a pressão arterial (PA), em que as gestantes foram divididas em: normotensas; hipertensão arterial Sistêmica ou crônica (HAS) e Doença hipertensiva específica da gravidez (DHEG).
1 2 7 4 13 11 1615 11 25 2325 27 16 34 22 29 10 1415 8 8 5
3 2 2 1 4 0 0 1 0 5 10 15 20 25 30 35 40
15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 31 32 33 34 35 36 37 38 39 40 41 42 43 44 45
Fr
equê
nc
ia
Figura 3- Frequência relativa de diagnóstico médico de gestantes internadas nos anos de 2009 e 2010.
Fonte: Prontuários de internação, HMC - Tangará da Serra, MT.
Ao analisarmos a figura 3, nota-se que a porcentagem de normotensas é maior (87%), no entanto, constata-se que a qualidade de portadora de DHEG (9%) aproxima-se do referencial epidemiológico citados nas literaturas.
Segundo Moura et al. (2006), os distúrbios hipertensivos na gestação atingem 12 a 22% das gestantes, sendo a eclâmpsia uma das principais causas de morte materna. De acordo com Morton et al. (2007), a incidência da hipertensão gestacional (incluindo a hipertensão pré- gravídica) ocorrem aproximadamente 3 a 10% de todas as gestações. Calil e Paranhos (2007) relatam que em média a incidência de 5 a 10% das gestantes tem hipertensão durante a gravidez.
Além disso, o estudo apresenta que 4% (14 mulheres) das gestantes possuem hipertensão pré- gravídica.
87%
9% 4%
NORMOTENSA
DHEG
Figura 4- Distribuição de gestantes normotensas, gestantes com DHEG e HAS dos anos de 2009 e 2010.
0% 10% 20% 30% 40% 50% 60% 70% 80% 90% 100%
15 a 20 21 a 25 26 a 30 31 a 35 36 a 45
Fr eq uê nc ia r el at iv a Idade (ano) Normo. DHEG HAS
Fonte: Prontuários de internação, HMC - Tangará da Serra, MT.
Figura 5- Incidência de gestantes com HAS e DHEG por faixa etária dos anos de 2009 e 2010. 0% 10% 20% 30% 40% 50% 60% 70% 80% 90% 100%
15 a 20 21 a 25 26 a 30 31 a 35 36 a 45
Fr eq uê nc ia r el at iv a Idade (ano) DH EG HAS
Ao analisarmos as faixas etárias, reconhecemos que há um maior número de gestante normotensa e com patologias (DHEG ou HAS), entre 26 a 30 anos (figura 4), porém ao analisarmos as proporções e porcentagens notamos que gestantes maiores de 36 anos estão muitas mais suscetíveis a desenvolver a DHEG (figura 5), pois 26,9% das gestantes desta faixa etária desenvolveram a mesma, enquanto nos demais intervalos etários os valores são bem inferiores. Um estudo de Costa et al. (2006), também revela maior incidência de hipertensão gestacional em gestantes com mais de 35 anos de idade.
Nossos dados reforçam de que a idade materna acima de 35 anos, independente da hipertensão arterial crônica (HAS), é um fator de risco para o surgimento da hipertensão gestacional. Além disso, o maior índice de HAS está nas gestantes mais jovens.
Dependendo da região, esse risco, entretanto, pode ser especifico. Um estudo realizado no Brasil mostrou que a idade acima dos 40 anos, a primiparidade e a hipertensão arterial crônica são os principais fatores de risco para a hipertensão na gravidez (ASSIS; VIANA; RASSI, 2008).
A figura 4 demonstra que na faixa etária de 26 a 30 anos a maior incidência de gestantes com hipertensão arterial crônica. De acordo com a Netina (2003), a idade como fator de risco para a hipertensão arterial crônica é de 30 a 70 anos de idade. Em frente à literatura, nossos dados demonstram que há um aumento significativo de gestantes jovens com hipertensão arterial crônica (HAS). Já outro estudo (SCHUPP, 2006), há uma relação direta relacionada às alterações cardiovasculares e que aumentam com a idade, e em seus estudos há um aumento de mulheres com HAS entre 25 a 30 anos.
É fato bem conhecido que as alterações cardiovasculares aumentam com a idade. Existe relação direta entre a idade materna e a incidência de hipertensão arterial. Essa correlação já é visível no período reprodutivo da mulher. A prevalência de hipertensão arterial crônica em mulheres, entre 25 e 30 anos, é cerca 1,5 % aumenta em quase quatro vezes na década subsequente (SCHUPP, 2006, p.16).
Figura 6 – Índice de gestantes com DHEG, HAS e Normotensa de acordo com a paridade dos anos de 2009 e 2010.
Fonte: Prontuários de internação, HMC - Tangará da Serra, MT.
Neste caso, a pesquisa nos revela fatos contrários à literatura de Orra, Silva e Muniz, 1994; Azevedo et al, 2002; Costa, Bringel e Martins, 1995; Kahhale et al, 2000; Pascoal, 1999; Zampieri, 2000; Cunha e Camano, 1999; Lins et al, 2001; Ziegel e Granley, 1995; Alencar jr, 2000; Araujo et al, 1998; Pascoal, 2002; Lüders, Mion jr e Sabbaga, 1997; Nurdan, Mattar e Camano, 2003; Takiuti, Kahhale e Kugaib, 2000 (apud SILVA, 2011), que associa a primiparidade como fator de risco para o desenvolvimento da DHEG, já que a maioria das gestantes com a patologia citada são multíparas (19 gestantes).
Visto que nossa pesquisa a multiparidade são a maioria, alguns autores como Santos, Timerman e Andrade, 2000; Gomes, Matuo e Carvalheiro, 2000; Costa et al, 2002; Zampieri, 2000 (apud SILVA, 2011) apontam como fator de risco.
No entanto, existe um artigo em que a paridade não foi constituída como fator de risco para a DHEG, de acordo com Cunha et al., 2002 (apud SILVA, 2011).
Porém ao observarmos a incidência de primíparas normotensas para as com DHEG obteremos um valor aproximadamente 10%, o que é esperado para esta moléstia.
De acordo com Rezende (2006), a incidência de primíparas com hipertensão gestacional é de cerca de 10% sendo uma as maiores causas de morte materna.
14
10
132
19
5
174
0 20 40 60 80 100 120 140 160 180 200
DHEG HAS NORMOTENSA
Paridade/Diagnóstico médico em relação a PA
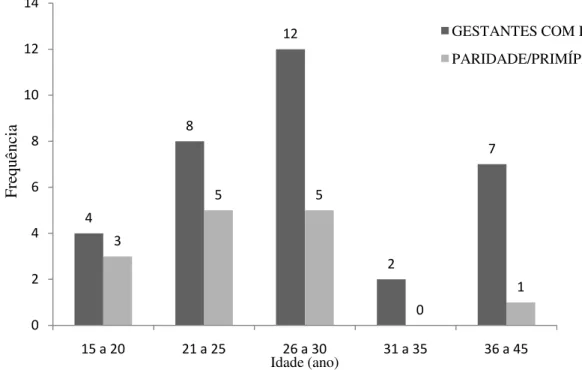
Figura 7 - Índice de gestantes internadas com DHEG selecionadas por faixa etária e correlacionada com a paridade dos anos de 2009 e 2010.
Fonte: Prontuários de internação, HMC - Tangará da Serra, MT.
Pela proporção encontrada (figura 7), verificamos que as primíparas mais jovens têm maior probabilidade de desenvolver DHEG, apesar de termos mais gestantes na faixa etária de 26 a 30 anos. Para (STRIGHT & HARRISON, 1998; ROBBINS & COTRAN, 2005; QUEVEDO, 2010), a DHEG afeta mais as primíparas que as multíparas e a idade acima de 35 anos como fator de risco. Em relação a estes dois fatores (idade e paridade), vimos que de acordo com a literatura a DHEG atinge mais a faixa etária acima de 35 anos de idade, entretanto, a paridade em especial as primíparas, a faixa que obteve maior índice foi a de 15 a 20 anos de idade.
CONSIDERAÇÕES FINAIS
48
12
2
7
3
5 5
0
1
0 2 4 6 8 10 12 14
15 a 20 21 a 25 26 a 30 31 a 35 36 a 45
Fre
quênc
ia
Idade (ano)