i
Escola de Ciências Agrárias e Veterinárias - Departamento de Ciências Veterinárias
P
P
e
e
d
d
r
r
o
o
E
E
m
m
a
a
n
n
u
u
e
e
l
l
S
S
i
i
l
l
v
v
a
a
M
M
a
a
c
c
h
h
a
a
d
d
o
o
Diabetes mellitus no cão
Dissertação apresentada à Escola de Ciências Agrárias e Veterinárias - Departamento de Ciências Veterinárias - da Universidade de Trás-os-Montes e Alto Douro, como requisito para a obtenção
do título de Mestre em Medicina Veterinária.
Orientador:
Professora Doutora Maria João Pires Co-orientador:
Professor Doutor Luís Navarro de Hago
ii
AGRADECIMENTOS
À Universidade de Trás-os-Montes e Alto Douro, na pessoa do seu Magnífico Reitor, Professor Doutor Carlos Alberto Sequeira, e aos meus professores por me introduzirem a Medicina Veterinária e me transmitirem os mais diversos conhecimentos das áreas científica, tecnológica e inter-pessoal.
À Professora Doutora Maria João Pires, por toda a disponibilidade, simpatia, amizade e incentivo.
Ao Professor Doutor Luís Navarro de Hago, à Dr.a Dolores Muñoz Muñoz e a todo o corpo clínico do Centro Veterinário Valdelasfuentes por todos os ensinamentos e por me terem recebido de braços abertos.
À Medicina Veterinária por ter preenchido a minha vida com os melhores amigos e melhor mulher e amiga.
À minha mãe e irmãs por serem os pilares da minha vida.
iii
RESUMO
A diabetes mellitus é uma doença metabólica de etiologia heterogénea, caracterizada por um aumento crónico da concentração de glicose no sangue devido a um defeito na produção de insulina ou falha na sua utilização a nível celular.
A insulina é a base fundamental do tratamento da diabetes mellitus no cão, sendo factores coadjuvantes a dieta e o exercício. Os animais não tratados ou mal controlados podem sofrer complicações como a cetoacidose diabética.
Este trabalho foi efectuado durante o estágio curricular no Centro Veterinário Valdelasfuentes e encontra-se estruturado em duas partes principais: revisão bibliográfica sobre o tema e apresentação de 4 casos clínicos, acompanhados durante o mesmo período.
Tendo em conta o conhecimento teórico e prático adquiridos durante a realização deste trabalho, é possível concluir que o sucesso do tratamento depende essencialmente, do compromisso do proprietário em tratar a doença, da facilidade de regulação da glicemia, da presença de doenças concorrentes, assim como da prevenção de complicações crónicas relacionadas com a diabetes mellitus.
iv
ABSTRACT
Diabetes mellitus consists of a group of metabolic diseases, with heterogenic etiology, that are characterized by a chronic excess of blood glucose concentration, resulting from defects in insulin secretion, insulin action, or both.
Insulin is the cornerstone of therapy for Diabetes mellitus in dogs. Diet and exercise plays an integral role in the successful management of diabetic dog. Untreated animals or bad controlled ones can suffer complications as diabetic ketoacidosis.
This work was performed during the curricular period in the Veterinary Center Valdelasfuentes and is structured in two main parts: bibliographical report and presentation of 4 case studies, accompanied during the same period.
Based on practical and theoretical knowledge acquired during the achievement of this work, is possible to conclude that the success on handling this disease, depends essentially, on the owner commitment to treat the disease, on the facility of glucose regulation, on the presence of concurrent diseases, as well as the prevention of chronic complications related with the Diabetes
mellitus.
v
ÍNDICE GERAL
Agradecimentos ... ii
Resumo ... iii
Abstract ... iv
Índice de figuras e gráficos ... x
Índice de tabelas ... xi
Lista de siglas/acrónimos e abreviaturas ... xii
I. INTRODUÇÃO... 1
1. Classificação segundo a sua fisiopatologia ... 1
2. Diagnóstico ... 4
2.1 Identificação do Animal ... 4
2.2 Anamnese e Exame físico ... 5
2.3 Avaliação Laboratorial... 6 2.3.1 Hemograma ... 7 2.3.2 Bioquímica sanguínea ... 8 2.3.2.1 Glicose ... 8 2.3.2.2 Colesterol ... 8 2.3.2.3 Triglicerídeos ... 8 2.3.2.4 Enzimas hepáticas ... 9 2.3.2.5 Ureia e creatinina ... 9 2.3.2.6 Equilibrio ácido-base ... 9 2.3.3 Análise de urina ...10 2.3.3.1 Glicose ...10 2.3.3.2 Corpos Cetónicos ...10
2.3.4 Outras provas complementares ...10
2.3.4.1 Concentração de fructosamina circulante ...10
2.3.4.2 Concentração de hemoglobina glicosilada ...11
2.3.4.3 Enzimas pancreáticas e TLI ...11
vi 3.1 Dieta ...12 3.2 Exercício ...13 3.3 Hipoglicemiantes Orais ...13 3.4 Insulina ...14 3.5 Pauta de Tratamento ...15 3.6 Curva de Glicemia ...16
3.6.1 Interpretação da Curva de Glicemia ...17
3.6.1.1 Eficácia da insulina ...17
3.6.1.2 “Nadir”...18
3.6.1.3 Duração de acção da insulina ...18
4. Controlo do animal diabético ... 19
5. Complicações da terapia insulínica ... 20
5.1 Hipoglicemia ...20
5.2 Hiperglicemia Induzida pela Insulina (“Efeito Somogyi”) ...20
5.3 Curta Duração do Efeito Insulínico ...21
5.4 Resistência à Acção da Insulina ...21
6. Complicações da Diabetes mellitus a longo prazo ... 22
6.1 Cataratas ...22
6.2 Uveíte ...22
7. Cetoacidose diabética ... 23
7.1 Tratamento ...23
7.1.1 Fluidoterapia ...23
7.1.2 Suplementação com Potássio ...24
7.1.3 Suplementação com Fosfato ...24
7.1.4 Bicarbonato ...25
7.1.5 Insulina ...25
8. Prognóstico... 26
vii
III. TRABALHO PRÁTICO – Casos Clínicos ... 28
1. Considerações gerais ... 28 2. Casos clínicos ... 30 2.1 Caso clínico 1 ...30 2.1.1 Identificação do animal ...30 2.1.2 Anamnese ...30 2.1.3 Exame físico ...30 2.1.4 Diagnósticos diferenciais ...31 2.1.5 Exames complementares ...31 2.1.6 Diagnóstico ...32 2.1.7 Prognóstico ...32 2.1.8 Tratamento ...32 2.1.8.1 Tratamento médico ...32 2.1.8.2 Tratamento dietético ...33 2.1.8.3 Exercício ...33 2.1.8.4 Acompanhamento do caso ...33 2.2 Caso clínico 2 ...34 2.2.1 Identificação do animal ...34 2.2.2 Anamnese ...34 2.2.3 Exame físico ...34 2.2.4 Diagnósticos diferenciais ...34 2.2.5 Exames complementares ...35 2.2.6 Diagnóstico ...36 2.2.7 Prognóstico ...36 2.2.8 Tratamento ...36 2.2.8.1 Tratamento médico ...36 2.2.8.2 Tratamento dietético ...36 2.2.8.3 Exercício ...36
viii 2.2.9 Acompanhamento do caso ...36 2.3 Caso clínico 3 ...38 2.3.1 Identificação do animal ...38 2.3.2 Anamnese ...38 2.3.3 Exame físico ...38 2.3.4 Diagnósticos diferenciais ...39 2.3.5 Exames complementares ...39 2.3.6 Diagnóstico ...40 2.3.7 Prognóstico ...40 2.3.8 Tratamento ...40 2.3.8.1 Tratamento médico ...40 2.3.8.2 Tratamento dietético ...40 2.3.8.3 Exercício ...40 2.3.9 Acompanhamento do caso ...41 2.4 Caso clínico 4 ...44 2.4.1 Identificação do animal ...44 2.4.2 Anamnese ...44 2.4.3 Exame físico ...44 2.4.4 Diagnósticos diferenciais ...45 2.4.5 Exames complementares ...45 2.4.6 Diagnóstico presuntivo ...47 2.4.7 Prognóstico ...47 2.4.8 Tratamento ...47 2.4.8.1 Tratamento médico ...47 2.4.8.2 Tratamento cirúrgico ...48 2.4.1 Acompanhamento do caso ...48 IV. Discussão ... 50 V. CONCLUSÃO ... 55
ix
x
ÍNDICE DE FIGURAS
:Figura 1. Catarata da Chispa. Existe hiperemia a nível da esclera (fotografia gentilmente cedida pelo Centro Veterinário Valdelasfuentes). ... 6 Figura 2. Curva de glicemia ideal (adaptado de: Greco, 2002) ...19 Figura 3. Aparelhos utilizados no processamento das amostras...29 Figura 4. Algumas das imagens presentes no pequeno manual da Caninsulin , para o seguimento do cão diabético. ...29 Figura 5. Chispa ...30 Figura 6. Electrocardiograma da Linda. ...45
ÍNDICE DE GRÁFICOS
:Gráfico 1. Curva de glicemia da Breda. ...37 Gráfico 2. Curva de glicemia da Jana. ...42 Gráfico 3. Curva de glicemia da Linda. ...48
xi
ÍNDICE DE TABELAS
Tabela 1. Classificação da Diabetes mellitus em humanos (adaptado de: Catchpole et al., 2008). ... 2
Tabela 2. Classificação proposta por Catchpole para a diabete mellitus no cão (adaptado de: Catchpole et al., 2005 e 2008). ... 3
Tabela 3. Classificação proposta por Fall para a diabetes mellitus canina (adaptado de: Fall, 2009). ... 4
Tabela 4. Algumas das raças com maior/menor predisposição para o desenvolvimento de DM (adaptado de: Nelson, 2007). ... 5
Tabela 5. Alterações clinicopatológicas frequentes em cães com DM não complicada (adaptado de: Ettinger, 2003). ... 7
Tabela 6. Causas de hiperglicemia (adaptado de: Ettinger, 2003)... 7
Tabela 7. Conteúdo de macronutrientes (matéria seca) em algumas comidas comerciais para cães (adaptado de: Greco, 2003). ...12
Tabela 8. Alguns tipos de insulina utilizadas em animais de companhia (adaptado de: Nelson e Couto, 2000; Nelson, 2007, INFARMED, 2010). ...14
Tabela 9. Prospecto de Caninsulin®. ...16
Tabela 10. Causas de ineficácia ou de resistência à insulina em cães diabéticos (adaptado de: Ettinger, 2003). ...21
Tabela 11 . Valores de referência de fructosamina do metrolab 2300. ...30
Tabela 12. Hemograma realizado na Chispa. ...31
Tabela 13. Resultados das análises clínicas realizadas na Chispa. ...32
Tabela 14. Resultados das análises clínicas realizadas na Breda. ...35
Tabela 15. Medições da concentração de glicose para elaboração da curva de glicemia da Breda. ...37
Tabela 16. Resultados das análises clínicas realizadas na Jana. ...39
Tabela 17. Análise de urina da Jana (Segunda colheita)...41
Tabela 18. Medições da concentração de glicose para elaboração da curva de glicemia da Jana. ...42
Tabela 19. Análise de urina da Jana (Terceira colheita). ...43
Tabela 20. Resultados das análises clínicas realizadas na Linda. ...46
Tabela 21. Medições da concentração de glicose para elaboração da curva de glicemia da Linda. ...47
Tabela 22. Análise de urina da Linda (Segunda colheita)...48
xii
LISTA
DE
SIGLAS/ACRÓNIMOS,
ABREVIATURAS
E
SINAIS/SÍMBOLOS
ALT – Alanina Amino transferase AST – Aspartato Amino transferase BID – Cada 12 horas
CAD – Cetoacidose diabética
CMHC – Concentração média de hemoglobina corpuscular dL – Decilitro
DM – Diabetes mellitus
DMDI – Diabetes mellitus dependente de insulina DMNDI – Diabetes mellitus não dependente de insulina DRI – Diabetes por resistência à insulina
ECG – Electrocardiograma EDTA – Ácidoetilenodiaminotetracético EM – Energia metabólica Eq – Equivalente FA – Fosfatase Alcalina fl – Fentolitro g – Grama
GH – Hormona de crescimento (“Growth hormone”) GHb – Hemoglobina glicosilada
h – Hora
HCM – Hemoglobina corpuscular média Hgb – Hemoglobina
IM – Intramuscular
IPE – Insuficiência pancreática exócrina IV – Intravenoso
K+ – Ião potássio Kcal – Quilocaloria
Kg – Quilograma (unidade de peso) L – Litro
mEq – Mili-equivalentes
mEq/L – Mili-equivalentes por litro (unidade de concentração) mg – Miligrama
xiii mg/Kg – Miligrama por quilograma
min. – Minuto mL – Militro mmol – Milimole
mmol/L – Milimole por litro NaCl – Cloreto de Sódio
NPH – Insulina isofânica (“Neutral Protamine Hagedorm”) ºC – Graus Celsius
OVH – Ovariohisterectomia PD – Polidipsia
PDWc – índice de distribuição de plaquetas (“Platelet Distribution Width”) pH – Potencial Hidrogeniónico
PO – Via oral PU – Poliuria
PZI – Insulina protamina-zinco (“Protamine Zinc Insulin”) RDW – Índice de anisocitose (“Red Cell Distribution Width”) SC – Subcutâneo
T4 – Tiroxina
TLI – “Trypsin-Like Immuno reactivity” TRC – Tempo de repleção capilar U/Kg – Unidade por quilograma UI – Unidades internacionais VCM – Volume corpuscular médio VMP – Volume médio das plaquetas % – Percentagem
– Marca registada mol – Micromole
mol/L – Micromole por litro < – Menor
1
I.
INTRODUÇÃO
O pâncreas endócrino é composto por ilhéus de Langerhans, que se encontram dispersos como “ilhas pequenas” num “mar” de células acinares de secreção exócrina. Com base nas suas propriedades de coloração e morfologia, as células que compõem esses ilhéus dividem-se em quatro tipos distintos: as células que segregam o glucagon, as células que segregam a insulina, as células que segregam a somatostatina e as células F que segregam o polipéptido pancreático (Feldman e Nelson, 2000).
A glicose é a principal fonte de energia para as células do corpo, excepto para os músculos cardíaco e esquelético que normalmente usam ácidos gordos livres como fonte de energia. A concentração de glicose no sangue é um reflexo da absorção gastrointestinal de hidratos de carbono, proteína e gordura, e ainda um reflexo da produção de glicose através da lipólise, da glicogenólise nos adipócitos, fígado e músculo, e através da gliconeogénese hepática (Johnson, 2008).
A diabetes mellitus (DM) é uma doença endócrina caracterizada por um aumento crónico dos níveis de glicose no sangue devido a um defeito na secreção de insulina, na sua acção, ou ambas (ADA, 2003). A sua etiologia não se conhece com exactidão, sendo sem dúvida multifactorial (Nelson, 2007).
1. Classificação segundo a sua fisiopatologia
Ao longo dos anos foram várias as tentativas de classificar a DM canina. No entanto, continuam a não existir em Medicina Veterinária critérios internacionalmente aceites para a classificação da mesma (Rand et al., 2004).
A maioria dos cães diabéticos têm uma deficiência absoluta de insulina, e há evidências que normalmente é causada por destruição imunomediada das células . A infiltração de células inflamatórias nos ilhéus de Langerhans ocorre em 46% dos cães, e 50% apresentam em circulação anticorpos anti-células (Rand et al., 2003).
A diabetes mellitus é classificada nos humanos em diabetes mellitus tipo 1, diabetes mellitus tipo 2, diabetes de outros tipos de etiologia e diabetes gestacional (tabela 1). Se estes critérios de classificação fossem aplicados à espécie canina, pelo menos 50% dos casos de diabetes seriam classificados como tipo 1, esta proporção tem sido demonstrada pela existência de anticorpos contra as células (Davison et al., 2003; Rand e Fleeman, 2005). Os restantes cães têm outros
2
tipos de diabetes específicos que resultam da destruição pancreática, resistência crónica à insulina, ou diabetes induzida pelo diestro (Rand e Fleeman, 2005).
Tabela 1. Classificação da Diabetes mellitus em humanos (adaptado de: Catchpole et al., 2008).
I. Diabetes mellitus tipo 1 (destruição de células que leva a uma deficiência absoluta de insulina):
A. Imunomediada B. Idiopática
II. Diabetes mellitus tipo 2 (há predominantemente uma resistência à insulina com deficiência de produção de insulina
relativa ou predominantemente uma deficiência na produção de insulina com resistência periférica à insulina).
III. Outros Tipos:
A. Defeitos genéticos na função das células B. Defeitos genéticos na acção da insulina
C. Doenças do pâncreas exócrino D. Endocrinopatias
E. Induzida por fármacos ou substâncias químicas
F. Infecções
G. Formas raras de diabetes imunomediadas
IV. Diabetes na Gestação
Aproximadamente 28% da DM canina deve-se a uma pancreatite crónica (Rand, et al., 2004) por destruição dos ilhéus de Langerhans. A DM e a pancreatite podem ocorrer concorrentemente e está provado que a DM aumenta o risco de morte por pancreatite aguda em cães, e que em sentido inverso a pancreatite é uma complicação comum da DM e da cetoacidose diabética (CAD) (Watson, 2007). A insuficiência pancreática exócrina subclínica tem sido descrita em cães diabéticos. Contudo, pode ser a causa ou a consequência da insuficiente produção de insulina pelas células (Fleeman e Rand, 2005), uma vez que, foi demonstrado que o pâncreas se atrofia na diabetes tipo1 crónica em humanos possivelmente devido à falta do efeito trófico que a insulina exerce sobre o pâncreas exócrino (Gale, 2005).
A incidência da diabetes de gestação e de diestro é baixa em cães (Fall, 2009), e depende da proporção de cadelas inteiras na população (Fleeman e Rand, 2005). Este tipo de diabetes deve-se ao aumento de progesterona que tem um efeito antagonista directo na insulina e também estimula a secreção de hormonas de crescimento (GH) pelas glândulas mamárias (Gale, 2005). A progesterona diminui a união da insulina e o transporte de glicose nos tecidos, e a GH antagoniza a insulina através de uma diminuição do número de receptores de insulina. Como a DM em fêmeas não esterilizadas está na maioria das vezes associada ao diestro (Catchpole et al., 2005), e actualmemente a ovariohisterectomia (OVH) antes dos 12 meses, é um procedimento cada vez mais aconselhado, a incidência deste tipo de diabetes é cada vez menor (Catchpole et al., 2005; Davison et al., 2005).
Segundo Rand e Fleeman (2005), cerca de 20% da DM canina está associada a estados de resistência à insulina que podem ser devidos a uma doença concorrente ou a um tratamento que
3
produz resistência à insulina, podendo ocorrer em cães com hiperadrenocorticismo ou que estão com tratamentos crónicos com corticosteroídes.
Embora a obesidade produza resistência à acção da insulina, não existem publicações de diabetes tipo 2 em cães, nem de que a obesidade é um factor de risco da diabetes canina (Rand e Fleeman, 2005). Enquanto German et al. (2009), defendem que embora não seja comum os cães sofrerem de diabetes tipo 2, existe uma associação entre diabetes canina e obesidade, e suportam esta associação dizendo que a DM pode ser induzida em cães através da manipulação da dieta, e que em cães em que ao longo das suas vidas se restringiu a ingestão de alimento, verificou-se uma melhoria na sensibilidade à insulina e na tolerância à glicose.
O sistema de classificação em diabetes mellitus dependente de insulina (DMDI) e diabetes
mellitus não dependente da insulina (DMNDI) foi usado em Medicina Humana até 1999, sendo
ainda utilizado em Medicina Veterinária. Como a maioria dos cães são tratados com insulina uma vez detectada a doença, quase todos são classificados em DMDI. Além disso, este sistema de classificação não ajuda o clínico a elaborar prognósticos e opções de tratamento (Fall, 2009).
Catchpole et al. (2005), sugerem um sistema de classificação em que os cães são divididos em dois grupos: diabetes por deficiência de insulina (DDI) e diabetes por resistência à insulina (DRI) (Tabela 2).
Tabela 2. Classificação proposta por Catchpole para a diabete mellitus no cão (adaptado de: Catchpole et al., 2005 e 2008).
Segundo Fall (2009), embora esta classificação proposta por Catchpole et al. (2005) seja atractiva, tem vários inconvenientes, dado que a maioria dos casos de DM permanecem como idiopáticos e mantém-se a dificuldade de comunicação com os clínicos de Medicina Humana que classificam a diabetes mellitus em tipo 1 e tipo 2. Para além disto, alguns cães passam de um estado de resistência à insulina para um estado de deficiência de insulina, após o efeito tóxico da glicose. Por estas razões, este autor sugere um novo sistema de classificação semelhante ao usado em medicina humana (Tabela 3).
I. Diabetes por Deficiência de Insulina (DDI): Deficiência absoluta em insulina.
A DDI primária é caracterizada por uma diminuição progressiva das células . A etiologia da
destruição/deficiência em células é actualmente desconhecida, mas pensa-se que vários processos possam estar envolvidos:
- Hipoplasia/atrofia congénita das células
- Destruição de células associada a doenças do pâncreas exócrino - Destruição de células imunomediada
- Processos idiopáticos
II. Diabetes por Resistência à Insulina (DRI): deficiência relativa em insulina1.
A DRI primária resulta geralmente de um antagonismo à acção da insulina por outras hormonas. - Diabetes na gestação ou no diestro
- Secundária a outras endocrinopatias (Hiperadrenocorticismo; Acromegalia) - Iatrogénica (Glucocorticóides de síntese; Progestagéneos de síntese)
4
Tabela 3. Classificação proposta por Fall para a diabetes mellitus canina (adaptado de: Fall, 2009).
Classificação em cães Correspondência na classificação em
humanos
Diabetes mellitus juvenil: - Hipoplasia das células
- Deficiência de células combinado com atrofia acinar pancreática
- Sem correlação Sem correlação Relacionada com progesterona:
- Gestação - Diestro
- Classe IV Classe IV
Secundária a pancreatite Classe III: C
Tumores endócrinos: - Hiperadrenocorticismo - Acromegalia - Glucagonoma - Classe III: D Classe III: D Classe III: D Iatrogénica: - Glucocorticoides - Progestagéneos
- Secundária a tratamento de insulinoma
- Classe III: E Classe III: E Classe III: C/ Classe III: E
Diabetes mellitus imunomediada2 Classse I: A
Diabetes mellitus idiopática Sem correlação
2A importância da etiologia imunomediada na diabetes mellitus canina ainda não é claramente conhecida
Apesar de todas as classificações sugeridas pelos vários autores, não há em Medicina Veterinária uma classificação que seja aceite a nível internacional, sendo no entanto de extrema importância para o clínico usar um sistema de classificação apropriado que lhe permita identificar e diferenciar as diferentes formas e estádios da doença.
2. Diagnóstico
Segundo Nelson (2007), um diagnóstico de diabetes mellitus requer a presença de sinais clínicos característicos (poliúria, polidipsia, polifagia e perda de peso), de uma hiperglicemia de aparecimento agudo e persistente, e de glicosúria. Alguns autores referem valores de glicose sérica de 250 mg/dL e uma densidade urinária > 1,014 (Nelson, 2005; Jardón et al., 2007).
Os dados laboratoriais devem ser sempre avaliados juntamente com a história clínica e o exame físico (Schermerhorn, 2003), sendo fundamental averiguar a existência de doenças concorrentes como o hiperadrenocorticismo ou a pancreatite (Fall, 2009). Actualmente não há um teste laboratorial capaz de detectar a doença precocemente e o diagnóstico é geralmente feito tarde no decurso da doença (Rand e Fleeman, 2004). Em Medicina Veterinária, não é costume realizarem-se testes para avaliar a secreção de insulina (Fall, 2009).
2.1
Identificação do Animal
A DM apresenta uma maior incidência em cães entre os 4 e 14 anos, com um pico de prevalência entre os 7-10 anos (Nelson, 2007). É muito mais frequente em fêmeas (Feldman e Nelson, 2000; Nelson, 2007), embora num estudo britânico, realizado por Davison et al. (2005),
5
com 253 cães com DM, esta relação não tenha sido observada. Alguns autores mencionam uma certa predisposição racial (tabela 4), no entanto pode afectar cães de todas as raças (Nelson, 2007).
Tabela 4. Algumas das raças com maior/menor predisposição para o desenvolvimento de DM (adaptado de: Nelson, 2007).
Raças com maior predisposição Raças com menor predisposição
Terrier australiano Schnauzer standard Schnauzer anão Bichon frise Spitz Fox terrier Caniche anão Samoyedo Cairn terrier Keeshond Pastor alemão Collies Pastor shetland Golden retriever Cocker spaniel Pastor australiano Labrador retriever Dobermann pinscher
A predisposição racial pode ser justificada pelo facto de algumas raças apresentarem uma maior susceptibilidade para outras endocrinopatias como o hiperadrenocorticismo (Hoening, 2002).
2.2
Anamnese e Exame físico
É importante a realização de uma anamnese e de um exame físico exaustivos em todos os animais com suspeita de diabetes mellitus devido à alta prevalência de complicações concorrentes (Nelson, 2007).
Os animais com DM podem apresentar uma grande variedade de sinais clínicos que dependem do intervalo de tempo entre o aparecimento de hiperglicemia e o diagnóstico; da gravidade da hiperglicemia; da presença e gravidade da cetonemia; e da natureza e gravidade de doenças concorrentes, como a pancreatite (Rucinsky et al., 2010).
Os sinais clínicos aparecem quando as concentrações de glicose no sangue superam o seu limiar renal de reabsorção (180-220 mg/dL) (Nelson, 2007). Estes sinais incluem a poliúria (produção de urina >50 mL/Kg/dia), a polidipsia (consumo de água >100 mL/Kg/dia) e a perda de peso (Battistella, 2005). É usual que os proprietários levem o seu animal à consulta devido ao facto de este ter começado a urinar em casa. Apesar de não ser muito frequente, às vezes o motivo da consulta é o aparecimento de alguma complicação da DM, sem que previamente se tenham detectado os sinais clínicos típicos da doença. Uma das complicações mais frequentes é a cegueira de evolução rápida devido à formação de cataratas (figura 1) (Nelson e Feldman, 2000).
6
Figura 1. Catarata da Chispa. Existe hiperemia a nível da esclera (fotografia gentilmente cedida pelo Centro Veterinário Valdelasfuentes).
Se o cão não for tratado pode passar a um estado de cetoacidose, uma situação grave que necessita de cuidados intensivos (Fall, 2009), apresentando estes animais sinais de doença sistémica (letargia, anorexia, vómito e fraqueza), associados ao desenvolvimento de cetonemia e acidose metabólica (Greco, 2004; Fleeman e Rand, 2005).
As alterações detectadas durante a realização do exame físico dependem da gravidade da doença e da existência de complicações. Em cães diabéticos que não sofrem de outras doenças, o exame físico é praticamente normal, na sua maioria são animais obesos ou que apresentam um bom estado corporal e, mesmo que tenham perdido peso, raramente aparecem muito magros ou caquéticos (Nelson e Feldman, 2000), a menos que exista uma doença concorrente (por ex.: insuficiênia pancreática exócrina) (Nelson, 2007). A hepatomegalia, devido à lipidose hepática é muito comum, assim como um pêlo mal cuidado (Petrie, 2004; Fleeman e Rand, 2005). As alterações do cristalino compatíveis com cataratas são comuns em diabéticos (Petrie, 2004). A presença de CAD aumenta a gravidade das alterações observadas, nomeadamente: desidratação, letargia, debilidade, e um característico odor a acetona na cavidade oral (Nelson e Feldman, 2000). Em caso de acidose metabólica grave pode observar-se uma respiração lenta e profunda (respiração de Kussmaul), vómito, dor e distensão abdominal, e em casos de hiperosmolaridade grave, os animais podem entrar num estado de coma (Greco, 2004; Nelson, 2005).
2.3
Avaliação Laboratorial
A avaliação laboratorial mínima deve incluir a realização de um hemograma, de alguns parâmetros bioquímicos séricos e de uma análise e cultura de urina (Nelson, 2007).
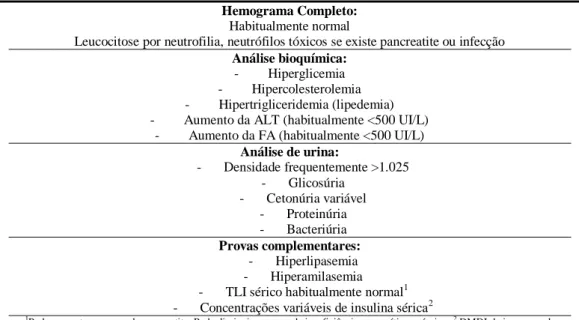
Uma vez estabelecido o diagnóstico de DM, recomenda-se uma avaliação minuciosa dos dados clinicopatológicos de rotina (Tabela 5) (Nelson, 2007), com o objectivo de identificar qualquer alteração que possa, ser a causa ou ter contribuído para o desenvolvimento da diabetes
7
(por ex.: hiperadrenocorticismo), ser uma consequência da diabetes (por ex.: cistite bacteriana) ou necessitar de tratamento adicional (por ex.: pancreatite).
Tabela 5. Alterações clinicopatológicas frequentes em cães com DM não complicada (adaptado de: Ettinger, 2003).
Hemograma Completo:
Habitualmente normal
Leucocitose por neutrofilia, neutrófilos tóxicos se existe pancreatite ou infecção
Análise bioquímica:
- Hiperglicemia
- Hipercolesterolemia
- Hipertrigliceridemia (lipedemia)
- Aumento da ALT (habitualmente <500 UI/L)
- Aumento da FA (habitualmente <500 UI/L)
Análise de urina: - Densidade frequentemente >1.025 - Glicosúria - Cetonúria variável - Proteinúria - Bacteriúria Provas complementares: - Hiperlipasemia - Hiperamilasemia
- TLI sérico habitualmente normal1
- Concentrações variáveis de insulina sérica2
1Pode aumentar em caso de pancreatite; Pode diminuir em caso de insuficiência pancreática exócrina; 2 DMDI: baixo, normal;
DMNDI: baixo, normal, aumentado; Resistência à insulina induzida: Baixa, normal, aumentada.
A hiperglicemia e a glicosúria são importantes para o diagnóstico de DM, uma vez que a hiperglicemia distingue a diabetes mellitus de uma glicosúria renal primária, e a glicosúria distingue a diabetes mellitus de outras causas de hiperglicemia (tabela 6).
Tabela 6. Causas de hiperglicemia (adaptado de: Ettinger, 2003). Diabetes mellitus Pós-prandial (alimentação húmida)
Hiperadrenocorticismo Estro Feocromocitoma
Pancreatite Neoplasia pancreática exócrina
Insuficiência renal Stresse
Fármacos (glucocorticóides, progestagénios, acetato de megesterol) Fluidoterapia com glicose
Erro laboratorial
Ocasionalmente, podemos encontrar animais com hiperglicemia leve (130-180 mg/dL), acompanhada ou não de glicosúria ligeira ou transitória, isto pode ocorrer como consequência da ingestão de alimento, em animais stressados, numa fase inicial da doença (ainda subclínica), ou no começo das alterações que produzem uma resistência à acção da insulina (Nelson,2005).
2.3.1 Hemograma
Os resultados são praticamente normais nos animais diabéticos sem complicações. Em alguns casos, pode observar-se uma leve policitemia se o animal está desidratado. A presença de
8
leucocitose pode estar relacionada com processos infecciosos ou inflamação grave, especialmente se existe uma pancreatite subjacente. A presença de neutrófilos tóxicos, ou de um desvio à esquerda apoia a presença de um processo infeccioso como causa da leucocitose (Nelson, 2007).
2.3.2 Bioquímica sanguínea
As alterações bioquímicas mais frequentes em cães diabéticos são a hiperglicemia, a hipercolesterolemia, a hipertrigliceridemia, o aumento da actividade sérica da Alanina Aminotransferase (ALT), da Aspartato Aminotransferase (AST), e da Fosfatase Alcalina (FA); a hiperglobulinemia, e o aumento da ureia e da creatinina (Jardón et al., 2008).
2.3.2.1 Glicose
A principal alteração é a hiperglicemia em jejum ( 150 mg/dL), que é uma das bases de diagnóstico e que aparece praticamente em todos os animais diabéticos, apesar de não ser exclusiva de esta doença (Feldman e Nelson, 2000).
Jardón et al. (2008), num estudo realizado com 30 cães diabéticos observaram que 100% dos animais apresentavam hiperglicemia. No entanto, Hess et al. (2000), em 221 casos de DM canina, detectaram hiperglicemia em apenas 85% dos cães, apresentando os restantes normoglicemia (12%) ou hipoglicemia (3%).
2.3.2.2 Colesterol
A utilização de lípidos aumenta progressivamente à medida que aumenta a gravidade da diabetes, dado que há um aumento da mobilização dos depósitos de gordura corporal, aparecendo hipercolesterolemia em proporção directa com o grau de mobilização dos lípidos (Jardón et al. , 2008).
2.3.2.3 Triglicerídeos
A hipertrigliceridemia surge por alteração do metabolismo energético presente na DM (Blaxter e Gruffydd-Jones, 1990). O aumento em circulação de vários lípidos (triglicéridos, colesterol e ácidos gordos livres) resulta da lipomobilização dos triglicéridos desde os depósitos de gordura, diminuição na degradação hepática do colesterol e aumento da produção hepática de lipoproteínas de muito baixa densidade. Outras causas que produzem hipertrigliceridemia são: a diminuição da actividade da enzima lipoproteína lipase, a obesidade, o alto consumo de calorias e
9
o excesso de produção hepática de triglicéridos. O aumento da sua concentração pode dar origem à frequente lipémia visível no soro (Jardón et al. , 2008).
2.3.2.4 Enzimas hepáticas
A ALT é uma enzima que avalia a integridade dos hepatócitos e aumenta durante a DM canina (Nelson, 2005; Jardón et al. , 2008; Greco, 2001). As alterações metabólicas podem alterar a permeabilidade da membrana dos hepatócitos e consequentemente aumentar a sua actividade sérica (Lassen, 2004).
Um aumento da actividade sérica da AST sugere uma lesão hepatocelular activa, inclusivamente necrose hepática (Lassen, 2004; Blaxter e Gruffydd-Jones, 1990).
O aumento da actividade sérica da FA em cães diabéticos pode dever-se à colestase, à colangiohepatitis, ao fígado gordo ou ao hiperadrenocorticismo, entre outros (Nelson, 2005; Jardón et al. , 2007; Greco, 2001).
Os aumento das actividades séricas da ALT, da AST e da FA sugerem lipidose hepática (Jardón et al. , 2007).
2.3.2.5 Ureia e creatinina
As concentrações séricas de ureia e de creatinina estão geralmente dentro dos valores de referência em cães diabéticos sem complicações (Nelson, 2005; Jardón et al., 2008).
O aumento da concentração sérica de ureia na DM pode ser de origem pré-renal ou renal (Hess, 2000; Lassen, 2004). As causas pré-renais são a desidratação por vómito, ou o aumento da produção de urina pelo rim, e as renais devem-se ao facto de que a hiperglicemia crónica induzir a degeneração hialina dos capilares sanguíneos glomerulares (Jardón et al., 2008).
2.3.2.6 Equilibrio ácido-base
Os electrólitos e o equilíbrio ácido-base permanecem normais nos diabéticos sem complicações, sofrendo graves alterações em animais com CAD (Nelson, 2007).
A hipercarbonatemia pode estar associada à alcalose metabólica secundária ao vómito (Jardón et al., 2008).
10
2.3.3 Análise de urina
A análise da urina tem vários propósitos diagnósticos em cães com DM, entre os mais importantes destaca-se a detecção de glicosúria e cetonúria (Nelson e Feldman, 2000). Outras alterações que podemos encontrar a este nível são: a proteinúria (por infecção urinária ou lesão glomerular) e bacteriúria, com ou sem piúria, e a hematúria associadas. Devido à alta incidência de infecções urinárias nos animais diabéticos, recomenda-se um minucioso estudo do sedimento urinário e a realização de uroculturas (Nelson e Feldman, 2000; Nelson, 2007).
2.3.3.1 Glicose
Como já foi referido anteriormente, a glicosúria juntamente com a hiperglicemia em jejum, constituem a base de diagnóstico da DM, e são as únicas alterações detectadas em casos não complicados (Nelson, 2005). Segundo Nelson (2007), a densidade específica da urina em cães diabéticos não tratados é de 1,025- 1,035, associada à grande quantidade de glicose na urina. Jardón et al. (2008), num estudo com 30 cães com DM mencionam que a densidade urinária varia entre 1,020 e 1,052.
2.3.3.2 Corpos Cetónicos
Quando estão presentes grandes quantidades de corpos cetónicos na urina, especialmente num animal com sinais sistémicos de doença (por ex.: letargia, vómitos, diarreia ou desidratação), deve-se fazer um diagnóstico de CAD e tratar o animal apropriadamente (Greco, 2007).
Num estudo realizado por Jardón et al. (2008), com 30 cães com DM, apenas 10% dos animais apresentaram cetoacidose. As tiras reactivas de urina detectam os corpos cetónicos mediante a sua reacção com o nitroprussiato de sódio, com o qual se detecta principalmente o ácido acetoacético. No entanto, o corpo cetónico mais abundante em casos de cetoacidose metabólica é o ácido beta-hidroxibutírico (Jardón et al., 2008), o que pode explicar os resultados observados por estes autores.
2.3.4 Outras provas complementares
2.3.4.1 Concentração de fructosamina circulante
A fructosamina é uma proteína glicosilada resultante de uma reacção não enzimática e irreversível entre a glicose e as proteínas séricas (Nelson, 2004). No cão, uma única determinação de fructosamina reflecte a média da concentração de glicose no sangue entre uma e duas semanas
11
anteriores à determinação (Marca et al., 2000; Loste et al., 2000 e 2001). A sua concentração sérica não é afectada por aumentos agudos da concentração de glicose no sangue, como acontece em situações de excitação ou stresse, contudo pode ser afectada pela hipoalbuminemia (< 25g/L) e hiperlipidemia (triglicéridos > 1,7 mmol/L) (Nelson, 2004, Marca et al., 2000).
Segundo Briggs et al. (2000), os valores normais de fructosamina em cães variam entre os 225-365 mol/L.
2.3.4.2 Concentração de hemoglobina glicosilada
A hemoglobina glicosilada (HbG) reflecte a média dos níveis de glicose no sangue dos últimos 2-3 meses prévios à realização do teste (Marca et al., 2000). A hemoglobina glicosilada resulta de um processo lento, não-enzimático e irreversível, e está directamente relacionado com a concentração da glicose sérica e a vida média dos eritrócitos (aproximadamente 120 dias nos cães). Ao contrário da fructosamina, que pode ser usada facilmente no controlo glicémico por ser um método rápido, fácil e económico, a hemoglobina glicosilada não é usada normalmente em Medicina Veterinária (Loste e Marca, 2000).
2.3.4.3 Enzimas pancreáticas e TLI
As enzimas pancreáticas (amilase e lipase) podem encontrar-se aumentadas nos casos em que a DM se encontra associada com uma pancreatite (Greco, 2001; Lassen, 2004).
Devido à elevada prevalência de pancreatite em cães diabéticos, recomenda-se a determinação da lipase sérica e da imunoreactividade da tripsina (TLI: “Trypsin-Like Immunoreactivity”), especialmente se não há possibilidade de realizar uma ecografia abdominal (Nelson, 2007).
Em teoria, os cães com uma pancreatite activa concomitante deveriam ter um aumento da actividade sérica de lipase e da TLI. Infelizmente, estas concentrações nem sempre estão relacionadas de maneira precisa com a presença ou ausência de pancreatite (Hesse, 2000; Nelson, 2007). Por isso, estas provas devem sempre ser analisadas juntamente com os dados obtidos na história clínica e no exame físico, e outros exames complementares. A determinação da TLI no soro também se utiliza para diagnosticar uma insuficiência pancreática exócrina (IPE) (Nelson, 2007).
12
3. Tratamento
Uma vez estabelecido o diagnóstico de DM, os principais objectivos do tratamento são a redução ou a resolução dos sinais clínicos e a manutenção da glicemia próxima dos valores normais, durante a maior parte do dia, procurando evitar o desenvolvimento de hipoglicemias. Deste modo consegue-se eliminar ou atrasar o desenvolvimento de complicações da doença (Nelson e Feldman, 2000).
Para se atingirem estes objectivos, existem várias opções de tratamento: o tratamento dietético, o controlo do exercício, o tratamento com hipoglicemiantes orais e a administração de insulina (Nelson e Feldman, 2000). No entanto, a base do tratamento da DM clínica é a insulina, juntamente com a modificação da dieta. Independentemente do tratamento instituído, a colaboração do proprietário é fundamental, pois este será o responsável pela administração de insulina e pela avaliação da resposta do animal ao tratamento (Alenza, 2001).
3.1
Dieta
O principal objectivo da terapia dietética em cães diabéticos é fornecer calorias suficientes para manter um peso corporal ideal, corrigir situações de obesidade ou magreza, minimizar hiperglicemias pós-prandiais, e facilitar uma absorção ideal da glicose fazendo para isso coincidir as refeições com a administração da insulina. O aporte calórico deve ser de 60-70 kcal/Kg/dia para cães pequenos e de 50-60 Kcal/Kg/dia para cães grandes (Greco, 2003).
Os animais obesos devem reduzir o seu peso durante um período de 2-4 meses, sendo alimentandos com 60-70% das calorias calculadas para o seu peso corporal ideal. Uma vez alcançado o peso corporal ideal, o animal deve passar a uma dieta com elevado conteúdo em fibra (Tabela 7) (Greco, 2003).
Tabela 7. Conteúdo de macronutrientes (matéria seca) em algumas comidas comerciais para cães (adaptado de: Greco, 2003). Dieta Forma da comida Proteína (%) Hidratos de Carbono (%) Gordura (%) Fibra (%) Hill´s: Prescriptionr/d Prescriptionr/d Prescriptionw/d Prescriptionw/d Purina: DCO-formula Eukanuba: Glucose-control* FitNTrim Cycle3light Lata Seca Lata Seca Seca Seca Seca Lata 26 25 16 17 23 26 17 19 36 39 56 54 43 48 61 53 7 7 12 7 11 7 9 9 21 22 13 16 7 2.6 9 5
13
A suplementação de fibra na dieta tem sido recomendada como adjuvante no maneio de animais diabéticos. Um estudo realizado por Schermerhorn (2003), demonstrou que em cães saudáveis, o aporte de fibra diminui o colesterol total, deste modo uma dieta rica em fibra pode beneficiar os animais com hipercolesterolemia. Também neste estudo, a administração de uma dieta rica em fibra a cães diabéticos, durante 4 meses, teve efeitos benéficos significativos no controlo glicémico (as dietas ricas em fibra tornam mais lenta a absorção de glicose no tracto gastrointestinal). Este grupo de animais, apresentou uma redução da concentração da glicose pós-prandial, nas concentrações de hemoglobina glicosilada e nas concentrações de colesterol (Schermerhorn, 2003).
Os hidratos de carbono devem ser complexos e de absorção lenta, o que reduz as grandes flutuações depois da alimentação. O sorgo e a cevada são boas fontes de hidratos de carbono, devendo evitar-se o arroz nas dietas de cães diabéticos (Rand e Fleeman, 2005).
Devido às alterações do metabolismo lipídico que acompanham a DM, recomenda-se uma dieta baixa em gordura ( 17% da matéria seca), com predomínio de ácidos gordos insaturados. Para evitar uma perda de peso indesejável, não se devem recomendar de forma rotinária dietas com baixo teor em gordura (< 30% da energia metabólica) em cães diabéticos com deficiente condição corporal (Rand e Fleeman, 2005).
3.2
Exercício
O exercício deve ser constante em animais diabéticos e os donos devem ser instruídos a caminhar com o seu animal diariamente, evitando o exercício violento, como caminhadas e corridas (Greco, 2003).
O exercício optimiza o controlo da glicemia, promovendo a perda de peso e eliminando a resistência à insulina induzida pela obesidade. O exercício tem também o efeito de diminuir os níveis de glicose através da mobilização da insulina do local da administração, do aumento do fluxo sanguíneo (e consequentemente a distribuição da insulina) até aos músculos (Nelson, 2007).
3.3
Hipoglicemiantes Orais
Existem diferentes grupos de hipoglicemiantes orais, sendo as sulfonilureas os mais utilizados em Medicina Veterinária. O seu principal efeito é a estimulação das células -pancreáticas, ao mesmo tempo que melhoram a sensibilidade dos tecidos à acção da insulina. Para que sejam eficazes, é necessário que existam nos animais ilhéus de Langerhans funcionais, capazes
14
de segregar insulina (Feldman e Nelson, 2000). Como a forma mais frequente de DM em cães é a tipo 1, este tratamento não é indicado nesta espécie (Cook, 2007).
3.4
Insulina
A insulina é a base fundamental no tratamento da DM. A insulina exógena induz as mesmas respostas farmacológicas que a hormona endógena. As preparações de insulina são utilizadas para o tratamento adjuvante da CAD, DM não complicada e como medida adicional no maneio da hiperpotassemia (Plumb, 2010).
A insulina disponível comercialmente classifica-se pelo seu início de acção, duração de acção e pico de acção (reflecte o efeito máximo de acção da insulina). Na tabela 8 estão representadas alguns tipos de insulina utilizados em animais de companhia.
Tabela 8. Alguns tipos de insulina utilizadas em animais de companhia (adaptado de: Nelson e Couto, 2000; Nelson, 2007, INFARMED, 2010).
Insulina Nome Comercial Espécie de
origem Via de administração Início de acção
Duração de acção Pico de acção Regular Humulin Regular Actrapid Isuhuman Rapid
Humana* IV, IM, SC
Imediato (IV) 10-30 min. (IM, SC) Curta 1-4h (IV) 3-8h (IM) 4-10h (SC) 30 min.-2h (IV) 1-4h (IM, SC) NPH Humulin NPH Insulatard Isuhuman Basal
Humana* SC 30 min.-2h Intermédia
6-18 2-10h
Lenta Caninsulin Suína SC 30 min.-2h Intermédia
8-20h 2-10h
PZI PZI vet Bovina 90%
Suína 10% SC 30min.- 4h
Longa
6-28h 4-14h
NPH: “Neutral Protamine Hagerdorm” ou insulina isofânica; PZI: Insulina de Protamina de Zinco; *Insulinas obtidas por recurso a tecnologia de DNA
recombinante a partir de uma estirpe de Escherichia coli.
A insulina regular deve ser reservada apenas para uso hospitalar, devido à sua alta potência e rapidez de acção (Cook, 2007), sendo usada frequentemente para a estabilização dos animais diabéticos e é a única formulação apropriada para ser administrada por via intravenosa (IV), podendo também ser administrada por via intramuscular (IM) e subcutânea (SC). Em cães com CAD ou coma diabético apenas esta insulina deve ser utilizada (Plumb, 2010).
As insulinas mais usadas para o controlo a longo prazo da DM são: - NPH (Insulina Isofânica ou “Hagedorn de protamina neutral”); - PZI (Insulina de protamina de Zinco);
- Lenta.
As preparações de insulina NPH e PZI, contêm protamina e zinco para atrasar a absorção da insulina e prolongar a duração do seu efeito. Estas insulinas diferem na origem, concentração
15
(NPH, está disponível na concentração de 100 UI/mL, enquanto que a PZI encontra-se disponível na concentração de 40 UI/mL) e duração de acção (Nelson, 2007).
A insulina lenta, consiste numa suspensão aquosa de zinco e insulina e é formada por uma mistura de insulina semi-lenta (de curta duração) com uma ultralenta (de acção longa). Esta combinação origina um pico de actividade pouco depois da administração e outro algumas horas depois, permitindo a obtenção de uma actividade insulínica rápida e previsível. Esta insulina é considerada como sendo uma insulina que actua de maneira intermédia, apesar de que as suas concentrações no plasma possam permanecer aumentadas durante mais de 14 horas após a sua administração subcutânea em alguns cães (Nelson, 2007).
A insulina lenta de origem porcina é conhecida comercialmente por Caninsulin e apresenta-se na concentração de 40 UI/mL. Esta insulina é idêntica à canina e considera-se a fonte de eleição para cães diabéticos por ter um potencial mínimo de gerar anticorpos anti-insulina nesta espécie. Os cães com reacção anafilática conhecida a produtos porcinos não devem ser tratados com Caninsulin (Plumb, 2010).
Estudos farmacocinéticos da acção da insulina lenta de base porcina duas vezes ao dia provaram que esta apresenta os melhores resultados no controlo da DM em cães (Schermerhorn, 2003).
3.5
Pauta de Tratamento
Segundo Feldman (2008), a Humulin NPH deve ser a primeira opção para o controlo dos cães diabéticos e a dose inicial deve ser de 0,2 a 0,4 U/Kg, administrada duas vezes ao dia ou uma vez ao dia (pela manhã) quando não é possível ao proprietário fazer as duas administrações. Mais especificamente, os cães que pesam menos de 10 Kg devem começar com uma dose de 0,35 U/Kg uma vez ou duas vezes por dia, os cães que pesam entre 10 e 25 Kg devem ser tratados com 0,3 U/Kg uma ou duas vezes por dia, e os cães que pesam mais de 25 quilos devem receber 0,25 U/Kg. Estas doses iniciais de insulina são doses muito baixas, que depois devem ser ajustadas lentamente conforme for necessário. A maioria dos cães são tratados com insulina lenta (Caninsulin®) ou NPH duas vezes ao dia (Feldman, 2008).
Para a maioria dos autores, a dose de insulina lenta, administrada duas vezes por dia, varia entre 0,25-0,5 U/Kg (Nelson e Couto, 2000; Alenza, 2001; Nelson, 2007; Plumb, 2010). No entanto, Alenza (2001) menciona que a dose média requerida de Caninsulin® em cães para obter um bom controlo da diabetes é de 0,6 U/Kg, administrada duas vezes por dia.
16
Nelson (2007) refere que em casos não complicados de DM canina, deve iniciar-se o tratamento com uma dose de Caninsulin® de 0,25 U/Kg, administrada duas vezes por dia, e desta forma é mais fácil estabelecer um bom controlo da glicemia evitando situações indesejadas como a hipoglicemia. Esta dose é muito inferior à recomendada pelo prospecto da Caninsulin® que recomenda doses iniciais 1 UI/Kg, administradas uma vez ao dia, mais uma dose suplementar dependente do peso do animal como se descreve na tabela 9.
Tabela 9. Prospecto de Caninsulin®.
Peso corporal Suplemento dependente do peso Exemplos
Peso Dose inicial total
< 10 Kg Aprox. 10 Kg 12-20 Kg >20 Kg 1 UI 2 UI 3 UI 4 UI 6 Kg 10 Kg 16 Kg 30 Kg 6+1=7 UI 10+2=12 UI 16+3=19 UI 30+4=34 UI
Os protocolos de insulinoterapia são variáveis consoante os autores, pelo que cabe ao clínico escolher o que considera mais apropriado para o caso clínico em questão.
3.6
Curva de Glicemia
A curva de glicemia é apenas indicada quando se suspeita de um mau controlo dos níveis de glicose, fornecendo indicações que permitem fazer ajustes racionais à terapia insulínica. É importante ter consciência de que a falta de consistência dos resultados é o reflexo directo de todas as variáveis que afectam a concentração de glicose no sangue em diabéticos. O propósito destas medições é obter uma indicação da acção da insulina e tentar identificar as razões que possam explicar o mau controlo dos níveis de glicose. A avaliação da história clínica, do exame físico, do peso corporal, e da concentração da fructosamina sérica são preponderantes para se determinar quando é necessário realizar uma curva de glicemia, desta forma, limita-se a realização desta prova e consequentemente reduz-se o número de punções venosas e de hospitalizações, minimizando-se a aversão/stresse do animal a esta prova, melhorando-se assim a probabilidade de obter resultados fiáveis quando se realizar a curva de glicemia (Nelson, 2007).
A primeira curva de glicemia só deve ser realizada 7 dias depois de iniciar-se o tratamento. O clínico não deve ter muita pressa em controlar a glicemia, porque o risco de CAD decresce uma vez iniciado o tratamento com insulina e pode levar umas semanas até que o cão e o dono se habituem. Além disso, o fenómeno de toxicidade da glicose pode atrasar-se pela resposta à insulina (Krohne, 2009).
17
Greco (2005), estabelece a seguinte metodologia para a realização de uma curva de glicose: - Dar a mesma quantidade e tipo de comida diariamente;
- Alimentar e administrar a insulina à mesma hora;
- Permitir que o proprietário administre a insulina para avaliar a técnica de administração;
- Colher amostras de sangue a cada 2 horas, durante 12 horas (ideal 24 horas).
3.6.1 Interpretação da Curva de Glicemia
A curva de glicemia permite ao Médico Veterinário avaliar a eficácia da insulina, o “nadir” de glicose e a duração de acção da insulina (Nelson e Couto, 2000). Idealmente as concentrações de glicose no sangue deveriam estar entre os 90-270 mg/dL entre as duas administrações de insulina (Nelson, 2007). Segundo Scott-Moncrieff (2008), o mais importante é que a glicemia se mantenha entre 100-300 mg/dL a maior parte do dia.
3.6.1.1 Eficácia da insulina
A avaliação da eficácia da insulina consiste em averiguar se a insulina é efectiva na redução da concentração de glicose no sangue. A dose de insulina, o valor de glicemia mais elevado e a diferença entre a glicemia mais alta e mais baixa (diferencial de glicemia), devem ser avaliados em simultâneo, sempre que se avalia a eficácia da insulina. Assim:
- Se o diferencial de glicemia é de 50 mg/dL, será aceitável, no caso de a glicemia variar entre 120-170 mg/dL, mas será inaceitável se a concentração de glicose no sangue variar entre 350-400 mg/dL;
- Se o diferencial de glicemia for de 100 mg/dL, indica eficácia da insulina, no caso de o animal estar a receber uma dose de insulina de 0,4 U/Kg, por outro lado será indicador de uma resistência à insulina se a dose for de 2,2 U/Kg (Nelson e Couto, 2000);
- Se a insulina não é eficaz a diminuir a concentração de glicose no sangue, o clínico deve considerar a possibilidade de estar a administrar uma dose insuficiente de insulina, no caso de estar a administrar doses de insulina < 1,0 U/Kg, e no caso de estar a administrar doses de insulina superiores a 1,5 U/Kg deve suspeitar de uma situação de resistência à insulina (Nelson, 2007);
- Se a insulina é eficaz a diminuir a concentração de glicose no sangue, o seguinte parâmetro a avaliar é o “nadir” de glicose.
18
3.6.1.2 “Nadir”
O “nadir” de glicose é a menor concentração de glicose detectada depois da administração de insulina, reflectindo o efeito máximo da insulina. A curva de glicemia é especialmente importante para determinar o “nadir”, e é fundamental na prevenção de hipoglicemias e para fazer ajustes na quantidade e frequência de administração de insulina (Zoran, 2005). Os valores do “nadir” de glicose variam consoante os autores entre os: 80-120mg/dl (Stein, 2002), 70-110 mg/dL (Greco, 2005), 90-126 mg/dL (Nelson, 2007) e 100-200 mg/dL (Scott- Moncrieff, 2008).
A avaliação dos valores do “nadir” de glicose varia consoante os autores, pelo que cabe ao Médico Veterinário, tendo em conta todas as variáveis associadas à condição clínica de cada caso, saber interpretar os valores do “nadir” de cada situação específica. No entanto, é importante conhecer linhas de orientação gerais para a interpretação deste parâmetro e ajustar as doses de insulina em função do mesmo. Segundo Nelson (2007):
- Se o nadir é menor do que 60 mg/dL ou se o animal mostra sinais de hipoglicemia a dose de insulina deve diminuir 50%;
- Se o nadir é menor que 100 mg/dL ou a concentração de glicose no sangue antes da administração de insulina é menor que 200 mg/dL, a dose de insulina deve ser diminuída 20-25%;
- Se o nadir descer para 100-150 mg/dL e a concentração de glicose antes da administração de insulina é maior que 200 mg/dL não é necessário ajustar a dose; - Se o nadir é maior do que 150 mg/dL e a concentração de glicose antes da
administração de insulina é maior do que 200 mg/dL a dose deve ser subida 20-25%.
3.6.1.3 Duração de acção da insulina
A duração de acção da insulina é o período de tempo que vai desde a administração da insulina até que a concentração de glicose no sangue atinja valores superiores a 200-250 mg/dL, depois de ocorrer o nadir. Este parâmetro só pode ser avaliado, se o nadir de glicose é > 70 mg/dL e se não ocorrer uma rápida diminuição da concentração de glicose no sangue, caso contrário esta avaliação pode não ser válida devido à possibilidade de ocorrência do “Efeito Somogyi” (hiperglicemia induzida por uma dose excessiva de insulina) (Nelson, 2007).
A duração de acção da insulina lenta é de 10-14 horas em aproximadamente 90% dos cães que recebem uma pauta de tratamento de insulina duas vezes ao dia. Os cães apresentam normalmente sintomas de diabetes se a duração de acção da insulina é menor que 10 horas e
19
podem desenvolver hipoglicemias, ou ocorrer o “Efeito Somogyi” se a duração da acção da insulina é maior que 14 horas e a insulina é administrada duas vezes por dia (Nelson, 2007).
Segundo Greco (2002), a curva de glicemia ideal em cães, em que a insulina é administrada duas vezes ao dia, seria obter uma concentração de glicose inicial de 200 mg/dL, um “nadir” de 80 mg/dl e voltar ao valor de 200 mg/dL, 12 horas depois (Figura2).
Figura 2. Curva de glicemia ideal (adaptado de: Greco, 2002)
4. Controlo do animal diabético
O proprietário tem um papel fundamental a este nível e deve ser informado sobre a importância que tem o controlo do animal em casa uma vez estabelecido o tratamento de manutenção. Deve saber identificar os sinais de poliúria/polidipsia (PU/PD), apetite e alterações do peso corporal. Se algo não é normal, é sinal que a doença não está controlada devendo recorrer ao médico veterinário. É conveniente também que o proprietário seja capaz de identificar os sinais clínicos de hipoglicemia para que possa actuar com rapidez e ao mesmo tempo informar o clínico para fazer os reajustes necessários. A glicosúria persistente indica sempre um mau controlo da doença e obriga a uma reavaliação do caso. Apesar do interesse na avaliação da glicosúria em casa, o proprietário nunca deve modificar a dose de insulina sem consultar previamente o seu veterinário (Alenza, 2001).
O animal diabético deve ser avaliado periodicamente, com uma frequência que varia segundo cada caso. No início e depois de se instaurar o tratamento com a insulina, os controlos deverão ser mais frequentes, cada 2-4 semanas. Se tudo estiver bem, os controlos passam a ser cada 2-4 meses. Sempre que o animal vem à consulta de controlo, além da informação fornecida
20
pelo proprietário, é importante a realização de um exame físico exaustivo para detectar possíveis complicações ou o desenvolvimento de doenças concorrentes. Devem também ser realizadas análises de sangue e urina, incluindo a determinação sérica da fructosamina, de grande importância para avaliar a glicemia média sem interferências causadas pelo stresse ou variações pontuais na mesma (Alenza, 2001).
Ao longo da vida de um animal diabético surge muitas vezes a necessidade de mudar o tipo, a dose ou a frequência de administração da insulina (Alenza, 2001).
5. Complicações da terapia insulínica
Os efeitos secundários incluem a hipoglicemia, a hiperglicemia induzida pela insulina (“Efeito Somogyi”), o antagonismo/ resistência, o metabolismo acelerado e as reacções locais a proteínas “estranhas” (Plumb, 2010).
5.1
Hipoglicemia
A sobredose de insulina pode conduzir a diversos graus de hipoglicemia. Os sintomas podem incluir debilidade, inclinação da cabeça, letargia, ataxia, convulsões, cegueira, comportamento atípico e coma. A hipoglicemia prolongada pode dar origem a lesões encefálicas permanentes ou morte.
A hipoglicemia leve pode-se tratar oferecendo o alimento habitual. Os sintomas mais pronunciados (por ex.: convulsões) devem ser tratados com soluções de dextrose por via oral (esfregando sobre a mucosa bucal) ou administrações IV de dextrose a 50% (quantidades reduzidas administradas lentamente, normalmente entre 2 e 15 mL). Controlada a hipoglicemia (resposta costuma ocorrer em 1-2 minutos), o animal deve ser monitorizado para evitar novo episódio e impedir o aparecimento de hiperglicemia. As doses futuras de insulina e os hábitos de alimentação devem ser ajustados para evitar novos episódios de hipoglicemia (Plumb, 2010).
5.2
Hiperglicemia Induzida pela Insulina (“Efeito Somogyi”)
O “Efeito Somogyi”, caracteriza-se por uma hipoglicemia ( 80 mg/dL) seguida de uma hiperglicemia ( 300 mg/dL) compensatória, causada por uma dose excessiva de insulina. O animal tem uma reacção de hipoglicemia, seguida de uma hiperglicemia na manhã seguinte (Alenza, 2001), por acção das hormonas contra reguladoras da glicose (glucagon, epinefrina, cortisol e GH) (Nelson, 2007). Nestes casos, deve-se reduzir a dose de insulina em 25-50% ou dividir a sua dose no caso de o animal estar a receber uma dose diária de insulina (Schaer, 2003).
21
5.3
Curta Duração do Efeito Insulínico
Na maior parte dos cães diabéticos, a insulina de acção intermédia raramente actua durante as 24 horas, e por isso o animal permanece em hiperglicemia durante parte do dia, persistindo os sinais clínicos e uma intensa glicosúria matinal. O diagnóstico desta complicação requer determinações seriadas da glicemia, demonstração de uma hiperglicemia significativa ( 300 md/dL) às 18 horas, ou menos, depois da administração da insulina com um “nadir” de glicose sempre superior a 80 mg/dL. O tratamento requer a mudança do tipo de insulina e/ou o aumento da frequência de administração, e a avaliação do animal vários dias depois de se instaurar a nova pauta de tratamento (Alenza, 2001).
5.4
Resistência à Acção da Insulina
As doenças concorrentes e os fármacos como a prednisona e o acetato megesterol produzem resistência à insulina (tabela 10) e interferem na efectividade da terapia com a insulina. O excesso de glucocorticoídes, a GH e os progestagénios provocam uma resistência grave à insulina e uma hiperglicemia persistente, independentemente do tipo ou da dose de insulina. Por outro lado, as inflamações como a pancreatite crónica e a gengivite, as infecções, a obesidade, o hipotiroidismo, a disfunção de órgãos como a insuficiência cardíaca ou renal, causam resistência à insulina que normalmente é moderada, podendo flutuar em gravidade, sendo relativamente fácil de controlar aumentando a dose de insulina. O reconhecimento e a correcção da resistência à insulina, independentemente da gravidade, é fundamental para o sucesso do tratamento (Nelson, 2007).
Tabela 10. Causas de ineficácia ou de resistência à insulina em cães diabéticos (adaptado de: Ettinger, 2003). Produzidas pelo tratamento com insulina: Produzidas por uma doença associada:
Insulina inactivada; Insulina diluída;
Técnica de administração inadequada; Dose inadequada de insulina; Alteração da absorção da insulina (sobretudo da
insulina ultralenta); Excesso de anticorpos anti-insulina;
Fármacos diabetogénios; Hiperadrenocorticismo; Estro; Infecção*; Hipotiroidismo; Insuficiência renal; Insuficiência hepática; Insuficiência cardíaca; Glucagonoma; Feocromocitoma;
Inflamação crónica (em especial pancreatite); Insuficiência pancreática exócrina;
Obesidade grave; Hiperlipidemia;
Neoplasia;
*Principalmente na cavidade oral ou no tracto urinário
Pode-se suspeitar de resistência à insulina quando para manter a glicemia em valores inferiores a 300 mg/dL são necessárias doses altas de insulina ( 2,2 U/Kg) (Alenza, 2001).
22
6. Complicações da Diabetes mellitus a longo prazo
As complicações mais frequentes são a cegueira devido à formação de cataratas, a pancreatite crónica e as infecções recorrentes do tracto urinário, das vias respiratórias e da pele, existindo ainda o risco de hipoglicemia e de cetoacidose diabética (Greco, 2004).
6.1
Cataratas
A formação de cataratas é a complicação mais frequente em cães com DM. São irreversíveis e podem evoluir com bastante rapidez (Fleeman e Rand, 2005). Um estudo realizado por Beam et
al. (1999), com 200 cães com DM demonstrou que 75% destes animais desenvolveram cataratas
nos primeiros 12 meses, após o diagnóstico da DM, e que 16 meses depois, a percentagem de animais com cataratas subiu para os 80%. Segundo Rand e Fleeman (2005), aproximadamente 30% dos cães diabéticos, apresentam uma diminuição da visão quando se apresentam na primeira consulta.
A velocidade de formação de cataratas é variável, no entanto, elevados níveis de glicose sérica e flutuações diárias de glicose podem favorecer o seu desenvolvimento (Krohne, 2009). A formação de cataratas está relacionada com as alterações osmóticas do cristalino. Este é livremente permeável à glicose, que entra no cristalino a partir do humor aquoso mediante transporte facilitado. Em circunstâncias normais, a glicose é convertida em ácido láctico por meio da via glicolítica anaeróbia. No entanto, com o aumento da concentração sérica de glicose, as enzimas glicolíticas ficam saturadas, a glicose é então metabolizada em sorbitol e frutose pela aldose redutase, aos quais a membrana celular não é livremente permeável. Actuam como compostos hidrofílicos potentes, gerando um fluxo de água para o cristalino, o que dá origem à intumescência e ruptura das fibras do mesmo e ao desenvolvimento de cataratas (Wilkie et al., 2006).
6.2
Uveíte
As proteínas do cristalino são capazes de iniciar uma resposta inflamatória. A uveíte induzida pelo cristalino, ou uveíte facolítica, é uma inflamação linfocítica- plasmocitária crónica em que existe quebra da barreira entre o sangue e o humor aquoso, que acontece com frequência na DM canina. Os sinais clínicos mais frequentes são a fotofobia, o corrimento ocular e a hiperemia da esclera (Fleeman e Rand, 2005).
O uso tópico de anti-inflamatórios esteróides não é recomendado a não ser em casos extremos de uveíte ou quando o animal tem mais de 30 Kg, uma vez que estes fármacos produzem