Dissertação apresentada à Coordenação do Curso de Mestrado em Medicina Clínica da Faculdade de Medicina da Universidade Federal do Ceará como requisito parcial para obtenção do Título de Mestre.
Orientador: Prof. Dr. Marcelo Alcântara Holanda
F84e Fortaleza, Simone Castelo Branco
Efeitos da administração de pressão positiva contínua em vias aéreas de modo não invasivo sobre a aeração do parênquima pulmonar em pacientes com doença pulmonar obstrutiva crônica / Simone Castelo Branco Fortaleza. 1 Fortaleza, 2006.
111 f.; il.
Orientador: Prof. Dr. Marcelo Alcântara Holanda.
Dissertação (Mestrado) 1 Universidade Federal do Ceará. Faculdade de Medicina, Fortaleza1CE, 2006.
1. Doença Pulmonar Obstrutiva Crônica. 2. Respiração Artificial. 3. Pressão Positiva Contínua nas Vias Aéreas. 4. Tomografia. I. Holanda, Marcelo Alcântara (Orient.). II. Título.
CDD 616.24
Ao Prof. Dr. Marcelo Alcântara Holanda pelo estímulo a iniciar esta pesquisa, pela constante presença e apoio nesta viagem pela ciência.
A Dra. Geórgia Freire Paiva Winkeler pela amizade, apoio e companheirismo durante todos os momentos de desenvolvimento desta pesquisa.
Aos Professores Dra. Eanes Delgado Barros Pereira, Dr. Carlos Roberto Martins Rodrigues Sobrinho e Dr. José Daniel Vieira de Castro pela grande ajuda na fase inicial desse trabalho.
Ao Prof. Dr. José Wellington de Oliveira Lima pela ajuda na análise estatística deste estudo.
Ao Serviço de Reabilitação Pulmonar do Hospital de Messejana por possibilitar a realização desta pesquisa.
Aos funcionários da UTI Respiratória do Hospital de Messejana, pelo apoio e compreensão pela minha ausência.
Aos Serviços de Pneumologia, Cardiologia e Radiologia do Hospital Universitário Walter Cantídio pelo suporte técnico à realização desta pesquisa.
Ao Dr. Antônio Prudêncio de Almeida pela paciência na realização dos exames complementares.
Ao bioengenheiro Ricardo Henrique Winkeler pela ajuda na fase inicial desta pesquisa.
Ao técnico de radiologia Kley Gomes Pereira pela dedicação.
Aos acadêmicos de medicina Gabriel Barroso Cabral, Camila de Melo Matos Lins e Victor Albuquerque Ferreira da Costa pela ajuda em momentos importantes deste trabalho.
Aos colegas de mestrado Renata Maria Araújo Pinto, Ricardo Coelho Reis e Odair Soares Filho pela contribuição a esta pesquisa.
necessidade de suporte ventilatório. A ventilação não invasiva com pressão positiva (VNI) é o suporte ventilatório de escolha para tratamento da exacerbação aguda da DPOC, com redução da mortalidade. Os efeitos da aplicação de diferentes níveis de pressão positiva contínua em vias aéreas (CPAP) sobre a hiperinsuflação são controversos, podendo ocasionar agravamento, atenuação ou nenhum efeito. Os métodos de imagem podem contribuir para maior compreensão dos efeitos da CPAP nos pulmões de pacientes com DPOC, incluindo seus efeitos regionais no parênquima pulmonar. % " ! 2" - 1Trata1se de um trabalho prospectivo, intervencionista que estudou 11 pacientes com DPOC. Todos foram submetidos a TCAR, sem VNI e com VNI1CPAP (5, 10 e 15 cmH2O) aplicada por máscara nasal. A seqüência das pressões foi randomizada e os cortes tomográficos realizados em Capacidade Residual Funcional. Os cortes foram realizados em três regiões, para cada nível de pressão: ápice (2 cm acima do arco aórtico), hilo (1cm abaixo da carina) e base (2 cm acima do diafragma). As unidades com densidades menores que 1950 UH foram consideradas hiperaeradas. Os resultados foram analisados agrupando1se todos os níveis de corte e por regiões: ápice, hilo e base; e ventral, medial e dorsal. !.#" - !1 Houve redução das densidades pulmonares e aumento do número de nas áreas hiperaeradas, com aplicação de níveis de CPAP de 10 e 15 cmH2O em todas as análises (p<0,05). Na análise dos cortes agrupados, a densidade média foi reduzida progressivamente, sendo 1846 UH (sem CPAP), 1 849 UH (CPAP de 5 cmH2O), 1859 UH (CPAP de 10 cmH2O) e 1869UH (CPAP de 15 cmH2O) (p<0,05). Na subdivisão em regiões, comparado1se sem CPAP com CPAP de 15 cmH2O: em ápice houve redução de 1840 para 1871UH (p<0,05), em hilo de 1848 para 1882 UH (p<0,05), em base de 1848 para 1876 UH (p<0,05), em região ventral de 1859 para 1885 UH (p<0,05), em região medial de 1848 para 1864 UH (p<0,05) e em região dorsal de 1832 para 1860UH (p<0,05) .Ocorreu aumento do percentual de nas áreas hiperaeradas na maioria das análises com CPAP de 10 e 15 cmH2O (p<0,05). Em 2 pacientes houve aumento da densidade pulmonar média e diminuição da aeração com CPAP de 5 cmH2O . Observou1se um padrão de aeração pulmonar de forma não homogênea sendo maior em ápice em relação à base do pulmão e em região ventral em relação a dorsal, que não foi modificado com aplicação de CPAP. %#.!0 1 A aplicação da CPAP por VNI resultou em aumento da hiperaeração pulmonar com CPAP de 10 e 15 cmH2O detectável a TCAR. Este padrão de resposta não foi homogêneo, havendo um subgrupo de pacientes em que houve redução da hiperaeração com CPAP de 5 cmH2O. A distribuição do grau de hiperaeração induzida pela CPAP dentro do parênquima pulmonar segue a distribuição heterogênea de hiperaeração basal.
ventilator support. Noninvasive positive pressure support ventilation (NIPPV) is the treatment of choice for COPD exacerbations with mortality reduction. Continuous positive airway pressure (CPAP) effects on hyperinflation is controversy; it can worsen, attenuate or have no effect. Imaging methods can facility the comprehension of CPAP effects on COPD patients, including regional effects on lung parenchyma. 34 %" 5 !1 To evaluate the effect of CPAP application by NIPPV1CPAP on pulmonary hyperinflation in COPD patients. " "! -"6 -1 This is a prospective and interventionist study that evaluated 11 patients with COPD. All patients were evaluated by high resolution CT (HRCT), without and with NIPPV1 CPAP (5, 10 and 15 cmH2O) applied by nasal mask. The pressures sequence was randomized and the HRCT images were done in Functional Residual Capacity. HRCT images were done in three regions for each level of pressure: apex (2 cm above the aortic arc), hilar (1cm below the carina) and basis (2 cm above the diaphragm). The units with densities lower than 1950 UH were considered hyperinflated. For analysis the results were divided in full lung and in regions: apex, hilar and basis and ventral, medial and dorsal. !.#"!1 It was observed a pulmonary density reduction and an increase of on hyperinflated areas with application of CPAP levels greater than 10 cmH2O in all analyses (p<0,05). In grouped lung analysis the mean density was reduced gradually from 1846 UH (without CPAP), 1849 UH (5 CPAP of cmH2O), 1859 UH (10 CPAP of cmH2O) to 1869UH (15 CPAP of cmH2O) (p<0,05). In subdivisions, comparing without CPAP and with CPAP of 15 cm cmH2O: in apex it was observed reduction from 1840 to 1871UH (p<0,05), in hilar region from 1848 to 1882 UH (p<0,05), in basis from 1848 to 1876 UH (p<0,05), in ventral region from 1859 to 1885 UH (p<0,05), in medial region from 1848 to 1864 UH (p<0,05) and in dorsal region from 1832 to 1 860UH (p<0,05). It was also noted an increase of the percentage of on hyperinflated areas in the majority of analyses with CPAP of 10 and 15 cmH2O (p<0,05). In 2 patients it was observed elevation of mean pulmonary density with CPAP of 5 cmH2O. It was observed that pulmonary parenchyma aeration was distributed in a non homogeneous way with predominance of the apex area comparing with basis of the lung and of the ventral area comparing with dorsal area. %#.! 1 The CPAP application by NIPPV resulted in increase of pulmonary hyperinflation with levels of CPAP of 10 and 15 cmH2O detectable by HRCT. However this was not homogeneous, a subgroup of patients had aeration reduction with CPAP of 5 cmH2O. The distribution of aeration induced by CPAP is heterogeneous inside pulmonary parenchyma and follows the heterogeneous basal hyperaeration.
1 1 Válvula exalatória interposta na posição o circuito e a máscara ... 25
2 1 Circuito e sensor de fluxo acoplados ao ventilador... 25
3 1 Paciente durante a realização da tomografia, utilizando a máscara nasal em CPAP .. 26
4 1 Pneumotacógrafo ... 28
5 1 Curvas de fluxo1volume e volume1tempo, obtidas através do pneumotacógrafo acoplado ao módulo de mecânica pulmonar do monitor no momento do corte tomográfico... 28
6 1 Registro das variações de fluxo, volume e pressão obtidos em CRF na tela do ventilador no momento do corte tomográfico com CPAP de 10 cmH2O, demonstrando a pressão estável sem variação de fluxo ou volume ... 29
7 1 Escala de dispnéia de Borg ... 29
8 1 Cortes de um paciente com DPOC onde foram selecionadas as regiões de interesse (ROI) contornando os pulmões por meio de uma função do programa OSIRIS®, regiões com densidades entre +100 e 11000UH ... 30
9 1 Subdivisão em regiões ventral, medial e dorsal, por meio do programa OSIRIS®... 31
10 1 Histograma da distribuição do número de por faixa de densidades pulmonares no programa “Excel”®, obtido com dados extraídos da imagem pelo programa OSIRIS®... 32
1 1 Médias das densidades pulmonares e erros1padrões dos cortes de pulmão agrupados das três regiões (ápice + hilo + base), sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n=6... 38
2 1 Histograma da distribuição do número de por faixa de densidades pulmonares, sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n= 6 ... 39
3 1 Médias dos percentuais do número de nas áreas hiperaeradas dos cortes de pulmão agrupados das três regiões (ápice + hilo + base), sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n=6 ... 40
4 1 Comparações entre as médias das densidades pulmonares e erros1padrões das regiões ventral, medial e dorsal dos três cortes tomográficos agrupados (ápice + hilo + base), sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n=6 ... 42
5 1 Percentual do número de nas áreas hiperaeradas nas regiões ventral, medial e dorsal dos três cortes tomográficos agrupados (ápice + hilo + base), sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n=6 ... 44
6 1 Percentual do número de nas áreas normoaeradas nas regiões ventral, medial e dorsal dos três cortes tomográficos agrupados (ápice + hilo + base), sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n=6 ... 44
7 1 Médias das densidades pulmonares e erros1padrões de cada nível de corte (ápice, hilo e base) em separado, sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n=11 ... 46
8 1 Percentual do número de nas áreas hiperaeradas de cada nível de corte (ápice, hilo e base) em separado, sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n=11 ... 47
9 1 Densidades pulmonares médias de três cortes do pulmão agrupados (ápice + hilo + base) para cada paciente, sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n=11 ... 48
10 1 Densidades pulmonares médias de três cortes do pulmão agrupados (ápice + hilo + base) para cada paciente, sem CPAP e com CPAP de 5, 10 e 15 cmH2O, em que se verificou aumento das densidades dos pulmões; n=2 ... 48
cortes de pulmão agrupados das três regiões (ápice + hilo + base), sem CPAP e com CPAP de 5, 10 e 15cmH2O; n=6 ... 38
3 1 Comparações entre os percentuais do número de nas áreas hiperaeradas, normoaeradas e pouco aeradas dos cortes de pulmão agrupados das três regiões (ápice + hilo + base), sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n=6 ... 40
4 1 Comparações entre as médias das densidades pulmonares e erros1padrões das regiões ventral, medial e dorsal dos três cortes tomográficos agrupados (ápice + hilo + base), sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n=6 ... 41
5 1 Comparações entre os percentuais do número de nas áreas hiperaeradas, normoaeradas e pouco aeradas nas regiões ventral, medial e dorsal dos três cortes tomográficos agrupados (ápice + hilo + base), sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n=6 ... 43
6 1 Comparações entre as médias das densidades pulmonares e erros1padrões de ápice, hilo e base, sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n=11 ... 45
7 1 Comparações entre os percentuais do número de nas áreas hiperaeradas, normoaeradas e pouco aeradas de ápice, hilo e base, sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n=11 ... 47
8 1 Comparação dos escores de dispnéia da escala de Borg, sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n=11 ... 49
COMEPE 1 Comitê de Ética em Pesquisa do Complexo Hospitalar da Universidade Federal do Ceará
CPAP 1 pressão positiva contínua em via aérea
CRF1 capacidade residual funcional
DPOC 1 doença pulmonar obstrutiva crônica
f 1 freqüência respiratória
FC 1 freqüência cardíaca
FIO21 fração inspirada de oxigênio
FOV1 “field of view” ou campo de visão
HAS 1 hipertensão arterial sistêmica
HCO31 bicarbonato
Kv 1 quilovoltagem
LPA 1 lesão pulmonar aguda
mA 1 miliamperagem
pH 1 potencial hidrogênico
PaCO21 pressão parcial de gás carbônico no sangue arterial
PaO21 pressão parcial de oxigênio no sangue arterial
PEEP 1 pressão positiva ao final da expiração
PEEPe 1 pressão positiva ao final da expiração extrínseca
PEEPi 1 pressão positiva ao final da expiração intrínseca
ROI 1 “region of interest” ou região de interesse
SaO21 saturação de oxigênio no sangue arterial
SDRA 1 síndrome do desconforto respiratório agudo
SpO21 saturação de pulso de oxigênio
TCAR 1 tomografia computadorizada de tórax de alta resolução
TCLE 1 termo de consentimento livre e esclarecido
UFC 1 Universidade Federal do Ceará
UH 1 unidades Hounsfield
VC 1 volume corrente
VNI 1 ventilação não invasiva com pressão positiva
WL/WW – “window level, window width” ou centro da janela/ largura da janela
3 OBJETIVO ... 22
4 PACIENTES E MÉTODO ... 23
4.1 Tipo de estudo ... 23
4.2 Seleção dos pacientes ... 23
4.3 Grupo de estudo ... 24
4.4 Equipe do estudo ... 24
4.5 Preparação do aparelho de ventilação mecânica não invasiva ... 24
4.6 Preparação do tomógrafo ... 25
4.7 Preparação do paciente para o procedimento ... 25
4.8 Posicionamento para realização do exame ... 26
4.9 Seqüência das pressões ... 26
4.10 Localização dos cortes tomográficos ... 27
4.11 Padronização dos cortes tomográficos ... 27
4.12 Seqüência da realização dos cortes tomográficos ... 27
4.13 Monitoração da manobra de apnéia para controle da realização dos cortes tomográficos em Capacidade Residual Funcional (CRF) ... 27
4.14 Utilização da escala de avaliação da dispnéia ... 29
4.15 Análise das imagens... 30
4.16 Análise estatística ... 34
4.17 Ética ... 35
5 RESULTADOS ... 36
5.1 Análise dos cortes de pulmão agrupando todas as regiões (ápice + hilo + base) ... 37
5.2 Análise das regiões ventral, medial e dorsal dos três níveis de corte (ápice + hilo + base) agrupados ... 41
5.3 Análise das regiões de ápice, hilo e base em separado ... 45
5.4 Análise dos valores das densidades pulmonares médias de cada paciente ... 48
5.5 Análise dos escores de dispnéia da escala de Borg ... 49
6.2 Discussão dos resultados ... 54
6.2.1 Efeitos da CPAP sobre as três regiões agrupadas (ápice + hilo + base) ... 54
6.2.2 Efeitos regionais da CPAP ... 56
6.2.3 Variações de resposta individual à CPAP... 58
6.2.4 Efeitos da CPAP sobre a dispnéia ... 59
6.2.5 Efeitos da CPAP sobre as variáveis fisiológicas... 60
6.3 Limitações do trabalho atual, relevância clínica e futuros estudos... ... 60
7 CONCLUSÕES ... 61
REFERÊNCIAS ... 62
APÊNDICES ... 68
A doença pulmonar obstrutiva crônica (DPOC) acomete aproximadamente 15%
dos tabagistas acima de 40 anos de idade. É uma das principais causas de morbidade crônica e
de mortalidade no mundo, com tendência a crescimento nos últimos 20 anos. É considerada,
atualmente, a 4ª causa principal de morte no mundo e essa perspectiva tende a piorar
(CAMPOS, 2002; GLOBAL INITIATIVE FOR CHRONIC OBSTRUCTIVE LUNG
DISEASE, 2001; MENEZES , 2005; WORLD HEALTH ORGANIZATION, 2000).
Estima1se que no Brasil existam cerca de 7.500.000 pacientes com DPOC,
correspondendo a 5% da população geral (SOCIEDADE BRASILEIRA DE
PNEUMOLOGIA, 2000). No ano de 2001 a DPOC foi responsável por 16.500 internamentos
hospitalares no Brasil (PEREIRA, 2003).
A incidência é maior em homens e aumenta com a idade, levando a incapacidade
significativa, perda da produtividade e piora da qualidade de vida, que se agravam com a
progressão da doença, sendo responsável por um impacto socioeconômico considerável. O
diagnóstico e o tratamento adequado são importantes para diminuir as repercussões clínicas
da doença.
A DPOC caracteriza1se por graus variáveis de bronquite crônica e enfisema
pulmonar, tendo por conseqüência aprisionamento aéreo, hiperinsuflação dinâmica e
desenvolvimento de auto1PEEP ou PEEP intrínseca (PEEPi ou Pressão Positiva ao Final da
Expiração Intrínseca) decorrente de aprisionamento aéreo. Essas alterações predispõem ao
desenvolvimento de fadiga muscular respiratória e à necessidade de suporte ventilatório com
pressão positiva. Este, por sua vez, pode ser aplicado por meio do uso de prótese traqueal ou
por interfaces (máscaras), de modo não invasivo, com pressão positiva (VNI).
Os primeiros trabalhos publicados sobre os benefícios da utilização da pressão
positiva, oferecida por intermédio de máscara, em pacientes com insuficiência respiratória,
surgiram na década de 30, quando Barach, Martin e Eckman (1938) demonstraram o benefício
Trabalho publicado em 1960, por Fraimow, Cathcart e Goodman (1960) mostrou
o benefício da VNI intermitente na redução da hipercapnia em pacientes com enfisema.
As observações e descobertas, desde então, permanecem até hoje e sabe1se que a
oportunidade de se oferecer um suporte ventilatório com maior conveniência, segurança,
conforto e um menor custo e sem as complicações associadas à ventilação mecânica invasiva,
é o maior atrativo da VNI.
A VNI pode ser oferecida de dois modos: BIPAP (aplicação de dois níveis de
pressão na via aérea) ou CPAP: pressão positiva contínua nas vias aéreas (aplicação de apenas
um nível de pressão).
Em 1995, estudo realizado na França por Brochard . demonstrou redução da
mortalidade hospitalar em pacientes com DPOC submetidos a VNI quando comparados a
pacientes em que a terapia convencional foi utilizada (BROCHARD , 1995). Desde
então diversos estudos confirmaram esses achados (KRAMER , 1995; MEHTA; HILL,
2001). A VNI com dois níveis de pressão é considerada o tratamento de escolha para as
exacerbações da DPOC, em pacientes selecionados, pois reduz a necessidade de intubação
orotraqueal e complicações, além de reduzir o tempo de internação hospitalar e melhorar a
sobrevida (HILL, 2004).
Revisando na literatura os principais artigos que tentam traçar diretrizes para o
uso da VNI em pacientes com DPOC, verifica1se que ainda não há um consenso sobre qual é
o benefício da sua utilização em pacientes com doença estável e sem hipercapnia e qual é o
seu efeito sobre o parênquima pulmonar, sobretudo nas áreas de enfisema. Em casos de
insuficiência respiratória crônica, como pacientes com DPOC hipercápnicos e doença estável
e/ou doença ventilatória restritiva, o uso de VNI com dois níveis de pressão pode melhorar a
troca gasosa e o funcional pulmonar (CRINER , 1999). Em indivíduos
hipercápnicos reduz o esforço inspiratório e a sobrecarga muscular respiratória (VITACCA
, 2000). Por outro lado, Katz1Papatheophilou (2000) mostraram que o uso de dois
níveis de pressão pode aumentar o trabalho respiratório em pacientes com DPOC, quando não
se utiliza o nível ideal de PEEP extrínseca (PEEP).
Existem dúvidas sobre qual é o nível de CPAP que apresenta efeitos benéficos em
pacientes com DPOC. A principal controvérsia consiste na aplicação de CPAP e seus
possíveis efeitos sobre a hiperinsuflação. O`Donoghue (2002) em trabalho realizado em
nível de pressão maior que a PEEP intrínseca (PEEPi) pode levar a sua redução e diminuir os
índices de esforço muscular, às custas de aumento dos volumes pulmonares. A aplicação de
CPAP pode resultar em alívio da dispnéia, sugerindo uma redução da hiperinsuflação e da
PEEPi. Tal efeito seria variável em função do nível de pressão aplicado (LIM, 1990).
Atualmente recomenda1se a aplicação de PEEP a pacientes com DPOC sob ventilação
mecânica invasiva, visando a contrabalançar o trabalho respiratório imposto pela auto1PEEP
(MARINI, 1989; VAN DEN BERG; AERTS; BOGAARD, 1995). Tal estratégia pode,
entretanto, agravar a hiperinsuflação pulmonar, sobretudo quando são ultrapassados valores
ao redor de 85% da auto1PEEP (GEORGOPOULOS; GIANNOULI; PATAKAS, 1993;
RANIERI , 1993).
O efeito regional da aplicação de CPAP sobre as áreas de enfisema é pouco
conhecido, ainda mais ao se considerar que a DPOC, sobretudo o componente enfisematoso,
freqüentemente tem distribuição heterogênea no parênquima pulmonar. Caramez (2005)
avaliaram oito pacientes, quatro com DPOC e quatro com asma grave, submetidos à
ventilação mecânica invasiva com estratégias para minimizar a hiperinsuflação e com auto1
PEEP mensurado, havendo observado três respostas diferentes à aplicação de PEEP até 150%
da auto1PEEP, que variavam de acordo com o ajuste dos parâmetros da ventilação. Foram
constatadas: uma resposta bifásica, em que o fluxo expiratório e os volumes pulmonares
permaneceram constantes durante progressivas elevações da PEEP, até que ela excedesse uma
pressão crítica e ocorresse aumento da capacidade residual funcional (CRF) e pressão de platô
com a conseqüente redução do fluxo expiratório, associada a hiperinsuflação; uma resposta
linear, na qual qualquer incremento na PEEP ocasionou diminuição do fluxo expiratório e
hiperinsuflação, e uma resposta paradoxal, tendo acontecido redução da PEEP total (PEEPi +
PEEPe), da pressão de platô e da CRF durante a aplicação de PEEP com aumento do fluxo
expiratório.
O efeito variável da PEEP tem sido também demonstrado em pacientes com
Síndrome do Desconforto Respiratório Agudo (SDRA) mediante análises utilizando a
tomografia de tórax. A mesma PEEP que induz recrutamento alveolar pode levar à
hiperdistensão pulmonar nas áreas não colapsadas (GATINONNI , 2006;
MALBOUISSON , 2001).
Não existem estudos que utilizaram técnicas de imagem para avaliar o grau de
A tomografia computadorizada de tórax de alta resolução (TCAR) constitui
excelente método pra visualização das áreas de enfisema e permite análises quantitativas e
estimativas do grau de aeração do parênquima. O uso da TCAR para avaliação das alterações
radiológicas em pacientes com DPOC é bem documentado e sua importância é demonstrada
em estudos que observaram forte acurácia para detecção do enfisema pulmonar. A TCAR
(com cortes de 1 a 2 mm de espessura) mostra1se superior a outros métodos em demonstrar a
presença, distribuição e extensão do enfisema pulmonar e se caracteriza como a técnica de
imagem mais eficaz em detectá1lo. Pode ser utilizada para monitorar a progressão, além de
avaliar o impacto de medidas terapêuticas farmacológicas e cirúrgicas (COXSON , 1999;
(MÜLLER; COXSON, 2002).
Foram descritos dois métodos para análise da imagem tomográfica: qualitativo e
quantitativo. O primeiro é considerado um método subjetivo e sua avaliação se baseia no
escore visual do tamanho e extensão das áreas de enfisema, enquanto o segundo é objetivo e
tem por base a quantificação das áreas ocupadas por com baixa atenuação (BALDI
, 2001).
A TCAR é considerada importante método para medir as densidades pulmonares
(STOLK , 2001; VIEIRA , 1998). A densidade pulmonar é medida em Unidades
Hounsfield (UH), em homenagem ao cientista Godfrey Hounsfield, que desenvolveu a
tomografia computadorizada. Se considerarmos que o parênquima pulmonar é composto
essencialmente de dois materiais de densidade conhecida, ar (11000 UH) e tecido com
densidade próxima da água (0 UH), a densidade em UH pode refletir a sua composição.
Então, ao se mensurar a densidade de um (menor unidade de uma imagem digital)
localizado no parênquima pulmonar e sua medida for de 1600UH, pode1se inferir que essa
unidade é composta de 60% de ar e 40% de tecido (SIMON , 2005). As densidades
menores que 1900/1950 a 11000 UH são consideradas hiperaeradas ou áreas de enfisema,
classificação que varia conforme o estudo (BIERNACKI , 1997; GEVENOIS ,
1995, 1996; STOLK , 2003; VIEIRA , 1998). Estudo realizado no Japão, em 1999,
demonstrou ser a TCAR mais acurada do que a função pulmonar na avaliação da extensão e
gravidade da DPOC (SOEJIMA , 2000).
Em pacientes com Lesão Pulmonar Aguda (LPA) e SDRA, a TCAR é
amplamente utilizada para medir as densidades pulmonares e identificar as áreas não aeradas,
pulmonar ou hiperdistensão (BARBAS , 2005; BORGES , 2006; PUYBASSET
, 1998).
Trabalho que utilizou a tomografia de tórax convencional com reconstrução
volumétrica em voluntários sadios e pacientes com SDRA, para observar o grau de
hiperinsuflação ocasionada pela PEEP, observou que a mesma PEEP que proporciona o
recrutamento pulmonar também leva à hiperdistensão e que, em voluntários sadios, as áreas
com densidade abaixo de 1900UH devem ser consideradas hiperdistendidas (VIEIRA ,
1998).
Assim sendo, se de um lado houve grandes avanços na utilização da TC
convencional para avaliação dos efeitos da ventilação mecânica sobre o parênquima pulmonar
na SDRA, de outro, não há estudos que utilizaram técnicas de imagem avaliando o impacto da
(
;
A VNI consiste no suporte ventilatório de escolha como parte do tratamento da
exacerbação aguda da DPOC (BROCHARD , 1995). Por outro lado, a aplicação de VNI
em pacientes com DPOC sem hipercapnia e doença estável permanece controversa (ROSSI,
2000). O efeito regional da aplicação de CPAP sobre as áreas de enfisema e a hiperinsuflação
é de avaliação difícil, sendo imprevisível e às vezes paradoxal, isto é, pode agravar, atenuar
ou não alterar o aprisionamento aéreo (CARAMEZ , 2005).
A tomografia computadorizada de alta resolução (TCAR) de tórax pode ser
utilizada para detecção, quantificação e avaliação da distribuição do enfisema pulmonar
(COXSON , 1999; STOLK , 2001; VIEIRA , 1998).
Assim sendo, a TCAR pode ser uma ferramenta útil para melhor entendimento
dos efeitos da VNI sobre o parênquima pulmonar de pacientes com DPOC, em especial para
<
;
Avaliar o efeito da aplicação de diferentes níveis de CPAP por ventilação não
invasiva (VNI) em pacientes com DPOC sobre a hiperinsuflação pulmonar, analisando:
=
=>: ? -
!".-Trata1se de um estudo prospectivo, intervencionista, realizado no Serviço de
Pneumologia, no Laboratório de Investigação Clínica Cardio1Pulmonar Dr. Eduardo Moacyr
Krieger e no Serviço de Radiologia do Hospital Universitário Walter Cantídio, da
Universidade Federal do Ceará (HUWC1UFC).
=>( # /0 - ! ? % " !
Os pacientes foram selecionados no serviço de Reabilitação Pulmonar do Hospital
de Messejana, da Secretaria de Saúde do Estado do Ceará, e no ambulatório de Pneumologia
do HUWC1UFC.
Todos os pacientes realizaram radiografia de tórax previamente, laudados por
radiologista, para descartar outras doenças do tórax que comprometessem o estudo;
eletrocardiograma e ecocardiograma para descartar arritmias e cardiopatias, feitos pelo
mesmo cardiologista. Também foram submetidos a espirometria, realizada em duas fases,
antes e após administração de broncodilatador, realizada no período da manhã, pela
pesquisadora principal.
Os seguintes critérios de inclusão foram utilizados no estudo: pacientes de ambos
os sexos, maiores de 50 anos de idade com diagnóstico de DPOC leve, moderada ou grave e
com doença estável. A estabilidade da DPOC foi caracterizada por ausência de necessidade de
atendimento de emergência ou de internação hospitalar e sintomas inalterados nos últimos
dois meses.
Os critérios de exclusão durante a realização do protocolo foram: presença de
arritmias graves, cardiopatias prévias ou diagnosticadas durante a realização do ECG ou
maior ou igual a 180mmHg e/ou pressão arterial diastólica maior ou igual a 120mmHg)
(SOCIEDADE BRASILEIRA DE CARDIOLOGIA, 2004); outras doenças crônicas em
atividade; outras pneumopatias; relato de desconforto torácico e/ou presença de queda da
saturação de pulso de oxigênio (SpO2< 88%) e/ou dispnéia intensa durante a realização do
protocolo; dificuldade em compreender as manobras ou recusa a fazê1las da forma adequada.
Todos os pacientes que preencheram esses critérios de inclusão e que aceitaram
participar do estudo foram incluídos após terem lido, compreendido e assinado o Termo de
Consentimento Livre e Esclarecido (TCLE) (Apêndice A).
=>< ,$.? -
!".-Foram estudados 11 pacientes portadores de DPOC, no período de agosto de 2005
a março de 2006, sendo 4 do sexo feminino e 7 do sexo masculino, com idades variando de 59
a 74 anos e média de 64,9 +/1 4,8 anos. Um paciente tinha DPOC de grau leve, três de grau
moderado e sete de intensidade grave, segundo o critério de classificação GOLD (Global
Initiative for Chronic Obstrutive Lung Disease).
=>= @. ? -
!".-Todos os procedimentos foram realizados pela mesma equipe de profissionais,
que consistia da pesquisadora principal e de três auxiliares, uma médica Pneumologista, um
estudante de Medicina e um técnico de Radiologia.
=>A $ ? $ /0 - ? $ #6 - 5 " # /0 %B % 0 5 ! 5 C D
O ventilador BIPAP1Vision® (RESPIRONICS, 2000) para VNI era montado
acoplando1se o circuito à máscara nasal Disposable Contour Deluxe# (RESPIRONICS, 2002)
com coxim de acoplamento à face de silicone, sistema de acoplamento à testa de espuma e
sem orifício exalatório intra1máscara. A válvula exalatória era interposta na relação circuito1
O ventilador passava por um teste de calibração e de vazamento após ser ligado e
somente então era utilizado pelo paciente. O aparelho era ajustado no modo espontâneo com
estabelecimento do nível de CPAP. Não foi ofertado oxigênio suplementar durante o
procedimento, que foi realizado em ar ambiente. Sendo um ventilador mecânico específico
para VNI com geração de fluxo, a sua sensibilidade é auto1ajustada ciclo a ciclo baseada em
variações de fluxo e volume. O ventilador também possui um sistema de compensação de
fugas (vazamentos), baseado em um ajuste ciclo a ciclo do nível de fluxo expiratório basal
mantido pelo aparelho (RESPIRONICS, 2000). Não foi usado umidificador.
Figura 1 1 Válvula exalatória interposta Figura 2 1 Circuito e sensor de fluxo
na posição circuito1máscara acoplados ao ventilador
=>* $ ? $ /0 - " EF$ G
Imediatamente antes de cada exame o tomógrafo (AUKELET TOSHIBA TSX1
003A – TOSHIBA MEDICAL#, TÓKIO, JAPÃO) era calibrado para ar em densidade de 1
1000 UH (Unidades Hounsfield). A calibração para água, densidade 0 (zero) UH, era feita em
período não superior a três meses da realização do exame, conforme especificação técnica
recomendada pelo fabricante (TOSHIBA CORPORATION, 1997). Antes do início do
procedimento, era feito um corte tomográfico em um de água (peça de acrílico
arredondada contendo água) cuja densidade já é conhecida, sendo feita a análise das
densidades de água e ar como parâmetro de controle.
=>H $ ? $ /0 - ? % " ? $ ?$ % - "
Com o paciente sentado, era realizado um treinamento sobre como fazer as
manobras da forma adequada. Utilizando o pneumotacógrafo (INTERMED®, SÃO PAULO,
calma, alcançando a capacidade residual funcional (CRF), momento em que os cortes
tomográficos eram realizados. Somente após a compreensão e realização das manobras de
maneira correta, era iniciado o exame.
=>I ! % " ? $ $ # & /0 - J
A TCAR foi realizada com o paciente deitado em decúbito dorsal em posição
supina a 0o(zero grau) sem uso de VNI e com VNI1CPAP aplicada por máscara nasal (Figura
3).
Figura 3 1 Paciente durante a realização da tomografia, utilizando a máscara nasal em CPAP
=>K @LM % - ! ?$ !!N !
Foram usadas as seguintes pressões: sem VNI e com VNI1CPAP de 5, 10 e 15
cmH2O. Todos os cortes tomográficos eram feitos em CRF (capacidade residual funcional1
apnéia após expiração normal). A seqüência das pressões foi randomizada por sorteio do tipo
=>:) % # & /0 - ! % $" ! " F$OG % !
Inicialmente, foi feito um escanograma do tórax com 50 mA de corrente elétrica,
para marcação anatômica dos cortes a serem realizados. Foram realizados cortes tomográficos
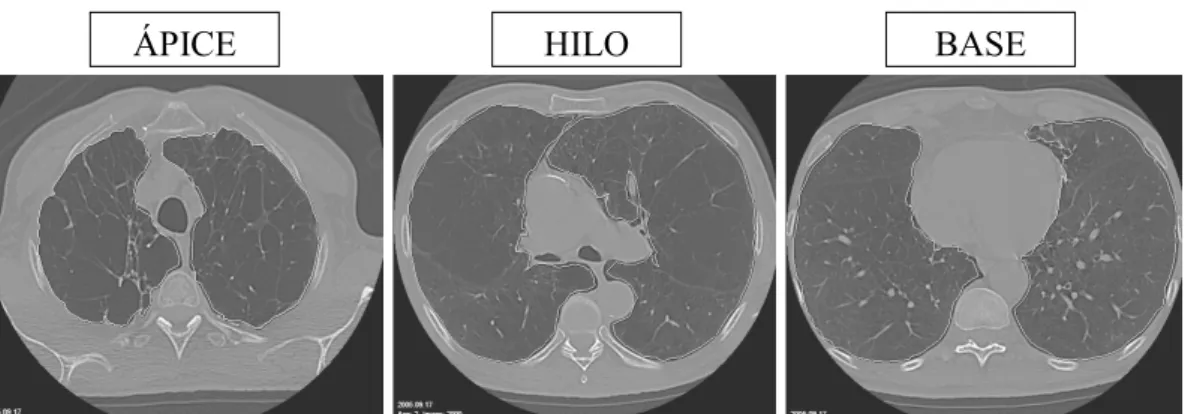
em três regiões, para cada nível de pressão: ao nível do ápice (2 cm acima do arco aórtico),
hilo (1cm abaixo da carina) e base (2 cm acima do diafragma).
=>:: -$ & /0 - ! % $" ! " F$OG % !
Os cortes foram feitos com colimação de 1,5mm, FOV (“field of view” ou campo
de visão) de 312mm, tempo de corte de 1,8 segundo, com 120 Kv de tensão, 200 mA de
corrente elétrica de filamento do tubo e WL/WW (‘window level, window width”, ajuste da
janela pulmonar: centro e largura, respectivamente) de 1600/1600 UH e as imagens foram
reconstruídas com matriz de 512x512 .
=>:( @LM % - $ # & /0 - ! % $" ! " F$OG % !
Para realização dos cortes com VNI, era conectada a máscara nasal com o circuito
ao aparelho de VNI, e os cortes sem VNI eram feitos sem uso da máscara. Entre os cortes se
fazia um intervalo de 5 minutos em respiração espontânea e em seguida se recolocava a
máscara com cada nível de pressão e se aguardava 5 minutos para readaptação e novamente
eram feitos os cortes tomográficos. Esse período era necessário para evitar fenômeno de
“memória” de cada nível de pressão.
=>:< " $ /0 - 3$ - ? 2 ? $ % "$ # - $ # & /0 - ! % $" ! " F$OG % ! ? % - - ! -. # . % # C D
O controle para que os cortes fossem realizados em CRF sem VNI foi feito
mediante monitoração da curva fluxo1volume obtida por pneumotacógrafo adaptado ao
DIXTAL, MANAUS, BRASIL). Com o nariz fechado e o auxílio de um prendedor nasal e
respirando pelo pneumotacógrafo, solicitava1se que o paciente fizesse apnéia após uma
expiração calma. Por observação direta da curva volume1tempo e fluxo1tempo na tela do
monitor, desde que fosse registrada ausência de variação de fluxo ou de volume durante a
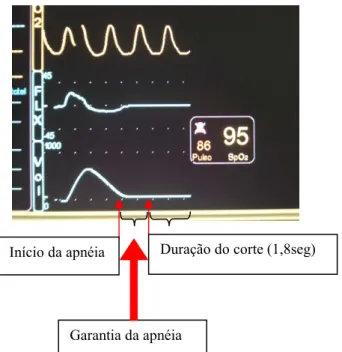
manobra de apnéia, procedia1se à realização dos cortes (Figuras 4 e 5).
Para os cortes com VNI, foi monitorada a variação de volume, fluxo e pressão
durante a respiração, sendo inspecionada por meio da tela do ventilador a realização da
expiração calma, desde o volume corrente (VC) até a CRF, sendo descartados os cortes em
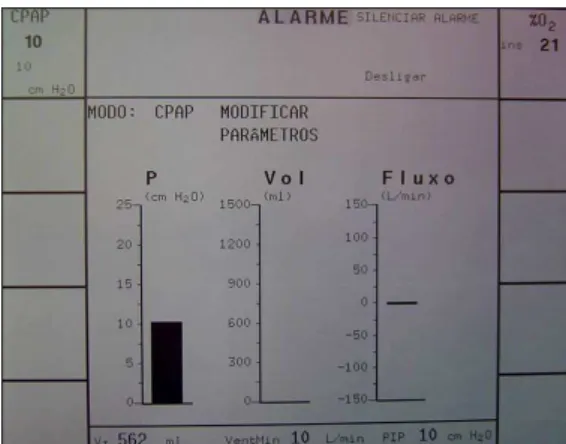
que fosse detectada qualquer variação de fluxo ou volume durante a operação (Figura 6).
Figura 4 1 Pneumotacógrafo
Figura 5 1 Curvas de fluxo1volume e volume1tempo, obtidas através do pneumotacógrafo acoplado ao módulo de mecânica pulmonar do monitor no momento do corte tomográfico. Observar o momento do corte tomográfico, quando ocorre o retorno à linha de base das curvas de fluxo e volume após expiração calma (CRF)
Início da apnéia
Garantia da apnéia
Figura 6 1 Registro das variações de fluxo, volume e pressão obtidos em CRF na tela do ventilador no momento do corte tomográfico com CPAP de 10 cmH2O, demonstrando a
pressão estável sem variação de fluxo ou volume
=>:= " # & /0 - !% # - 5 # /0 - - !? 2
A escala de dispnéia de Borg consiste na associação do grau de dispnéia a um
valor numérico, sendo atribuído valor ZERO à ausência de dispnéia e DEZ à dispnéia
máxima. Esta era aplicada ao paciente após o término da realização dos cortes, para cada nível
de pressão, ainda em uso da máscara nasal e sem interferência de qualquer membro da equipe.
Os dados obtidos eram anotados em uma tabela na ficha de dados dos pacientes.
O grau de dispnéia foi avaliado durante a realização da TCAR para cada nível de
pressão: sem VNI e com CPAP de 5, 10 e 15 cmH2O (Figura 7).
0 NENHUM
0,5 MUITO, MUITO LEVE
1 MUITO LEVE
2 LEVE
3 MODERADO
4 ALGO FORTE
5 FORTE
6
7 MUITO FORTE
8 9
10 MUITO, MUITO FORTE (MÁXIMO)
=>:A O# ! - ! F !
Os cortes tomográficos foram analisados utilizando1se o programa OSIRIS®
versão 4.16 (GENEBRA, SUIÇA). De cada corte foram selecionados os pulmões direito e
esquerdo que constituíram a região de interesse (ROI1“Region of Interest”), utilizando o
método da máscara colorida, que possibilita um traçado que contorna todo o parênquima
pulmonar com distância equivalente da pleura (Figura 8).
Após a seleção da imagem a ser analisada, era mensurado o número de
contidos naquela faixa de densidade. Essa mensuração era feita com o auxílio do histograma,
uma função estatística da imagem que, para cada nível de tonalidade, calcula quantos
existem. Esses dados eram enviados para o programa Excel, onde eram analisados.
Foram construídos gráficos para cada corte tomográfico, com cada nível de
pressão (sem VNI e com CPAP de 5, 10 e 15 cmH2O).
Figura 8 1 Cortes de um paciente com DPOC onde foram selecionadas as regiões de interesse (ROI) contornando os pulmões por meio de uma função do programa OSIRIS®, regiões com densidades entre +100 e 11000UH
Para análise e confecção dos gráficos, cada corte foi dividido em hemitórax direito
e esquerdo e cada um desses em sub1regiões ventral, medial e dorsal. Essa subdivisão foi feita
ao se traçar uma reta no corte do pulmão em sentido antero1posterior, do esterno até a apófise
espinhosa e, em seguida, dividir essa região em três fragmentos de alturas semelhantes. Do
mesmo modo, se obteve o ROI das três sub1regiões (Figura 9), com seus respectivos dados,
tendo então, sido construídos os gráficos ou histogramas para cada uma delas.
HILO BASE
Figura 9 1 Subdivisão em regiões ventral, medial e dorsal, por meio do programa OSIRIS®
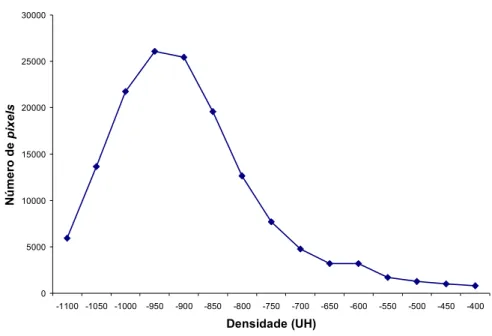
O histograma mostra a distribuição do número de em função das densidades
pulmonares (Figura 10). A média da densidade pulmonar de cada corte é a média das
densidades em unidades Hounsfield de todos os presentes na ROI. Durante a análise, as
curvas de histograma obtidas foram avaliadas separadamente e superpostas, com o objetivo de
observar o comportamento destas com as diversas pressões. Todas as unidades com
densidades entre 1950 e 11100 UH foram consideradas hiperaeradas; aquelas com densidade
entre 1500 e 1950 UH foram tidas com normoaeradas e as com densidade entre +100 e 1500
UH pouco aeradas.
A Figura 11 representa um desenho geral do protocolo.
Figura 11 1 Desenho do protocolo
Paciente com DPOC
Raio1X de tórax Espirometria
ECG Ecocardiograma
Gasometria arterial
TCLE1Termo de Consentimento Livre e Esclarecido
TCAR de tórax
(cortes em CRF com intervalo de 5 min para adaptação à VNI e entre as pressões)
Sem VNI Com VNI: CPAP 5, 10 e 15 cmH2O
Monitoração do grau de dispnéia (Borg), SpO2, FC, f e
curvas:Fluxo1Volume e Volume1Tempo sem VNI Variações de Fluxo, Volume e Pressão com VNI
Análise dos dados por seleção dos campos pulmonares: avaliação do comportamento dos
densidade média dos e % do número de
=>:* O# ! !" "P!" %
Após a realização de três cortes tomográficos por indivíduo para cada nível de
pressão, foram calculadas as densidades dos pulmões e o percentual do número de
contidos nas áreas hiperaeradas, normoaeradas e pouco aeradas, considerando:
i) os três cortes agrupados (ápice + hilo + base);
ii) as regiões ventral, medial e dorsal dos três cortes agrupados (ápice + hilo +
base); e
iii) cada nível de corte (ápice, hilo e base) em separado.
A distribuição da média das densidades dos pulmões e o percentual do número de
contidos nas áreas hiperaeradas, normoaeradas e pouco aeradas foram comparados
quanto aos níveis de pressão dois a dois:
i) sem VNI X CPAP 5 cmH2O;
ii) CPAP 5 cmH2O X CPAP 10 cmH2O;
iii) CPAP 10 cmH2O X CPAP 15 cmH2O;
iv) sem VNI X CPAP 10 cmH2O;
v) sem VNI X CPAP 15 cmH2O; e
vi) CPAP 5 X CPAP 15 cmH2O.
Foi utilizado o ANOVA de medidas repetidas (“ANOVA repeated
measurements”) para análise do comportamento de um mesmo segmento, quando submetido a
diferentes pressões. Os testes foram considerados significativos, quando a probabilidade de
serem iguais foi menor do que 5% (valor de p< 0,05).
Quando comparado o comportamento de segmentos diferentes submetidos a uma
mesma pressão, foi utilizado o teste de Análise de Variância (ANOVA), considerado
significativo, quando a probabilidade de serem iguais foi menor do que 5% (valor de p< 0,05).
O Teste dos Postos Sinalizados de Wilcoxon (“Wilcoxon rank1signed test”), foi
utilizado para amostras pareadas, nas comparações entre duas diferentes pressões em cada
variáveis fisiológicas. Os testes foram considerados significativos, quando a probabilidade das
distribuições serem semelhantes foi menor do que 5% (valor de p< 0,05).
A distribuição do percentual do número de contidos nas áreas hiperaeradas,
normoaeradas e pouco aeradas para cada nível de pressão foi comparada por meio do Teste do
qui1quadrado. Foram consideradas significativamente diferentes as proporções cujas
probabilidades de serem iguais foi inferior a 5% (valor de p< 0,05).
=>:H " %
O trabalho foi aprovado pelo Comitê de Ética em Pesquisa da Universidade
Federal do Ceará 1 COMEPE (Protocolo no. 36/06) e incorporado às exigências da Resolução
no196/96, do Conselho Nacional de Saúde a respeito de pesquisas com seres humanos (Anexo
A
Inicialmente foram selecionados treze pacientes portadores de DPOC, dentre os
quais, onze completaram o estudo. Dois pacientes foram excluídos: um por apresentar
exacerbação da DPOC na semana anterior à realização da tomografia e o outro por
demonstrar desconforto durante a realização do exame tomográfico.
Todos os cortes tomográficos e dados individuais dos pacientes estão
apresentados no apêndice B.
As características gerais dos pacientes estão mostradas na Tabela 1.
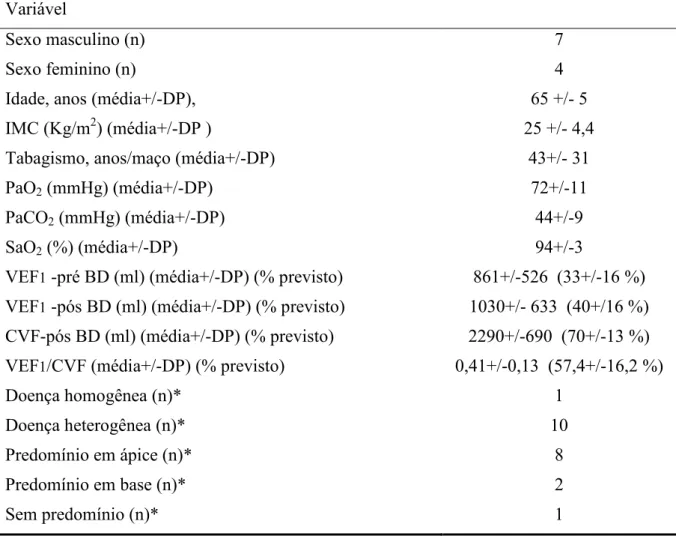
Tabela 1 – Características gerais dos onze pacientes com DPOC que completaram o estudo
Variável
Sexo masculino (n) 7
Sexo feminino (n) 4
Idade, anos (média+/1DP), 65 +/1 5
IMC (Kg/m2) (média+/1DP ) 25 +/1 4,4
Tabagismo, anos/maço (média+/1DP) 43+/1 31
PaO2(mmHg) (média+/1DP) 72+/111
PaCO2(mmHg) (média+/1DP) 44+/19
SaO2(%) (média+/1DP) 94+/13
VEF11pré BD (ml) (média+/1DP) (% previsto) 861+/1526 (33+/116 %)
VEF11pós BD (ml) (média+/1DP) (% previsto) 1030+/1 633 (40+/16 %)
CVF1pós BD (ml) (média+/1DP) (% previsto) 2290+/1690 (70+/113 %)
VEF1/CVF (média+/1DP) (% previsto) 0,41+/10,13 (57,4+/116,2 %)
Doença homogênea (n)* 1
Doença heterogênea (n)* 10
Predomínio em ápice (n)* 8
Predomínio em base (n)* 2
Sem predomínio (n)* 1
Resultados apresentados em valor absoluto (n), média e desvio1padrão (DP). IMC 1 índice de massa corporal. BD 1 broncodilatador.
VEF11volume expiratório forçado no 1osegundo. CVF 1 capacidade vital forçada.
Para análise, foram excluídos 12 cortes de um total de 132, o que equivale a 9,1%
das imagens obtidas, pois não estavam exatamente no mesmo nível anatômico que os outros,
o que prejudicaria a análise comparativa.
Para evitar vieses de análise estatística, os pacientes que tiveram algum dos cortes
tomográficos excluídos não foram computados nas análises do conjunto de cortes dos três
níveis (ápice + hilo + base) agrupados e das regiões ventral, medial e dorsal. Todos os cortes
não excluídos foram utilizados nas análises das regiões de ápice, hilo e base em separado. Um
total de seis pacientes teve todos os cortes tomográficos incluídos.
Na apresentação dos resultados, as análises foram divididas em seis partes:
A>: O# ! - ! % $" ! - ?.# 0 Q F$.? - " - ! ! $ F N ! CO? % R 6 # R 3 ! DS A>( O# ! - ! $ F N ! 5 "$ #Q - # - $! # - ! "$M! P5 ! - % $" CO? % R 6 # R
3 ! D F$.? - !S
A>< O# ! - ! $ F N ! - O? % Q 6 # 3 ! ! ? $ - S
A>= O# ! - % ? $" " - ! - ! - - ! ?.# $ ! 2- ! - % - ? % " S A>A O# ! - - !? 2 S
A>* O# ! - ! 5 $ O5 ! G ! #EF % !1 G$ @LM % % $-P % C DQ G$ @LM % $ !? $ "E$ CGDQ ! ".$ /0 - ?.#! - J FM C ? (D 5 #. % $$ " C D>
A>: O# ! - ! % $" ! - ?.# 0 Q F$.? - " - ! ! $ F N ! CO? % R 6 # R 3 ! D
Analisando1se a densidade média dos cortes tomográficos agrupados
(representado pelos cortes de ápice + hilo + base) observou1se que houve redução da
densidade pulmonar média, com níveis crescentes de pressão, tendo significância estatística a
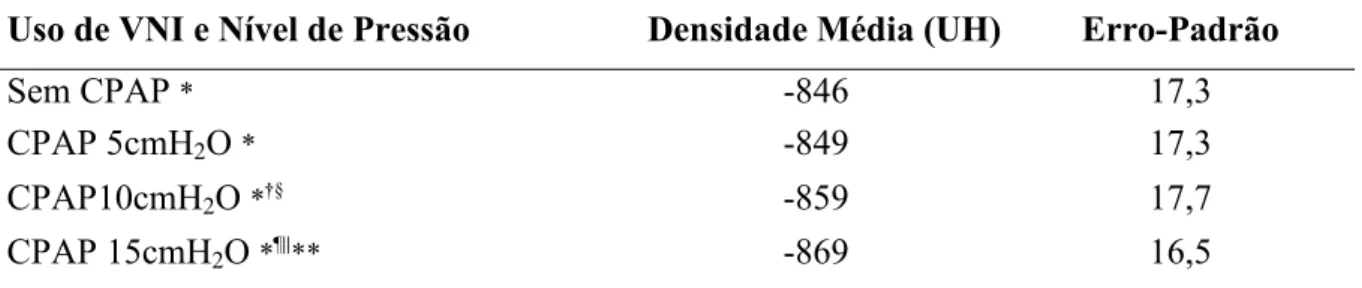
Tabela 2 – Comparações entre as médias das densidades pulmonares e erros1padrões dos cortes de pulmão agrupados das três regiões (ápice + hilo + base), sem CPAP e com CPAP de 5, 10 e 15cmH2O; n= 6
UH: unidades Hounsfield 1 resultados apresentados em média e erro padrão “ANOVA com medidas repetidas”:
*p<0,01 entre todas as pressões “Wilcoxon signed1rank test”:
T
p<0,01 sem CPAP X CPAP 10cmH2O ¶
p<0,05 sem CPAP X CPAP 15cmH2O §
p<0,05 CPAP 5cmH2O X CPAP 10cmH2O
UU
p<0,05 CPAP 5cmH2O X CPAP 15cmH2O
**p<0,05 CPAP 10cmH2O X CPAP 15cmH2O
Gráfico 1 1 Médias das densidades pulmonares e erros1padrões dos cortes de pulmão agrupados das três regiões (ápice + hilo + base), sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n=6
O histograma dos dados dos cortes agrupados (ápice + hilo + base) de seis
pacientes com DPOC também mostra que ocorre aumento variável do número de nas
faixas de densidades pulmonares menores do que 1900 a 11100 UH com redução deste nas
faixas entre 1500 a 1850 UH, com níveis de CPAP de 10 e 15 cmH2O (Gráfico 2).
! - P5 # - $ !!0 ! - - 2- C +D $$ V -$0
Sem CPAP* 1846 17,3
CPAP 5cmH2O* 1849 17,3
CPAP10cmH2O*T§ 1859 17,7
CPAP 15cmH2O*¶UU** 1869 16,5
VII) VIH) VI*) VIA) VI=) VI<) VI()
A :) :A
P5 # - C% +( D
UH: unidades Hounsfield
Resultados apresentados em número de e desvio1padrão
Gráfico 2 1 Histograma da distribuição do número de por faixa de densidades pulmonares, sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n= 6
Analisando o comportamento da proporção de áreas hiperaeradas, normoaeradas e
pouco aeradas com aplicação de CPAP, verificou1se variação significativa com todos os
níveis de pressão e notou1se aumento do percentual do número de nas áreas
hiperaeradas com níveis de CPAP de 10 e 15 cmH2O (Tabela 3 e Gráfico 3). )
A))) :)))) :A))) ()))) (A))) <)))) <A))) =)))) =A))) A))))
V::) )
V:)A )
V:)) )
VKA) VK)) VIA) VI)) VHA) VH)) V*A) V*)) VAA) VA)) V=A) V=))
! - - ! ?.# $ ! C +D
W
$
-?
J
#!
A % +(
:) % +(
Tabela 3 1 Comparações entre os percentuais do número de nas áreas hiperaeradas, normoaeradas e pouco aeradas dos cortes de pulmão agrupados das três regiões (ápice + hilo + base) sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n=6
Resultados apresentados em percentual Teste do qui1quadrado:
*p<0,05 1 Sem CPAP X CPAP 5, 10 e 15 cmH2O
T
p<0,01 1 CPAP 5 cmH2O X CPAP 10 e 15 cmH2O ¶
p<0,01 1 CPAP 10 cmH2O X CPAP 15 cmH2O
Gráfico 3 1 Médias dos percentuais do número de nas áreas hiperaeradas dos cortes de pulmão agrupados das três regiões (ápice + hilo + base) sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n=6
! - P5 #
- $ !!0
X ! O$ !
6 ? $ $ - !
X ! O$ !
$ $ - !
X !
O$ ! ? .% $ - !
Sem CPAP 27,6 68,8 3,6
CPAP 5 cmH2O* 27,5 69 3,5
CPAP10 cmH2O*T 30 67 3
CPAP 15 cmH2O*T¶ 31,8 65,5 2,7
(A (* (H (I (K <) <: <( <<
P5 #
-$ % ". # -! O $ ! 6 ? $ $ -! CX D
A % +(
:) % +(
A>( O# ! - ! $ F N ! 5 "$ #Q - # - $! # - ! "$M! P5 ! - % $" CO? % R 6 # R 3 ! D F$.? - !
Quando subdividido o pulmão em regiões ventral, medial e dorsal, observou1se
que, nos cortes sem CPAP, existe um gradiente ventro1dorsal, sendo a região ventral mais
aerada e isso persiste com níveis de pressão mais elevados. Verificou1se uma redução da
densidade nessas regiões com níveis de CPAP de 10 e 15 cmH2O (Tabela e Gráfico 4).
Tabela 4 1 Comparações entre as médias das densidades pulmonares e erros1padrões das regiões ventral, medial e dorsal dos três cortes tomográficos agrupados (ápice + hilo + base) sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n= 6
UH: unidades Hounsfield 1 resultados apresentados em média e erro1padrão “ANOVA”:
*p<0,01entre as regiões para cada pressão: região ventral x região medial x região dorsal “ANOVA com medidas repetidas”:
†
p<0,01 entre as pressões em cada região: sem CPAP X CPAP 5cmH2O X CPAP 10cmH2O X CPAP 15cmH2O
“Wilcoxon signed1rank test”1 região ventral x região medial x região dorsal:
¶
p<0,05 sem CPAP X CPAP 10cmH2O §
p<0,05 sem CPAP X CPAP 15cmH2O
UU
p<0,05 CPAP 5cmH2O X CPAP 10cmH2O
**p<0,05 CPAP 5cmH2O X CPAP 15cmH2O ††
CPAP 10cmH2O X CPAP 15cmH2O
F 0 P5 # - ?$ !!0
?# % -
!
-2- C +D $$ V -$0
Sem CPAP† 1859 18,3
CPAP 5 cmH2O† 1862 18,3
CPAP 10 cmH2O†¶UU 1876 17,6
Região Ventral*
CPAP 15 cmH2O†§**†† 1885 15,4
Sem CPAP†
1848 17,2
CPAP 5 cmH2O† 1848 18
CPAP 10 cmH2O†¶UU 1857 18,1
Região Medial*
CPAP 15 cmH2O†§**†† 1864 16,6
Sem CPAP† 1832 16,6
CPAP 5 cmH2O† 1836 15,6
CPAP 10 cmH2O†¶UU 1847 17,8
Região Dorsal*
Gráfico 4 1 Comparações entre as médias das densidades pulmonares e erros1padrões das regiões ventral, medial e dorsal dos três cortes tomográficos agrupados (ápice + hilo + base), sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n= 6
Analisando o comportamento da proporção do número de nas áreas
hiperaeradas, normoaeradas e pouco aeradas nas regiões ventral, medial e dorsal dos três
níveis de cortes tomográficos agrupados (ápice + hilo + base), notou1se variação significativa
com todos os níveis de pressão. Ocorreu aumento do percentual do número de nas áreas
hiperaeradas com níveis de CPAP de 10 e 15 cmH2O (Tabela 5 e Gráficos 5 e 6). VIK)
VII) VIH) VI*) VIA) VI=) VI<) VI()
F 0 "$ #
F 0 - # F 0 $! #
!
-!
.
#
$
!
C
+
D
A % +(
:) % +(
:A % +(
F 0 - #
F 0 $! # F 0
Tabela 5 1 Comparações entre os percentuais do número de nas áreas hiperaeradas, normoaeradas e pouco aeradas nas regiões ventral, medial e dorsal dos três cortes tomográficos agrupados (ápice + hilo + base), sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n= 6
Resultados apresentados em percentual Teste do qui1quadrado:
*p<0,05 para comparações entre as regiões para todos os níveis de pressão: regiões ventral x medial x dorsal Região ventral, medial, dorsal:
†
p<0,05 sem CPAP X CPAP 5cmH2O ¶
p<0,05 sem CPAP X CPAP 10cmH2O §
p<0,05 sem CPAP X CPAP 15cmH2O
UU
p<0,05 CPAP 5cmH2O X CPAP 10cmH2O
**p<0,05 CPAP 5cmH2O X CPAP 15cmH2O ††
p<0,05 CPAP 10cmH2O X CPAP 15cmH2O
F 0 !
-P5 # - $ !!0
X !
O$ ! 6 ? $ $ - !
X !
O$ !
$ $ - !
X !
O$ ! ? .% $ - !
Sem CPAP 30 67 3
CPAP 5cmH2O† 30,5 66,6 2,9
CPAP 10cmH2O¶UU 33,8 63,8 2,4
Região Ventral*
CPAP 15cmH2O§**†† 35,2 62,6 2,2
Sem CPAP 29,6 66,8 3,6
CPAP 5cmH2O+ 28,9 67,4 3,7
CPAP 10cmH2O¶UU 31,2 65,5 3,3
Região Medial*
CPAP 15cmH2O§**†† 32,6 64,3 3,1
Sem CPAP 23 73 4
CPAP 5cmH2O† 23,2 73,2 3,6
CPAP 10cmH2O¶UU 24,9 72 3,1
Região Dorsal*
Gráfico 5 1 Percentual do número de nas áreas hiperaeradas nas regiões ventral, medial e dorsal dos três cortes tomográficos agrupados (ápice + hilo + base), sem CPAP e com CPAP de 5, 10 e 15 cmH2O;
n= 6
Gráfico 6 1 Percentual do número de nas áreas normoaeradas nas regiões ventral, medial e dorsal dos três cortes tomográficos agrupados (ápice + hilo + base), sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n= 6
) A :) :A () (A <) <A =)
F 0 "$ # F 0 - # F 0 - $! #
$ % ". # -! O $ ! 6 ? $ $ -! CX D
A % +(
:) % +(
:A % +(
A* AI *) *( *= ** *I H) H( H=
F 0 "$ # F 0 - # F 0 - $! #
$% ". # -! O $ ! $ $ -! CX
D A % +(
A>< O# ! - ! $ F N ! - O? % Q 6 # 3 ! ! ? $
-Ao se analisar o pulmão nas três regiões1 ápice, hilo e base1 correspondentes a
cada nível de corte tomográfico, ocorreu redução significativa da densidade pulmonar, com
níveis de CPAP a partir de 10 cmH2O nas três regiões estudadas nos 11 pacientes com DPOC
(Tabela 6 e Gráfico 7).
Tabela 6 1 Comparações entre as médias das densidades pulmonares e erros1padrões de ápice, hilo e base, sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n= 11
UH: unidades Hounsfield
Resultados apresentados em média e erro1padrão “ANOVA”:
*p<0,05 entre as regiões para cada pressão: ápice x hilo x base “ANOVA com medidas repetidas”:
†p<0,01 entre as pressões em cada região: sem CPAP X CPAP 5cmH2O X CPAP 10cmH2O X CPAP 15 cmH2O
“Wilcoxon signed1rank test”1 ápice, hilo, base:
¶
p <0,05 sem CPAP X CPAP 10cmH2O §
p <0,01 sem CPAP X CPAP 15cmH2O
UU
p<0,05 CPAP 5cmH2O X CPAP 10cmH2O
**p <0,01 CPAP 5cmH2O X CPAP 15cmH2O
††p <0,01 CPAP 10cmH2O X CPAP 15cmH2O
F 0 ! - P5 #
-$ !!0
!
-2- C +D $$ V -$0
Sem CPAP† 1840 18,6
CPAP 5cmH2O† 1845 20,6
CPAP 10cmH2O†¶UU 1852 16,4
ÁPICE*
CPAP 15cmH2O†§**†† 1871 16,8
Sem CPAP† 1848 12,6
CPAP 5cmH2O† 1863 13,9
CPAP 10cmH2O†¶UU 1862 12
HILO*
CPAP 15cmH2O†§**†† 1882 14,2
Sem CPAP† 1848 11,9
CPAP 5cmH2O† 1852 12,1
CPAP 10cmH2O†¶UU 1857 11
BASE*
Gráfico 7 1 Médias das densidades pulmonares e erros1padrões de cada nível de corte (ápice, hilo e base) em separado, sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n=11
Ainda analisando em ápice, hilo e base em separado, verificou1se que, nos onze
pacientes com DPOC, ocorreu aumento do percentual do número de nas áreas
hiperaeradas e diminuição do percentual do número de nas áreas pouco e normoaeradas
com aplicação dos três níveis de CPAP avaliados, com excessão do ápice e da região hilar,
onde se observou redução desse percentual nas áreas hiperaeradas e aumento nas
normoaeradas com a mudança da CPAP de 5 para 10 cmH2O (Tabela 7 e Gráfico 8). VIK)
VII) VIH) VI*) VIA) VI=) VI<) VI()
A :) :A
P5 # - C% +( D
!
-!
.
#
$
!
C
+
D
? %
+ #
Tabela 7 1 Comparações entre os percentuais do número de nas áreas hiperaeradas, normoaeradas e pouco aeradas de ápice, hilo e base, sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n= 11
Resultados apresentados em percentual Teste do qui1quadrado:
*p<0,05 para comparações em cada região: ápice x hilo x base, para todos os níveis de pressão. †p<0,01 1 sem CPAP X CPAP 5 cmH2O
¶
p<0,01 1 sem CPAP X CPAP 10 cmH2O §
p<0,01 1 sem CPAP X CPAP 15 cmH2O
UU
p<0,01 1 CPAP 5 cmH2O X CPAP 10 cmH2O
**p<0,01 1 CPAP 5 cmH2O X CPAP 15 cmH2O
††p<0,01 1 CPAP 10 cmH2O X CPAP 15 cmH2O
Gráfico 8 1 Percentual do número de nas áreas hiperaeradas de cada nível de corte (ápice, hilo e base) em separado, sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n=11
F 0 ! - P5 #
- $ !!0
X !
O$ ! 6 ? $ $ - !
X !
O$ !
$ $ - !
X !
O$ ! ? .% $ - !
Sem CPAP 34,2 62 3,8
CPAP 5cmH2O† 36 60,2 3,8
CPAP 10cmH2O¶UU 35,9 60,7 3,3
ÁPICE*
CPAP 15cmH2O§**†† 39,4 57,9 2,7
Sem CPAP 26,2 70,5 3,3
CPAP 5cmH2O† 30,1 67,1 2,8
CPAP 10cmH2O¶UU 29,1 68,2 2,7
HILO*
CPAP 15cmH2O§**†† 33,6 64,3 2,1
Sem CPAP 26 70,3 3,7
CPAP 5cmH2O† 26,8 69,6 3,6
CPAP 10cmH2O¶UU 29,1 68,2 2,7
BASE*
CPAP 15cmH2O§**†† 29,7 67,1 3,2
:A () (A <) <A =) =A +
F 0 - ?.# 0
$ % ". # -! O $ ! 6 ? $ $ -! CX
D A % +(
:) % +(
A>= O# ! - ! 5 # $ ! - ! - ! - - ! ?.# $ ! 2- ! - % - ? % "
Quando analisado o comportamento individual das densidades pulmonares dos
onze pacientes, registrou1se respostas diferentes à aplicação de CPAP, ocorrendo redução
(pacientes 2,3,4,5,6,7,9,10 e 11) ou aumento (pacientes 1 e 8) das densidades pulmonares
(Gráficos 9,10 e 11).
Gráfico 9 1 Densidades pulmonares médias de três cortes do pulmão agrupado (ápice + hilo + base) para cada paciente, sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n=11
Gráfico 10 1 Densidades pulmonares médias de três cortes do pulmão agrupado (ápice + hilo + base) para cada paciente, sem CPAP e com CPAP de 5, 10 e 15 cmH2O, em que se verificou aumento das
densidades dos pulmões; n=2
(Observar o aumento da densidade pulmonar em relação ao basal (Sem CPAP) com aplicação de CPAP de 5 cmH2O nos pacientes 1 e 8).
VK<) VK:) VIK) VIH) VIA) VI<) VI:) VHK) VHH)
A :) :A
P5 # - C% +( D
! -! . # $ ! C + D : ( < = A * H I K :) :: VK<) VK:) VIK) VIH) VIA) VI<) VI:) VHK) VHH)
A :) :A
P5 # - C% +( D
Gráfico 11 1 Densidades pulmonares médias de três cortes do pulmão agrupado (ápice + hilo + base) para cada paciente, sem CPAP e com CPAP de 5, 10 e 15 cmH2O, em que se detectou redução da densidade
dos pulmões; n=9
A>A O# ! - ! !% $ ! - - !? 2 - !% # - $F
Tabela 8 – Comparação dos escores de dispnéia da escala de Borg, sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n=11
“Wilcoxon signed1rank test”:
* p=0,05 CPAP 5 cmH2O X CPAP 15 cmH2O
Foi observada uma tendência à diferença estatisticamente significante, com a
comparação entre CPAP 5 X CPAP 15 cmH2O (p=0,05).
$ O5 # ! - P5 #
-$ !!0 # $ 2- $$ V -$0
Sem CPAP 1,4 0,45
CPAP 5cmH2O 1,2 0,3
CPAP 10cmH2O 1,5 0,3
BORG
CPAP 15cmH2O* 1,9 0,3
VK<) VK:) VIK) VIH) VIA) VI<) VI:) VHK) VHH) VHA)
A :) :A
P5 # - C% +( D
A>* O# ! - ! 5 $ O5 ! G ! #EF % !1 G$ @LM % % $-P % C DQ G$ @LM %
$ !? $ "E$ CGDQ ! ".$ /0 - ?.#! - J FM C ? (D 5 #. % $$ " C D
Tabela 9 1 Comparação dos valores médios da freqüência cardíaca (FC), freqüência respiratória (f), saturação de pulso de oxigênio (SpO2) e volume corrente (VC), sem CPAP e com CPAP de 5, 10 e 15 cmH2O; n=11
Tabela 9.1 1 Freqüência cardíaca (FC):
$ O5 # ! - P5 #
-$ !!0 # $ 2- C3? D $$ V -$0
Sem CPAP 69 1,96
CPAP 5cmH2O 70 2,03
CPAP 10cmH2O 70 1,63
FC
CPAP 15cmH2O 71 2,19
Tabela 9.2 1 Freqüência respiratória (f):
$ O5 # ! - P5 #
-$ !!0 # $ 2- C ? D $$ V -$0
Sem CPAP 16 1,5
CPAP 5cmH2O 17 1,5
CPAP 10cmH2O 18 1,2
F
CPAP 15cmH2O 16 1
Tabela 9.3 1 Saturação de pulso de oxigênio (SpO2):
$ O5 # ! - P5 #
-$ !!0 # $ 2- CXD $$ V -$0
Sem CPAP 96 0,8
CPAP 5cmH2O 96 0,8
CPAP 10cmH2O 97 0,5
SpO2
CPAP 15cmH2O 97 0,4
Tabela 9.4 1 Volume corrente (VC):
$ O5 # ! - P5 #
-$ !!0 # $ 2- C #D $$ V -$0
Sem CPAP 429 49
CPAP 5cmH2O 471 35,9
CPAP 10cmH2O 444 29,4
VC
CPAP 15cmH2O 443 27,2
Não houve diferença estatística na análise das variáveis fisiológicas quando foram
*
O presente trabalho estudou a aplicação de CPAP de modo não invasivo em
pacientes com DPOC estável com o objetivo de avaliar seus efeitos sobre a hiperinsuflação
pulmonar. É o primeiro estudo que avaliou os efeitos da aplicação de CPAP sobre o
parênquima pulmonar de pacientes com DPOC utilizando um método de imagem, no caso a
tomografia computadorizada de alta resolução (TCAR). De um modo geral, a aplicação de
CPAP resultou em aumento do percentual do número de nas áreas hiperaeradas e
diminuição das densidades pulmonares. Por outro lado, foram observados diferentes graus de
resposta entre os pacientes e a análise da aeração regional dos pulmões revelou um gradiente
ventro1dorsal, que persistia com todos os níveis de CPAP; em ápice e hilo ocorreu diminuição
do percentual de áreas hiperaeradas, com a mudança de CPAP de 5 para 10 cmH2O; e, na
avaliação individual, foi observado aumento da densidade pulmonar média, com CPAP de 5
cmH2O em dois dos onze pacientes avaliados.
A amostra deste trabalho pode ser considerada representativa da população geral
de pacientes com DPOC, uma vez que foi composta por pacientes de ambos os sexos, em
diferentes estágios da doença, um de grau leve, três de grau moderado e sete de intensidade
grave, sem outras patologias. Dez pacientes tinham enfisema heterogêneo (alterações
assimétricas) e um tinha enfisema homogêneo (difuso), segundo a classificação radiológica
qualitativa pela TCAR.
*>: 2" - - $ # & /0 O# ! -
Na avaliação e quantificação do enfisema, foram feitos três cortes tomográficos:
em ápice (2 cm acima do arco aórtico), hilo (1 cm abaixo da carina) e base (2 cm acima do
diafragma), para cada nível de pressão, de forma a representarem, por meio de cortes em
diferentes áreas pulmonares, o comportamento do pulmão completo. Outros artigos
publicados utilizando a TCAR para detecção de enfisema e para análise de densidade
aórtico, carina e veias pulmonares), considerados representativos do pulmão total (CERVERI
, 2004; ROSENBLUM , 1978, 1980; WOLLMER , 1986). No presente
trabalho se considerou que a utilização de três níveis de cortes foi adequada.
É observada uma equivalência entre os diversos tomógrafos na calibração para
água, entretanto, a calibração para ar varia muito, sendo importante uma padronização de
calibração interna para evitar erros na análise da densidade (PARR , 2004). Melhores
resultados podem ser obtidos medindo1se a densidade individual de cada aparelho para ar e
tecido para imagens pré1selecionadas e calibrando os resultados com base nesses valores de
referência (SIMON , 2005). A calibração interna dos aparelhos de TC é essencial para
análise quantitativa da imagem e para mensuração das densidades. Uma calibração incorreta
para ar afeta todas as densidades mensuradas (KEMERINK , 1995). No presente estudo a
calibração para ar antes de cada exame foi fundamental para mensuração acurada das
densidades pulmonares.
Nos pulmões são vários os componentes da densidade do parênquima 1ar alveolar,
tecido pulmonar e sangue nos capilares1 e alteração em algum desses pode influenciar a
densitometria na TCAR. No trabalho atual, observou1se redução da densidade com aplicação
de CPAP de 10 e 15 cmH2O e uma das limitações do método foi determinar se somente o
aumento do ar alveolar foi o responsável por essa alteração ou se houve alterações dos outros
componentes. Considerando1se que o percentual de áreas pouco aeradas corresponde em geral
a componentes vasculares e teciduais, e que o número de nessas áreas praticamente não
variou, é razoável inferir que a redução da densidade pulmonar decorreu do aumento do
volume pulmonar e da CRF induzida pela aplicação de CPAP, conforme demonstram alguns
trabalhos (LIM, 1990; O’DONOGHUE , 2002)
A capacidade de diagnosticar e quantificar a extensão e gravidade do enfisema,
usando a TC, é influenciada por fatores técnicos, incluindo colimação, ajuste da janela,
valores de densidade limiares para o diagnóstico de enfisema, dose de radiação, algoritmo de
reconstrução, fase da respiração, administração de contraste endovenoso, número de cortes
avaliados e diferenças entre os aparelhos (WEBB; MULLER; NAIDICH, 2002). É
fundamental a padronização dos valores adequados para análise pulmonar. Um aspecto
importante do trabalho atual é que foi utilizado o mesmo algoritmo de reconstrução das
imagens, sendo estas feitas na mesma fase do ciclo respiratório: CRF. Não foi utilizado
estabelecido o mesmo limiar de análise em todos eles. Todos os exames foram procedidos no
mesmo tomógrafo, o que caracteriza o rigor na padronização dos exames.
Na análise dos dados da TCAR a área relativa com baixa atenuação é definida
como o percentual de no pulmão com densidade abaixo de um limiar predeterminado
(STOEL, 2004). Cerveri . também utilizaram análise do percentual de presentes
nas áreas hiperaeradas para cálculo do enfisema, à semelhança de outros pesquisadores
(BALDI , 2001; CERVERI , 2003; SOEJIMA , 2000; STOLK , 2003).
As regiões com densidades menores do que 1950 UH foram consideradas
hiperaeradas; entre 1500 e 1950 UH, foram tidas como normoaeradas; e com densidade entre
+100 e 1500 UH, foram consideradas pouco aeradas, padronização já utilizada em outros
trabalhos (STOLK , 2003; VIEIRA , 1998). Outros autores utilizaram limiares
diferentes de densidade para diagnóstico de enfisema. Em 1984, Hayhurst publicaram o
primeiro trabalho que demonstrou a utilidade de um limiar de valor de atenuação para o
diagnóstico de enfisema na tomografia computadorizada convencional. Demonstraram que
pacientes com enfisema histopatologicamente comprovado tinham mais entre as faixas
de densidade de 1900 UH a 11000 UH, quando comparados aos pacientes que não tinham
enfisema. A espessura do corte é importante para definição do limiar para o diagnóstico de
enfisema, que é mais bem discriminado com colimação de 1,5mm, pois, quanto mais fino,
mais negativo será o limiar (GEVENOIS; YERNAULT, 1995; MÜLLER , 1988;
WEBB; MULLER; NAIDICH, 2002). O trabalho atual utilizou cortes finos de 1,5mm de
espessura. Trabalhos utilizando cortes finos de 1mm sem administração de contraste
intravenoso comparando as imagens a dados de macroscopia e microscopia de pulmão,
mostraram que o percentual de áreas ocupado por valores de atenuação menores do que 1950
UH é um índice válido para quantificação do enfisema pulmonar, o mesmo valor utilizado
pelo trabalho atual (GEVENOIS , 1995, 1996).
O efeito das diferentes fases da respiração na densitometria avaliada por
tomografia em pacientes enfisematosos tem sido bastante avaliado. O percentual de
abaixo de um valor limiar previamente estabelecido, quando avaliado na expiração profunda,
tem um valor relativamente constante, podendo ser utilizado para avaliar quantitativamente
áreas de baixa atenuação pulmonar em pacientes com enfisema (WEBB; MULLER;
NAIDISH, 2002). Já Gevenois . (1996) demonstraram que as aquisições tomográficas
inspiratórias avaliam melhor a extensão e a gravidade do enfisema e que as expiratórias são