UNIVERSIDADE FEDERAL DO RIO GRANDE DO NORTE CENTRO DE CIÊNCIAS HUMANAS, LETRAS E ARTES
PROGRAMA DE PÓS-GRADUAÇÃO EM PSICOLOGIA
MULHERES COM LÚPUS ERITEMATOSO SISTÊMICO: SINTOMAS DEPRESSIVOS E APOIO SOCIAL PERCEBIDO
MULHERES COM LÚPUS ERITEMATOSO SISTÊMICO: SINTOMAS DEPRESSIVOS E APOIO SOCIAL PERCEBIDO
Dissertação elaborada sob a orientação da Profª Drª Eulália Maria Chaves Maia
e coorientação da Profª Drª Maria José Vilar, apresentada ao Programa de
Pós-Graduação em Psicologia, como requisito parcial para obtenção do título de Mestre
em Psicologia.
UFRN / Biblioteca Central Zila Mamede Catalogação da Publicação na Fonte
UNIVERSIDADE FEDERAL DO RIO GRANDE DO NORTE Santos, Lúcia Maria de Oliveira.
Mulheres com lúpus eritematoso sistêmico: sintomas depressivos e apoio social percebido / Lúcia Maria de Oliveira Santos. – Natal, RN, 2015.
98f.
Orientadora: Prof.a Dr.a Eulália Maria Chaves Maia. Coorientadora: Prof.a Dr.a Maria José Vilar
Dissertação (Mestrado) – Universidade Federal do Rio Grande do Norte. Centro de Ciências Humanas, Letras e Artes. Programa de Pós-Graduação em Psicologia.
1. 1. Lúpus Eritematoso Sistêmico – Dissertação. 2. Avaliação psicológica – Dissertação. 3. Depressão – Dissertação. 4. LES – Mulheres – Dissertação. 5. LES – Apoio Social – Dissertação I. Maia, Eulália Maria Chaves . II. Universidade Federal do Rio Grande do Norte. III. Título.
2.
PROGRAMA DE PÓS-GRADUAÇÃO EM PSICOLOGIA
A dissertação “MULHERES COM LÚPUS ERITEMATOSO SISTÊMICO: SINTOMAS
DEPRESSIVOS E APOIO SOCIAL PERCEBIDO”, elaborada por Lúcia Maria de
Oliveira Santos, foi aprovada por todos os membros da Banca Examinadora, bem
como aceita pelo Programa de Pós-Graduação em Psicologia, como requisito parcial
à obtenção do título de Mestre em Psicologia.
Natal, RN, 25 de maio de 2015.
Banca Examinadora:
_________________________________________________
Profa Drª Eulália Maria Chaves Maia (Presidente da Banca)
___________________________________________________
Drª Luciana Carla Barbosa de Oliveira - UFRN (Examinadora Interna)
______________________________________________________
“Tudo tem o seu tempo determinado, e há tempo para todo o propósito debaixo do
céu. Há tempo de nascer, e tempo de morrer; tempo de plantar, e tempo de arrancar
o que se plantou; tempo de matar, e tempo de curar; tempo de derrubar, e tempo de
edificar; tempo de chorar, e tempo de rir; tempo de prantear, e tempo de dançar; tempo
de espalhar pedras, e tempo de ajuntar pedras; tempo de abraçar, e tempo de
afastar-se de abraçar; tempo de buscar, e tempo de perder; tempo de guardar, e tempo de
lançar fora; tempo de rasgar, e tempo de coser; tempo de estar calado, e tempo de
falar; tempo de amar, e tempo de odiar; tempo de guerra, e tempo de paz.”
indispensáveis. Elas precisam conter minimamente a expressão desse sentimento
que invade meu coração, embora as palavras não sejam capazes de conseguir
traduzir o que pulsa em meu ser grato.
A Bíblia conta a história de muitos corações gratos, mas uma, em especial,
quero destacar. Ela encontra-se no Evangelho de Lucas e relata sobre dez leprosos
que rogaram misericórdia a Jesus. Ciente do maior desejo que habitava naqueles
corações, o mestre os curou, mas apenas um deles voltou para agradecer. Ele não
saiu correndo para abraçar seus pais, esposa, filhos, amigos, os quais não via há
tempos. Esse homem saiu entusiasmado ao encontro daquele que o curou,
ajoelhou-se aos ajoelhou-seus pés, adorou-o e agradeceu-o. Com essa atitude, Jesus também perdoou
todos os pecados daquele homem, dádiva que os outros leprosos, recém-curados,
não receberam.
Falar de gratidão é falar de reconhecimento, é perceber o apoio recebido e
expressar o quanto ele foi útil por ter sido fornecido na medida adequada e no
momento certo. E esse trabalho é resultado de todo apoio (material, informacional,
afetivo, emocional e de interação social positiva) a mim ofertado.
Em razão do exposto, faço uso deste espaço para fazer algo semelhante a
esse leproso. Talvez o bem recebido não tenha sido tão extraordinário como o que ele
recebeu, mas foi o que eu precisava para que pudesse concluir este trabalho.
Minha gratidão, primeiramente ao meu Deus, minha fortaleza, que tem me
capacitado para vencer batalhas árduas e percorrer caminhos difíceis. Sempre
quando penso que não vou adiante, Ele segura minha mão e me leva aonde não
Ao meu esposo que esteve ao meu lado “comprando” meus projetos, sonhando meus sonhos e se esforçando para realizar meus desejos. Ele tem sido um
instrumento usado por Deus para que eu seja abençoada em todas as áreas da minha
vida.
Aos meus filhinhos, Matheus e Lucas, que me inspiram a seguir em frente.
Por eles eu busco fazer sempre o melhor. Por eles minhas mãos não se cansam de
plantar, porque eu sei que os frutos que eu não colher, eles colherão.
Aos meus pais, exemplos de vida e luta, que passaram por momentos tão
difíceis, tempos de escassez, mas não deixaram de prover o essencial para que os
filhos pudessem cultivar e plantar boas sementes. Não tiveram muitas oportunidades,
estudaram pouco, mas conseguiram transmitir para os filhos que estudar é essencial
para um futuro melhor.
Aos meus irmãos – Lucenor, Lucinete, Luciano e Lucinaldo – aos quais dedico todo amor e carinho. Obrigada somente pelo fato de vocês existirem! Obrigada por
todos serem bons exemplos de vida e de família.
À minha orientadora, Eulália, minha referência profissional, agradeço pelo
cuidado, pelo investimento, pela confiança e por todo incentivo durante esses anos
em que temos andado compartilhando a mesma estrada. Você não é para mim
somente uma orientadora, você é muito mais que isso. A nossa relação ultrapassou
as barreiras do profissionalismo e adentrou no âmbito da amizade e da admiração.
Obrigada por cada linha que leu do meu trabalho e por cada observação realizada.
Ao Grupo de Estudos: Psicologia e Saúde (GEPS), lugar onde iniciei meus
primeiros passos como aluna de iniciação científica.
À Camomila Lira, com quem realizei as primeiras pesquisas. Obrigada pelo
aprendizado, pelas longas horas no campo e pelas experiências acumuladas.
Ao Programa de Pós-Graduação em Psicologia que abriu portas para um
crescimento profissional, acadêmico e pessoal.
À Universidade Federal do Rio Grande do Norte, o ventre materno que me
gerou uma profissional, seus corredores são impregnados de boas lembranças.
Ao Hospital Universitário Onofre Lopes, meu berço, lugar onde comecei a dar
meus primeiros passos como psicóloga. Um celeiro de aprendizagem, uma fonte
inesgotável de saber.
Às alunas Beatriz Mendes e Laíse Cabral, que estavam ao raiar do sol, às 7h
da manhã no hospital, para não deixar que algum paciente escapasse ao convite de
participar da pesquisa.
À Nadine, minha africana preferida, uma amiga coruja, doce e acolhedora,
sempre com os ombros disponíveis para amparar a lágrima e a dor do amigo.
Obrigada pela convivência no dia a dia, pela ajuda na pesquisa e, acima de tudo, por
sua amizade sincera.
A Rodrigo Maia, prestativo e solidário, sempre disponível para ajudar naquilo
que fosse possível. Não contabilizei as vezes que pedi socorro e você meu ajudou,
Ás amigas Alanna, Adrielle, Eliane e Ellidja, minhas companheiras desde a
graduação, obrigada pelas palavras de acolhimento e gestos de amizade.
À amiga Manuela, que leu cada palavra do meu trabalho, agradeço sua
disposição e carinho.
Aos meus colegas do Hospital Universitário Onofre Lopes, o meu carinho e a
minha gratidão.
Aos meus colegas do Hospital de Clínicas da Universidade Federal do Paraná
(UFPR), agradeço pelo acolhimento e ajuda em todas as horas.
Ao Prof. Drº Paulo Ricardo Bittencourt Guimarães e seu aluno Ângelo Cabral
do Departamento de Estatística da UFPR que realizaram minha análise de dados.
LISTA DE TABELAS xii
LISTA DE GRÁFICO xiii
LISTA DE ABREVIATURAS xiv
RESUMO xv
ABSTRACT xvi
APRESENTAÇÃO xvii
1. INTRODUÇÃO 1.1. Lúpus Eritematoso Sistêmico 19
1.2. Problemas Psicossociais Decorrentes do LES 24
1.3. Depressão e LES 26
1.4. Apoio Social e LES 33
2. OBJETIVOS 2.1. Objetivo Geral 41
2.2. Objetivos Específicos 41
3. METODOLOGIA 3.1. Sujeitos 42
3.2. Critérios para Determinação da Amostra 42
3.3. Local do Estudo 43
3.4. Instrumentos 43
3.5. Procedimentos 45
3.6. Análise de Dados 45
4. RESULTADOS 46
5. DISCUSSÃO 56
6. CONSIDERAÇÕES FINAIS 75
REFERÊNCIAS 80
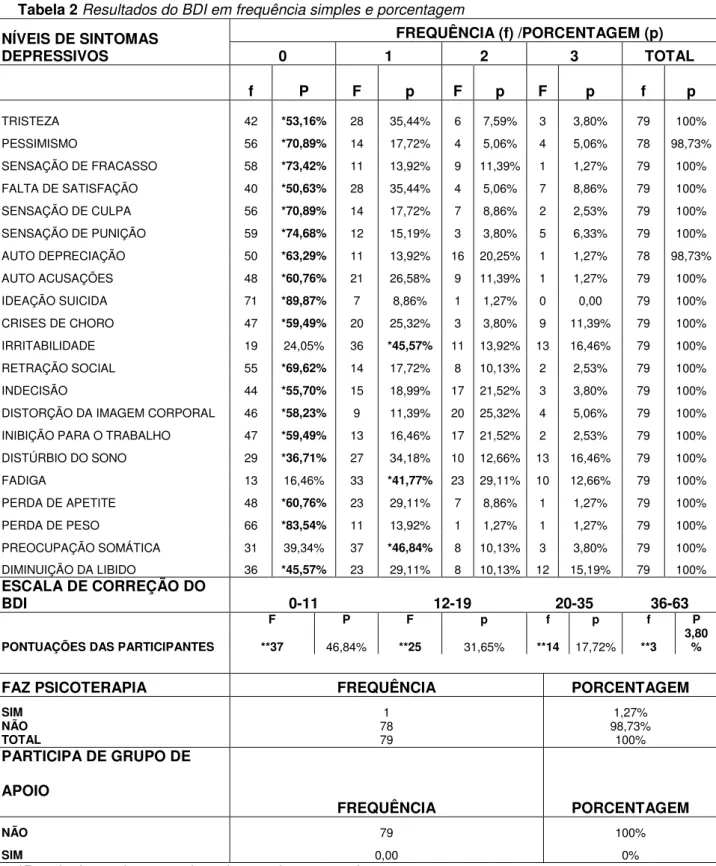
02. Resultados do BDI em frequência simples e porcentagem
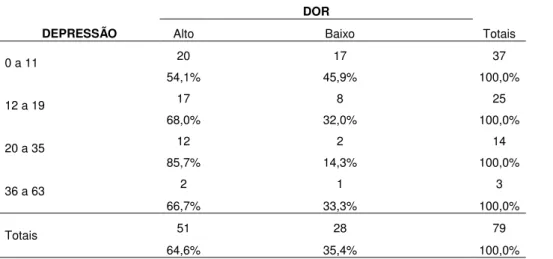
03. Caracterização quanto ao nível de dor
04. Associação entre níveis de dor e sintomas depressivos
05. Associação entre trabalho e sintomas depressivos
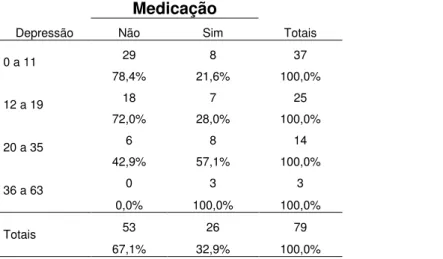
06. Associação entre antidepressivos e sintomas depressivos
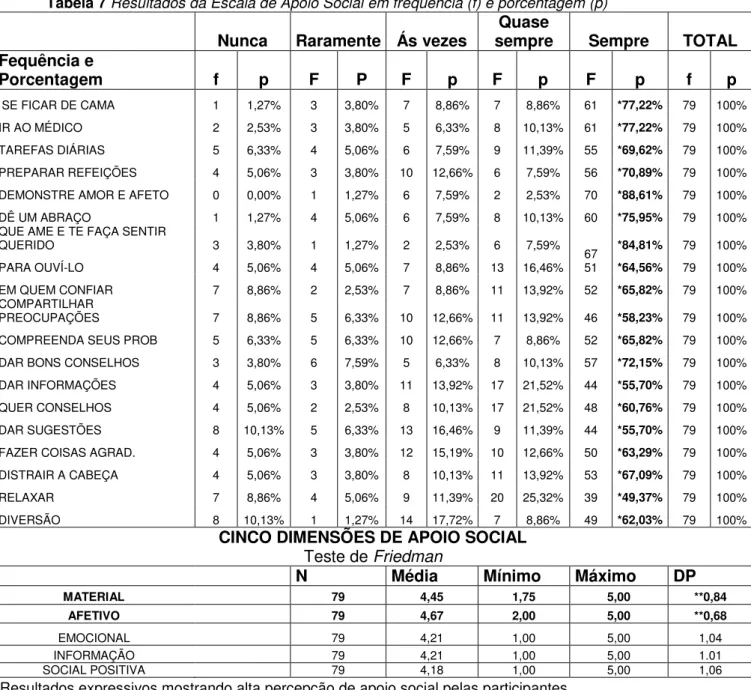
07. Resultado da Escala de Apoio Social em frequência (f) e porcentagem (p)
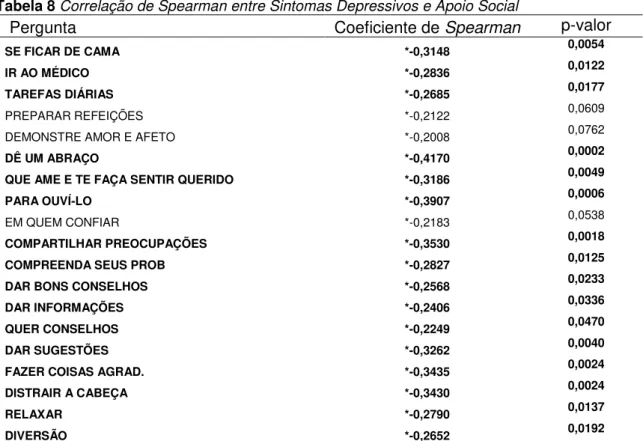
08. Correlação de Spearman entre sintomas depressivos e apoio social
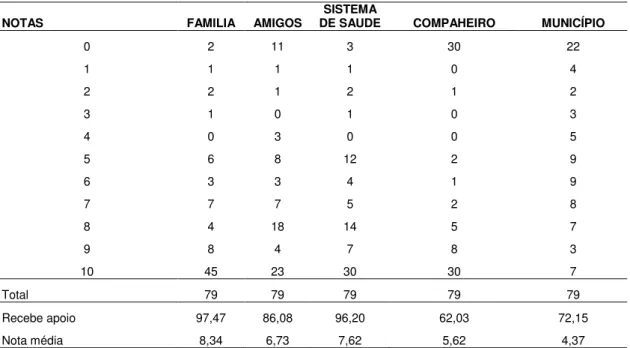
09. Avaliação do apoio recebido pela família, amigos, Sistema de Saúde, companheiro e
Amostra Aleatória Simples (AAS)
Classificação Internacional de Doenças – CID 10 Constituição Federal (CF)
Escala de Apoio Social – EAS
Escala de Depressão de Beck – BDI Episódio Depressivo – ED
Episódio Depressivo Maior – EDM
Grupo de estudos: Psicologia e Saúde - GEPS
Hospital Universitário Onofre Lopes – HUOL Lúpus Eritematoso Sistêmico – LES
Manual Diagnóstico e Estatístico de Transtornos Mentais – DSM Projeto de Lei do Senado (PLS)
Qualidade de Vida – QV Rio Grande do Norte (RN)
Sistema Nervoso Central (SNC)
Sistema Único de Saúde – SUS
Systemic Lupus International Collaborating Clinics (SLICC)
Universidade Federal do Paraná (UFPR)
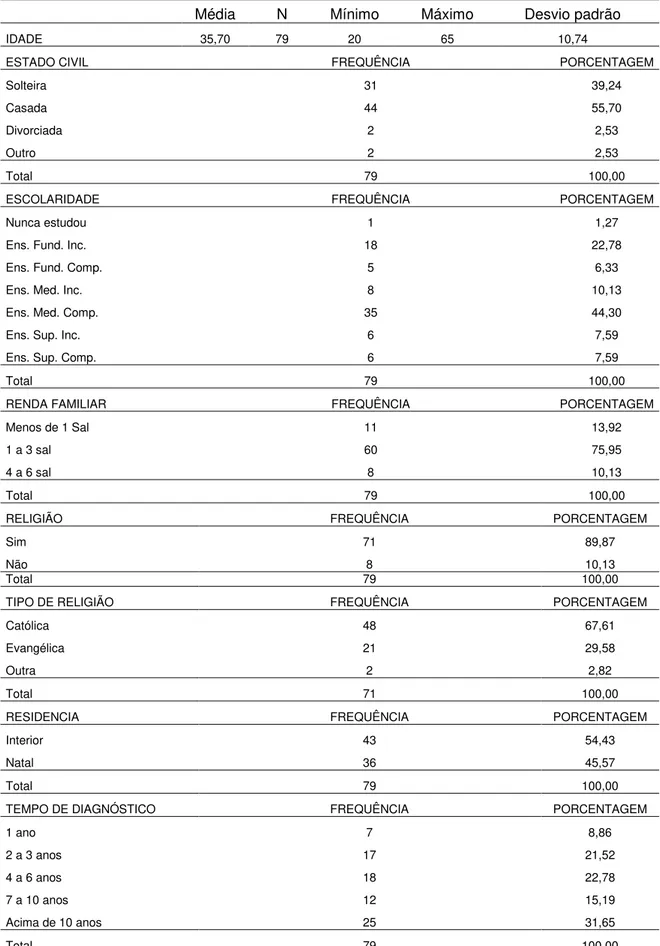
sorológicas. O paciente, além de sofrer agravos físicos e no funcionamento fisiológico, também pode enfrentar uma série de problemas psicossociais. Pesquisas apontam que o LES pode acarretar danos importantes no âmbito psicológico, principalmente com presença de ansiedade e depressão. O American College of Rheumatology (ACR), em 1999, propôs a definição de 19 síndromes clínicas neuropsiquiátricas atribuídas ao LES. A depressão, portanto, encontra-se entre os transtornos de humor e é uma das manifestações psiquiátricas mais comuns nesse grupo, sendo encontrada com maior frequência nesses pacientes do que na população em geral. Estudos também sugerem que o apoio social desempenha um papel importante no desenvolvimento de estratégias de enfrentamento, na gestão do LES e na depressão. Assim, este estudo tem como objetivo geral verificar a associação entre sintomas depressivos e apoio social percebido em pacientes com LES. Os objetivos específicos voltaram-se a: investigar a prevalência de sintomas depressivos; investigar o apoio social percebido e verificar se há associação entre a depressão, o apoio social e variáveis sociodemográficas. Utilizou-se um questionário sociodemográfico, a Escala de Depressão de Beck e a Escala de Apoio Social Percebido. A análise foi realizada através das estatísticas descritiva e inferencial. A amostra final foi de 79 mulheres com LES, com uma média de idade de 35,7 anos. Destas, 44 (55,7%) eram casadas. Apenas 6 (7,59%) haviam terminado o ensino superior e 32 (40,51%) ainda não finalizaram o ensino médio. Setenta e uma (89,87%) tinha renda abaixo de três salários mínimos e 71 (89,87) praticavam alguma religião, sendo a católica (67,71%) a mais mencionada pelas participantes. Do total da amostra, 37 (46,74%) já haviam sido diagnosticadas há mais de 7 anos, sendo que 25 (31,65%) tinham LES há mais de 10 anos. Apenas 19 (24,05%) desenvolviam alguma atividade laboral. Quarenta e duas (53,17%) apresentaram níveis de sintomas depressivos de leve a grave e 51 (64,46%) referiram níveis de dor igual ou acima de 5. Encontrou-se associação significativa entre sintomas depressivos e dor (p=0,013) e sintomas depressivos e atividade laboral (p=0,02). Quando se verificou a percepção de apoio social, os resultados mostraram níveis altos pelas participantes do estudo. Através do teste de correlação de Spearman, encontrou-se forte correlação entre sintomas depressivos e apoio social (p= 0,000037) de modo que quanto maior a frequência de apoio menor os escores de depressão. Esses achados são relevantes porque sintomas depressivos nos pacientes com LES têm um caráter multicausal e multifatorial e podem permanecer despercebidos, pois muitos deles se confundem com as manifestações da doença. Tal fato exige dos profissionais uma avaliação cuidadosa, não apenas no âmbito clínico, mas também considerando outros fatores de ordem psicossociais que podem estar atuando no surgimento ou mesmo agravamento dos sintomas. Esses resultados também corroboram com outros estudos, os quais não apenas confirmam o papel preditivo do apoio social nos aspectos físicos, mas também psicológicos.
standard. The patient, in addition to suffering injuries on his physical and physiological functioning, may also face a number of psychosocial problems. Research indicates that SLE can cause significant damage to the psychological realm, especially with the presence of anxiety and depression. In 1999, the American College of Rheumatology (ACR), proposed the establishment of 19 neuropsychiatric clinical syndromes attributed to SLE. Depression lies between mood disorders and is one of the most common psychiatric manifestations in this group, being found more frequently in these patients than in the general population. Studies also suggest that social support plays an important role in the development of coping strategies, in SLE management and depression. This study has as main objective verify the association between depressive symptoms and perceived social support in patients with SLE. The specific objectives turned to: investigte the prevalence of depressive symptoms; investigate the perceived social support and verify if there is an association between depression, social support and sociodemographic variables. We used a sociodemographic questionnaire, the Beck Depression Scale, and the Perceived Social Support Scale. The analysis was performed through descriptive and inferential statistics. The final sample could count with 79 SLE women, with an average age of 35.7 years. 44 (55.7%) of the participants were married. Only 6 (7.59%) had completed higher education and 32 (40.51%) have not finished high school. Seventy-one (89.87%) had an income below three minimum salaries and 71 (89.87) practiced a religion, and the Catholic (67.71%) was the most mentioned by them. Of the total sample, 37 (46.74%) had been diagnosed SLE more than 7 years before, and 25 (31.65%) had the disease for more than 10 years. Only 19 (24.05%) had some work activity. Forty-two of them (53.17%) had depressive symptoms levels from mild to severe, and 51 (64.46%) reported pain levels of 5, or above. The study found a significant association between depressive symptoms and pain (p = 0.013) and depressive symptoms and work activity (p = 0.02). When we examined the perception of social support, the results showed high levels among participants. Using the Spearman correlation test we found a strong correlation between depressive symptoms and social support (p= 0,000037). It means that the higher the frequency of support, the lower the score of depression. These findings are relevant because depressive symptoms in patients with SLE have a multicausal and multifactorial character and may remain unnoticed, since many of them are confused with the manifestations of the disease. This fact requires a careful assessment from professionals, not only in the clinical setting, but also considering other psychosocial reasons, that may be influencing the emergence or worsening of symptoms. These results also corroborate other studies, which not only confirm the predictive role of social support in the physical wellbeing, but also in the psychological.
científica no Grupo de Estudos: Psicologia e Saúde (GEPS), durante os anos da
graduação. Nessa época, pude realizar várias pesquisas, indo para campo e
participando intensamente de cada etapa, diante do que surgiu uma paixão por essa
área.
Após minha entrada no hospital como estagiária e, em seguida, como
profissional, pude refletir um pouco sobre como um pesquisador, atuando na
assistência, pode contribuir de forma mais relevante para uma melhor atenção aos
pacientes.
Foi então que, depois de participar de uma pesquisa de doutorado com
pacientes de LES (Lúpus Eritematoso Sistêmico), alguns questionamentos me
ocorreram. Com isso, nascia então uma vontade imensa de adentrar ainda mais no
mundo desses pacientes, poder entender melhor algumas questões que me
chamavam a atenção e, a partir dessas reflexões, construir/sugerir ações de cuidado.
Prestando atendimento psicológico aos pacientes com LES, internados no
Hospital Universitário Onofre Lopes, pude observar a importância do suporte familiar
em meio aquele momento difícil. Momento esse que, muitas vezes, era bem crítico,
uma vez que o LES, em alguns casos, já apresenta na descoberta do diagnóstico,
manifestações graves, como: insuficiência renal ou graves sintomas neurológicos.
Revisando a literatura sobre o tema, também, me chamou atenção o fato da
depressão ser tão comum nesses pacientes. Diante disso, me inquietou saber mais
sobre a população com LES no estado do Rio Grande do Norte. Despertou-me a
Foi assim que nasceu o projeto de mestrado e, dele, esta dissertação, a qual
se organiza em: Introdução, Objetivos, Metodologia, Resultados, Discussão,
Considerações Finais, Referências Bibliográficas e Anexos.
Na introdução apresento uma revisão de literatura sobre o LES. Nesse item
discorro sobre a doença, sintomas, diagnóstico, tratamento, prognóstico e incidência
e prevalência no Brasil e no mundo. Em seguida, apresento o item que trata sobre os
problemas psicossociais decorrentes dessa doença. Resumidamente cito, os
problemas referentes à qualidade de vida, incapacidade para o trabalho,
comprometimento nas atividades diárias e problemas emocionais. Na sequência,
discorro sobre depressão e LES e apoio social e LES. Esses dois últimos itens são os
mais relevantes para este estudo porque compõem meus objetivos geral e
específicos.
Por fim, seguem sequenciados, os itens restantes, de modo a contribuir para
1. INTRODUÇÃO
1.1 O Lúpus Eritematoso Sistêmico
O Lúpus Eritematoso Sistêmico (LES) é uma doença autoimune crônica, rara,
multissistêmica, com um padrão heterogêneo de manifestações clínicas e sorológicas.
Ela é o resultado de uma via patogênica que culmina na complexa formação de
autoanticorpos, porém o papel destes ainda não está bem claro. O curso do LES difere
entre os indivíduos e é imprevisível para o mesmo paciente ao longo do tempo,
alternando-se entre períodos de exacerbações e remissões dos sintomas (Dias &
Isenberg, 2014; Pons-Estel, Alarcón, Scofield, Reinlib & Cooper, 2010; Yu, Gershwin
& Chang, 2014).
A interação entre a suscetibilidade genética, influências hormonais e causas
ambientais têm importante papel no surgimento do LES, todavia seu desenvolvimento
ainda não foi bem esclarecido (Cui, Sheng & Zhang, 2013; Pons-Estel et al., 2010).
No passado, o LES era considerado uma doença potencialmente fatal.
Atualmente, os pacientes têm uma maior expectativa de vida, vivem até mesmo
décadas, após o diagnóstico. Isso se deve aos avanços no diagnóstico e tratamento.
Todavia, os extremos da vida - pacientes muito jovens ou com idades mais avançadas
- apresentam associação com a severidade da doença, mostrando pior prognóstico
(Pons-Estel et al., 2004; Pons-Estel et al., 2010).
As taxas de incidência variam de 1 a 10 por 100.000 pessoas ao ano e a
prevalência varia de 20 a 70 por 100.000 pessoas. O LES pode afetar pessoas de
qualquer raça, sexo e idade. No entanto, o maior fator de risco é o gênero, haja vista
ser muito mais frequente entre as mulheres do que entre os homens. Para cada 10
fase reprodutiva. Contudo, estudos em algumas populações mostram maior incidência
em mulheres acima de 40 anos (Pons-Estel et al., 2010).
Caracterizada pela diversidade, o LES é uma doença heterogênea
(Fernández de Larrinoa, 2015), por isso o diagnóstico nem sempre é fácil. A fim de
uniformizar os estudos científicos sobre o LES, foram desenvolvidos, pelo American
College of Rheumatology (ACR), onze critérios para o diagnóstico. A primeira versão
foi publicada em 1971 e revisto em 1982 e 1997. Em 2012, o Systemic Lupus
International Collaborating Clinics (SLICC) - um grupo internacional focado em
pesquisa clínica do LES - revisou os critérios de classificação do LES, a fim de
melhorá-los na sensibilidade para confirmação de diagnósticos precoces e ter maior
consistência (Dias & Isenberg, 2014; Fortuna & Brennan, 2013; Petri et al., 2012;
Pons-Estel et al., 2014; Yu et al., 2014). Todavia, os critérios do ACR ainda são os
mais aceitos no Brasil.
A portaria nº 100 de 2013 do Ministério da Saúde estabelece parâmetros
sobre o LES no Brasil e especifica diretrizes nacionais para diagnóstico, tratamento e
acompanhamento. O diagnóstico é estabelecido a partir da presença de pelo menos
4 dos 11 critérios de classificação - propostos pelo ACR.
Esses 11 critérios são: 1) Eritema malar que aparece como um eritema fixo,
plano ou elevado nas eminências malares, tendendo a poupar a região nasolabial; 2)
lesão discóide que é lesão eritematosa, infiltrada, com escamas queratóticas aderidas
e tampões foliculares, que evolui com cicatriz atrófica e discromia; 3)fotossensibilidade
que é um eritema cutâneo resultante de reação incomum ao sol; 4)úlcera oral com
caracterização de ulceração oral ou nasofaríngea, geralmente não dolorosa; 5)artrite
caracterizada por dor à palpação, edema ou derrame; 6)serosite que pode surgir como uma pleurite ou pericardite; 7)alteração renal; 8)alteração neurológica: que podem
manifestar-se com a presença de convulsões ou psicose; 9)alterações hematológicas;
10)alterações imunológicas e 11)anticorpo antinuclear.
É pertinente enfatizar também que as manifestações do LES têm efeito
cumulativo, principalmente relacionado ao uso prolongado de glicocorticóides
(Fernández de Larrinoa, 2015). Isso pode levar a um comprometimento em diversos
órgãos e até mesmo sistemas. Por exemplo: pode afetar a pele, as articulações, o
sangue, o coração, a circulação, os pulmões, os rins; também o sistema neurológico,
entre outros. Isso pode ocorrer de forma simultânea ou sequencial (Borba et al., 2008).
Quanto ao tratamento medicamentoso, os glicorticóides continuam sendo a
terapia mais importante e mais eficaz a curto prazo. Os antimaláricos,
imunossupressores, terapias biológicas e outros são também muito utilizados (Dias &
Isenberg, 2014; Fernández de Larrinoa, 2015; Lo & Tsokos, 2012). Esses avanços no
tratamento têm melhorado a sobrevida dos pacientes com LES nos últimos 50 anos.
A taxa de mortalidade em pacientes com essa patologia em comparação com
indivíduos saudáveis continua a ser de 2 a 4 vezes maior. Nos Estados Unidos, a taxa
de sobrevida varia de 95% em 5 anos e 78% em 20 anos (Kasitanon, Magder & Petri,
2006).
A atividade da doença aparece como a principal causa de morte no início do
LES, especialmente quando há acometimento renal e do sistema nervoso central
(SNC). Tardiamente, as mortes estão mais relacionadas às complicações da própria
doença e do tratamento, sendo as cardiovasculares um dos mais importantes fatores
A melhora no prognóstico do LES, provavelmente seja devido a novas drogas
que têm sido desenvolvidas e testadas, os procedimentos de diálise e transplantes,
bem como por causa de uma melhor gestão global da doença (Dias & Isenberg, 2014).
Diante disso, é importante a participação, além dos reumatologistas, de outras
especialidades médicas nos cuidados com o paciente: nefrologistas, cardiologistas,
dermatologistas, neuropsiquiatras, hematologistas, pneumologistas, dermatologistas,
psicólogos etc. Esses profissionais irão assistir o paciente de acordo com os sintomas
apresentados, órgão afetado, gravidade da doença e necessidades específicas de
cada caso (Fortuna & Brennan, 2013).
Entre as medidas gerais utilizadas no tratamento, as principais citadas
incluem: controle de qualquer doença coexistente, tais como a aterosclerose e
hipertensão pulmonar. Proteger-se contra o sol e outras formas de irradiação
ultravioleta. Adotar boa alimentação e nutrição, com uma ingestão equilibrada de
carboidratos, proteínas, gorduras e vitaminas, embora não haja evidência científica de
que os alimentos possam influenciar o desencadeamento ou a evolução da doença.
Realizar exercícios para prevenir a perda de massa óssea e desmineralização
muscular com repouso na atividade da doença. Interromper o uso do tabagismo.
Realizar imunização adequada com vacina antes do início de qualquer terapia
imunossupressora. Procurar informar-se sobre a doença e sua evolução, possíveis
riscos e os recursos disponíveis para diagnóstico e tratamento. Buscar apoio
psicológico e realizar controle rigoroso dos fatores de risco cardiovasculares (Borba
et al., 2008; Fortuna & Brennan, 2013).
No Brasil, no que se refere especificamente aos dados epidemiológicos do
Natal no Rio Grande do Norte, parece ter a maior incidência de LES já descrita na
literatura: 8,7 casos novos/100 mil habitantes/ano. Essa alta incidência de LES em
Natal - região urbana de clima tropical-, portanto, de alta incidência solar, é um fato
interessante que precisa suscitar maior atenção (Vilar & Sato, 2002).
No que se refere a políticas públicas, em âmbito federal, voltadas,
especificamente, para essa população, verifica-se uma inexistência. O que há é uma
portaria nº 100 de 2013 do Ministério da Saúde, citada acima. Um Projeto de Lei do
Senado (PLS) nº 603, de 2011, de autoria do Senador Vicentinho Alves, foi proposto
para instituir uma Política Nacional de Proteção dos Direitos do Doente de Lúpus e
estabelecer diretrizes para sua consecução. O posicionamento dos senadores à
proposta foi que as diretrizes da política apresentada já constituíam diretrizes gerais
que regem o funcionamento do Sistema Único de Saúde (SUS). E os direitos, os quais
se pleiteavam, já estavam contemplados na Constituição Federal (CF). Diante disso,
os senadores concluíram que não parecia fazer sentido adotar uma política nacional
para os doentes de LES. E argumentaram que as leis sanitárias precisam se
concentrar em proporcionar a conformação de um sistema de saúde apto a atender
aos portadores de todas as doenças, segundo os princípios de universalidade e
igualdade de acesso. E entre essas doenças está o LES. Por fim, o senado aprovou
apenas uma emenda substitutiva que altera a legislação do imposto de renda e dá
outras providências, para inserir o LES entre as doenças cujos portadores são
beneficiados com a isenção do imposto de renda sobre os proventos de aposentadoria
ou reforma motivada pela doença.
Assim como na pesquisa citada acima, realizada na cidade de Natal-RN, onde
Molad, Kiss e Wysenbeek (1997), apresentou como principal objetivo determinar a
frequência das manifestações clínicas de pacientes com LES e identificar os danos
precoces aos pacientes com diagnóstico recente. Ele mostrou que as manifestações
orgânicas mais presentes em 164 pacientes com LES foram as cutâneas (90,2%), em
especial a fotossensibilidade, que é apontada como, provavelmente, correlacionada a
uma maior quantidade de luz solar incidente.
A questão dos altos índices de radiação solar também é descrita em outro
estudo realizado por Kreuter et al. (2004), o qual afirma que até 80% dos pacientes
com LES evolui com lesões cutâneas, principalmente em regiões expostas à radiação
solar. Contudo, vale frisar que, esses achados estão relacionados a manifestações
clínicas e não a causas de alta incidência. D'Cruz, Khamashta e Hughes (2007)
afirmam que a luz é o fator ambiental mais notório que pode agravar a doença.
Diante disso, estudos realizados no estado do Rio Grande do Norte, onde
possui uma população significativa portadora de LES, ganham importância na área de
saúde, no Brasil.
1.2 Problemas Psicossociais Decorrentes do LES
Uma vez compreendido esse contexto no qual se insere o paciente com LES,
admite-se que este, além de sofrer agravos físicos e no funcionamento fisiológico,
também pode enfrentar uma série de problemas psicossociais, entre eles os
emocionais.
Conforme estudo realizado por Kulczycka, Sysa-Jedrzejowska e Robak
(2009), o LES, como uma doença crônica, incurável e imprevisível, tem uma grande
vida. Além disso, o curso flutuante da doença, a necessidade de tratamento a longo
prazo, os efeitos colaterais e os danos decorrentes, reduzem severamente a
qualidade de vida dos pacientes (Aberer, 2010; Jolly, 2005; Kulczyck et al., 2009;
Navarrete-Navarrete et al., 2010).
Outra investigação, que comparou as representações da doença de pacientes
com LES a de pacientes com outras doenças crônicas, encontrou que, o LES é
experimentado como uma doença mais grave que as doenças crônicas pesquisadas,
em especial, a asma (Daleboudt, Broadbent, Berger & Kaptein, 2011).
No que se refere às atividades diárias, os pacientes acabam tendo prejuízos
importantes no seu cotidiano (Robinson et al., 2010), até mesmo pelas limitações
funcionais que a doença geralmente traz, como por exemplo, no trabalho (Baker,
Pope, Fortin, Silverman & Peschken, 2009). Os pacientes, muitas vezes, apresentam
dificuldades de adquirir um emprego regular (Aberer, 2010).
Em um estudo canadense multicêntrico realizado em uma grande amostra de
1.137 pacientes com LES, que analisou a prevalência de incapacidade para o trabalho
e fatores associados à perda de emprego, encontrou que a incapacidade para o
trabalho é frequente em pacientes com LES, com uma prevalência de 23%. Este
resultado foi associado a um complexo conjunto de fatores relacionados à saúde,
incluindo comorbidades, limitações físicas e mentais; e características clínicas do LES
(Dhanhani, Gignac & Fortin, 2009).
Faria, Revoredo, Vilar e Maia (2014) realizaram um estudo na mesma região
da presente pesquisa. Os resultados mostraram que 87,5% das participantes
relataram desistir de alguma atividade por causa da doença: 77,1% pararam de
mais realizando atividades de lazer. Entre as razões para desistir dessas atividades,
elas citaram dor (54,3%), fadiga (28,5%), sintomas de depressão (8,6%) e atividade
da doença (8,6%). Além disso, nesse estudo, os pacientes que interromperam alguma
atividade por causa do LES apresentaram baixa resiliência, enquanto aqueles que não
interromperam, mostraram índices elevados de resiliência.
Somado a esses fatores, pesquisas também apontam que o LES pode
acarretar danos importantes no âmbito psicológico (Carr et al., 2011; Kulczycka et al.,
2009), principalmente com presença de ansiedade e depressão (Asano, Coriolano,
Asano & Lins, 2013; B. Maneeton, N. Maneeton & Louthrenoo, 2013; Palagini et al.,
2013; Philip, Lindner & Lederman, 2009).
O ACR, em 1999, propôs a definição de 19 síndromes clínicas
neuropsiquiátricas atribuídas ao LES - chamado de “O LES Neuropsiquiátrico” -, no intuito de uniformizar a nomenclatura e facilitar as pesquisas clínicas, sobretudo os
estudos multicêntricos. Essa classificação reconhece cinco grupos de transtornos
neuropsiquiátricos: transtorno de humor, transtorno de ansiedade, disfunções
cognitivas, psicose e estado confusional agudo. A depressão está dentro dos
transtornos de humor.
Embora o ACR tenha classificado a depressão dentro do LES
Neuropsiquiátrico, ainda não há um consenso sobre as causas dessa patologia que
acomete os pacientes com LES.
1.3. Depressão e LES
A depressão é um transtorno de humor e encontra-se entre as doenças mais
mulheres. Ocorre com tanta frequência que foi chamada de o “resfriado dos transtornos psicológicos”. Mais de 5% da população sofrerá de uma depressão maior,
em algum momento de suas vidas, e pelo menos 3% sofrerá de sintomas menos
severos como a distimia (Barlow & Durand, 2010; Cordioli, 2008). A distimia recebeu
o nome no Manual Diagnóstico e Estatístico de Transtornos Mentais (5ª edição,
American Psychiatric Association, 2013) de transtorno depressivo persistente. Ela é
uma forma mais crônica da depressão e pode ser diagnosticada quando a perturbação
de humor perdurar por, pelo menos, dois anos em adultos e um ano em crianças.
O Transtorno Depressivo Maior (TDM), conforme o Manual Diagnóstico e
Estatístico de Transtornos Mentais (DSM-5), representa a condição clássica mais
comum entre os transtornos de humor. Ele se caracteriza por episódios distintos de,
pelo menos, duas semanas de duração que se manifestam com alterações no afeto,
na cognição e nas funções neurovegetativas, e remissões interepisódicas. O
diagnóstico pode ser baseado em um único episódio.
No DSM-5, os transtornos depressivos, além do TDM e do transtorno
depressivo persistente (distimia), incluem também o transtorno disruptivo da
desregulação do humor, o transtorno disfórico pré-menstrual, o transtorno depressivo
induzido por substâncias/medicamentos, o transtorno depressivo devido a outra
condição médica, o outro transtorno depressivo especificado e, por fim, o outro
transtorno depressivo não especificado. Todavia, neste trabalho daremos enfoque
apenas aos dois primeiros (TDM e transtorno depressivo persistente), pois
consideramos os mais frequentes.
O DSM-5 é o Manual Diagnóstico e Estatístico de Transtornos Mentais criado
edição, ou seja, a APA já elaborou quatro versões e, em 2013, lançou em inglês a 5°
edição.
Pode ser que estejamos saindo da era da ansiedade e adentrando a “década da depressão”. Isso é preocupante porque muitas pessoas manifestam sintomas
graves e incapacitantes, como o aumento do número de suicídios. Além disso, uma
boa parte dos pacientes ainda permanece deprimida, após serem diagnosticados e
iniciarem o tratamento, uma vez que mantêm sintomas residuais e sub-sindrômicos
que podem levar a risco de suicídio, recaídas, empobrecimento das funções
psicossociais e alta mortalidade em decorrência do acometimento de comorbidades
clínicas (Barlow & Durand, 2010; Cordioli, 2008).
Nesse sentido, o diagnóstico ocupa função importante. Sem dúvida,
sentimentos de tristeza, decepção, pesar e depressão estão presentes no cotidiano e
são experimentados por qualquer pessoa em algum momento no decorrer da vida.
Esses sentimentos de depressão (ou de alegria) fazem parte da condição humana, o
que torna difícil a identificação dos transtornos de humor. Assim, dois fatores
importantes devem ser considerados: a intensidade e a duração dos sintomas (Barlow
& Durand, 2010; Cordioli, 2008).
É normal às vezes sentir-se um pouco “para baixo”, melancólico ou levemente
deprimido. Todavia, um sinal de alerta surge quando esses sintomas se prolongam e
apresentam-se de maneira tão intensa que o indivíduo não pode funcionar de forma
adequada, sofrendo prejuízos significativos nos aspectos sociais, ocupacionais,
acadêmicos ou outra área de funcionamento (Barlow & Durand, 2010; Cordioli, 2008).
Segundo DSM-5, os principais sintomas dos transtornos depressivos é a
cognitivas que afetam de modo significativo a capacidade de funcionamento do
indivíduo.
Barlow e Durand (2010), ainda afirmam que o indivíduo se apresenta
deprimido, melancólico, triste, sem esperanças. Sente-se isolado, rejeitado, não
amado. Geralmente, pessoas acometidas de depressão, descrevem sentimentos de
menos-valia e indecisão e apresentam alterações nos padrões de sono, mudanças
significativas no apetite e no peso ou perda muito perceptível de energia, de modo
que qualquer atividade requer muito esforço. Costuma ocorrer, ainda, perda de
interesse nas coisas e incapacidade de experimentar prazer.
Para ficar mais claro, apresentarei a seguir os critérios propostos pelo DSM-5
para diagnóstico da TDM e do Transtorno Depressivo Persistente.
TRANSTORNO DEPRESSIVO MAIOR (TDM)
CR ITÉ RIOS DIAGNÓ S TICOS
A. Cinco ou mais dos sintomas seguintes presentes por, pelo menos, duas semanas e que representam mudanças no funcionamento prévio do indivíduo; pelo menos um dos sintomas é (1) humor deprimido ou (2) perda de interesse ou prazer.
1. Humor deprimido na maioria dos dias, quase todos os dias (p. ex.: sente-se triste ou vazio) ou observação feita por terceiros (p. ex.: chora muito). Nota: Em crianças e adolescentes pode ser humor irritável.
2. Acentuada diminuição do prazer ou interesse em todas ou quase todas atividades na maior parte do dia e que antes eram prazerosas (indicado por relato subjetivo ou observação feita por terceiros).
3. Perda ou ganho de peso acentuado sem estar em dieta (p.ex.: mais de 5% do peso corporal em um mês) ou aumento ou diminuição de apetite quase todos os dias. Nota: Em crianças, considerar incapacidade de apresentar os ganhos de peso esperado.
4. Insônia ou hipersônia quase todos os dias.
5. Agitação ou retardo psicomotor quase todos os dias (observáveis por outros, não apenas sensações subjetivas de inquietação ou de estar mais lento).
6. Fadiga e perda de energia quase todos os dias.
7. Sentimento de inutilidade ou culpa excessiva ou inadequada (que pode ser delirante) quase todos os dias (não meramente autorrecriminação ou culpa por estar doente).
8. Capacidade diminuída de pensar ou concentrar-se ou indecisão quase todos os dias (por relato subjetivo ou observação feita por outros).
9. Pensamentos de morte recorrentes (não apenas medo de morrer), ideação suicida recorrente sem um plano específico, tentativa de suicídio ou plano específico de cometer suicídio.
B. Os sintomas causam sofrimento clinicamente significativo ou prejuízo no funcionamento social, ocupacional ou em outras áreas importantes da vida do indivíduo.
Nota: Os critérios de A-C representam um episódio depressivo maior.
Nota: Respostas a uma perda significativa (luto, perda financeira, perda por um desastre natural, uma grave doença médica ou invalidez) podem incluir sentimentos de tristeza intensa, reflexão excessiva sobre a perda, insônia, falta de apetite e perda de peso observado no critério A, que se pode assemelhar a um episódio depressivo. Embora estes sintomas possam ser compreensíveis ou considerados apropriado para a perda, a presença de um episódio depressivo maior em adição a uma resposta normal a uma perda significativa, devem também ser considerados cuidadosamente. Esta decisão, inevitavelmente, requer o exercício de julgamento clínico baseado na história do indivíduo e as normas culturais para a expressão de angústia no contexto de perda.
D. Quando a ocorrência de episódio depressivo maior não é melhor explicada por transtornos do espectro esquizofrênico ou outros transtornos psicóticos.
E. Não houve nenhum episódio de mania ou hipomania anterior. Nota: Esta exclusão não se aplica se todos os episódios tipo maníacos ou hipomaníacos forem induzidos por substância ou são atribuíveis aos efeitos fisiológicos de outra condição médica.
O transtorno depressivo persistente (distimia) representa uma consolidação
do transtorno depressivo maior crônico e do transtorno distímico, anteriormente
definidos no DSM-IV-R.
TRANSTORNO DEPRESSIVO PERSISTENTE (DISTIMIA)
CR ITÉ RIOS DIAGNÓ S TICOS
A. A. Humor deprimido na maior parte do dia, na maioria dos dias, indicado por relato subjetivo ou por observação feita por outras pessoas, pelo período mínimo de dois anos.
Nota: Em crianças e adolescentes, o humor pode ser irritável, com duração mínima de um ano. B. Presença, enquanto deprimido, de duas (ou mais) das seguintes características:
1. Apetite diminuído ou alimentação em excesso. 2. Insônia ou hipersonia.
3. Baixa energia ou fadiga. 4. Baixa autoestima.
5. Concentração pobre ou dificuldade em tomar decisões. 6. Sentimentos de desesperança.
C. Durante o período de dois anos (um ano para crianças ou adolescentes) de perturbação, o indivíduo jamais esteve sem os sintomas dos Critérios A e B por mais de dois meses.
D. Os critérios para um transtorno depressivo maior podem estar continuamente presentes por dois anos.
E. Jamais houve um episódio maníaco ou um episódio hipomaníaco e jamais foram satisfeitos os critérios para transtorno ciclotímico.
F. A perturbação não é mais bem explicada por transtornos do espectro esquizofrênico ou outros transtornos psicóticos.
G. Os sintomas não se devem ao efeito fisiológico de uma substância ou a outra condição médica. H. Os sintomas causam sofrimento clinicamente significativo ou prejuízo no funcionamento social,
profissional ou em outras áreas importantes da vida do indivíduo.
Asano et al. (2013) e Philip et al. (2009) indicaram a existência de um elevado
disso, a depressão pode ser uma importante causa de problemas relacionados à
adesão ao tratamento, especificamente na administração da medicação (Julian et al.,
2009), bem como conduz alterações na qualidade de vida do paciente e pode também
aumentar o risco de mortalidade nesta população (Greco et al., 2009).
É importante frisar que na literatura observa-se uma relação importante entre
a presença de depressão e o diagnóstico de LES. Todavia, com já falado
anteriormente, essa relação ainda não foi bem compreendida. Os resultados dos
estudos se mostram confusos, de modo que os pesquisadores não conseguiram
chegar a um consenso. Alguns estudos defendem causas orgânicas (Nery et al.,
2007). Outros, como o de Sehlo & Bahlasm (2013) afirmam que é uma reação à
doença crônica. Já Palagini et al. (2013), defendem que fatores psicossociais
aparecem como os mais prováveis.
Em estudos internacionais, os transtornos de humor em geral, incluindo TDM,
são encontrados com maior frequência nos pacientes com LES do que na população
em geral (Araya, Rojas, Fritsch, Acuna & Lewis, 2001; Mak, Tang & Ho, 2013).
Em pacientes com LES, a depressão se apresenta como uma das
manifestações psiquiátricas mais comuns (Asano et al., 2013; Aszalós, 2011). Outros
estudos também mostraram alguns fatores relacionados à depressão nesses
pacientes, entre esses estavam as incertezas da doença, os sintomas de fadiga física
e emocional e o custo financeiro decorrente.
Além disso, os pacientes referiram sentir-se deprimidos por se perceberem
diferentes em comparação a como se sentiam antes da doença (Beckerman, 2011;
Jarpa et al., 2011). Jarpa et al., (2011) mencionam alguns fatores que podem
o estresse de ter uma doença crônica que se soma com a tensão social e a falta de
apoio social; a dor e a incapacidade, bem como o uso de alguns tipos de medicação,
como os glicocorticóides.
Um estudo chinês, que objetivou investigar a prevalência de ideação suicida
em 295 pacientes com LES, mostrou que 98 participantes da pesquisa apresentaram
ideação suicida. Os pacientes separados, divorciados e viúvos apresentaram maior
risco. A prevalência da depressão avaliada pelo BDI foi de 58,3% (Xie et al., 2012).
Em outra região da China, um estudo semelhante foi realizado com uma
amostra de 376 pacientes com LES. Eles concluíram que a ideação suicida foi bem
comum em pacientes chineses com LES. Nesse grupo, os desempregados eram mais
propensos a apresentar ideação suicida. Esta também se apresentava com maior
intensidade nos pacientes com sintomas depressivos, eventos de vida recentes,
danos cardiovasculares e tentativas de suicídio anteriores (Mok, Chan, Cheung & Yip,
2014).
Um estudo brasileiro realizado por Ayache e Costa (2009), mostrou alta
prevalência de depressão. Um índice de 65%, o qual é superior à maioria dos estudos
vistos na literatura, o que, acredita-se estar relacionado ao número baixo de pacientes
avaliados.
Outra investigação, também realizado no Brasil, de caráter comparativo, que
objetivou averiguar a presença e intensidade de sintomas depressivos em pacientes
com LES (amostra clínica) e pacientes saudáveis (amostra não-clínica), encontrou-se
alta prevalência de sintomas depressivos nesses pacientes em comparação aos
Os sintomas depressivos também podem acarretar enfraquecimento ou
rompimento das redes sociais (Queiroz, 2009), o que se configura como um problema,
uma vez que o apoio social é entendido como um importante recurso externo para o
indivíduo num momento de susceptibilidade, agindo como um atenuante e moderador
do impacto causado pelo estresse decorrente da doença. Isso pode ser verificado em
estudos internacionais realizados em pacientes com LES (Bae,
Hashimoto, Karlson , Liang & Daltroy, 2001; Da Costa et al., 1999).
Vale salientar que neste estudo verificaremos os sintomas depressivos e não
a depressão, uma vez que é uma amostra não-clínica. Ou seja, as participantes não
têm diagnóstico de depressão.
1.4 Apoio Social e LES
Segundo o dicionário on-line Priberam, a palavra apoio significa o que
sustenta, auxílio, proteção. Já a palavra social se refere aquilo que diz respeito à
sociedade. Portanto, podemos pensar, do ponto vista literal de cada termo, que apoio
social é a proteção, o sustento, a base, o auxílio, fornecido ao indivíduo pela
sociedade.
Os humanos são seres sociais que vivem em grupos e as relações sociais
têm sido objeto de estudo de inúmeras investigações nas mais diversas áreas da
ciência.
Um dos primeiros a pesquisar a temática foi Durkheim (1951). Ele concluiu
que as taxas de suicídio eram mais altas em sujeitos socialmente isolados. Outro
teórico que também abordou o tema foi Bowlby (1969), que considerou o apego como
qual a figura de apego oferece respostas adequadas às necessidades de um bebê,
proporcionando um sentimento de segurança que é fortificador da relação. Ou seja, é
relacionando-se com o outro, com a sua figura de apego, que o bebê se sente seguro
em aventurar-se no mundo.
Na década de 70, John Cassel (1976) buscou relacionar fatores psicossociais
às doenças. E Sidney Cobb (1976) desenvolveu uma base teórica que permitiu
relacionar aspectos psicossociais à saúde. De modo geral, eles sugeriram que o
rompimento das relações sociais interfere no sistema de defesa do organismo,
deixando-o propenso às doenças em geral (Griep, 2003).
Cassel e Cobb reconheceram a importância do grupo social, defendendo que,
a natureza e a força que este fornece ao indivíduo, aliadas à capacidade de todo
organismo vivo de se adaptar psicologicamente a uma ampla variedade de
circunstâncias ambientais, teriam efeito “tamponador” (buffer) contra as implicações
físicas e psicológicas do estresse. Esse seria um entendimento de que o apoio social
está relacionado ao bem-estar apenas quando as pessoas estão lidando com eventos
estressantes em suas vidas.
Conforme o dicionário on-line Priberam, tamponar é fechar com tampão,
tapar. Na química os agentes tamponadores ajustam e estabilizam o pH de uma
solução. Nesse sentido, podemos compreender o apoio social como aquele que atua
estabilizando o indivíduo em meio a um evento estressor.
Outro entendimento propõe que o apoio social melhora o bem-estar, sem
distinção de níveis de estresse das pessoas. Em outras palavras, nessa perspectiva,
Esses dois entendimentos de apoio – apenas na presença de fatores estressores ou independentes destes - são frequentemente associados com
diferentes tipos de medidas de apoio social. Especificamente, os efeitos de
tamponamento de estresse são mais comuns quando se utilizam medidas de apoio
percebido (Rodriguez & Cohen, 1998).
Neste estudo, o apoio social será entendido como aquele que exerce efeitos
benéficos na presença de eventos estressantes. Esse entendimento mostra que
pessoas em situação de estresse necessitam de apoio social, o qual age protegendo
o indivíduo contra o impacto negativo de eventos estressantes atuando como um
efeito “tamponador” (buffer) (Rodriguez & Cohen, 1998). Diante disso, o paciente com
LES, sofre uma influência positiva mediante a presença do apoio social percebido.
Não podemos deixar de mencionar que alguns estudiosos também
pesquisaram o apoio social problemático, tendo em vista que ele nem sempre é
benéfico para os pacientes. Nesse sentido, faz-se necessário evidenciar que o apoio
fornecido pelas redes sociais do indivíduo, apesar do provedor ter sido
bem-intencionado, é percebido como não favorável. Isso porque, embora algumas
interações gerem benefícios, podem provocar também consequências negativas,
atuando assim como uma “faca de dois gumes” (Figueiredo, Fries & Ingram, 2004; Ingram, Jones, Fass, Neidig & Song, 1999; Revenson, Schiaffino, Majerovitz &
Gibofsky, 1991). Todavia, o objetivo deste trabalho é discutir o apoio social como um
fator de proteção para os pacientes com LES, o que é justificado através da
fundamentação teórica que segue.
Na literatura especializada, encontramos várias definições de Apoio Social.
conceito e maneiras de medi-lo, provavelmente, por ser um construto multifacetado
(Gonçalves, Pawlowski, Bandeira & Piccinini, 2011) e, podemos acrescentar,
subjetivo.
Utilizaremos aqui, por reconhecer que melhor se compatibiliza aos objetivos
propostos, o conceito de Cobb (1976). Ele o definiu como a informação que
proporciona ao indivíduo acreditar que é querido, amado e estimado,
reconhecendo-se como alguém que tem valor, e, faz parte de uma rede social de comunicação e
obrigações mútuas. Em outras palavras, o indivíduo se percebe como parte do grupo,
sente-se importante para este e está envolvido em uma relação de trocas positivas.
Rodriguez e Cohen (1998), defendem que o apoio social é um construto
multidimensional, que se refere aos recursos psicológicos e materiais que estão à
disposição dos indivíduos por meio de suas relações interpessoais gerando efeitos
positivos na saúde mental e física do indivíduo.
Rodriguez e Cohen (1998), citam uma variedade de estudos recentes, os
quais mostram que indivíduos socialmente isolados ou solteiros são, em comparação
com casados ou mais sociáveis, mais propensos a cometer suicídio. Estes também
apresentam altas taxas de mortalidade pelas mais variadas causas de morte e altas
taxas de tuberculose, acidentes, transtornos psiquiátricos em comparação aos
casados ou mais sociáveis. Todavia, quando o apoio se torna fonte de estresse, como
já mencionado anteriormente, o indivíduo pode ser afetado negativamente em seu
bem-estar.
Griep, Chor, Faerstein, Werneck e Lopes (2005), afirmam que o apoio social
pode se manifestar de diversas formas e exercer diferentes funções na vida do
a) Apoio material - Aquele que ocorre quando as pessoas ajudam o indivíduo
com recursos financeiros; b) Apoio afetivo - Quando as pessoas realizam
demonstrações físicas e/ou verbais de amor e afeto, suprindo o indivíduo
afetivamente; c) Apoio emocional - Envolve ter alguém de extrema confiança para
conversar, desabafar, fazer confidências, ou receber apoio em situação difícil; d)
Apoio de informação - Poder ter com quem contar quando se precisa de uma
informação, orientação ou conselho; e e) Interação social positiva - Consiste em saber
que se tem alguém para divertir-se e relaxar das tensões do dia a dia.
Embora não seja foco deste trabalho, é importante distinguir apoio social de
rede social, pois são conceitos interligados, porém, com diferenças entre si. O termo
rede traz a ideia de fios, malhas, teias que formam um tecido comum. A rede social
(social network) representa a teia de relacionamentos sociais com a qual o indivíduo
mantém contato ou alguma forma de vínculo social. Por exemplo, a vizinhança, as
organizações religiosas, o sistema de saúde, a escola, os grupos de bairro, os colegas
de trabalho, entre outros. Esses grupos podem fornecer diferentes tipos de ajuda para
o indivíduo, conforme sua estrutura e finalidade. O apoio social encontra-se na
dimensão pessoal, sendo fornecido de maneira variada por membros dessa rede
social, e em graus diversos, de forma efetiva ou não (Griep, 2003).
Portanto, rede social é uma teia de relações que conecta os indivíduos
gerando vínculos sociais e construindo um espaço onde os recursos de apoio possam
fluir. Os efeitos benéficos da rede pessoal de apoio dependem da possibilidade de
suprir os auxílios esperados pelo indivíduo e têm sido estudados como recursos
importantes que podem facilitar o enfrentamento de diferentes situações difíceis e
Cohen e Janicki-Deverts (2009) mencionam um repertório amplo de estudos
que trazem associação entre a rede social, o indivíduo e sua saúde. Essas
associações têm implicações tanto para a compreensão básica de como ambientes
sociais controlam a cognição, comportamento e fisiologia, como para a prevenção de
doenças e manutenção de uma boa saúde.
Um estudo transversal, com 232 indivíduos saudáveis, investigou a ligação
entre apoio social percebido, linfócitos e citocinas. Os resultados mostraram
associação entre o apoio social e o sistema imunológico, de modo que uma boa
percepção de apoio social tem um impacto positivo no sistema imunológico e um baixo
apoio social pode estar relacionado a um estado de inflamação crônica (Copertaro et
al., 2014).
Estudos epidemiológicos, apresentados em uma revisão sistemática de
literatura, indicaram que indivíduos com baixos níveis de apoio social têm maiores
taxas de mortalidade, especialmente como consequência de doenças
cardiovasculares (Barth, Schneider & von Känel, 2010).
Uma meta-análise de 87 estudos que investigou a associação de apoio social
percebido, o tamanho da rede, e estado civil com a sobrevivência de pacientes
portadores de câncer. Os resultados mostraram que altos níveis de apoio social
percebido, maior rede social, e ser casado, estavam associados com a diminuição do
risco relativo de mortalidade em 25%, 20% e 12%, respectivamente. Os pacientes que
nunca foram casados apresentaram taxas de mortalidade mais elevadas comparados
aos separados, viúvos e divorciados. Esses resultados sugerem que a rede social
afeta a mortalidade por câncer, direta ou indiretamente, através de um mecanismo
Há também resultados consistentes que mostram os efeitos benéficos do
apoio social sobre aspectos do sistema cardiovascular, neuroendócrino e imunológico
(Uchino, 2006). Além disso, o suporte social causa efeitos surpreendentes na
aderência ao tratamento. Ou seja, quanto maior o apoio, maior a adesão ao tratamento
(DiMatteo, 2004). Apesar desses resultados, os mecanismos pelos quais os laços
sociais influenciam os desfechos de saúde ainda não foram plenamente esclarecidos
para a comunidade científica.
O papel do apoio social tem sido pesquisado amplamente em algumas
doenças crônicas, por exemplo, o câncer. Mas no que se refere ao seu impacto sobre
o LES, ainda não foi bem esclarecido.
Um estudo caso-controle, realizado na China, por Zheng et al. (2009), com
202 participantes, objetivou analisar a qualidade de vida (QV) e o apoio social em
pacientes com LES e compará-los com as pessoas saudáveis. O grupo controle foi
selecionado a partir de pessoas da comunidade, vindos de uma mesma região que os
pacientes com LES. Eles foram pareados aos pacientes com LES por sexo, idade,
escolaridade e estado civil.
Os principais resultados mostraram que, em média, os pacientes com LES
têm prejuízo significativo na QV, em comparação com controles saudáveis, tanto no
domínio físico como no mental. Os pacientes com LES apresentaram um apoio social
mais baixo em comparação aos controles saudáveis. Os resultados indicam que o
apoio social está associado a uma melhor QV em pacientes com LES (Zheng et al.,
2009).
Em relação ao apoio social e à depressão em pacientes com LES, há também
entre o apoio social e depressão entre as mulheres afro-americanas que vivem com
LES, concluiu que, o apoio social desempenha um papel importante no
desenvolvimento de estratégias de enfrentamento, na gestão do LES e depressão
(Howe, 2009).
Nas bases de dados pesquisadas, não foram encontrados estudos no Brasil
que investigassem o apoio social em pacientes com LES. Daí a importância deste
estudo para a população brasileira com LES e para os profissionais de saúde, haja
vista o LES ser uma doença crônica que acarreta uma série de danos físicos,
emocionais e psicológicos ao paciente.
Nesse sentido, Martire e Schulz (2007), afirmam que o diagnóstico de uma
doença crônica causa um impacto negativo importante na vida das pessoas, e as
relações sociais próximas afetam positivamente os sistemas biológicos,
comportamentos de saúde e o bem-estar psicológico. Logo, o envolvimento de outras
pessoas no cuidado e apoio para o manejo de consequências adversas da
enfermidade, parece favorecer à adaptação e ao ajustamento do paciente à doença
crônica, bem como ao desenvolvimento de estratégias de enfrentamento (Howe,
2010).
Assim, considerando o que a literatura supracitada aponta sobre a alta
prevalência de sintomas depressivos em paciente com LES, bem como o apoio social
como um importante recurso externo para o indivíduo num momento de
susceptibilidade, este estudo definiu como principal objetivo verificar a associação
entre sintomas depressivos e apoio social percebido em pacientes com LES.
Nessa perspectiva, sua relevância se faz, na medida em que, os resultados
de saúde, estratégias de cuidado voltados, especificamente, à população estudada.
Isso favorecerá uma melhor adaptação à situação de conviver com uma doença
crônica de curso imprevisível que traz perdas e uma série de restrições, além de exigir
uma boa adesão ao tratamento. Somado a isso, o cuidado também pode ser
direcionado à promoção do apoio social que atua como fator protetivo, uma vez que
minimiza o impacto causado pelos fatores estressores do LES (Bae et al., 2001).
Para tanto, espera-se que os pacientes desenvolvam um melhor
enfrentamento sobre os fatores geradores de estresse inerentes ao LES, minimizando
assim os sintomas depressivos. Ademais, vale lembrar o fato de Natal-RN ser a cidade
brasileira com maior incidência de LES descrita na literatura acessada (Vilar & Sato,
2002), o que denota a necessidade de estudos com a população dessa região para
entender melhor as peculiaridades e similaridades ao compará-la com outras
populações estudadas no país e no mundo.
2. OBJETIVOS
2.1 Objetivo Geral: Verificar a associação entre sintomas depressivos e apoio social percebido em pacientes com LES.
2.2 Objetivos Específicos:
- Investigar a prevalência de sintomas depressivos em pacientes com LES;
- Investigar o apoio social percebido em pacientes com LES;
- Verificar se há associação entre a depressão, o apoio social e variáveis
3. METODOLOGIA
Trata-se de uma pesquisa quantitativa, analítica e transversal.
3.1 Sujeitos
A população desta pesquisa foi composta de pacientes do sexo feminino, com
idade acima de 18 anos, provenientes de todo o estado do Rio Grande do Norte, que
apresentaram diagnóstico de LES e estavam em tratamento no Ambulatório de
Reumatologia do Hospital Universitário Onofre Lopes (HUOL) e concordaram em
participar do estudo.
3.2 Critérios para determinação da amostra
Em pesquisa epidemiológica, quando se pretende estimar a prevalência ou
caracterizar o perfil de pacientes portadores de determinada patologia, deve-se
considerar dois aspectos importantes: a estimativa da proporção de indivíduos que
são acometidos pela doença e a população alvo (Siqueira, Sakurai & Souza, 2001).
No caso específico, cujo objetivo é verificar a prevalência de sintomas
depressivos em mulheres com LES e identificar se há associação com o apoio social
percebido, é importante que sejam levados em consideração outros critérios, dos
quais citamos: precisão, erros associados a testes de hipóteses, custo do estudo e
comprometimento ético da pesquisa.
A estimativa da proporção pode ser adquirida através de estudos anteriores
ou por meio de uma amostra piloto. Vilar e Sato (2002) estimaram que, a cidade de
Natal/RN parece ter a maior incidência de LES descrita na literatura, que é de 8,7
casos novos/100 mil habitantes/ano.
Para a Sociedade Brasileira de Reumatologia, o Brasil apresenta uma
realizados, pode chegar a 80.000 pacientes. Nesse sentido, considerando-se a
população acima de 18 anos, que é o público alvo da pesquisa, estimada pelo IBGE
no censo de 2010 e a prevalência do LES no Brasil, foi realizado o cálculo das
participantes através da Amostra Aleatória Simples (AAS).
A partir desses cálculos, obtivemos um total de 80 pacientes. Todavia, durante
a análise um questionário foi descartado porque preencheu os critérios de exclusão.
Para os critérios de inclusão elegeu-se: pacientes estarem em atendimento
no Ambulatório de Reumatologia do HUOL, com diagnóstico de LES confirmado
segundo os critérios do ACR; ser do sexo feminino e ter idade acima de 18 anos.
Para os critérios de exclusão: pacientes com histórico de doença psiquiátrica
crônica ou neuropsiquiátrica; graves problemas de fala; demência e comorbidades
que não sejam decorrentes do LES.
3.3 Local de estudo
O local de estudo foi o Hospital Universitário Onofre Lopes (HUOL), uma
instituição voltada para a assistência ao usuário do Sistema Único de Saúde (SUS).
Ele é credenciado ao SUS, de nível terciário, e oferece ao público do Rio Grande do
Norte (RN) um atendimento altamente especializado em vários segmentos. É,
portanto, referência para todo o estado no tratamento do LES.
3.4 Instrumentos
Os instrumentos utilizados foram: um questionário estruturado
sociodemográfico, a Escala de Depressão de Beck (BDI) e a Escala de Apoio Social
(EAS).
Através do questionário estruturado sociodemográfico, verificou-se dados a
de apoio e dados referentes à doença. Esse questionário foi elaborado pela
pesquisadora e testado em um estudo piloto feito antes da coleta de dados.
O Inventário de Depressão de Beck (BDI), validado no Brasil por Cunha
(2001), é uma escala de autorrelato com 21 grupos de afirmações, incluindo sintomas
e atitudes que avaliam os seguintes aspectos: tristeza, pessimismo, sensação de
fracasso, falta de satisfação, sensação de culpa, sensação de punição, auto
depreciação, auto acusações, ideias suicidas, crises de choro, irritabilidade, retração
social, indecisão, distorção da imagem corporal, inibição para o trabalho, distúrbio de
sono, fadiga, perda de apetite, perda de peso, preocupação somática e diminuição da
libido. Cada grupo possui quatro afirmações com escores que variam de 0 a 3,
denotando níveis crescentes de intensidade (Gorenstein & Andrade, 1998). Optou-se
pelo BDI por ser um instrumento com uma boa sensibilidade para detectar sintomas
depressivos e também porque já foi bastante utilizado com pacientes de LES.
A Escala de Apoio Social é composta por 19 itens, cada uma com cinco
alternativas, variando de 1 (nunca) a 5 (sempre). Ela foi validada no Brasil por Griep
(2003) e avalia a frequência com que o indivíduo percebe que pode contar com
pessoas que o apoiem em situações diversas, contendo cinco dimensões funcionais
de apoio social, sendo estas: material, emocional, afetivo, informacional e interação
social positiva.
A pontuação da escala é calculada tendo como base um escore total e o
escore de cada uma das dimensões. A escolha por esse instrumento se deu pela
necessidade de se obter informações a partir de um questionário curto e de fácil
aplicação, que disponibilizasse informações precisas sobre as dimensões de apoio