UNIVERSIDADE FEDERAL DO CEARÁ FACULDADE DE MEDICINA
DEPARTAMENTO DE FISIOLOGIA E FARMACOLOGIA PROGRAMA DE PÓS-GRADUAÇÃO EM FARMACOLOGIA
MESTRADO EM FARMACOLOGIA CLÍNICA
CRISTIANE MARIA CAVALCANTE SILVEIRA
AVALIAÇÃO DA QUALIDADE DE VIDA DE PACIENTES SUBMETIDOS À DERIVAÇÃO GÁSTRICA EM Y-DE-ROUX HÁ MAIS DE CINCO ANOS
CRISTIANE MARIA CAVALCANTE SILVEIRA
AVALIAÇÃO DA QUALIDADE DE VIDA DE PACIENTES SUBMETIDOS À DERIVAÇÃO GÁSTRICA EM Y-DE-ROUX HÁ MAIS DE CINCO ANOS
Dissertação submetida à Coordenação do Programa de Pós-Graduação em Farmacologia da Universidade Federal do Ceará como requisito para obtenção do título de Mestre em Farmacologia Clínica.
Orientadora: Profª Drª Maria Elisabete Amaral de Moraes
Coorientadora: Profª Drª Catarina Brasil d’Alva
Dados Internacionais de Catalogação na Publicação Universidade Federal do Ceará
Biblioteca de Ciências da Saúde
S586a Silveira, Cristiane Maria Cavalcante.
Avaliação da qualidade de vida de pacientes submetidos à derivação gástrica em y-de-roux há mais de cinco anos / Cristiane Maria Cavalcante Silveira. – 2014.
123 f. : il.
Dissertação (Mestrado) – Universidade Federal do Ceará, Faculdade de Medicina, Departamento de Fisiologia e Farmacologia, Programa de Pós-Graduação em Farmacologia, Mestrado em Farmacologia, Fortaleza, 2014.
Área de Concentração: Farmacologia Clínica.
Orientação: Profa. Dra. Maria Elisabete Amaral de Moraes. Coorientação: Profa. Dra. Catarina Brasil d’Alva.
1. Obesidade. 2. Qualidade de Vida. 3. Cirurgia Bariátrica. I. Título.
CRISTIANE MARIA CAVALCANTE SILVEIRA
AVALIAÇÃO DA QUALIDADE DE VIDA DE PACIENTES SUBMETIDOS À DERIVAÇÃO GÁSTRICA EM Y-DE-ROUX HÁ MAIS DE CINCO ANOS
Dissertação submetida como parte dos requisitos necessários à obtenção do grau de Mestre em Farmacologia Clínica, outorgado pela Universidade Federal do Ceará, e encontra-se à disposição dos interessados na Biblioteca de Ciências da Saúde da referida Universidade.
Aprovada em: ___/___/_____
BANCA EXAMINADORA
__________________________________________________ Prof. Dr. Manoel Ricardo Alves Martins
Universidade Federal do Ceará
_________________________________________________ Prof. Dra. Catarina Brasil d’Alva
Universidade Federal do Ceará
_________________________________________________ Profa. Dra. Maria Elisabete Amaral de Moraes
DEDICATÓRIA
A Deus, por me permitir chegar até aqui;
À NS Perpétuo Socorro tão presente nas minhas orações; Aos meus pais, pelo amor incondicional;
Ao meu esposo pelo incentivo, por acreditar que eu seria capaz;
Aos meus avós Chico Artur e Mimosa que vibraram com a neta médica e que, de longe, abençoam essa conquista; Às minhas irmãs Ana Cristina e Renata por serem uma continuação de mim;
Às minhas “Merirmãs”, presentes que a Faculdade de
Medicina me deixou;
AGRADECIMENTOS
A Deus que me concedeu saúde, sabedoria e o dom de ser médica.
Aos meus pais, Isac e Cleide, que junto às minhas irmãs Ana Cristina e Renata são o meu porto-seguro. Ao meu lindo sobrinho Guilherme, presente de Deus em nossa vida. Ao meu esposo Carlos Alberto, companheiro de toda uma vida, que tanto me incentivou, compreendeu minha ausência e hoje comemora comigo essa conquista. À Profa. Dra. Maria Elisabete Amaral de Moraes, pela orientação desse trabalho. Lembro com carinho das aulas ministradas por ela na minha graduação, sempre se destacando como uma professora tão dedicada à Universidade. Obrigada por ter me concedido tamanha oportunidade.
À Dra. Catarina Brasil, médica pesquisadora, por ter me aceito tão bem para a elaboração da pesquisa, ter me compreendido e me apoiado. Hoje, uma inspiração para a vida médica. Obrigada pela confiança depositada.
Ao Dr. Luiz Moura, por ter aberto as portas do Núcleo do Obeso do Ceará, para que eu pudesse realizar minha pesquisa.
Ao colega médico Vagnaldo Fechine Jamacaru que enriqueceu minha pesquisa com seus conhecimentos estatísticos.
Aos amigos da Unidade de Farmacologia Clínica do Departamento de Fisiologia e Farmacologia da UFC (Unifac), em especial à Ana Leite, ao Demetrius, à doce Jonaína, às queridas Fábia e Tereza.
À amiga Andréa Cavalcante, fonoaudióloga do Núcleo do Obeso do Ceará, uma amiga disponível, solidária que tanto me ajudou na realização dessa pesquisa.
Aos professores do Programa de pós-graduação em Farmacologia, por toda a dedicação a cerca do ensino.
Aos preceptores e aos colegas da residência médica em Endocrinologia do HGF. Outro sonho, que estou concretizando.
“Talvez não tenha conseguido fazer o melhor, mas lutei para que o melhor fosse feito. Não sou o que deveria ser, mas graças a Deus, não sou o que era antes”.
Silveira, CMC. Avaliação da qualidade de vida de pacientes submetidos à derivação gástrica em Y-de- Roux há mais de cinco anos. Orientadora: Profª Dra. Maria Elisabete Amaral de Moraes.
RESUMO
A prevalência de obesidade no Brasil é alarmante com estimativa de 48,5% de adultos com excesso de peso. A cirurgia bariátrica é considerada o tratamento de maior eficácia para a obesidade com benefícios para a saúde orgânica e melhora na qualidade de vida. O objetivo deste estudo foi analisar a qualidade de vida dos pacientes submetidos à derivação gástrica em Y de Roux (DGYR) há mais de 5 anos, grupo bariátrica (GB), comparando com obesos (IMC 35 kg/m2 e comorbidades ou IMC ≥ 40 kg/m2) não
operados, grupo controle (GC). O GB respondeu um interrogatório de dados antropométricos e realizou exames laboratoriais. Em ambos os grupos analisamos a qualidade de vida através do questionário Moorehead-Ardelt Quality of Life Questionnaire (M-A QoLQ) e, ansiedade e depressão com o instrumento Escala hospitalar de ansiedade e depressão. O GB, 53 pacientes operados, apresentou idade de 44 ± 12 anos e perderam 82,8 ± 16,5% do excesso de peso. A entrevista foi realizada 6,4 ± 0,9 anos após a cirurgia, esse grupo apresentou reganho de 22,8 ± 13,4% do excesso de peso perdido. A avaliação do M-A QoLQ revelou qualidade de vida muito boa em 62,3%, boa em 34,0%, razoável em 3,8%. A alteração nutricional mais prevalente foi a deficiência de vitamina D, em 70% dos pacientes. Neste grupo, foram vistos 20,4% dos pacientes com ansiedade e 1,9% com depressão. No GC, foram entrevistados 55 voluntários com 35 ± 10 anos, IMC de 42,3 ± 5,3 kg/m2. Na avaliação obtivemos, 5,4% de qualidade de vida muito boa, 16,3% boa, 65,4% razoável, 9,2% ruim e 3,7% muito ruim. O GC apresentou 42,1% de ansiedade e 26,3% depressão. Houve diferença estatisticamente significativa da qualidade de vida nos grupos estudados. A depressão apresentou maior prevalência no GC com diferença estatisticamente significante, entretanto a ansiedade não apresentou diferença nos grupos. Analisando GB, os fatores que influenciaram positivamente a qualidade de vida foram a ausência de deficiência de ferro, a ausência de ansiedade e depressão.
ABSTRACT
The prevalence of obesity in Brazil is alarming with estimated 48.5% of adults overweight. Bariatric surgery is considered the treatment more effective for obesity with benefits for organic health and improved quality of life. The objective of this study was to analyze the quality of life of patients undergoing gastric bypass Roux-Y (DGYR) for over five years, bariatric group (GB), compared to obese (BMI 35 kg / m2 and comorbidities or
BMI ≥ 40 kg / m2) non-operated control group (CG). GB answered an interrogation
anthropometric data and performed laboratory tests. In both groups we analyzed the quality of life through the questionnaire Moorehead-Ardelt Quality of Life Questionnaire (MA QoLQ) and anxiety and depression with the Hospital Scale tool for anxiety and depression. GB, 53 operated patients, showed age was 44 ± 12 years and lost 82.8 ± 16.5% overweight. The interview was conducted 6.4 ± 0.9 years after surgery, this group had regained 22.8 ± 13.4% of excess weight lost. Evaluation of MA QoLQ proved very good quality of life in 62.3%, good in 34.0%, reasonable 3.8%. The most prevalent nutritional change was the vitamin D deficiency in 70% of patients. In this group, 20.4% were seen in patients with anxiety and 1.9% with depression. In the control group, were interviewed 55 volunteers with 35 ± 10 years, BMI 42.3 ± 5.3 kg / m2. In the evaluation
we obtained 5.4% of very good quality of life, 16.3% good, 65.4% reasonable, 9.2% and 3.7% bad very bad. The CG showed 42.1% and 26.3% of anxiety depression. There was a statistically significant difference in the quality of life in both groups. Depression is more prevalent in GC with a statistically significant difference, however anxiety showed no difference in the groups. GB analyzing the factors that influenced the quality of life were the absence of iron deficiency in the absence of anxiety and depression.
Keywords: obesity, quality of life, bariatric surgery
LISTA DE FIGURAS
Figura 1. Gastroplastia em Y de Roux ... 22
Figura 2. Pacientes convocados e selecionados para o estudo ... 40
Figura 3. Evolução do IMC no pré- operatório, no nadir da perda de peso e no peso atual dos pacientes operados ... 42
Figura 4. Percentagem de pacientes com DM e HAS no grupo bariátrica e no grupo controle...42
Figura 5. Sintomas clínicos mais prevalentes no grupo bariátrica ... 43
Figura 6. Qualidade de vida no grupo bariátrica e no grupo controle ... 47
Figura 7. Percentagem de ansiedade e depressão no grupo bariátrico e no grupo controle... 53
LISTA DE TABELAS
Tabela 1. Dados antropométricos dos pacientes submetidos à cirurgia bariátrica (grupo bariátrica) e pacientes aguardando o procedimento (grupo controle) ... 41
Tabela 2. Resultados dos exames laboratoriais dos pacientes submetidos à DGRY ... 46
Tabela 3. Resultado do questionário de avaliação da qualidade de vida M-A QolQ no grupo bariátrica e no grupo controle ... 47
Tabela 4. Pontuação total e em cada quesito interrogado no questionário M-A QolQ nos grupos bariátrica e controle ... 47
Tabela 5. Avaliação da qualidade de vida nos pacientes dos grupos Controle e Bariátrico ... 49
Tabela 6. Avaliação da qualidade de vida nos pacientes dos grupos Bariátrico e Controle de forma agrupada em dois subgrupos ... 49
Tabela 7. Relação entre qualidade de vida e reganho de peso nos pacientes operados ... 50
Tabela 8. Relação entre qualidade de vida e deficiência de ferro nos pacientes operados ... 51
Tabela 9. Relação entre qualidade de vida e deficiência de vitamina D nos pacientes operados ... 51
Tabela 10. Relação entre qualidade de vida e deficiência de vitamina B12 nos pacientes operados ... 52
Tabela 11. Relação entre qualidade de vida e ansiedade nos pacientes operados, grupo bariátrica ... 54
LISTA DE QUADROS
Quadro 1: Evolução da cirurgia bariátrica no Brasil ... 23
Quadro 2: Classificação do questionário sobre qualidade de vida M-A QoLQ de acordo com a pontuação ... 35
Quadro 3: Estudos de percentagem do excesso de peso perdido (%PEP) em pacientes submetidos à DGYR de acordo com o tempo de acompanhamento..58
LISTA DE ABREVIATURAS E SIGLAS
ABESO Associação brasileira para o estudo da obesidade e da síndrome metabólica
DYGR Derivação gástrica em Y de Roux
DM Diabetes mellitus
EHAD Escala hospitalar de ansiedade e depressão
FI Fator intrínseco
GB Grupo bariátrica
GC Grupo controle
HAS Hipertensão arterial sistêmica
IMC Índice de massa corpórea
INR International normalized ratio- Razão normalizada internacional
M-A QoLQ Moorehead-Ardelt Quality of life questionnaire- Questionário de Qualidade de vida Moorehead-Ardelt
OMS Organização Mundial de Saúde
PEP Perda do excesso de peso
PTH Paratormônio
QV Qualidade de vida
RDW Red Cell Distribution Width- Distribuição por tamanho das células vermelhas
SBCBM Sociedade brasileira de cirurgia bariátrica e metabólica SBEM Sociedade brasileira de endocrinologia e metabologia
TAP Tempo de protrombina
VCM Volume corpuscular médio
Sumário
1.
INTRODUÇÃO ... 18
1.1 Obesidade ... 18
1.2. Cirurgia bariátrica... 20
1.3 Qualidade de vida e obesidade ... 25
JUSTIFICATIVA ... 28
2. OBJETIVOS ... 30
2.1. Objetivo geral ... 30
2.2. Objetivos específicos... 30
3. MATERIAIS E MÉTODOS ... 32
3.1. Tipo de estudo ... 32
3. 2. Local da pesquisa ... 32
3.3 Participantes do estudo ... 32
3.4 Amostragem ... 33
3.5. Estudo Clínico do grupo bariátrico ... 33
3.5.1. Questionário para avaliação de qualidade de vida Moorehead- Ardelt (M-A QoLQ)... 34
3.5.2 Escala hospitalar de ansiedade e depressão ... 36
3.5.3. Aspectos Éticos ... 36
3.5.4. Análise estatística ... 37
4. RESULTADOS ... 40
4.1. Casuística ... 40
4.2. Dados antropométricos ... 41
4.3. Análise clínica do Grupo Bariátrico ... 44
4.5. Análise da qualidade de vida ... 47
5. Discussão ... 57
6. CONSIDERAÇÕES FINAIS ... 69
7. CONCLUSÃO ... 70
8. REFERÊNCIAS BIBLIOGRÁFICAS... 72
APÊNDICES ... 82
“Saber não é suficiente, temos que aplicar. Ter vontade não é suficiente, temos que implementá-la”
INTRODUÇÃO
1.1 Obesidade
A obesidade pode ser definida como acúmulo de tecido gorduroso localizado ou generalizado, provocado por desequilíbrio nutricional, associado ou não a distúrbios genéticos ou endócrino-metabólicos. É uma condição associada com relevantes comorbidades e que vem sendo intensamente estudada. É um dos principais problemas da sociedade moderna e inevitavelmente será o maior problema no mundo desenvolvido.
O índice de massa corpórea (IMC) foi desenvolvido no final do século XIX por Lambert Quetelet e adotado pela OMS como uma medida indireta da obesidade, sendo utilizado em estudos clínicos e epidemiológicos para definir e quantificar a obesidade. Esse cálculo corresponde à relação entre o peso (em quilogramas) e o quadrado da altura (em metros). Considera-se normal o IMC entre 18,5 e 24,9 kg/m2. A faixa de IMC
entre 25 e 29,9 kg/m2 representa sobrepeso. Obesidade grau I abrange indivíduos com
IMC entre 30 e 34,9 kg/m2, obesidade grau II se refere ao IMC entre 35 e 39,9 kg/m2 e obesidade grau III ou obesidade mórbida é representada pelo IMC ≥ 40 kg/m2.
Entretanto, apesar de ter uma boa acurácia na determinação da presença e do grau de obesidade frente a inquéritos populacionais, o IMC apresenta algumas limitações quando utilizado individualmente como parâmetro para definição de obesidade; não descreve a variação da composição corporal (massa gorda vs. massa magra) e desconsidera idade, sexo e distribuição de gordura corporal, sendo importante ressaltar que a adiposidade abdominal está associada a um maior risco cardiometabólico. Apesar dessas limitações, é demasiadamente usado como critério definidor de obesidade(WHO, 2004).
ser considerada uma doença dos países desenvolvidos, agora também acomete indivíduos de países em desenvolvimento com taxas de crescimento elevadas. No Brasil, de acordo com dados do Ministério da Saúde, 48,5% da população adulta apresentavam excesso de peso em 2011, enquanto em 2013 esse número aumentou para 51% (MS, VIGITEL, 2013). Entre os homens, a prevalência de excesso de peso é maior do que nas mulheres: 54,5% deles estão nessa situação enquanto, entre as mulheres, o índice é de 48,1%. Quanto à obesidade, as mulheres têm índice pior; 18,2% delas são obesas, enquanto 16,5% dos homens apresentam o problema (COSTA RC, 2011). A obesidade também acomete crianças. Em 2009, uma em cada três crianças de 5-9 anos e um em cada cinco adolescentes estavam acima do peso recomendado pela OMS. O impacto dessa epidemia na economia nacional torna a obesidade um problema de saúde pública e faz com que o estudo da obesidade seja importante a fim de que se tomem medidas para orientar o seu controle, prevenção e tratamento.
Vários estudos epidemiológicos têm demonstrado que a obesidade está fortemente associada com maior risco de eventos cardiovasculares, câncer e maior mortalidade por todas as causas. No estudo NHANES III (1986), a obesidade foi associada com o aumento da prevalência de diabetes mellitus tipo 2, hipertensão arterial sistêmica, dislipidemia, doença arterial coronariana, doença da vesícula biliar e osteoartrose. Essa enfermidade está também associada com maior risco de apnéia obstrutiva do sono, doenças cerebrovasculares, esteatohepatite não-alcoólica e certos tipos de câncer. (COSTA RC, 2011; TORGEIR TS et al., 2011). Além disso, indivíduos
obesos têm um aumento de 50-100% do risco de morte quando comparados a indivíduos com peso normal. E a obesidade é identificada como a segunda causa mais frequente de morte, após o tabagismo, devido a fatores de risco modificáveis (MOKDAD AH et al., 2005). Diante desses dados, a obesidade pode ser apontada como fator causal relacionado à incapacidade funcional, redução da qualidade de vida e redução da expectativa de vida.
estilo de vida ativo fisicamente e com refeições regulares ao longo do dia. O suporte social, a estabilidade psicológica e a capacidade de lidar com situações de estresse também são fatores que influenciam positivamente. Os fatores que influenciam negativamente a perda ponderal e o reganho de peso incluem a ciclicidade do peso, alterações comportamentais como a compulsão alimentar e a ingestão alimentar como resposta ao estresse (SOLOMON CG et al, 2004, MANCINI M, 2010).
A orientação dietética, a prática de atividade física e o uso de fármacos são, portanto, os pilares no tratamento da obesidade, entretanto apenas cerca de 20% dos obesos conseguem fazer mudanças em hábitos de vida e de maneira muito irregular. Sendo assim, o tratamento convencional para a obesidade mórbida continua produzindo resultados insatisfatórios, de forma que 95% dos pacientes recuperam seu peso inicial em até dois anos (SOLOMON CG, 2004).
Devido à necessidade de uma intervenção mais eficaz na condução de obesos graves, a indicação das cirurgias bariátricas vem crescendo nos dias atuais. Embora medicamentos e dietas de baixo valor calórico sejam indicados no tratamento da obesidade, a cirurgia bariátrica é considerada o tratamento de maior eficácia para a obesidade grau II e III (TORGEIR TS et al., 2011).
São candidatos ao tratamento cirúrgico os pacientes com IMC ≥ 40 Kg/m2 ou aqueles com IMC ≥ 35 Kg/m2 associado a comorbidades, tais como apneia do sono,
diabetes mellitus tipo 2, hipertensão arterial sistêmica, dislipidemia e dificuldades de locomoção. A seleção de pacientes requer um mínimo de dois anos de tentativa com tratamentos convencionais, dieta e atividade física, além do insucesso ou recidiva do peso através de dados colhidos na história clínica. Essa exigência não se aplica em casos de pacientes com IMC maior que 50 e para pacientes com IMC entre 35 a 50 com doenças de evolução progressiva ou elevada morbidade (CONSENSO BRASILEIRO DE CIRURGIA BARIÁTRICA, 2008).
A cirurgia bariátrica foi descrita inicialmente na década de 50 com procedimentos que causavam disabsorção grave, sendo logo abandonada. Durante a década de 70 os estudos foram retomados e as técnicas aprimoradas. Foi nesse período que o professor Arthur Garrido, Salomão Chaib e equipe iniciaram as cirurgias no Hospital das Clínicas de São Paulo. O procedimento foi amplamente divulgado nos anos 90 com a notória ajuda de dois cirurgiões, Fobi e Capella, que introduziram a derivação gástrica em Y de Roux com colocação de anel de silicone isolando o estômago distalmente.
As diversas técnicas de cirurgia bariátrica reduzem a ingestão calórica e/ou a absorção de nutrientes através de modificações da anatomia do trato gastrointestinal. As técnicas restritivas limitam a ingestão de alimentos através da criação de um pequeno reservatório gástrico com uma via de saída estreita a fim de retardar o esvaziamento gástrico. São representadas pela gastroplastia vertical em sleeve e pela banda gástrica ajustável. As técnicas disabsortivas promovem o bypass ou desvio de segmentos do intestino delgado impedindo a absorção de diversos nutrientes, sendo representados pela derivação gástrica em Y de Roux (DGYR) e pela derivação biliopancreática. Na verdade, as duas últimas representam procedimentos mistos na medida em que associam o desvio de segmentos do delgado à redução do reservatório gástrico.
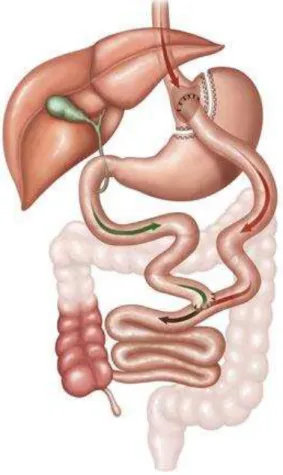
A técnica de Fobi e Capela consiste na redução da capacidade gástrica para um volume de cerca de 20 mL. O estômago remanescente, assim como o duodeno e os primeiros 50 cm de jejuno ficam permanentemente excluídos do trânsito alimentar. O pequeno reservatório gástrico é então anastomosado a uma alça jejunal isolada em Y (daí o nome Y de Roux, que foi o pioneiro da técnica) e o seu esvaziamento é limitado por um anel de silicone, colocado 5,5 cm à transição esofagogástrica e 1,5 cm proximal à anastomose gastrojejunal, reduzindo assim o tamanho da luz gástrica. As secreções provenientes do estômago e do duodeno desembocam no jejuno por uma anastomose 100-150 cm abaixo do reservatório, distância que irá depender do IMC do paciente (FIGURA 1).
as complicações pós-operatórias com o uso do anel, como a erosão do material e a obstrução, além de tornar o tempo cirúrgico menor. No Brasil, as primeiras cirurgias
com a nova técnica foram realizadas em 2005. Em nossa pesquisa, os pacientes envolvidos foram submetidos à cirurgia sem o uso do anel de silicone, portanto a chamada DGYR. Suas complicações podem ser: fístulas, estenoses, úlceras e hérnias (ZEVE JLM et al, 2012).
Figura 1. Gastroplastia em Y de Roux.
Nos Estados Unidos, a principal técnica cirúrgica empregada é a derivação gástrica em Y de Roux (DGYR) por videolaparoscopia, tendo sido realizadas aproximadamente 180.000 cirurgias/ano até 2011. Esse procedimento se associou com 10 a 18% de morbidade e 0,1 a 0,3% de mortalidade. No Brasil, em 2010, foram realizadas 60.000 cirurgias, sendo 35% por videolaparoscopia, de acordo com dados da Sociedade Brasileira de Cirurgia Bariátrica e Metabólica. De acordo com o Ministério da Saúde, apenas 6.029 foram feitas pelo Sistema Único de Saúde (SUS) em 2013.
Quadro 1. Evolução da cirurgia bariátrica no Brasil
Fonte: Sociedade brasileira de cirurgia bariátrica e metabólica
A perda ponderal obtida com a DGYR é superior àquela relacionada às técnicas puramente restritivas, sendo relatada perda de aproximadamente 70% do excesso de peso corporal (GUILHERME M et al., 2011; BUCHWALD H et al., 2004). Trata-se, portanto, de um procedimento bastante eficaz resultando também em melhora das comorbidades associadas à obesidade.
Garrido AB et al., 2004, estudaram 150 pacientes operados por DGYR. Destes, 18 (12%) tiveram o diagnóstico de diabetes mellitus durante os exames pré- operatórios, 24 pacientes (16%) já faziam uso de insulina e 51 pacientes (34%) usavam hipoglicemiantes orais. Após a cirurgia, 81% dos pacientes (n=61) não apresentavam mais diabetes mellitus e nenhum fazia uso de insulina. Outro estudo apontou a resolução de diabetes mellitus do tipo 2 em 74% dos pacientes operados pela mesma técnica (TORQUATTI A, 2005). Um grupo de 47 pacientes femininas obesas foram estudadas, após a DGYR, quanto à glicemia de jejum, pressão arterial e hipercolesterolemia. A glicemia de jejum apresentou queda relevante nos 3 primeiros meses do procedimento. Ao final de 12 meses, todas as 20 pacientes que tinham DM2
EVOLUÇÃO DA CIRURGIA BARIÁTRICA NO BRASIL CIRURGIAS REALIZADAS POR ANO
2003 - 16.000 2004 - 18.000 2005 - 22.000 2006 - 29.500 2007 - 33.000 2008 - 38.000
ou glicemia de jejum alterada apresentavam níveis glicêmicos e hemoglobina glicosiladas normais. Nenhuma delas estava usando drogas hipoglicemiantes. Valores de triglicerídeos reduziram 49,2%. O HDL- colesterol aumentou 27,2%. A redução da pressão arterial foi, em média, de 28,7 mmHg na sistólica e de 20,8 mmHg na diastólica. Portanto, uma melhora evidente na síndrome metabólica destas pacientes foi observada (CARVALHO PS, 2007).
Além disso, Adams T et al. (2007) publicaram estudo retrospectivo envolvendo 9949 pacientes operados pela técnica de DGYR e 7925 obesos não operados (grupo controle), evidenciando que, no grupo operado, a mortalidade total a longo prazo (mais de 7 anos) após a cirurgia foi significativamente menor por diabetes, doenças cardíacas e câncer. Por outro lado, nesse grupo, a mortalidade por acidentes e suicídio foi 58% maior.
Entretanto, a literatura têm demonstrado alterações no estado nutricional de pacientes submetidos à cirurgia bariátrica, sobretudo quando utilizadas técnicas disabsortivas ou mistas, as quais podem aparecer após semanas e/ou anos (ADAMS TD, GRESS RA, HUNT SC., 2007; DAVID H et al., 2010). As deficiências de ferro, vitamina B12, cálcio e vitamina D são as mais frequentemente observadas após a DGYR, podendo ser detectadas e tratadas de forma simples e eficaz durante o seguimento pós-operatório desses pacientes (BORDALO LA, TEIXEIRA TF, MOURÃO DM, 2011).
Com este procedimento, a ingestão de carboidratos simples e açucares pode causar a chamada síndrome de dumping, resultante da rápida chegada do alimento ao intestino delgado, o que torna o meio hiperosmolar, com maior avidez por água, causando náuseas, rubor facial, sintomas de hipoglicemia e dor epigástrica. São sintomas desagradáveis que podem ser precoces (aparecer de 30 a 60 minutos após a refeição) ou tardios (de 1 a 3 horas após a refeição).
1.3 Qualidade de vida e obesidade
A avaliação da qualidade de vida vem sendo incorporada à avaliação tradicional de parâmetros clínicos, laboratoriais e radiográficos dos pacientes submetidos à cirurgia bariátrica. Esta é uma avaliação pessoal contínua e dinâmica, que inclui a percepção do doente sobre o seu bem-estar.
Na literatura, há estudos comparando qualidade de vida antes e após a intervenção cirúrgica(ADAMS TD, GRESS RA, HUNT SC., 2007; DAVID H et al., 2010). A melhora da qualidade de vida dos pacientes é evidente e documentada na literatura, se destacando no primeiro ano do pós-operatório, e parece não haver diferença de acordo com a técnica utilizada(MIKA H, SALMIMEM P, MIKAEL V., 2011).
Forbush SW et al. (2011) estudaram três grupos de pacientes em diferentes períodos do pós-operatório (1 a 2 anos, 3 anos e 5 anos após a cirurgia) quanto à qualidade de vida e à percepção acerca da sua saúde mental e física. Esses autores concluíram que a pontuação para qualidade de vida foi progressivamente declinando no decorrer do pós-operatório. Os pacientes atribuíram esse fato ao novo ganho ponderal que começa a ocorrer por volta de 4-5 anos após a cirurgia.
Karrlsson J et al. (2011) já haviam relatado que a melhora na qualidade de vida era relevante logo nos primeiros 2 anos após a cirurgia bariátrica e estava intimamente relacionada com a perda ponderal rápida. Por outro lado, a piora posterior da qualidade de vida estava de certo modo relacionada com novo ganho ponderal e com o não comparecimento a consultas de seguimento.
Torgeir TS et al. (2011) também estudaram a qualidade de vida no pré-operatório e no 5° ano pós-operatório, comparando técnicas cirúrgicas diferentes: derivação gástrica em Y de Roux (n=31) e derivação biliopancreática (n=29). Esses autores não encontraram diferença significativa entre os grupos quanto à melhora da qualidade de vida, o que evidencia o benefício de ambos os procedimentos.
subclínicos que podem confundir a percepção dos pacientes e coincidem temporalmente com a perda do acompanhamento médico, já que nesse período há uma importante evasão das consultas.
A equipe multidisciplinar (endocrinologista, psicólogo, psiquiatra, cirurgião, nutricionista, cardiologista, pneumologista, fonoaudiólogo e odontólogo) deve trabalhar em conjunto visando a melhora da saúde e da qualidade de vida do paciente, assim como a correção das deficiências nutricionais envolvidas. Vale ressaltar que o termo qualidade de vida abrange os aspectos físico, psicológico e social, incorporando expectativas e percepções.
JUSTIFICATIVA
A obesidade tornou-se um relevante problema de saúde pública uma vez que as consequências para a saúde são muitas, variando desde o risco aumentado de doenças orgânicas até o pior desempenho no trabalho, no convívio social e na auto-estima. Os critérios para caracterização do paciente como candidato à cirurgia bariátrica levam em consideração dados objetivos como o IMC e a presença de comorbidades, porém não se avalia a repercussão da obesidade na qualidade de vida do indivíduo. O bem estar psicológico e o desempenho nas atividades laborais idealmente deveriam ser julgados na indicação do procedimento.
OBJETIVOS
2. OBJETIVOS
2.1. Objetivo geral
Avaliar a qualidade de vida dos pacientes com obesidade mórbida submetidos à cirurgia bariátrica (derivação gástrica em Y de Roux) há mais de 5 anos.
2.2. Objetivos específicos
Determinar a frequência das deficiências nutricionais e os sintomas correlacionados
Determinar a existência de associação entre qualidade de vida e deficiências nutricionais, tais como dosagem deferro, vitamina D e vitamina B12.
Determinar a existência de associação entre qualidade de vida e reganho de peso.
3. MATERIAIS E MÉTODOS
3.1. Tipo de estudo
Trata-se de um estudo do tipo transversal que faz parte de um projeto de pesquisa mais amplo de avaliação do estado nutricional, metabólico e de qualidade de vida de pacientes submetidos à cirurgia bariátrica.
3. 2. Local da pesquisa
Foram incluídos pacientes submetidos à derivação gástrica em Y de Roux por um único cirurgião digestivo pertencente ao Núcleo do Obeso do Ceará, assim como indivíduos candidatos ao procedimento, em avaliação no mesmo serviço. O Núcleo do Obeso do Ceará é uma clínica que conta com uma equipe multidisciplinar de acompanhamento do paciente no pré- e pós-operatório de cirurgia bariátrica, gerenciada pelo Dr. Luiz Moura, pioneiro deste procedimento no Ceará. Desde 1997, mais de 3.000 cirurgias foram realizadas com uma média de 25-30 cirurgias/mês.
3.3 Participantes do estudo
A coleta de dados foi realizada no Núcleo do Obeso do Ceará no período de julho/ 2012 a julho/ 2013 através da revisão de prontuários, bem como entrevista presencial dos pacientes selecionados. Cada indivíduo foi informado a respeito da pesquisa, sendo a inclusão no estudo condicionada ao seu consentimento livre e esclarecido.
Critérios de Inclusão
de ambos os sexos, submetidos à cirurgia bariátrica há mais de cinco anos. Através de contato telefônico, foram convidados a participar da pesquisa e assinaram o termo de consentimento livre e esclarecido. E o grupo controle (GC), foi composto por pacientes obesos com indicação cirúrgica (IMC entre 35 e 35,9 Kg/m² com comorbidades ou IMC
≥ 40 Kg/m²) que ainda não se submeteram à cirurgia bariátrica, convidados durante a palestra pré-operatória que ocorre mensalmente na sede do Núcleo do Obeso do Ceará.
Critérios de Exclusão
Foram excluídos os indivíduos portadores de doenças sistêmicas que pudessem afetar a qualidade de vida tais como insuficiência cardíaca ou respiratória, insuficiência renal crônica (creatinina > 1,5 mg/dL), cirrose hepática e neoplasias. Foram excluídas as gestantes.
3.4 Amostragem
O grupo pós-cirurgia bariátrica (GB) foi composto por 53 pacientes submetidos à derivação gástrica em Y de Roux há mais de cinco anos. Eles foram convocados para comparecimento no Núcleo do Obeso do Ceará através de contato telefônico, no qual informamos acerca da pesquisa.
O grupo controle (GC) foi composto por 55 pacientes candidatos à cirurgia bariátrica convidados aleatoriamente, que preenchessem os critérios de inclusão, dentre aqueles que aguardavam o procedimento no mesmo serviço.
3.5. Estudo Clínico do grupo bariátrico
onde aplicamos um questionário envolvendo as possíveis queixas relacionadas à cirurgia, comorbidades, possíveis restrições alimentares, medicações em uso, dados de peso e IMC, (APÊNDICE A), o interrogatório M-A QoLQ sobre qualidade de vida em obesos (ANEXO 1) e, ainda, aplicamos o questionário de Avaliação Hospitalar para Ansiedade e Depressão (ANEXO 2). Fornecemos solicitações de exames laboratoriais, os quais são preconizados pela Endocrine Society em recente consenso de acompanhamento clínico, assim como pela Associação Brasileira para Estudos sobre Obesidade (ABESO) e Sociedade Brasileira de Endocrinologia (SBEM).
Na terceira etapa, o paciente retornava ao Núcleo do Obeso com os resultados dos exames laboratoriais, hemograma completo, ferro, ferritina, saturação de transferrina, vitamina B12, cálcio, fósforo, paratormônio, vitamina D, calciúria de 24 h, fosfatase alcalina, albumina, TAP com INR, enzimas hepáticas, uréia e creatinina, sódio, magnésio, potássio e zinco. Os pacientes foram consultados por uma médica endocrinologista sendo orientados quanto aos resultados, medicações necessárias e então, encaminhados para posterior seguimento com seu médico assistente.
O grupo controle (GC), constituído por obesos com indicação cirúrgica, porém ainda não submetidos à cirurgia bariátrica, foi submetido à avaliação antropométrica, assim como avaliação da qualidade de vida através do questionário M-A QoLQ e avaliação de ansiedade e depressão através da Escala Hospitalar de Ansiedade e Depressão com o objetivo de comparar qualidade de vida, bem como prevalência de ansiedade e depressão entre os dois grupos.
3.5.1. Questionário para avaliação de qualidade de vida Moorehead- Ardelt (M-A QoLQ)
indivíduo se sente, o quanto a obesidade interfere nas suas atividades diárias, na auto-estima, no desempenho sexual e na realização de atividades físicas. Está validado para pesquisas em população obesa, na literatura, desde 1998, sendo intensamente utilizado para avaliação da qualidade de vida no pós-operatório da cirurgia bariátrica (ORIA HE, MOOREHEAD MK, 1998; MELODIE K, et al., 2003). Este questionário foi submetido à tradução transcultural para o português e validado (MACIEL J, et al., 2014). O questionário M-A QoLQ avalia a de qualidade de vida, por meio de pontuações de -3 a 3, sendo -3 a pior nota e 3 a melhor nota (ANEXO 1).
Consta de 06 perguntas: como você se sente depois da perda de peso, qual a sua capacidade para participar de atividades físicas, o quão está disposto a se envolver socialmente, como está sua capacidade para trabalhar, como está o interesse sexual e como se relaciona com a comida: como pra viver ou vive para comer? É composto por figuras didáticas e sempre relaciona a pergunta à percepção do entrevistado quanto à sua perda ponderal.
A cada pergunta, o paciente marca um item de resposta cuja pontuação varia de -0,5 (pior) até 0,5 (melhor) e, ao final, é feito o somatório. A qualidade de vida é classificada de acordo com a pontuação total, sendo -3 a -2,1 representativa de qualidade de vida muito ruim, -2 a -1,1: qualidade de vida ruim, -1 a 1: qualidade de vida razoável, 1,1 a 2: qualidade de vida boa e 2,1 a 3: qualidade de vida muito boa.
Quadro 2. Classificação do questionário sobre qualidade de vida M-A QoLQ de acordo com a pontuação
Classificação da Qualidade de vida Intervalo da pontuação
Muito Boa 2,1 a 3
Boa 1,1 a 2
Razoável -1 a 1
Ruim -2 a -1,1
3.5.2 Escala hospitalar de ansiedade e depressão
A Escala Hospitalar de Ansiedade e Depressão (EHAD) é um instrumento simples, desenvolvido por um grupo de anestesiologistas, que pode revelar casos de transtorno do humor (MARCOLINO JA, MATHIAS LAS, ALLI LA., 2007). Foi inicialmente desenvolvida para aplicação em pacientes internados, entretanto foi aprovada para utilização em pacientes ambulatoriais (VAGE V, SOLHAUG JH, VISTE A., 2013). Essas patologias podem estar relacionadas com a obesidade e podem ser negligenciadas pela equipe multidisciplinar que atende o paciente candidato à cirurgia bariátrica. E o paciente, portanto, se beneficiaria de intervenção e seguimento psicológico e psiquiátrico. Trata-se de um interrogatório composto por 14 perguntas, das quais 7 são voltadas para a avaliação da ansiedade (HADS-A) e 7 para a depressão (HADS-D). Cada uma das perguntas possui 4 respostas que são pontuadas de zero a três, compondo uma pontuação máxima de 21 pontos para cada escala. Foram adotados os pontos de cortes recomendados para ambas as subescalas: 0-8 pontos indicando ausência de ansiedade e/ou depressão; e ≥ 9 pontos, presença de ansiedade e/ou depressão (ANEXO 2).
Limitações e Riscos
As limitações dessa pesquisa podem estar relacionadas ao não preenchimento completo dos questionários, às possíveis desistências dos pacientes e à não coleta dos exames laboratoriais solicitados.
3.5.3. Aspectos Éticos
3.5.4. Análise estatística
Os resultados obtidos foram analisados estatisticamente com o auxílio do programa GraphPad Prism versão 6.0 (Graph Pad Software Inc., SanDiego, CA, EUA).
A idade, os dados antropométricos (peso, IMC, excesso de peso) e os resultados de exames laboratoriais, por se tratarem de variáveis contínuas, foram descritos através de média ± desvio-padrão quando apresentaram distribuição normal e através de mediana (valores mínimo e máximo) quando apresentaram distribuição não normal. O teste de Kolmogorov-Smirnov foi usado para verificar a normalidade da distribuição.
Estas mesmas variáveis contínuas foram comparadas entre os grupos de pacientes e controles através do teste “T de Student” para dados não emparelhados nos casos de distribuição normal e através do teste de Mann-Whitney nos casos de distribuição não normal.
Os escores obtidos a partir da aplicação do questionário M-A QoLQ para avaliação da qualidade de vida, por se tratarem de dados ordinais não emparelhados, foram comparados entre os grupos de pacientes e controles através do teste de Mann -Whitney. Em virtude da categorização final desses escores em 5 níveis de qualidade de vida (muito boa, boa, razoável, ruim e muito ruim), as proporções de pacientes e controles com os diferentes resultados de qualidade de vida foram comparados através do teste do qui-quadrado.
As proporções de indivíduos com ansiedade, assim como as proporções daqueles com depressão foram comparadas entre pacientes e controles através do teste exato de Fisher em virtude do pequeno n de controles submetidos à avaliação de ansiedade e depressão.
Em cada grupo (pacientes ou controles), foi verificada a existência de correlação entre qualidade de vida e ansiedade, assim como entre qualidade de vida e depressão com a utilização da soma dos escores obtidos na aplicação de ambos os questionários. A correlação de Pearson foi aplicada a amostras de distribuição normal e a correlação de Spearman a amostras de distribuição não normal.
4. RESULTADOS
4.1. Casuística
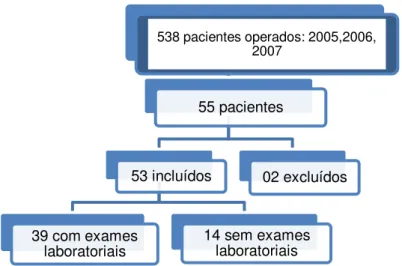
Foram convidados para o estudo inicialmente os pacientes operados em 2007, seguidos daqueles operados em 2006 e em 2005. No banco de dados do serviço, constavam os nomes de 195, 157 e 186 indivíduos submetidos à cirurgia nos anos 2007, 2006 e 2005, respectivamente, perfazendo um total de 538 pacientes. Foram feitas ligações telefônicas para todos esses números, dos quais cerca de 200 já não eram mais válidos. Entre os contatos telefônicos ainda ativos, obtivemos sucesso em conversar com aproximadamente 300 indivíduos, os quais foram verbalmente convidados a participar do estudo. Cerca de 200 negaram a participação ou já não moravam mais na cidade, ou mesmo se comprometeram a retornar a ligação e não o fizeram. Do total de 100 indivíduos que concordaram ao primeiro contato, 55 compareceram ao Núcleo do Obeso do Ceará conforme determinado.
Figura 2. Pacientes convocados e selecionados para o estudo.
O grupo controle (GC) foi composto por 55 pacientes obesos, idade média de 35 ± 10 anos, com indicação de cirurgia bariátrica e com o desejo desta, porém aguardando o procedimento cirúrgico, sendo 33 mulheres e 22 homens. Foram convidados a participar durante a palestra de pré-operatório que ocorre mensalmente no Núcleo do Obeso do Ceará, mediante preencherem os critérios de inclusão.
4.2. Dados antropométricos
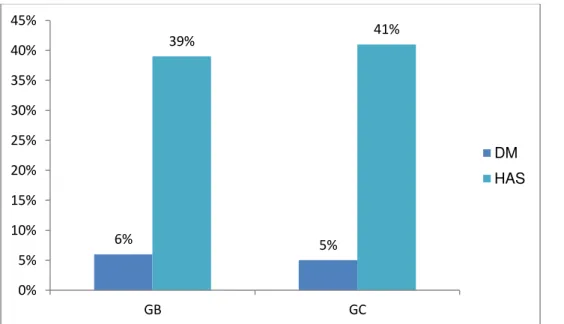
No pré-operatório, os pacientes (GB) apresentaram peso de 126,8 ± 25 Kg e IMC de 46,9 ± 6,8 kg/m2, oque correspondeu a um excesso de peso de 66,2 ± 20,5 kg (peso pré-operatório menos peso correspondente ao IMC de 22,5 Kg/m²). Nessa ocasião, 39,6% (21/53) dos pacientes eram portadores de hipertensão arterial sistêmica (HAS) e 5,6% (03/53) de diabetes mellitus tipo 2 (DM2). Eles evoluíram com IMC mínimo de 27,1 ± 4,4 Kg/m2, o que corresponde ao peso mínimo atingido de 73,2 ± 16,7 Kg. Esse
nadir de IMC foi atingido ao final do primeiro ano de pós-operatório em 58% dos casos. A perda ponderal correspondente foi de 53,6 ± 17,2 Kg do peso pré-operatório, o que representou uma perda de 82,8 ± 16,5% do excesso de peso (TABELA 1). Nas mulheres, a perda do excesso de peso foi de 84,9 ± 2,3% e nos homens foi de 76,2 ± 4,3%, sendo a diferença entre os sexos não estatisticamente significante (p=0,07).
538 pacientes operados: 2005,2006, 2007
55 pacientes
53 incluídos
39 com exames
A avaliação clínica nesse estudo foi realizada aos 6,4 ± 0,9 anos de pós-operatório e, nessa data, 100% dos indivíduos haviam apresentado algum grau de reganho de peso, sendo o IMC médio de 31,3 ± 5,7 Kg/m2 (Figura 3). O reganho de
peso foi aferido em 12,5 ± 8,7 Kg, o que correspondeu a 22,8 ± 13,4% do total de peso que os pacientes haviam perdido. Nas mulheres, o reganho do peso perdido foi de 21,9% (12,1%-27,7%) e nos homens foi de 25,3 ± 13,6%, não estatisticamente significante (p=0,41).
O GC apresentou IMC médio de 42,3 ± 5,3 Kg/m2. Nesse grupo, a idade e o IMC médio foram significativamente inferiores aos observados no grupo operado na data da realização da cirurgia (Tabela 1).
Tabela 1. Dados antropométricos dos pacientes submetidos à cirurgia bariátrica (grupo bariátrica) e pacientes aguardando o procedimento (grupo controle)
Variáveis GB GC P
Idade (anos) 44,0 ± 12 35 ± 10 0,0006
Sexo M:40 H:14 M:33 H:22 0,002
Idade durante a cirurgia (anos) 37,0 ± 12,0 - --
Δ tempo pós-operatório (anos) 6,4 ± 0,9 - --
IMC* pré-operatório (Kg/m²) Peso pré-operatório (Kg) Excesso de peso (Kg)
46,8 ± 6,7 126,8 ± 25 66,2 ± 20,5
42,3 ± 5,3 118 ± 20,0 55,1 ± 16,0
0,0002 NS** 0,002 Nadir do IMC* (Kg/m²)
Nadir do peso (Kg) Peso perdido (Kg)
Excesso de peso perdido (%)
27,1 ± 4,4 73,2 ± 16,6 53,6 ± 17,2 82,8 ±16,5%
- --
IMC* atual (Kg/m²) Peso atual (Kg)
Reganho de peso (Kg)
Reganho de peso (% do excesso de peso perdido)
31,7 ± 5,7 85,6 ± 20,0
12,4 ± 8,7 22,8 ± 13,4
- --
Figura 3. Evolução do IMC no pré-operatório, no nadir da perda de peso e no pós-operatório tardio no grupo bariátrica.
Figura 4. Percentagem de pacientes com DM e HAS no grupo bariátrica (pré-operatório) e no grupo controle.
46,9 27,1 31,3 0 5 10 15 20 25 30 35 40 45 50
IMC Pré-operatório IMC Nadir IMC Atual
Kg/m2
6% 5%
39% 41%
4.3. Análise clínica do Grupo Bariátrico
Aos pacientes incluídos no grupo bariátrico, foi aplicado um questionário envolvendo sintomas clínicos que poderiam estar relacionados com a qualidade de vida ou mesmo com deficiências nutricionais (APÊNDICE A).
Dentre os sintomas relatados, a síndrome de Dumping foi referida por 56,6% (30/53) dos pacientes que a apresentavam pelo menos uma vez ao mês. Essa síndrome se caracteriza por sintomas de plenitude gástrica, transpiração, mal estar e astenia intensa após a ingestão alimentar em virtude da perda da função de reservatório gástrico, resultando no rápido esvaziamento do conteúdo hiperosmolar no intestino delgado. Vômitos foram relatados por 66,0% (35/53) dos pacientes na frequência de duas vezes por semana, sendo principalmente relacionados com a ingestão de carne vermelha ou com a rapidez da alimentação, sem os ciclos mastigatórios suficientes. Câimbras nos membros inferiores foram relatadas por 45,2% dos pacientes (24/53), dor em membros inferiores em 16,9% dos pacientes (9/53), sensação de queimação nos membros inferiores em 16,9% (09/53), dormência em membros inferiores em 16,9% (09/53) e dificuldade para deambular em 5,6% (3/53). Alteração de memória foi relatada por 30,2% (16/53), falta de energia ocorreu em 37,7% (20/53) e sensação de fraqueza em 35,8% (19/53).
0,00% 10,00% 20,00% 30,00% 40,00% 50,00% 60,00% 70,00%
Sintomas
Figura 5. Sintomas clínicos mais prevalentes no Grupo Bariátrico
Quanto aos hábitos alimentares, a ingestão de carne vermelha foi relatada por 83,0% (44/53) dos pacientes, sendo o consumo médio de pelo menos duas vezes por semana. A ingestão de laticínios (leite, queijo ou iogurte) em quantidade equivalente a pelo menos 500 mg de cálcio elementar/dia foi referida por 47,1% (25/53) dos pacientes.
A reposição de polivitamínicos, ferro, vitamina D e vitamina B12 é indicada de forma rotineira no pós-operatório da DGYR. Dos pacientes estudados, 66,0% (35/53) faziam uso de polivitamínicos e 45,3% (24/53) dos pacientes faziam reposição de vitamina B12. Porém, apenas 13,2% (7/53) dos pacientes faziam uso de ferro suplementar, 9,4% (5/53) estavam repondo cálcio e 17,0% (9/53) repondo a vitamina D.
Ao final do interrogatório, os pacientes foram questionados sobre o grau de satisfação com a cirurgia e somente 01 paciente, dentre os 53, referiu arrependimento da cirurgia. Esta insatisfação foi atribuída à necessidade de uso rotineiro de medicações, acompanhamento médico e os sintomas clínicos consequentes, que a incomodavam.
4.4. Análise dos exames laboratoriais do Grupo Bariátrico
Pacientes submetidos à cirurgia bariátrica apresentam risco aumentado de deficiências nutricionais pela restrição da ingestão e pela diminuição da absorção de nutrientes. As deficiências classicamente encontradas nesses pacientes são ferro, cálcio, vitamina B12 e vitamina D (TABELA 2).
de 86,0 ± 3,6 fl. A percentagem de pacientes com anemia foi de 12,5% sendo visto em 05 pacientes, todas mulheres.
A dosagem de vitamina B12 dos nossos pacientes foi de 582 ± 427 pg/mL, porém 27,0% (10/37) apresentaram vitamina B12 baixa, inferior a 300 pg/mL.
A deficiência de vitamina D é intimamente relacionada com a deficiência de cálcio e o aumento do paratormônio, comprometendo assim o metabolismo ósseo. Considera-se normal a concentração de 25-hidroxi-vitamina D, 25(OH) D, entre 30 e 80 ng/mL, sendo valores entre 20 e 30 ng/mL classificados como insuficiência de vitamina D e valores inferiores a 20 ng/mL classificados como deficiência de vitamina D. Em nossa pesquisa, a dosagem de 25(OH)D foi 26,2 ± 9,5 ng/mL, sendo que 43,2% dos pacientes (16/37) mostraram valores insuficientes e 27,0% (10/37) apresentaram deficiência de vitamina D.
A calcemia dos pacientes obteve média de 8,8 ± 0,5 mg/dL e 5,4% (2/37) dos pacientes apresentaram hipocalcemia. A calciúria de 24h obteve média de 133,8 ± 89 mg/24h (24/40) ou 1,9 ± 2,0 mg/Kg/24h. Considerando normal a calciúria de 2-4 mg/Kg/dia, 70,8% (17/24) pacientes apresentaram hipocalciúria.
Quanto à dosagem de PTH, 32,5% dos pacientes (13/40) apresentaram hiperparatireoidismo secundário, sendo o PTH médio do grupo 61,0 ± 23,6 pg/mL. Todos os pacientes tiveram fosfatase alcalina normal, sendo a média de 74,13 ± 20,8 U/L.
Tabela 2. Avaliação laboratorial dos pacientes submetidos à derivação gástrica em Y de Roux há 6,4 ± 0,9 anos
Exame Laboratorial
Média ± DP % pacientes abaixo da referência
Referência laboratorial
Hemoglobina (g/dL) 13,0 ± 1,5 12,5% (5/40) Mulheres
M: 11,5-16,4 H:12,8-17,8
Ferro (µg/dL) 96,1 ± 37 11,4% (4/35)
Mulheres
M:40-150 H:60-160 Ferritina (ng/mL) 48,0 ± 52,0 48,6% (17/35) < 30 Saturação de
transferrina %
31,0 ± 15,0 22,0% (2/9) 20-50%
Albumina (g/dL) 4 ± 0,15 - <3,5
Fosfatase Alcalina (U/L)
74,1 ± 20,8 - 25-100
Cálcio total (mg/dL) 8,8 ± 0,5 5,4% (2/37) 8,3-10,6
PTH (pg/mL) 60,99 ± 23,6 32,5% (13/40) 15-65
Vitamina D (mg/dL) 26,15 ± 9,5 Insuficiente: 43,2% (16/37) Deficiente: 27,0% (10/37) Insuficiente: 20-30 Deficiente: <20 Normal: >30
Calciúria de 24h (mg/Kg/24h)
1,9 ± 2,0 70,8% (17/24) 2-4mg/Kg/24h
Vitamina B12 (pg/mL)
582 ± 427 27,0% (10/37) >300
Fonte: Laboratório Clementino Fraga
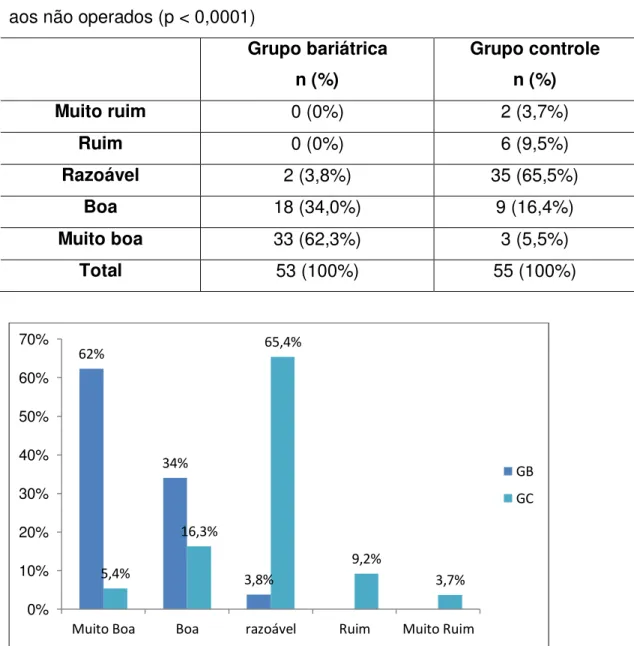
A avaliação da qualidade de vida através do questionário M-A QoLQ é demonstrada na tabela 3 e figura 6. Os quesitos interrogados foram analisados separadamente na tabela 4. As respostas de todos os seis quesitos avaliados pelo questionário M-A QoLQ foram significativamente diferentes entre os grupos bariátrica e controle.
Tabela 3. Resultado do questionário de avaliação da qualidade de vida M-A QoLQ no grupo bariátrica e grupo controle. Dados analisados pelo teste de qui-quadrado, relação aos não operados (p < 0,0001)
Grupo bariátrica n (%)
Grupo controle n (%)
Muito ruim 0 (0%) 2 (3,7%)
Ruim 0 (0%) 6 (9,5%)
Razoável 2 (3,8%) 35 (65,5%)
Boa 18 (34,0%) 9 (16,4%)
Muito boa 33 (62,3%) 3 (5,5%)
Total 53 (100%) 55 (100%)
Figura 6. Qualidade de vida no grupo bariátrico e grupo controle.
62% 34% 3,8% 5,4% 16,3% 65,4% 9,2% 3,7% 0% 10% 20% 30% 40% 50% 60% 70%
Muito Boa Boa razoável Ruim Muito Ruim
GB
Tabela 4. Pontuação total e em cada quesito interrogado no questionário M-A QoLQ nos grupos bariátrica e controle
Grupo Bariátrica (n=53)
Grupo Controle (n=55)
Teste de Mann-Whitney Como me sinto em
relação a perda de peso
0,4 (0,3 a 0,5) -0,2 (-0,4 a -0,1) < 0,0001
Sou capaz de participar de atividades físicas
0,4 (0,2 a 0,5) -0,2 (-0,4 a 0,2) < 0,0001
Estou disposto a me envolver socialmente
0,5 (0,4 a 0,5) 0,3 (-0,1 a 0,5) < 0,0001
Sou capaz de trabalhar 0,5 (0,45 a 0,5) 0,3 (0,1 a 0,5) < 0,0001
Tenho interesse sexual 0,5 (0,3 a 0,5) 0,2 (-0,1 a 0,4) < 0,0001
Minha relação com a comida é
0,3 (0,2 a 0,5) -0,2 (-0,4 a 0,1) < 0,0001
Total 2,6 0,2 < 0,0001
NOTA: Pontuação em cada quesito varia entre -0,5 e +0,5; pontuação total varia entre -3 e +3; Pontuações entre -0,1 e -0,5 refletem percepções negativas, enquanto pontuações entre 0,1 e 0,5 refletem percepções positivas. A primeira pergunta foi adaptada para grupo controle, já que este não havia perdido peso, portanto foi perguntado: como me sinto com meu peso.
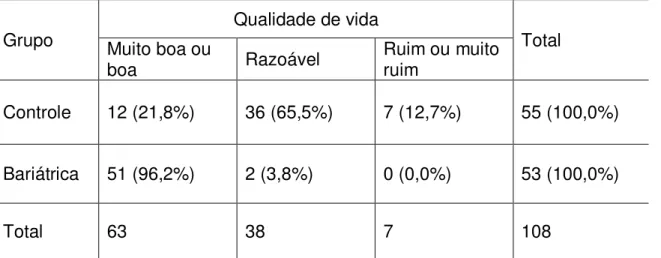
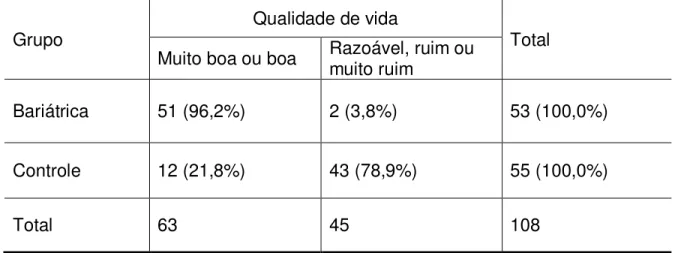
Na tabela 5, o agrupamento foi realizado em três colunas, a de qualidade de vida muito boa/boa, qualidade de vida razoável e de qualidade de vida ruim/ muito ruim, sendo então possível a aplicação do qui-quadrado com resultado mais consistente (p< 0,0001). Já, na tabela 6 o agrupamento foi construído em duas colunas com uma qualidade de vida muito boa/boa e outra com, qualidade de vida razoável, ruim e muito ruim, assim sendo foi aplicado o teste exato de Fisher, que evidenciou um efeito benéfico da gastroplastia na qualidade de vida em relação aos não operados (p < 0,0001), tendo em vista que a proporção de pacientes com qualidade de vida muito boa ou boa verificada no grupo de operados (96,23%) foi significantemente maior que a observada no grupo de pacientes não operados (21,82%). Razão de prevalência de 4,41 (intervalo de confiança de 95%: 2,67 a 7,30).
A comparação da soma dos escores obtidos com a aplicação do questionário M-A QoLQ foi efetuada pelo teste de Mann-Whitney, que revelou qualidade de vida superior no grupo submetido à cirurgia bariátrica em relação ao grupo controle (soma dos escores = 2,6 vs. 0,0, respectivamente), com p< 0,0001.
Tabela 5. Avaliação da qualidade de vida nos pacientes dos grupos Controle e Bariátrico
Grupo Muito boa ou Qualidade de vida Total
boa Razoável Ruim ou muito ruim
Controle 12 (21,8%) 36 (65,5%) 7 (12,7%) 55 (100,0%)
Bariátrica 51 (96,2%) 2 (3,8%) 0 (0,0%) 53 (100,0%)
Total 63 38 7 108
ruim). Dados analisados pelo teste exato de Fisher, que evidenciou um efeito benéfico da DGYR na qualidade de vida em relação aos não operados (P < 0,0001).
Grupo Qualidade de vida Total
Muito boa ou boa Razoável, ruim ou muito ruim
Bariátrica 51 (96,2%) 2 (3,8%) 53 (100,0%)
Controle 12 (21,8%) 43 (78,9%) 55 (100,0%)
Total 63 45 108
Analisando o reganho de peso do grupo bariátrica, todos os pacientes alocados no GB apresentaram algum reganho, desde um valor mínimo de 2 Kg até um valor máximo de 36 Kg. Considerando que a média de reganho de peso foi de 12,4 ± 8,7 Kg a análise estatística relacionando um reganho de peso > 10kg e um reganho <10kg e a qualidade de vida apresentada por esses sub-grupos está documentada na tabela 7. Dados analisados pelo teste exato de Fisher, que não evidenciou associação entre o reganho de peso e a qualidade de vida de vida (p = 1,0).
Tabela 7. Relação entre qualidade de vida e reganho de peso nos pacientes operados, p = 1,0.
Reganho de peso
Qualidade de vida
Total Muito boa ou boa Razoável, ruim ou muito ruim
< 10 kg 25 (96,1%) 1 (3,9%) 26 (100, 0%)
≥ 10 kg 26 (96,3%) 1 (3,7%) 27 (100,0%)
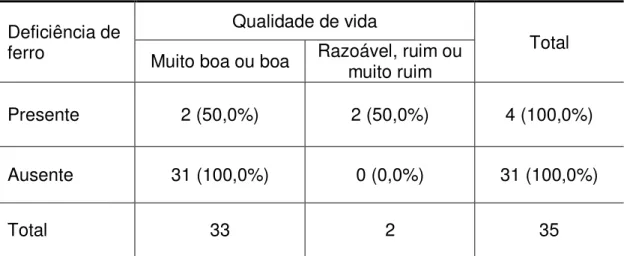
A possível relação entre as deficiências minerais e vitamínicas do grupo bariátrica e uma qualidade de vida ruim foi investigada. Dentre as deficiências, as mais prevalentes foram a de ferro, de vitamina D e de vitamina B 12. Ocorre que nos dados analisados pelo teste de Fisher, constatou-se que a proporção de pacientes com qualidade de vida muito boa ou boa entre os pacientes com deficiência de ferro foi significantemente menor (p=0,0101) que a observada entre os sujeitos com ausência desta, Tabela 8.
Tabela 8. Relação entre qualidade de vida e deficiência de ferro nos pacientes operados, p= 0,0101.
Deficiência de ferro
Qualidade de vida
Total Muito boa ou boa Razoável, ruim ou muito ruim
Presente 2 (50,0%) 2 (50,0%) 4 (100,0%)
Ausente 31 (100,0%) 0 (0,0%) 31 (100,0%)
Total 33 2 35
Quanto à deficiência de vitamina D e a possível diminuição da qualidade de vida desses indivíduos, dados analisados pelo teste exato de Fisher não evidenciaram associação entre a deficiência de vitamina D e a qualidade de vida de vida (p = 1,0), como mostra a Tabela 9. E ainda, analisando a relação entre a deficiência de vitamina B12 e a qualidade de vida no grupo estudado, os dados analisados pelo teste exato de Fisher não evidenciaram associação entre a deficiência de vitamina B12 e a qualidade de vida (p=0,4324). Logo, as deficiências minerais ou vitamínicas não estão intimamente relacionadas com piora na qualidade de vida dos pacientes alocados no grupo bariátrica.
Deficiência de vitamina D
Qualidade de vida
Total Muito boa ou boa Razoável, ruim ou muito ruim
Presente 26 (92,9%) 2 (7,1%) 28 (100,0%)
Ausente 9 (100,0%) 0 (0,0%) 9 (100,0%)
Total 35 2 37
Tabela 10. Relação entre qualidade de vida e deficiência de vitamina B12 nos pacientes operados, p= 0,4324.
Deficiência de vitamina B12
Qualidade de vida
Total Muito boa ou boa Razoável, ruim ou muito ruim
Presente 8 (88,9%) 1 (11,1%) 9 (100,0%)
Ausente 27 (96,4%) 1 (3,6%) 28 (100,0%)
Total 35 2 37
4.6. Escala Hospitalar de Ansiedade e Depressão
Figura 7. Percentagem de ansiedade e depressão no grupo bariátrico e grupo controle
Concluídas as comparações entre os grupos, foram feitas análises intra-grupo para verificar a existência de correlação entre qualidade de vida e ansiedade, assim como entre qualidade de vida e depressão. No grupo Bariátrico, foi observada correlação negativa entre qualidade de vida e ansiedade (r = - 0,45, IC95% = - 0,6515 a - 0,2042, p=0,0006), assim como correlação negativa entre qualidade de vida e depressão (r = - 0,46, IC95% = - 0,6524 a - 0,2057, p = 0,0006).
Tabela 11. Relação entre qualidade de vida e ansiedade nos pacientes operados, grupo bariátrica
Ansiedade Qualidade de vida Total
Muito boa ou boa Razoável, ruim ou muito ruim
Presente 9 (81,8%) 2 (18,2%) 11 (100,0%)
Ausente 42 (100,0%) 0 (0,0%) 42 (100,0%)
Total 51 2 53
Tabela 12. Relação entre qualidade de vida e depressão nos pacientes operados, p= 0,0227
Depressão Qualidade de vida Total
Muito boa ou boa Razoável, ruim ou muito ruim
Presente 0 (0,0%) 1 (100,0%) 1 (100,0%)
Ausente 52 (100,0%) 0 (0,0%) 52 (100,0%)
5. Discussão
A obesidade é considerada uma doença crônica, não transmissível e de elevada morbidade. Tem causas multifatoriais e resulta de fatores genéticos, sociais, comportamentais e culturais. A obesidade mórbida (IMC ≥ 40 Kg/m2) é uma das doenças que mais matam no mundo.
A preocupação sobre os efeitos da cirurgia bariátrica a longo prazo é relevante, pois a base para a redução e manutenção de peso é a restrição da ingestão alimentar e/ou redução da absorção de nutrientes através de modificações da anatomia digestiva, podendo proporcionar várias deficiências nutricionais, incluindo anemia, perda de massa óssea e desnutrição proteica, neuropatias periféricas e danos visuais.
Neste estudo, a proposta seria convidar todos os pacientes operados entre 2005-2007 no Núcleo do Obeso do Ceará, porém contamos somente com 10,4% (55/538, com exclusão de 02) do total de 538 pacientes operados. A maioria dos pacientes foram mulheres. A prevalência feminina na procura pelo tratamento cirúrgico para a obesidade foi observada em nossa pesquisa assim como em outros trabalhos (VASCONCELOS, PO; NETO, SB., 2008; RIZZOLO A., et al., 2004), tal fato pode ser devido a uma maior preocupação existente por parte das mulheres em relação à aparência.
A pequena participação de voluntários se deveu a algumas dificuldades encontradas, tais como a alteração do número de telefone dos pacientes, a mudança de cidade, a falta de tempo disponível para integrar a pesquisa e a falta de interesse em participar do estudo.
O grupo de pacientes submetidos à DGYR foi comparado a um outro grupo de obesos (controle) pertencente ao mesmo serviço, com indicação cirúrgica e aguardando cirurgia. Em virtude do interesse em avaliar qualidade de vida apenas no pós-operatório tardio (superior a 5 anos) e da limitação de tempo para a conclusão dessa pesquisa, não foi possível avaliar o mesmo grupo de indivíduos no pré- e pós-operatório tardio. Sendo assim, foi delineado um estudo transversal.
O grupo de 53 pacientes submetidos à cirurgia bariátrica foi avaliado 6,4 anos após o procedimento. A literatura dispõe de muitos estudos que avaliaram perda de peso, alterações laboratoriais e qualidade de vida em fase mais precoce do pós-operatório principalmente. (COSTA RCN, 2011; FORBUSH SW, 2011; CAMPOS GM, 2010).
O grupo controle apresentou idade e IMC inferiores aos observados no grupo operado. Os pacientes do grupo operado (GB) apresentaram IMC pré-operatório de 46,9 ± 4,4 Kg/m2 e a maioria deles (59,2%) conseguiu atingir IMC mínimo de 27,1 ± 4,4
Kg/m2 ao final do primeiro ano de pós-operatório, tendo o restante dos pacientes
atingido o nadir de IMC no segundo ano. De acordo com a literatura a redução máxima de peso ocorre ao final do primeiro ano para a maioria dos pacientes (COSTA, 2011; MIKA H., et al, 2011).
Capella et al. (1991) obtiveram uma percentagem da perda do excesso de peso (% PEP) médio de 77% em cinco anos, com 93% dos pacientes emagrecendo mais de 50% do excesso do peso. No Brasil, Valezzi etal. (2011) evidenciaram %PEP de 66,8% em oito anos, sendo que 92,9% dos pacientes perderam mais de 50% do excesso do peso. Em revisão de literatura, foram encontrados resultados semelhantes (QUADRO 3).
Quadro 3. Estudos de percentagem do excesso de peso perdido (% PEP) em pacientes submetidos à DGYR de acordo com o tempo de acompanhamento
Autor Ano Tempo de cirurgia
(anos)
N %PEP
Capella et al 1991 5 148 77
Christou et al 2004 5,3 841 67
Sjostrom et al 2005 10,9 4047 40
White et al 2005 5 342 70
Velai et al 2005 5 41 71
Meyer et al 2006 1 182 75
Yan et al 2008 2 59 58
Scozzari et al 2009 3 38 60,9
Valezi et al 2011 8 211 66,8
Silveira et al 2014 6,4 53 66,2
Com relação ao tempo de acompanhamento, recuperação de peso ocorre mais frequentemente após o terceiro ano de pós-operatório (CAMPOS M et al, 2013). Em nosso estudo, o GB apresentou IMC ao final de 6,4 anos da cirurgia de 31,7 ± 5,7 Kg/m2, correspondendo a um reganho de 12,4 ± 8,7 Kg ou 22,8 ± 13,4% de reganho de
Di Giorgi et al. (2010) realizaram um estudo retrospectivo envolvendo 42 pacientes submetidos à DGYR com seguimento de pelo menos três anos de cirurgia e observaram um reganho médio de 21% do peso que havia perdido.
Em nosso estudo, o GB apresentou 22,8 ± 13,4% de reganho de peso em torno de 06 anos de cirurgia. Portanto, o valor de reganho foi semelhante ao da literatura.
Os pacientes foram submetidos a um interrogatório de sinais de sintomas relacionados com as possíveis carências nutricionais decorrentes do procedimento cirúrgico, já que tais deficiências poderiam implicar em piora da qualidade de vida. O principal sintoma clínico relatado pelos pacientes foram os vômitos em 66,0% dos entrevistados frequentemente associados com a ingesta rápida dos alimentos e alimentos mais consistentes. De acordo com estudos de avaliação da mastigação, os pacientes obesos apresentam ciclos mastigatórios mais curtos e ineficazes, resultando na chegada de alimento não triturado ao estômago (GONÇALVES RF, 2012). Em virtude do estreitamento do fundo gástrico, esse alimento não triturado pode causar obstrução transitória. Idealmente, o paciente operado deveria fazer acompanhamento com fonoaudiólogo para melhorar os ciclos mastigatórios, assim como fracionar a quantidade de alimentos por refeição.
O segundo sintoma mais relatado foi a síndrome de Dumping, ocorrendo em 56,6% dos entrevistados. Essa síndrome é causada na DGYR pela diminuição da função de reservatório do estômago e o rápido esvaziamento do conteúdo hiperosmolar no intestino delgado o que causa uma sensação de plenitude, seguida por calor, astenia, fraqueza e hipotensão. Ocorre quando o paciente se alimenta, ou nos primeiros 30 minutos após a ingestão estando mais relacionada com os carboidratos. Na DGYR ocorre numa frequência em torno de 20-40% dos casos. LOSS B et al. 2009 estudaram 34 pacientes submetidos à DGYR havia 04 anos e desses, 44% apresentaram Dumping.
são a anemia ferropriva, alterações no metabolismo do cálcio, a deficiência de vitamina D e de vitamina B12 e estão intimamente relacionadas com a técnica cirúrgica.
A reposição de vitaminas e minerais é indicada desde o pós-operatório imediato até longo prazo como medida preventiva. No quadro 4, encontram-se as orientações acerca das doses necessárias de reposição. Em nosso estudo, observamos que somente 03 pacientes (5,7%) faziam uso de todas as vitaminas preconizadas.
Quadro 4. Orientações para a suplementação nutricional preventiva após a cirurgia bariátrica.
Suplemento Dosagem
Ferro M: 100mg/d Fe elementar, 400-800mg sulf.
ferroso
H: 40-65mg Fe elementar, 200-400mg sulf. Ferroso
Vitamina B12 500 µg/d oral, 1000 µg/ mês IM ou 3000 µg/6 meses IM
Cálcio 1500- 2000 mg/d
Vitamina D 100-400 UI/d
Polivitamínicos minerais 1-2 comprimidos/d