3
Clínica Universitária de Urologia
Factores que Influenciam a Progressão do
Ureteroscópio
Catarina Alexandra Fidalgo Antunes
4
Clínica Universitária de Urologia
Factores que Influenciam a Progressão do
Ureteroscópio
Catarina Alexandra Fidalgo Antunes
Orientado por:
Dr. Sérgio Alexandre Henriques Pereira
5
Resumo
Introdução: A resolução da urolitíase passa muitas vezes por procedimentos cirúrgicos,
nomeadamente Ureterorrenoscopia (URS) ou Cirurgia Intra-Renal Retrógrada (RIRS). Apesar da evolução nas técnicas e instrumentos utilizados, ainda se observa com relativa frequência a interrupção do procedimento por impossibilidade de progressão do ureteroscópio. Vários estudos apontam a existência de um stent ureteral pré-operatório como um factor positivamente associado ao sucesso do procedimento. Porém, por ausência de significado estatístico, as guidelines não são claras sobre que doentes beneficiariam da dilatação por stent previamente a uma URS ou RIRS. Objectivo: Analisar a percentagem de doentes em que não é possível a progressão do ureteroscópio e perceber que fatores podem influenciar a progressão dos instrumentos. Metodologia: Estudo retrospectivo de doentes sujeitos a URS e/ou RIRS no Hospital de Santa Maria no período compreendido entre Setembro de 2017 e Abril de 2018 (N=173). Os doentes foram divididos em dois grupos dependendo da progressão do ureteroscópio, e foram comparados relativamente à presença de stent pré-operatório, cirurgia realizada, género e idade do doente, localização do cálculo e história de URS anteriores, radioterapia pélvica ou toma de bloqueadores alfa, nomeadamente tansulosina. Resultados: Não foi possível a progressão do ureteroscópio em 8,67% (15/173) dos doentes. Da amostra total de doentes, apenas a presença de stent pré-operatório demonstrou ser estatisticamente significativa (p-value = 0,0064) para a progressão do ureteroscópio. URS prévias, radioterapia pélvica e consumo de tansulosina, apresentam-se associadas à progressão dos instrumentos, mas não são estatisticamente significativas. As restantes variáveis não estiveram relacionadas com a progressão do ureterosocópio. Quando avaliada apenas a amostra de doentes sem stent pré-operatório, nenhuma das restantes variáveis apresentou significado estatístico para a progressão do ureteroscópio.
Conclusões: Na maioria dos doentes é possível a progressão do ureteroscópio, e apenas
a presença de stent ureteral pré-operatório foi associada positivamente de forma significativa a essa progressão. Para os doentes sem stent, não se verificou uma relação estatisticamente significativa com as restantes variáveis, pelo que não é possível clarificar que doentes beneficiariam da colocação de um stent pré-operatório e em quais esse procedimento seria desnecessário.
Palavras-Chave: Urolitíase, ureteroscópio, progressão, stent pré-operatório.
6
Abstract:
Introduction: For the resolution of urolithiasis is often necessary surgical procedures,
namely Ureterorenoscopy (URS) or Retrograde Intra-Renal Surgery (RIRS). Despite the evolution in techniques and instruments, the interruption of the procedure is still relatively frequent due to the impossibility of progression of the ureteroscope. Several studies indicate the existence of a preoperative ureteral stent as a factor positively associated with the success of the procedure. However, due to the absence of statistical significance, the guidelines are not clear on which patients would benefit from stent dilation prior to a URS or RIRS. Objective: To analyze the percentage of patients in whom the ureteroscope progression failed and to explore which factors may influence the progression of the instruments. Methods: Retrospective study of patients who underwent URS and/or RIRS at the Santa Maria Hospital between September 2017 and April 2018 (N = 173). Patients were divided into two groups based on the progression of the ureteroscope, and were compared for the presence of preoperative stent, performed surgery, gender and age of the patient, location of the calculi and previous instrumentation, pelvic radiotherapy or consumption of alpha blockers, namely tamsulosin. Results: The progression of the ureteroscope failed in 8,67% (15/173) of the patients. From the total sample, only the preoperative stenting was shown to be statistically significant (p-value = 0.0064) for ureteroscope progression. Prior instrumentation, pelvic radiotherapy and tamsulosin consumption are associated with the success of the progression of the instruments but are not statistically significant. The remaining variables were not related to the progression of the ureteroscope. Focusing only on the patients without preoperative stent, none of the remaining variables showed statistical significance for the progression of the ureteroscope. Conclusions: The progression of the ureteroscope is possible in most patients, and only the presence of preoperative ureteral stent has been positively and significantly associated with the progression. For the patients without preoperative stents, there was no statistically significant relationship with the remaining variables, so it is not possible to clarify which patients would benefit from the placement of a preoperative stent and in which this procedure would be unnecessary.
7
Índice
Capítulo/Secção Página Resumo 5 Abstract 6 Índice 7 Introdução 8Breve revisão sobre o tema 9
Metodologia 12 Resultados 14 Discussão 17 Limitações da análise 19 Conclusão 20 Bibliografia 21
8
Introdução
A litíase urinária continua a ser uma patologia muito frequente, verificando-se um aumento da sua prevalência a nível mundial. [1]
A URS (ureterorrenoscopia) é uma ferramenta largamente utilizada para diagnóstico e terapêutica de várias patologias do tracto urinário, em particular da urolitíase. [2] Com os desenvolvimentos no que respeita à técnica e aos instrumentos utilizados, principalmente a redução do calibre do ureteroscópio e a sua variedade em função da flexibilidade (rígidos, flexíveis ou uma combinação dos dois), esta técnica revelou-se ao longo dos últimos anos um procedimento eficaz e seguro, com um reduzido número de contra-indicações. [2]
Além disso, o uso simultâneo de UAS (Ureteral Access Sheath), ao facilitar múltiplas reentradas do endoscópio e possibilitar uma melhoria da visibilidade, é referido como um factor que contribui significativamente para melhores outcomes. [2]
As causas mais frequentes para dificuldades na realização de URS consistem em alterações anatómicas, lúmen do ureter estreito, ureter tortuoso ou instrumentação prévia. [3] Nestes casos, com ou sem dilatação activa do orifício ureteral (através de
balões ou dilatadores semi-rígidos), é prática comum a colocação de um stent para dilatar passivamente o ureter. [4]
Para uma primeira URS, habitualmente a colocação pré-operatória de um duplo J é feita no contexto de infecção, compromisso da função renal, cálculo obstrutivo no ureter ou queixas de dor. [5] No entanto, e apesar de vários estudos terem procurado clarificar as
indicações para este procedimento, a única conclusão alcançada foi a de que a colocação de um stent pré-operatório é opcional, [6] e que a sua colocação como procedimento de
rotina, tanto para cálculos renais como uretéricos, não é necessária. [5] [7]
Assim, ainda existe informação limitada no que se refere ao papel desempenhado pelo stent pré-operatório no tratamento de cálculos renais por URS, com a sua presença associada positivamente a casos de sucesso mas sem significância estatística, [8] e
sabe-se que a colocação de stents não está isabe-senta de riscos e de causar morbilidade, descrevendo-se por vezes sintomas urinários e dor associada ao stent, disfunção sexual, bacteriúria e febre. [9]
9
Este artigo pretende ajudar a clarificar que características do doente poderão ser tidas em conta aquando da tomada de decisão de colocar ou não um stent ureteral previamente à realização de uma URS com vista à remoção de cálculos ou obstruções, e em que medida estas variáveis influenciam a progressão do ureteroscópio e, consequentemente, o sucesso da URS.
Breve revisão sobre o tema
A urolitíase continua a ser muito frequente, persistindo um aumento da sua prevalência a nível mundial. [1] Os procedimentos mais frequentemente realizados para a resolução
da litíase renal e/ou ureteral são a Ureterorrenoscopia (URS) ou Cirurgia Intra-Renal Retrógrada (RIRS). [2] Estas intervenções são utilizadas tanto em situações diagnósticas
como terapêuticas, estando associadas a complicações ligeiras e pouco frequentes. [2]
Ao longo dos últimos anos, verificou-se uma evolução nas técnicas e instrumentos utilizados nestes procedimentos, em particular a redução do calibre do ureteroscópio utilizado, a sua flexibilidade variável, a melhoria da qualidade da avaliação imagiológica e o recurso a LASERs. Isto permitiu aumentar a indicação para o recurso a ureteroscopia nos casos de urolitíase, [9] revelando-se um procedimento eficaz e seguro,
com reduzido número de contra-indicações, como ITU não tratada. [5] [7]
Porém, as URS nem sempre decorrem com sucesso, sendo várias as causas que levam a que o procedimento seja interrompido por dificuldades na progressão do ureteroscópio, nomeadamente alterações anatómicas, lúmen ureteral estreito, ureter tortuoso ou história de instrumentação prévia. [3] Nestas situações, está descrito como sendo aconselhável a dilatação do ureter em questão, o que pode ser feito de duas formas distintas: através da dilatação activa do orifício ureteral, recorrendo-se para isso a balões ou dilatadores semi-rígidos; ou através da colocação de um stent ureteral por um curto período de tempo, dilatando passivamente o ureter antes da realização de nova URS. [4][8] A taxa de
sucesso da realização da segunda URS após dilatação passiva atinge os 93%, havendo nestas situações um risco negligenciável de lesão ureteral. [4] A utilização do balão para
dilatação activa está associada a riscos acrescidos, destacando-se trauma e potencial de formação de estenose a longo prazo. [3]Atendendo a isto, a colocação do stent tem-se
10
Se a URS for concluída com sucesso e não houver quaisquer complicações aparentes, a colocação de um stent não é recomendado como procedimento de rotina, estando apenas indicada em situações como rim único, insuficiência renal, constrição do ureter ou permanência de um grande número de cálculos residuais. [6] Esclarece-se assim que estão bem definidas as situações em que é recomendada a colocação de um stent ureteral após a realização de URS, quer estas tenham ou não tido sucesso à primeira tentativa. [6]
Voltando aos stents pré-operatórios, estes são colocados no contexto de infecção, compromisso da função renal ou quando a anatomia do ureter fez antecipar dificuldades na progressão do ureteroscópio. [5] Ainda assim, as indicações para a colocação de um
duplo J previamente a uma URS não são claras e vários estudos procuraram demonstrar as vantagens e desvantagens desta prática com vista a clarificar as indicações. Destaca-se um estudo de 2009 [9] que em 94.5% dos adultos submetidos a uresteroscopia flexível sem dilatação passiva prévia, o procedimento decorreu com sucesso. No entanto, realça-se que neste estudo não houve braço comparativo com stent. Por outro lado, foi também feito um estudo mais alargado em 2011, [6] abrangendo 550 divididos em 2 grupos (com
e sem stent pré-operatório), estando a maioria (88,4%) no grupo com stent. Daqui a conclusão foi de que a presença de stents para remoção de cálculos do ureter distal era justificável mas não aumentava de forma considerável a SFR (stone free rate). Num terceiro estudo, [8] com dois grupos semelhantes mas divididos com base na presença ou
ausência de stent pré-operatório, verificou-se que na maioria dos doentes sem um duplo J pré-operatório, a URS foi realizada com sucesso. Por outro lado, todos os doentes com um stent tiveram sucesso na realização da URS.
As conclusões de vários estudos, apesar de na maioria apontarem para as vantagens relativas da presença de stent pré-operatório, falham em ter significado estatístico, [8]
pelo que permanece a incerteza acerca de quais as indicações específicas para este procedimento anterior à URS, [5] defendendo-se que a colocação de duplo J
pré-operatório como procedimento de rotina, tanto para cálculos renais como uretéricos, não é necessária. [7] Persiste assim a indicação de que cada caso deve ser avaliado
separadamente, não havendo orientações generalizadas e objectivas sobre quando se deve recorrer à dilatação passiva com duplo J. [6]
11
No entanto, a colocação de um stent pré-operatório também não está isenta de riscos, realçando-se a possibilidade de se desenvolver complicações como a chamada Síndrome do stent [10], na qual o paciente apresenta fundamentalmente sintomas urinários e dor no flanco associada ao stent, estando ainda descritas situações de disfunção sexual, bacteriúria e febre. [9] A somar a isto temos ainda os custos associados a este
procedimento, que eventualmente poderia ser desnecessário, e o aumento dos tempos operatórios nestes doentes com duplo J pré-operatório, uma vez que o stent deve ser retirado no início da URS. De realçar porém que não é consensual se a diferença temporal verificada se deve apenas à extração do stent ou se tem outras causas associadas. [5]
Considerando os aspectos referidos, o presente estudo tem como objectivo identificar características do doente, da sua história clínica ou da localização dos cálculos que possam ajudar na tomada de decisão se um determinado paciente tem maior probabilidade de insucesso numa primeira tentativa de ureteroscopia e se, por esse motivo, beneficiará da colocação de um stent pré-operatório.
12
Metodologia
Este estudo consistiu numa análise observacional, retrospectiva, de um total de 173 doentes que foram submetidos a ureterorrenoscopias (URS) ou cirurgia intrarenal retrógrada (RIRS) no Serviço de Urologia do Hospital de Santa Maria durante o período compreendido entre Setembro de 2017 e Abril de 2018. Não foram considerados doentes sujeitos a PCNL (Percutaneous Nephrolithotomy – Nefrolitotomia Percutânea) nem ECIRS (Endoscopic Combined Intarenal Surgery – Cirurgia Intra-renal Combinada Endoscópica).
Admitiu-se como outcome primário desta análise a determinação da percentagem de doentes em que não é possível a progressão do ureteroscópio. Como outcomes secundários, procurou-se perceber que variáveis é que poderão influenciar a progressão dos instrumentos e se estas podem ter algum peso na tomada de decisão se um doente beneficiará ou não de ser submetido à colocação de um stent pré-operatório.
Foram recolhidos dados relativos ao sucesso do procedimento (considerando-se sucesso a progressão do ureteroscópio até ao local dos cálculos e, paralelamente, insucesso como interrupção do procedimento antes de alcançar o local desejado); a presença ou ausência de um stent pré-operatório; o tipo de cirurgia efectuada; o sexo do doente; a sua idade; a localização do cálculo renal a remover (cálculo renal vs. cálculo ureteral); e dados relativos à história do doente (realização prévia de URS/RIRS, radioterapia pélvica e toma de bloqueadores alfa).
Para a realização da análise, primeiro procedeu-se à divisão de toda a amostra de doentes considerados em 2 grupos, sendo que no grupo 1 foram incluídos os doentes nos quais foi possível a progressão do ureteroscópio e foi realizado o procedimento proposto com sucesso; enquanto o grupo 2 consistia nos doentes em que o procedimento foi interrompido devido à não progressão do ureteroscópio. Feita esta divisão, recorreu-se ao teste de chi quadrado para as variáveis categóricas, e o equivalente do T student para distrubuições não normais, para os intervalos, para procurar saber que variáveis estariam relacionadas com a progressão/não progressão do ureteroscópio utilizado. Para a segunda análise foram considerados apenas os doentes que não possuíam stent pré-operatório aquando da realização do procedimento. Dentro deste grupo, dividiu-se novamente os doentes de acordo com o sucesso da cirurgia, integrando o grupo 1 os
13
doentes em que houve progressão do ureteroscópio, e ficando no grupo 2 aqueles em que o procedimento teve de ser interrompido devido à não progressão do instrumento. Nesta segunda análise, utilizou-se novamente o teste de chi quadrado para as variáveis categóricas, e o equivalente do T student para distrubuições não normais, para os intervalos.
A localização dos cálculos foi obtida através de métodos imagiológicos, nomeadamente radiograma e ecografia, e posteriormente confirmada aquando da URS/RIRS.
Para a obtenção dos restantes dados e história clínica do paciente recorreu-se aos registos informatizados do doente no sistema operativo hospitalar, nomeadamente antecedentes pessoais relevantes, medicação habitual, seguimento em urologia e outros dados que estivessem presentes nos diários e exames disponíveis.
Outras variáveis, como calibre do ureteroscópio utilizado, IMC (Índice de Massa Corporal) do paciente ou outros antecedentes do doente, não foram incluídas nesta avalização uma vez que essas informações estavam ausentes do processo da maioria dos doentes.
A análise estatística dos dados obtidos foi feita com recurso ao “GraphPad Prism” (versão 7).
14
Resultados
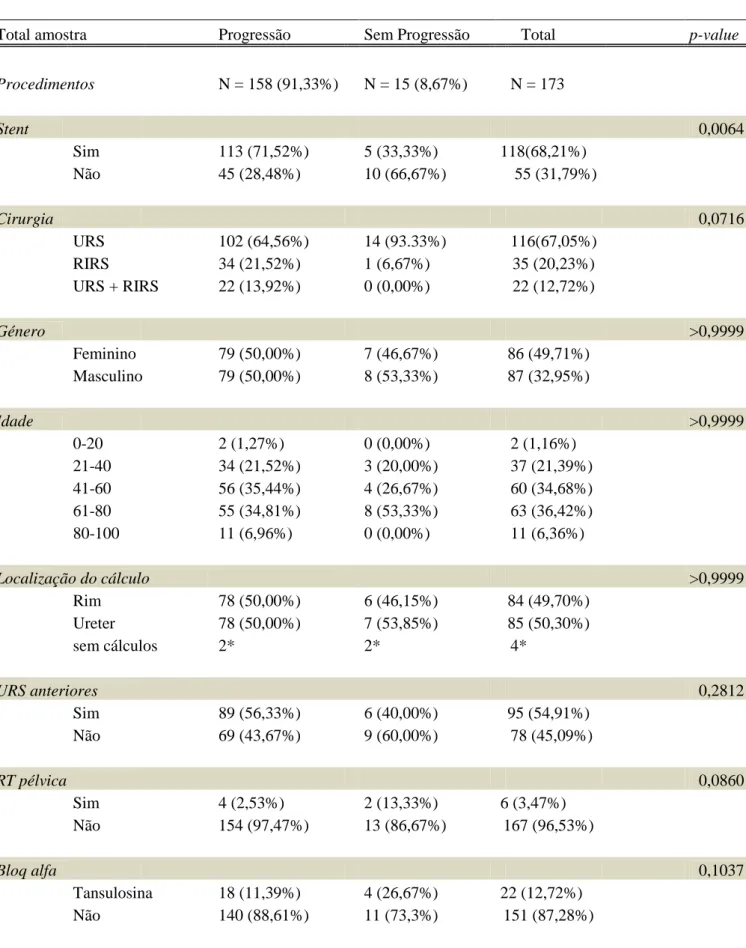
Total amostra Progressão Sem Progressão Total p-value
Procedimentos N = 158 (91,33%) N = 15 (8,67%) N = 173 Stent 0,0064 Sim 113 (71,52%) 5 (33,33%) 118(68,21%) Não 45 (28,48%) 10 (66,67%) 55 (31,79%) Cirurgia 0,0716 URS 102 (64,56%) 14 (93.33%) 116(67,05%) RIRS 34 (21,52%) 1 (6,67%) 35 (20,23%) URS + RIRS 22 (13,92%) 0 (0,00%) 22 (12,72%) Género >0,9999 Feminino 79 (50,00%) 7 (46,67%) 86 (49,71%) Masculino 79 (50,00%) 8 (53,33%) 87 (32,95%) Idade >0,9999 0-20 2 (1,27%) 0 (0,00%) 2 (1,16%) 21-40 34 (21,52%) 3 (20,00%) 37 (21,39%) 41-60 56 (35,44%) 4 (26,67%) 60 (34,68%) 61-80 55 (34,81%) 8 (53,33%) 63 (36,42%) 80-100 11 (6,96%) 0 (0,00%) 11 (6,36%) Localização do cálculo >0,9999 Rim 78 (50,00%) 6 (46,15%) 84 (49,70%) Ureter 78 (50,00%) 7 (53,85%) 85 (50,30%) sem cálculos 2* 2* 4* URS anteriores 0,2812 Sim 89 (56,33%) 6 (40,00%) 95 (54,91%) Não 69 (43,67%) 9 (60,00%) 78 (45,09%) RT pélvica 0,0860 Sim 4 (2,53%) 2 (13,33%) 6 (3,47%) Não 154 (97,47%) 13 (86,67%) 167 (96,53%) Bloq alfa 0,1037 Tansulosina 18 (11,39%) 4 (26,67%) 22 (12,72%) Não 140 (88,61%) 11 (73,3%) 151 (87,28%)
Tabela 1: Comparação das várias variáveis entre os grupos em que houve e não houve
15
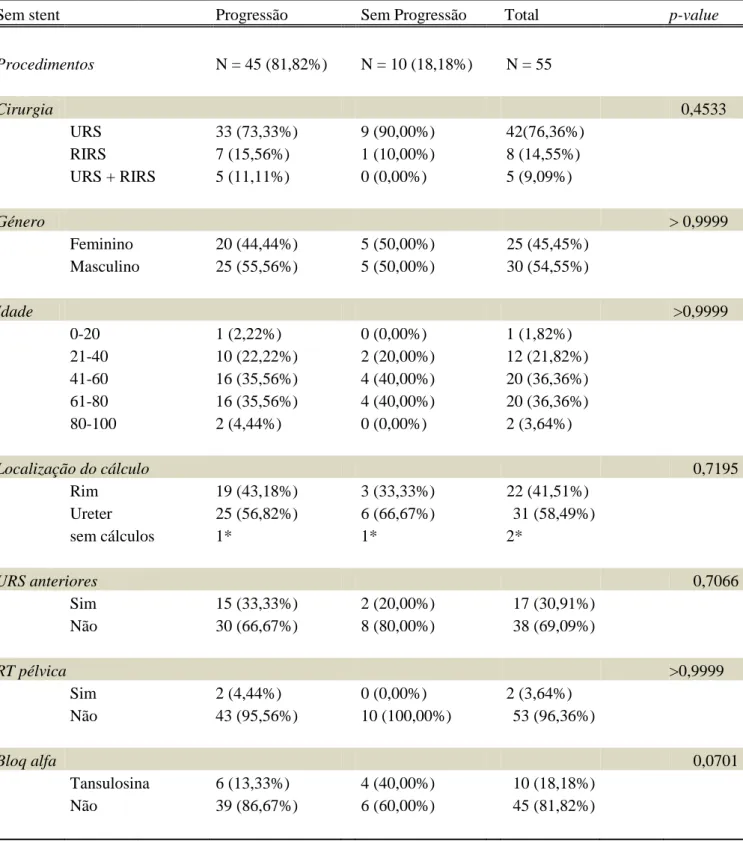
Sem stent Progressão Sem Progressão Total p-value
Procedimentos N = 45 (81,82%) N = 10 (18,18%) N = 55 Cirurgia 0,4533 URS 33 (73,33%) 9 (90,00%) 42(76,36%) RIRS 7 (15,56%) 1 (10,00%) 8 (14,55%) URS + RIRS 5 (11,11%) 0 (0,00%) 5 (9,09%) Género > 0,9999 Feminino 20 (44,44%) 5 (50,00%) 25 (45,45%) Masculino 25 (55,56%) 5 (50,00%) 30 (54,55%) Idade >0,9999 0-20 1 (2,22%) 0 (0,00%) 1 (1,82%) 21-40 10 (22,22%) 2 (20,00%) 12 (21,82%) 41-60 16 (35,56%) 4 (40,00%) 20 (36,36%) 61-80 16 (35,56%) 4 (40,00%) 20 (36,36%) 80-100 2 (4,44%) 0 (0,00%) 2 (3,64%) Localização do cálculo 0,7195 Rim 19 (43,18%) 3 (33,33%) 22 (41,51%) Ureter 25 (56,82%) 6 (66,67%) 31 (58,49%) sem cálculos 1* 1* 2* URS anteriores 0,7066 Sim 15 (33,33%) 2 (20,00%) 17 (30,91%) Não 30 (66,67%) 8 (80,00%) 38 (69,09%) RT pélvica >0,9999 Sim 2 (4,44%) 0 (0,00%) 2 (3,64%) Não 43 (95,56%) 10 (100,00%) 53 (96,36%) Bloq alfa 0,0701 Tansulosina 6 (13,33%) 4 (40,00%) 10 (18,18%) Não 39 (86,67%) 6 (60,00%) 45 (81,82%)
Tabela 2: Comparação das várias variáveis entre os grupos em que houve e não houve
progressão do ureteroscópio, considerando apenas os doentes sem stent ureteral pré-operatório (N=55).
16
Para este estudo foram contabilizados um total de 173 doentes sujeitos a Ureterorrenoscopia (URS), Cirurgia Intra-Renal Retrógrada (RIRS) ou ambas. Destes procedimentos, em 15 casos (8,67%) a cirurgia teve de ser interrompida ou adiada devido à não progressão do ureteroscópio, o que corresponde a uma percentagem de progressão de 91,33%.
Verificou-se que a maioria dos doentes considerados possuía um stent ureteral (118 com stent vs. 55 sem stent) e que a sua presença estava positivamente associada ao sucesso na progressão do ureteroscópio (p-value = 0,0064). Quanto ao tipo de cirurgia, houve um maior número de doentes a submeter-se a URS (116/173, 68,21%), mas este parâmetro não se revelou estatisticamente significativo no sucesso ou insucesso da progressão dos instrumentos (p-value = 0,0716).
Na amostra considerada, tanto o sexo dos doentes como a localização do(s) cálculo(s) tinham um rácio de aproximadamente 1:1 (86:87 e 84:85, respectivamente) e nenhuma destas variáveis apresentou influência na progressão do ureteroscópio (ambos com
p-value > 0,9999).
Relativamente à idade, os doentes foram divididos em 5 intervalos, com uma maior percentagem de doentes entre os 41-60 e 61-80 anos, integrando estes dois intervalos 71,10% dos doentes avaliados. No entanto, a idade não se mostrou associada à progressão ou não do ureteroscópio.
A história de ureterorrenoscopias prévias, radioterapia pélvica e consumo de fármacos bloqueadores alfa, em especial a tansulosina, apresentam-se associadas à progressão dos instrumentos, porém não são estatisticamente significativas (p-value 0,2812, 0,0860 e 0,1037, respectivamente).
Na tabela 2, analisando apenas os doentes sem stent ureteral pré-operatório, a amostra agora considerada inclui 55 doentes.
Entre estes, em 45 cirurgias foi possível a progressão do ureteroscópio, o que corresponde a uma percentagem de 81,82%.
Observando as restantes variáveis, a URS manteve-se como a cirurgia mais prevalente (76,36%), no entanto sem associação estatisticamente significativa como o sucesso da progressão do ureteroscópio (p-value = 0,4533).
17
Tanto o género e idade do doente como a história de radioterapia pélvica não apresentaram qualquer relação com a progressão do instrumento (p-value > 0,9999). Também nas variáveis localização do(s) cálculo(s) e história de URS anteriores não houve resultados estatisticamente significativos (p-value 0,7195 e 0,7066, respectivamente). No entanto, é de realçar que nos doentes sem stent pré-operatório os cálculos localizaram-se preferencialmente no ureter (58,49%) e que a maioria destes doentes (69,09%) não tinha história de URS anteriores, contrariamente à amostra total considerada na tabela 1, em que 54,91% já tinham sido submetidos pelo menos uma vez a este procedimento.
Por fim, a toma de bloqueadores alfa previamente ao procedimento, nomeadamente tansulosina, apresentou uma relação com a progressão do ureteroscópio, porém não estatisticamente significativa (p-value = 0,0701).
Discussão
A realização de cirurgia endoscópica com o objectivo de destruir cálculos, tanto renais como ureterais, depende da capacidade de introduzir ureteroscópios através do ureter.[3]
A evolução técnica dos instrumentos utilizados permitiu que o calibre dos ureteroscópios se tenha tornado mais reduzido, o que aliado à sua diversidade na flexibilidade contribuiu para uma maior taxa de sucesso na realização destes procedimentos. [2] No entanto, o calibre fisiológico do ureter continua a ser inferior a
esta instrumentação. Para contornar este facto, recorre-se muitas vezes à colocação de um stent pré-operatório, o qual dilata passivamente o ureter a abordar, possibilitando assim a passagem do ureteroscópio.[4]
Porém, esta abordagem prévia não está isenta de riscos ou complicações, para além dos custos associados, [9] e não existem indicações específicas sobre em que situações se
deverá ou não recorrer à colocação prévia do stent. [5][6][7] Surge assim a necessidade de
avaliar os doentes em que não é possível a progressão do ureteroscópio e se este desfecho está de facto relacionado com a presença ou ausência de um stent pré-operatório. Em função disto, pretende-se também avaliar que variáveis deverão ser consideradas para a tomada de decisão de colocação de stent previamente à realização de uma URS/RIRS.
18
Surge assim como outcome primário desta análise a determinação da percentagem de doentes em que não é possível a progressão do ureteroscópio e, como outcomes secundários, perceber que variáveis é que poderão influenciar a progressão dos instrumentos e se estas podem ter algum peso na tomada de decisão se um doente beneficiará ou não de ser submetido à colocação de um stent pré-operatório.
Outcome primário: Percentagem de doentes em que não é possível a progressão do ureteroscópio.
Para esta primeira análise, verificou-se que no total da amostra considerada (N = 173), o ureteroscópio progrediu com sucesso em 158 doentes, não progredindo portanto em apenas 15 cirurgias. Assim, no total de procedimentos considerados, não houve progressão do ureteroscópio em 8,67% dos procedimentos.
Outcomes secundários:
o a) Que variáveis influenciam a progressão dos instrumentos
Como outcome secundário foram consideradas as várias variáveis e procurou-se avaliar quais poderiam desempenhar uma interferência significativa na progressão ou não dos instrumentos utilizados. Das variáveis avaliadas, a grande maioria não se mostrou estatisticamente significativa, pelo que, apesar de nos poder apontar numa certa direcção, deste estudo não se pode extrapolar que o tipo de cirurgia, género do doente, idade, localização do cálculo, história de procedimentos urológicos anteriores, radioterapia pélvica prévia ou medicação com bloqueadores alfa desempenhem um papel relevante no desenlace final da cirurgia considerando a progressão do ureteroscópio.
No entanto, a variável “presença de stent ureteral prévio” apresenta significado estatístico, com um p-value < 0.05 (p-value = 0.0064). Daqui se conclui que, atendendo à amostra considerada, a presença de stent antes do procedimento cirúrgico teve influência no sucesso da progressão do ureteroscópio. Este resultado vai ao encontro de vários outros estudos já publicados, que também apontam o stent pré-operatório como uma variável associada a maior sucesso na progressão dos instrumentos.
Considerando este resultado, procurou-se determinar, de entre os doentes sem stent pré-operatório, se existiria algum outro factor que pudesse antecipar dificuldades na progressão do instrumento e, assim, perceber que doentes poderiam ser propostos para
19
colocação prévia de um stent ureteral para que a taxa de progressão dos ureteroscópios seja superior à actual. Considerou-se assim um outro outcome:
o b) Particularmente nos doentes sem stent, que outros factores podem influenciar a progressão do ureteroscópio.
Porém, nesta análise não se obteve nenhum resultado estatisticamente significativo, pelo que não é possível concluir se alguma das variáveis consideradas poderá de facto prever que doentes poderão beneficiar da colocação do stent ureteral previamente ao procedimento ureteroscópico, e em quais uma eventual colocação de um stent pré-operatório se iria revelar um procedimento desnecessário.
Estes resultados vão ao encontro dos estudos já publicados relativamente a esta temática, concluindo-se que na grande maioria dos doentes o ureteroscópio consegue progredir com sucesso (91,33% na amostra deste estudo) e que o stent ureteral pré-operatório está associado a um maior sucesso dos procedimentos URS e RIRS. No entanto, permanece por esclarecer que outras variáveis estão implicadas no sucesso ou insucesso da progressão dos instrumentos, sendo necessário mais estudos neste âmbito. Um estudo retrospectivo com uma maior amostragem e eventualmente mais variáveis, considerando doentes sem stent pré-operatório e comparando aqueles em que ocorreu progressão do ureteroscópio vs. aqueles em que tal não foi possível, poderá ser útil para esclarecer que outras variáveis estarão implicadas no sucesso dos procedimentos. Desta forma, proceder-se-ia à colocação de stent nos doentes que dele precisariam, deixando-se de realizar esdeixando-se procedimento naqueles que dele não iriam beneficiar. Estas conclusões poderão permitir prevenir adiamentos de cirurgias por impossibilidade de progressão dos instrumentos e evitar cirurgias desnecessárias de colocação prévia de stents, com os riscos e custos que lhes estão associados.
Limitações da análise:
Este estudo apresenta como principais limitações o seu carácter retrospectivo e a assimetria entre os grupos analisados, destacando-se que dos 173 doentes que constituíam a amostra, apenas 55 não tinham duplo J, enquanto 118 apresentavam stent pré-operatório.
20
Outra das limitações desta análise é a ausência de algumas variáveis que poderiam ser consideradas relevantes na avaliação de factores que pudessem influenciar a progressão ou não do ureteroscópio, destacando-se o calibre do instrumento utilizado. Esta variável, bem como outras tais como o IMC do paciente ou outros antecedentes do doente, não foram considerados nesta avaliação, uma vez que estavam ausentes do processo da maioria dos doentes, não tornando exequível a sua recolha e posterior utilização para retirar conclusões da sua análise.
Conclusão:
Na amostra considerada não foi possível a progressão do ureteroscópio em 8,67% dos procedimentos realizados. De entre os factores que poderiam influenciar a progressão do ureteroscópio, apenas a presença de um stent ureteral pré-operatório era estatisticamente significativa e se apresentava positivamente associado à progressão dos instrumentos. De entre a amostra de doentes sem stent, nenhuma variável foi estatisticamente significativa para se poder prever com rigor que doentes beneficiariam da colocação de um stent ureteral pré-operatório e quais os doentes em que esse procedimento seria desnecessário.
21
Bibliografia
[1] Braga I., Branco F., Cabral J., Louro N., Cavadas V., Fraga A. (2014) Litíase urinária no século XXI: análise bibliométrica de publicações na última década. Acta Urológica Poruguesa. 32:12-19
[2] Alenezi H., Denstedt J. D. (2015) Flexible ureteroscopy: Technological advancements, current indications and outcomes in the treatment of urolithiasis. Asian Journal of Urology 2:133-141
[3] Cetti R. J., Biers S., Keoghane S. R. (2011) The difficult ureter: what is the incidence of pre-stenting? Annals of the Royal College of Surgeons of England. 93:31-3
[4] Ambani S. N., Faerber G. J., Roberts W. W., Hollingsworth J. M., Wolf J. S. Jr. (2013) Ureteral stents for impassable ureteroscopy. Journal of Endourology. 27:549-53 [5] Assimos D., Crisci A., Culkin D., Xue W., Roelofs A., Duvdevani M., Desai M., de la Rosette J., CROES URS Global Study Group (2016) Preoperative JJ stent placement in ureteric and renal stone treatment: results from the Clinical Research Office of Endourological Society (CROES) ureteroscopy (URS) Global Study. BJU International 117:648-54
[6] Lumma P. P., Schneider P., Strauss A., Plothe K. D., Thelen P., Ringert R. H., Loertzer H. (2013) Impact of ureteral stenting prior to ureterorenoscopy on stone-free rates and complications. World Journal of Urology. 31:855-9
[7] Türk C., Petřik A., Sarica K., Seitz C., Skolarikos A., Straub M., Knoll T. (2016) EAU Guidelines on Interventional Treatment for Urolithiasis. European Urology. 69:475-82
[8] Zhang J. Xu C., He D., Lu Y., Hu H., Qin B., Wang Y., Wang Q., Li C., Wang S., Liu J. (2016) Flexible ureteroscopy for renal stone without preoperative ureteral stenting shows good prognosis. PeerJ 4:e2728
[9] Mahajan P. M., Padhve A. S., Bhave A. A., Sovani Y. B., Kshirsagar Y. B., Bapat S. S. (2009) Is stenting required before retrograde intrarenal surgery with access sheath. Indian Journal of Urology. 25:326-8
22
[10] Leitão T. P., Mendonça T., Barros P., Alves J. M., Varela J., Lopes T. M. (2009) Stents Ureterais:Revisão. Acta Urológica. 26:15-23