AVALIAÇÃO DO USO DO CONSENTIMENTO INFORMADO NUM HOSPITAL
UNIVERSITÁRIO
Costa MI1 1Instituto de Ciências Biomédicas Abel Salazar, Universidade do Porto L. Prof. Abel Salazar, 2 4099‐003 Porto Portugal Tel.: +351 22 206 22 43 e‐mail: ines.almeidacosta@gmail.comResumo
CONTEXTUALIZAÇÃO O consentimento informado (CI) consiste na aprovação expressa ou tácita de um doente quanto a um determinado procedimento, e resulta de uma interação entre este e o médico. Com este estudo pretende‐se avaliar a perceção de médicos e doentes relativamente ao CI em várias enfermarias cirúrgicas do Centro Hospitalar do Porto e propor estratégias para maximizar a sua eficiência e utilidade.
MÉTODOS Estudo analítico transversal com duas amostras distintas: doentes competentes hospitalizados durante os meses de Abril e Maio de 2011 em enfermarias cirúrgicas do CHP e os médicos que aí trabalham. Os doentes foram sujeitos a entrevistas com guião formal e os médicos receberam questionários, ambos originais.
RESULTADOS Foram inquiridos 81 doentes – 49% com mais de 65 anos e 54% do sexo feminino. Dos 58% (n=47) que dizem ter discutido as vantagens do procedimento com o seu médico, apenas 11% (n=5) são capazes de evocar uma, e ninguém se recorda de duas. 41% consideraram o processo de consentimento informado como bom ou muito bom, mas 53% gostavam de ter recebido mais informação.
Dos 108 médicos inquiridos, 19% e 24% treinaram o uso do CI na sua formação geral ou complementar, respectivamente. Cerca de 56% considera o CI como uma ferramenta legal, tendência que se verifica mais nos menos experientes, e 43% confirma que o CI aumenta a probabilidade de uma decisão esclarecida. Aproximadamente 34% dos médicos acredita no valor do CI no reforço da relação médico‐doente. Para os médicos, o factor que mais contribui para que o CI seja esclarecedor é a explicação de factos relevantes do procedimento ao doente (OR(médio)=3.8; OR(bom/muito bom)=13).
CONCLUSÕES O CI não atinge o seu principal objectivo: a maioria dos doentes não compreende a informação que recebe sobre o procedimento a que foi/vai ser sujeito. Os médicos são ainda muito resistentes ao aperfeiçoamento do CI. Há espaço, oportunidade e estratégias válidas para melhorar a aplicação do consentimento informado, desde que ambas as partes se envolvam e sejam envolvidas. Palavras‐chave: consentimento informado, decisão médica partilhada.
Abstract
BACKGROUND Informed consent is the patient’s explicit or tacit approval concerning a certain procedure, and depends on a doctor‐patient relationship. This study aims to assess patients’ and doctors’ perceptions about the informed consent in the surgical wards of CHP and to suggest strategies to improve it.METHODS Cross‐sectional survey about informed consent with competent hospitalized patients and doctors working in the surgical wards. The study took place during the months of April and March 2011. The patients were interviewed and the doctors were given a questionnaire, both original.
RESULTS 81 patients were enrolled– 49% older than 65 years, 54% females. Amongst the 58% (n=47) that claimed to discuss advantages of the procedure with their doctor, only 11% (n=5) was able to name one and nobody could remember two. Although 41% considered the whole process to be either good or very good, 53% would have wanted further information.
Amongst the 108 doctors, 19% and 24% trained the informed consent during their formation. Around 56% considered informed consent as a legal tool, with that tendency being higher in the group of younger doctors. A total of 43% believes that informed consent improves the patients’ comprehension, but only 34% thinks that it reinforces the doctor‐patient relationship. To them, the most important factor to the impact of informed consent on the patient’s comprehension is the explanation of relevant details of the procedure (OR=3.8 and 13).
CONCLUSIONS Informed consent does not reach its aim: patients do not understand received explanations about risks and alternatives of procedures, and physicians resist attempts to improve. There’s space, opportunity and valid strategies to change this, providing that both doctors and patients commit with it. Keywords: informed consent, shared decision making. Conflitos de interesse: A autora não foi financiada nem tem nenhum conflito de interesse. O presente artigo encontra‐se redigido segundo o novo Acordo Ortográfico da Língua Portuguesa.
Introdução Teórica
“Every human being of adult years and sound mind has a right to determine what shall be done with his own body; and a surgeon who performs an operation without his patient’s consent commits an assault, for which he is liable in damages” (Juiz Benjamin Cardozo, 1914) Resenha histórica primeira vez que surgiu na literatura médica o termo “consentimento informado” (CI) foi em 1900, num estudo em doentes com febre amarela.1
Os construtos que o fundamentam resultaram de casos de justiça2. Em 1905, no caso Pratt vs. Davis, preconizou‐se o direito à inviolabilidade física e psicológica de um indivíduo como o mais primordial direito do Homem3,4. O caso Schloendorff vs. the Society of New York Hospital (1914) estabeleceu o princípio basilar do CI actual.5,6,7,8 O termo formal surgiu em 1957, sustentado na decisão judicial dos casos Salgo vs. Leland Stanford Jr. e Bolam vs. Friern & Barnet.9 Do segundo caso resultou o “Teste de Bolam”, pelo qual a negligência médica é o produto da discordância “de um corpo médico responsável” quanto ao modo de actuação do profissional em causa.1,10‐13
Casos jurídicos subsequentes impuseram a discussão pública sobre a provisão de informação ao doente. O caso Sidaway vs. Bethlem Royal Hospital (1984) contribuiu para a transição do paradigma do “médico prudente” para o do “doente prudente”, pelo qual não mais bastaria invocar o teste de Bolam.10,11 Cobbs vs. Grant clarificou os postulados do CI: os doentes são genericamente leigos para questões médicas mas têm o direito de controlar o seu corpo e decidir o seu tratamento. Assim, a transmissão de informação ao doente depende essencialmente do seu médico.1
Conceito e elementos do CI
O CI consiste na aprovação expressa ou tácita do doente quanto a um determinado procedimento diagnóstico ou terapêutico, tendo por base o princípio da autonomia. Os seus objectivos são respeitar e promover a dignidade e auto‐determinação do indivíduo, e protegê‐lo contra uma eventual complicação.1,4,9,10,14‐20
É ao doente que compete determinar qual o seu melhor interesse.3,4,21,22 O médico deverá, com os devidos limites15, ser capaz de não sobrepor a beneficência à autonomia. As exceções a esta premissa são as emergências, as situações em que a recusa de tratamento pelo doente é considerada irracional, e quando o indivíduo decide voluntariamente não querer saber.17 Neste último caso, a autonomia não é necessariamente posta em causa se for assegurado que é uma decisão reflectida e independente.2
É unânime que para o CI ser válido a informação médica deve ser adequada à formulação de um juízo racional, que o doente deve ser capaz de tomar uma decisão e que a decisão deve ser tomada sem coerção.2,4,10,23,24
Quanto à adequabilidade da informação, existem três abordagens dominantes: a profissional, a da relevância (tradução livre do termo “materiality”) e a subjetiva.19 A profissional prevê que o médico providencie a informação que outros médicos, com as mesmas competências, e num contexto e perante doentes idênticos, dariam. A da relevância, também conhecida como “a do doente prudente”, tem em conta a informação que um indivíduo razoável necessita de saber para tomar uma decisão esclarecida4,5,8,21,25‐27: diagnóstico; prognóstico das diferentes abordagens (incluindo a ausência de tratamento); natureza e detalhes relevantes da intervenção; preparação prévia, o que o doente pode sentir antes e durante o procedimento; alternativas; riscos e respetivo timing de avaliação, e benefícios.24 A subjetiva defende que o médico deverá ajustar a
informação ao doente.7 Nenhuma das abordagens é isenta de limitações, pelo que até à data não existe uma indicação formal para a prática clínica do que se considera uma quantidade aceitável de factos, nem do que deve ou não ser referido.3,5,19 Os riscos de um procedimento são a questão mais problemática. É impraticável discutir todas as desvantagens de um procedimento e/ou tratamento porque todos os actos médicos têm um potencial inumerável de riscos, e esses riscos podem condicionar uma grande variedade de consequências.19,24,28 A decisão do tribunal do caso Chester vs. Afshar propôs que a discussão dos riscos incluísse as consequências com frequência de 1 em 100, e as graves, mesmo que infrequentes.2,5,24,25 Consideram‐se consequências graves a morte, perda de uma parte do corpo ou da sua função, paralisias, perdas de cognição, entre outros.5,29
A capacidade de consentir inclui‐se no conceito legal de competência. Na Medicina tem maior relevância falar‐se em capacidade, que se divide em duas faculdades: a compreensão avaliativa e a decisão. A compreensão é a competência cognitiva que permite apreender a informação e entender as hipóteses em jogo, o contexto e as suas repercussões.2,4,30 Não existe nenhum método validado para determinar se um indivíduo entendeu realmente a informação, apesar de existirem vários estudos publicados nesse sentido.31,32 A decisão consiste no processamento de uma reflexão na forma de um assentimento ou de uma recusa. O médico deverá trabalhar na assumção de que todo o adulto competente é capaz de consentir ou de recusar até prova em contrário, não devendo favorecer‐se decisões vicárias por terceiros, independentemente do seu grau relacional com o doente. Na dúvida quanto à capacidade de um indivíduo, o médico deverá procurar ajuda junto do serviço de Psiquiatria de Ligação, de outros colegas, ou do Tribunal.17,21
A ausência de coerção significa que o indivíduo decide sem pressão implícita ou explícita da equipa médica, de familiares ou de
agentes externos (companhias de seguros, p.e.). Habitualmente não é considerada coerção uma recomendação feita pelo médico assistente, desde que este mantenha um discurso isento,4,14,19 e o faça depois de explicados os factos e a pedido expresso do doente.19
Contexto clínico da aplicação do CI
A relação médico‐doente tem progredido de um paternalismo hipocrático para um (quase) companheirismo activo. Este novo paradigma denominado decisão médica partilhada (tradução livre de shared decision making) sustenta‐se nos trabalhos de Balint e Stewart et al na década de cinquenta.19,23,33
O progresso do raciocínio médico, consubstanciado no conhecimento fisiopatológico das doenças, atribui ao médico a segurança da explicação,3 e convida o doente a envolver‐se e informar‐se mais e melhor,34‐37 mas também a aumentar a sua exigência e expetativas quanto aos serviços de saúde.38,39 A decisão médica partilhada prevê que a transmissão de informação seja um pressuposto e não um privilégio, e implica que o médico perceba as necessidades, contexto e prioridades do doente e que, a partir disso, particularize abordagens.27,39,40
Um bom CI não é sinónimo de decisão médica partilhada, mas é um elemento estruturante desta.30 De facto, a comunicação sensível entre médico e doente é o que mais e melhor contribui para um consentimento verdadeiramente esclarecido, e este, por sua vez, para uma maior cooperação dos doentes. Na tabela I sumarizam‐se as recomendações para obtenção de um consentimento efetivamente informado.
Tabela I – Comportamentos recomendados ao médico
envolvido no processo de consentimento informado1
1. O CI deve ser obtido pelo médico envolvido directamente no caso
2. A informação fornecida ao doente deve basear‐se na melhor evidência médica actual 3. O médico deverá utilizar uma linguagem
acessível
4. A decisão de tratar e como tratar deve ter por base a convicção de que o indivíduo entendeu a informação
5. O médico poderá fazer uso, com vantagem para o doente, de formulários padronizados de CI, mas ciente no entanto que isso não substitui a discussão individual(izada)
6. O médico poderá envolver outros profissionais de saúde no CI, se o entender benéfico para o doente
7. O médico deverá registar no processo do doente o produto da discussão relativa ao procedimento, bem como todas as restrições que o doente lhe colocar
8. Perante restrições que o médico entenda que obstem a uma boa prática, poderá sugerir o recurso a outro profissional de saúde 9. O médico deverá ter presente que o CI pode ser revogado em qualquer momento 1 Traduzido e adaptado de Paterick et al5
A prática cirúrgica tem algumas especificidades, razão pela qual é o foco deste estudo: é um evento com um tempo e espaço concretos, habitualmente com acesso ao interior do corpo, com grande impacto físico e emocional sobre o doente e no qual este assume um papel passivo.4 Adicionalmente, sabe‐se que quanto mais invasivo e maior risco potencial tiver um procedimento, maior a necessidade de obter um CI explícito.5,14
Contexto legal do CI
O CI figura na Convenção dos Direitos do Homem e da Biomedicina,9,13,41 ratificada por Portugal em 2001. O Código Penal português aborda‐o nos artigos 38, 156 e 157. O primeiro realça que “o consentimento pode ser expresso por qualquer meio que traduza uma vontade séria, livre e esclarecida do titular do interesse
juridicamente protegido, e pode ser livremente revogado até à execução do facto”, enquanto os restantes esclarecem as consequências do incumprimento legal (156º) e o que se entende por informação (“o consentimento só é eficaz quando o paciente tiver sido devidamente esclarecido sobre o diagnóstico e a índole, alcance, envergadura e possíveis consequências da intervenção ou tratamento”, 157º). O Código Civil (artigo 340º) sublinha que a falta de informação torna o consentimento do doente inválido – o profissional é responsabilizado por ofensa à integridade física e terá de responder por danos físicos e morais. Importa ainda destacar que, salvo indicação formal noutro sentido da instituição/organização onde o profissional trabalha, as situações que exigem CI escrito estão devidamente explicitadas na lei.
Em suma, um défice ou a ausência de informação viola um dever previsto nos códigos civil e penal, deontológicos, na lei de bases da saúde, normas internas e diretivas organizacionais.
Consequências objetivas de um CI deficitário
Não é raro entre os profissionais de saúde encarar‐se o CI como um evento burocrático.1,4,17,19,20,42,43 No entanto, se bem aplicado, o CI é o corolário de um paradigma da Medicina que prioriza a autonomia e o uso sensato dos recursos médicos.
Um utente informado tende a participar mais nas decisões que lhe dizem respeito. Tem também menor propensão para realizar procedimentos invasivos, já que se provou que muitos doentes não fariam determinados exames redudantes se tivessem entendido o seu propósito e podido escolher.15 Assim, o CI pode ser um contributo na educação para o uso de recursos de saúde, na medida em que minora a excessiva e imponderada prescrição de exames complementares de diagnóstico e diminui a probabilidade da sua repetição. É, portanto, um
exercício da Medicina menos oneroso para o sistema de saúde.
As consequências para o profissional de saúde podem ocorrer quando este intervém sem consentimento informado, realiza um procedimento diferente daquele para o qual o obteve, ou excede o seu âmbito.2‐5,10,14,44 Em Portugal, a legislação prevê pena de prisão até três anos ou pena de multa (Código Penal, artigo 156, nº 1); processo por danos físicos e morais (Código Civil) e processos disciplinares (Código Deontológico) e institucionais. No entanto, não existem dados (ou não estão disponíveis) sobre eventuais casos passados. Porém, e a título de exemplo, um artigo brasileiro de 20109 mostra que, de todos os médicos julgados no Brasil entre 1999 e 2004 por denúncias relacionadas com má aplicação do consentimento informado na Anestesiologia, 36% foram condenados. Destes, 36% receberam advertência por aviso privado, 18% censura por aviso privado, 18% censura pública por publicação oficial e 28% suspensão do exercício profissional até trinta dias, com publicação oficial. A nenhum dos indivíduos foi retirada a licença para exercer.
Objetivos
São objetivos deste estudo conhecer a preparação académica, tendências no uso e percepção pessoal dos médicos relativamente ao CI, e a opinião dos doentes relativamente ao mesmo – quer genericamente, quer quando aplicado à sua condição. Pretende‐se também
propor estratégias para maximizar a eficiência e utilidade do processo.
Métodos
Design do estudoEstudo analítico transversal aprovado pela Comissão de Ética do CHP, que decorreu nos meses de Abril e Maio de 2011. Todos os
participantes consentiram a sua inclusão neste estudo.
As populações‐alvo são: indivíduos competentes internados em enfermarias de especialidades cirúrgicas durante o período considerado, e licenciados/mestres em Medicina a trabalhar naquelas. Foram incluídas duas doentes com 16 e 17 anos, devido à competência que lhes é reconhecida por lei para decidir autonomamente na interrupção voluntária da gravidez (Lei nº 16/2007). Incluíram‐se os médicos de Cardiologia devido à generalização de técnicas de intervenção e, portanto, o provável uso acrescido do CI.
Os doentes foram esclarecidos quanto à identidade do entrevistador, objetivos e métodos do estudo, ausência de implicações da sua participação no seu tratamento e seguimento, e à preservação da confidencialidade dos dados. Para a obtenção destes dados foi concebido um inquérito de auto‐administração tipo questionário (anexo A), tendo em todos os casos sido suscitada à investigadora ajuda no preenchimento, pelo que se converteram os mesmos em entrevista com guião formal. O único critério de exclusão foi o internamento por intervenção urgente.
Aos médicos o estudo foi apresentado durante uma reunião do serviço. A ferramenta de avaliação utilizada foi um questionário (anexo B).
Desenvolvimento dos inquéritos
Os questionários são originais e foram desenvolvidos pela autora: os destinados aos doentes fundamentaram‐se na literatura;45,46 não existem publicações com a mesma metodologia para médicos. Apresentam quatro secções: têm em comum uma primeira secção para caracterização demográfica e um último espaço para comentários. Uma das secções intermédias dos questionários dos doentes tem perguntas específicas para avaliar o seu entendimento da doença e plano terapêutico, e a outra questões genéricas e direcionadas de índole pessoal. Os
questionários dos médicos têm uma secção objetiva sobre a preparação do profissional para a aplicação do CI, e outra mais subjetiva onde se avalia o lugar deste na prática diária do profissional.
Ambos incluem perguntas do tipo exclusivo (“sim/não”), em escala de Likert de cinco pontos adaptadas, e abertas.
Análise estatística
Procedeu‐se a uma análise estatística descritiva para conhecer aspetos gerais das características demográficas, clínicas e relativas ao CI, através de tabelas de frequência e contingência. Utilizou‐se o teste χ2 ou o teste exacto de Fisher para comparar proporções e analisar a associação entre variáveis categóricas. Em algumas análises optou‐se por agrupar variáveis, de modo a obter um número razoável de indivíduos em cada categoria que permitisse tirar conclusões de uma análise estatística. Este agrupamento teve em consideração a coerência clínica das variáveis.
Procedeu‐se a uma análise de regressão logística multivariada com o intuito de analisar quais os fatores – tempo despendido pelo médico na aplicação do CI, facilitação de questões do doente, tempo concedido ao doente para decidir e explicação ao doente das vertentes relevantes do procedimento – que melhor explicariam o contributo do CI na decisão informada. O outcome foi convertido numa variável dicotómica de acordo com Ghulam et al45: bom/muito bom/neutro (0) e mau/muito mau (1).
Em todos os testes foi considerado um nível de significância de 0,05. A análise dos dados foi feita no software estatístico SPSS 17.0.
Resultados
1. Doentes
Este estudo envolveu 81 doentes internados nas enfermarias de Cirurgia 1, 2 e 3, Ginecologia,
Obstetrícia, Ortopedia e Urologia. A caraterização dos doentes em termos demográficos e hospitalares encontra‐se nas tabelas II e III, respetivamente. Tabela II – Caraterização demográfica da amostra (n=81) Caraterística % de doentes Grupo etário 16‐18 19‐24 25‐34 35‐44 45‐54 55‐64 65‐74 75‐84 >84 2,5 2,5 17,3 3,7 9,9 14,8 28,4 17,3 3,7 Sexo Masculino Feminino 45,7 54,3 Área de residência Cidade do Porto AMP* Outra 38,3 30,9 30,8 Situação profissional Empregado/a Doméstico/a Desempregado/a Aluno/estudante Reformado/a 23,5 7,4 11,1 2,5 55,6 *Área Metropolitana do Porto
A escolaridade básica foi reportada em 42% dos indivíduos; 6% tinha formação superior, embora ninguém tivesse grau de mestre ou doutor; e 16% não sabia ler nem escrever ou, embora soubesse ler, nunca tinha estudado.
Nas questões que avaliavam o conhecimento do doente quanto ao seu internamento, 93%, 77% e 75% responderam que sabiam o motivo, o nome da doença e o nome do procedimento, respetivamente. Cerca de 56% dos doentes confirmaram que o médico assistente lhes explicou o procedimento, mas 40% e 61% negaram ter discutido vantagens e desvantagens, respetivamente. De entre os 60% (n=47) que afirmavam ter discutido vantagens, apenas 11% (n=5) foi capaz de enunciar uma, e ninguém se recordou de duas. A maioria (74%) afirmou não lhes ter sido apresentadas alternativas.
Tabela III – Caraterização hospitalar da amostra (n=81) Caraterística % de doentes Serviço de internamento Cirurgia 1 Cirurgia 2 Cirurgia 3 Ginecologia Obstetrícia Ortopedia Urologia 14,8 14,8 14,8 6,2 11,1 17,3 21,0 Tempo de internamento (dias) <1 1‐4 5‐9 >10 14,8 43,2 24,7 17,3 Internamentos prévios (mesmo motivo) Nenhum 1 2 3 4 >4 58 13,6 9,9 9,9 0 8,6
Cerca de 74% dos inquiridos negou ter recebido informação escrita sobre o procedimento. Destes, 53% revelaram que gostariam de ter lido um eventual folheto informativo e 47% de ter procurado informação noutros locais.
À pergunta “teve tempo para decidir”, 47% escolheram as opções verdadeiro e muito verdadeiro. A percentagem que assinalou verdadeiro e muito verdadeiro para a pergunta “teve oportunidade para colocar questões” foi de 58%.
Para 70% dos inquiridos, todos os procedimentos cirúrgicos devem exigir um CI. No momento do contacto, 79% tinha assinado um documento a consentir o procedimento. Do total de doentes, 19% e 41% consideraram verdadeira ou muito verdadeira a afirmação “autorizou o procedimento que fez/vai fazer de forma informada”.
O estudo da relação entre as variáveis idade e nível de literacia com a explicação da técnica, das vantagens e das desvantagens do procedimento encontra‐se descrito na tabela IV. Apenas a associação entre grupos etários e a explicação do procedimento se revelou estatisticamente
significativa, notando‐se que os mais novos responderam afirmativamente em 88% dos casos.
2. Médicos
Responderam a este questionário um total de 108 médicos dos serviços de Angiologia/Cirurgia Vascular, Cardiologia, Ginecologia, Neurocirurgia, Obstetrícia, Oftalmologia, Ortopedia, Unidade de Cirurgia extra‐digestiva e Urologia. A caracterização da amostra encontra‐se na tabela V. Tabela V – Caraterização da amostra (grupo médicos) Caraterística % de médicos Grupo etário (n=108) 24‐30 31‐39 40‐49 50‐59 60‐64 >64 34,3 17,6 20,4 25 2,8 0 Sexo (n=107) Masculino Feminino 56,1 43,9 Faculdade (n=108) FMUP ICBAS UMinho MedUBI FMUC FMUL FCML Outras 48,1 36,1 1,9 0 6,5 0,9 4,6 1,8 Categoria profissional (n=108) Interno geral Interno complementar Assistente hospitalar Assistente graduado Chefe de serviço 7,4 23,1 22,2 36,1 11,1
Mais de metade dos médicos (55%) ouviu
falar do CI durante a sua formação geral, mas apenas 19% e 24% treinaram o seu uso durante a formação geral ou complementar, respetivamente. Aproximadamente 33% dos médicos tiveram acompanhamento nas primeiras aplicações do CI; 45% aplicou‐o autonomamente depois de concluir o internato complementar.
Dos 108 participantes, 46 (43%) qualificou a importância do CI para a decisão esclarecida do doente como boa ou muito boa. A maioria (56%) considerou que o CI é importante para a sua protecção legal e 34% dos médicos assinalou como boa ou muito boa a sua importância para o reforço da relação médico‐doente.
As respostas relativas ao tempo investido no CI, ao tempo que o doente dispõe para pensar, ao espaço deixado para questões do doente e à explanação da informação relevante sobre o procedimento apresentam‐se na tabela VI.
A maioria dos médicos (70%) considerou média ou má a adequabilidade do processo aos indivíduos com os quais contacta.
Ao estudar a associação entre categorias profissionais e a conceção do CI como uma
ferramenta legal, 75% dos internos gerais e 64% dos complementares tendem a escolher as opções bom e muito bom, mas nenhum chefe de serviço o faz. A associação entre a menção ao CI durante a formação médica e o nível de importância legal atribuído a este não é estatisticamente significativa (p=0,127).
Todas as categorias profissionais, com exceção dos internos complementares, mantêm‐ se neutras para o contributo do CI no reforço da relação médico‐doente (50%, 24%, 42%, 44% e 33%, por ordem hierárquica ascendente). A relação entre o treino do CI durante a formação médica (geral ou complementar) e o grau de importância que o médico atribui ao impacto do CI na relação médico‐doente não é estatisticamente significativa (p=0,486 e 0,103, respetivamente).
A maioria dos médicos (63%) que classificaram o seu investimento de tempo no CI como bom ou muito bom consideraram que este era importante para a decisão esclarecida do doente. 67% dos médicos consideraram que quando a adequabilidade do CI ao doente era Tabela IV – Percentagem de doentes que responderam afirmativamente às questões Médico explicou o procedimento? Discussão de vantagens? Discussão de desvantagens? Sexo Masculino Feminino (p=0,25) 51 64 (p=0,06) 49 69 (p=0,27) 31 43 Idade 16‐34 35‐64 >64 (p=0,02) 88a 46a 53a (p=0,55) 71 59 55 (p=0,68) 44 30 39 Literacia Analfabetismo Lê o básico Nível de compreensão médio Nível de compreensão bom Nível de compreensão muito bom 50 48 68 100 75 50 55 57 75 100 50 31 35 50 75
Tabela VI – Respostas dos médicos (%)
Muito mau Mau Médio Bom Muito bom
Tempo despendido com a aplicação do CI 6 22 32 32 7 Facilitação de questões ou dúvidas que o doente de outro modo não colocaria 11 22 35 26 6 Tempo concedido para a decisão do doente 13 31 32 20 4 Explanação das vertentes do procedimento que interessem ao doente 11 27 32 23 6
muito má, o seu contributo para uma decisão esclarecida era mau. A mesma percentagem assumiu que indivíduos com oportunidade para colocar questões beneficiavam de um CI mais elucidativo e 50% foi da opinião que este facto aumentava também o contributo do CI no reforço da relação médico‐doente. 64% consideraram que doentes com mais tempo para decidir faziam‐no mais esclarecidos.
Na relação entre o tempo despendido com o CI e a explanação das vantagens e desvantagens pertinentes verifica‐se que 67% dos médicos que classificaram como muito mau o dispêndio de tempo qualificaram da mesma forma a explanação da informação.
Não se encontraram associações estatisticamente significativas entre a preparação pessoal do médico e o treino do CI na formação geral (p=0,469) ou na complementar (p=0,393).
A análise por regressão logística multivariada revelou que, para os médicos, o fator que mais influencia o contributo do CI na decisão informada é a explicação das vertentes relevantes do procedimento, prevalecendo a perceção de que melhores explicações sobre o procedimento se associam a decisões mais informadas dos doentes (médio: OR=3.8; bom/muito bom: OR=13).
Discussão
1. Doentes
Este estudo mostra tendências dos doentes em relação ao entendimento da informação
transmitida pelo médico e à perceção que retiveram do CI.
O questionário não avaliou diretamente a compreensão, mas as questões sobre a informação que o doente reteve sobre o procedimento a que vai ser sujeito (detalhes, vantagens, desvantagens) podem ser utilizadas com esse objetivo. Notavelmente, a maior parte dos doentes sabe por que motivo está internado e o nome da sua doença, mas poucos são capazes de explicar o procedimento ou de referir vantagens e desvantagens. Esta tendência é consonante com a literatura.47
Os níveis de desconhecimento entre os doentes pode ser explicado por: os indivíduos não compreendem, não se recordam, não ouvem ou não querem ouvir, ou a informação simplesmente não foi fornecida ou foi‐o de forma inadequada.46
Está descrita uma prevalência maior de desconhecimento entre idosos. Sabe‐se também que piores pontuações em scores de avaliação da compreensão do CI se associam a maior idade e a menor literacia.13,20,23,40 Em Portugal, estes parâmetros tendem a relacionar‐se, com grupos etários mais velhos a exibirem nível educacional médio mais baixo, legado que vem do período histórico em que esta geração viveu os anos de escolaridade.48
A compreensão é afectada pelo analfabetismo por se aliar a uma menor literacia médica, definida como a capacidade do indivíduo compreender o seu estado de saúde, implicações de exames complementares de diagnóstico e tratamento.40 Este parâmetro afecta a qualidade dos serviços médicos, já que estes doentes têm
uma postura menos crítica motivada pela vergonha de ser revelada a sua iliteracia.23,30,49
Os limites do CI também afectam o entendimento, no sentido em que alguns indivíduos, por uma caraterística pessoal ou consequente à patologia, preferirem não saber nada sobre a sua condição e delegar no médico a decisão.2,13,15,16,50 A influência cultural é outra vertente, com o carácter paternalista do sistema médico a evidenciar maior impacto.2,16,20,49,50
Na relação entre médico e doente, a incompatibilidade entre as expetativas de ambos é o factor que mais influencia a compreensão.15,19,22,51 Os doentes elegem a provisão de informação como a segunda maior prioridade, enquanto os médicos a consideram em sexto.52 A assumção por parte do médico de que os doentes entendem à partida os benefícios e efeitos adversos de um dado procedimento leva à omissão de factos que seriam fundamentais para desmistificar conceitos errados que a experiência e o contexto do doente trazem consigo.15,22 O formato em que esta informação é transmitida (exemplo do jargão médico) pode também contribuir para a sua ininteligibilidade, com compromisso da apreensão pelo doente.
Ao fim de 24 horas, pouco mais de metade dos doentes consegue nomear uma complicação major ou um risco da cirurgia a que irá submeter‐ se,13 e a informação retida tende a diminuir com o tempo.53‐55 A dificuldade de retenção pode ser afectada pela má compreensão e pela ansiedade e desconcentração induzidos pelo contexto hospitalar, por patologia ou estar associada à senescência.
Os doentes inquiridos revelaram um nível elevado de satisfação com o CI. Este facto, que está em concordância com a literatura,42,46,56 pode traduzir uma satisfação real com o processo, mas a literatura é cética.
Não é possível aferir a verosimilhança deste resultado, mas este questionário permite estimar a qualidade das respostas. Está descrito que pedir
aos indivíduos que expliquem pelas suas palavras o que o médico lhes disse é o melhor método de verificar a compreensão23 e, portanto, de saber quão esclarecida é a decisão. Efetivamente, poucos doentes desta amostra foram capazes de reproduzir uma vantagem/desvantagem, e nenhum foi capaz de se lembrar de duas. Como tal, uma explicação possível é que os doentes percecionem a informação que obtêm do médico como boa mas esta perceção não tenha corresponda ao que efetivamente se passa. Acresce a isto o facto de poucos doentes terem recebido os folhetos informativos que o hospital tem para alguns procedimentos. É possível que estivessem indisponíveis os mais adequados, mas é sintomático do desejo de um maior envolvimento o facto da maioria dos doentes gostar de ter lido informação providenciada pelo médico. Mais uma vez, estes resultados são consonantes com a literatura.15
2. Questionários aos médicos
Estudos de opinião com profissionais de saúde relativamente ao CI não são comuns, razão pela qual a interpretação dos resultados encontra menor suporte na literatura.
Uma primeira constatação deste estudo é o facto da maioria dos médicos inquiridos não ter treinado a aplicação do CI em nenhum momento da sua formação, nem sido acompanhada aquando dos primeiros CI. Tal está de acordo com a literatura, onde esta lacuna é apontada como uma das principais causas de uma aplicação incorrecta ou incompleta.1,3,4,15 A ausência de formação favorece a desvalorização do CI e torna‐o dependente exclusivamente da prática e sensatez de cada profissional. Ao não adquirir ou aperfeiçoar técnicas de transmissão da informação, é mais provável que o médico perpetue decisões pouco esclarecidas do doente.
A maioria dos inquiridos vê no CI uma boa ferramenta de protecção legal, o que pode
decorrer de um desconhecimento generalizado ou de uma interpretação errada da legislação/dificuldade em acompanhar e implementar as indicações institucionais. A favor desta última explicação está o facto de menos assistentes graduados e chefes de serviço terem respondido como a maioria, o que faz sentido na medida em que estes estão habitualmente mais familiarizados com a legislação e recomendações da Ordem dos Médicos ou do hospital. Uma leitura alternativa da menor predominância entre estas categorias profissionais poderá ser a desvalorização do CI entre médicos mais experientes.
Ao encarar‐se o CI como uma ferramenta eminentemente legal, é mais provável que este seja usado defensivamente. Dessa forma, converte‐se numa ferramenta de salvaguarda do médico, sob a falsa égide da proteção dos direitos do doente,57 e o seu propósito fica seriamente comprometido.58 Parece não ser claro entre os médicos que a existência de um documento assinado não é prova de que o indivíduo consentiu o procedimento, pelo que, num processo litigioso, não bastará à defesa do médico.42
A neutralidade da maioria das categorias profissionais quanto ao contributo do CI no reforço da relação médico‐doente é surpreendente. Tal pode ser revelador do facto dos médicos (ainda) o encararem como um evento estático e burocrático.1,4,17,19,20,42,43 Esta neutralidade é tanto maior quanto maior a experiência profissional, provavelmente por influência do exercício de uma Medicina mais autocrática. Esta prática não é, contudo, necessariamente incorreta, já que muitas vezes resulta da perceção do médico quanto ao sistema de valores da sociedade onde se insere ou do indivíduo que tem perante si.9,58
A maioria considera suficiente o tempo investido no CI e advoga que quer a provisão de informação quer a probabilidade da decisão ser esclarecida são prejudicadas quando o tempo
investido é pouco. Ora é sabido que os médicos têm pouco tempo para cada doente e que este é dos principais obstáculos à generalização de boas práticas relativamente ao CI.27 Porém, o facto dos profissionais considerarem que despendem tempo suficiente pode significar um sacrifício da qualidade do CI ou uma adaptação, sendo admissível que tenham desenvolvido as suas próprias estratégias. Duas estratégias são delegar noutra pessoa a aplicação do CI e o diferimento no tempo. A prática de delegar preenche requisitos de poupança de tempo e contribui para o ensino9, mas é suposto que o CI seja obtido por alguém capaz de efectuar o procedimento, o que nem sempre é o caso nos médicos em formação. Tal pode prejudicar a qualidade da informação e a resposta às questões do doente.9
Em oposição ao descrito anteriormente, a opinião dos médicos quanto ao tempo habitualmente concedido ao doente para decidir não é consensual. Contudo, a maioria tem tendência a reconhecer que discutir o CI atempadamente aumenta a qualidade da informação transmitida e permite uma decisão mais autónoma, o que também está de acordo com a literatura.19 A obtenção do CI próximo da intervenção gera uma tensão desnecessária e aumenta a probabilidade do indivíduo aceitar mesmo que não concorde, por sentir que é demasiado tarde para recuar.4,24
As opiniões dos médicos divergem também em relação à importância do CI como facilitador de questões e para a provisão de informação relevante ao doente, achados compatíveis com a literatura.45,54,58 A maior parte das vezes, estas lacunas ocorrem inadvertidamente, porque os médicos seleccionam a informação para não sobrecarregar o doente com factos ou para evitar uma esperança infundamentada. Outras vezes, os médicos sobrestimam a compreensão dos doentes relativamente às suas instruções/prescrições. Mais raramente, surgem como consequência da insegurança do médico.
3. Limitações do estudo
A reduzida dimensão das amostras que foi possível colher constitui a maior limitação deste estudo, tendo condicionado a sua análise estatística.
Estavam previstos inquéritos auto‐ administrados aos doentes, mas as dificuldades no preenchimento requereram o apoio da investigadora. Esta situação não é, aliás, incomum, e alguns artigos defendem a maior adequabilidade da entrevista formal com guião em estudos deste âmbito.45,46 Contudo, o objetivo de incluir todos os doentes internados nas enfermarias cirúrgicas do CHP durante um certo período de tempo revelou‐se inviável, dado ser um número muito elevado de pessoas. A resolução foi seleccionar as enfermarias cirúrgicas que têm, atualmente, mais camas: Cirurgias Gerais (1, 2 e 3), Ortopedia, Urologia, Ginecologia e Obstetrícia (exceto Puerpério); excluiu‐se a enfermaria de Neurocirurgia pela menor probabilidade de cooperação dos doentes. Assim, a ausência de aleatoriedade na seleção da amostra pode condicionar a generalização dos resultados.
Apesar do maior grau de interferência do investigador na população de doentes, não é expectável que tal constitua uma limitação, até porque não existia nenhuma hipótese de trabalho colocada, ou seja, não foi introduzido nenhum viés do investigador. Em prol da abordagem em tempo útil do maior número possível de inquiridos, a conversão do questionário em entrevista formal com guião não se acompanhou da reformulação do conteúdo da ferramenta por continuar aquele a verificar‐se genericamente aplicável. Não obstante, teria sido vantajoso introduzir maior especificidade e mais perguntas abertas e prever mais casos de não aplicabilidade.
Por último, importa destacar que a aplicação do CI não foi directamente observada: a informação recolhida baseou‐se na perceção subjetiva e pessoal dos participantes.
Especialmente no caso dos doentes, poderá ter ocorrido um viés de recordação.
Conclusões
Este estudo descreve perceções de doentes e médicos e sugere tendências relativamente ao CI em muito consonantes com a literatura e, notavelmente, com duas teses de mestrado de anos transatos, uma delas realizada no serviço de Cirurgia do CHP59 e outra em dois hospitais do Porto.60
Médicos e doentes partilham visões paralelas quanto às vantagens e à importância da informação, da comunicação e do entendimento mútuo. Contudo, a compatibilização destas visões carece de aperfeiçoamento. Os doentes não compreendem que o CI salvaguarda o seu direito à autonomia, e não é claro quanto das suas decisões reflete realmente os seus interesses. Há possibilidade de consentirem somente por crerem ser isso que o médico deles espera e do consentimento ser considerado apenas um passo necessário para obtenção de tratamento.61,62 O médico falha no reconhecimento da autonomia do doente, tende a sobrestimar a compreensão deste e a desvalorizar o papel do esclarecimento no reforço da relação existente.
Há espaço para melhoramentos.23 Embora não seja possível substituir o contexto sócio‐ cultural do doente, as demais variáveis que afetam a compreensão podem ser trabalhadas. Nenhuma substitui a relação médico‐doente, a única capaz de influenciar a compreensão28,42, mas podem contribuir para a redução dos níveis de ansiedade e, consequentemente, para uma melhor apreensão da informação.23,45,51 A mais generalizada são os formulários escritos15,51, mas os recursos multimédia1,18,24,51 parecem ter um efeito sinérgico em indivíduos com menor formação e/ou nível sócio‐cultural.42,49
Os formulários padronizados associam a informação escrita à assinatura do doente, o que traz vantagens a ambas as partes: formalizam a necessidade de providenciar informação
completa e relevante ao doente e aumentam a proteção do médico.43 É altamente aconselhável que os médicos generalizem a sua utilização ou, na ausência destes, que registem no processo clínico do doente o momento de conversa, a informação veiculada, as pessoas presentes e outros dados relevantes.1,4,25
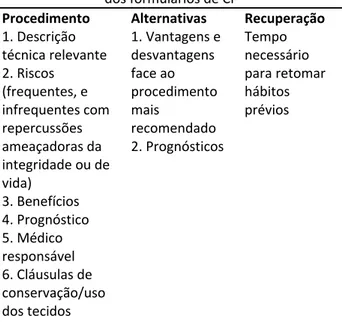
O CHP tem formulários para algumas cirurgias/procedimentos invasivos, mas são ainda escassos e carentes de revisão. De acordo com a literatura, a informação a constar destes formulários encontra‐se na tabela VII.5,18,31,63‐65
Tabela VII – Conteúdos recomendados pela literatura
dos formulários de CI
Procedimento Alternativas Recuperação
1. Descrição técnica relevante 2. Riscos (frequentes, e infrequentes com repercussões ameaçadoras da integridade ou de vida) 3. Benefícios 4. Prognóstico 5. Médico responsável 6. Cláusulas de conservação/uso dos tecidos 1. Vantagens e desvantagens face ao procedimento mais recomendado 2. Prognósticos Tempo necessário para retomar hábitos prévios
Existem estratégias validadas para garantir que estes formulários estão redigidos três níveis abaixo da literacia média da população, condição determinante para que sejam melhor compreendidos.1,18 Palavras com um máximo de três sílabas, frases curtas e com uma única ideia, eliminação do jargão médico, um total de 1000/1250 palavras e a inclusão de esquemas ilustrados são algumas delas.1,23,64,66,67 Uma prática com valor empiricamente reconhecido, embora ainda não validada, é a junção ao formulário de uma ferramenta de auto‐análise da compreensão.31 O CHP tem um documento com estas características, o que é de enaltecer.
Um modelo validado de aplicação do CI com facilitação da compreensão do doente é o de cinco etapas de Darthmouth‐Hitchcock Medical Center, que tem potencial para se tornar num exemplo de uma prática de excelência.15
A formação dos médicos também pode ser trabalhada. Está provado que incentivar a formação contínua e a investigação na área não acarreta gastos económicos acrescidos, uma vez que profissionais mais desenvoltos na aplicação do CI favorecem a poupança em serviços/técnicas desnecessárias e dispendiosas.1,3,4 Apresenta‐se no anexo C uma proposta de um módulo prático a integrar na disciplina de Bioética Médica.
Agradecimentos
Ao Dr. Paulo Maia, já que sem a sua preciosa orientação e lucidez este trabalho não teria sido possível. Uma palavra também ao meu co‐tutor, Prof. Dr. Sousa Pereira.À Dra. Denisa Mendonça, pelo inestimável contributo na análise estatística e pela enorme disponibilidade e simpatia.
À minha maravilhosa família, que não me poupou em apoio – fosse a compor esteticamente o trabalho, a torná‐lo mais claro e conciso ou simplesmente a motivar‐me.
Ao Pedro, pelo auxílio em certas peripécias éticas, pela crítica final e, enfim, pelo companheirismo.
Uma referência ao Dr. Miguel Tavares pelas suas muito pertinentes sugestões.
Bibliografia
1. Jefford M, Moore R. Improvement of informed consent and the quality of consent documents. Lancet Oncol 2008;9:485‐93.
2. del Carmen MG, Joffe S. Informed consent for medical treatment and research: a review. Oncologist 2005;10:636‐41.
3. Katz J. Reflections on informed consent: 40 years after its birth. J Am Coll Surg 1998;186:466‐74.
4. Jones JW, McCullough LB, Richman BW. Informed consent: it's not just signing a form. Thorac Surg Clin 2005;15:451‐60, v.
5. Paterick TJ, Carson GV, Allen MC, Paterick TE. Medical informed consent: general considerations for physicians. Mayo Clin Proc 2008;83:313‐9.
6. Mary E. Schloendorff v. Society of the New York Hospital. In: Justice USDo, ed.; 14 de Abril de 1914.
7. Burger I, Schill K, Goodman S. Disclosure of individual surgeon's performance rates during informed consent: ethical and epistemological considerations. Ann Surg 2007;245:507‐13.
8. Jones JW, McCullough LB. The extent of informed consent. J Vasc Surg 2007;46:821‐2.
9. Callegari DC OR. Consentimento livre e esclarecido na anestesiologia. Revista Bioética 2010;18:363‐72.
10. Lupton M. Informed consent: can a patient ever be fully informed? Curr Opin Obstet Gynecol 2005;17:601‐4.
11. Dyer C. Failure to warn. Br Med J (Clin Res Ed) 1987;294:1089‐90.
12. Bolitho v. City and Hackney Health Authority.
In: US Department of Justice, ed.; 1997.
13. Mayberry MK, Mayberry JF. Towards better informed consent in endoscopy: a study of information and consent processes in gastroscopy and flexible sigmoidoscopy. Eur J Gastroenterol Hepatol 2001;13:1467‐76.
14. Bernat JL. Informed consent. Muscle Nerve 2001;24:614‐21.
15. Moulton B, King JS. Aligning ethics with medical decision‐making: the quest for informed patient choice. J Law Med Ethics 2010;38:85‐97. 16. Blackhall LJ, Murphy ST, Frank G, Michel V, Azen S. Ethnicity and attitudes toward patient autonomy. Jama 1995;274:820‐5.
17. Garnier JC CJ, Pili‐Floury S, Samain E. Information et consentement aux soins de la personne vulnérable en France. Annales françaises d'anesthésie et de réanimation 2009;28:575‐8.
18. Windle PE. Understanding informed consent: significant and valuable information. J Perianesth Nurs 2008;23:430‐3.
19. Childers R, Lipsett PA, Pawlik TM. Informed consent and the surgeon. J Am Coll Surg 2009;208:627‐34.
20. Cassileth BR, Zupkis RV, Sutton‐Smith K, March V. Information and participation preferences among cancer patients. Ann Intern Med 1980;92:832‐ 6.
21. General Medical Council: seeking patients' consent ‐ the ethical considerations. In. London; 1998. 22. Bridson J, Hammond C, Leach A, Chester MR. Making consent patient centred. Bmj 2003;327:1159‐ 61.
23. Falagas ME, Korbila IP, Giannopoulou KP, Kondilis BK, Peppas G. Informed consent: how much and what do patients understand? Am J Surg 2009;198:420‐35.
24. Anderson OA, Wearne IM. Informed consent for elective surgery‐‐what is best practice? J R Soc Med 2007;100:97‐100.
25. Progress of the prudent patient: consent after
Chester v. Afshar. Anaesthesia ‐ Editorial 2;60:215‐9.
26. Jones JW, McCullough LB. Consent for residents to perform surgery. J Vasc Surg 2002;36:655‐ 6.
27. Stevenson FA. General practitioners' views on shared decision making: a qualitative analysis. Patient Educ Couns 2003;50:291‐3.
28. Ingelfinger FJ. Informed (but uneducated) consent. N Engl J Med 1972;287:465‐6.
29. Tabela Nacional de Incapacidades por Acidentes de Trabalho e Doenças Profissionais. In: Ministério do Trabalho e da Solidariedade Social; 30 de Setembro de 1993.
30. Mayberry MK, Mayberry JF. Consent with understanding: a movement towards informed decisions. Clin Med 2002;2:523‐6.
31. Guarino P, Lamping DL, Elbourne D, Carpenter J, Peduzzi P. A brief measure of perceived understanding of informed consent in a clinical trial was validated. J Clin Epidemiol 2006;59:608‐14. 32. Grisso T, Appelbaum PS, Hill‐Fotouhi C. The MacCAT‐T: a clinical tool to assess patients' capacities to make treatment decisions. Psychiatr Serv 1997;48:1415‐9.
33. de Haes H. Dilemmas in patient centeredness and shared decision making: a case for vulnerability. Patient Educ Couns 2006;62:291‐8.
34. Berg S. The well informed patient: a new breed of health care consumer ‐ the advantages (and pitfalls) of seeking health informatio. Asthma magazine 2005;Julho/Agosto:28‐30.
35. McMullan M. Patients using the Internet to obtain health information: how this affects the patient‐health professional relationship. Patient Educ Couns 2006;63:24‐8.
36. Wald HS, Dube CE, Anthony DC. Untangling the Web‐‐the impact of Internet use on health care and the physician‐patient relationship. Patient Educ Couns 2007;68:218‐24.
37. Health and the internet for all. Medical informatics 2006;75:1‐3.
38. Davis RE, Dolan G, Thomas S, et al. Exploring doctor and patient views about risk communication and shared decision‐making in the consultation. Health Expect 2003;6:198‐207.
39. Makoul G, Clayman ML. An integrative model of shared decision making in medical encounters. Patient Educ Couns 2006;60:301‐12.
40. Cayton H. The flat‐pack patient? Creating health together. Patient Educ Couns 2006;62:288‐90. 41. Pereira AS, Oliveira G, Pereira A. Consentimento Informado ‐ Relatório final. In: Entidade Reguladora da Saúde; Maio de 2009.
42. Bollschweiler E, Apitzsch J, Obliers R, et al. Improving informed consent of surgical patients using a multimedia‐based program? Results of a prospective randomized multicenter study of patients before cholecystectomy. Ann Surg 2008;248:205‐11.
43. Ross N. Improving surgical consent. Lancet 2004;364:812‐3.
44. Salgo v. Leland Stanford etc. Bd. Trustees. In:
US Department of Justice; 22 Outubro de 1957. 45. Ghulam AT KM, Bachman LM, Haller U, Kessler TM. Patients' satisfaction with the preoperative informed consent procedure: a multicenter questionnaire survey in Switzerland. Mayo Clin Proc 2006;81:307‐12.
46. Brezis M, Israel S, Weinstein‐Birenshtock A, Pogoda P, Sharon A, Tauber R. Quality of informed consent for invasive procedures. Int J Qual Health Care 2008;20:352‐7.
47. Byrne DJ NA, Cuschieri A. How informed is signed consent? Br Med J (Clin Res Ed) 1988;296:839‐ 40.
48. Gomes MD, ÁP, Sebastião J, Firmino da Costa A. Novas análises dos níveis de literacia em Portugal: comparações diacrónicas e internacionais. In: IV Congresso português de Sociologia. Universidade de Coimbra; 2000.
49. McKneally MF, Ignagni E, Martin DK, D'Cruz J. The leap to trust: perspective of cholecystectomy patients on informed decision making and consent. J Am Coll Surg 2004;199:51‐7.
50. Akabayashi A, Slingsby BT. Informed consent revisited: Japan and the U.S. Am J Bioeth 2006;6:9‐14. 51. Eggers C, Obliers R, Koerfer A, et al. A multimedia tool for the informed consent of patients prior to gastric banding. Obesity (Silver Spring) 2007;15:2866‐73.
52. Laine C, Davidoff F, Lewis CE, et al. Important elements of outpatient care: a comparison of patients' and physicians' opinions. Ann Intern Med 1996;125:640‐5.
53. Cassileth BR, Zupkis RV, Sutton‐Smith K, March V. Informed consent ‐‐ why are its goals imperfectly realized? N Engl J Med 1980;302:896‐900. 54. Lavelle‐Jones C, Byrne DJ, Rice P, Cuschieri A. Factors affecting quality of informed consent. Bmj 1993;306:885‐90.
55. Gattellari M, Butow PN, Tattersall MH, Dunn SM, MacLeod CA. Misunderstanding in cancer patients: why shoot the messenger? Ann Oncol 1999;10:39‐46.
56. Joffe S, Cook EF, Cleary PD, Clark JW, Weeks JC. Quality of informed consent: a new measure of
understanding among research subjects. J Natl Cancer Inst 2001;93:139‐47.
57. Heywood R, Macaskill A, Williams K. Informed consent in hospital practice: health professionals' perspectives and legal reflections. Med Law Rev 2010;18:152‐84.
58. Berg JW AP, Lidz CW, Parker LS. Informed consent: legal theory and clinical practice. second edition ed. NYC: Oxford University Press; 2001. 59. Góis L, Silva AC. Qualidade do Consentimento Informado no Serviço de Cirurgia do Centro Hospitalar do Porto – Hospital de Santo António. Porto: ICBAS ‐ Universidade do Porto; 2010.
60. AM L. Consentimento informado. Porto: ICBAS ‐ Universidade do Porto; 2005.
61. Cassell EJ. Consent or obedience? Power and authority in medicine. N Engl J Med 2005;352:328‐30. 62. Markel H. "I swear by Apollo"‐‐on taking the Hippocratic oath. N Engl J Med 2004;350:2026‐9. 63. Padberg RM, Flach J. National efforts to improve the informed consent process. Semin Oncol Nurs 1999;15:138‐44.
64. Sharp SM. Consent documents for oncology trials: does anybody read these things? Am J Clin Oncol 2004;27:570‐5.
65. Comissões de Ética para a Saúde da Região Norte. Documento‐guia sobre Consentimento Informado. In: Seminário sobre o Consentimento Informado e o papel das Comissões de Ética para o seu correcto uso: ARS Norte; 2009.
66. Light IJ. The consent form: a time for reassessment. J Pediatr 1998;132:567‐8.
67. Turner P, Williams C. Informed consent: patients listen and read, but what information do they retain? N Z Med J 2002;115:U218.