Member of the
www.kup.at/urologie
P . b . b . 0 2 Z 0 3 1 1 1 6 M , V e r l a g s p o s t a m t : 3 0 0 2 P u r k e r s d o r f , E r s c h e i n u n g s o r t : 3 0 0 3 G a b l i t z
Homepage:
www.kup.at/urologie
Online-Datenbank mit
Autoren- und Stichwortsuche
Indexed in Scopus
Die hyperaktive und "neurogene"
Blase
Schwab C
Journal für Urologie und
Urogynäkologie 2011; 18 (1)
(Ausgabe für Schweiz), 8-11
Journal für Urologie und
Urogynäkologie 2011; 18 (1)
Eröffnungssymposium
des Malteser Robotik
Zentrums (MRZ)
Malteser Krankenhaus St. Josefshospital Klinik für Urologie und Kinderurologie
zum Programm bitte hier klicken
Datum 28. Januar 2017 Tagungsort Mercure Hotel
8 J UROL UROGYNÄKOL 2011; 13 (1)
Die hyperaktive und „neurogene“ Blase
C. Schwab
Die hyperaktive Blase
Symptomatik und Epidemio-logie der hyperaktiven Blase (OAB)Die Definition der hyperaktiven oder so genannten „over-active bladder“ (OAB) nach ICS-Klassifikation umfasst einen Symptomenkomplex aus Pollakisurie (> 8×/Tag), Nykturie (> 2×/Nacht), im-perativem Harndrang und Dranginkon-tinenz. Das Schlüsselsymptom stellt der Harndrang dar. Inkontinenzereignisse treten nur bei 1/3 der Patienten auf.
Die OAB stellt eine Volkskrankheit dar! 17 % der allgemeinen Bevölkerung im Erwachsenenalter sind davon betroffen [1]. Die Zahlen sind mit zunehmendem Alter ansteigend, nicht alle Patienten müssen allerdings behandelt werden.
Eine OAB ohne Inkontinenz tritt häufi-ger bei Männern auf (13,6 vs. 7,6 %). Bei jüngeren Menschen sind mehr Frauen von einer OAB (9,3 vs. 2,4 %), in der älteren Generation mehr Männer betroffen.
Pathophysiologie der OAB Die Harnblasenkontraktion wird über parasympathische Nerven vermittelt. Es erfolgt eine Aktivierung von Muskarin-rezeptoren der glatten Muskeln des Detrusors. In der Harnblase überwiegen zahlenmäßig die M2- gegenüber den M3-Rezeptoren (80:20). Dennoch wird die Kontraktion v. a. über M3-Rezepto-ren vermittelt.
Das Krankheitsbild der OAB ist multi-faktoriell bedingt. Als Einflussfaktoren werden diskutiert:
– Defizit der zentralnervösen Hemmung auf den Miktionsreflex (unterschied-lichste neurologische Erkrankungen) – Missverhältnis zwischen Stärke der afferenten Impulse und der zentralen Hemmung des Miktionsreflexes (Zere-brovaskulärer Insult)
– Schädigung der axonalen Neuro-transmission im Rückenmark – Vermehrte afferente Reize des unteren
Harntrakts
– Verlust der peripheren Inhibition
– Anstieg der exzitatorischen Neuro-transmission im neuronalen Regel-kreis des Miktionsreflexes
– Gesteigerte Erregbarkeit der Blasen-muskulatur: ischämische Verände-rungen und Denervierungsprozesse, Rezeptor- und Bindegewebeverände-rungen
– Myogene Faktoren, v. a. bei Blasenaus-lassobstruktion: Ein erhöhter intra-vesikaler Druck führt zur Denervierung
Das Urothel spielt zudem laut neuesten Vermutungen eine Schlüsselrolle in der Regulation des unteren Harntrakts. Bei OAB-Patienten wurde z. B. eine ver-mehrte Acetylcholin-Freisetzung bei Blasendehnung beobachtet, zudem eine gesteigerte Empfindlichkeit der Senso-ren für Acetylcholin.
Therapie der OAB
Antimuskarine Medikamente werden auch in absehbarer Zukunft Standard zur Behandlung der OAB bleiben. Am effektivsten sind Anticholinergika in je-nen Fällen von OAB, die durch eine Detrusorüberaktivität verursacht wer-den, sowie in Kombination mit Verhal-tenstherapie (Blasentraining).
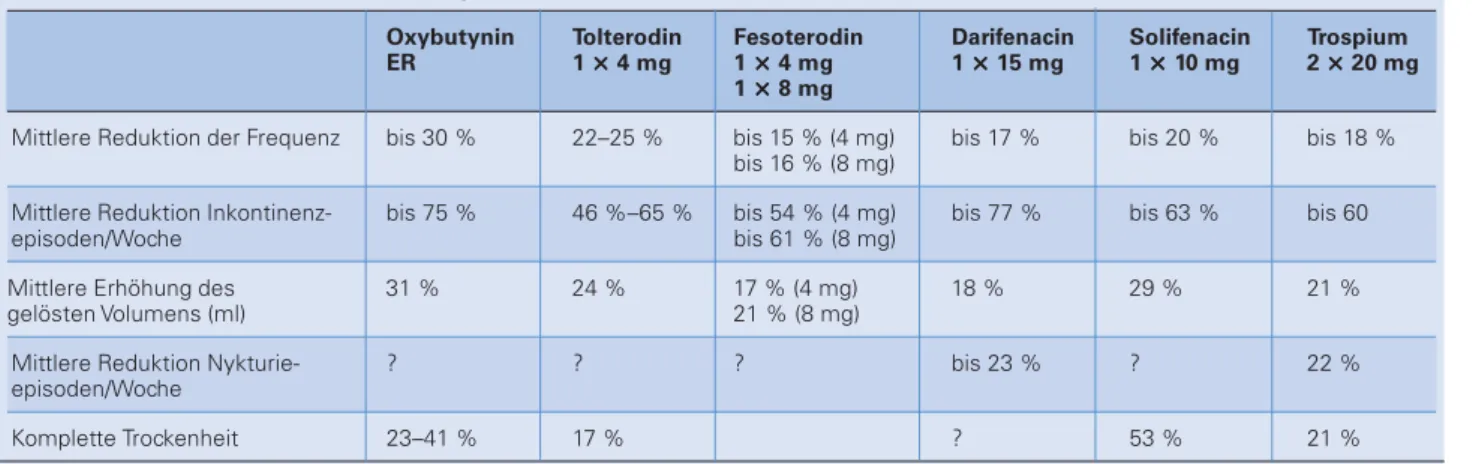
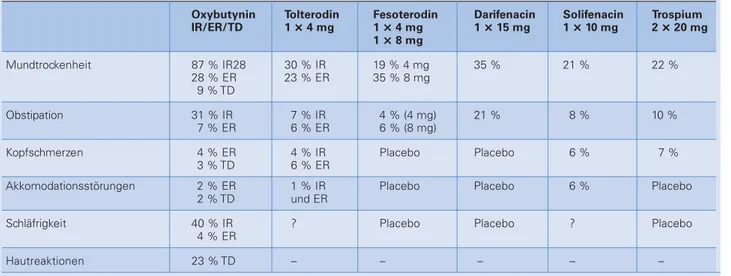
Alle in den vergangenen Jahren neu vorgestellten Medikamente zur Be-handlung der OAB zeigen eine ähnliche Wirksamkeit zur Reduzierung der Symptome wie die bewährten Substan-zen Oxybutynin ER oder Tolterodin LA (Tab. 1). Allerdings unterscheiden sich Muskarinrezeptor-Antagonisten in ih-rem Potenzial, Gedächtnisminderung zu verursachen oder zu verschlimmern (Tab. 2). Besonders anfällig für ZNS-Nebenwirkungen sind Personen, die wegen kognitiver Störungen bereits Cholinesterasehemmer einnehmen.
Bei der Verordnung von Muskarinre-zeptor-Antagonisten sollten mögliche Effekte auf die Gedächtnisleistung so-wie kognitive Funktionen der Patienten auf jeden Fall berücksichtigt werden [2].
Keines der neueren Medikamente konn-te die Xerostomie verhindern, welche
oft die Compliance limitiert. Maximal 20 % der Patienten nehmen die Tablet-ten nach 2 Jahren noch ein [3]!
Bei fehlender Wirkung der anticholi-nergen Therapie kommen weitere The-rapieoptionen zum Zug, wie z. B. eine Botoxinjektion in den M. Detrusor oder auch der intermittierende Selbstkathe-terismus bei Vorliegen von Restharn. Auch eine Neuromodulation kann in Er-wägung gezogen werden. Lediglich als
ultima ratio kommt eine Zystektomie in Betracht.
Die „neurogene“ Blase
Ätiologie der neurogenen Blasenfunktionsstörungen Alle Schädigungen der zentralen und peripheren Innervation der Harnblase können das Gleichgewicht zwischen Speicher- und Entleerungsphase verän-dern. Meistens sind Erkrankungen oder Traumata, selten iatrogene Ursachen Auslöser einer neurogenen Blasenfunk-tionsstörung.– Zerebrale Lokalisation: Demenz, M. Parkinson, zerebrovaskuläre Erkran-kungen, Multiple Sklerose (MS), Ge-hirntumoren etc.
– Periphere Lokalisation: Querschnitt-lähmung, angeborene Missbildun-gen, ALS-Neuropathien, Traumata im Bereich des Conus und der Cauda, sakrale Agenesien etc.
– Iatrogene Ursachen: ausgedehnte Ein-griffe im kleinen Becken und der Wirbelsäule, Medikamente (Akineti-ka, Narkoti(Akineti-ka, Antihypertoni(Akineti-ka, Psy-chopharmaka)
– Seltene Krankheitsbilder: Herpes zos-ter, Guillain-Barré-Syndrom, Borre-liose
Im Weiteren soll bewusst lediglich auf das relativ häufige Krankheitsbild der MS und deren Auswirkungen auf die Blasenfunktion eingegangen werden.
MS und Blasenfunktion
Im Laufe der Erkrankung erleidet ein hoher Anteil der Patienten
J UROL UROGYNÄKOL 2011; 13 (1) 9
störungen (75 %) [4]. 15 % der MS-Pati-enten haben Miktionsstörung als Erst-symptom der Erkrankung. Im weiteren Verlauf kann es zu Urininkontinenz kom-men, was einen großen Einfluss auf die Lebensqualität der Patienten hat [5]. Die Miktionsstörungen (LUTS) bei MS sind meist Folge von spinalen Läsionen. Die resultierenden Veränderungen sind be-kannt von Patienten mit einem Unter-bruch der Verbindung zwischen miktions-kritischen Hirnstammzentren und dem sa-kralen Rückenmark, z. B. bei querschnitts-gelähmten Patienten. Die Gefahr für den oberen Harntrakt ist bei der MS im Ver-gleich jedoch geringer als bei traumati-scher Paraplegie.
Diagnostik
Zur Primärbeurteilung gehören die Anam-nese, ein Miktionstagebuch, eine Rest-harnkontrolle (durch Einmal-Katheteris-mus/Sonographie) sowie ein Urinstatus (Abb. 1). Zur weiteren Diagnostik der MS-bedingten Blasenfunktionsstörungen gehört die Zystoskopie, insbesondere bei Vorliegen einer Drangsymptomatik (Aus-schluss Blasenkarzinom, Blasensteine) oder einer Hämaturie.
Die Urodynamik wird zur Primärbeur-teilung von Miktionsstörungen, vor allem bei Dranginkontinenz und Restharn-bildung eingesetzt. Die Evidenz für ei-nen Nutzen ist bei der MS allerdings weniger klar als bei anderen neurologi-schen Blasenfunktionsstörungen.
In erster Linie erfolgt die Urodynamik bei Nichtansprechen auf Primärmaß-nahmen, auf jeden Fall vor chirurgischen oder intravesikalen Interventionen,
zu-dem im Follow-up bei ausgeprägteren Problemen und klinischen Verschlech-terungen. Sie erlaubt Aussagen über die Ätiologie der Inkontinenz (DD: Drang-/ Belastungsinkontinenz) und des Rest-harns (DD: Detrusorschwäche, infravesi-kale Obstruktion) sowie über Druck- und Volumenverhältnisse und das Ausmaß sowie die Lokalisation einer allfälligen Obstruktion.
Behandlung von Blasen-funktionsstörungen bei MS
Ziele der Behandlung der Blasenfunk-tionsstörungen bei der MS sind eine
Re-duktion der Inkontinenzhäufigkeit, eine Normalisierung des Miktionsintervalls und der funktionellen Blasenkapazität, der Schutz des oberen Harntrakts (In-fekte/Niereninsuffizienz) sowie eine Ver-besserung der Patientenselbständigkeit und Unabhängigkeit [6].
Als Strategie hat sich folgender Algo-rithmus bewährt:
– Assessment der unmittelbaren und sekundären Folgen der Störung bei dem Betroffenen
– Primär meist Versuch des Wiederer-langens der physiologischen Miktion – Falls dies nicht möglich ist, ist meist das sekundäre Ziel die Erhöhung der Blasenkapazität sowie die Reduktion der Inkontinenz
Antimuskarinika
Die Primärtherapie der Detrusorüber-aktivität erfolgt mittels antimuskariner-ger Medikamente (Tab. 1, 2). Die Wirk-samkeit bei MS bezüglich Reduktion von Inkontinenz, Miktionsfrequenz und Drang ist bewiesen (Evidenzlevel 1B). Eventuell kann eine Kombinations-therapie mit anderen Medikamenten (α -Blocker, Desmopressin, andere Anti-cholinergika) erfolgen [7].
Intermittierender Selbstkathe-terismus
Sind im Vergleich mit der Miktions-menge hohe RestharnMiktions-mengen (> 100– 200 ml) zu verzeichnen, wird der inter-mittierende Selbstkatheterismus (IKS) instruiert. Eine zwingende Indikation hierzu ergibt sich bei Komplikationen des Restharns wie Harnstau oder Harn-wegsinfekte. Die Voraussetzungen zum
Tabelle 1: Wirksamkeit der anticholinergen Medikamente
Oxybutynin Tolterodin Fesoterodin Darifenacin Solifenacin Trospium ER 1 ×××××4 mg 1 ×××××4 mg 1 ×××××15 mg 1 ×××××10 mg 2 ×××××20 mg
1 ×××××8 mg
Mittlere Reduktion der Frequenz bis 30 % 22–25 % bis 15 % (4 mg) bis 17 % bis 20 % bis 18 % bis 16 % (8 mg)
Mittlere Reduktion Inkontinenz- bis 75 % 46 %–65 % bis 54 % (4 mg) bis 77 % bis 63 % bis 60 episoden/Woche bis 61 % (8 mg)
Mittlere Erhöhung des 31 % 24 % 17 % (4 mg) 18 % 29 % 21 % gelösten Volumens (ml) 21 % (8 mg)
Mittlere Reduktion Nykturie- ? ? ? bis 23 % ? 22 % episoden/Woche
Komplette Trockenheit 23–41 % 17 % ? 53 % 21 % Oxybutynin-ER = Oxybutynin extended release; ? = Keine Daten vorhanden
10 J UROL UROGYNÄKOL 2011; 13 (1)
erfolgreichen Erlernen des IKS stellen allerdings ausreichende kognitive, visu-elle und manuvisu-elle Fähigkeiten dar. Die Durchführung erfolgt in der Regel asep-tisch, nicht steril. Der IKS wird kurz-stationär von spezialisierten Pflege-fachkräften instruiert. Schwierigkeiten beim IKS können sich u. a. bei sehr ho-hem Sphinktertonus ergeben.
Botox
Das Prinzip der Behandlung stellt eine Lähmung des überaktiven Blasenmus-kels dar, durch lokal in den Detrusor vesicae injiziertes Botulinumtoxin. Die Wirkung hält rund 3–12 Monate an. Der Eingriff wird in Lokalanästhesie durch-geführt und kann auch ambulant erfol-gen. Meist werden 200 (300) U in NaCl 0,9 % an 20–40 Injektionsstellen (je 1 ml) in den Detrusor injiziert. Der Wirkungseintritt ist nach 7–10 Tagen zu erwarten [8].
Die Wirksamkeit für die Behandlung von ausgeprägter neurogener Detrusor-überaktivität ist nachgewiesen (Evi-denzlevel 1B). Eine Verbesserung von Symptomen, Urodynamikparametern und Lebensqualität ist möglich, allerdings wird bei den meisten Patienten in der Folge der IKS notwendig; allenfalls kann unter regelmäßiger sonographi-scher Restharnkontrolle darauf verzich-tet werden. Auch bei Langzeitanwen-dung bleibt der Erfolg meist bestehen, die Therapie kann wiederholt angewen-det werden, die Kosten werden aller-dings nicht durch die Krankenkasse übernommen.
Sakrale Neuromodulation (SNM)
Bisher etablierte Indikationen zur SNM sind eine überaktive Blase (idiopa-thisch), eine Dranginkontinenz, eine nicht-obstruktive Harnverhaltung wie auch eine Stuhlinkontinenz. Zunehmend wird die Indikation auch bei neurogenen Blasenfunktionsstörungen gestellt. Ein Vorteil ist die gleichzeitige Behandlung kombinierter Störungen (Dranginkon-tinenz, Restharn, Stuhlinkontinenz), wie sie bei der MS nicht selten auftre-ten. Allerdings sind noch wenig Lang-zeitergebnisse bei neurogener Indikati-on verfügbar; des Weiteren ist insbe-sondere bei der MS mit ihrem typischen schubweisen Verlauf die Indikation ei-ner definitiven Schrittmacherimplan-tation streng zu stellen.
Dauerkatheter (DK)
Eine Dauerkatheterversorgung wird so lange wie möglich vermieden. Sie kann bei schwerer Beeinträchtigung jedoch eine deutliche Besserung der Lebens-qualität bedeuten. Allenfalls ist sie mit blasenrelaxierender Therapie – v. a. bei starker Detrusorüberaktivität („catheter bypassing“), z. B. mittels Botulinumto-xin – zu kombinieren.
Der DK-Wechsel erfolgt gewöhnlich alle 4–6 Wochen, kann jedoch individu-ell angepasst werden. Bei rezidivierenden symptomatischen Infekten/Verstopfun-gen ist allenfalls ein regelmäßiges Spü-len des Dauerkatheters notwendig.
Tabelle 2: Nebenwirkungen der anticholinergen Medikamente
Oxybutynin Tolterodin Fesoterodin Darifenacin Solifenacin Trospium IR/ER/TD 1 ×××××4 mg 1 ×××××4 mg 1 ×××××15 mg 1 ×××××10 mg 2 ×××××20 mg
1 ×××××8 mg
Mundtrockenheit 87 % IR28 30 % IR 19 % 4 mg 35 % 21 % 22 % 28 % ER 23 % ER 35 % 8 mg
9 % TD
Obstipation 31 % IR 7 % IR 4 % (4 mg) 21 % 8 % 10 % 7 % ER 6 % ER 6 % (8 mg)
Kopfschmerzen 4 % ER 4 % IR Placebo Placebo 6 % 7 % 3 % TD 6 % ER
Akkomodationsstörungen 2 % ER 1 % IR Placebo Placebo 6 % Placebo 2 % TD und ER
Schläfrigkeit 40 % IR ? Placebo Placebo ? Placebo 4 % ER
Hautreaktionen 23 % TD – – – – – IR = immediate release; ER = extended release; TD = transdermale Applikation; ? = Keine Daten vorhanden
Patienten unter Zystostomie/Dauerka-theter sollten nicht einfach sich selbst überlassen werden; oft können Lang-zeitprobleme wie chronische Infekte, Steine oder Niereninsuffizienz den Ver-lauf komplizieren.
Fazit
– Ein aktives Angehen von Blasen-problemen ist bei allen Patienten mit MS angezeigt.
– Anticholinergika sind empfohlen, jedoch erst nach einer Kontrolle des Restharns.
– Bei Patienten, welche bereit zu ei-nem intermittierenden Selbstka-theterismus (ISK) sind, kann nach Versagen einer anticholinergen Therapie eine Botulinumtoxin-In-jektion in den Detrusor erfolgen.
– Sakrale Neuromodulation ist eine Option, die eine physiologische Miktion ermöglichen und gleich-zeitig eine Stuhlinkontinenz be-handeln kann.
J UROL UROGYNÄKOL 2011; 13 (1) 11
Literatur:
1. Stewart WF, Van Rooyen JB, Cundiff GW, et al. Prevalence and burden of overactive bladder in the United States. World J Urol 2003; 20: 327–36.
2. Drachman DA, Noffsinger D, Sahakian BJ, et al. Aging, memory, and the cholinergic system: a study of dichotic listening. Neurobiol Aging 1980; 1: 39–43.
3. Brostrom S, Hallas J. Persistence of antimuscarinic drug use. Eur J Clin Pharmacol 2009; 65: 309–14.
4. Marrie RA, Cutter G, Tyry T, et al. Disparities in the management of multiple sclerosis-related bladder symptoms. Neurology 2007; 68: 1971–8.
5. Hemmett L, Holmes J, Barnes M, et al. What drives quality of life in multiple sclerosis? QJM 2004; 97: 671–6. 6. Fowler CJ, Panicker JN, Drake M, et al. A UK consensus on the management of the bladder in multiple sclerosis. J Neurol Neurosurg Psychiatry 2009; 80: 470–7. 7. Ethans KD, Nance PW, Bard RJ, et al. Efficacy and safety of tolterodine in people with neurogenic detrusor overacti-vity. J Spinal Cord Med 2004; 27: 214–8.
8. Kalsi V, Gonzales G, Popat R, et al. Botulinum injections for the treatment of bladder symptoms of multiple sclerosis. Ann Neurol 2007; 62: 452–7.
Korrespondenzadresse:
Dr. med. Christoph Schwab Klinik für Urologie Kantonsspital Winterthur
Haftungsausschluss
Die in unseren Webseiten publizierten Informationen richten sich
ausschließlich an
ge-prüfte und autorisierte medizinische Berufsgruppen
und entbinden nicht von der
ärzt-lichen Sorgfaltspfl icht sowie von einer ausführärzt-lichen Patientenaufklärung über
therapeuti-sche Optionen und deren Wirkungen bzw. Nebenwirkungen. Die entsprechenden Angaben
werden von den Autoren mit der größten Sorgfalt recherchiert und zusammengestellt. Die
angegebenen Dosierungen sind im Einzelfall anhand der Fachinformationen zu überprüfen.
Weder die Autoren, noch die tragenden Gesellschaften noch der Verlag übernehmen
irgend-welche Haftungsansprüche.
Bitte beachten Sie auch diese Seiten:
Impressum Disclaimers & Copyright Datenschutzerklärung
Besuchen Sie unsere Rubrik
聺
Medizintechnik-Produkte
C200 und C60 CO2-Inkubatoren
Labotect GmbH
CTE2200-Einfriersystem MTG Medical Technology Vertriebs-GmbH
OCTAX Ferti Proof-Konzept MTG Medical Technology Vertriebs-GmbH
Hot Plate 062 und Hot Plate A3 Labotect GmbH