1 UNIVERSIDADE FEDERAL DO RIO GRANDE DO NORTE
CENTRO DE CIÊNCIAS DA SAÚDE
PROGRAMA DE PÓS-GRADUAÇÃO EM CIÊNCIAS DA SAÚDE
DISTRIBUIÇÃO REGIONAL DA VENTILAÇÃO PULMONAR EM INDIVÍDUOS COM INSUFICIÊNCIA CARDÍACA CRÔNICA APÓS SEREM SUBMETIDOS A UM PROGRAMA DE TREINAMENTO DA MUSCULATURA INSPIRATÓRIA
E SUA CORRELAÇÃO COM DADOS FUNCIONAIS
DANIELLA CUNHA BRANDÃO
ii UNIVERSIDADE FEDERAL DO RIO GRANDE DO NORTE
CENTRO DE CIÊNCIAS DA SAÚDE
PROGRAMA DE PÓS-GRADUAÇÃO EM CIÊNCIAS DA SAÚDE
DISTRIBUIÇÃO REGIONAL DA VENTILAÇÃO PULMONAR EM INDIVÍDUOS COM INSUFICIÊNCIA CARDÍACA CRÔNICA APÓS SEREM SUBMETIDOS A UM PROGRAMA DE TREINAMENTO DA MUSCULATURA INSPIRATÓRIA E
SUA CORRELAÇÃO COM DADOS FUNCIONAIS
Tese apresentada ao Programa de
Pós-Graduação em Ciências da Saúde da
Universidade Federal do Rio Grande do Norte,
como requisito para obtenção do título de Doutor
em Ciências da Saúde Orientadora:Profa. Dra.
Arméle Dornelas de Andrade
ii
Brandão, Daniella Cunha
Distribuição regional da ventilação pulmonar em indivíduos com insuficiência cardíaca crônica após serem submetidos a um programa de treinamento da musculatura inspiratória e sua correlação com dados funcionais / Daniella Cunha Brandão. – Natal: O Autor, 2011.
188 folhas: il., fig.; 30 cm .
Orientador: Armèle de Fátima Dornelas de Andade
Tese (doutorado) – Universidade Federal do Rio Grande do Norte. CCS. Ciências da Saúde, 2011.
Inclui bibliografia e anexos.
1. Insuficiência Cardíaca. 2. Músculos Respiratórios. 3. Fisioterapia. I. Andrade, Armèle de Fátima Dornelas de. II.Título.
iii UNIVERSIDADE FEDERAL DO RIO GRANDE DO NORTE
CENTRO DE CIÊNCIAS DA SAÚDE
PROGRAMA DE PÓS-GRADUAÇÃO EM CIÊNCIAS DA SAÚDE (PPGCSa)
iv DANIELLA CUNHA BRANDÃO
DISTRIBUIÇÃO REGIONAL DA VENTILAÇÃO PULMONAR EM INDIVÍDUOS COM INSUFICIÊNCIA CARDÍACA CRÔNICA APÓS SEREM SUBMETIDOS A UM PROGRAMA DE TREINAMENTO DA MUSCULATURA INSPIRATÓRIA E
SUA CORRELAÇÃO COM DADOS FUNCIONAIS
Presidente da Banca: Profa. Dra. Armèle de Fátima Dornelas de Andrade
BANCA EXAMINADORA
Profa. Dra. Armèle Dornelas de Andrade (UFPE)
Prof. Dr. Ricardo Oliveira Guerra (UFRN)
Profa. Dra. Gardênia Maria de Holanda (UFRN)
Profa. Dra. Kátia Karina do Monte Silva (UFPE)
v
"O que queres que os homens façam por ti, faça igualmente por eles."
vi DEDICATÓRIA
Dedico esta tese a todos os
nossos pacientes, os quais
participaram deste estudo com
afinco, paciência e
compromisso, tornando a nossa
convivência um aprendizado
vii AGRADECIMENTOS
Ao Meu Senhor Deus, por ser fonte de inspiração e sabedoria, por sempre
está ao meu lado, nos momentos mais conturbados em que passei e por me dá
saúde e forças que me impulsionaram até aqui. Muito obrigada meu Pai!
Aos meus pais, Graça e Paulo, por me ensinarem os primeiros passos e os
mais nobres princípios de um ser humano, os quais alicerçam minhas decisões
até hoje.
Ao meu esposo Christian, por sempre tentar minimizar os momentos de
maior inquietação, tornando nossa convivência em verdadeiros momentos de
felicidade e amor. Obrigada pelo seu apoio, compreensão, companheirismo e
desculpe-me pelos momentos em que estive ausente. Muito obrigada!
Aos meus irmãos, em especial a minha querida irmã Deolinda. Lindinha,
muito obrigada pelas suas orações, pelas suas palavras de força e otimismo,
sempre achando que iria cumprir esta caminhada. Muito obrigada!
A minha querida orientadora, Profa. Armèle, por ser um ícone em nossa
profissão. Também me orgulho de está ao seu lado e agradeço por ter me
despertado o fascínio e a importância da pesquisa. Muito obrigada pela confiança
e pelas palavras de otimismo!
A todos que fazem parte do Laboratório de Fisioterapia
Cardio-Respiratória-UFPE, em especial os alunos de iniciação científica, Larissa Carvalho e Jasiel
Júnior, a mestranda Helga Muniz e a doutoranda Cida. Larissa e Jasiel saibam
que vocês foram peças fundamentais para concretização deste sonho. Muito
obrigada pelo empenho, solidariedade e responsabilidade de vocês. Helga,
viii
há tão pouco tempo. Cida, obrigada pelo seu empenho em tentar deixar todas as
pesquisas do laboratório em perfeito funcionamento.
As minhas amigas Luciana Alcoforado e Fabiana Vieira. Lu, só nós
sabemos o quanto você foi importante para que eu chegasse até aqui. Obrigada
pelos bons pensamentos e palavras de conforto! Muito obrigada! Fabi, obrigada
por me ajudar a adentrar no mundo da cardiologia. Também agradeço pelos
muitos testes de caminha pelos corredores do PROCAPE.
A Susan Lage, por seu desprendimento durante o repasse de seus
conhecimentos e por ser uma pessoa bastante especial na construção desta
etapa.
A Dra. Inês Remígio pelo seu profissionalismo durante a realização da
ergoespirometria, pelo seu desprendimento em me ajudar e por acreditar que tudo
iria dar certo.
A todos que fazem o ambulatório de ICC/Chagas do PROCAPE, em
especial Dra. Sílvia Marinho e Dr. Wilson por me receberem de portas abertas
para realização desta pesquisa. Também agradeço às enfermeiras Ana Maria, Val
e Caroline e a biomédica Verediana pela disposição em me ajudar, e como
ajudaram.
A todos os meus amigos do IMIP-FPS, em especial Ana Paula, Ana
Cristina, Danielle Moux, Gisele Paiva e Iane Mourato por terem sido peças
fundamendais para concretização deste sonho.
A todos que fazem parte do Programa de Pós-Graduação em Ciências da
ix
e boa vontade. Também agradeço a Dra. Tecia por ter me dado a oportunidade da
defesa. Muito obrigada!
Aos meus queridos pacientes. Obrigada pela paciência nas avaliações, pelo
compromisso durante o treinamento. Também agradeço por terem me ensinado
que vii devemos viver, dia após dia, um passo por vez e assim descobrir o
verdadeiro valor da vida.
A todos os meus amigos, próximos ou distantes, que de alguma forma
x SUMÁRIO
Dedicatória vi
Agradecimentos vii
Listas xi
Resumo 1
1.Introdução 2
1.1 Hipóteses 2
1.2 Objetivos 3
2. Revisão de Literatura 5
3. Anexação de artigos 22
3.1 Artigo 1 23
3.2 Artigo 2
Versão em português 46
Versão em inglês 77
3.3 Artigo 3
Versão em português 104
Versão em inglês 130
4. Comentários, críticas e sugestões 153
5. Anexos
5.1 Aprovação do Comitê de Ética 157
5.2 Termo de consentimento 158
6. Referências Bibliográficas 162
xi LISTAS
Listas de figuras Revisão de Literatura
Figura 1. Metaboreflexo muscular inspiratório.
Artigo 1
Figure 1. Correlation of% VRC, the left side of the inspiratory muscle during
exercise with the ejection fraction.
Figure 2. Correlation of% VRC, the left side of the inspiratory muscle during
exercise with Borg after the 6MWT.
Artigo 2
Figura 1. Modelo tridimensional da parede torácica obtido durante registro de
dados por meio da pletismografia optoeletrônica.
Figura 2. Diagrama da randomização
Figura 3. Correlação do Borg aos o TC6’ com a PiMáx após 12 semanas de treinamento.
Figura 4. Comparação dos volumes compartimentais do sistema tóraco-abdominal
entre os grupos após 12 semanas de tratamento.
xii
Figure 1. Three-dimensional model of the chest wall during registration data
obtained by optoelectronic plethysmography.
Figure 2. Diagram of randomization
Figure 3. Correlation of the Borg to the 6MWT with MIP after 12 weeks of training.
Figure 4. Comparison of compartmental volumes thoracoabdominal system
between the groups after 12 weeks of treatment.
Figure 5. Correlation between IMT and Vab during MIP.
Artigo 3
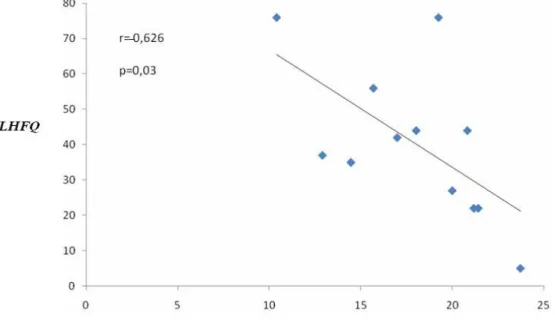
Figura 1. Correlação do VO2MÁX com o escore do Minnesota Living With Heart Failure Questionnaire
Figura 2. Correlação do VO2MÁX com o PiMáx.
Figure 1. VO2MAX correlation with the score on Minnesota Living With Heart
Failure Questionnaire
xiii Lista de Tabelas
Revisão de Literatura
Tabela 1. Estudos que avaliaram volumes e fluxos pulmonares relacionando-os
com a cardiomegalia.
Tabela 2. Relação dos estudos que avaliaram Anormalidades Respiratórias e
Desempenho Muscular com variáveis hemodinâmicas.
Tabela 3. Estadiamento do comprometimento miocárdico na cardiopatia chagásica
crônica.
Artigo 1
Table 1. Demographic, clinical and pharmacological studies.
Table 2. Comparison of lung volumes for the six compartments of the system
thoraco-abdominal during quiet breathing and inspiratory muscle during exercise.
Table 3. Lung volumes for the six compartments of the thoraco-abdominal system.
Artigo 2
Tabela 1. Dados demográficos, clínicos e farmacológicos.
Tabela 2. Distribuição regional do sistema tóraco-abdominal antes do tratamento.
Tabela 3. Função pulmonar, força muscular inspiratória, capacidade funcional e
xiv
Table 1. Demographic, clinical and pharmacological studies.
Table 2. Regional distribution system thoracoabdominal before treatment.
Table 3. Pulmonary function, inspiratory muscle strength, functional capacity and
quality of life for both groups after twelve weeks.
Artigo 3
Tabela 1. Dados antropométricos, clínicos e farmacológicos.
Tabela 2. Correlação entre a força da musculatura inspiratória e a função
pulmonar.
Table 1. Anthropometric, clinical and pharmacological studies.
xv Lista de Abreviaturas e Siglas
ATS- American Thoracic Society
CVF- Capacidade Vital Forçada
DDVE- Diâmetro diastólico do ventrículo esquerdo
DSVE- Diâmetro sistólico do ventrículo esquerdo
DLCO- Difusão do gás carbônico
FC- Frquência cardíaca
FEF25-75%-Fluxo expiratório forçado entre 25 e 75% d da CVF.
FR- Freqüência respiratória
FE-Fração de ejeção
ICT-Índice cardio-torácico
MLHFQ-Minessota Living with Heart Failure NYHA- New York Heart Association
PiMáx- Pressão inspiratória maxima
R- Razão de troca respiratória
SpO2- Saturação periférica de oxigênio
TC6M- Teste de caminhada de seis minutos
TECP- Teste de exercício cardiopulmonar
TMI- Treinamento muscular inspiratório
Vcw- Volume total do compartimento tóraco-abdominal
VE/VCO2- Equivalente ventilatório de gás carbônico
VEF1- Volume expiratório forçado no primeiro segundo
xvi VO2 MÁX-Taxa máxima que o organismo de um indivíduo tem de captar e utilizar o oxigênio do ar que está inspirando para gerar trabalho
Vrc, p- Volume de caixa torácica pulmonar
Vrc,a- Volume de caixa torácica abdominal
1 RESUMO
O treinamento muscular inspiratório (TMI) realizado por meio do exercício com limiar de carga inspiratória é utilizado na reabilitação de indivíduos com insuficiência cardíaca crônica (ICC). Este trabalho será apresentado em três artigos. O primeiro artigo teve como objetivo comparar a cinemática ventilatória de pessoas saudáveis em relação a pacientes com ICC associada à cardiomegalia e a fraqueza diafragmática; o segundo artigo teve como objetivo avaliar os dados funcionais de pacientes com ICC após serem submetidos a programa de TMI e o terceiro e último artigo teve como objetivo analisar um subgrupo de pacientes chagásicos (CCC) durante o exercício máximo. Foi observado que a presença da cardiomegalia e da fraqueza muscular inspiratória são comuns em pacientes com ICC. Mecanismos exatos de ação destes dois fatores associados ou isolados na determinação dos sintomas respiratórios nestes pacientes ainda são desconhecidos. De acordo com este primeiro estudo, uma menor ventilação na região diafragmática levaria a uma maior percepção da dispnéia durante o exercício submáximo nesta população. Além disso, as mudanças observadas no padrão de distribuição regional da ventilação nos pacientes com ICC em relação aos indivíduos saudáveis podem servir como base para outros estudos prospectivos utilizando o TMI. O segundo artigo original demonstrou que o TMI para pacientes portadores de ICC mostrou-se eficaz para melhora na força muscular, capacidade funcional e qualidade de vida para esta população. Este trabalho também observou o comportamento da distribuição dos volumes pulmonares para o sistema tóraco-abdominal nesta população, elucidando que maiores volumes nos compartimentos da caixa torácica abdominal e abdominal podem refletir em uma maior efetividade da contração diafragmática. Concluindo, o terceiro e último artigo trouxe elucidações para os pacientes portadores de CCC: o VO2MÁX está diretamente
2 1. INTRODUÇÃO
A Insuficiência Cardíaca Crônica (ICC) é uma síndrome complexa que se manifesta
em função de desordens cardíacas de origem estrutural ou funcional, resultando em
falhas no enchimento/ejeção do sangue ventricular. Como conseqüência, o coração
torna-se inábil para suprir adequadamente a demanda sanguínea tecidual1,2.
Esta comorbidade é o principal problema de saúde pública nos Estados Unidos,
apresentando uma prevalência de aproximadamente cinco milhões de pacientes e uma
incidência de 550.000 novos casos por ano 1 . No Brasil, esta prevalência é de
aproximadamente 2 milhões de pacientes com ICC e uma incidência de 240.000 novos
casos diagnosticados anualmente 3. De março de 2009 a março de 2010, foram
notificadas 278.749 internações por IC em todo território brasileiro 4.
No Brasil, a principal etiologia da ICC é a cardiopatiaisquêmica crônica associada
à hipertensão arterial. Emdeterminadas regiões geográficas do país e em áreas debaixas
condições sócio-econômicas, ainda existem formas de ICC associadas à doença de
Chagas, endomiocardiofibrose e a cardiopatia valvular reumática crônica, que são
situaçõesespeciais de IC em nosso meio 5.
2. HIPÓTESES
Pacientes portadores de ICC associada a cardiomegalia apresenta diferenças na
distribuição regional da ventilação para o sistema tóraco-abdominal em relação aos
indivíduos saudáveis;
O treinamento da musculatura inspiratória melhora a capacidade de exercício,
3
a uma mudança na distribuição regional da ventilação para o sistema
tóraco-abdominal em pacientes com ICC.
Existem correlações entre a capacidade de exercício máxima e variáveis
respiratórias e de qualidade de vida para pacientes com ICC de etiologia
chagásica;
3. OBJETIVOS
GERAL
Avaliar a distribuição regional da ventilação pulmonar em indivíduos com ICC após
serem submetidos a um programa de treinamento da musculatura inspiratória e
correlacionar com dados funcionais.
ESPECÍFICOS
Primeiro artigo
Comparar pacientes saudáveis com pacientes portadores de ICC quanto ao volume
pulmonar regional dos compartimentos (caixa torácica superior, região diafragmática e
compartimento abdominal);
Segundo artigo
Avaliar, antes e após um programa de treinamento muscular inspiratório (TMI) em
pacientes com ICC, as seguintes variáveis:
Volume pulmonar regional dos compartimentos (caixa torácica superior,
região diafragmática e compartimento abdominal);
A força da musculatura inspiratória;
A qualidade de vida;
O comportamento das variáveis cardiorespiratórias em um teste submáximo
4 Terceiro artigo
Avaliar em um subgrupo de pacientes chagásicos:
Equivalentes respiratórios e demais variáveis ergoespirométricas (teste
máximo de esforço) como: ventilação pulmonar pela produção de gás
carbônico (VE/VCO2) e consumo máximo de oxigênio (VO2MÁX).
Correlacionar as variáveis ergoespirométricas com a função pulmonar, força
5 4. REVISÃO DE LITERATURA
A ICC tem sido classicamente categorizada com base na intensidade de sintomas
em 4 classes propostas pela New York Heart Association 6. Estas classes estratificam o grau de limitação imposto pela doença para atividades cotidianas do indivíduo. As quatro
classes propostas são - Classe I - ausência de sintomas (dispnéia) durante atividades cotidianas. A limitação para esforços é semelhante à esperada em indivíduos normais;
Classe II - sintomas desencadeados por atividades cotidianas; Classe III - sintomas desencadeados em atividades menos intensas que as cotidianas ou pequenos esforços;
Classe IV - sintomas em repouso. Esta categorização tem como base de referência para sua gradação as atividades cotidianas, que são variáveis de um indivíduo para outro, o
que confere subjetividade a esta medida. A estratificação de sintomas pela classe
funcional possui boa correlação com o prognóstico e qualidade de vida do indivíduo,
porém não é boa a sua relação com fração de ejeção5.
Os principais sintomas da IC são a dispnéia e a fadiga 5,7, sendo estes resultantes
de uma interação fisiopatológica,onde os pulmões5,7,8,9excetuando-se a possibilidade de
prejuízos na função pulmonar, não são os responsáveis pela diminuição da capacidade
funcional em pacientes com insuficiência cardíaca crônica (ICC) 7 . Observando que as
limitações hemodinâmica e pulmonar não esgotam as explicações fisiopatológicas para o
aparecimento da fadiga e dispnéia em pacientes com ICC, vários estudos apontam o
papel de anormalidades na musculatura esquelética como causa destes sintomas 9,10.
As alterações da musculatura periférica em pacientes com ICC tais como atrofia
muscular, anormalidades metabólicas e histológicas, e redução do fluxo sangüíneo,
parecem ser de grande importância na intolerância ao esforço. A atrofia muscular é um
6
prováveis para esse estado parecem estar relacionadas à inatividade física progressiva e
ao aumento dos níveis de citocinas nesses pacientes 8. Sabe-se também que eles
apresentam uma alteração nas fibras do tipo I (vermelhas, de contração lenta e maior
capacidade oxidativa) para o tipo IIb (de contração mais rápida e menor capacidade
oxidativa), além da atrofia das fibras do tipo II. Tais alterações podem também afetar a
musculatura respiratória, levando a uma fraqueza desta e aumentando, assim, o trabalho
respiratório durante a hiperpnéia necessária para realização de atividades com maior
gasto energético 11.
Segundo Drexler et al.9, dentre as alterações fisiológicas mais importantes
observadas na musculatura esquelética após período de treinamento, destacam-se:
aumento de enzimas oxidativas, capilares, fibras do Tipo I (aeróbicas) e aumento das
reservas de glicogênio intramuscular. Isso, em conjunto, resulta em melhora da tolerância
ao esforço, diminuição dos níveis de lactato, aumento da capacidade aeróbica e no
transporte de oxigênio. Diante do exposto, acredita-se atualmente que, seja possível
melhorar desempenho da musculatura esquelética através do treinamento físico, e, assim,
os sintomas como dispnéia e fadiga muscular possam ser atenuados.
A exemplo disso, dois trabalhos reforçam a hipótese acima. No primeiro, Sullivan et al12 submeteram 16 pacientes com disfunção ventricular esquerda ao programa de reabilitação cujo circuito consistia de bicicleta estacionária por 25 a 40 minutos,
caminhada, jogging e subir/descer escada - com duração de 4 a 6 semanas - e observaram o aumento do consumo de oxigênio máximo (VO2máx), diminuição nos níveis
de lactato sanguíneo e melhora da classe funcional e tempo de exercício. No segundo,
7
capacidade oxidativa da musculatura esquelética; aumento na tolerância ao exercício
máximo e submáximo e melhora da freqüência cardíaca de repouso.
Outro aspecto de importante relevância clínica em um paciente com ICC é a
presença da cardiomegalia em alguns pacientes. Alguns estudos têm demonstrado uma
relação entre aumento progressivo do tamanho do coração com alterações na função
pulmonar em pacientes 14-17.
As manifestações pulmonares da ICC são advindas principalmente pelas
alterações do coração esquerdo, a chamada síndrome congestiva 18. Esta disfunção
pulmonar esta diretamente relacionada com a gravidade da ICC. Apesar dos estudos
presentes na literatura, as causas para as alterações na função pulmonar não são bem
esclarecidas, sugerindo que as alterações no sistema pulmonar são consequências do
processo crônico da insuficiência cardíaca e do aumento progressivo do tamanho e da
área cardíaca, no interior de uma cavidade torácica fechada, entretanto, as causas para
as alterações na função pulmonar permanecem ainda incertas 16-23.
As tabelas 1 e 2 sintetizam os achados na literatura que correlacionam a influência
da cardiomegalia em diversos parâmetros da função pulmonar em indivíduos adultos com
8
Tabela 1 - Estudos que avaliaram volumes e fluxos pulmonares relacionando-os com a
cardiomegalia.
NS= Não Significativo; DS= Diferença Significativa; GO= Grupo Observado; GC= Grupo Controle; ICC= Insuficiência cardíaca crônica; VEF1=Volume expiratório forçado no primeiro segundo; CVI= Capacidade
vital inspiratória; CV = Capacidade Vital; PImáx= Pressão inspiratória máxima; VEF1/CVI= relação; %Pred=
Percentagem Predita.
AUTOR/ANO RESULTADOS CONCLUSÕES DOS ESTUDOS Olson et al, 2006 24 . Volumes cardíacos
diferentes entre todos os grupos ICC x GC (p < 0.001)
. Redução nos volumes pulmonares
(%Pred) como uma função da severidade da doença (p < 0.001)
. Aumento no tamanho do coração leva a significantes restrições sobre os pulmões, resultando na redução dos volumes pulmonares.
Meyer et al, 2001 25 . Redução nos
volumes pulmonares
(% Pred. ) para CVI (83.7+15.9; P< 0.001) e VEF1 (85.9+19.3; P<
0.001)
. Relação VEF1/CVI não
foi diferente (0.79+0.09 versus 0.82+0.07) [NS]
. Pacientes com ICC e cardiomegalia apresentam redução dos valores % preditos para CVI e VEF1,
. Relação VEF1/CVI próxima da normal.
Agostoni et al, 2000
26
. Relação inversa de VEF1, CV, volume alveolar e DLCO com o índice cardio-torácico (r= 0.514, 0.557, 0.522, e -0.475,
respectivamente) [DS]
.Aumento do Índice cardio-torácico.
9
Tabela 2 - Relação dos estudos que avaliaram Anormalidades Respiratórias e
Desempenho Muscular com variáveis hemodinâmicas.
NS= Não Significativo; DS= Diferença Significativa; GO= Grupo Observado; GC= Grupo Controle; ICC= Insuficiência cardíaca crônica; PImáx= Pressão inspiratória máxima; Pemax= Pressão Expiratória Máxima; FEVE= Fração de ejeção do ventrículo esquerdo; SatO2= Saturação de oxigênio; VCI= Volume corrente instantâneo; RP= Respiração periódica; RCS= respiração Cheyne-Stokes; FC= Freqüência cardíaca; PAS= Pressão arterial sistólica; PAD= Pressão arterial diastólica; TCPO= Tempo de circulação pulmão-orelha - análises simultâneas do volume pulmonar instantâneo e SatO2 registrados.
AUTOR/ANO RESULTADOS CONCLUSÕES DOS ESTUDOS
Meyer et al,
200125
. Redução da PImax no G.O x GC (7.6+3.3 versus 10.5+3.7 kPa; P<0.001) . PEmáx não foi diferente entre os grupos [NS]
. PImáx foi forte preditor de prognóstico em modelo univariado correlacionado com a FEVE (P=0.001)
. Pacientes com ICC e cardiomegalia têm menor força muscular inspiratória (PImáx);
. Redução da PImáx com o agravamento da ICC, mas não com a diminuição da FEVE.
Pinna et al, 2000
27
. SatO2 foi altamente coerente com o VCI
(função de coerência = 0.96 +/- 0.009) e ainda oposta em fase ao VCI [DS].
.Alteração do ritmo cardiorrespiratório generalizado conduzido por uma oscilação ventilatória do tipo RP.
Mortara et al,
199928
. Presença de típica RCS em 42 e RP em 45 pacientes x 63 respiração normal. [DS]
. Aumento do TCPO nos RCS (28+9 seg) e RP (32+8 seg) x normais (23+7seg). [DS]
. Redução do índice cardíaco (L/min/m2) nos RCS e RP x respiração normal (P<0.01).
. Redução na eficiência hemodinâmica na RP e RCS, por redução significativa do índice cardíaco e
. Prolongamento do TCPO comparado
com pacientes com padrão
10
Conforme apresentado acima, é visto uma deficiência na mecânica pulmonar na
insuficiência cardíaca, usualmente com um padrão de restrição 29, concomitante com uma
redução na difusão para o gás carbônico (DLCO) 23. Na cardiomegalia, o volume torácico
tem sua expansão limitada, onde a restrição extra-pulmonar pode ocorrer pela existência
de uma competição pelo espaço intratorácico entre os pulmões e o coração. Com o
avanço e agravamento da doença, associados à cardiomegalia, mais freqüentes e graves
são os estados de dispnéia aos menores esforços e mais precocemente fadiga muscular
é instalada 16,17.
Cardiopatia Chagásica Crônica(CCC)
Parasitose causada pelo protozoário Trypanosoma cruzi, a Doença de Chagas foi descoberta pelo pesquisador brasileiro Carlos Justiniano Ribeiro Chagas em 1909 sendo
endêmica nas Américas, desde o México central ao sul do Chile e Argentina, incluindo o
Brasil 30. O vetor e principal meio de transmissão da doença é o triatomíneo,
popularmente chamado "barbeiro", inseto hematófago estrito. A transmissão também
pode veicular-se de homem a homem através de transfusão de sangue, por via
placentária, por transplantes de órgãos, por acidentes em laboratório e por outras vias
excepcionais, como a oral 31 .
A Doença de Chagas permanece um grave problema de saúde pública na América
Latina. Dados da Organização Mundial de Saúde estimam entre 18 a 20 milhões o
número de infectados na América Latina, dos quais 5 milhões no Brasil 32. Cerca de 30%
dos pacientes infectados evoluem para cardiopatia chagásica crônica, forma clínica mais
11
miocárdio é bastante variável, e uma parcela significativa dos pacientes pode evoluir para
insuficiência cardíaca 33.
Dentro deste contexto epidemiológico, a região Nordeste do Brasil ocupa
importância acentuada, visto que permanece socialmente muito deprimida e detentora
dos mais altos índices de vivendas pobres apropriadas à colonização pelo triatomíneo no
país. É também o epicentro de dispersão de duas espécies de difícil controle pelos meios
rotineiros da Fundação Nacional de Saúde, o Triatoma brasiliensis e o Triatoma pseudomaculata, contribuindo com 65% da atual transmissão da doença no Brasil 34.
Ao completar cem anos de sua descoberta por Carlos Chagas, a doença
permanece como uma das importantes causas de mortes no Brasil. No estado de
Pernambuco, onde é considerada endêmica, pouco se sabe sobre o perfil da população
que vem a óbito por conta da doença nos últimos anos. Segundo dados do DATASUS 35,
a partir de dados dos óbitos (sexo, idade e mesorregião) por Doença de Chagas,
registrados no Sistema de Informação sobre Mortalidade (SIM) da Secretaria Estadual de
Saúde de Pernambuco, ocorreram 738 óbitos no Estado (média 123/ano) no período de
2001 a 2006. A maioria dos óbitos ocorreu em indivíduos acima de 60 anos (61,2%),
seguido da faixa etária de 40 a 60 anos (31,7%). Registra-se uma freqüência de óbitos na
população masculina (61,1%) maior em relação à feminina (31,9%).
No estudo de Vasconcelos et al.36, visando conhecer as características clínicas e
epidemiológicas de portadores da Doença de Chagas crônica, com acometimento
digestivo, foram estudados pacientes atendidos no Ambulatório de Doença de Chagas do
Hospital Universitário Oswaldo Cruz (HUOC-PE), no período de abril de 2005 a maio de
2009. Neste período, dos 284 pacientes atendidos nesta instituição de referência, 35
12
digestiva e 68,5% (24/35) com a forma mista. Não houve predominância entre os sexos
masculino e feminino. A idade dos indivíduos variou entre 42 e 70 anos, com média de 53
+ 8. Todos os indivíduos eram naturais de área rural (Zona da Mata e Agreste) do estado
de Pernambuco.
A CCC, englobando a miocardiopatia chagásica, arritmias cardíacas e
tromboembolismo (pulmonar e/ou sistêmico), é a principal responsável pela
morbimortalidade da Doença de Chagas, com grande impacto social e médico-trabalhista.
Apesar da enorme importância clínico-epidemiológica da CCC, em nosso meio, as
definições de conduta clínica referentes ao cuidado desse paciente são, habitualmente,
derivadas da transposição de conhecimentos adquiridos em outras cardiopatias para a
cardiopatia chagásica 37.
Segundo Rossi 19, a miocardiopatia chagásica crônica é a forma mais grave da
doença e se desenvolve entre 10% a 20% dos pacientes infectados pelo Tripanossoma
cruzi, ao passo que Xavier, Souza e Hasslocher-Moreno 33 afirmam uma prevalência de
30%. Estes dois autores concordam que a prevalência ainda é elevada em nosso meio,
sendo causa freqüente de internação hospitalar e também responsável por grande
contingente dos pacientes indicados para transplante cardíaco.
O envolvimento cardíaco é caracterizado por dilatação biventricular,
adelgaçamento das paredes, aneurisma apical, presente em 50% dos casos, áreas de
endocardite mural e trombos cavitários 19. Após um período indeterminado da doença, o
paciente chagásico poderá apresentar sintomas de insuficiência cardíaca, episódios
sincopais, alterações eletrocardiográficas e alterações de contratilidade, de graus
13 A Insuficiência Cardíaca na CCC
Segundo publicação da Sociedade Brasileira de Cardiologia 39, as cardiomiopatias
podem ser definidas como doenças do miocárdio associadas à disfunção cardíaca e
classificam-se em: dilatada, hipertrófica, restritiva, arritmogênica do ventrículo direito,
inclassificada e específica. Xavier, Souza e Hasslocher-Moreno 33 propuseram a aplicação
da nova classificação da IC do American College of Cardiology/American Heart Association (ACC/AHA)6 na cardiopatia chagásica crônica. Os pacientes que apresentavam eletrocardiograma (ECG) normal, na admissão ao estudo, foram excluídos
da classificação devido à ausência de casos de IC neste grupo durante todo o período de
seguimento (10 anos). Nos 538 pacientes restantes, a classificação foi aplicada da
seguinte forma:
• estágio A: ECG alterado e ecocardiograma (ECO) normal (n=264) • estágio B: ECO alterado, sem sinais de IC (n=199)
• estágio C: IC presente, compensada (n=52) • estágio D: IC avançada (n=23)
A incidência cumulativa de IC durante o período de seguimento, nos pacientes
incluídos no estágio A foi de 0,8%, e no estágio B foi de 22%. No mesmo ano de 2005, o
Ministério da Saúde divulgou esta nova classificação adaptada para o estadiamento do
comprometimento miocárdico na CCC. A tabela 3 demonstra a classificação
14
Tabela 3. Estadiamento do comprometimento miocárdico na cardiopatia chagásica
crônica.
Fonte: Consenso Brasileiro em Doença de Chagas (2005).
A Cardiomegalia na CCC
De acordo com a Sociedade Brasileira de Cardiologia 40, a cardiomegalia pode ser
definida como o aumento do coração, geralmente indicado por um índice cardio-torácico
acima de 0,50, avaliado por radiografia de tórax póstero-anterior e lateral. Ela pode ser
observada em pacientes com insuficiência cardíaca (IC) ou formas graves de
cardiomiopatias, como na cardiomiopatia dilatada ou na cardiopatia chagásica crônica 41.
Enquanto a epidemiologia da insuficiência cardíaca está bem documentada na literatura,
a prevalência da cardiomegalia na IC não está 42.
Na CCC, o achado radiográfico mais freqüente é a marcante cardiomegalia, com
moderada congestão pulmonar, podendo também estar ausente esta congestão
dependendo do nível de comprometimento do ventrículo esquerdo 43.
Em estudo de Oliveira-Marques et al 30, foram avaliados 163 candidatos a doador de sangue infectados por Trypanosoma cruzi, atendidos no período de agosto de 1996 a
novembro de 1997 no ambulatório de Doença de Chagas do Hospital de Clínicas da
15
doença foram: a presença de alterações eletrocardiográficas (ECG) típicas e/ou
cardiomegalia na radiografia de tórax. A cardiomegalia esteve presente em 62 pacientes
(38%) dos pacientes classificados como positivos para CCC.
Dado este corroborado por estudo anterior de Coura et al.44 que conduziu estudo
caso-controle com seguimento de 10 anos (1974-1984), no Brasil, com 264 pares de
sujeitos, dos quais 110 foram reavaliados ao final do período. A incidência de doença
cardíaca chagásica, diagnosticada pelo desenvolvimento de sintomas, ECG e/ou
cardiomegalia, em sujeitos previamente saudáveis, mas sorologicamente positivos, foi de
38,3% no período de 10 anos. Destes estudos, estima-se que cerca de 40% dos
pacientes com CCC tenham presente a cardiomegalia.
A presença de cardiomegalia e de disfunção ventricular significativas implicam
incapacidade laborativa para atividades que requeiram esforço físico, como também em
invalidez, quando da impossibilidade de reabilitação profissional. Estudos avaliando a
capacidade funcional e severidade clínica da doença como de Sousa et al.45 que avaliaram 38 pacientes com cardiomiopatia chagásica por meio do teste de caminhada de
seis minutos (TC6M), exames de sangue para investigar marcadores bioquímicos
inflamatórios dos quais 26 eram homens e 12 mulheres (idade 48 + 10), classe funcional
NYHA I (n=25), II (n=9) e III (n=4), fração de ejeção do ventrículo esquerdo 45 +14%.
Estes autores demonstraram que houve correlação negativa entre a distância alcançada
no TC6M e os níveis de citocinas pró-inflamatórias avaliadas (proteína quimiotática
monocitária e peptídio natriurético tipo B), bem como correlação positiva com a
deterioração da fração de ejeção. Concluíram que a capacidade funcional submáxima dos
pacientes com CCC está relacionada à severidade da cardiopatia, com conseqüência
16
sugeriram o TC6M como um instrumento útil para a avaliação do estado clínico destes
pacientes.
Desta forma, a CCC constitui importante causa de incapacidade laborativa em
nosso meio. De modo geral, quanto pior a fração de ejeção e maior o diâmetro ventricular,
pior o prognóstico e maior o grau de incapacidade laborativa37.
Treinamento muscular inspiratório
A disfunção da musculatura inspiratória consiste em uma redução na capacidade
de gerar pressão e força pelos músculos inspiratórios. Esta diminuição na força destes
músculos pode ser atribuída a mudanças histológicas e bioquímicas. Biópsia do
diafragma de pacientes com ICC mostrou que ocorre a regeneração e transformação de
fibras musculares. Outros mecanismos devem incluir a ativação de citocinas
pro-inflamatórias e diminuição do fluxo sanguíneo associado com a disfunção endotelial
caracterizando a síndrome da ICC 46,47.
Alguns pacientes com ICC apresentam uma redução da pressão inspiratória
máxima (PiMáx) e endurance dos músculos inspiratórios, sendo tais fatores reconhecidos como limitação ao exercício e redução na qualidade de vida, bem como piora no
prognóstico destes doentes 11.
Tendo como objetivo a diminuição da disfunção da musculatura inspiratória em
pacientes com ICC, alguns estudos demonstram os efeitos do Treinamento Muscular
Inspiratório (TMI) 11,48,49.Os primeiros estudos a avaliar a força muscular respiratória de
indivíduos com IC foram o de Hammond et al 50 e o de Mancini et al 46. No estudo de
Hammond et al 50, os autores avaliaram as pressões inspiratórias e expiratórias máximas
17
reduzidas significativamente no primeiro grupo. Já no de Mancini et al 46 avaliaram a
endurance da musculatura inspiratória em 15 indivíduos com IC congestiva e oito saudáveis por meio da ventilação voluntária máxima (VVM) e capacidade ventilatória
sustentada máxima (CVSM). Esse estudo demonstrou que tanto a VVM quanto a CVSM
estavam significativamente reduzidas no grupo dos pacientes 46. Esses achados podem
estar relacionados à redução do fluxo sanguíneo para a musculatura respiratória e a
fraqueza da musculatura esquelética generalizada causada pela doença de acordo com
os autores.
A fadiga muscular é considerada como uma falha para manter um nível desejado
de rendimento ou trabalho durante uma atividade repetitiva ou sustentada 51, estando
relacionada, dentre os diversos fatores associados ao fenômeno, o acúmulo de íons
hidrogênio e de metabólitos 52 como também o desvio nas concentrações de sódio e
potássio 53.
A partir dos achados sobre a disfunção ventilatória nos indivíduos com IC, o
treinamento da musculatura inspiratória tem sido apontada na literatura como treinamento
seletivo a fim de melhorar força e endurance da musculatura inspiratória, além de promover um aumento da capacidade de exercício submáxima e máxima, proporcionando
ganhos funcionais para os pacientes 11,25,48,49,54-58.
Considerando a especificidade do treinamento, o TMI melhora a função respiratória
nas atividades diárias quanto ao tipo de padrão de recrutamento muscular requerido
durante o exercício ou atividades da vida diária do paciente 59. Mancini et al 46 observaram que a percepção da dispnéia está correlacionada com a capacidade de gerar pressão
18
do exercício e dispnéia em pacientes com ICC permanecem controversos, frente à
escassez de estudos na literatura científica.
Laoutaris et al 48 estudaram o efeito do TMI em 37 pacientes com ICC, de classe funcional II e III de acordo com a New York Heart Association (NYHA), na qualidade de vida, na função pulmonar e nos testes cardiopulmonares máximo e submáximo. Estes
autores observaram melhora nestas variáveis nos pacientes que realizaram o TMI quando
comparados aos pacientes que não realizaram este treinamento.
A dispnéia ao esforço bem como a ortopnéia podem levar à fadiga da musculatura
respiratória, levando à hiperativação da musculatura acessória, com as características
tiragens nos pacientes cardiopatas sob esta condição, o que foi corroborado por Dall’Ago et al.11 que avaliaram os efeitos do treinamento de músculos inspiratórios (TMI) sobre a força muscular, a capacidade funcional e respostas ventilatórias ao exercício em
pacientes com insuficiência cardíaca crônica e fraqueza muscular inspiratória. Estes
autores concluíram que o TMI resultou num incremento da Pressão Inspiratória Máxima
(PImáx), no pico de VO2 e aumento na distância do Teste de Caminhada de 6 minutos
(TC6M), com conseqüente redução da sensação de dispnéia.
Embora os estudos 11,25,48,49,54-58 concordem sobre os benefícios do treinamento
muscular inspiratório para os indivíduos com IC, os protocolos utilizados são divergentes
em termos de valor da carga de resistência empregada, frequência e duração de
treinamento. As orientações fornecidas aos participantes sobre o modo de realização do
exercício também são variadas.
Dornelas de Andrade et al.60, motivados pela indefinição sobre qual o melhor
protocolo de TMI na doença pulmonar obstrutiva crônica (DPOC), apontaram a
19
sobrecarga inspiratória, uma vez que a literatura apresenta variações nos protocolos
de treinamento, gerando resultados variados. Os autores estudaram a ativação muscular
inspiratória em indivíduos com DPOC durante exercício com limiar de carga inspiratória a
30% da PImáx e encontraram uma importante participação de músculos acessórios na
execução do exercício.
Meyer et al.25 e Sousa et al.45 afirmam que a fraqueza muscular respiratória observada em pacientes com insuficiência cardíaca têm um papel clínico importante sobre
mau prognóstico e queda na qualidade de vida. Sousa et al. 45 acrescentam ainda que, em pacientes com cardiopatia chagásica crônica, esta fraqueza pode ser mediada por
níveis sanguíneos aumentados de citocinas pró-inflamatórias, as quais têm influência no
nível de atividade física e dispnéia.
Chiappa et al 49, em um estudo mais recente, observou aumento de 72% da PiMáx naqueles pacientes que realizaram o TMI portadores de ICC associada a fraqueza da
musculatura inspiratória, quando comparados aos pacientes que não realizaram o
treinamento. Neste estudo também observou que o TMI induz marcantemente a
hipertrofia diafragmática, através de análises ultrasonográficas.
Microscopicamente os indivíduos com IC apresentam alterações fisiológicas e
mecânicas dos músculos respiratórios. Estudos histológicos realizados a partir da biópsia
do diafragma de indivíduos com IC demonstraram um aumento na proporção de fibras
tipo I (oxidativas) 61, o que sugere um mecanismo compensatório ao aumento do trabalho
ventilatório exercido por esse músculo. Em contrapartida, diminuição do diâmetro das
fibras musculares inspiratórias sem distinção do tipo também foi observado, o que pode
levar a redução da força 62. Essa hipotrofia pode estar relacionada à própria intolerância
20
atrofia conseqüente à baixa demanda de utilização da musculatura 63. Sabendo-se que
nestes pacientes não é observada a mesma alteração biomecânica encontrada nos
indivíduos com DPOC, é sugerido que durante o TMI em indivíduos com ICC, a ativação
do diafragma seja priorizada.
Metaboreflexo muscular respiratório
Pacientes com ICC apresentam uma exacerbação do metaboreflexo muscular
inspiratório, onde a fadiga dos músculos inspiratórios leva a um redirecionamento do fluxo
sanguíneo da musculatura periférica para os músculos da respiração, diminuindo a
performace ao exercício aeróbico. O estudo de Miler et al 64 em modelo de ICC em cães,
mostrou que a habilidade dos músculos inspiratórios em “seqüestrar” o fluxo sanguíneo
dos membros é maior em animais com ICC. Sabendo que o paciente com ICC apresenta
disponibilidade de oxigênio prejudicada, associada ao aumento do trabalho para os
músculos inspiratórios, podendo estes fatores levar a um acúmulo mais precoce de ácido
láctico e a ativação das terminações aferentes que estimulam o sistema simpático,
culminando assim com uma vasoconstricção. 65-66
Assim, anormalidades dos músculos respiratórios somadas ao aumento do trabalho
dos músculos inspiratórios, provavelmente contribui para ativação exagerada do
21
Figura 1. Metaboreflexo muscular inspiratório.
22 5. ANEXAÇÃO DE ARTIGOS
Artigo Original 1
CHEST WALL REGIONAL VOLUME IN HEART FAILURE PATIENTS DURING INSPIRATORY LOADED BREATHING.
Artigo aceito para na Respiratory Physiology & Neurobiology, com fator de impacto 2.382,
disponível em http://www.sciencedirect.com/science/article/pii/S1569904811004095.
Artigo Original 2
DISTRIBUIÇÃO REGIONAL DA VENTILAÇÃO PULMONAR EM INDIVÍDUOS COM INSUFICIÊNCIA CARDÍACA CRÔNICA APÓS SEREM SUBMETIDOS A UM PROGRAMA DE TREINAMENTO DA MUSCULATURA INSPIRATÓRIA .
Este artigo será submetido ao European Journal of Heart Failure.
Artigo Original 3
CORRELAÇÃO DAS VARIÁVEIS ERGOESPIROMÉTRICAS DURANTE O EXERCÍCIO MÁXIMO COM A FUNÇÃO PULMONAR, FORÇA MUSCULAR INSPIRATÓRIA E QUALIDADE DE VIDA EM PACIENTES COM INSUFICIÊNCIA CARDÍACA CRÔNICA DE ORIGEM CHAGÁSICA.
23 CHEST WALL REGIONAL VOLUME IN HEART FAILURE PATIENTS DURING
INSPIRATORY LOADED BREATHING
Daniella Cunha Brandão, Msc*: Department of Health Sciences, Federal University of Pernambuco - Recife -Pernambuco – Brazil (daniellacunha@hotmail.com).
Susan Martins Lage, Msc: Department of Physical Therapy, Federal University of Minas Gerais – Belo Horizonte – Brazil (susanfisio@yahoo.com.br).
Raquel Rodrigues Britto, PhD: Department of Physical Therapy, Federal University of Minas Gerais – Belo Horizonte – Brazil (rbrito@ufmg.br).
Wilson Alves de Oliveira Jr, Msc: Department of Cardiology, University of Pernambuco, PROCAPE (Pronto Socorro Cardiológico de Pernambuco), Brazil (woliveirajr@uol.com.br).
Sílvia Marinho Martins: Department of Cardiology, University of Pernambuco, PROCAPE (Pronto Socorro Cardiológico de Pernambuco), Brazil (s.m.martins@uol.com.br).
Andrea Aliverti , PhD: Department of Bioengineering, Politecnico di Milano- Milan- Italy (andrea.aliverti@polimi.it).
Larissa de Andrade Carvalho: Department of Physical Therapy - Federal University of Pernambuco - Recife – Pernambuco – Brazil (larideandrade@gmail.com).
Jasiel Frutuoso do Nascimento Junior: Department of Physical Therapy - Federal University of Pernambuco - Recife Pernambuco – Brazil (juniorjasiel@yahoo.com.br).
Luciana Alcoforado, Msc: Department of Health Sciences, Federal University of Pernambuco - Recife -Pernambuco – Brazil (lucalcoforado@yahoo.com.br).
Inês Remígio, Mcs: Department of Health Sciences, Federal University of Pernambuco - Recife -Pernambuco – Brazil (miremigio@yahoo.com.br).
Armele Dornelas de Andrade, PhD: Department of Physical Therapy - Federal University of Pernambuco - Recife - Pernambuco – Brazil (armeledornelas@hotmail.com).
*Correspondence: Phone:+55 81 21268496
24 Abstract
Were evaluated individuals divided into two groups: we studied chronic heart failure (CHF)
(19 patients with CHF plus cardiomegaly) and control (12 healthy volunteers) during
performance of inspiratory loaded breathing (ILB). We evaluated: spirometry, functional
capacity through the six-minute walk test (6MWT), and distribution of thoracoabdominal
volumes via optoelectronic plethysmography (OEP), namely volume variations of
pulmonary rib cage (Vrc,p), abdominal rib cage (Vrc,a), and abdomen (Vab). In each
compartment, the percentage contributions of right and left sides were also calculated.
During ILB, patients with heart failure were characterized by a significant reduction of the
Vrc,a volume variations compared to the control group. Correlations were found between
left %Vrc,a on the left side measured during ILB and left ventricular ejection fraction
(r = 0.468; p = 0.049), and dyspnea after the 6MWT (r = −0.878; p < 0.01).Then, patients with CHF and cardiomegaly are characterized by a reduced mobility in left part of the lower
part of the rib cage, that contributes leading to increased perception of dyspnea during
submaximal exercise.
25 1. Introduction
The main symptoms of chronic heart failure (CHF) are 26 dyspnea and fatigue
(Jefferies and Towbin, 2010; Pina, 2003). Various studies have pointed out how these
symptoms are related to 28 abnormalities in respiratory muscles (Drexler et al., 1992;
Coats, 1996) and the presence of cardiomegaly (Olson et al., 2006). Inspiratory 30
muscle dysfunction has been reported as a reduction in the capacity to generate
inspiratory muscle pressure and strength, a functional decline which can be attributed to
histological and biochemical 33 changes. Diaphragm biopsies from CHF patients have
demonstrated the occurrence of muscle fiber regeneration/transformation. Other 35
mechanisms might include proinflammatory cytokine activation and decreased blood flow
associated with the endothelial dysfunction characterizing CHF syndrome (Mancini et al.,
1994; Mitch and Goldberg, 1996). Some CHF patients exhibit lower maximal inspiratory
pressure (MIP) and inspiratory muscle endurance, factors known to result in exercise
limitation and deterioration in quality of life, in addition to worsening patient prognosis
(Dall’Ago et al, 2006). Studies on the role of cardiomegaly in respiratory symptoms of CHF
patients are scarce in the literature (Olson et al., 2007). Expansion of the limited thoracic
volume, where extra-pulmonary restriction may be caused by competition between the
lungs and heart for intrathoracic space, can lead to imbalance in the tho- racoabdominal
system. As the disease progresses and worsens, associated with cardiomegaly, minor
effort leads to more frequent and severe dyspnea episodes and early muscle fatigue sets
in (Ulrik et al., 1999). Optoelectronic plethysmography (OEP) is used to elucidate the
influence of cardiomegaly in regional distribution of ventilation in the thoracoabdominal
system of CHF patients (Aliverti and Pedotti 2003). No studies were found in the literature
26
that individuals with CHF and cardiomegaly 58 associated with diaphragmatic weakness
exhibit volumetric differences in the thoracoabdominal system during the inspiratory
loaded 60 breathing (ILB) test when compared to healthy 61 subjects. The present study
aimed to investigate whether 62 alterations in regional chest wall displacement, reflecting
abnormalities 63 in respiratory muscle action, are present in CHF patients with 64
cardiomegaly, and if these alterations are related to other functional parameters, namely
dyspnea.
2. Methods
2.1 Participant Characteristics
The study was based on a cross-sectional design in which a total of 31 individuals
were evaluated and divided into two groups: CHF and control. In the CHF group, nineteen
patients with a CHF diagnosis for the period from May to December 2010 were recruited
from an outpatient clinic at a hospital cardiac center according to the following inclusion
criteria: sedentary adults aged between 21 and 65 years; both sexes; diagnosed with CHF
associated with cardiomegaly; functional class II and III; hypertensive, ischemic, and
Chagas disease etiology; left ventricular ejection fraction (EF)< 45%; inspiratory muscle
weakness (predicted MIP<70%) (Neder et al., 1999); clinical stability (> 3 months);
duration of symptoms > 1 year, body mass index (BMI) < 35Kg/m2 and non-smokers or
former smokers with a smoking history <10 packs/year. Patients with the following
characteristics were not considered: unstable angina; myocardial infarction or cardiac
27
respiratory comorbidities such as asthma and COPD. All patients had their medications
optimized for CHF throughout the study. In the control group, there were twelve volunteer
participants with age, sex, and body mass index, similar to the group of patients with CHF.
The control group participants displayed a left ventricular ejection fraction (EF) > 50% and
had no cardiac chamber abnormalities history of hypertension, lung disease, or cardiac
ischemia; MIP above 80% (Neder et al, 1999) of predicted, in addition to being sedentary.
All participants were informed with respect to the research and signed a free and
informed consent form. This study was approved by the institutional Human Research
Ethics Committee and its registration was accepted by ClinicalTrial.gov with registration
NCT 01292902.
2.2 Functional data
2.2.1 Pulmonary function and strength measurement
A digital manometer (MVD-300, Globalmed, Brazil) connected to a mouthpiece with a 2mm orifice was used to evaluate inspiratory muscle strength. Each patient performed
three maneuvers with variation of up to a maximum of 10% between them to reach the
MIP (Neder et al, 1999), from residual volume (RV) to total functional capacity (TFC)
considered the best of the three maneuvers.
A portable spirometer (Micro Medical, Microloop, MK8, England) was used for pulmonary function testing. Forced vital capacity (FVC) andforced expiratory volume in
one second (FEV1) were evaluated in accordance with the recommendations of the
American Thoracic Society (American Thoracic Society, 2002).
28
The six-minute walk test (6MWT) was used to assess functional capacity in term of
distance covered (6MWD) in accordance with the protocol established by the American
Thoracic Society (ATS) (2002). Before the test, the following resting parameters were
assessed: arterial pressure (AP), heart rate (HR), oxygen saturation (SpO2 - Onyx 9500
portable pulse oximeter), respiratory rate (RR), and dyspnea scale (Borg Scale).
2.3 Protocol for assessment during inspiratory loaded breathing
Inspiratory loaded breathing test was performed by using a threshold device
(Threshold Inspiratory Muscle Trainer, Healthscan Products Inc., Cedar Grove, New
Jersey), mostly used for inspiratory muscle training in healthy subjects ( Hostettler et al.,
2011) and in patients with various pathologies such as CHF (Dall’Ago et al., 2006;
Chiappa et al., 2008).The device was connected the mouthpiece. Duration the test, whose
duration was 3 minutes (De Andrade et al., 2005), the patient breathed through the
mouthpiece with the nose occluded by a noseclip, using 30% of the MIP. During the test,
the participants were encouraged to maintain a respiratory frequency between 12 and
16ipm. The exercise would be interrupted if HR increased more than 20% and/or SpO2
<88%.
2.4 Assessment of regional chest wall volumes by optoelectronic plethysmography (OEP)
OEP (BTS Bioengineering, Italy) measures volume changes in the
thoracoabdominal system through the placement of 89 markers formed by hemispheres
covered with retro-reflective paper, with the location of each of these hemispheres
determined by anatomical references in the anterior and posterior regions of the thorax
and abdomen. These markers were placed on the skin using hypoallergenic bioadhesives.
29
recorded images were transmitted to the computer, where a three-dimensional model is
formed from the markers placed on the individual’s body via OEP capture software (BTS
Bioengineering, Italy). The chest wall was divided into the following compartments (Figure
1), each divided into its right and left parts: pulmonary rib cage (RCp-the part of the rib
cage opposed to the lung); abdominal rib cage (RCa-the part of the rib cage opposed to
the diaphragm); and abdomen (AB) (Ferrigino et al., 1994; Aliverti and Pedoti, 2003). OEP
data acquisitions were performed with individuals positioned in the sitting position with
their arms at their sides. Data were gathered on two separate occasions: firstly, during
three minutes of quiet breathing, successively, during Threshold® ILB.
3. Statistical Analysis
Statistical analysis was performed by SPSS 18.0 software. The following tests and
analyses were conducted: Kolmogorov– Smirnov and Levene tests to assess sample normality and analyze intergroup homogeneity; t-test for independent samples for
intragroup comparison of the right and left sides 160 of compartmental chest wall volumes
and same side compartmental volumes during normal breathing and inspiratory muscle
training; t-test for dependent samples, for intragroup comparisons of chest wall volumes of
the same side during normal breathing and inspiratory muscle training; Pearson’s
correlation analysis
to evaluate the relationship between abdominal rib cage 166 volume on the left side and
predicted MIP, 6MWD, and EF. Data were described as mean ± standard deviation (SD).
Confidence intervals and differences were regarded as significant at 95% and p < 0.05,
30 4. Results
4.1 Population characteristics
The sample was calculated based on a pilot study for a power of 90% and α=0.05.
A 40% increase in abdominal thoracic volume (Vrc,a) on the left side was observed for the
control group compared to the group with heart failure.
The clinical, demographic, and medication characteristics are described in Table 1.
Intergroup differences include lower EF (p<0.01) and higher left ventricle systolic diameter
(LVSD) and left ventricle diastolic diameter (LVDD) (both with p<0.01) for the CHF group,
compared with the control group. The control group was characterized by higher
FVC%pred and FEV1%pred than CHF group (p=0.03 and p=0.01, respectively). The
control group also showed higher FVC and FEV1 in absolute values (p=0.01 for both
comparisons). In relation to MIP, the control group exhibited higher absolute and
%predicted values (p<0.01 for both comparisons) compared to the CHF group. Subject
belonging to the control group covered an higher 6MWD than CHF (p<0.01).
4.2 Regional distribution of chest wall volumes
The comparison of regional chest wall volume distribution between quiet breathing
and ILB on the same side of the thoracoabdominal system for each of the groups, as well
as a between-group analysis, is shown in Table 2. Analyzing each group separately, a
significant increase for all thoracoabdominal compartments, on both sides, was observed
during ILB for the two groups. CHF patients showed a significantly lower variations of
31
In table 3 the comparison between right and left percentages of volume variations of
each compartment of the chest wall during quiet breathing and IMT for each group is
shown. Significant differences between right and left sides for variations of Vrc,a, Vab, and
Vcw were present during the performance of ILB in the CHF group (p<0.01, p<0.01, and
p= 0.04, respectively). The percentage contribution of right and left parts was 54.33±12.9%
and 45.30±9.10% in Vrc,a, 45.00±6.52% and 55.00±6.52% in Vab, and 48.04±5.38% and
52±5.31% in Vcw.
4.3 Correlation of % Vra on the left side with the functional data
A significant negative correlation (r=-0.878 and p<0.01) between Borg scale after
the 6MWT and the Vrc,a (left side) during ILB was present (Figure 2). A linear correlation
is at the limit of significance (r=0.468 and p=0.049) was present between Vrc,a ( left side)
and LV ejection fraction during ILB (Figure 3). No significant correlations between
variations of Vrc,a ( left side) during IMT and 6MWD (r=-0.064 and p=0.79), LSVE (r=0.03
and p=0.89), and LVSD (r=-0.11 and p=0.695) were found.
5. Discussion
Major Finding.In the present study we demonstrate that significant differences in the regional distribution of thoracoabdominal volumes are present between patients with heart
failure associated with cardiomegaly and healthy controls. More specifically, the left side
of the lower rib cage is characterized by a lower displacement during ILB breathing. The
differences in regional distribution of chest wall volume are correlated with other functional
32 Pulmonary Function, Inspiratory Muscle Strength, 6MWT and Borg Scale. Patients with CHF were characterized by impaired lung fuction, as shown by the lower FVC, FEV1, and
FEF values compared to healthy individuals. These findings confirm studies in the
literature (Iversen et al., 2010). The mechanism by which these changes occur, however,
is not yet fully understood (Olson et al., 2007). Some authors attribute these findings to
respiratory muscle weakness, lung fluid imbalance, and exaggerated neurohumoral activity
(Rutten et al., 2006; Johnson et al., 2000; Daganou et al., 1999; Puri et al., 1994).
Agostoni et al (2000) proposed an influence of cardiomegaly on pulmonary function.
According to this study, patients with cardiomegaly, defined by an increase in
cardiothoracic index, showed lower FEV1 and FVC. In our study, cardiomegaly was
determined by the increase in the left ventricular systolic and diastolic diameters. This
increase in the cardiac chambers could be considered as a competing factor with
pulmonary parenchyma, leading to a deterioration in pulmonary function (Olson et al.,
2006; Olson et al., 2007; Agostoni et al., 2000).
In relation to inspiratory muscle strength, a MIP<70% was used as an inclusion
criterion for the CHF group. Respiratory muscle weakness and physical deconditioning
may be involved in the increase in respiratory work during hyperpnea existing at the time
of task performance (Witte and Clark, 2005; Clark et al., 1995). The reduction in functional
capacity, which may be assessed by the 6MWT, associated with reduced generation of
strength and endurance on the part of the inspiratory muscles, are factors that worsen
CHF patient prognosis and survival (Meyer et al., 2001). In our study we observed a
decrease in the distance covered and an increased Borg index after the 6MWT for CHF
33 Distribution of chest wall volume variations. No differences between the groups were
observed during quiet breathing. However, an increase in volume was found in all compartments of the thoracoabdominal system during the performance of ILB when compared to quiet breathing in both groups. During ILB, the CHF group displayed smaller volume variations of the lower
rib cage compared to the control group. As this compartment reflects the direct action of
the diaphragm on the rib cage, reduced values observed in CHF patients during ILB are
indicative of its impaired action in developing inspiratory pressure. This is particularly evident
during ILB, i.e. a situation that requires a significant increase of the pressure developed by inspiratory muscles (Meyer et al., 2001). It is of interest that the decrease of lower rib cage displacement in CHF patients is not associated to a decrease in overall chest wall volume variations, thus suggesting compensatory mechanisms in upper rib cage and in the abdominal compartments.
Aliverti et al (1997), observed that during exercise the abdominal muscles, in concert with the rib
cage muscles, play a double role of preventing costly rib cage distortions and unloading the diaphragm so that it acts as a flow generator, whereas the rib cage and abdominal muscles take on the task of developing the pressures required to move the rib cage and abdomen, respectively. This mechanism could be the base of similar compensatory mechanisms observed in the CHF group.
Another original finding of our study was that in the two compartments submitted to
the action of the diaphragm, namely the lower rib cage and the abdomen, during ILB the
displacement of the left side was significantly lower than the right side in the CHF patients
but not in the control group. A possible explanation is that cardiomegaly would limit
effective diaphragmatic displacement on the left side, where a heart with increased volume might represent a mechanical load for the diaphragm altering its normal return to its relaxed
position. This hypothesis is supported by the study of Olson et al (2006) who studied the