PONTIFÍCIA UNIVERSIDADE CATÓLICA DE SÃO PAULO PROGRAMA DE ESTUDOS PÓS-GRADUADOS EM SERVIÇO SOCIAL
REGIANE APARECIDA DE OLIVEIRA PEIXOTO
O COTIDIANO DAS PESSOAS QUE FAZEM USO DA TERAPIA ANTIRRETROVIRAL PARA CONTROLE DO HIV
MESTRADO EM SERVIÇO SOCIAL
PONTIFÍCIA UNIVERSIDADE CATÓLICA DE SÃO P
AULOPROGRAMA DE ESTUDOS PÓS-GRADUADOS EM SERVIÇO SOCIAL
REGIANE APARECIDA DE OLIVEIRA PEIXOTO
O COTIDIANO DAS PESSOAS QUE FAZEM USO DA TERAPIA ANTIRRETROVIRAL PARA CONTROLE DO HIV
MESTRADO EM SERVIÇO SOCIAL
Dissertação apresentada à Banca Examinadora da Pontifícia Universidade Católica de São Paulo, como exigência parcial para obtenção do título de MESTRE em Serviço Social, sob a orientação da Profª Drª Regina Maria Giffoni Marsiglia
BANCA EXAMINADORA
___________________________________
___________________________________
Aos meus amados:
Agradecimentos
Ao meu companheiro de todos os dias, Ailton Souza Peixoto, pelo apoio muitas vezes incondicional, por me ajudar a enfrentar as surpresas do caminho e principalmente por
me incentivar a caminhar.
Aos meus filhos Álvaro e Sofia, duas crianças, que estiveram ao meu lado durante todo o processo de estudo. Obrigada pela paciência, pelos abraços inesperados e
motivadores e pela compreensão das minhas ausências.
Às minhas irmãs Sandra, Tatiane e ao meu irmão Marcos, que sempre me ouviram e participaram de todos os momentos da minha vida.
Aos meus pais, Vera e Adriano, que sempre estiveram presentes.
A minha querida orientadora Profª Dra. Regina Maria Giffoni Marsiglia, pelo amparo em momentos decisivos, pela paciência e pela firmeza com que me conduziu nas
orientações. Modelo de professora que ouve, respeita e principalmente acredita.
Muito obrigada por tudo!
Aos bons e verdadeiros amigos que encontrei e reencontrei no mestrado, com carinho
especial, Cláudia Monteiro e Rosiran Montenegro, pelo apoio, a oitiva atenta. Muito obrigada!
A toda equipe do SAE Jardim Mitsutani, que me apoiou nesses dois anos. Em especial a Bernadete Peres Fernandes, a Laura Brzeski, a Elisabete Yuriko Ishihara, a Ricardo Hipolito do Amaral, a Fatima Sumaia Yossif Ali Elsayed, a Leandro Flávio de Freitas, e pela compreensão, pelas trocas e valiosas orientações.
À amiga Márcia Costa, que me incentivou a voltar para universidade, amiga de disciplinas, de dúvidas, risadas. E a Arlete Carvalho, amiga, prima de todas as horas.
Ao Programa de Estudos Pós-Graduados em Serviço Social, pela oportunidade de desvendar tantas coisas. Com carinho aos professores Maria Lucia Carvalho, Maria Lucia Rodrigues, José Paulo Netto, Maria Lucia Barroco, Raquel Raichellis, Carmelita Yasbek, com os quais pude participar de disciplinas e núcleos.
Professora Dra. Mary Jane Paris Spink, pela acolhida em sua disciplina “Práticas
discursivas e produção de sentidos no cotidiano –Linguagem, poder e comunicação” e por sua valiosa participação no exame de qualificação.
À Professora Drª Maria Cristina Costa Marques, pela valiosa presença no exame de qualificação desse trabalho, pelas sugestões que tanto me orientaram.
À querida Veitchia Scarpellini, que soube com maestria ouvir, direcionar e principalmente acolher.
À Neide Lopes, amiga de graduação em serviço social na PUC, que sempre esteve ao meu lado.
Ao querido amigo, Erich Becker, pelas análises teóricas sobre tantos assuntos e pelo apoio diário. A Beatriz Boldrin, pelos empréstimos de livros e materiais, pela amizade em momentos fundamentais.
À Maria Silvia Biagioni Santos por tão prontamente dividir seus conhecimentos.
À minha sogra Amélia Peixoto, que me ajudou tarefas nas diárias com as crianças para a finalização desse trabalho.
À minha cunhada Tatiane Grandini, que sempre esteve à disposição. Ao meu cunhado
Adalberto Peixoto, pelas palavras de incentivo.
À Marli Martins, Alzenir Faria, Célia Pereira, Maria Aparecida Junqueira, Maria Prado, amigas que passaram pela minha vida e marcaram anos maravilhosos de trabalho CRAS
de M´boi Mirim.
Ao Frank Ferreira pela revisão desse estudo. E a Andreia Canhetti,do Programa de Estudos Pós-Graduados em Serviço Social, pela atenção e dedicação nas orientações.
À equipe do Comitê de Ética da PUC-SP e à equipe do Comitê da Secretaria Municipal de Saúde de São Paulo, que me ajudaram a entender a Plataforma Brasil.
A Capes, pelo apoio financeiro, fundamental para realização desse estudo.
Em especial, às pessoas participantes, sem as quais esse trabalho não seria possível. Agradeço pela confiança e por compartilharem suas histórias e construírem comigo
É que tem mais chão nos meus olhos do que cansaço nas minhas pernas, mais esperança nos meus passos do que tristeza nos meus ombros, mais estrada no meu coração do que
medo na minha cabeça.
RESUMO
PEIXOTO, R. A. O. O cotidiano das pessoas que fazem uso da Terapia Antirretroviral para controle do HIV. 2013. 170 f. Dissertação (Mestrado em Serviço Social) — Pontifícia Universidade Católica de São Paulo, São Paulo, 2013.
A presente dissertação tem como objeto a análise do cotidiano das pessoas que fazem uso da Terapia Antirretroviral para o controle da infecção do HIV. Esse modelo de tratamento foi um marco, possibilitando às pessoas infectadas viver sem doenças oportunistas, bem como reduziu drasticamente os casos de aids e óbitos. No Brasil, a política de aids é um modelo na concretização dos princípios do Sistema Único de Saúde (SUS), especialmente na universalidade dos atendimentos e na participação social para a tomada de decisões. O foco do estudo é a compreensão de como as pessoas que realizam esse tratamento estão vivendo, especialmente na relação com amigos, família, trabalho e vida afetivo-sexual, considerando-se as dificuldades relacionadas ao preconceito e as facilidades no tratamento, como o acesso aos serviços especializados para HIV/aids. Os objetivos foram revelar o cotidiano de quem vive com HIV/Aids, em uso da Terapia Antirretroviral disponibilizada pelo SUS; identificar as diversas formas de compreender o HIV/aids durante o processo de tratamento; apreender quais as implicações do HIV/aids na vida das pessoas, as dificuldades e suas possíveis facilidades; analisar possíveis experiências de discriminação após o diagnóstico. Trata-se de um estudo descritivo, qualitativo, para cuja elaboração foram realizadas pesquisas bibliográfica e documental, visando conhecer as principais inovações na arena do debate sobre o HIV/aids. A pesquisa foi realizada com pessoas que vivem com HIV/aids, em uso da Terapia Antirretroviral, moradoras dos distritos paulistanos de Campo Limpo e
M’boi Mirim, assistidas pelo Serviço de Assistência Especializada em DST/Aids Jardim Mitsutani, no município de São Paulo. Foram realizadas entrevistas semiestruturadas e análise de conteúdo a partir de quatro eixos: as reações ao diagnóstico; a vida com HIV; as relações sociais; o tratamento para o HIV/aids. Os resultados obtidos mostram que as pessoas que vivem com HIV/aids passam por grandes mudanças na vida cotidiana após o diagnóstico, sendo diversificadas as formas de lidar com o tratamento e com o sentido atribuído ao HIV. Há um conjunto de demandas, vinculadas às condições de vida, que emergem durante o tratamento e devem ser consideradas nas ações junto a essas pessoas. Conclui-se que há necessidade de constante atenção e estudo das demandas das pessoas que vivem com HIV/aids, considerando-se que, no tratamento com a Terapia Antirretroviral, novas demandas emergem e têm influencia direta na adesão ao tratamento, sendo necessárias estratégias coletivas junto aos serviços especializados em HIV/aids.
ABSTRACT
This dissertation focuses the analysis of everyday people who make use of Antiretroviral Therapy for the control of HIV infection. This treatment model was a milestone, allowing infected people to live without opportunistic infections, as well as
dramatically reduced AIDS cases and deaths. Brazil’s AIDS policy is a model in
implementing the principles of the Unified Health System (SUS), especially in the universality of care and social participation for decision making. The goal of the study is to understand how people who undergo this treatment are living, especially their friends, family, work and affective-sexual relationship, considering the difficulties related to prejudice and treatment facilities, such as access to specialized services for HIV/AIDS. The objectives were to reveal the daily life of people living with HIV/AIDS in the use of Antiretroviral Therapy provided by SUS, identifying the different ways of understanding the HIV/AIDS during the treatment process; grasp the implications the difficulties and possible facilities of the HIV/AIDS condition on the lives of people; analyze experiences of discrimination after diagnosis. This is a descriptive, qualitative study, for which elaboration were performed literature and documental research, to determine the major innovation in the arena of HIV/AIDS discussion. The research was conducted with people living with HIV/AIDS in the use of Antiretroviral Therapy, resident of the São Paulo districts of Campo Limpo and M’boi Mirim, assisted by the
Jardim Mitsutani Specialized Care Service for STD/AIDS, in São Paulo Municipality. Semi-structured interviews and content analysis were conducted based on four axes: reactions to the diagnosis; living with HIV; social relations; treatment for HIV/AIDS. Results show that people living with HIV/AIDS are undergoing major changes in everyday life after the diagnosis, and diverse ways of dealing with the treatment and the meaning attributed to HIV. There is a set of demands linked to living conditions that emerge during treatment and should be considered in the actions affecting these people. The conclusion is that there is a need for constant attention and study on the demands of people living with HIV/AIDS, considering that, during treatment with Antiretroviral Therapy, new demands emerge and have a direct influence on treatment adherence, asking for collective strategies with specialized services for HIV/AIDS.
LISTA DE TABELAS, GRÁFICOS E QUADROS
TABELAS
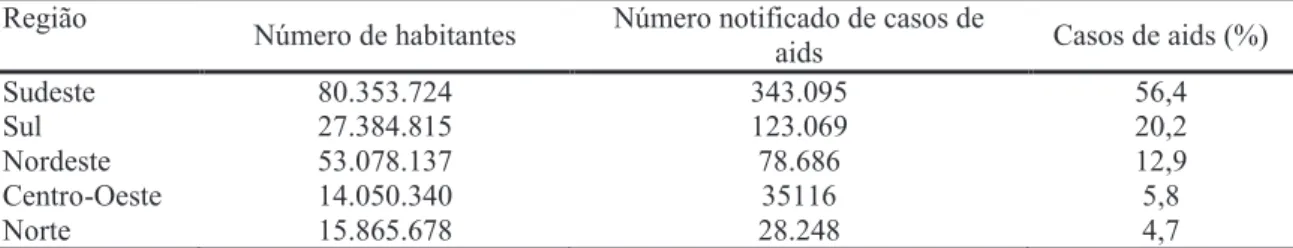
Tabela 1 – Total de habitantes por Região e indicadores de casos de aids, Brasil, 1980 a junho de 2011... Tabela 2 – Distribuição dos serviços nas regiões do Brasil, 2010... Tabela 3 – População por faixa etária, distritos de Campo Limpo e M’boi
Mirim, 2011. São Paulo. 2013...
FIGURAS
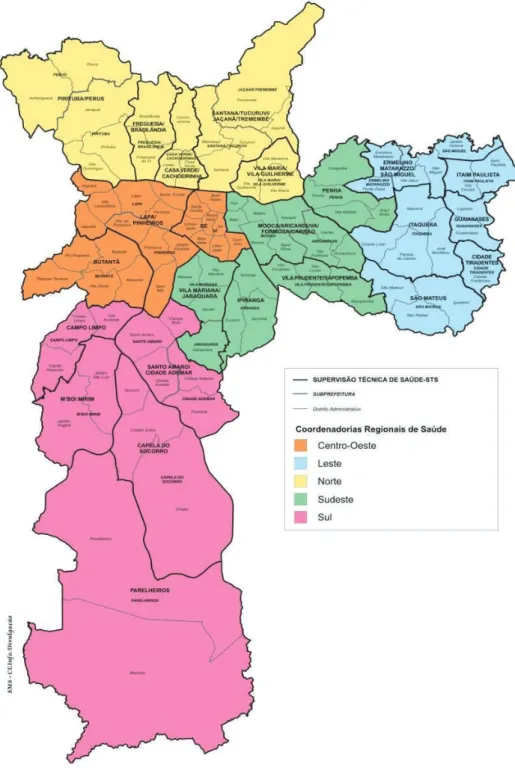
Figura – Taxa de mortalidade por aids, por distrito administrativo, município de São Paulo, 1996, 2002 e 2012... Figura 2 – Mapa da cidade de São Paulo de acordo com as supervisões técnicas de saúde e subprefeituras... Figura 3 – Mapa da vulnerabilidade social da cidade de São Paulo. 2004...
QUADROS
Quadro 1 – Consensos publicados para o tratamento de pessoas adultas vivendo com HIV/aids no Brasil... Quadro 2 – Início do tratamento com TARV em adultos: Protocolo Clínico e Diretrizes Terapêuticas para Adultos Vivendo com HIV/Aids, 2013... Quadro 3 – Apresentação dos eixos e tópicos... Quadro 4 – Seis metas globais na aids a serem cumpridas até 2015. Brasil. 2012. Quadro 5 – Oferta de serviços na rede especializados em DST/aids na cidade de São Paulo, de acordo com a região e ano de abertura... Quadro 6 – Estabelecimentos/serviços de saúde existentes na Supervisão de Saúde de Campo Limpo, Coordenadoria Regional de Saúde Sul, 2013... Quadro 7– Estabelecimentos/serviços de saúde existentes na Supervisão de
Saúde de M’boi Mirim, Coordenadoria Regional de Saúde Sul, 2013... Quadro 8 – Sujeitos participantes da pesquisa, homens, São Paulo, 2013... Quadro 9 – Sujeitos participantes da pesquisa, mulheres, São Paulo, 2013...
52 63 95
58 98 99
LISTA DE ABREVIATURAS E SIGLAS
AB — Atenção Básica
ABIA — Associação Brasileira Interdisciplinar de Aids ACS — Agente Comunitária de Saúde
AE — Ambulatório de Especialidades (AE): AIDS — Síndrome Da Imunodeficiência Adquirida AIS — Ações Integradas de Saúde
ANVISA — Agência Nacional de Vigilância Sanitária ARVs — antirretrovirais
AZT — Zidovudina
BPC — Benefício de Prestação Continuada CAPS — Caixas de Aposentadoria e Pensões CDC — Centro de Controle de Doenças
CEBES — Centro Brasileiro de Estudos de Saúde
CR DST/AIDS — Centro de Referência em DST/Aids e Hepatites CTA — Centro de Testagem e Aconselhamento (CTA):
DDAHV — Departamento de DST, Aids e Hepatites Virais DDI — Didadisona
DHDS — Divisão de Hanseníase e Dermatologia Sanitária DST — Doenças Sexualmente Transmissíveis
ESF — Estratégia de Saúde da Família
GAPA — Grupo de Apoio à Prevenção da Aids IIER — Instituto de Infectologia Emilio Ribas
INAMPS — Instituto Nacional de Assistência Médica da Previdência Social HIV — Vírus da Imunodeficiência Humana
HV — Hepatites Virais
HSH — Homens que Fazem Sexo com Homens IAPs — Institutos de Aposentadorias e Pensões IBGE — Instituto Brasileiro de Geografia e Estatística
LOS — Lei Orgânica da Saúde
MMWR — Morbid Mortality Weekly Report MS — Ministério da Saúde
OMS — Organização Mundial de Saúde ONGs — Organizações Não Governamentais ONU — Organização das Nações Unidas
PM DST/Aids — Programa Municipal de DST/Aids PMSP — Prefeitura Municipal de São Paulo
PN DST/AIDS – Programa Nacional de DST/AIDS PSF — Programa Saúde da Família
PUC-SP — Pontifícia Universidade Católica de São Paulo PVHA — Pessoa que vive com HIV/aids
RSB — Reforma Sanitária Brasileira
SAE — Serviço de Assistência Especializada SES — Secretaria de Saúde do Estado
SICLOM —Sistema de Controle Logístico de Medicamentos
SINAN — Sistema de Informação de Agravos de Notificação
SMADS — Secretaria Municipal de Assistência e Desenvolvimento Social SMS — Secretaria Municipal de Saúde
SUDS — Sistema Unificado e Descentralizado de Saúde SUS — Sistema Único de Saúde
TARV — Terapia Antirretroviral UBS — Unidade Básica de Saúde TB — tuberculose
UD — Usuários de Drogas
UDI — Usuários de Drogas Injetáveis
UDM — Unidade de Dispensa de Medicação
UNAIDS — Programa Conjunto das Nações Unidas sobre HIV/Aids
SUMÁRIO
INTRODUÇÃO...
CAPÍTULO 1: A HISTÓRIA DA AIDS — A POLÍTICA DE SAÚDE NO BRASIL E A TRAJETÓRIA DA EPIDEMIA DA AIDS... 1.1 A situação da saúde brasileira na emergência da aids: o Movimento da Reforma Sanitária e a consolidação do Sistema Único de Saúde...
1.2 Os caminhos da aids no mundo... 1.3 A aids no Brasil — os anos iniciais da epidemia,... 1.4 Movimentos sociais no contexto da aids... 1.5 São Paulo fez a diferença... 1.6 As conquistas no tratamento da aids...
CAPÍTULO 2: A DIMENSÃO DA EPIDEMIA E A ASSISTÊNCIA ÀS PESSOAS QUE VIVEM COM HIV/AIDS... 2.1 O cenário atual da aids no mundo... 2.2 O cenário atual da aids no Brasil... 2.3 O cenário atual da aids no estado de São Paulo... 2.4 O cenário atual da aids na cidade de São Paulo... 2.5 Alguns dos princípios do SUS na política de atenção à aids... 2.5.1 Integralidade... 2.5.2 Hierarquização e descentralização... 2.5.3 Universalidade, equidade... 2.6 O financiamento das ações de atenção à aids... 2.7 Aids e Atenção Básica na saúde...
CAPÍTULO 3: NOVAS E ANTIGAS QUESTÕES – a aids no advento da terapia antirretroviral...
3.1 Aproximações ao conceito de vulnerabilidade para o HIV/aids... 3.2 Acesso tardio ao tratamento com a TARV... 3.3 Adesão ao tratamento com a TARV... 3.4 Preconceito, estigma e discriminação...
3.5 O HIV/aids no trabalho...
CAPÍTULO 4: RESULTADOS DA PESQUISA... 4.1 A estrutura de serviços para HIV/aids na cidade de São Paulo... 4.2 O cenário da pesquisa: zoom nos distritos de Campo Limpo e M’boi
Mirim... 4.3 O Serviço de Assistência Especializada em DST/Aids Jardim Mitsutani... 4.4 Caracterização dos participantes da pesquisa... 4.5 Análises das entrevistas: os relatos de quem vive com HIV/aids... 4.5.1 EIXO 1 — O DIAGNÓSTICO... 4.5.2 EIXO 2 — A VIDA COM HIV/aids... 4.5.3 EIXO 3 — AS RELAÇÕES SOCIAIS... 4.5.4 EIXO 4 — O TRATAMENTO PARA HIV/AIDS...
CONSIDERAÇÕES FINAIS...
REFERÊNCIAS...
APÊNDICES... 86
90 90
95 102 105 107 107 119 129 137
144
149
INTRODUÇÃO
O interesse pelo tema, inicialmente deu-se pela minha inserção profissional
enquanto assistente social junto às pessoas que vivem com HIV/aids (PVHA).1 Antes
dessa essa experiência trabalhei por quatro anos no Centro de Referência em Assistência
Social de M’boi Mirim e quando surgiu a possibilidade de trabalhar na aids considerei-a
bastante interessante e sem duvida, superou todas as minhas expectativas.
Surpreendi-me e continuo quase que diariamente a me surpreender, após quase
cinco anos de ação profissional nesta área, dada à diversidade de demandas e de
possibilidades de intervenções junto às PVHA. Portanto, do trabalho cotidiano emergiu
o desejo e a necessidade em realizar a pesquisa, considerando o contato diário com
diferentes temas e necessidades, os quais muitas vezes ficam restritos ao diálogo entre
usuário e profissionais.
A origem da aids nos Estados Unidos, nos anos iniciais da década de 1980,
surpreendeu a todas as áreas das ciências no mundo, devido ao desconhecimento e a
ausência de respostas, desencadeou um repertório de informações falsas e excludentes,
que vincularam a doença a grupos de risco, ao medo e ao preconceito. Contexto que
relativamente ainda se perpetua, mesmo com todo conhecimento adquirido nos mais de
30 anos de epidemia.
No Brasil, o primeiro caso de aids notificado ocorreu em 1982. Desde então,
uma diversidade de ações foram realizadas, tendo como referência o pioneirismo no
estado de São Paulo, onde a união entre profissionais da saúde, historicamente
vinculados ao Movimento da Reforma Sanitária Brasileira (RSB), e ativistas da
sociedade civil, impulsionou a criação do primeiro Programa de aids no País.
Em virtude do número de casos de aids, somado ao trabalho desenvolvido no
Estado de São Paulo, o poder público foi conduzido a construir respostas em âmbito
federal, processo que desencadeou a criação do Programa Nacional de aids em 1985.
Outro marco revolucionário na história da aids no Brasil ocorreu em 1996, quando teve
1
início a oferta universal da Terapia Antirretroviral (TARV),2 através do Sistema Único
de Saúde.
A síndrome da imunodeficiência adquirida (conhecida internacionalmente pelas
siglas aids, AIDS, sida, Sida ou SIDA) é causada pela ação do vírus HIV (sigla em
inglês do vírus da imunodeficiência humana). Este vírus age diretamente no sistema
imunológico do corpo humano, diminuindo seu poder de defesa: o organismo fica
vulnerável a diversas doenças, de um simples resfriado até infecções mais graves, como
tuberculose ou câncer. O próprio tratamento dessas doenças fica prejudicado (O QUE É
HIV..., s/d).
O HIV é classificado como um retrovírus, e necessariamente precisa de outras
células presentes na corrente sanguínea para sua replicação. As formas de transmissão,
já comprovadas cientificamente, ocorrem em contatos específicos.
O HIV pode ser transmitido de uma pessoa infectada para outra das seguintes
formas: sexo sem camisinha (pode ser vaginal, anal ou oral); uso de seringa
compartilhada ou com agulha contaminada; transfusão de sangue contaminado com o
HIV; instrumentos que furam ou cortam, não esterilizados; de mãe infectada para o filho
durante a gestação, o parto ou a amamentação (O QUE É AIDS..., s/d):
A fase após a exposição ao HIV é denominada “síndrome retroviral aguda”3. A
ocorrência de sintomas nessa fase pode afetar em cerca de 50% a 90% dos indivíduos,
como: febre, faringite, náuseas, entre outras — pode perdurar por até quatro semanas e
em seguida desaparecer, o que dificulta o diagnóstico de exposição ao HIV, já que se
assemelha a doenças consideradas comuns. Com o desaparecimento dos sintomas, o
indivíduo geralmente não percebe mudanças na sua condição de saúde; contudo, pode
transmitir o vírus a outras pessoas (RECOMENDAÇÕES PARA TERAPIA
ANTIRRETROVIRAL..., 2008).
À medida que a infecção progride, na fase denominada de “latência clínica” e
“fase sintomática”, podem ocorrer sintomas, como febre baixa, sudorese noturna,
fadiga, diarreia crônica, cefaleia, alterações neurológicas, infecções bacterianas e lesões
orais.
2
Atualmente, os medicamentos para aids são denominados de Terapia Antirretroviral (TARV), também se encontram as denominações: terapia HAART (do inglês “terapia antirretroviral altamente efetiva”), drogas anti-HIV, antirretrovirais, ARVs. Com 21 medicações, recebem comumente o nome de “coquetel”, estão divididas em 5 grupos (QUAIS SÃO OS ANTIRRETROVIRAIS..., s/d).
3
As doenças oportunistas ou neoplasias são definidoras da síndrome da
imunodeficiência adquirida – aids. O risco de apresentar esses sintomas aumenta com a
contagem das células do sistema imunológico T-CD4+ abaixo de 200 células/mm³. O
Departamento Nacional de DST/Aids e Hepatites Virais4 (DDAHV) refere as seguintes
infecções oportunistas, entre outras:
§ infecções recorrentes ocasionadas por fungos (na pele, na boca e na garganta);
§ diarreia crônica por mais de 30 dias, com perda de peso;
§ pneumonia;
§ tuberculose disseminada;
§ neurotoxoplasmose;
§ neurocriptococose;
§ citomegalovirose;
§ pneumocistose.
Ser portador do vírus HIV não é a mesma coisa que estar com aids. Há casos de
soropositivos para o HIV que vivem anos sem apresentar os sintomas e sinais que
caracterizam a doença. (O QUE É HIV..., s/d).
O acesso à TARV fornecida pelo SUS tem sido surpreendente. Alterou o rumo
da epidemia e mudou o prognóstico da doença, resultando de seu impacto na
morbimortalidade e na qualidade de vida, tornando possível às pessoas que vivem com
HIV reassumirem suas vidas pessoas e profissionais (CARACIOLO, 2010).
A TARV5 também possibilita ao indivíduo, mesmo quando já acometido por
doenças oportunistas, o restabelecimento do sistema imunológico, considerando-se as
especificidades de cada caso. Quando mais precoce o diagnóstico e o início do
tratamento, menores as chances de se desenvolver a aids.
Os consensos para o uso da terapia antirretroviral no Brasil são legitimados
através de documentos, definidos em sua maioria como recomendações para terapia
antirretroviral. Os objetivos são fixar padrões para o uso da terapia antirretroviral
4
Em 2009, o Programa Nacional de DST e Aids no Brasil torna-se departamento da Secretaria de Vigilância em Saúde do Ministério da Saúde e o Programa Nacional para a Prevenção e Controle das Hepatites Virais é integrado a ele, sendo denominado de Departamento Nacional de DST. Aids e Hepatites Virais. Neste trabalho, será usada a sigla DDAHV; entretanto, alguns documentos anteriores ao ano de 2009 trazem a referência ao Programa Nacional de DST/Aids.
5
(TARV), acompanhar os avanços na área da terapêutica e atender às novas demandas
que surgem na trajetória da epidemia do HIV/aids.
No Brasil, a regulamentação do consenso é de responsabilidade do Ministério da
Saúde, conjuntamente com o DDAHV Virais e com o Comitê Assessor em Terapia
Antirretroviral em Adultos e Adolescentes, com base em estudos internacionais e
nacionais e envolve a participação de diversos segmentos da sociedade, entre
pesquisadores, trabalhadores, militantes, que direta ou indiretamente estão envolvidos
na área do HIV/aids (RECOMENDAÇÕES PARA TERAPIA
ANTIRRETROVIRAL..., 2008).
Desde o inicio da oferta da TARV em 1996, o Brasil produziu um conjunto de
consensos (ver Quadro 1), revisados e atualizados de acordo com as novas descobertas
na arena da terapêutica e com as necessidades que emergem no processo de tratamento.
Quadro 1 — Consensos publicados para o tratamento de pessoas adultas vivendo com HIV/aids no Brasil, 2013
Protocolo clínico e diretrizes terapêuticas para adultos vivendo com HIV/aids 2013 Recomendações para terapia antirretroviral em adultos infectados pelo HIV 2008 Recomendações para terapia antirretroviral em adultos e adolescentes infectados pelo
HIV
2006
Recomendações para terapia antirretroviral em adultos e adolescentes infectados pelo HIV
2004
Recomendações para terapia antirretroviral em adultos e adolescentes infectados pelo HIV
2002/2003
Recomendações para terapia antirretroviral em adultos e adolescentes infectados pelo HIV
2001
Recomendações para terapia antirretroviral em adultos e adolescentes infectados pelo HIV
2000
Recomendações para terapia antirretroviral em adultos e adolescentes infectados pelo HIV
1999
Recomendações para terapia antirretroviral em adultos e adolescentes infectados pelo HIV
1997
Fonte: Departamento de DST, Aids e Hepatites Virais do Ministério da Saúde. Disponível em: <http://www.aids.gov.br/tags/tags-do-portal/publicacaoconsenso>. Acesso em: mar. de 2013
As recomendações para terapia antirretroviral em adultos infectados pelo HIV de
2008 significaram um avanço, com destaque, por tratarem da toxidade pelo uso da
TARV. Conforme destaca o documento:
crônico-degenerativo assumido pela doença na atualidade. Parte das pessoas que estão em uso de TARV ha mais tempo convivem com efeitos da toxicidade dos medicamentos, como, por exemplo, a lipodistrofia, confecções (como a hepatite B ou C) e/ou com variantes virais resistentes ao tratamento
Infectados pelo HIV (RECOMENDAÇÕES PARA TERAPIA
ANTIRRETROVIRAL..., 2008).
O início da TARV depende de um conjunto de fatores, que passam a ser
considerados após o diagnóstico regente para o HIV. De acordo com as Recomendações
para Terapia Antirretroviral... (2008), é fundamental para avaliar a necessidade ou não
do início das medicações a realização de dois exames laboratoriais: contagem das
células do sistema imunológico, os linfócitos T-CD4+; e carga viral plasmática do HIV,
que corresponde ao número de cópias do HIV que circula no sangue.
Conforme as Recomendações para Terapia Antirretroviral... (2008), o uso da
TARV foi indicado em pessoas assintomáticas com contagem de T-CD4+ entre
200/mm³ e 350/mm³. Para melhor contextualizar os níveis das células de defesa
T-CD4+, em adultos saudáveis esse valor varia entre 800 e 1.200 unidades.
Considerando a resistência aos medicamentos, as inovações na esfera da
terapêutica6 e a necessidade de avançar no requisito prevenção ao HIV, o Ministério da
Saúde, em conjunto com o DDAHV, publicou em 2013 a versão preliminar do novo
consenso para uso da TARV, denominado “Protocolo Clinico e Diretrizes Terapêuticas
para Adultos Vivendo com HIV/AIDS”. Nessa atualização do consenso brasileiro
(2013) as indicações de tratamento sofreram algumas modificações
De acordo com a nova publicação, a TARV, além de controlar o processo de
replicação do HIV, também é peça fundamental no controle de novas infecções, em
especial nas ocorridas por meio das relações sexuais.
Estudos demonstram que o uso de antirretrovirais representa potente intervenção
para a prevenção da transmissão do HIV. Estudo concentrou-se em uma coorte africana
envolvendo 3.381 casais heterossexuais sorodiscordantes, em que 349 indivíduos
iniciaram tratamento durante o período de seguimento. Apenas um caso de transmissão
ocorreu nas parcerias dos participantes que estavam em tratamento, e 102 quando a
pessoa infectada pelo HIV não estava em tratamento, o que representou redução de 92%
no risco de transmissão(PROTOCOLO CLÍNICO E DIRETRIZES..., 2013).
6
Quadro 2 — Início do tratamento com TARV em adultos: Protocolo Clínico e Diretrizes Terapêuticas para Adultos Vivendo com HIV/Aids, 2013
Pessoa assintomática com contagem de
T-CD4+ abaixo de 500 células/mm³ Iniciar com a TARV
Casais sorodiscordantes7 Independente da contagem de
T-CD4+ deve ser oferecida a TARV
Fonte: Departamento de DST, Aids e Hepatites Virais do Ministério da Saúde. Protocolo Clínico e Diretrizes..., 2013.
A decisão de iniciar o uso da TARV com maiores níveis na contagem das
células T-CD4+, é uma inovação na prevenção contra o HIV. Entretanto, não é possível
afirmar que tal uso é garantia de não transmissão do HIV por meio das relações sexuais.
O início do tratamento antirretroviral, com a finalidade de reduzir o risco de
transmissão do HIV, deve ser discutido e oferecido a pessoas que vivem com HIV e
estão inseridas em relacionamentos sorodiscordantes, independentemente de sua
orientação sexual. Deve-se informar sobre os riscos e benefícios da antecipação do
tratamento, respeitando a decisão autônoma da pessoa que vive com HIV, enfatizando
que a TARV, uma vez iniciada, não devera ser interrompida (PROTOCOLO CLÍNICO
E DIRETRIZES..., 2013).
Como resultado dos avanços na área da terapêutica, a aids passou a ser tratada
como uma doença controlável. Assim, descobrir-se portador do HIV nos dias atuais, não
se aproxima ao clima de desespero que foram os anos iniciais da epidemia, quando a
ausência de medicamentos tinha como resultado diversas doenças oportunistas e óbitos.
No Brasil, instalou-se e continua em expansão a rede se serviços de saúde
especializada em DST/aids, através do SUS, que inclui serviços de assistência às PVHA
e serviços na área da prevenção, entre outras modalidades mais especificas, sendo um
dos objetivos desses serviços o incentivo à testagem para o HIV. Outro objetivo está em
atender ao principio da integralidade do SUS, potencializando a articulação das ações
entre os diversos níveis de atenção nos serviços de saúde e assim garantir a testagem e o
aconselhamento para as DSTs/HIV de maneira universal.
Mesmo com a possibilidade de controle do HIV/aids, o diagnóstico positivo
continua a ser impactante na vida das pessoas e certamente contribuem para esse processo
7
os medos vinculados à aids, em especial aqueles que remetem ao sofrimento e à morte.
Também é preciso ponderar as dificuldades do processo de tratamento, que incluem o uso
contínuo das medicações, a rotina em administrar os comprimidos com horários
estipulados, os efeitos colaterais, o possível sigilo para a família, amigos, trabalho.
Se de um lado, podem ocorrer dificuldades em fazer uso contínuo das medicações,
por outro, há uma arena de vantagens para os usuários, entre as quais a autonomia, a
confiabilidade nas medicações, a boa condição de saúde, o aprendizado sobre o próprio
tratamento, a perspectiva de elaborar planos e projetos de vida novamente. Essas questões
são experimentadas, aprendidas e ganham novos significados ao longo do tratamento.
Por essa razão, na construção deste estudo, optou-se por analisar as diferentes
fases de viver com HIV, destacando: a descoberta do diagnóstico; as experiências
relacionadas às doenças oportunistas; a percepção do preconceito no cotidiano; as
relações na família, no trabalho e na vida afetiva-sexual após o HIV; o tratamento para o
HIV/aids – em especial o uso da TARV e o significado do serviço especializado para o
tratamento.
Ao longo do trabalho também abordamos questões contemporâneas na arena do
HIV/aids, entre as quais o diagnóstico tardio, a adesão ao tratamento, o conceito de
vulnerabilidade e também as definições de preconceito, estigma e discriminação, temas
que permeiam todo o processo e que podem facilitar, dificultar ou até inviabilizar o
tratamento.
O foco deste trabalho é a análise de como as pessoas que vivem com HIV/aids
estão com uso das medicações para o controle do HIV, pretende-se visualizar como as
conquistas na área são recebidas no cotidiano, considerando-se a necessidade de
constante atenção para novas propostas de intervenção.
A aproximação à realidade das pessoas que fazem uso da TARV torna-se,
portanto, fundamental para compreensão de como é viver com HIV/Aids nos dias atuais
e submeter-se a um tratamento contínuo.
Os objetivos foram elaborados na perspectiva de compreender O HIV/aids no
advento das medicações antirretrovirais, sendo:
● Objetivo geral
Compreender como é o cotidiano de quem vive com HIV/aids, em uso da
● Objetivos Específicos
- Identificar as diversas formas de compreender o HIV/Aids durante o processo
de tratamento
- Apreender quais são as implicações do HIV/Aids na vida das pessoas,
dificuldades e suas possíveis facilidades.
- Analisar as possíveis experiências de discriminação após o diagnóstico de
HIV/AIDS.
A pesquisa, a metodologia, os resultados e a análise
Trata-se de uma pesquisa qualitativa, de caráter descritivo. Buscou-se
aprofundar a realidade e as experiências das pessoas que vivem com HIV/aids,
especificamente aquelas em uso da TARV, tendo em vista a compreensão do processo
histórico do surgimento da aids e suas diversas dimensões.
Segundo Minayo e Sanches (1993), a pesquisa qualitativa realiza uma
aproximação fundamental e de intimidade entre sujeito e objeto, sendo o material
primordial a palavra, que expressa a fala cotidiana. Canesqui (2000) considera que a
questão do estudo da doença não se esgota em suas dimensões epidemiológicas
estruturais: a antropologia, a sociologia e a dimensão psicológica constituem campos
férteis de pesquisa.
Para iniciar o estudo, realizamos pesquisas bibliográfica e documental, com o
objetivo de contextualizar teoricamente a politica da aids no Brasil e sua intrínseca
relação com a construção do SUS, bem como o levantamento das principais questões
apresentadas na área do HIV/aids.
Para a pesquisa de campo, optamos pela entrevista semiestruturada, o que
possibilitou ótima interação entre entrevistado e entrevistadora. Também foram
coletadas informações nos prontuários dos sujeitos da pesquisa, tais como o ano de
descoberta do diagnóstico para o HIV, a adesão ao tratamento e as intercorrências
(internações, contextos de vulnerabilidade), entre outras.
As entrevistas foram individuais, norteadas por um roteiro de questões
(apresentado no Apêndice 4). Durante os diálogos, emergiu a temática dos serviços
especializados para o tratamento de HIV/aids, o qual compôs a análise dos resultados.
A escolha por desenvolver a pesquisa com pessoas das regiões de Campo Limpo
considerada a facilidade de acesso às informações e também o conhecimento prévio
sobre esses distritos, suas dificuldades, suas condições de exclusão social, de vida e
trabalho, sua rede de serviços.
A seleção dos sujeitos foi realizada por meio do Sistema de Controle Logístico
de Medicamentos (Siclom), que controla o fornecimento das medicações
antirretrovirais, com acesso realizado na Unidade Dispensadora de Medicamentos
(UDM) do Serviço de Assistência Especializada em DST/Aids Jardim Mitsutani (SAE
Jardim Mitsutani).
Selecionamos a lista nominal das pessoas que retiraram as medicações
antirretrovirais no mês de maio de 2013, sendo esse o mês anterior ao início da coleta de
dados para pesquisa. Com base na lista e do cadastro do Siclom,8 foram selecionados 30
possíveis participantes, de ambos os sexos, atendendo aos critérios preestabelecidos,
sendo esses: viver com HIV/aids; ser morador das regiões de Campo Limpo e M’boi
Mirim; tempo de uso da TARV (pessoas que os usavam havia mais de um ano; de
quatro a sete anos; e acima de dez anos).
No decorrer do mês de junho de 2013, em dias alternados, foram realizadas
tentativas de contato telefônico com o grupo selecionado. Nas ligações com 14
possíveis participantes, os telefones não responderam, sendo a maioria números de
telefones celulares. Após esse processo foi possível o contato com 16 pessoas do grupo,
das quais oito não tiveram disponibilidade em participar: seis por motivos relacionados
à indisponibilidade de tempo pelo trabalho; duas alegaram não ter interesse em
participar de pesquisa.
Tivemos êxito com oito pessoas, coincidentemente quatro homens e quatro
mulheres, que, após explicação sobre os principais objetivos da pesquisa, prontamente
aceitaram participar. Consideramos que a pesquisa foi satisfatoriamente realizada com
essa amostra, tendo em vista a diversidade das informações coletadas.
As entrevistas foram previamente agendadas e realizadas entre a segunda
quinzena de junho e primeira quinzena de julho de 2013, sem a desistência de nenhum
dos oito participantes. Precedeu-se à participação na pesquisa, à leitura e à explicação
do TCLE (Apêndice 2), seguindo os preceitos estabelecidos pelo Conselho Nacional de
Saúde, através da Resolução nº 196/96. Com expressa autorização dos sujeitos da
8
pesquisa, as entrevistas foram gravadas, sendo-lhes assegurado o anonimato, com
atribuição de nomes fictícios.
O projeto deste estudo foi apreciado e aprovado pelo Programa Municipal de
DST/Aids de São Paulo, pela Coordenadoria Municipal de Saúde Sul, pelo Comitê de
Ética em Pesquisa da PUC-SP e pelo Comitê de Ética em Pesquisa da Secretaria
Municipal de Saúde de São Paulo. Em decorrência dos tramites e em respeito aos
preceitos éticos, o tempo para executar a pesquisa de campo foi de aproximadamente 02
meses.
Análise de conteúdo
As entrevistas foram transcritas resumidamente, com descrição dos principais
temas. Posteriormente, foram realizadas as transcrições na íntegra. A partir da fala dos
entrevistados, da leitura exaustiva e minuciosa dos conteúdos, conseguimos extrair os
eixos para análise. Procuramos com isso propiciar uma aproximação às peculiaridades
do cotidiano das pessoas que vivem com HIV/aids e que estão em tratamento com a
TARV.
Foi realizado um ensaio para organização do material coletado, usando-se os
feito os mapas dialógicos de Spink, sendo elaborado um mapa para cada entrevista. De
acordo com Spink (2010, p. 38),
os mapas são instrumentos de visualização do processo de interanimação que possibilitam, entre outras coisas, mostrar o que acontece quando perguntamos certas coisas ou fazemos certos comentários. Possibilitam, sobretudo, nos sensibilizar para a existência de múltiplas modalidades de diálogos [...] O Mapa é uma tabela onde as colunas são definidas tematicamente. Os temas, em geral, acabam refletindo o roteiro de entrevista.
Os mapas foram confeccionados em tabelas, divididas em colunas e cada coluna
correspondeu a um tema. Em seguida, foram incluídas as perguntas da pesquisadora e as
respostas dos participantes ao tema correspondente. A partir desse trabalho, foi possível
agrupar tema e respostas de cada um dos sujeitos da pesquisa e iniciar a análise de
conteúdo. Entretanto, dado o curto tempo para análise, à complexidade e o volume dos
temas não foi possível maior aprofundamento na elaboração dos mapas.
Compreendemos que a visualização na integra dos discursos, através do ensaio
diálogos, das variadas formas de interpretar um mesmo assunto e, principalmente, das
diferentes maneiras de viver com HIV/aids.
Para a análise, o material coletado foi dividido em quatro temas, que chamamos
de “eixos centrais” e para facilitar a compreensão e a fluidez na leitura, esses eixos
foram divididos em tópicos (ver Quadro 3, a seguir).
Quadro 3 — Apresentação dos eixos e tópicos
Eixos Tópicos
1. O diagnóstico
1.1. Percepção e sentimentos no período do diagnóstico
1.2. A infecção pelo HIV
2. A vida com HIV/aids
2.1. Mudanças após o diagnóstico
2.2. A experiência da doença oportunista: uma dificuldade no processo de tratamento
2.3. A percepção do preconceito, estigma e discriminação
3. Relações sociais
3.1. Família/amigos e a revelação do diagnóstico 3.2. O HIV/aids nas relações de trabalho
3.3. Vida afetiva e sexual
4. O tratamento para HIV/aids 4.1.O que dizem sobre o uso da TARV
4.2. O serviço especializado para o tratamento
Fonte: Elaboração da pesquisadora
O Capítulo I, baseado em pesquisa bibliográfica traz o processo de construção
do Sistema Único de Saúde no Brasil, sendo esse o fio condutor para respostas à
epidemia da aids. Para contextualizar a história da aids no Brasil, utilizamos alguns
autores envolvidos com o tema e que ao longo das ultimas décadas veem contribuindo
com um conjunto de produções, com destaque: Parker (1994), Marques (2003);
Nascimento (2005), França (2008)
O Capítulo II, baseado em pesquisa bibliográfica e documental apresenta as
dimensões da aids nos últimos anos, considerando que o acesso a TARV contempla
54% das pessoas que necessitam fazer o uso das medicações mundialmente, deixando à
margem pessoas que continuam a morrer, em especial na África Subsaariana, que
concentra 69% das pessoas que vivem com HIV/aids em todo o mundo. O capitulo
também tematiza a política de aids no Brasil em consonância com os princípios do SUS
e aborda os acordos internacionais para finaciamento das ações de aids no País.
O Capitulo III, com base em pesquisa bibliográfica tematiza as principais
Sendo o conceito de vulnerabilidade detalhado, ainda que não exaustivo, nesse capitulo.
Também elenca outras questões que são fundamentais no debate contemporâneo,
especialmente o diagnóstico tardio, a adesão ao tratamento e os processos que
desencadeiam o preconceito, o estigma e a discriminação, com ênfase nas relações de
trabalho.
Para a abordagem da vulnerabilidade (individual, social e programática)
utilizamos as ideias de Ayres et al. (2009), Rua e Abramovay (2001) e Val (2012).
Trata-se de um conceito que surgiu no processo de atenção à aids, no início da década
de 1990, visando superar as definições de grupo de risco e comportamento de risco, que
mantinham o foco exclusivamente nas atitudes do individuo.
O Capítulo IV apresenta os resultados da pesquisa, que estão divididos em dois
momentos:
- estrutura dos serviços especializados em DST/aids na cidade de São Paulo; a
caracterização dos distritos paulistanos de Campo Limpo e M´boi Mirim;
acontextualização do Serviço de Assistência Especializada em DST/aids Jardim
Mitsutani. São apresentados alguns dados que surgiram durante esse estudo;
- as análises de conteúdos das entrevistas realizadas com PVHA e que são
assistidas pelo Serviço de Assistência especializada em DST/Aids Jardim Mitsutani.
As Considerações Finais destacam os elementos que sintetizam o conjunto da
pesquisa, com reflexão sobre os resultados mais significativos e que evidenciam como é
viver com HIV/aids nos dias atuais, seguida da iniciativa, ainda que modéstia, de propor
possíveis ações junto às PVHA, tendo em vista as novas demandas que emergem no na
CAPÍTULO 1: A HISTÓRIA DA AIDS — A POLÍTICA DE SAÚDE NO BRASIL
E A TRAJETÓRIA DA EPIDEMIA DA AIDS
1.1 A situação da saúde brasileira na emergência da aids: o Movimento da
Reforma Sanitária e a consolidação do Sistema Único de Saúde
A instituição da ditadura militar no Brasil a partir de 1964 expressou a derrota
das forças democráticas, inviabilizando um desenvolvimento econômico-social e
político pela via das reformas democráticas e nacionais (BRAVO, 2011). A ênfase na
assistência médica privada,9 financiada pelo Estado, passou a predominar.
A ditadura promoveu uma crescente transformação do Estado em relação à sociedade civil, de forma abrupta e profunda. Houve o desenvolvimento de um Estado estranho, estrangeiro, inimigo, que anulou o cidadão, mantendo a grande maioria da sociedade civil sob controle e exploração. Baniu a débil representação das classes subordinadas (em especial, dos operários urbanos e rurais e dos camponeses) de todas as esferas do poder estatal, representação conquistada nas décadas anteriores a 1964 (BRAVO, 2011, p. 56).
No período de 1964 a 1974, os investimentos do Estado para o setor privado,10
lucrativo, em detrimento da garantia de direitos da população culminaram com a crise
do denominado “milagre econômico”, não sendo mais possível resistir às demandas
sociais. A partir de 1974, forças sociais reaparecem no cenário político, com destaque
para o sindicalismo operário, as entidades da sociedade civil, uma parcela da Igreja
Católica e os movimentos sociais urbanos. Entre as diversas questões identificadas no
período, ressalte-se o aprofundamento da divida externa e a recessão econômica, que
9
Historicamente, o Brasil desenvolveu ações na área da saúde de maneira fracionada e excludente, separando-a em dois polos: no primeiro, a saúde pública; no outro, a saúde previdenciária. Nas décadas de 1930 e 1940, a saúde pública manteve o foco na criação de condições sanitárias mínimas para as populações urbanas e, restritamente, para as do campo, como o controle das doenças endêmicas — febre amarela, varíola e malária (BAPTISTA, 2007).
10
trouxe à tona o desemprego e o acirramento do processo de pauperização, somado a
elevados índices de mortalidade por doenças infecciosas (BRAVO, 2011).
Esse cenário fortaleceu a Reforma Sanitária Brasileira (RSB) no final dos anos
1970, com a mobilização de profissionais da saúde que denunciavam as precárias
condições de vida da população e a forma excludentedo Sistema Nacional de Saúde e
apresentavam demandas que extrapolavam o setor saúde e propunham uma
transformação social, com foco nas relações das classes sociais (BRAVO, 2011; PAIM,
2007).
Um importante marco na reforma sanitária é a criação em 1976 do Centro
Brasileiro de Estudos de Saúde (Cebes), o qual traz para discussão o processo de
democratização da saúde, além de ser um instrumento para socialização de pesquisas na
área. Com a criação do Cebes e com a publicação da revista Saúde em Debate, a ideia
daquela reforma vai tomando forma e se apresentando como proposta que passa a contar
com o apoio de outros movimentos sociais, como os movimentos populares.
A partir desse momento começava a se elaborar a proposta da Reforma Sanitária, enfatizando a unificação dos serviços, a participação dos usuários, a ampliação do acesso e a qualidade da atenção. Reconheciam-se entre os obstáculos para a sua consecução as atividades lucrativas ligadas à saúde, entre as quais as empresas e cooperativas, as indústrias farmacêuticas alimentícias, bem como as vinculadas aos equipamentos hospitalares e instrumentos médicos (PAIM, 2007, p. 77).
Em 1980, durante o I Simpósio de Política Nacional de Saúde da Comissão de
Saúde da Câmara de Deputados, o Cebes apresentou o documento intitulado A questão
democrática da Saúde, que ampliou o debate sobre a saúde pública e a necessidade da
participação na tomada de decisões pelos profissionais da área, usuários e movimento
sociais.
O ano de 1984 marca o processo de redemocratização no País e a consolidação
da chamada “Nova República”. Nesse ano, a eleição para presidente da República ainda
foi indireta, dada a derrota da Emenda Dante de Oliveira (PAIM, 2007).11
Em 1986, técnicos, gestores de saúde e usuários são convocados pelo Ministério
da Saúde para discutir a reforma do sistema de saúde, o que resultou na VIII
Conferência de Saúde. O evento reuniu cerca de quatro mil pessoas, as quais aprovaram
11
por unanimidade a diretriz da universalização da saúde e o controle social efetivo
(BAPTISTA, 2007).
[A VIII Conferência de Saúde] representou inegavelmente, um marco, pois introduz no cenário da discussão da saúde a sociedade. Os debates saíram dos seus fóruns específicos (Associação Brasileira de Pós-Graduação em Saúde Coletiva, Centro Brasileiro de Estudos da Saúde, Medicina Preventiva, Saúde Pública), e assumiram outra dimensão, com a participação das entidades representativas da população: moradores, sindicatos, partidos políticos, associação de profissionais e parlamento. A questão da saúde ultrapassou a análise setorial, referindo-se à sociedade como um todo, propondo-se não somente o Sistema Único de Saúde, mas a reforma sanitária (BRAVO, 2009, p. 96).
Os setores empresariais — que até esse período haviam mantido altos lucros
com a prestação de serviços na área da saúde — não participaram, em protesto ao
princípio da Conferência que defendia a saúde como dever do Estado (BRAVO, 2011).
Esse processo não ocorreu de forma linear e sem conflitos; ao contrário, estavam
estabelecidas duas propostas políticas: a primeira, pela reforma sanitária; a segunda,
pelos interesses dos setores privados da saúde (MARQUES, 2003).
Após a VIII Conferência, o governo teve que reestruturar a saúde no País,
construindo ações integradas de saúde (AIS), com intervenção nas condições de vida da
população, na área de habitação, saneamento e alimentação, ocasionando uma reforma
que não se restringia à oferta de serviços de saúde. Em 1987, como parte dessas
mudanças, foi criado o Sistema Unificado e Descentralizado de Saúde (Suds), que
representou um marco no processo de descentralização e redefinição do papel do
Estado. O Instituto Nacional de Assistência Médica da Previdência Social (Inamps),12 a
partir de 1988, deixou de atuar como órgão responsável pela coordenação da rede de
serviços de saúde previdenciária, e esta atribuição foi repassada aos estados e
municípios, o que resultou na criação de secretarias de saúde. O Inamps ficou com a
responsabilidade de participar da definição de políticas e de controlar os recursos
financeiros da previdência social (BRAVO, 2011).
Simultaneamente à implantação do Suds, ocorria a discussão da Assembleia
Constituinte de 1987/88. O relatório da VIII Conferencia foi a base da discussão para a
reforma da política de saúde, defendida pelo Movimento da Reforma Sanitária. Mesmo
12
com diferentes interesses, o Sistema Único de Saúde (SUS) e seus princípios foram
aprovados.
Com a promulgação da nova Constituição Federal, a política de saúde passa a
compor a seguridade social, sendo essa a primeira estrutura de proteção social brasileira.
Conforme o art. 194 da Carta de 1988, a seguridade social “compreende um conjunto
integrado de ações de iniciativa dos poderes públicos e da sociedade, destinadas a
assegurar os direitos relativos à saúde, à previdência e à assistência social”.
O SUS representou um modelo para outras políticas públicas, em especial, por
trazer em suas diretrizes a participação social, definitiva no processo de luta pela
aquisição e ampliação de direitos. A saúde passou a ser um dever do Estado, “garantido
mediante políticas sociais e econômicas que visem à redução do risco de doença e de
outros agravos e ao acesso universal e igualitário às ações e serviços para sua promoção,
proteção e recuperação” (art. 196 da Constituição Federal de 1988).
Mesmo com a instituição do Sistema Único de Saúde, algumas bandeiras
elencadas pela Reforma Sanitária não foram consideradas na sua totalidade, em prol das
exigências das forças contrárias:
As questões centrais como financiamento do novo sistema ficaram pouco definidas, não tendo sido estabelecido um percentual sobre os orçamentos dos quais se origina. Com relação aos medicamentos, há apenas uma alusão à competência do sistema de saúde para fiscalizar sua produção. Quanto à saúde do trabalhador, não contemplou proposta como o direito do trabalhador recusar-se a trabalhar em locais comprovadamente insalubres, bem como de ter informações sobre toxidade dos produtos manipulados (BRAVO, 2011, p. 116).
A regulamentação do SUS ocorreu em 1990, com a promulgação da Lei nº
8.080, a Lei Orgânica da Saúde (LOS), e da Lei nº 8.142, as quais especificaram os
objetivos, os princípios, as diretrizes, a gestão, o financiamento e todo o modelo de
organização, incluindo a participação social.
Mesmo com as forças contrarias a sua concretude, o SUS foi um divisor de
águas no modelo de organização da saúde no Brasil. Sua conquista ilustrou a
importância da mobilização social e deu concretude ao movimento da Reforma
Sanitária Brasileira. Esse processo segue permeado por mediações, que ora favorecem
A Constituição de 1988 define, no art. 198, as três diretrizes norteadoras do
SUS, traduzidas nos princípios e diretrizes (art. 7º) da Lei Orgânica da Saúde (Lei nº
8.080/90):
I – universalidade de acesso aos serviços de saúde em todos os níveis de assistência; II – integralidade de assistência, entendida como um conjunto articulado e contínuo das ações e serviços preventivos e curativos, individuais e coletivos, exigidos para cada caso em todos os níveis de complexidade do sistema; III – preservação da autonomia das pessoas na defesa de sua integridade física e moral; IV – igualdade da assistência à saúde, sem preconceitos ou privilégios de qualquer espécie; V – direito à informação, às pessoas assistidas, sobre sua saúde; VI – divulgação de informações quanto ao potencial dos serviços de saúde e sua utilização pelo usuário; VII – utilização da epidemiologia para o estabelecimento de prioridades, a alocação de recursos e a orientação programática; VIII – participação da comunidade; IX – descentralização político-administrativa, com direção única em cada esfera de governo: a) ênfase na descentralização dos serviços para os municípios; b) regionalização e hierarquização da rede de serviços de saúde; X – integração, em nível executivo, das ações de saúde, meio ambiente e saneamento básico; XI – conjugação dos recursos financeiros, tecnológicos, materiais e humanos da União, dos Estados, do Distrito Federal e dos Municípios, na prestação de serviços de assistência à saúde da população; XII – capacidade de resolução dos serviços em todos os níveis de assistência; e XIII – organização dos serviços públicos de modo a evitar duplicidade de meios para fins idênticos.
O SUS estabeleceu princípios que até então não haviam sido reconhecidos pelo
Estado brasileiro, com destaque a universalidade. a descentralização; a integralidade do
atendimento e a participação social. O princípio da universalidade de acesso aos
serviços de saúde, em todos os níveis de assistência, retoma a principal bandeira de luta
do movimento da Reforma Sanitária Brasileira (BAPTISTA, 2007).
Embora a análise da implantação do SUS não seja o objeto especifico deste
estudo, é capaz de direcionar para a compreensão das ações ocorridas na aids, a criação
dos programas e a oferta das medicações antirretrovirais, num processo marcado pela
redemocratização e pela primazia no Estado na gestão e no financiamento da saúde
brasileira.
A conquista do SUS veio no mesmo contexto do redirecionamento do papel do
Estado nos anos 1990, influenciado pela política de ajuste neoliberal, quando os custos
com as políticas públicas passaram a sofrer cortes, minimizando-se a ação estatal
(BRAVO, 2009).
No campo da aids, esse processo ocorreu em sentido contrário. Os princípios do
garantiu a intervenção do Estado na consolidação dos programas de atenção à aids e na
oferta de medicação (FRANÇA, 2008).
1.2 Os caminhos da aids no mundo
Historicamente, as ciências têm desenvolvido formas de controle, cura e
tratamento das doenças que afetam o homem. A partir do século XIX, pode-se falar de
um modelo global de racionalidade científica, o qual nega as formas de conhecimento
que não atendam aos seus princípios metodológicos (SANTOS, 2010).
O surgimento da aids, no início da década de 1980, ocorre em um contexto
social extremamente diferenciado de outros períodos da história da humanidade,
especificamente no que tange aos avanços científicos e tecnológicos, na relação do
homem com a natureza e na construção dos novos meios de produção.
Mesmo com amplo avanço técnico científico, o surgimento da epidemia foi um
fenômeno inovador, que permeou a racionalização científica. Segundo Góis (1999), foi
a ciência médica a primeira a estudar a nova doença; contudo, os conhecimentos
acumulados não davam conta de responder às suas causas, sendo elencadas para estudo
variadas hipóteses.
A ciência biomédica foi colocada em xeque com a emergência da aids,
considerando-se que o mundo científico construiu a crença de que as doenças
infecciosas estavam em processo de extinção. A aids trouxe a impotência humana,
mostrando que nem todos os problemas são resolvidos com alta tecnologia
(NASCIMENTO, 2005).
A epidemia da aids, com sua capacidade espetacular de mobilização global de questões, contribuiu decisivamente para dar especial visibilidade ao fato de que a ciência não esgota, nem poderia pretender esgotar, as múltiplas dimensões da realidade suscitada pela doença. Porém, ao mesmo tempo, é fato evidente que a presença do discurso científico foi extremamente marcante no curso do acontecimento, ampliada pela acelerada divulgação de informações cientificas a respeito da epidemia pela mídia (CZERESNIA, 1995, p. 52).
Os primeiros casos de aids foram identificados nos EUA: em 1980, o Centro de
Controle de Doenças (CDC) notificou 26 casos de jovens acometidos por doenças
consideradas raras, como o sarcoma de Kaposi, um tipo de câncer. Em 1981, o periódico
especialista em infectologia referente a 05 mortes causadas por uma infecção pulmonar
aguda. A doença era fatal nos casos em que o sistema imunológico fora afetado (LIMA,
2006).
Nos primeiros estudos, referentes a esses 31 casos, a epidemiologia
norte-americana não avançou na divulgação das causas da nova doença e, sobretudo, não
detectou o agente causador. Na perspectiva de construir respostas, dedicou-se a estudar
as semelhanças entre os casos, sendo a homossexualidade o fator de maior prevalência
no grupo.
Também em 1981, foram publicados pelo MMWR outros artigos que relatavam
e discutiam casos semelhantes da nova doença, ainda sem conceito clinico e com
denominações resultantes de equívocos médicos. Tais denominações aparecem
carregadas de conceitos morais: o primeiro nome atribuído à doença, Gay Related
Immune Deficiency (Grid), revela a estreita vinculação com os homossexuais
(NASCIMENTO, 2005).
Em 1982, a doença foi denominada Acquired Immunodeficiency Syndrome
(AIDS), isto é, “síndrome da deficiência imunológica adquirida”, condição que afetava
pessoas sem histórico de doença imunológica prévia.
Ao tentar entender as dimensões bioepidemiológicas dos jovens afetados, as
autoridades sanitárias que analisaram os casos, como de resto quaisquer outras pessoas,
não imaginavam que se começava a escrever um dos capítulos mais importantes,
complexos e polêmicos da história da saúde pública, da medicina e da humanidade
(GÓIS, 1999).
Não demorou para que se constatasse a ocorrência em outros grupos sociais da
doença, que ficou temporariamente conhecida como doença dos “4H” —homossexuais,
hemofílicos, haitianos e heroinômanos (usuários de drogas injetáveis), também tratados
como “grupos de risco”. A aids continuava uma doença estranha, que afetava pessoas
consideradas estranhas (NASCIMENTO, 2005).
Perante o desconhecimento sobre o agente causador e sobre as formas de
transmissão, as ciências, em conjunto com a mídia, passaram a veicular notícias sobre a
nova doença, com destaque no período referente ao período de 1980 a 1983. As ideias
sobre a aids, pouco respaldadas pelo conhecimento cientifico, eram transmitidas e
aceitas pela maioria das sociedades, processo que construiu socialmente uma doença
Inicialmente caracterizada como a “Praga Gay” e, posteriormente, associada a “grupos de risco” (drogaditos, profissionais do sexo, homo e bissexuais masculinos e receptores de transfusões de sangue), a representação da aids ficou impregnada pela associação com o ilícito (aquilo que supostamente é do outro). O portador do vírus, de acordo com essas representações, é responsabilizado pela contaminação (SANCHES, 2000, p. 8).
A aids desencadeou medo e um sentimento de pânico, em especial nos que se
incluíam nos chamados “grupos de risco”. Por outro lado, não representava para o resto
da sociedade um risco aproximado, sendo percebida como “doença do outro”. A
humanidade dividia-se em duas supostas metades: de um lado, os gays; de outro, os não
gays, que se sentiam protegidos do misterioso mal (BASTOS, 2006).
A epidemia da aids ocorreu em um contexto marcado pela disputa de poder entre
a França e Estados Unidos, cujo foco estava na descoberta do agente causador. Segundo
estudo do Ministério da Saúde (SCHEFFER; SALAZAR; GROU, 2005), quando duas
equipes de pesquisadores, na França em 1983, e nos Estados Unidos em 1984, isolam
um retrovírus, em seguida identificando-o como a causa da aids, já haviam sido
confirmados três mil casos da doença nos EUA, com aproximadamente 1.300 óbitos.
Instalou-se até grande pânico no mundo, quando se cogitou que a doença poderia
ser transmitida pelo ar e com compartilhamento de utensílios domésticos, após terem
sido relatados casos de infecção em crianças.
Em 1986, o Comitê Internacional para Toxicomania de Vírus propôs a
denominação HIV (Human Immunodeficiency Virus). Em 1992, ficou comprovado que
o pesquisador norte-americano Robert Gallo se apropriara das investigações do
pesquisador francês Luc Montagneir, o que acarretou ao primeiro a perda dos direito
sobre a descoberta do retrovírus e de parte de sua responsabilidade acadêmica
(NASCIMENTO, 2005).
Segundo Lima (2006), o agente causador da aids recebeu um nome, mas de
imediato não reduziu o mal-estar da medicina clínica e social, já que não havia potência
científica para controle do vírus. Mesmo com esses limites, a descoberta do HIV trouxe
amplos avanços, com destaque para o conhecimento sobre as formas de transmissão.
A aids foi a epidemia mais desafiadora para ciências, chegando a ser tratada
como o mal do século XX. Para Sontag (1989), o fato de que a aids não é uma única
doença e, sim, uma síndrome causada por um retrovírus, com a possibilidade de
definição ou construção do que até mesmo uma doença muito complexa e de difícil
tratamento e cura, como o câncer.
[...] a aids surge num momento histórico em que, ao menos para os países desenvolvidos, as grandes epidemias, com toda sua carga de letalidade, eram consideradas coisa do passado. O maior pânico talvez não seja o moral, oriundo de fantasias mais ou menos conscientes de uma homossexualidade contagiosa, mas o pânico decorrente da percepção progressivamente mais nítida dos limites de uma medicina tida como poderosa, ou quase (CAMARGO JUNIOR, 1995, p. 29).
A nova doença passa a ser estudada por diversas disciplinas — epidemiologia,
sociologia, psicologia — e em diversos países. Para Maksud (2007), a experiência da
aids transcende a esfera médica e desempenha um papel em todos os espaços da vida
social.
1.3 A aids no Brasil — os anos iniciais da epidemia
A aids chegou ao Brasil primeiramente através dos meios de comunicação, com
os fatos ocorridos nos Estados Unidos no início dos anos 1980 — um conjunto de
contingências distantes, que, em princípio, não ofereciam riscos para o País.
Mesmo não sendo representada estatisticamente no Brasil, tornou-se motivo de
conversação, na própria mídia e também no cotidiano das pessoas, associada a grupos de
risco e marcada como doença contagiosa e mortal.
As reportagens no ano de 1983 no Brasil vinculavam a nova doença
predominantemente a homossexuais. Ao mesmo tempo, apresentaram-na como questão
que precisava ser enfrentada pela sociedade e já sinalizava um grande problema de
saúde pública.