ESTADO DE MATO GROSSO
UNIVERSIDADE DO ESTADO DE MATO GROSSO INSTITUTO DE CIÊNCIAS NATURAIS E TECNOLÓGICAS
CAMPUS UNIVERSITÁRIO DE TANGARÁ DA SERRA DEPARTAMENTO DE ENFERMAGEM
BRUNO MAURÍCIO LOPES DA SILVEIRA COSTA
PORTADORES DE DIABETES MELLITUS E SUAS PERSPECTIVAS QUANTO AOS
CUIDADOS AOS PÉS:
UMA REALIDADE DO MUNICÍPIO DE TANGARÁ DA SERRA - MT
ESTADO DE MATO GROSSO
UNIVERSIDADE DO ESTADO DE MATO GROSSO INSTITUTO DE CIÊNCIAS NATURAIS E TECNOLÓGICAS
CAMPUS UNIVERSITÁRIO DE TANGARÁ DA SERRA DEPARTAMENTO DE ENFERMAGEM
BRUNO MAURÍCIO LOPES DA SILVEIRA COSTA
PORTADORES DE DIABETES MELLITUS E SUAS PERSPECTIVAS QUANTO AOS
CUIDADOS AOS PÉS:
UMA REALIDADE DO MUNICÍPIO DE TANGARÁ DA SERRA - MT
Monografia apresentada ao Departamento de Enfermagem da UNEMAT- Campus de Tangará da Serra, como requisito parcial para obtenção do grau de Bacharel em Enfermagem, pela Universidade do Estado de Mato Grosso, sob orientação do Professor Mestre Alex Rodrigues Borges e sob Co-orientação do Enfermeiro Raul Tarcísio Santos.
BRUNO MAURICIO LOPES DA SILVEIRA COSTA
PORTADORES DE DIABETES MELLITUS E SUAS PERSPECTIVAS QUANTO AOS CUIDADOS AOS PÉS:
UMA REALIDADE DO MUNICÍPIO DE TANGARÁ DA SERRA - MT
Trabalho de Conclusão de Curso apresentado à Universidade do Estado de Mato Grosso – Campus Tangará da Serra, como requisito parcial, para obtenção do grau de Bacharel em Enfermagem.
BANCA EXAMINADORA
___________________________________________________________
Professor Mestre Alex Rodrigues Borges. - Orientador
Universidade do Estado de Mato Grosso – Campus de Tangará da Serra
Curso de Enfermagem
___________________________________________________________
Enfermeiro Raul Tarcísio Santos – Co-orientador
Enfermeiro
___________________________________________________________
Enfermeira Alanda Luciana de Oliveira Novaes – Examinadora
Enfermeira
DEDICATÓRIA
Dedico este estudo em especial a meus pais, Divino e Sandra, que sempre me apoiaram e não mediram esforços para a realização desse sonho.
Ao meu irmão Éder que me transmite muita alegria e orgulho.
Aos meus tios, Admilson, Jane e Angela que foram peças fundamentais para essa conquista.
Aos meus amigos Raul, Cícero e Cleber que fizeram grande diferença nesses quatros anos.
Aos meus amigos Danilo, Daniel, Bruno, Robson, Marcos, Alex, Juliano, Milton e Silvio que apesar da distância sempre me apoiaram e proporcionaram grandes momentos de alegria.
AGRADECIMENTOS
RESUMO
O Diabetes mellitus é um distúrbio metabólico do pâncreas, que afeta o metabolismo de carboidratos, gorduras e proteínas. Essa doença se caracteriza por níveis elevados de glicose no sangue. O pé diabético é um termo comumente empregado para designar lesões ou ulcerações de tecidos profundos nos pés dos sujeitos diabéticos. Quando a educação em saúde é feita de forma estruturada e organizada, a mesma desempenha importante papel na prevenção de lesões nos pés dos pacientes portadores de Diabetes Mellitus. A educação tem o objetivo de sensibilizar motivar e mudar atitudes sobre o cuidado com os pés. A pesquisa objetivou evidenciar como os diabéticos estão realizando o trabalho de autocuidado em relação ao pé diabético e quais os procedimentos que as Unidades de Saúde da Família realizam em relação à prevenção. Trata-se de um estudo descritivo, com abordagem quali-quantitativa, realizado em 05 Unidades de Saúde da Família do município de Tangará da Serra – MT. Participaram do estudo 05 enfermeiros e 25 pacientes diabéticos. A coleta de dados se deu por meio de entrevistas semi-estruturadas. Os dados foram divididos em três categorias: aspecto sociodemográfico clinico, cuidados com os pés e práticas de enfermagem. Percebeu-se que os pacientes não realizam os cuidados com os pés de maneira adequada e que a educação em saúde dada nas Unidades de Saúde da Família ocorre de maneira muito sucinta, não sendo capaz de atender os seus objetivos.
ABSTRACT
Diabetes mellitus is a metabolic disorder of the pancreas, which affects the metabolism of carbohydrates, fats and proteins. This disease is characterized by elevated levels of blood glucose. The diabetic foot is a term commonly used to designate lesions or ulcerations of feet deep tissues of diabetic subjects. When health education is done in a structured and organized, it plays an important role in the prevention of foot lesions in patients with DM. Education aims to raise awareness and motivate change attitudes about foot care. The research aimed to highlight how diabetics are doing the work of self in relation to diabetic foot the procedures that the health units of the family held in relation to prevention. This is a descriptive, qualitative-quantitative approach as carried out in five of USF Tangará da Serra – MT. The study included 5 nurses and 25 diabetic patients. Data collection was through semi structured interview. The data were divided into three categories: demographic clinical aspect, foot care and nursing practices. It was noticed that patients do not realize the foot care of it properly and that health education given in USFs occurs very briefly, not being able to meet your objectives.
9
SUMÁRIO
INTRODUÇÃO...11
1 DIABETES MELLITUS ...13
1.1 ANATOMIA E FISIOLOGIA ...13
1.2 DIABETES TIPO 1 ...13
1.3 DIABETES TIPO 2 ...14
1.4 MANIFESTAÇÕES CLÍNICAS ...15
1.5 ACHADOS DIAGNÓSTICOS ...15
1.6 TRATAMENTO ...16
2 COMPLICAÇÕES AGUDAS ...17
2.1 HIPOGLICEMIA ...17
2.2 CETOACIDOSE DIABÉTICA ...17
2.3 SÍNDROME NÃO-CETÓTICA HIPEROSMOLAR HIPERGLICÊMICA (SNCHH) ...18
3 COMPLICAÇÕES CRÔNICAS ...19
3.1 NEFROPATIA ...19
3.2 RETINOPATIA ...19
3.3 VASCULOPATIA ...20
3.4 NEUROPATIA DIABÉTICA...20
4 O PÉ DIABÉTICO...22
5 METODOLOGIA ...24
5.1 CENÁRIO DA PESQUISA ...24
5.3 COLETA DE DADOS ...25
5.4 ANÁLISE DOS DADOS ...26
6 RESULTADOS E DISCUSSÕES ...27
6.1 CATEGORIA 01 – ASPECTO SOCIODEMOGRÁFICO CLÍNICO ...27
6.2 CATEGORIA 02 – CUIDADOS COM OS PÉS ...32
6.3 CATEGORIA 03 – PRÁTICAS DE ENFERMAGEM ...43
CONSIDERAÇÕES FINAIS ...48
INTRODUÇÃO
Em 2000, a estimativa de pessoas acometidas pelo diabetes no mundo era de 171 milhões, já para o ano 2030, espera-se um aumento para 366 milhões de pessoas. Apesar de nenhum grupo estar livre do diabetes, a incidência é maior em negros, latinos, nativos americanos e americanos de origem asiática, e em indivíduos idosos. No Brasil, o diabetes associado com a hipertensão arterial, corresponde à primeira causa de morbidades e hospitalizações, de amputações de membros inferiores. O Diabetes mellitus (DM) também representa o quinto motivo de indicação à hospitalização e situa-se entre as dez maiores causas de mortalidade no país (BRASIL, 2010; CARVALHO, 2003; TIMBY e SMITH, 2005;
BRUNNER E SUDDARTH, 2009).
O DM é um distúrbio metabólico do pâncreas, que afeta os níveis de glicose sanguínea (glicemia). Atualmente o DM é classificado em tipo1, tipo 2, gestacional e por outras causas (WATKINS, 2003).
Muitos desses indivíduos portadores de DM apresentam úlcera no pé, que podem evoluir para uma amputação de membro inferior, acarretando prejuízos tanto para o paciente quando pra o sistema de saúde. Um estudo realizado no Rio de Janeiro e baixada fluminense mostrou que o risco de pacientes com diabetes sofrer amputação de membro inferior é de 13 vezes maior que na população não diabética (LOPES, 2003).
O termo “pé diabético” começou a ser empregado por Lowrie em seu artigo intitulado “The Diabetic Foot”. Esse termo ganhou popularidade por dar maior ênfase no
exame dos pés e na prevenção das lesões. No entanto esse termo é muito genérico, pois engloba qualquer gravidade, tecidos e estruturas do pé atingidas (REVILLA, SÁ, CARLOS; 2007).
O pé diabético pode ser definido como um estado fisiopatológico por lesões desencadeadas por uma tríade composta por neuropatia periférica, vasculopatia e infecção (LOPES, 2003; VIGO, PACE; 2005).
A maioria das amputações podem ser prevenidas por meio de cuidados especializados e educação preventiva destacando os cuidados com os pés. Por meio do exame físico dos pés com tecnologia leve e média leve é possível detectar fatores de risco (PINZUR, MONTEIRO, TAIRA; 2009; ROCHA, ZANETTE, SANTOS; 2009).
A escolha do tema foi desencadeada pela observação de um grande número de indivíduos com alterações nos membros inferiores, que muitas vezes levam a amputação do membro e são passíveis de prevenção. Dessa forma foram colocadas as seguintes indagações: os pacientes realizam algum cuidado para prevenir o surgimento do pé diabético? E estes são informados quanto aos cuidados na USF?
1 DIABETES MELLITUS
O DM é um distúrbio metabólico do pâncreas, que afeta o metabolismo de carboidratos, gorduras e proteínas. Essa doença se caracteriza por níveis elevados de glicose no sangue (hiperglicemia) que podem resultar de defeitos de secreção e/ou ação da insulina (BRASIL, 2006; TIMBY e SMITH, 2005; BRUNNER E SUDDARTH, 2009).
O diabetes é classificado em DM tipo 1, DM tipo 2, DM gestacional e DM por outras causas. No DM tipo 1, as células beta pancreáticas produtoras de insulina, sofrem ação auto-imune e dessa forma param de produzir insulina. O DM tipo 2 se dá quando as células têm uma resistência aumentada à ação da insulina (WATKINS, 2003).
1.1 ANATOMIA E FISIOLOGIA
O pâncreas é um órgão de massa irregular, situado entre o estômago e o intestino delgado e é constituído pelos; ácinos, que secretam enzimas digestivas e as ilhotas de Langerhans que secretam insulina e glucagon na corrente sanguínea. A insulina é um hormônio anabólico, que armazena nas células do fígado, músculos e adiposas a glicose proveniente da alimentação. A insulina faz o armazenamento da glicose em forma de glicogênio no fígado e músculos, transporta e metaboliza a glicose para produzir energia, interrompe a liberação de glicose pelo fígado, estimula o armazenamento de lipídio no tecido adiposo e acelera o transporte de aminoácidos para o interior das células (MOORE, 1994;
BRUNNER E SUDDARTH, 2009).
Quando a taxa de glicose sanguínea (glicemia) diminui, o pâncreas libera uma quantidade de glucagon para mobilizar o glicogênio armazenado no fígado para a corrente sanguínea em forma de glicose. Após longos períodos de jejum, o fígado passa a obter glicose a partir da clivagem de outras substancias diferentes dos carboidratos, como proteínas e lipídios (BRUNNER E SUDDARTH, 2009; GUYTON e HALL, 2002).
1.2 DIABETES TIPO 1
vezes mais propensas a adquirir o Diabetes do tipo 1. Acredita-se também, que os linfócitos T reconhecem as células betas pancreáticas como inimigas e atacam e destroem as mesmas (BRUNNER E SUDDARTH, 2009; TIMBY e SMITH, 2005).
Como o pâncreas não produz mais insulina, os níveis de glicose no sangue começam a aumentar além dos parâmetros de normalidade, e o corpo começa a degradar gorduras de proteínas para obter energia. A degradação das gorduras gera acúmulo de ácidos graxos e cetonas, que são subprodutos metabólicos. O acúmulo de cetonas provoca acidose metabólica ou cetoacidose, que podem ocorrer abruptamente devido a ausência da insulina (TIMBY e SMITH, 2005).
Com a produção de insulina ausente ou drasticamente reduzida, o fígado passa a produzir glicose descontroladamente, somada a glicose proveniente da alimentação, resulta em hiperglicemia. Quando a glicemia passa do limiar renal de 180 a 200 mg/dl, os rins não reabsorvem toda a glicose sanguínea e logo a glicose começa a aparecer na urina (glicosúria), levando junto grande quantidade de líquidos e eletrólitos (BRUNNER E SUDDARTH, 2009).
1.3 DIABETES TIPO 2
No caso do Diabetes tipo 2 o pâncreas secreta uma certa quantidade de insulina, porém as células corporais se mostram resistentes a ação da insulina causando hiperglicemia, dessa forma, as células beta das ilhotas de Langerhans são estimuladas a produzir e secretar grandes quantidades de insulina, levando assim a uma exaustão dessas células e decadência na produção de insulina. Logo as pessoas acometidas pelo diabetes tipo 2 experimentam a resistência diminuída à ação da insulina e deficiência de secreção da mesma (BRUNNER E SUDDARTH, 2009; TIMBY e SMITH, 2005).
Os mecanismos que atuam causando resistência à insulina não estão perfeitamente estabelecidos, mas há fortes relações do DM tipo 2 com a obesidade, acúmulo de gordura na região abdominal, idade acima de 40 anos, histórico familiar de DM e sedentarismo (WATKINS, 2003).
Não-cetódica Hiperosmolar Hiperglicêmica (SNCHH) quando o DM está descontrolado (BRUNNER E SUDDARTH, 2009).
1.4 MANIFESTAÇÕES CLÍNICAS
São quatro os sinais clássicos do DM: poliúria, polidipsia, polifagia e perda involuntária de peso. Outros sinais são: fadiga, fraqueza, letargia, alteração da visão, formigamento ou dormência nas mãos e/ou pés, pele seca, lesão cutâneas ou feridas de cicatrização lenta e infecções. O DM tipo 1 geralmente esta associado a perda súbita de peso, náuseas ou vômitos, dores abdominais, quando se desenvolve a cetoacidose diabética. No DM tipo 2 os sintomas tem desenvolvimento gradativo e lento, ao contrario do DM tipo 1 que normalmente se desenvolvem de forma abrupta (BRUNNER E SUDDARTH, 2009; TIMBY e SMITH, 2005; BRASIL, 2006).
1.5 ACHADOS DIAGNÓSTICOS
Levando em consideração os sinais e sintomas do DM, histórico do paciente e exames laboratoriais, é possível estabelecer um diagnóstico seguro. Por meio de urinálise é possível detectar a presença de glicose e corpos cetônicos na urina. Também são realizados exames de glicemia de jejum que avalia o nível da glicemia após jejum de 8 a 12 horas, teste oral de tolerância à glicose onde o paciente em jejum recebe 75g de glicose e a glicemia é medida 120 minutos após a ingestão e teste de glicemia casual onde a glicemia é medida sem padronização do tempo desde a última refeição (BRUNNER E SUDDARTH, 2009).
Os critérios para diagnóstico são: glicemia casual igual ou maior que 200mg/dl, glicemia de jejum igual ou maior que 126mg/dl, teste de glicemia de 2 horas igual ou maior a 200mg/dl esses dois últimos testes devem ser confirmados novamente (BRASIL, 2006).
1.6 TRATAMENTO
O tratamento do DM varia de acordo com múltiplos fatores, como a capacidade do pâncreas em produzir insulina, o tipo de diabetes e envolvem dieta e perda de peso, exercício, insulina, hipoglicemiantes oral, transplante de pâncreas e transplante de células de ilhotas. O principal objetivo do tratamento é o controle da glicemia, evitando assim complicações agudas e crônicas da doença (BRUNNER E SUDDARTH, 2009; TIMBY, 2005).
Basicamente o tratamento do DM tipo 1 consiste na administração de insulina, afim de manter o metabolismo de gorduras, carboidratos e proteínas o mais próximo dos padrões de normalidade. O tratamento do DM tipo 2 pode ser realizado apenas com dieta adequada e exercícios, no entanto pode ser necessário o uso de fármacos hipoglicemiantes ou uso de insulina exógena (BRUNNER E SUDDARTH, 2009; GUYTON, 2002).
2 COMPLICAÇÕES AGUDAS
2.1 HIPOGLICEMIA
A hipoglicemia é o baixo nível de glicose no sangue (menor que 60mg/dl), e ocorre quando o nível de insulina sanguínea é maior que a quantidade relativa de glicose, também é causada por hipoglicemiantes oral, pouca alimentação e excesso de atividade física. Os indivíduos podem experimentar sintomas como: fraqueza, cefaléia, náuseas, sonolência, nervosismo, fome, tremores, mal-estar e perspiração excessiva. Caso não haja intervenção o paciente pode apresentar confusão mental, dificuldade de coordenação, diplopia, convulsão, perda da consciência e coma (BRUNNER E SUDDARTH, 2009; TIMBY, 2005).
Deve ser tomada a medida da glicemia para se ter confirmação da hipoglicemia, para seguir com o tratamento. Hipoglicemias leves são tratadas com 15g de carboidratos, de preferência glicose, em hipoglicemias moderadas a graves são administrados 30g de carboidratos. Em casos mais drásticos o tratamento extra-hospitalar é feito com administração de glucagon 0,5mg subcutâneo em menores de 5 anos e 1mg em maiores de 5 anos, o tratamento hospitalar é feito com flush venoso de glicose 0,3 a 0,5 mg/kg e manutenção com glicose intravenosa (SBD, 2006).
2.2 CETOACIDOSE DIABÉTICA
Na ausência ou diminuição acentuada de insulina no organismo, o fígado começa a produzir e liberar grande quantidade de glicose, logo os rins começam a eliminar essa glicose em excesso juntamente com grande quantidade de água, sódio e potássio, levando a desidratação. Como o organismo está sedento por energia o fígado começa a clivar lipídios em ácidos graxos livres e glicerol para obter energia, essa clivagem gera corpos cetônicos que tornam o pH sanguíneo ácido (BRUNNER E SUDDARTH, 2009; TIMBY, 2005).
tem-se uma retem-serva mínima de insulina capaz de prevenir a cetoacidotem-se (SBD, 2006; BRUNNER E SUDDARTH, 2009; TIMBY, 2005; WATKINS, 2003; BRASIL, 2006).
O diagnóstico tem como base o histórico que levou a descompensação, sinais e sintomas e exames complementares (glicemia capilar, cetonúria; sintomas de infecção urinária: exame comum de urina). A conduta do tratamento é: reposição volêmica, reposição de eletrólitos e reverter acidose com administração de insulina (TIMBY, 2005; SBD, 2006; BRASIL, 2006).
2.3 SÍNDROME NÃO-CETÓTICA HIPEROSMOLAR HIPERGLICÊMICA (SNCHH)
Para BRASIL (2006)
A síndrome hiperosmolar é um estado de hiperglicemia grave (> 600 a 800 mg/dL), desidratação e alteração do estado mental – na ausência de cetose. Ocorre apenas no diabetes tipo 2, porque um mínimo de ação insulínica preservada nesse tipo de diabetes pode prevenir a cetogênese. A mortalidade é muito elevada devido à idade e à gravidade dos fatores precipitantes.
3 COMPLICAÇÕES CRÔNICAS
3.1 NEFROPATIA
BRASIL (2006) refere que:
A nefropatia diabética também é uma complicação comum e devastadora em pacientes com diabetes, com uma freqüência pouco inferior a retinopatia. Tradicionalmente inicia por um estágio de nefropatia incipiente, com aumento da excreção urinária de albumina, chamada de microalbuminúria, em geral, após 5 anos da doença. Em indivíduos propensos existe uma evolução da doença para proteinúria clínica, geralmente acompanhada de hipertensão. Nos próximos cinco a dez anos surge a síndrome nefrótica, com queda da função renal e evolução para insuficiência renal terminal. Estima-se que, terapia apropriada pode dobrar o tempo entre a detecção de proteinúria e nefropatia terminal.
Ao longo do tempo o paciente começa a apresentar edema nos pés e mãos, a pressão arterial aumenta gradualmente, cansaço e fraqueza. O diagnóstico baseia-se em exames de urina, que revelam a presença de albumina, o hemograma revela nitrogênio, uréia e creatinina sérica aumentada. O tratamento visa regular a glicemia, controlar pressão arterial, prevenir infecções do trato urinário, prevenir substâncias nefrotóxicas, dieta hipossódica e hipoprotéica (BRUNNER E SUDDARTH, 2009; TIMBY, 2005).
3.2 RETINOPATIA
De acordo com a SBD (2010),
o tratamento com a fotocoagulação (realizado com raio laser) tem demonstrado bons resultados na prevenção da perda visual e na terapia de alterações retinais. É indicado para edema de mácula e em situações com hemorragia, tração vítreo-retiniana e descolamento de retina. Naturalmente, estes procedimentos devem ser indicados e realizados pelo médico oftalmologista.
3.3 VASCULOPATIA
A neuropatia, nefropatia e retinopatia têm seus processos fisiopatológicos ligados a distúrbios vasculares, isso ocorre pelo fato de os pacientes diabéticos estarem muito mais susceptíveis a distúrbios vasculares como aterosclerose e arteriosclerose. Os vasos sanguíneos sofrem espessamento, esclerose e se tornam ocluídos por placas que aderem as paredes. Esse processo é responsável pela grande ocorrência de infarto do miocárdio e Acidente Vascular Encefálico (AVE) em pacientes diabético, a aterosclerose em membros inferiores é muito comum e o indivíduo geralmente apresenta desconforto, claudicação e pulso diminuído. Em casos graves podem ocorrer gangrena e consequentemente amputação de membro (BRASIL, 2006; BRUNNER E SUDDARTH, 2009).
O tratamento é feito pela modificação de estilo de vida, alimentação adequada, a fim de eliminar fatores de risco, como hipertensão arterial, obesidade e hiperlipidemia. Também é indicado o controle glicêmico para reduzir o nível de triglicerídeos (BRUNNER E SUDDARTH, 2009).
3.4 NEUROPATIA DIABÉTICA
A neuropatia pode afetar todos os tipos de nervos (motores, sensitivos e autônomos), a incidência aumenta conforme a idade, podendo chegar a acometer cerca de 50% dos pacientes que apresentam o diabetes a 25 anos. Acredita-se que quando os níveis de glicemia estão elevados há uma redução de ácido nítrico (dilatador de vasos sanguíneos), logo ocasiona a redução da circulação e conseqüente lesão dos nervos periféricos (BRUNNER E SUDDARTH, 2009; TIMBY, 2005).
pés, provocando ulcerações. A neuropatia periférica o tratamento visa o alívio da dor através de analgésicos e o controle da glicemia para evitar progressão da neuropatia (BRUNNER E SUDDARTH, 2009; TIMBY, 2005).
Na neuropatia motora os músculos são afetados enfraquecem e atrofiam, levam a alterações osteoarticulares. Essas alterações provocam atrito e pressão em algumas áreas, ocorrendo então ulcerações nos pés. A neuropatia sensorial se manifesta como sensação de picada, formigamento, queimação, e dor do tipo agulhada nos membros inferiores ou mãos, aumentando ainda mais os riscos de lesão e passar despercebida (WATKINS, 2003; TIMBY, 2005; BRASIL, 2006).
Na neuropatia autonômica são afetados órgãos como o estômago, bexiga urinária, muitas vezes os homens com diabetes sofrem disfunção erétil, o corpo perde a propriedade de sudorese. Os sintomas variam entrem retenção urinária, infecção urinária, disfunção digestiva, hipotensão ortostática e ressecamento da pele (WATKINS, 2003; TIMBY, 2005; BRASIL, 2006).
4 O PÉ DIABÉTICO
O pé diabético é um termo comumente empregado para designar lesões ou ulcerações de tecidos profundos nos pés, decorrentes de alterações neurológicas e vários graus de comprometimento vascular (LOPES, 2003; MILMAN et al., 2001).
LOPES (2003) destaca três fatores responsáveis pelo surgimento do pé diabético: Neuropatia periférica: o paciente não tem sensibilidade à dor e não percebe desconforto nos pés, causados por pontos de pressão ou objetos perfurocortantes. O enfraquecimento músculoarticular causa deformidades ósseas, ocasionando pontos de pressão nos pés e dessa forma surgem ulcerações. Quando atinge nervos autonômicos, causa anidrose, levando a ressecamento da pele e rachaduras que servem como porta de entrada para infecções.
Angiopatia: Ocorre aterosclerose nos vasos sanguíneos, provocando redução do fluxo sanguíneo, claudicação intermitente, queda de pêlos, alterações da coloração e da temperatura da pele, podendo ocorrer gangrena.
Infecção: varia desde uma celulite localizada ate uma celulite necrozante. A infecção pode ser desencadeada por trauma, úlceras e infecções interdigitais, que normalmente nas infecções mais graves há presença de flora polimicrobiana.
Os pacientes que estão em maior risco de serem acometidos pelo pé diabético, são pacientes que apresentam DM há mais de dez anos, idade acima de 40 anos, história de tabagismo, pulsos periféricos diminuídos, deformidade anatômicas ou áreas de pressão e que tenham história de úlcera de pé ou amputação previa (BRUNNER E SUDDARTH, 2009).
O reconhecimento do pé diabético é feito por meio de sinais clínicos da neuropatia periférica, complicação vascular e infecção. A neuropatia é avaliada por teste de monofilamento, teste de reflexos com martelo e teste de diapasão. A angiopatia é identificada com teste Doppler, teste de fotopletismógrafo, medida da tensão transcutânea de oxigênio e angiografia. Para avaliar a infecção é realizado cultura de amostra tecidual e a radiografia é utilizada para detectar osteomielite (REVILLA; SÁ; CARLOS, 2007; LOPES, 2003).
3 (três) designa Úlcera profunda com formação de abscesso ou envolvimento ósseo, 4 (quatro) designa Gangrena localizada e 5 (cinco) designa Gangrena extensa.
O tratamento visa aliviar a dor, eliminar calosidades, corrigir cirurgicamente deformidades ósseas, eliminar traumas repetitivos, eliminar fatores de risco para vasculopatias e tratar infecções (LOPES, 2003).
Apesar dos avanços medicinais no tratamento e manejo do pé diabético, o melhor caminho ainda é a prevenção. Para garantir um grau de cuidados e orientações próximo da perfeição é necessária a atuação de uma equipe multidisciplinar, visto que a orientação/educação dos pacientes associado aos cuidados específicos aos pés tem mostrado resultados significativos na redução de amputações (BATISTA et al., 2009; REVILLA; SÁ; CARLOS, 2007).
De acordo com LOPES (2003) a prevenção adequada segue alguns passos: Inspeção e exame regulares dos pés e calçados;
Identificar e classificar os pacientes de risco;
Educação do paciente, familiares e pessoas que influenciam no cuidado;
Utilizar calçados apropriados;
Tratar patologia não ulcerativa, como calos, unhas e pele;
5 METODOLOGIA
5.1 CENÁRIO DA PESQUISA
Trata-se de um estudo descritivo, como abordagem quali-quantitativa. Desenvolvido no município de Tangará da Serra – MT. A cidade situa-se na região sudoeste mato-grossense, próximo cerda de 240 km da capital do estado, Cuiabá. Possui uma área de 11.391 km², com uma população de 84.076 mil habitantes, segundo contagem da população 2010 (FUNDAÇÃO IBGE, 2011).
Fonte: Portal Mato Grosso, 10 junho 2011.
Tangará da Serra tem grande papel na saúde da região, visto que a cidade funciona como pólo regional de saúde, atendendo cerca de 11 municípios próximos.
Foram 5 as USF escolhidas, sendo elas: USF Cohab situada na rua 1-A esquina com a 24 bairro Jardim Tarumã, USF Vila Goiânia situada na rua 33 número 166-E bairro Vila Goiânia, USF Vila Esmeralda situada na rua 6 esquina com a 5 bairro Vila Esmeralda, USF Vila Nazaré situada na rua 2 esquina com a 6 bairro Vila Nazaré e USF Jardim Tangará II situada na rua 7-A bairro Jardim Califórnia.
5.2 GRUPO DE ESTUDO
Os participantes dessa pesquisa foram pacientes diabéticos que estão na área de cobertura das USF já citadas. Sendo que os (as) enfermeiros (as) dessas USF também foram entrevistados.
As entrevistas foram realizadas do dia 23 de maio ao dia 31 de maio, no horário das 07h00min às 11h00min, com pausa para almoço e retorno das 13h00min às 17h00min.
Nesse período foram entrevistados 25 pacientes diabéticos, sendo 5 de cada USF. Também foram entrevistados os 5 enfermeiros (as) das USF. Tendo como critério de exclusão a recusa em participar da pesquisa.
Os sujeitos participantes da pesquisa foram selecionados casualmente. Com o intuito de facilitar o acesso aos pacientes diabéticos para a coleta de dados, foram escolhidos os pacientes diabéticos que procuraram a USF por qualquer motivo e estes foram abordados na sala de espera antes ou após a consulta médica. Dessa forma não necessitando de visita domiciliar. Depois de esclarecidos os objetivos, procedimentos da pesquisa e obter o consentimento por escrito, os sujeitos diabéticos foram encaminhados a uma sala privada para proceder com a entrevista.
Os (as) enfermeiros (as) foram abordados e entrevistados em suas próprias salas, à medida que sobrava algum tempo para ser dedicado à entrevista, não atrapalhando o atendimento de rotina.
5.3 COLETA DE DADOS
Na coleta de dados foram utilizados 2 (dois) questionários semi-estruturados com perguntas abertas e fechadas, sendo um para coleta de dados com sujeitos diabéticos e outra para a coleta de dados dos (as) enfermeiros (as). No questionário aplicado aos sujeitos diabéticos contém perguntas relacionadas a sexo, idade, renda familiar, tempo de doença, tipo de tratamento, atividade física, cuidados aos pés e orientações. No questionário aplicado aos enfermeiros (as) foram abordadas questões relacionadas aos recursos disponibilizados na USF, educação em saúde e cuidados aos pés.
5.4 ANÁLISE DOS DADOS
6 RESULTADOS E DISCUSSÕES
Os dados foram divididos em categorias de análises, objetivando a maior facilidade para analisá-los e interpretá-los. Dessa forma, obteve-se a categoria socioeconômica clinica que corresponde a questões sobre sexo, idade, renda familiar, tempo de diagnóstico da doença, tipo de tratamento e atividade física. Também foi criada a categoria de cuidados com os pés, para responder questões a cerca dos cuidados que são realizados pelos pacientes e se os mesmos foram instruídos na USF. Na última categoria encontra-se a análise dos dados obtidos das entrevistas com os (as) enfermeiros (as). Essas categorias revelam os resultados obtidos com os pacientes diabéticos e enfermeiros (as) das USFs.
6.1 CATEGORIA 01 – ASPECTO SOCIODEMOGRÁFICO CLÍNICO
A figura a seguir mostra a caracterização dos pacientes portadores de DM, de acordo com o sexo.
Figura 01 – Distribuição por sexo, dos pacientes diabéticos.
A amostra de pacientes diabéticos é representada por um total de 25 (100%) indivíduos, Desse total, 68% são do sexo feminino e 32% representam o sexo masculino. Tendo o sexo feminino como predomínio (figura 01). Com base em outras literaturas, não foi possível obter uma correlação significativa entre sexo e a patologia.
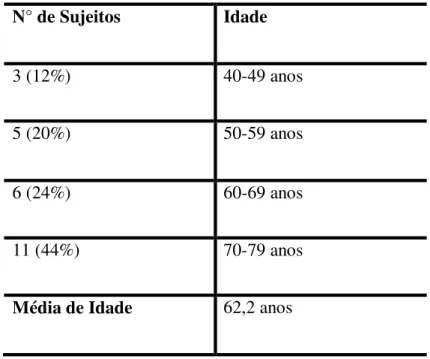
A população da amostra é composta por 12% de sujeitos com idade entre 40 e 49 anos, 20% sujeitos com idade entre 50 e 59 anos, 24% sujeitos com idade entre 60 e 69 anos e
68%
32%
Sexo
Feminino
44% de sujeitos representando a maioria com idade entre 70 e 79 anos. Tendo como média de idade da amostra de 62,2 anos.
Tabela 1 – Distribuição por idade, dos pacientes diabéticos.
N° de Sujeitos Idade
3 (12%) 40-49 anos
5 (20%) 50-59 anos
6 (24%) 60-69 anos
11 (44%) 70-79 anos
Média de Idade 62,2 anos
Segundo o Estatuto do Idoso, é considerado idoso o indivíduo que apresentar 60 anos ou mais. Então pode-se afirmar que a população da amostra é constituída em sua maioria por pacientes idosos. Pois 68% dos indivíduos diabético possuem idade de 60 ou mais anos.
As alterações relacionadas com a idade podem afetar a evolução e o tratamento do DM. Pessoas idosas durante o curso da vida sofrem com a redução da acuidade visual, causando graves limitações no autocuidado, interferindo diretamente na inspeção e na higiene cuidadosa dos pés, no corte adequado das unhas, na correta identificação das medicações, bem como outras atividades básicas de cuidados (BRUNNER E SUDDARTH, 2009; PACE et al. 2002).
Portanto, ao apontar a predominância de sujeitos idosos, e alguns autores relatarem os obstáculos enfrentados por esses pacientes, o estudo impõe a necessidade de repensar as estratégias educativas e assistenciais, realizando adequações para melhor adesão ao tratamento e mecanismos de prevenção.
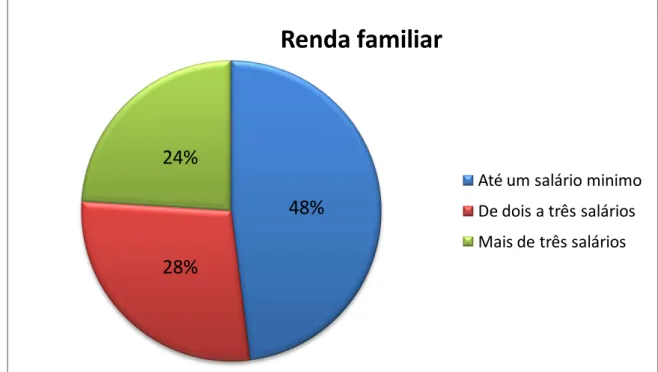
Figura 02 – Distribuição por renda familiar, dos pacientes diabéticos
A maioria dos sujeitos diabéticos entrevistados ganham até um salário mínimo, salário este, muitas vezes proveniente de aposentadoria ou pensão que os pacientes recebem. A baixa renda pode limitar o poder de compra desses pacientes, logo, não podendo comprar um calçado confortável ou calçado terapêutico, usar meias, dentre outras medidas terapêuticas que tratam ou previnem complicações nos pés e dependem do poder aquisitivo.
A figura 03 aponta há quantos anos foi realizado o diagnóstico do DM nos sujeitos pesquisados. Sendo 64% sujeitos com até 5 anos de diagnóstico, 24% com de 6 a 10 anos de diagnóstico e 12% sujeitos com mais de 10 anos de diagnóstico.
48%
28%
24%
Renda familiar
Até um salário minimo
De dois a três salários
Figura 03 – Distribuição por tempo de diagnóstico do DM, nos pacientes entrevistados.
É válido destacar que o pé diabético por se tratar de uma complicação crônica, aparece em media após 10 anos de evolução do DM e é a causa mais comum de amputação não traumática. A neuropática diabética aumenta conforme o tempo de doença, podendo atingir cerca de 50% dos pacientes diabéticos acometidos pela doença há 25 anos (MILMAN et. al., 2001; TIMBY, 2005).
Os tratamentos mencionados pelos pacientes diabéticos durante o estudo foram hipoglicemiante oral, dieta e insulina. Podendo haver associação entre esses tipos de tratamento.
64%
24%
12%
Tempo de doença
Até 5 anos
De 6 -10 anos
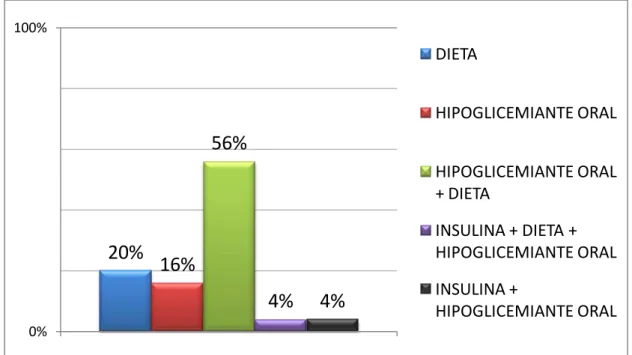
Figura 04 – Distribuição por tipo de tratamento utilizado pelos pacientes diabéticos.
Dessa forma a figura 04 aponta o tipo de tratamento utilizado pelos sujeitos envolvidos na pesquisa, sendo que 56% dos sujeitos fazem uso de hipoglicemiante oral associado à dieta, 20% fazem o controle da glicemia apenas com dieta, 16% com apenas hipoglicemiante oral, 4% utiliza insulina e hipoglicemiante e 4% faz associação de hipoglicemiante oral, insulina e dieta.
Os sujeitos pesquisados que realizam dieta, referiram realizá-la de acordo com as recomendações médicas ou de um nutricionista. A Sociedade Brasileira De Diabetes (2009) destaca que o controle adequado dos níveis de glicose sanguínea é de grande valia na prevenção de complicações do DM, uma vez que a hiperglicemia causa complicações degenerativas nos tecidos.
Outra forma de controle da glicemia se dá pela realização regular que atividade física. O gráfico 05 mostra que 60% dos sujeitos diabéticos participantes do estudo não realizam nenhum tipo de exercício físico, sendo a maioria sedentária. Apenas 40% realizam atividade física, ficando em destaque a caminha e academia como formas de atividade física.
20%
16%
56%
4%
4%
0% 100%
DIETA
HIPOGLICEMIANTE ORAL
HIPOGLICEMIANTE ORAL + DIETA
INSULINA + DIETA + HIPOGLICEMIANTE ORAL
INSULINA +
Figura 05 – Distribuição por número de sujeitos diabéticos que fazem ou não atividade física.
O sedentarismo ganha destaque como um dos fatores que aumentam as chances de desenvolver o DM Tipo 2, portanto, uma forma de preveni-lo é a realização de exercícios físicos. A atividade física é revertida em benefícios a curto, médio e longo prazo, visto que a mesma aumenta a captação de glicose mediada pela insulina, melhora a sensibilidade insulínica, melhora o perfil lipídico, contribui para a melhora no funcionamento cardiovascular, diminui a massa total de gordura e aumenta e preserva a massa muscular. A atividade física também mostra resultados satisfatórios no tratamento da claudicação intermitente (LYRA et al., 2006; REVILLA; SÁ; CARLOS, 2007; MERCURI; ARRECHEA, 2001).
A realização de atividade física regular como a caminhada e a musculação, provoca o aumento da circulação sanguínea nos membros inferiores e conseqüentemente reduzindo complicações vasculares nos pés (BRUNNER E SUDDARTH, 2009; LOPES, 2003).
6.2 CATEGORIA 02 – CUIDADOS COM OS PÉS
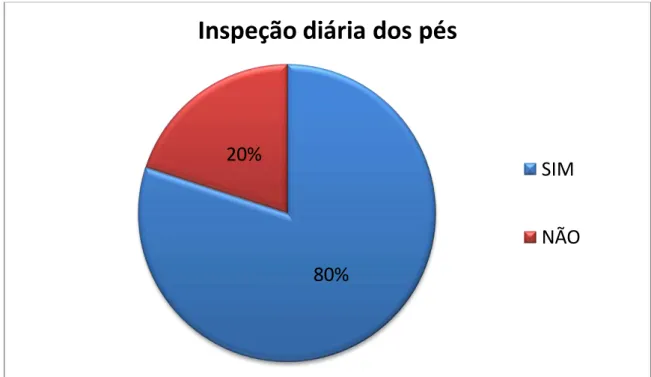
Todos os 25 (100%) pacientes referiram realizar higienização diária dos pés, removendo toda a sujidade com água e sabão. Porém cerca de 80% dos sujeitos diabéticos referiram realizar a inspeção diária e adequada dos pés, os outros 20% não realizam essa inspeção.
40%
60%
Atividade física
SIM NÃO
90%
10%
Tipo de atividade física
Figura 06 – Distribuição dos sujeitos diabéticos, quanto à realização da inspeção diária dos pés.
A inspeção diária dos pés é de grande importância, visto que, através da observação dos pés pode-se localizar lesões que passam despercebidas, tratando-a o mais precocemente possível. A inspeção deve envolver toda a região plantar e espaços interdigitais. Existem pacientes que não conseguem fazer essa tarefa sozinhos, devido a idade avançada ou outras complicações da própria patologia como a retinopatia. Esses pacientes devem ter uma pessoa responsável por executar a inspeção e os demais cuidados (VIGO; PACE, 2005; PACE et. al., 2002)
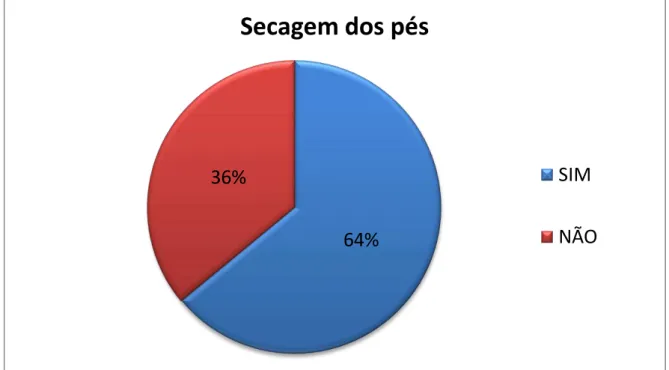
Dos sujeitos diabéticos participantes do estudo, 64% relataram ter o hábito de realizar a secagem dos pés, incluindo as regiões interdigitais. Apenas 36% não realizam a secagem.
80%
20%
Inspeção diária dos pés
SIM
Figura 07 – Distribuição dos pacientes diabéticos quanto a realização da secagem dos pés quando molhados, incluindo as regiões interdigitais.
Os pacientes diabéticos sempre devem utilizar calçados fechados para maior proteção contra traumas, porém, estes pacientes devem se atentar para a secagem dos pés. Pois o uso de calçados fechados aumenta o calor e a retenção de umidade nos pés, favorecendo a proliferação de microorganismos, como fungos e bactérias, muitas vezes ocorrem na forma de flora mista. O tipo mais comum é a infecção por tinea pedis e onicomicose (CAVICCHIOLI M; GAMBA, 2009; BEGA, Armando; 2008).
Lopes (2003) relatou que micose interdigital foi a lesão mais encontrada em uma
“feira da saúde”, realizada no município de Itabuna – BA. Daí a importância de manter os pés bem secos, principalmente entre os dedos. Andrade et al. (2010) também detectou em seu estudo, uma grande quantidade de micose interdigital.
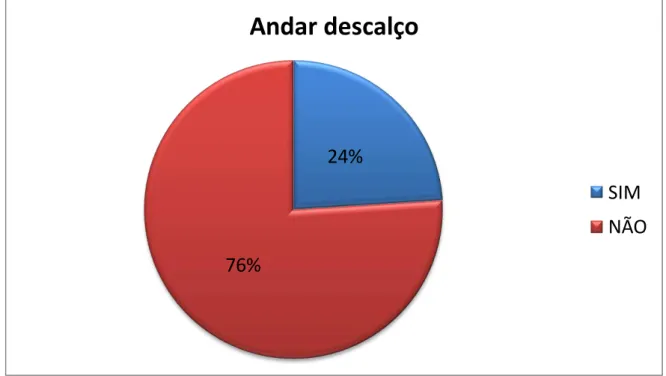
Quanto ao quesito andar descalço 76% referiram que não tinham o costume de andar descalço, enquanto a minoria de 24% dos sujeitos disseram ter esse mau hábito.
64%
36%
Secagem dos pés
SIM
Figura 08 – Distribuição por paciente diabético que tem ou não costume de andar descalço.
Verificando que a maioria dos sujeitos diabéticos pesquisados não andam descalço em momento algum, esse é um aspecto positivo, pois os pacientes tem a consciência da proteção que o calçado traz aos pés. O simples ato de andar calçado promove a proteção dos pés contra possíveis traumas (GAMBA, et al.;2004; VIGO; PACE, 2005).
Quando perguntado sobre a realização da inspeção diária dos calçados antes do uso, 76% dos sujeitos declararam que tem o hábito de inspecionar o interior dos calçados antes de usá-los e somente 24% não tem costume dessa prática.
24%
76%
Andar descalço
SIM
Figura 09 – Distribuição dos pacientes diabéticos quanto a realização da inspeção dos calçados antes do uso.
A figura 09 nos mostra outro aspecto positivo da população com DM pesquisada, visto que a maioria inspeciona os calçados antes do uso, a fim de retirar qualquer objeto ou inseto que pode vir a causar algum ferimento nos pés.
A neuropatia diabética afeta os diabéticos de tal maneira que ocorre a perda da sensibilidade protetora, dessa forma quando o calçado tem algum objeto no seu interior, este, pode causar trauma aos pés. E pela natureza dos mecanismos patológicos da neuropatia, o paciente não sente nenhuma dor ou incômodo nos pés (PITTA et al., 2005; ROCHA; ZANETTI; SANTOS, 2009).
O uso de calçado apropriado destaca-se como um aspecto negativo na população da amostra de pacientes diabéticos, pois apenas 8% fazem uso de calçados apropriados ou os chamados calçados terapêuticos, 92% dos sujeitos utilizam outros tipos de calçados (figura 10). Esse dado pode ser justificado pela renda familiar, já que a maioria recebe até um salário mínimo e não tem condições de comprar um calçado adequado.
Quando perguntados sobre o tipo de calçado mais utilizado, as respostas obtidas dos pacientes diabéticos foram: 40% usam chinelo, 20% usam sapato, 16% usam sandália, 12% usam botina 12% tênis (figura 11).
76%
24%
Inspecionar o interior dos calçados
SIM
Figura 10 – Distribuição dos sujeitos diabéticos quanto ao uso de calçados terapêutico.
Figura 11 – Distribuição dos pacientes diabéticos quanto ao tipo de calçado mais utilizado.
Estudos mostram que o uso de calçados terapêuticos ou confeccionados sob medida, podem corrigir pontos de pressão, calosidades, deformidade nos pés e amputação de dedos. Os calçados devem ter algumas características, como profundidade extra para que as palmilhas se ajustem melhor, acolchoados internamente, devem ser sem costuras internas para que não haja trauma por fricção, sistema de fechamento com ajuste, ponta quadrada, com saltos de no máximo 3 centímetros. É de grande importância que cubra todos os dedos e calcanhar, e que seja feito de couro macio ou lona (ANDRADE et al.; 2010; VIGO; PACE, 2005).
8%
92%
Uso de calçado terapêutico (especial)
SIM
NÃO
12%
12%
20%
16%
40%
Tipo de calçado mais utilizado
BOTINA
TÊNIS
SAPATO
SANDÁLIA
Quanto ao tipo de calçado mais utilizado, os dados da amostra dos sujeitos diabéticos apontam para um aspecto negativo. O uso de chinelo e sandália não oferece a devida proteção, pois muitas áreas dos pés ficam expostas. O sapato e a botina podem provocar calosidades e diminuição da circulação nos dedos, quando estes apresentam ponta fina. O uso de tênis é o mais indicado, pois conferem maior proteção e tem ajuste (velcro ou cadarço), proporcionando maior conforto.
Quando perguntados sobre o uso de meias de algodão, apenas 24% dos sujeitos diabéticos referiram utilizá-las, a maioria constituída por 76% dos sujeitos não fazem o uso de meias de algodão.
Figura 12 – Distribuição dos pacientes diabéticos quanto ao uso de meias de algodão.
A maioria dos pacientes diabéticos participantes da pesquisa não tem consciência dos benefícios que o uso de meias de algodão traz. Justifica-se o uso de meias de algodão, pois, o algodão faz boa absorção do suor, não deixando acumular umidade nos pés e calçados, reduz a pressão, evita a fricção e o cisalhamento do pé diretamente no calçado (ANDRADE et. al., 2010).
As meias devem ser preferencialmente de cor branca para melhor identificação de sangue ou fluidos exsudativos, sem costura, sem elástico e devem ser trocadas diariamente (REVILLA; SÁ; CARLOS, 2007).
Os sujeitos diabéticos participantes da pesquisa foram perguntados sobre o uso de creme hidratante nos pés, como mostra a figura 13 a seguir.
24%
76%
Uso de meias de algodão
SIM
Figura 13 – Representando um fluxograma sobre o uso ou não de hidratante nos pés e entre os dedos.
Do total da composição da amostra, 48% dos sujeitos diabéticos referiram que não faziam a hidratação dos pés, 52% realizam a hidratação diária dos pés. Desses 52% de sujeitos que fazem a hidratação dos pés diariamente, 61,5% passam hidratante entre os dedos, e apenas 38,5% realizam a hidratação de maneira correta, não passando hidratante nos espaços interdigitais.
A neuropatia diabética quando afeta nervos autonômicos causa a diminuição ou supressão da eliminação de suor, consequentemente ocorre o ressecamento da pele, provocando fissuras que servem de porta de entrada para infecções (LOPES, 2003; PACE; CARVALHO, 2009)
A incorporação da hidratação da pele dos pés diariamente evita a ocorrência de ressecamento e fissuras, porém não se deve aplicar hidratante nas regiões interdigitais, pois a umidade nessas áreas pode causar micose (ADA, 2011; ANDRADE et al.;2010).
Figura 14 – Distribuição dos sujeitos diabéticos quanto a realização do corte as unhas em linha reta.
A figura 14 demonstra um aspecto positivo da população diabética pesquisada, nota-se que já foi incorporado o corte das unhas em linha reta como cuidado aos pés, visto que a maioria adota essa medida. Em contra partida, muitos sujeitos disseram que ao realizar o corte das unhas de outra maneira as unhas encravavam e inflamavam. Isso mostra que muitos pacientes diabéticos aprendem a cortar as unhas de maneira correta, devido a experiências mal sucedidas.
O corte inadequado das unhas pode acarretar no encravamento da unha e significando um risco potencial no desencadeamento de ulcerações nos pés. Caso o paciente diabético tenha algum comprometimento da visão ou coordenação motora, a realização do corte das unhas deve ser feita por um profissional ou por outra pessoa habilitada (PACE; CARVALHO, 2009; ROCHA; ZANETTE; SANTOS, 2009; LOPES, 2003).
Quanto a remoção da cutícula, 64% dos sujeitos diabéticos pesquisados referiram que não removem a cutícula e 36% fazem a remoção da cutícula (figura 15).
60%
40%
Cortar as unhas em linha reta
SIM
Figura 15 – Distribuição dos sujeitos diabéticos quanto ao ato de remover a cutícula.
De acordo com o podólogo Orlando Madella (2011), a cutícula funciona como uma proteção da matriz ungueal de infecções por fungos e bactérias e protegendo também da ação de produtos químicos. Em indivíduos portadores de DM, a retirada da cutícula significa um grande potencial de infecção, já que esses indivíduos possuem imunidade baixa.
Os sujeitos diabéticos foram perguntados se alguma vez na USF, receberam orientações de cuidados específicos com os pés. Dessa forma, a pesquisa constatou que 64% dos sujeitos não receberam as devidas orientações, e apenas 36% referiram que receberam orientações claras quanto aos cuidados que devem ser realizados com os pés, para que não ocorram lesões (figura 16).
36%
64%
Remoção da cutícula
SIM
Figura 16 – Distribuição dos sujeitos diabéticos quanto ao recebimento de orientações relacionadas com os cuidados específicos com os pés, na USF.
É notório que a maioria dos sujeitos diabéticos não recebem orientações especificas para o cuidado dos pés. Alguns pacientes diabéticos referiram que as orientações oferecidas pelos profissionais da USF, giram em torno da alimentação, como ingerir as medicações e que devem evitar machucar os pés. Ou seja, as orientações são muito superficiais.
Quando perguntados se algum profissional da saúde realizou o exame físico dos pés, 88% dos sujeitos diabéticos referiram que nunca um profissional realizou esse tipo de exame e apenas 12% disseram que já foram examinados dessa forma e que já se passaram mais de 6 meses desde a realização do exame físico dos pés (figura 17).
36%
64%
Orientações específicas relacionadas aos pés
SIM
Figura 17 – Relação dos sujeitos diabéticos que tiveram seus pés examinados por algum profissional da USF.
A realização do exame físico dos pés é primordial na identificação de fatores de risco modificáveis, reduzindo o risco de ulceração e amputação nos diabéticos. O exame físico deve ser garantido pelos profissionais a cada consulta (ANDRADE et al.,2010; VIGO; PACE, 2005).
Lopes (2003) destaca alguns sinais passiveis de ser identificados durante a avaliação dos pés. Sinais da angiopatia: claudicação intermitente, dor de repouso, palidez, cianose, hipotermia, atrofia tecidual, alterações de pelos e unhas, diminuição ou ausência de pulso à palpação, bolhas, necrose e gangrena seca. Sinais da neuropatia: ressecamento e fissuras na pele, hiperemia, hipertermia, alterações na sensibilidade, deformações osteo-articulares, calosidade, ulcera neuropática. Sinais da infecção: edema, secreção purulenta, necrose infecciosa e gangrena úmida.
6.3 CATEGORIA 03 – PRÁTICAS DE ENFERMAGEM
Quando perguntados se a USF realiza o acompanhamento da glicemia dos pacientes diabéticos, todos (as) os (as) enfermeiros (as) respondem que sim. A pesquisa constatou que nem sempre os pacientes comparecem na USF para a verificação glicêmica, e que a equipe se dispõe a ir até a residência do paciente, caso este não possa ir até a unidade. Como demonstra as falas a seguir:
12%
88%
Exame físico dos pés por um profissional
SIM
“Sim, através da verificação do dextro. Porém nem todos os pacientes realizam.” (ENF 3).
“Sim, todos os dias é feito dextro na USF e em alguns casos na residência do paciente.” (ENF 5).
O acompanhamento dos níveis glicêmicos é primordial na avaliação da eficácia do plano alimentar, da medicação oral e da insulina. Alterações do nível glicêmico podem configurar em reajuste de dose da medicação ou falha no seguimento do plano terapêutico (BRUNNER E SUDDARTH, 2009).
Cabe a equipe da USF, incentivar o paciente a ter o rígido controle da glicemia, fazendo com que os pacientes percebam a relação da hiperglicemia com o aparecimento de alterações nos pés (ANDRADE et al., 2010; VEDOLIN, 2003)
Quanto à disponibilização de medicamentos antidiabético pela USF, todos (as) os (as) enfermeiros (as) afirmaram que é realizada essa distribuição de medicamentos aos pacientes diabéticos. Um dos entrevistados relatou que ocorre de faltar a medicação, como mostra a fala a seguir:
“Sim, porém acontece de faltar a medicação.” (ENF 3).
O Ministério da Saúde, por meio do departamento de assistência farmacêutica e insumos estratégicos referem que:
A interrupção no tratamento pela falta de medicamento, seja por cortes dos pedidos de compras ou por falta de orientação adequada ao paciente, representa prejuízos efetivos, não só na melhoria da qualidade de vida do paciente como na credibilidade do serviço prestado. A falta de medicamentos de uso contínuo pode comprometer e agravar a situação de saúde dos pacientes (2006, p. 12).
O Governo Federal criou em 2004, o Programa Farmácia Popular do Brasil (FPB) objetivando ampliar o acesso aos medicamentos, distribuindo medicamentos para doenças mais comuns através de redes próprias de Farmácias Populares e por meio de parcerias de
redes privadas, intitulada “Aqui Tem Farmácia Popular” (BRASIL, 2011).
Essa iniciativa do governo em ampliar o acesso dos pacientes às medicações ameniza os transtornos sofridos por estes pacientes, que muitas vezes não encontram as medicações na USF e são obrigados a comprá-las na rede privada, por preços muitas vezes não acessíveis.
educação em saúde com os pacientes diabéticos. As falas a seguir são referentes a metodologia de trabalho empregada na realização da educação em saúde.
“Realiza através de palestras sobre o assunto, bem como através da orientação dos pacientes e familiares, além disso, os Agentes Comunitários de Saúde também são orientados e capacitados para realizar essa orientação.” (ENF 2).
“Geralmente palestras com exposição de imagens em computador, ou na „sala de espera‟ onde os pacientes tiram dúvidas sobre um determinado assunto. Além da orientação individual.” (ENF 3).
“Através de orientações oferecidas pelos ACS nas visitas, nas consultas médicas e de enfermagem.” (ENF 4).
Quando a educação é feita de forma estruturada e organizada, a mesma desempenha importante papel na prevenção de lesões nos pés dos pacientes portadores de DM. A educação tem o objetivo de sensibilizar motivar e mudar atitudes sobre o cuidado com os pés, sendo um dos maiores subsídios para a prevenção (REVILLA; SÁ; CARLOS, 2007; VIGO; PACE, 2005; ROCHA; ZANETTI; SANTOS, 2009).
Por outro lado, o conhecimento nem sempre configura na realização de medidas de autocuidado para prevenir problemas relacionados com os pés. Dessa forma há a necessidade dos profissionais do âmbito da USF envolvidos na realização de ações educativas, valorizarem o aspecto individual dos pacientes diabéticos. É preciso compensar o descompasso entre conhecimento e comportamento, buscando estratégias que motivem os portadores de DM a participarem ativamente dos cuidados e superar barreiras (ROCHA; ZANETTE; SANTOS, 2009).
A família do paciente tem grande responsabilidade direta e indiretamente no controle da doença, no suporte emocional, apoio a uma alimentação saudável, realização de atividade física. A família tem o poder de sensibilizar a adesão à práticas de autocuidado (MILHOMEM et. al., 2008).
Os (as) enfermeiros (as) foram questionados sobre os cuidados específicos com os pés que eram passados aos pacientes diabéticos, dessa forma obtiveram-se as seguintes falas:
“Cuidados em relação ao calçado e limpeza.” (ENF 1).
“É entregue um manual com orientações sobre os cuidados específicos com os pés. Sapatos adequados, hidratação dos pés, cuidado na remoção de calos, secar os pés e uso de meias de algodão.” (ENF 2).
“Orientação quanto aos calçados apertados e muito abertos, hidratação dos pés.” (ENF 4).
As falas apontam para informações superficiais dadas aos pacientes por parte dos enfermeiros, destacando apenas a fala de ENF 2 que apresenta informações que mais condiz com o ideal e disponibilizando um manual aos pacientes diabéticos.
As informações devem ser oferecidas aos pacientes e familiares de forma clara, concisa e principalmente de forma completa. A atenção primária da saúde tem como papel desenvolver habilidades de autocuidado no pacientes. No entanto, estudos revelam que há um despreparo do profissional enfermeiro, quanto a realização da educação em saúde (ANDRADE et al., 2010; ALMEIDA; SOARES, 2010).
Os (as) enfermeiros (as) foram perguntados se os pacientes diabéticos recebiam exame físico direcionado aos pés, a fim de detectar sinais e sintomas, bem como hábitos precursores do pé diabéticos. Dessa forma destacam-se as seguintes falas:
“Sim, quando queixa.” (ENF 2).
“Apenas quando o paciente refere alguma queixa.” (ENF 4).
O diagnóstico do pé diabético depende muito de uma boa anamnese e um bom exame físico, podendo ser empregado apenas tecnologia leve e média leve, com o monofilamento, diapasão e o martelo. Porem, muitos profissionais não dão a devida importância ao exame físico dos pés dos pacientes, esse descaso ainda é um obstáculo que deve ser transposto (ANDRADE et al., 2010; LOPES, 2003).
Os profissionais da saúde não devem esperar que os pacientes diabéticos apresente queixa de alterações nos pés, pois muitos pacientes diabéticos não conhecem os mecanismos fisiopatológicos, os sinais e sintomas do pé diabético, dessa forma não conseguem identificar alterações importantes nos pés.
Os (as) enfermeiros (as) tiveram a oportunidade manifestar suas opiniões sobre as principais dificuldades enfrentadas pelos pacientes diabéticos, quando se trata de cuidados com os pés. Dessa forma obtiveram-se as seguintes falas:
“Não adesão ao tratamento, falta de higiene pessoal.” (ENF 1).
“Cultura, obesidade, falta de união na família.” (ENF 2).
“A própria cultura do paciente, talvez por falta de informação adequada ou má interpretação, ou até mesmo pela dificuldade em aderir corretamente ao tratamento.” (ENF 4).
“Resistência, e financeiramente não tem condições de usarem sapatos confortáveis.” (ENF 5).
CONSIDERAÇÕES FINAIS
Dessa forma, o estudo revelou que os pacientes não realizam os cuidados com os pés de maneira adequada e que a educação em saúde oferecida nas USFs ocorre de maneira muito sucinta e deficiente, não sendo capaz de atender os seus reais objetivos.
O manejo dos pés das pessoas com DM é complexo, e dificultado ainda mais pela estreita responsabilidade e colaboração tanto dos pacientes quanto dos profissionais.
Fatores como o mau controle glicêmico, falta de informações sobre cuidados com os pés, não adesão ao tratamento, sedentarismo e dificuldades econômicas. São fatores que de grande destaque, visto que grande parte dos sujeitos submetidos a amputações decorrente ao pé diabético apresentam influências desses fatores. No entanto, fatores como esses são passiveis de serem modificados, apenas com o uso de medidas e tecnologias de complexidade assistencial baixa.
Portanto, cabe a equipe da USF que é responsável pela assistência primária, dar maior ênfase na assistência dos pacientes portadores de DM, principalmente aqueles com maior tempo de doença e idosos, levando em consideração os fatores individuais que influenciam na aquisição de conhecimento e na adoção de cuidados com os pés.
Não se deve esperar que os pacientes diabéticos relate alguma alteração nos pés, médicos e enfermeiros devem incluir no exame de rotina dos pacientes com DM, o exame dos pés. O exame dos pés é de fundamental importância na detecção de sinais e sintomas precursores do pé diabético, embora não seja uma prática de rotina nas USF.
O enfermeiro tem a educação em saúde como principal ferramenta para desenvolver o autocuidado nos pacientes diabéticos. Portanto, a educação em saúde não deve ser realizada de forma superficial e a família tem que participar junto ao paciente.
REFERÊNCIAS BIBLIOGRÁFICAS
ALMEIDA, A. H.; SOARES, C. B. Ensino de Educação nos Cursos de Graduação em Enfermagem. Revista Brasileira de Enfermagem, Brasília – DF, n. 60, p. 111-6, jan.-fev. 2010.
American Association of Diabetes Educators (AADE); guidelines for the practice of diabetes education.– Chicago: Illinois, 2010. Disponível em <
http://www.diabeteseducator.org/export/sites/aade/_resources/pdf/general/PracticeGuidelines 2010.pd> Acesso em: 18 novembro de 2010.
American Diabete Association (ADA): Foot Complications. Disponível em
<http://www.diabetes.org/living-with-diabetes/complications/foot-complications.html > Acesso em: 03 de junho de 2011.
BRASIL, Ministérios da Saúde. Manual Básico Da Rede Própria.– Brasília. Disponível em: <http://portal.saude.gov.br/portal/arquivos/pdf/manual_basico_fp1170511.pdf> Acesso em: 07 de junho de 2011.
BRASIL, Ministérios da Saúde. Dia mundial do diabetes: unidos pelo diabetes. Disponível em: <http://portal.saude.gov.br/portal/saude/area.cfm?id_area=1457>. Acesso em: 10 novembro. 2010.
BRASIL, Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Atenção Básica. Diabetes Mellitus.– Brasília: Ministério da Saúde, 2006. 64 p. il. – (Cadernos de Atenção Básica, n. 16) (Série A. Normas e Manuais Técnicos).
BRUNNER E SUDDARTH, tratado de enfermagem médico-cirúrgica/[editores] Suzanne C. Smeltzer...[et al.]; Décima Primeira edição; [revisão técnica Isabel Cristina Fonseca da Cruz, Ivone Evangelista Cabral; tradução Fernando Diniz Mundim, José Eduardo Ferreira de Figueiredo].- Rio de Janeiro: Guanabara Koogan, 2009. 4v.: il.
CAVICCHIOLI M. G. S.; GAMBA M. A. Cuidados Com a Pele da Pessoa Com Diabetes Mellitus. Sociedade Brasileira de Diabetes (SBD). Cuidados de enfermagem em Diabetes mellitus. – São Paulo: 2009. 138-158p.
FILHO, C. V.; RODRIGUES, W. H. C.; SANTOS, R. B. Papéis de autocuidado: subsídio para enfermagem diante das reações emocionais dos portadores de Diabetes mellitus. Esc. Anna Nery rev. enferm. 2008 mar; 12(1): 125-9.
FURASTÉ, Pedro Augusto. Normas Técnicas para o Trabalho Científico: Explicação das Normas da ABNT. – 15. ed. – Porto Alegre: s.n., 2011.
GUYTON, Arthur C., HALL, John E. Tratado de Fisiologia Médica. 10 ed. – Rio de Janeiro: Guanabara Koogan, 2002. 973p.
LYRA R. et al. Prevenção do Diabetes Mellitus Tipo 2. Arq. Bras. Endocrinol. Metab. 2006 abril; 50 (2): 239-249.
LOPES, C. F. Pé diabético. Maceió: UNCISAL/ECMAL & LAVA; 2003. Disponível em: <http://www.lava.med.br/livro> Acesso em: 04 outubro de 2010.
MADELLA, O. Corpo da Unha. – São Paulo. Disponível em:
<http://www.podologiabr.com/detalhes.asp?cod=53> Acesso em: 03 de junho de 2011.
MERCURI, N.; ARRECHEA, V. Atividade física e diabetes mellitus. Jornal
Multidisciplinar do Diabetes e das Patologias Associadas, Buenos Aires – Argentina, 2001. p. 347-349.
MEDEIROS, João Bosco. Redação cientifica: a prática de fichamentos, resumos, resenhas. 5.ed. – São Paulo: atlas, 2003.
Milhomem ACM, Mantelli FF, Lima GAV, Bachion MM, Munari DB.Diagnósticos de enfermagem identificados em pessoas com diabetes tipo 2 mediante abordagem baseada no Modelo de Orem. Revista Eletrônica de Enfermagem [Internet]. 2008;10(2):321-336. Disponível em: <http://www.fen.ufg.br/revista/v10/n2/v10n2a04.htm>
MILMAN, M. H. S. A. et al. Pé diabético: avaliação da evolução e custo hospitalar de pacientes internados no conjunto hospitalar de Sorocaba. Arq. Bras. Endocrinol. Metab. 2001 outubro; 45(5): 447-451.
MOREIRA, Daniel Augusto. O método fenomenológico na pesquisa.– São Paulo: Pioneira thomson, 2002. 152p.
Moore, Keith L.; Anatomia voltada para a clínica; Terceira edição; Ed. Guanabara Koogan ; 1994.
PACE, A.E.; FOSS, M.C.; VIGO, O.K.; HAYASHIDA, M. Fatores De Risco Para Complicações Em Extremidades Inferiores De Pessoas Com Diabetes Mellitus. Rev. Bras. Enferm., v.55, n.5, p.514-521, 2002.
PACE, A. E.; CARVALHO V. F. Cuidados de Enfermagem na Prevenção das Complicações nos Pés das Pessoas com Diabetes Mellitus. Sociedade Brasileira de Diabetes (SBD). Cuidados de enfermagem em Diabetes mellitus. – São Paulo: 2009. 124-136p.
PORTAL MATO GROSSO. Tangara da Serra – MT. Mapa do Município. 2011. Disponível em: <http://www.matogrossoeseusmunicipios.com.br/NG/conteudo.php?sid=236&cid=2561> Acesso em: 10 junho 2011.
PRESTES, Maria Luci da Mesquita. A pesquisa e a construção do conhecimento científico:
do planejamento aos textos, da escola à academia. - 2. ed. rev. atual. e ampl. – São Paulo: Rêspel, 2003. 255p.
Sociedade Brasileira de Diabetes (SBD). Atualização Brasileira sobre Diabetes. – Rio de Janeiro: Diagraphic, 2006. 140p.
TIMBY, Barbara Kuhn SMITH, Nancy E. Enfermagem médico-cirúrgica; [tradução Marcos Ikeda].- 8 ed. rev. e ampl. – Barueri, SP: Manole, 2005. 1256p.
VIGO O. K, Pace AE. Pé diabético: estratégias para prevenção. Acta Paul Enferm 2005; 18(1):100-9.