CENTRO DE CIÊNCIAS DA EDUCAÇÃO – FAED PROGRAMA DE MESTRADO EM EDUCAÇÃO E CULTURA
O USO DOS MEDICAMENTOS GENÉRICOS E SUA RELEVÂNCIA SOCIAL:
O CASO DA POLICLÍNICA MUNICIPAL DE CAMPINAS – SÃO JOSÉ/SC
Paulo Sérgio Teixeira de Araújo
PAULO SÉRGIO TEIXEIRA DE ARAÚJO
O USO DOS MEDICAMENTOS GENÉRICOS E SUA RELEVÂNCIA SOCIAL:
O CASO DA POLICLÍNICA MUNICIPAL DE CAMPINAS – SÃO JOSÉ/SC
Dissertação apresentada ao Programa de Mestrado em Educação e Cultura da do Centro de Ciências da Educação da Universidade do Estado de Santa Catarina, como requisito para obtenção do título de Mestre em Educação e Cultura.
Orientador: Prof. Dr. Sérgio Schmitz
PAULO SÉRGIO TEIXEIRA DE ARAÚJO
O USO DOS MEDICAMENTOS GENÉRICOS E SUA RELEVÂNCIA SOCIAL:
O CASO DA POLICLÍNICA MUNICIPAL DE CAMPINAS – SÃO JOSÉ/SC
_______________________________________ Prof. Dr. Sérgio Schmitz – Orientador
_______________________________________ Prof. Dr. César Amorim Krieger
O farmacêutico faz misturas agradáveis, compõe ungüentos úteis à saúde e seu trabalho não terminará
.
Eclesiastes 38:7
Dedico este trabalho, in memoriam, aos meus pais, Maria e João, e aos irmãos Joselita
e Edvaldo.
E às pessoas mais humildes da sociedade brasileira, na esperança de que este trabalho,
Agradeço, primeiramente, a Deus, a Nossa Senhora e aos Anjos;
Ao meu orientador, Prof. Dr. Sérgio Schmitz, e ao meu co-orientador,
Prof. Dr. Maurício Aurélio dos Santos, pelo apoio, incentivo e confiança;
Aos professores Dr. César Amorim Krieger e. Dr. Luis Gonzaga Mattos Monteiro, que
integram a banca examinadora deste trabalho;
Aos meus professores nas disciplinas do Mestrado;
Aos colegas do Mestrado (in memoriam, a Carlos Eduardo Warken);
À Coordenação e aos funcionários do Programa de Mestrado em Educação e Cultura –
FAED/UDESC;
Em especial, à minha amiga farmacêutica Prof.ª MSc. Caroline Junckes da Silva, que
compartilhou de minhas primeiras inquietações relacionadas ao tema deste trabalho e
acompanhou seu desenvolvimento, com constante ajuda. Foram inestimáveis, seu apoio,
paciência e presteza, do início ao final do percurso trilhado;
À Secretaria Municipal de Saúde de São José.
À direção da Policlínica Municipal de Campinas, médicos, cirurgiões-dentistas,
enfermeiras e técnicas de enfermagem e demais funcionários administrativos, pela valiosa
contribuição durante o estudo de caso. Em especial, às colegas farmacêuticas Eunice Rita
Pereira e Daniele Maria Albuquerque Salvi, pelos dados fornecidos;
Ao Prof. MSc. Vidomar Silva Filho, redator científico e revisor, à sua esposa Márcia e
filha Luíza, pelo acolhimento nas muitas noites e finais de semana em que estive em sua casa
incentivou a ingressar no Programa de Mestrado;
Ao farmacêutico Vinicius M. Pedroso, do Progenéricos, e ao Sr. Diório, da
Febrafarma, pelas informações fornecidas;
À minha esposa, Ivonete, pela dedicação e auxílio, e às minhas filhas, Bárbara,
Gabriela e Letícia, pela compreensão, nas muitas vezes em que precisei dedicar parte do
RESUMO...13
ABSTRACT ...14
1 INTRODUÇÃO ...12
2 ARCABOUÇO TEÓRICO E METODOLOGIA ADOTADA...20
2.1 A POLÍTICA NACIONAL DE MEDICAMENTOS...32
2.2 OS MEDICAMENTOS GENÉRICOS ...41
2.3 DADOS SOBRE A PRODUÇÃO E COMERCIALIZAÇÃO DE REMÉDIOS NO BRASIL ATUAL: DEFINIÇÃO DE PREÇOS, EVOLUÇÃO DAS VENDAS E MERCADO DE GENÉRICOS ...50
2.4 DESCRIÇÃO DA PESQUISA: CARACTERIZAÇÃO DA POPULAÇÃO E AMOSTRA, COLETA DE DADOS E ANÁLISE...63
3 A POLÍTICA NACIONAL DE GENÉRICOS E SUA EFICIÊNCIA: DISCUSSÃO DOS RESULTADOS ...65
3.1 CARACTERIZAÇÃO DA INSTITUIÇÃO...65
3.1.1 Quadro funcional ...66
3.1.2 Serviços oferecidos na Policlínica...67
3.1.3 Instalações ...69
3.2 PROCEDIMENTOS DE DISPENSAÇÃO...70
3.2.1 Farmácia Especial...70
3.2.2 Farmácia Básica...72
3.3 CARACTERIZAÇÃO DOS INFORMANTES DA PESQUISA ...74
3.3.1 Informantes usuários da policlínica...74
3.3.2 Informantes prescritores ...76
3.3.3 Informantes dispensadores ...77
3.4 DISTINÇÃO DAS CLASSES DE MEDICAMENTOS...77
3.5 PRESCRIÇÃO E DISPENSAÇÃO NA POLICLÍNICA ...78
3.6 COMPRA DE MEDICAMENTOS PELOS INFORMANTES USUÁRIOS ...80
3.7 AVALIAÇÃO DO PREÇO DOS MEDICAMENTOS ... 80
3.8 AVALIAÇÃO DE QUALIDADE E EFICIÊNCIA...82
3.9 RELAÇÃO DOS USUÁRIOS COM OS GENÉRICOS...83
3.10 RELAÇÃO DOS PRESCRITORES COM OS GENÉRICOS...85
3.11 RELAÇÃO DOS DISPENSADORES COM OS GENÉRICOS ...87
4 CONSIDERAÇÕES FINAIS...889
BIBLIOGRAFIA CONSULTADA ...94
ANEXO1 – Questionário para informantes usuários da policlínica ...98
ANEXO2 – Questionário para informantes prescritores ...99
Farmacêutica (DIAF) da Secretaria Estadual de Saúde de Santa Catarina...101 ANEXO5 – Medicamentos dispensados pela Farmácia Especial da Policlínica
Municipal de Campinas, durante o mês de maio de 2007. ...103 ANEXO6 – Medicamentos disponibilizados na Farmácia Básica da Policlínica
LISTA DE QUADROS E TABELAS
Quadro 1: Redução percentual no custo de tratamentos, mediante o uso de medicamentos
genéricos (BRASIL, 2007g). ...60
Quadro 2: Medicamentos genéricos dispensados na Farmácia Básica da Policlínica de Municipal...72
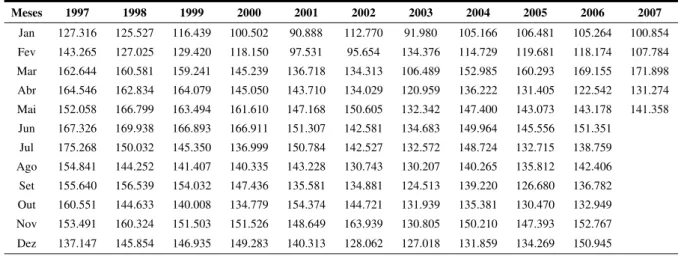
Tabela 1: Mercado farmacêutico brasileiro – movimento mensal de janeiro de 1997 a maio de 2007 (vendas em milhares de unidades) (FEBRAFARMA, 2007) ...53
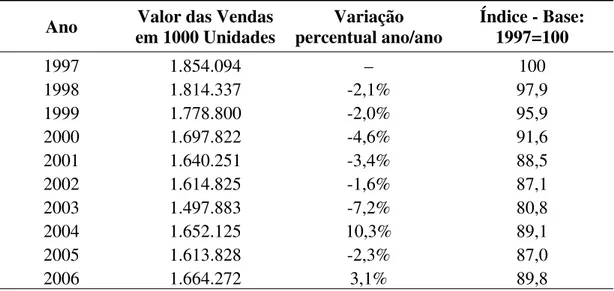
Tabela 2: Evolução nas vendas de medicamentos (em milhares de unidades) no mercado brasileiro, entre 1997 e 2006 (FEBRAFARMA, 2007)...54
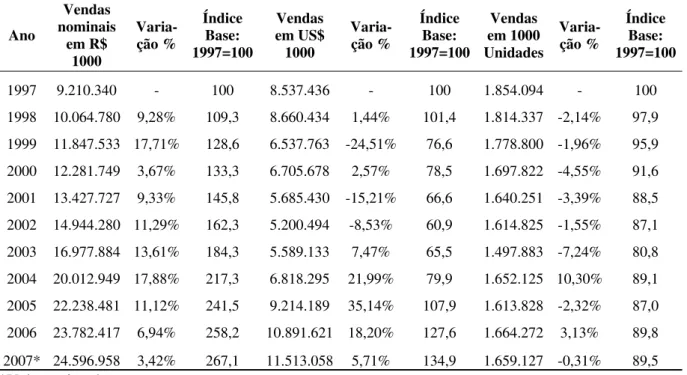
Tabela 3: Mercado farmacêutico brasileiro, evolução comparativa entre os anos de 1997 a 2007 – vendas nominais em R$ 1000 e US$ 1000 (sem impostos) e em 1000 unidades (FEBRAFARMA, 2007). ...55
Tabela 4: Mercado Farmacêutico Total vs. Genéricos – Evolução de Vendas (em milhares de unidades)...59
Tabela 5: Corpo de funcionários administrativos da Policlínica Municipal ...66
Tabela 6: Corpo clínico Policlínica Municipal...66
Tabela 7: Especialidades dos médicos da Policlínica Municipal ...67
Tabela 8: Funcionários do Programa Saúde da Família ...67
Tabela 9: Procedimentos médicos realizados na Policlínica durante o 1º trimestre de 2007. ...68
Tabela 10: Procedimentos de enfermagem realizados na Policlínica durante o 1º trimestre de 2007. ...68
Tabela 11: Procedimentos odontológicos realizados na Policlínica durante o 1º trimestre de 2007. ...68
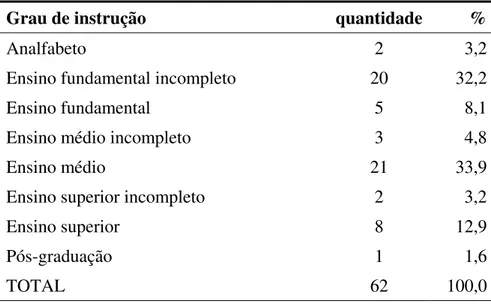
Tabela 12: Grau de instrução dos informantes usuários da policlínica ...74
Tabela 13: Idade dos informantes usuários da policlínica...75
Tabela 14: Renda familiar dos informantes usuários da policlínica...76
da policlínica...77
Tabela 17: Distinção das classes de medicamentos pelos informantes prescritores ...78
Tabela 18: Classes de medicamentos fornecidos aos informantes usuários pela farmácia da policlínica...79
Tabela 19: Forma de prescrição...79
Tabela 20: Classes de medicamentos adquiridos em farmácias comerciais pelos usuários da policlínica ...80
Tabela 21: Avaliação dos informantes usuários quanto ao preço dos medicamentos...81
Tabela 22: Avaliação dos informantes prescritores quanto ao preço dos medicamentos...82
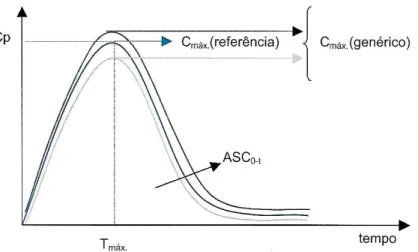
Gráfico 1: Representação de curvas de concentrações plasmáticas (Cp) de um
fármaco versus tempo...49
Gráfico 2: Evolução das vendas de medicamentos no Brasil, em milhares de unidades, entre 1997 e 2007 ...53
Gráfico 3: Comparativo da evolução relativa das vendas de medicamentos no Brasil, em unidades, dólares e reais, entre 1997 e 2007 ...55
Como forma de contribuir para a avaliação da política nacional de medicamentos genéricos e sua relevânciasocial, este trabalho investigou,mediante estudo de caso em uma unidade pública de saúde, o conhecimento que têm prescritores, dispensadores e usuários relativamente aos medicamentos genéricos e a confiança que neles depositam. Para situar historicamente a pesquisa, traçou-se inicialmente um histórico da produção e uso de medicamentos no Brasil, desde os tempos coloniais até os dias atuais. A seguir, mediante exameda documentação oficial, procurou-se conheceras características daPolítica Nacional de Medicamentos, distinguindo medicamentos genéricos de similares e de referência e obtendotambémdadossobreaproduçãoecomercializaçãodemedicamentosnoPaís.Depois, mediante estudo de caso, buscou-se obter informações quanto à relação de profissionais da saúde eusuárioscomosmedicamentosgenéricos(conhecimento, confiança,uso,etc.).Foram informantes da pesquisa 62 usuários da Policlínica Municipal de Campinas – São José/SC, 14 prescritores (11 médicos e 3 cirurgiões-dentistas) e 2 dispensadores (farmacêuticos), todos atuantes na Policlínica. Os dados foram colhidos mediante a aplicação de questionários. Os usuários tiveram bastante dificuldade para distinguir as classes de medicamentos a partir do texto da Lei 9.787/99 (Lei dos Genéricos). Mais da metade deles têm a percepção equivocada de que os genéricos são mais baratos que os similares. Já os prescritores também confundiram as definições para medicamento genérico e similar oferecidas no texto legal. Por outro lado, a maioria dos prescritores mostraram-se cientes de que os genéricos têm por obrigação serem mais baratos apenas que os medicamentos de referência. A maioria dos prescritores confiam na qualidade dos medicamentos genéricos, mas nem sempre fazem suas prescrições usando a DCB, o que facilitaria a aquisição de genéricos pelos pacientes. Os dispensadores identifica-ram sem dificuldade as classes de medicamentos, a partir do texto legal. Também sabem que os genéricos geralmente têm preço mais elevado que os similares. Entre outras, o trabalho permitiu as seguintes constatações gerais: a) a política nacional de genéricos tem garantido a segurança e eficácia dos medicamentos, mediante o estabelecimento de critérios apurados para certificação dos centros que realizam os testes de bioequivalência/biodisponibilidade e equivalência farmacêutica; b) a política de genéricos tem favorecido o desenvolvimento da indústria nacional de medicamentos, pois a grande maioria dos genéricos consumidos no País são produzidos por laboratórios nacionais; c) a política de genéricos tem favorecido ao princípio de uso racional de medicamentos, pois prevê acompanhamento e controle da produção, da prescrição e da dispensação de medicamentos; d) os genéricos são suficientemente baratos para provocar redução considerável no custo de alguns tratamentos e propiciar ao poder público alguma economia na aquisição de medicamentos; e) nos últimos dez anos, aumentos acima das taxas de inflação provocaram uma redução no consumo de medicamentos no País, mas é provável que o crescimento que se vem verificando no uso dos genéricos provoque uma queda no preço dos medicamentos de referência; f) parecem ser necessárias novas campanhas estabelecendo a distinção entre as classes de medicamentos e reforçando, nos prescritores, a confiança nos genéricos.
In order to contribute for the evaluation of the Brazilian policies on generic drugs and their social relevance, this study investigated, by means of a case study on a public health unit, the knowledge that prescribers, dispensers, and users possess on generic drugs and their confidence on those drugs. First, the study investigated the history of the production and use of drugs in Brazil, from the colonial times to the present days. Then, by means of an examination of the legislation, the study investigated the characteristics of the Brazilian National Policy on Drugs, drawing a distinction between generic, similar and brand name drugs. Data were also obtained on the production and sales of drugs in Brazil. After that, by means of a case study, information was collected on the attitudes of health professionals and patients towards generics (knowledge, confidence, use, etc.). Subjects of this study were 62 patients of a policlinicin São José, Santa Catarina, Brazil, plus 14 prescribers (11 doctors and 3 dentists) and 2 dispensers (pharmacists), all of which work at the policlinic. The data were collected by means of questionnaires. Patients had a great difficulty to distinguish the classes of drugs based on the Law 9787/99 (Law of Generic Drugs). Most of them have the wrong conception that generics are cheaper than similar drugs. Prescribers also were also confused by the definitions of generic and similar drugs presented in the legal text. On the other hand, most of them are aware of the fact that generic drugs have the obligation to be cheaper than brand-name drugs only. Most of the prescribers rely on the quality of generic drugs, but they do not always make their prescriptions using the Brazilian Common Denomination, which would facilitate the acquisition of generics by patients. The pharmacists could easily identify drug classes, as presented in the legal text. They were also knowledgeable about the fact generics are normally more expensive than similar drugs. This research allowed for the following general findings, among others: a) Brazilian national policy for generics has warranted safety and efficacy of drugs, by establishing accurate criteria for the certification of the centers that test bioequivalence/bioavailability and pharmaceutical equivalence; b) the national policy for generics has favored the development of the Brazilian drug industry, because most the great majority of the generics sold in Brazil are produced by national laboratories; c) the national policy for generics has attended the principle of rational drug use, because it presupposes surveillance and control of drug production, prescription, and dispensing; d) generics are cheap enough to provoke a significant reduction on the cost of some treatments and bring some economy for the government concerning the acquisition of pharmaceuticals; e) in the last ten years, raises in drug prices caused a reduction in the consumption of drugs in Brazil, but it is probable that the increase in the use of generics forces a decrease in the price of brand name drugs; f) new public campaigns seem necessary in order to restate the distinctions among drug classes and to reinforce prescribers’ confidence in generics.
Qualquer coisa que esteja fazendo, por menor que seja, é um passo à frente em seu processo (Tsai Chih Chung)
Entre os variados efeitos perversos da desigualdade social, um dos mais graves é a
dificuldade de acesso a medicamentos pelas camadas mais pobres da população. Luiza e
Bermudez (2004) apresentam dados da Organização Mundial da Saúde, de 2001, que
comprovam a acentuada diferença entre países ricos e pobres no que diz respeito ao consumo
de medicamentos essenciais:
Atualmente, a OMS considera que dois terços da população mundial pode obter acesso aos medicamentos de que necessita [...]. Estima-se que o número de pessoas que têm acesso aos medicamentos essenciais aumentou de 2 bilhões em 1977 para 4 bilhões em 1997 [...]. No entanto, cabe lembrar que um terço da população mundial continua sem acesso regular aos medicamentos. Considerando os 20% da população mundial que vive em estado de pobreza, 60% das mortes são por doenças infecto-parasitárias, como o HIV-Aids, tuberculose e malaria, para os quais o acesso oportuno a medicamentos é geralmente decisivo para prolongar a vida e reduzir o sofrimento. (LUIZA E BERMUDEZ, 2004, p. 46)
Uma comparação entre os países desenvolvidos e em desenvolvimento, no que diz
respeito aos volumes de recursos despendidos em remédios, também mostra diferenças
eloqüentes. Luiza e Bermudez (2004) mostram que a América do Norte, a Europa e o Japão
concentraram 77% do mercado mundial de medicamentos em 2002, enquanto que África,
América Latina/Caribe e Oriente Médio (que detêm 80% da população do mundo)
represen-taram apenas 14% desse mercado. Barros (2004) traz dados semelhantes, obtidos também em
2002: A América do Norte, que compreende 5% da população mundial, consome 42% dos
medicamentos, enquanto que Ásia, África e Oriente Médio, onde vive 72% da população
No dia-a-dia, essas diferenças se traduzem em poder aliviar-se de uma moléstia ou ter
que continuar sofrendo, poder salvar-se ou vir a morrer de males perfeitamente curáveis com
os atuais recursos farmacológicos. É queixa dos médicos que freqüentemente o tratamento se
inviabiliza devido à incapacidade do paciente de obter o medicamento adequado. Como relata
Garcia:
A partir de minha história pessoal e como todos aqueles que dentro de nossa profissão tratamos de honrar o componente social da mesma, uma preocupação recorrente desde a minha prática nos anos da juventude tem sido o tema dos medicamentos. Mais concretamente, da frustração que significava quando uma boa atenção que envolvia não somente o esforço pessoal, mas também no nível da equipe e da instituição, encontrava um final não desejado, decepcionante para os pacientes e os terapeutas, devido à impossibilidade de acesso aos medicamentos. E quando digo falta refiro-me à carência desse medicamento indicado como epílogo do ato médico, por falta de acesso ao mesmo pelo paciente e não só porque ainda não estava disponível o medicamento exato para essa doença, porque essa também era uma frustração, mas tolerável por necessidade. (GARCIA, 2004, p. 13.)1
Este autor também denuncia o acesso desigual aos medicamentos por ricos e pobres.
Segundo ele, “em nenhum outro aspecto da atenção médica há tanta injustiça e tanta
iniqüidade como no campo dos medicamentos” (GARCÍA, 2004, p. 14). Isso é especialmente
grave se for levado em conta que a imensa maioria dos tratamentos envolvem a prescrição de
algum tipo de medicamento industrializado. Garcia diz que, na Argentina – e, provavelmente,
na grande maioria dos países – nove em cada dez receitas envolvem a prescrição de algum
medicamento. Já Wannmacher (2004) apresenta dados da Audit Comission (1994) que,
mostram que nos hospitais ingleses, 50% a 70% das consultas resultam em prescrição de
medicamentos. Portanto, a impossibilidade de os pacientes adquirirem os medicamentos
acaba por minar o trabalho dos médicos e reduz drasticamente a eficácia dos serviços públicos
de saúde.
Como forma de contrabalançar os efeitos nefastos da dificuldade de acesso aos
medicamentos pelos mais pobres, Velásquez (2004) propõe uma série de ações do Estado para
controle do setor farmacêutico, entre as quais se incluem: elaboração de políticas nacionais
visando ao acesso aos medicamentos e ao seu uso racional; financiamento, com recursos
públicos ou ampliados, para garantir acesso universal aos medicamentos essenciais; controle
quanto à qualidade, a segurança e a eficácia dos medicamentos; estabelecimento de normas
profissionais para a ação de médicos, farmacêuticos e outros profissionais da saúde; prestação
de orientações quanto ao uso racional de medicamentos.
No caso do Brasil, a má distribuição de renda e políticas públicas ineficientes também
produzem graves desigualdades no acesso aos serviços de saúde e ainda maiores diferenças
entre ricos e pobres no que diz respeito à possibilidade de adquirir medicamentos. Caravante
Jr. (2002b) apresenta dados do Ministério da Saúde que revelam que, no Brasil, os 15% da
população que tem renda acima de 10 salários mínimos consome 48% do mercado de
medicamentos, enquanto que a maioria da população (51%) que tem renda inferior a 4
salários mínimos consome apenas 16% do mercado de medicamentos. Já Machado (2002a,
p. 50) apresenta dados um pouco diversos (talvez devido a diferentes metodologias de coleta),
mas que ilustram a mesma condição desigual de acesso aos medicamentos:
o acesso aos medicamentos no Brasil segue a mesma lógica desumana da distribuição de renda – 65 milhões de pessoas não têm acesso a medicamentos, 16% da população compra 60% dos remédios vendidos. Segundo dados do Conselho Regional de Farmácia, 30% dos brasileiros têm acesso a todos os medicamentos que precisam e 20% compram meia receita.
Como forma de melhorar o acesso pelos mais pobres aos medicamentos essenciais,
uma série de medidas vêm sendo adotadas. No plano internacional, importante encontro
realizado na Colômbia, em 2001, reuniu organizações não-governamentais e organismos
diversos, que decidiram organizar estratégias de informação, para combater uma sistemática
genéricos (BARROS, 2004). No ano seguinte, ocorreu em Brasília a primeira reunião de
ministros da saúde do G-15, grupo que reúne o Brasil e outros países em desenvolvimento. A
partir desse encontro, estabeleceram-se os seguintes acordos:
• que se facilite o acesso universal aos medicamentos como um direito humano;
• que os acordos internacionais e comércio (...) não se oponham ao acesso a medicamentos e à negociação de recursos adicionais para a saúde;
• que se amplie a estratégia de genéricos como um componente da política de medicamentos para melhorar o acesso e o uso racional. Ressaltou-se a necessidade de que os genéricos sejam intercambiáveis e com qualidade;
• que se trate de reduzir o incremento exagerado nos preços de medicamentos e as grandes diferenças, observadas eventualmente, nesse aspecto, entre as distintas marcas de um mesmo princípio ativo;
• que se facilite o acesso a informações confiáveis sobre mercados e preços internacionais, que permitam tomar melhores decisões; e
• que se melhore a regulação de preços de medicamentos, considerando as imperfeições do mercado e sua capacidade de auto-regulação. (BARROS, 2004, p. 151-152).
Dentro dessa política de melhoria de acesso aos medicamentos é que se insere a Lei
nº 9.787, de 1999, chamada Lei dos Genéricos, que promoveu a efetiva introdução dos
medicamentos genéricos no País. Essa lei modifica a Lei 6.360 (BRASIL, 1976), a qual, entre
outras coisas, tratava dos medicamentos genéricos e dispunha sobre a utilização de nomes
genéricos em produtos farmacêuticos. Interessa-nos, primeiramente, o inciso XXI do artigo
1º, que define medicamento genérico:
A mesma Lei nº 9.787/99 apresenta alguns conceitos2 essenciais para compreensão do
que são os medicamentos genéricos:
XVIII – Denominação Comum Brasileira (DCB) – denominação do fármaco ou princípio farmacologicamente ativo aprovada pelo órgão federal responsável pela vigilância sanitária;
XIX – Denominação Comum Internacional (DCI) – denominação do fármaco ou princípio farmacologicamente ativo recomendada pela Organização Mundial de Saúde;
... XXII – Medicamento de Referência – produto inovador registrado no órgão federal responsável pela vigilância sanitária e comercializado no País, cuja eficácia, segurança e qualidade foram comprovadas cientificamente junto ao órgão federal competente, por ocasião do registro;
XXIII – Produto Farmacêutico Intercambiável – equivalente terapêutico de um medicamento de referência, comprovados, essencialmente, os mesmos efeitos de eficácia e segurança (BRASIL, 1999b)
Pina e Andrade (2002, p. 102), elogiam a adoção da Lei dos Genéricos, especialmente
por seus efeitos sobre a economia popular:
Em boa hora, o governo brasileiro adotou a política acertada do genérico, uma vez que o Brasil reunia condições para a implementação de tal programa, medicamentos com preços elevados, cujo controle era difícil, já que as informações dos laboratórios eram pouco transparentes e as pressões por reajustes eram intensas e freqüentes.
Os produtos de marca produzidos pelos grandes laboratórios passaram a conviver nas prateleiras com seus irmãos genéricos, mais discretos, porém não menos eficazes. Assim, a concorrência passou a ditar os rumos do segmento. Na briga entre as indústrias, cujo principal instrumento de marketing passou a ser o preço, ganharam os consumidores.
Para popularização dos genéricos, é necessário que a eficácia, a segurança e a
qualidade, previstas no texto legal, sejam garantidas mediante cuidadoso controle de órgãos
governamentais (especialmente a ANVISA), mas também é necessário que se estabeleçam,
em relação aos genéricos, atitudes de confiança, tanto por parte dos profissionais da área
médica quanto dos usuários de medicamentos.
E essa confiança não surge do acaso, mas vai-se construindo aos poucos, através
medidas que começam muito antes da publicação da Lei 9.787/99. Como lembra Caravante
Jr. (2002b), antes da publicação da Lei dos Genéricos, já havia forte movimentação social em
torno deste assunto, principalmente depois da edição do Decreto 793/1993, que determinava
que o nome genérico figurasse nas embalagens dos remédios em tamanho três vezes maior
que o da marca. E, na verdade, como também lembra o autor, a Lei dos Genéricos resulta da
aprovação final de um projeto de lei de 1991, que visava abolir as marcas comerciais. A
demora de oito anos deveu-se, em parte, aos vários embates entre a indústria farmacêutica e o
governo brasileiro, que só passou a reconhecer as patentes de medicamentos em 1996.
Em 2006, passados sete anos desde a aprovação da Lei dos Genéricos, segundo
Machado (2007), essa classe de medicamentos correspondeu a 14,2% do mercado brasileiro,
em unidades, e 11,4% em valores. Mas, destaca a autora, essa participação no mercado não é
uniforme quando se considera o território brasileiro. Dados da associação Pró Genéricos
citados por Machado mostram que nas regiões Norte, Nordeste e Centro-Oeste, a participação
dos genéricos nas vendas ficou abaixo da média nacional, com 9,78%, 8,30% e 8,29%,
respectivamente. A Pró Genéricos associa essa diferença ao padrão socioeconômico:
A avaliação da entidade é a de que o mercado de genéricos se desenvolveu nas regiões do País onde prevalece maior poder aquisitivo e mais acesso à educação. Enquanto isso, nas regiões mais longínquas e carentes, a falta de campanhas públicas favoráveis ao consumo desses produtos fez que a população mais carente deixasse de consumir os genéricos, que custam, em média, 45% menos que os medicamentos de referência. O desafio agora é informar essa população sobre os benefícios dos genéricos e garantir maior acesso a essa gama de produtos (MACHADO, 2007, p. 9)
Uma das múltiplas estratégias adotadas pelo governo brasileiro para facilitar o acesso
principalmente pelas prefeituras, nas policlínicas e postos de saúde municipais. Para isso,
utilizam essencialmente verbas oriundas do governo federal (SUS). Entretanto, esse
fornecimento nem sempre se dá de maneira eficiente. Apenas como ilustração, dados de uma
pesquisa realizada em 2002 pelo Instituto Brasileiro de Defesa do Consumidor (Idec)
mostram que mesmo medicamentos de baixo custo, usados para tratar moléstias mais simples
e comuns, como a diabetes e a pediculose, não estavam disponíveis em muitas unidades
públicas de saúde (IDEC apud BARROS, 2004).
Dentro desse contexto de um Estado que se põe como provedor de medicamentos aos
mais carentes, os genéricos podem desempenhar importante papel no que diz respeito à
economia de verbas públicas. Contudo, para isso, é necessário que os profissionais de saúde –
médicos e dispensadores3, assim como a população conheçam a relação entre medicamentos
de referência, similares e genéricos e confiem na eficácia destes últimos.
O objetivo geral deste trabalho consistiu em, mediante estudo de caso em unidade
pública de saúde – a Policlínica Municipal de Campinas, São José (SC), investigar o
conhecimento de prescritores, dispensadores e usuários quanto aos medicamentos genéricos e
a confiança que neles depositam, como forma de contribuir para a avaliação da política
nacional de medicamentos genéricos e sua relevância social.
Para consecução desse propósito e como forma de situar historicamente a pesquisa,
traçamos um histórico da produção e uso de medicamentos no Brasil, desde os tempos
coloniais até os dias atuais. Por outro lado, mediante exame da documentação oficial,
procuramos conhecer as características da Política Nacional de Medicamentos, distinguindo
medicamentos genéricos de similares e de referência, obtendo também dados sobre a
produção e comercialização de medicamentos no País. Além disso, procuramos obter
informações quanto à relação de médicos, dispensadores e usuários com os medicamentos
genéricos (conhecimento, confiança, uso, etc.).
Para coleta, análise e discussão dos dados, perseguimos as seguintes questões: (a) Os
usuários (pacientes) estão devidamente informados a respeito das distinções (quanto a
conceituação e preço) entre medicamentos genéricos, similares e de referência? (b) Os
usuários (pacientes) são capazes de identificar a classe de medicamento prescrita e
dispensada? (c) Os prescritores (médicos e cirurgiões-dentistas) estão devidamente
informados a respeito das distinções (quanto a conceituação, eficácia e preço) entre
medicamentos genéricos, similares e de referência e orientam sua prescrição no sentido
promover o uso racional de medicamentos, promovendo o acesso aos medicamentos
genéricos? (d) Os dispensadores (farmacêuticos) estão devidamente informados a respeito das
distinções (quanto a conceituação e preço) entre medicamentos genéricos, similares e de
Para ser grande, sê inteiro. Nada teu exagera ou exclui. Sê todo em cada coisa. Põe quanto és no mínimo que fazes. (Fernando Pessoa)
Neste capítulo, apresentam-se os fundamentos teóricos desta pesquisa. Inicialmente,
traça-se um histórico da farmácia no Brasil, desde os tempos coloniais até o fim da década de
1990, quando foi aprovada a Lei 9.787/99. Em seguida, apresentam-se dados sobre a
produção e comercialização de remédios no Brasil de hoje (consumo total, fármacos e
medicamentos mais consumidos, etc.). Por fim, são apresentados alguns aspectos técnicos
relativos aos medicamentos genéricos (sistema de patentes, testes de bioequivalência, etc.)
No início de nossa colonização, durante o ciclo do pau-brasil, as expedições
portuguesas, espanholas e francesas costumavam trazer consigo um cirurgião-barbeiro4 com
sua botica, a caixa usada para guarda de medicamentos. A estes vieram juntar-se os padres da
Companhia de Jesus (jesuítas).
Nossos primeiros boticários5 foram os jesuítas. Num primeiro momento, utilizaram
drogas trazidas de Portugal, mas logo se viram obrigados a procurar alternativas na flora
local. E os europeus vieram a aprender grandemente com os indígenas em termos de
tratamento de doenças e medidas de manutenção da saúde, especialmente no que diz respeito
à higiene:
A população daqui vivia muito melhor e era mais limpa que os europeus. As pessoas tomavam banho todos os dias, contrariando os hábitos da civilização européia, para espanto dos conquistadores. Enemas de borracha eram usados para purificar o corpo e uma substância produzida por formigas era aplicada para interromper o sangramento; os índios também estavam habituados a
4 O cirurgião-barbeiro era um profissional que, além das atividades comuns no ofício de barbeiro (corte de cabelos, barba, etc.), também realizava pequenas cirurgias, extraía dentes, aplicava sanguessugas e fornecia remédios.
banhos de vapor e saunas, enriquecidos com ervas aromáticas, limpavam a boca e os dentes com resinas e gomas, como chicle, que é considerado invenção indígena. (MENDA, 2002, p. 17)
Em muito pouco tempo, as Américas passaram a fornecer grande variedade e
quantidade de medicamentos para a Europa:
Os primeiros habitantes da América eram afetados por doenças como pneumonia, tuberculose e parasitas gastrointestinais, mas não sofriam com epidemias como varíola, sarampo, cólera, febre amarela, coqueluche ou gripe, doenças para quais os europeus esperavam a cura a partir de antídotos levados do Novo Continente. Em 1508, grande quantidade de madeira de guáiaco já era levada para a Europa, onde era aplicada no tratamento da sífilis. Em 1546, Vesálio recomendava a casca da cinchona e a salsaparrilha (do gênero smilax) para tratar de doenças febris. A casca de cinchona e das espécies de smilax tinha sido, durante séculos, usada pelos índios sul-americanos para tratar de febre, doenças de pele e sintomas da menopausa. À medida que prosseguia a colonização do mundo tropical, a demanda pelas duas plantas se ampliou tanto que se temia pela sua extinção. (MENDA, 2002, p. 17-18)
No início da povoação do Brasil pelos europeus, ainda na segunda metade do século
XVI, as condições de vida eram bastante precárias. Nos colégios jesuítas, havia boticas e
enfermarias. José de Anchieta foi o primeiro boticário de Piratininga. Observando os usos que
os indígenas faziam de ervas, passou a manipular muitos remédios. É por isso considerado por
muitos o patrono da farmácia brasileira. Menda assim descreve a farmácia nesses primeiros
tempos:
À medida que avançava a colonização, multiplicaram-se as boticas. Os boticários,
aprovados em Coimbra pelo físico-mor do Reino ou por seu delegado-comissário no Brasil,
eram profissionais empíricos, muitas vezes semi-analfabetos. Muitos eram apenas lavadores
de vidro que, requerendo uma carta de aprovação que era obtida com facilidade, estabeleciam
seu próprio negócio ou associavam-se a algum comerciante de ramo diferente.
Além desses profissionais, havia também cirurgiões-barbeiros, que faziam sangrias e
vendiam remédios, além de vendedores ambulantes que vendiam medicamentos para uso
humano e veterinário. A população dispunha, então, desses profissionais, das boticas dos
colégios jesuítas, dos hospitais militares e das boticas particulares de fazendas, presídios e
conventos.
Segundo Menda (2002), fazendeiros e senhores de engenho tinham em seus domínios
boticas com muitos medicamentos alopáticos e, a partir de 1850, muitos glóbulos e tinturas da
medicina homeopática. Até a primeira metade do século XIX, mesmo estabelecimentos
comerciais de outros ramos, como lojas de fazendas e víveres, vendiam medicamentos.
No Brasil, a primeira regulamentação quanto ao exercício da farmácia são as
Ordenações do Reino, em vigor desde o 1521, quando do reinado de D. Manuel I. Só em
1742, no reinado de D. João V, o físico-mor6 do reino, Dr. Cypriano de Pinna Pestana,
elaborou um regimento que definia normas precisas e rígidas para o licenciamento e o
exercício das profissões de médico e boticário, quanto ao comércio e o preço de drogas e
quanto à inspeção periódica das boticas. A respeito desse Regimento, conta Menda:
O Regimento para o Reino e o Império, baixado pelo físico-mor dois anos depois, em 1744, era um modelo de legislação médico-farmacêutica. Entre outras coisas, ditava normas sobre o exame e a inutilização das drogas eventualmente deterioradas; a legalização do profissional responsável; existência e aferição da balança; padronização de pesos e medidas; o estado de conservação das drogas e dos vegetais; os medicamentos galênicos;
produtos químicos e vasilhames. O Regimento determinava que as inspeções das boticas fossem feitas a cada três anos; que a produção e a venda de medicamentos eram exclusivas dos boticários, que seriam apreendidas todas as drogas encontradas em outros lugares e que, além disso, seus proprietários teriam que pagar pesadas multas. No Brasil, houve buscas e apreensões das mercadorias proibidas, e foi intensificada a fiscalização do exercício da profissão. (MENDA, 2002, p. 20-21)
Entretanto, ainda era grande o despreparo dos profissionais. Os boticários de Portugal
e das colônias portuguesas guiavam-se por textos obsoletos: a Farmacopéia ulissiponense
galênica e química, de Joan Vigier, de 1716; a Farmacopéia tubalense química e galênica –
teoria e prática, de Manoel Rodrigues Coelho, de 1735; a obra de Frei João de Jesus Maria,
monge beneditino, de 1772; a Coletânea farmacêutica, de Antônio Martins Sodré, de 1735; e
os Colóquios dos simples e drogas da Índia, de Garcia da Horta, impressos em Goa, em 1563.
Tais obras eram trazidas por boticários formados em Coimbra, que já haviam se estabelecido
no Brasil.
Havia duas classes de boticários: aqueles aprovados pelos doutores mais antigos da
Faculdade de Medicina de Coimbra, e os aprovados pelo físico-mor da corte ou seus
delegados-comissários. Os primeiros poderiam atender os nobres na corte, inclusive a rainha.
Já os segundos não tinham autorização para se estabelecer na corte.
Em fins do século 1794, outro passo importante para a regulamentação da farmácia no
Brasil: sanciona-se a primeira Farmacopéia Geral para o Reino e os Domínios de Portugal.
Com isso, definem-se quais medicamentos são oficialmente aceitos.
Desde o período da ocupação holandesa, já havia forte interesse pelo estudo científico
dos recursos medicinais da flora brasileira. O príncipe Maurício de Nassau trouxe para
Pernambuco uma missão científica liderada pelo médico Guilherme Piso. Este, em parceria
com Jorge MarcGrave, publicou, em 1648, De Medicina Brasiliense, obra que descrevia as
plantas medicinais mais importantes para os indígenas, como a ipeca e o jaborandi. Duas
História Natural do Brasil, de MarcGrave, História Natural do Brasil Ilustrada, de Piso. Os
dois livros reúnem a descrição de mais de trezentas plantas.
Com a publicação dessas obras, ainda no século XVII, ingleses, holandeses, espanhóis
e franceses passaram a transportar em larga escala plantas medicinais do Brasil. Menda assim
descreve esse interesse pelas plantas brasileiras:
O entusiasmo pelas “expedições botânicas” para estudar o reino vegetal atingiu seu ápice no século XVIII. Dois tipos de plantas, a casca de cinchona e os cipós do curare, foram tão importantes na medicina quanto a borracha para a indústria. Mas o medicamento mais extraordinário da época, equivalente à penicilina, era a triaga brasílica, produzida pela botica do Colégio dos Jesuítas da Bahia. Era usada contra picadas de animais peçonhentos, em várias doenças febris e, principalmente, como antídoto e contraveneno; tinha grande fama por agir rapidamente, com a vantagem de ter várias drogas nacionais em sua composição. A medicina moderna também fica devendo aos índios o descobrimento da pílula anticoncepcional. Durante as missões religiosas que se seguiram à conquista do continente, a prática foi mantida oculta por ser uma afronta à Igreja. Mas as mulheres índias regulavam, e regulavam até hoje, a concepção com a ajuda de contraceptivos de origem vegetal ou de agentes que induzem ao aborto. (MENDA, 2002, p. 24)
O curioso é que, mesmo tendo o Brasil tal variedade de plantas cujo valor medicinal
era amplamente reconhecido pelos europeus, a partir da segunda metade do século XIX, as
prateleiras das farmácias encheram-se de grande variedade de medicamentos estrangeiros,
muitos dos quais sem qualquer valor terapêutico. Segundo Menda,
Desde o século XVIII, as especialidades que se encontravam nas boticas de todo o País eram de origem estrangeira – francesas, inglesas e norte-americanas. Os brasileiros consumiam o purgativo Leroy, a água-de-melissa dos carmelitas, a água francesa, a água da rainha da Inglaterra, o Robe Boyvean, o Quinium Labarraque, as pílulas de Belloste, o vinho de fígado de bacalhau do Dr. Vivieu, o xarope de rábano iodado de Guinault, a maravilha curativa de Humphrey, as pastilhas de Vichy, a magnésia fluida de Murray, a emulsão de Scott, entre muitos outros. (MENDA, 2002, p. 23-24)
O gosto pelo importado, mesmo de eficácia duvidosa, parece revelar uma necessidade
de parecer sofisticado. Isso também se revela na descrição que Luccock faz das boticas
(...) estilo muito mais faustoso que o comum das casas de comércio, afetando um bom gosto superior. Em vez de balcão, como se costuma ter, tinham bem no meio uma espécie de altar, com a frente toda ornamentada com pinturas e dourados. (...) As partes de cima das paredes eram enfeitadas com longos renques de boiões holandeses, portadores de rótulos sábios, que nada indicavam senão aos iniciados na arte de arrancar da natureza relutante os segredos capazes de aliviar o coração dos homens. (LUCCOCK apud MENDA, 2002, p. 23)
Durante o século XIX, intensificam-se as pesquisas sobre a flora brasileira,
especialmente por iniciativa de estudiosos europeus. O primeiro destes Karl Friedrich Phillip
von Martius, que se uniu a outros pesquisadores numa longa expedição promovida por Dona
Leopoldina, noiva de Pedro I e patrona do museu nacional. Após colecionar e descrever
espécies vegetais brasileiras entre 1817 e 1820, von Martius voltou à Baviera, onde publicou
Flora basiliensis. Von Martius também deixou grande quantidade de escritos sobre o uso que
os índios brasileiros faziam de plantas medicinais. Em seu livro Systema materiae medicae
vegetabilis brasiliensis estão reunidas as descrições e usos de 470 plantas medicinais de 226
gêneros.
Outros estudiosos importantes no Brasil do século XIX foram: Johan Emmanuel Pohl,
austríaco, que publicou Viagem no interior do Brasil, depois de viajar pelo País entre 1817 e
1821; Friedrich Sellow, austríaco, que viveu no Brasil entre 1814 e 1831, coletando plantas e
fazendo pesquisas; Theodoro Peckolt, alemão, autor de mais de 120 trabalhos, entre os quais
Análise da matéria médica brasileira (1868), História das plantas alimentares e de gozo no
Brasil (1871) e História das plantas medicinais e úteis do Brasil (em sete volumes, entre
1888 e 1889); Albert Löefgren, que veio para o Brasil em 1874 e estudou a flora de Minas
Gerais e São Paulo durante três anos. Este último cientista fundou o Horto Botânico de São
Paulo em 1898.
Entre os brasileiros, destacam-se: o médico Symphonio Olympio César Coutinho, que
estudou o uso terapêutico do jaborandi; Joaquim Monteiro Caminhoá, professor de Botânica e
jaborandi; João Barbosa Rodrigues, botânico, que foi encarregado pelo governo imperial de
explorar o Vale do Amazonas e escreveu vários trabalhos, inclusive sobre o veneno curare7;
Manuel Freire de Alemão Cisneiros, autor de vários estudos publicados na Gazeta Médica do
Rio de Janeiro, entre 1862 e 1864.
Também são várias os manuais destinados a uso popular, entre os quais se destacam
Medicina doméstica, do escocês William Buchan, e os manuais dos portugueses Manuel
Joaquim Henriques Paiva (quatro volumes, publicados em 1788) e Francisco Pujol de Padrell
(dez volumes publicados entre 1788 e 1803). Em 1842, Pedro Luis Napoleão Duarte
Chernoviz, polonês naturalizado brasileiro, publicou um Dicionário de medicina popular,
onde descrevia doenças, sintomas, tratamentos e medicações. O autor também listava as
plantas medicinais e alimentícias, assim como as águas minerais do Brasil, Portugal e outros
países. Um ano antes, em 1841, publicara Formulário ou guia médico, desatinado a
farmacêuticos, obra que chegou à 19ª edição, em 1924.
São dignos de nota, ainda no século XIX, os trabalhos de João Batista de Lacerda
Filho e Luiz Couty. Médico e farmacologista, Lacerda Filho, realizou estudos sobre plantas
medicinais como a digitalis e o curare na década de 70 do século XIX. Já Couty, francês, veio
para o Brasil em 1879, para lecionar Biologia Industrial na escola politécnica. Juntos,
realizaram variados estudos a respeito da ação de venenos animais e plantas tóxicas, como o
veneno de jararaca e o curare. Couty morreu aos 30 anos, em 1884, mas exerceu profunda
influência no meio científico brasileiro. Um de seus discípulos, Eduardo Guimarães
destacou--se como pioneiro do ensino universitário paulista, em 1912. Já Lacerda continuou com suas
pesquisas. Em 1908, publicou De variis plantis veneniferis florae brasiliensis, livro no qual
analisa o modo de ação de plantas venenosas pertencentes a 28 gêneros.
O ensino de farmácia originalmente, dava-se de modo informal, nas próprias boticas.
Em 1809, passou a ser oferecida a cadeira de Matéria Médica e Farmácia, na Escola de
Medicina do Rio de Janeiro. Mas esse ensino destinava-se exclusivamente aos futuros
médicos. Em 1818, José Caetano de Barros, farmacêutico português que se instalara no Rio de
Janeiro, começou a oferecer ensino gratuito a médicos, boticários e estudantes no laboratório
de sua farmácia.
Somente em 1832, quando foram criadas as Faculdades de Medicina do Império,
criou-se o curso de Farmácia. Este tinha duração de três anos e funcionava anexo às duas
faculdades de medicina. Os alunos eram os mesmos do curso de medicina e recebiam o título
de farmacêutico. Com a diplomação oficial, só poderiam atuar como farmacêuticos os
formados. Legislação da época permitiu que médicos, cirurgiões, boticários e parteiras,
legalmente autorizados por legislação anterior continuassem seu ofício. E lei de 1835 permitiu
que as Faculdades de Farmácia da Bahia e do Rio de Janeiro realizassem exames e
concedessem o título de farmacêutico àqueles que demonstrassem habilidade na “arte
farmacêutica”.
Em 1839, o governo de Minas Gerais fundou em Ouro Preto, a capital daquela
província na época, uma faculdade de farmácia. O governo imperial só veio a reconhecer essa
escola em 1883. Também em 1839, a Academia Imperial de Medicina começou a planejar a
elaboração da Farmacopéia brasileira.
O ano de 1851 presenciou três eventos importantes para a farmácia brasileira: a
publicação da Revista Farmacêutica, a primeira do Brasil, a fundação da Sociedade
Farmacêutica e a divulgação, pela Junta de Saúde Pública, de um decreto imperial que
obrigava que todas as farmácias fossem dirigidas por farmacêuticos diplomados.
Em 1858, funda-se o Instituto Farmacêutico do Rio de Janeiro. Em 1884, o imperador,
que fosse cedida a igreja de São Joaquim para instalação da Escola Superior de Farmácia, a
qual não chegou a entrar em funcionamento.
A Escola de Farmácia de Porto Alegre foi fundada em 1896, a de São Paulo em 1898 e
a de Recife em 1903. Em 1912, criou-se uma escola autônoma para ensino de farmácia, que
funcionava como um instituto da Universidade de São Paulo. Em 1913, foi criada a
Associação Brasileira de Farmacêuticos. No ano seguinte, organizou-se o segundo Congresso
Brasileiro de Farmácia (37 anos depois do primeiro!).
Em 1916, fundou-se a Associação Brasileira de Farmacêuticos, no Rio de Janeiro.
Nesse mesmo ano, lançou-se a Revista da União Farmacêutica de São Paulo. Nesse mesmo
ano, realiza-se o Congresso Médico Paulista, com uma importante seção de farmácia. Desse
evento resultou a publicação Farmacopéia Paulista. Esse documento tem especial
impor-tância, porque logo seria adotado por todo o Estado e depois aceito em vários outros estados
da União.
A indústria brasileira de medicamentos começa em fins do século XIX, quando vários
farmácias começam a fabricar preparados, muitos dos quais acabaram por tornar-se bastante
populares e serem comercializados durante décadas. Algumas dessas farmácias evoluíram
para importantes laboratórios, que passariam mais tarde a pertencer a grandes grupos
estrangeiros. Menda (2002, p. 33) apresenta um panorama geral desses pioneiros:
Silveira formou-se em 1905 em São Paulo, foi o fundador do Instituto Medicamenta Fontoura, onde fabricou o famoso Biotônico Fontoura a partir de 1910, conhecido no País inteiro na primeira metade do século XX. (...) Outros pioneiros da indústria farmacêutica brasileira foram Luis Eduardo da Silva Araújo, que, ao instalar a Farmácia Silva Araújo no Rio de Janeiro, em 1871, tornou-se o primeiro de uma família de fabricantes de remédios no País. No laboratório a vapor montado em 1891, continuou a preparar o bastante conhecido vinho reconstituinte Silva Araújo, cuja fabricação datava de 1880 e em cuja composição constavam, além de vinho, a quina, a peptona e o lactofostato de cálcio. Era de grande aceitação o Catá1ogo de extratos fluidos da casa Silva Araújo. Os demais farmacêuticos da família Silva Araújo foram Francisco Manuel, Júlio Eduardo, Guilherme, Paulo e Carlos, nascido em 1894 e morto cm 1976. Este último foi médico e historiador da farmácia e da medicina brasileiras.
Tal era a atividade dos laboratórios brasileiros que, em 1922, o jornal O Estado de São
Paulo informava: “No ano passado, diminuiu muito a importação de produtos químicos,
drogas e especialidades farmacêuticas”. O jornal apresenta números bastante eloquentes: Em
1921, foram recebidas 14.816 toneladas de produtos farmacêuticos, contra 33.940 toneladas
em 1920, 27.203 em 1919, 31.418 em 1918 e 41.841 em 1913. Já a fabricação nacional
cresceu de 17.380 contos de réis em 1916 para 53.300 contos de réis em 19198, mais que
triplicando em um período de apenas três anos. Essa redução drástica no volume das
importações de medicamentos, combinada com o crescimento acentuado, em valores
monetários, ilustram claramente um crescimento vertiginoso da indústria de medicamentos no
Brasil da época.
Em 1922, aconteceu no Rio de Janeiro o I Congresso Brasileiro de Farmácia9,
promovido pela Associação Brasileira de Farmacêuticos. Nesse congresso, o professor de
Farmácia e químico do Laboratório Nacional de Análise, Rodolfo Albino Dias, apresentou
8 A unidade monetária brasileira passou, ao longo da história, por diversas reformas. Todavia, o critério adotado neste trabalho foi referir-se aos valores monetários na forma original de cada época. Deste modo, o cruzeiro foi instituído em 1942. A nova unidade monetária substituiu o real, que foi o padrão da nossa moeda até aquela data. O contínuo crescimento da taxa de inflação levou o dinheiro brasileiro a passar por diversos nomes (cruzeiro, cruzeiro novo, cruzado e agora, novamente, o real).
seu projeto para o Código Farmacêutico Brasileiro, que fora elaborado ao longo de mais de
dez anos. Concluído o texto, em 1924, o mesmo foi apresentado a Carlos Chagas, diretor do
Departamento Nacional de Saúde Pública. Após análise por uma comissão formada por
professores e farmacêuticos, a obra foi aceita como o Código Nacional Farmacêutico, com a
supressão de alguns artigos. Em 1926, decreto presidencial adotou a farmacopéia de Albino
Dias como o Código Farmacêutico Brasileiro.
Essa nossa primeira farmacopéia, publicada pela Companhia Editora Nacional, tinha
1150 páginas e catalogava 183 espécies de plantas medicinais brasileiras, juntamente com
descrições de drogas, fórmulas para se preparar extratos vegetais e outras informações.
Em 1924, fundou-se a Sociedade de Farmácia e Química, em São Paulo. A revista
publicada por essa sociedade passou a denunciar escolas que forneciam diplomas falsos de
farmacêutico.
Em 1925, com a reforma do ensino, o curso de Farmácia passou a ter duração de
quatro anos. Também se passou a exigir que os candidatos tivessem curso superior completo.
Três anos depois, um decreto regulamentou o exercício da profissão de farmacêutico no
Brasil.
Em 1936, a descoberta da penicilina, aliada ao desenvolvimento da indústria
farmacêutica, exigiu a revisão da Farmacopéia Brasileira. Para isso, foi formada uma
comissão que acabou desfeita em 1943, por divergências entre os membros. Dois anos depois,
foi formada uma segunda comissão, a qual determinou que a elaboração de produtos oficinais
se desse segundo as farmacopéias americana e inglesa, manuais franceses e italianos e no
Guia Médico de Chernoviz.
Segundo Menda (2002), pesquisa publicada por Cândido Fontoura em 1938 revelou
que havia, no Brasil da época, 6.261 farmácias, ou uma cerca de 7.000 habitantes. Também
20.497, tem-se o primeiro regulamento da indústria farmacêutica brasileira. Em 1951, a
Comissão de Padronização Farmacêutica de São Paulo começou a preparar a segunda edição
da Farmacopéia Brasileira, que só foi publicada em 1959.
A Segunda Guerra Mundial fez com que se intensificasse, especialmente nos EUA e
Alemanha, a pesquisa por novos fármacos, constituindo o que Modell (apud MACHADO,
2002a, p. 44) chama de “explosão de drogas”. Segundo Machado (2002a), isso fez com que se
ampliasse a distância tecnológica entre os laboratórios nacionais e multinacionais, e a
indústria e mercado brasileiros de fármacos foram invadidos por empresas estrangeiras. Para
piorar esse quadro, na segunda metade da década de 50, o governo de Juscelino Kubitschek
estabeleceu uma política de implantação de empresas estrangeiras, com incentivos fiscais e de
importação. Nesse período, tem-se uma mudança importante, assinalada por Menda (2002,
p. 37),
A partir da metade do século XX o médico já não mais formulava. E o farmacêutico não mais aviava receitas, apenas comercializava o que era preparado nos laboratórios industrializados de produtos farmacêuticos. Na evolução da terapêutica, desapareceram a farmácia oficinal e a arte de formular. A radical mudança de hábitos e costumes fez com que a velha oficina de manipulação de receitas cedesse lugar aos grandes laboratórios de produção de medicamentos e especialidades diversas, inclusive cosméticos e alimentos.
Apoiada nas ciências exatas e biológicas, de um lado, e na tecnologia industrial mais avançada, de outro, a Farmácia de hoje não só prepara e avalia aquelas especialidades, mas procura novas matérias-primas e novos processos que tornem os medicamentos mais acessíveis.
O último marco histórico que se gostaria de assinalar aqui é a publicação, em 1999, da
Lei 9.787, a Lei dos Genéricos, já brevemente apresentada aqui, seguida das legislações
complementares. No início do terceiro milênio, esses novos dispositivos legais têm exercido
2.1 A POLÍTICA NACIONAL DE MEDICAMENTOS
O modelo de atenção à saúde estabelecido pelo governo militar, desde meados dos
anos 60 até meados dos anos 70, tinha caráter assistencialista e favorecia os interesses
corporativos do empresariado da área. Dentro desse espírito, é que se cria, em 1971, a Central
de Medicamentos (CEME), com o objetivo, segundo Fernandes et al. (2004, p. 18), de
“promover e organizar o fornecimento de medicamentos àqueles que não tivessem condições
de adquiri-los com recursos próprios”. Tinha também a CEME como meta a substituição
progressiva das importações, a partir de uma política de fortalecimento do setor
químico--farmacêutico e da implantação de um sistema estatal de produção de medicamentos
essenciais. Para isso, a CEME passou a atuar como reguladora da produção e distribuição dos
medicamentos produzidos pelos laboratórios farmacêuticos subordinados ou vinculados aos
ministérios (FERNANDES et al., 2004).
A partir de meados dos anos 70, contudo, esse modelo assistencialista entrou em crise
financeira. Com isso, as políticas destinadas a favorecer a produção tiveram que dar lugar a
outras que ampliassem o acesso da população aos remédios. Como parte dessas ações, já em
fins dos anos 80, a CEME passou a elaborar uma série de publicações que visavam a
fortalecer suas ações na área de assistência farmacêutica. Dois desses documentos tiveram
especial importância: Medicamentos essenciais – os caminhos da autonomia e Medicamentos
essenciais – medidas para assegurar o abastecimento interno. No primeiro documento,
mostrava-se que 80% da população brasileira enquadrava-se no grupo de baixo poder
aquisitivo (renda familiar abaixo de cinco salários-mínimos) e que apenas 48% da população
brasileira tinha acesso aos medicamentos essenciais. Isso implicava, segundo o documento, a
necessidade de se fortalecerem as ações da CEME, no sentido de universalizar o acesso aos
medicamentos essenciais. Duas ações eram apontadas como centrais: busca da autonomia
20% do mercado. Já o segundo documento delineava melhor essas propostas e sugeria
medidas para triplicar a produção interna de medicamentos essenciais por empresas nacionais
privadas e estatais (FERNANDES et al., 2004).
Em 1987, o Ministério da Saúde criou a Farmácia Básica, visando à racionalização do
fornecimento de medicamentos para atenção básica de saúde. O projeto previa a
disponibilização de módulos-padrão de suprimento de medicamentos destinados a combater
as doenças mais comuns entre a população brasileira. Esses módulos, cuja composição
baseava-se em dados de morbidade e buscavam contemplar as diferentes realidades das
regiões brasileiras, destinavam-se ao atendimento de três mil pessoas durante seis meses, com
um conjunto de 48 medicamentos, que depois foi ampliado para 60 medicamentos, com a
inclusão de remédios de uso contínuo. Segundo Fernandes et al. (2004), ainda que as
diversidades regionais houvessem sido consideradas, o modelo de módulos mostrou-se
ineficiente, porque houve falta de alguns medicamentos e excesso de outros, tendo-se,em
conseqüência, grave desperdício. Esse e outros problemas impediram que o programa tivesse
o alcance esperado.
A Constituição de 1988 instituiu como um dos deveres do Estado garantir a assistência
à saúde de forma universal, integral e igualitária a todos os brasileiros. Dois anos depois,
publica-se a Lei 8080/90, a chamada Lei Orgânica da Saúde (BRASIL, 1990), que implantou
o SUS – Sistema Único de Saúde. Esse é ainda hoje o principal dispositivo legal a regular as
ações governamentais na área da saúde. Os objetivos do Sistema Único de Saúde são assim
descritos no documento Avaliação da assistência farmacêutica no Brasil:
SUS, assim como o controle da qualidade e segurança de medicamentos, de exames, de alimentos, higiene e adequação de instalações que atendem o público, onde atua a Vigilância Sanitária.
Por meio do SUS, todos os cidadãos têm direito a serviços de atenção à saúde em Unidades de Saúde vinculadas ao SUS, sejam públicas (da esfera municipal, estadual e federal) ou privadas, as quais participam de forma complementar do sistema, por meio de contratos e convênios de prestação de serviço ao Estado, quando as unidades públicas de assistência à saúde não são suficientes para garantir o atendimento a toda a população de uma determinada região. (MS/OPAS/OMS, 2005, p. 45)
No mesmo ano de 1990, durante o governo Collor, a CEME entrou em grave crise,
relacionada à falta de objetivos claros para a instituição, aliada a denúncias de corrupção. Em
1997, a CEME acabou por ser desativada, o que provocou a necessidade de uma nova política
para o setor. Com isso, criou-se, em 1997, o Programa Farmácia Básica (PFB), o qual,
segundo Fernandes et al. (2004) visava “promover o acesso da população dos municípios
mais carentes aos medicamentos essenciais”. Os medicamentos da farmácia básica, destacam
os autores, “destinavam-se à atenção primária, sendo exclusivamente distribuídos para os
serviços ambulatoriais que dispunham de médicos para sua correta prescrição”
(FERNANDES et al., 2004, p. 21).
Como na experiência anterior, também se organizaram os medicamentos em
módulos-padrão, desta vez com 40 medicamentos essenciais, que eram distribuídos, nas
mesmas quantidades, aos 4.199 municípios brasileiros com população inferior a 21.000
habitantes. Propuseram-se duas etapas para a implantação do PFB. Na primeira, prevista para
o terceiro trimestre de 1997, a CEME iria comprar e distribuir os módulos-padrão. Na
segunda etapa, que iniciaria em 1998, os estados já teriam determinado seus padrões de
consumo. Assim, a distribuição passaria a ser feita com base nesses padrões e não através de
módulos com quantidades preestabelecidas.
Com o fim da CEME, a gestão do PFB passou a ser feita pela Diretoria de Programas
mais importante foi a adoção de uma política de distribuição por módulos-padrão muito
semelhante à tentada em fins da década de 1980. De acordo com Fernandes et al. (2004),
repetiram-se os problemas de falta de alguns medicamentos e desperdício de outros, e o
Programa Farmácia Básica novamente não obteve o alcance que se esperava.
A atual Política Nacional de medicamentos, definida pela Portaria n° 3.916/98, busca
evitar falhas dessa natureza. Trata-se de um documento que visa definir o papel das três
instâncias de governo (federação, estados e municípios) na condução do modelo de
Assistência Farmacêutica adotado no Brasil.
A atual Política Nacional de Medicamentos contrapõe-se a tendência histórica de
centralização da administração pública brasileira. A Lei 8080/90, além de criar o SUS,
estabelece, no seu artigo 7°, os Princípios e Diretrizes do Sistema Único de Saúde:
As ações e serviços públicos de saúde e os serviços privados contratados ou conveniados que integram o Sistema Único de Saúde – SUS são desenvolvidos de acordo com as diretrizes previstas no Art, 198 da Constituição Federal, obedecendo ainda aos seguintes princípios:
I – universalidade de acesso aos serviços, de saúde em todos os níveis de assistência;
II – integralidade de assistência, entendida como um conjunto articulado e contínuo das ações e serviços preventivos e curativos, individuais e coletivos, exigidos para cada caso em todos os níveis de complexidade do sistema;
III – preservação da autonomia das pessoas na defesa de sua integridade física e moral;
IV – igualdade da assistência à saúde, sem preconceitos ou privilégios de qualquer espécie;
V – direito à informação. às pessoas assistidas, sobre sua saúde;
VI – divulgação de informações quanto ao potencial dos serviços de saúde e a sua utilização pelo usuário;
VII – utilização da epidemiologia para o estabelecimento de prioridades, a alocação de recursos e a orientação programática;
VIII – participação da comunidade;
IX – descentralização político-administrativa. com direção única em cada esfera de governo;
X – integração em nível executivo das ações de saúde, meio ambiente e saneamento básico;
XI – conjugação dos recursos financeiros, tecnológicos, materiais e humanos da União, dos Estados, do Distrito Federal e dos Municípios na prestação de serviços de assistência à saúde da população;
XII – capacidade de resolução dos serviços em todos os níveis de assistência; e
XIII – organização dos serviços públicos de modo a evitar duplicidade de meios para fins idênticos. (BRASIL, 1990)
A partir dessas diretrizes, como destacam Fernandes et al. (2004), foi necessário
repensar o modelo e assistência farmacêutica que se tinha até então, de forma a contemplar
especialmente a questão da descentralização de ações prevista no texto legal. Daí a relevância
da instituição da Portaria 3.916/98. Em seu capítulo 3, estabelece a Portaria:
Para assegurar o acesso da população a medicamentos seguros, eficazes e de qualidade, ao menor custo possível, os gestores do SUS. nas três esferas de Governo, atuando em estreita parceria, deverão concentrar esforços no sentido de que o conjunto das ações direcionadas para o alcance deste propósito estejam balizadas pelas diretrizes a seguir explicitadas. (BRASIL, 1998)
Vêm a seguir as diretrizes, resumidas a seguir:
a) Adoção de uma Relação de Medicamentos Essenciais. São considerados
medicamentos essenciais “aqueles produtos considerados básicos e indispensáveis para
atender a maioria dos problemas de saúde da população” (BRASIL, 1998). Segundo o texto
legal, esses produtos devem estar sempre disponíveis para os segmentos da sociedade que
deles necessitem. Visando isso, compôs-se uma lista nacional de medicamentos, para servir de
referência tanto para a indústria farmacêutica direcionar pesquisa e produção, como para a
definição de listas de medicamentos essenciais nos âmbitos municipal e estadual,
considerando a situação epidemiológica específica.
Essa lista de medicamentos, a RENAME – Relação Nacional de Medicamentos, deve
receber atualização constante e, como destaca a Portaria 3.916, constitui “imprescindível
ao tratamento e controle da maioria das patologias prevalentes no País”. Ressalta também a
Portaria que “no processo de atualização contínua da RENAME, deverá ser dada ênfase ao
conjunto dos medicamentos voltados para a assistência ambulatorial, ajustado, no nível local,
às doenças mais comuns à população, definidas segundo prévio critério epidemiológico”.
b) Regulamentação sanitária de medicamentos. As ações aqui previstas dizem
respeito principalmente às
questões relativas ao registro de medicamentos e à autorização para o funcionamento de empresas e estabelecimentos, bem como as restrições e eliminações de produtos que venham a revelar-se inadequados ao uso, na conformidade das informações decorrentes da farmacovigilância (BRASIL, 1998).
Segundo essa diretriz, também receberá atenção especial a promoção do uso de
medicamentos genéricos. Para isso, são previstas como estratégias para favorecer a
consolidação do uso dos medicamentos genéricos:
a) a obrigatoriedade da adoção da denominação genérica nos editais, propostas, contratos e notas fiscais – bem como de exigências sobre requisitos de qualidade dos produtos;
b) a obrigatoriedade da adoção da denominação genérica nas compras e licitações públicas de medicamentos, realizadas pela Administração Pública; c) a adoção de exigências específicas para o aviamento de receita médica ou odontológica relativas à sua forma e à identificação do paciente e do profissional que a prescreve;
d) a apresentação da denominação genérica nas embalagens, rótulos, bulas, prospectos, textos e demais materiais de divulgação e informação médica. (BRASIL, 1998).
c) Reorientação da assistência farmacêutica. A Portaria 3.916/98 prevê que se
reoriente o modelo de assistência farmacêutica, de forma que não se limite à aquisição e à
distribuição de medicamentos. As ações propostas visam promover o acesso da população aos
medicamentos essenciais. Baseia-se a reorganização do modelo de assistência farmacêutica
a) (...) descentralização da gestão;
b) (...) promoção do uso racional dos medicamentos;
c) (...) otimização e na eficácia do sistema de distribuição no setor público; d) (...) desenvolvimento de iniciativas que possibilitem a redução nos
preços dos produtos, viabilizando, inclusive, o acesso da população aos produtos no âmbito do setor privado. (BRASIL, 1998).
O princípio da descentralização da gestão é aplicável especialmente aos medicamentos
essenciais. Entretanto, não isenta o poder público federal e estadual da responsabilidade de
aquisição e distribuição dos medicamentos especiais, utilizadas em doenças assim definidas
na Portaria:
a) doenças que configuram problemas de saúde pública, que atingem ou põem em risco as coletividades e cuja estratégia de controle concentra-se no tratamento de seus portadores;
b) doenças consideradas de caráter individual que, a despeito de atingir número reduzido de pessoas, requerem tratamento longo ou até permanente, com o uso de medicamentos de custos elevados;
c) doenças cujo tratamento envolve o uso de medicamentos não disponíveis no mercado. (BRASIL, 1998).
Esses medicamentos serão distribuídos de forma centralizada. Segundo a Portaria, na
decisão por centralizar ou não a distribuição de um dado medicamento, depois de
consideradas as questões acima, relativas à natureza da doença, também é preciso levar em
conta critérios técnicos e administrativos e mais específicos, por exemplo:
a) o financiamento da aquisição e da distribuição dos produtos, sobretudo no tocante à disponibilidade de recursos financeiros;
b) o custo-benefício e o custo-efetividade da aquisição e distribuição dos produtos em relação ao conjunto das demandas e necessidades de saúde da população;