Universidade de Trás-os-Montes e Alto Douro
Síndrome poliúria/ polidipsia em cães e gatos
Dissertação de Mestrado em Medicina Veterinária
Vera Marisa Alves Lima
Orientadora: Professora Doutora Maria João Miranda Pires
Coorientador: Dr. Luís Almeida
Universidade de Trás-os-Montes e Alto Douro
Síndrome poliúria/ polidipsia em cães e gatos
Dissertação de Mestrado em Medicina Veterinária
Vera Marisa Alves Lima
Orientadora: Professora Doutora Maria João Miranda Pires
Coorientador: Dr. Luís Almeida
Composição do Júri:
Professor Doutor Luís Avelino da Silva Coutinho Patarata
Professora Doutora Felisbina Luísa Pereira Guedes Queiroga
Professora Doutora Ana Cristina Silvestre Ferreira
Professora Doutora Maria João Miranda Pires
Doutor Luís Almeida
ii
Resumo
A síndrome poliúria/polidipsia (PU/PD) é frequente em pequenos animais. Em geral os proprietários do animal dizem que este urina muito e consequentemente tem uma sede exacerbada, o que faz com que estes problemas sejam abordados como um só, tornando-se um dos desafios mais complexos da clínica de pequenos animais.
Uma vez que esta síndrome está associada a uma vasta gama de doenças a sua abordagem diagnóstica deve ser o mais completa e sistemática possível, para que seja possível excluir as suas causas mais comuns antes de se realizarem exames complementares mais específicos, na tentativa de chegar a um diagnóstico definitivo. O presente trabalho, tem como objetivo, através da revisão bibliográfica e da apresentação de alguns casos clínicos, demonstrar o que é a PU/PD, quais as suas causas, por que mecanismos surge, qual a melhor forma de abordagem diagnóstica e quais os tratamentos e prognósticos que a ela estão associados.
O trabalho realizado nesta abordagem pode ser demorado e dispendioso, pelo que o proprietário deve ser informado de todas as etapas e do seu custo e deve assumir o compromisso de realizar corretamente a terapêutica instituída, para que o prognóstico seja o mais favorável possível e o seu animal possa viver com qualidade.
A parte prática deste trabalho foi realizada no Hospital Veterinário de Braga, num período de 7 meses (de agosto 2011 a fevereiro de 2012). Os casos clínicos aqui apresentados foram escolhidos em função da presença da PU/PD como sinal clinico e de acordo com a casuística da instituição. Deste modo, serão apresentados um caso de Diabetes mellitus, um caso de Hiperadrenocorticismo e um caso de Piómetra.
iii
Summary
The syndrome polyuria / polydipsia (PU / PD) is common in small animals. In general, pet owners say that they urine a lot and consequently are very thirsty, these problems are often addressed as one, making it one of the most complex challenges of treating small animals.
Since the syndrome is associated with a wide range of diseases its diagnostic approach should be as complete and systematically as possible, in order to exclude the most common causes before performing any specific additional tests, in an attempt to reach a definitive diagnosis.
The present study aims, through literature review and clinical cases presentation, to demonstrate what is PU / PD, its causes, mechanisms by which arises, what better way to diagnosis and whichThe work done using this approach can be time consuming and expensive, so the owner must be informed of all steps and cost and must commit to properly perform the therapy instituted, so the prognosis is as favorable as possible and the pet can have a quality life treatments and predictions that are associated with it. The practical part of this work was performed at the Veterinary Hospital of Braga, a period of 7 months (August 2011 to February 2012). The case studies presented here were chosen because of the presence of the PU / PD as clinical sign and according to the casuistry of the institution. Thus, it will be presented a case of Diabetes mellitus, a case of Hyperadrenocorticism and a case of Pyometra.
iv
Índice
I. Revisão bibliográfica………..1
1. Introdução………...1
2. Fisiologia do balanço hídrico………...2
2.1. Hormona antidiurética……….3
2.2. Estimulação da secreção da hormona antidiurética………...3
2.3. Ação da hormona antidiurética………...4
2.4. Mecanismo da sede……….6
3. Causas de poliúria/polidipsia………...8
3.1. Polidipsia primária………...9
3.2. Poliúria primária………10
3.2.1. Diabetes insipidus central………10
3.2.2. Diabetes insipidus nefrogénica………11
3.2.2.1. Diabetes insipidus nefrogénica primária……….11
3.2.2.2. Diabetes insipidus nefrogénica secundária……….12
3.2.3. Diurese osmótica………...12
4. Abordagem diagnóstica da PU/PD………...13
4.1. Identificação do animal………...13
4.2. História clínica………...14
4.3. Exame físico………..15
4.3.1. Exame dos linfonodos periféricos………...16
4.3.2. Exame dermatológico………...16
4.3.3. Exame oftalmoscópico………...16
4.3.4. Exame do abdómen………...16
4.3.5. Exame do aparelho reprodutivo………...17
4.3.6. Exame retal………...17
4.3.7. Outras alterações/dados………...17
v
4.4.1. Análise de urina………...18
4.4.2. Hemograma e perfil bioquímico sérico………20
4.4.3. Medição das hormonas da tiroide………...21
4.4.4. Testes de função das glândulas adrenais………..22
4.4.5. Medição dos ácidos biliares………...23
4.4.6. Serologia e teste de reação em cadeia da polimerase (PCR)…………...23
4.4.7. Imagiologia………..23
4.4.8. Teste da privação de água………...25
4.4.9. Teste de resposta à desmopressina………...29
4.4.10. Medição da osmolaridade e da concentração plasmática da ADH…...30
5. Tratamento………...31
6. Prognóstico………....32
II. Objetivos………...33
III. Casos clínicos………...34
1. Introdução………...34
2. Apresentação dos casos clínicos………..37
2.1. Diabetes mellitus………..37 2.1.1. Identificação do animal………...37 2.1.2. História clínica………37 2.1.3. Exame físico………...38 2.1.4. Lista de problemas………..38 2.1.5. Diagnósticos diferenciais………38 2.1.6. Exames complementares………38 2.1.7. Diagnóstico……….40 2.1.8. Tratamento………..40 2.1.9. Acompanhamento………...41 2.1.10. Discussão………..43 2.2. Piómetra………47 2.2.1. Identificação do animal………..47
vi 2.2.2. História clínica………48 2.2.3. Exame físico………...48 2.2.4. Lista de problemas………..49 2.2.5. Diagnósticos diferenciais………49 2.2.6. Exames complementares………49 2.2.7. Diagnóstico……….50 2.2.8. Tratamento………..51 2.2.9. Acompanhamento………...53 2.2.10. Discussão………..53 2.3. Hiperadrenocorticismo……….56 2.3.1. Identificação do animal………..56 2.3.2. História clínica………56 2.3.3. Exame físico………...57 2.3.4. Lista de problemas………..57 2.3.5. Diagnósticos diferenciais………57 2.3.6. Exames complementares………57 2.3.7. Diagnóstico……….60 2.3.8. Tratamento………..60 2.3.9. Acompanhamento………...60 2.3.10. Discussão………..60 IV. Conclusão……….64 V. Bibliografia………....65
vii
Lista de figuras
Fig. 1 – Hospital Veterinário de Braga (HVB) (Fotografia gentilmente cedida pelo HVB).
Fig. 2 – Consultórios do HVB (Fotografias gentilmente cedidas pelo HVB). Fig. 3 – Sala de radiografia (Fotografias gentilmente cedidas pelo HVB). Fig. 4 – Sala de ecografia (Fotografia gentilmente cedida pelo HVB). Fig. 5 – Laboratório (Fotografia gentilmente cedida pelo HVB).
Fig. 6 – Internamento geral (Fotografia gentilmente cedida pelo HVB).
Fig. 7 – Internamento das Doenças Infetocontagiosas (Fotografia gentilmente cedida pelo HVB).
Fig. 8 – Sala de cirurgia (Fotografia gentilmente cedida pelo HVB).
Fig. 9 – Ché, gato Europeu comum, suspeito de Diabetes mellitus (Fotografia gentilmente cedida pelo HVB).
Fig. 10 – Medição da glicemia no HVB (Fotografia gentilmente cedida pelo HVB). Fig. 11 – Dieta prescrita para o tratamento da Diabetes mellitus (Fotografia gentilme1nte cedida pelo HVB).
Fig. 12 – Animal canulado para efetuar fluidoterapia (Fotografia gentilmente cedida pelo HVB).
Fig. 13 – Petra, Bullmastiff, com suspeita de piómetra (Fotografia gentilmente cedida pelo HVB).
Fig. 14 – Presença de um corrimento sanguinolento a nível da vulva (Fotografias gentilmente cedidas pelo HVB).
Fig. 15 – Animal preparado, pré-medicado e entubado, para realização da cirurgia (Fotografias gentilmente cedidas pelo HVB).
Fig. 16 – Imagens da Ovariohisterectomia (Fotografias gentilmente cedidas pelo HVB). Fig. 17 – Útero removido na cirurgia (Fotografia gentilmente cedida pelo HVB).
Fig. 18 – Petra no pós-operatório (Fotografias gentilmente cedidas pelo HVB). Fig. 19 – Jonas, Beagle, suspeito de HAC (Fotografia gentilmente cedida pelo HVB). Fig. 20 – Imagem ecográfica das glândulas adrenais do Jonas (Fotografias gentilmente cedidas pelo HVB).
Fig. 21 – Administração da ACTH e recolha de sangue para realização do teste de estimulação com ACTH (Fotografias gentilmente cedidas pelo HVB).
viii
Lista de Tabelas
Tabela 1 – Diagnósticos diferenciais de PU/PD em cães e gatos. Adaptado de Peterson e Nichols, 2004; Lunn e James, 2007.
Tabela 2 – Abordagem diagnóstica inicial para a PU/PD. Adaptado de Peterson e Nichols, 2004.
Tabela 3 – Diferenciação entre as 3 causas menos frequentes de PU/PD. Adaptado de Peterson e Nichols, 2004.
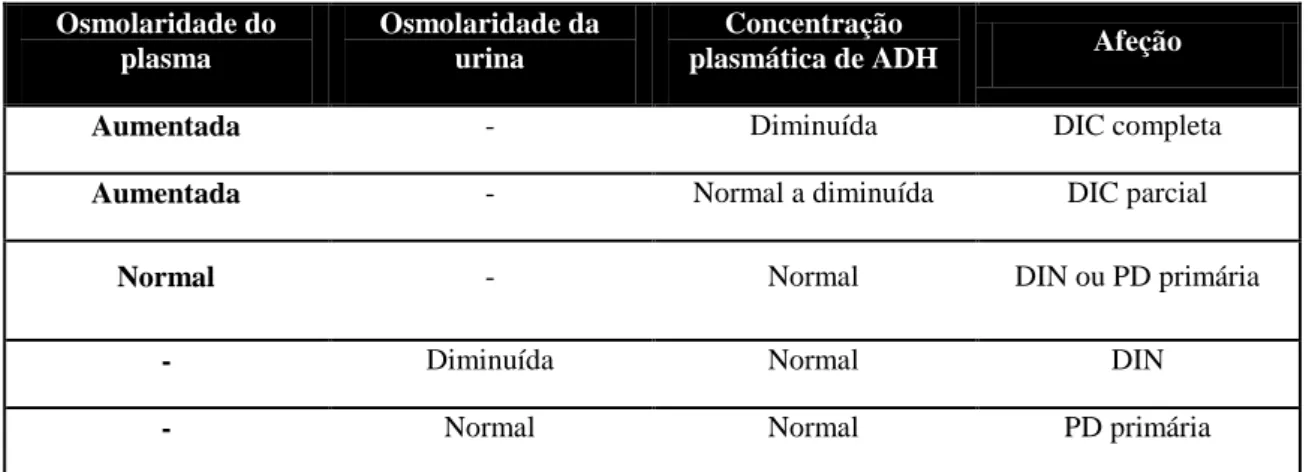
Tabela 4 – Alterações na osmolaridade plasmática e urinária em função da doença subjacente. Adaptado de Coppo, 2009.
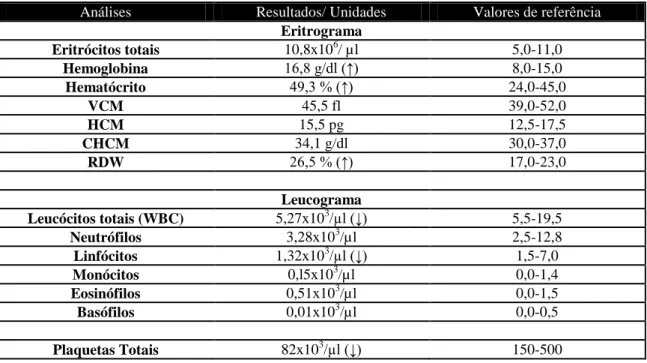
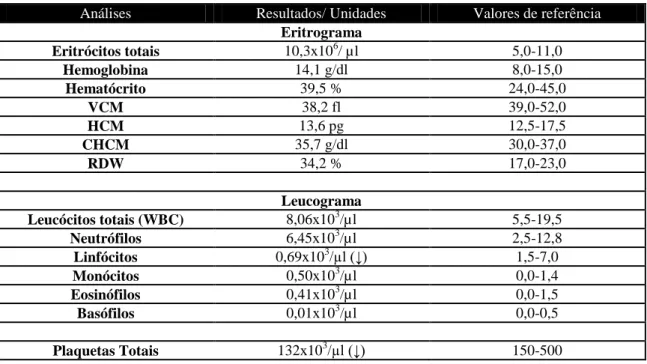
Tabela 5 – Resultados do primeiro hemograma do Ché. Tabela 6 – Resultados do primeiro perfil bioquímico do Ché. Tabela 7 – Resultados da cultura e antibiograma da urina do Ché. Tabela 8 – Resultados do segundo hemograma do Ché.
Tabela 9 – Resultados do segundo perfil bioquímico do Ché. Tabela 10 – Resultados do terceiro perfil bioquímico do Ché. Tabela 11 – Resultados do hemograma da Petra.
Tabela 12 – Resultados do perfil bioquímico da Petra. Tabela 13 – Resultados do hemograma de Jonas. Tabela 14 – Resultados do perfil bioquímico do Jonas. Tabela 15 – Resultados da análise de urina do Jonas.
Tabela 16 – Resultados do teste de estimulação com ACTH do Jonas.
Tabela 17 – Resultados do teste de supressão com Dexametasona a doses baixas do Jonas.
ix
Lista de siglas e abreviaturas
ACTH – Hormona adrenocorticotrófica ADH – Hormona antidiurética
ALT – Alanina aminotransferase BID – Duas vezes ao dia
°C – Graus centígrados
DDAVP – 1-desamino 8-arginina vasopressina
DIC – Diabetes insipidus central DIN – Diabetes insipidus nefrogénica DM – Diabetes mellitus
DU – Densidade urinária
E. coli – Echerichia coli
FA – Fosfatase alcalina
HAC – Hiperadrenocorticismo
HVB – Hospital Veterinário de Braga IR – Insuficiência renal
IRC – Insuficiência renal crónica IV - Intravenoso
Na+ - Sódio
NaCl – Cloreto de sódio
PCR – Reação em cadeia da polimerase PD – Polidipsia
PO – Por via oral PU – Poliúria
RM – Ressonância magnética SC - Subcutâneo
SID – Uma vez por dia T4 – Tiroxina
TC – Tomografia computorizada TID – Três vezes ao dia
x
Agradecimentos
Os meus mais sinceros agradecimentos à Professora Doutora Maria João Pires por aceitar orientar a presente dissertação de mestrado, pelo tempo despendido com a mesma e por todos os comentários e sugestões feitos ao texto.
Tenho de agradecer também ao Dr. Luís Almeida, por me ter recebido como estagiária no seu Hospital Veterinário (Hospital Veterinário de Braga), por aceitar ser meu coorientador, por ter transmitido o seu vasto conhecimento clínico e por me permitir aumentar os meus conhecimentos teóricos e iniciar-me na prática clínica.
Gostaria de agradecer a toda a equipa do Hospital Veterinário de Braga, nas pessoas da Dra. Rita Cunha, Dra. Elisa Pinto, Dra. Filipa Neto, dos enfermeiros Alexandra Branco, Bruno Martins e Tiago Abreu e dos auxiliares Pedro Quintão e Ana Araújo por todo o auxílio prestado, pela partilha de conhecimentos, pela paciência, dedicação e companheirismo. Obrigado por me fazerem sentir parte da equipa.
Gostaria de agradecer a alguém muito especial e que, infelizmente, já não se encontra entre nós, o meu avô Manuel Camões, de quem sinto muitas saudades. Foi com ele que desenvolvi o gosto pela terra e pelos animais. Na sua simplicidade ensinou-me muitas coisas, que me fizeram desejar ser Médica Veterinária. Foi a força motriz para que eu realizasse este sonho.
De seguida tenho que agradecer aos meus pais, João e Adelaide Caldas e irmãos Raul e Pedro Lima, pelo enorme esforço económico que fizeram para que eu pudesse tirar uma segunda licenciatura, pela sua força, pelo seu carinho e pelo seu apoio em todos os momentos e em especial naqueles em que por vezes eu julgava não ser capaz de seguir em frente. O meu muito obrigado pelo sacrifício que exigi a todos.
Tenho também de agradecer ao meu namorado, Emanuel Ortega, por ter aceitado fazer uma pausa nos nossos planos de vida enquanto casal, para que eu realizasse este sonho. Sei que por vezes foi duro mas espero poder recompensá-lo num futuro próximo. Obrigado por todo o teu apoio e compreensão.
Os meus agradecimentos a todos os meus familiares que, direta ou indiretamente contribuíram para que este SONHO se realizasse.
Por último, mas não menos importante, gostaria de agradecer a todos os meus amigos, por acharem que seria capaz de seguir em frente com esta grande aventura, por toda a força, apoio e carinho que me deram. Por nunca me fazerem pensar que estava sozinha. Vocês sabem quem são.
1
I. Revisão Bibliográfica
A síndrome poliúria/ polidipsia
1. Introdução
A poliúria/polidipsia (PU/PD) é uma síndrome frequente na prática clínica de animais de companhia (Pond, 1982; Nelson e Couto, 2000; Schoeman, 2008), mas raramente é observada numa consulta e a identificação deste problema requer a cooperação do proprietário (Ramsey e McGrotty, 2002). Em geral, uma das causas mais comuns da ida ao médico veterinário são as preocupações sobre os hábitos urinários atípicos do animal de estimação (Ettinger e Feldman, 1992; Feldman, 2012). Esta síndrome está associada a uma ampla variedade de distúrbios endócrinos e metabólicos (Nichols,1992; Vonderen et al, 1999). Apesar do proprietário poder observar que o seu animal de estimação bebe ou urina de forma excessiva, não é possível que qualquer uma destas condições persista isoladamente (Ramsey e McGrotty, 2002; Lunn e James, 2007; Thomason e Hoover, 2009). O que geralmente acontece é que os animais cujos proprietários afirmam urinar muito têm também, em geral, uma sede exacerbada (Lunn e James, 2007; Coppo, 2009). Portanto a poliúria (PU) e a polidipsia (PD) são abordadas como um problema médico único e é considerado como um dos desafios mais complexos na clínica de animais de companhia (Zerbe e Robertson, 1981; Pond, 1982; Nelson e Couto, 2000; Lunn e James, 2007; Coppo, 2009).
Um cão ou gato saudável bebe aproximadamente 20 a 90 ml/kg/dia dependendo do teor de humidade da dieta, da temperatura e humidade ambiente, e do nível de atividade do animal. O débito urinário normal varia entre 20 a 45 ml/kg/dia (Breitschwerdt, 1981; Pond, 1982; Barsanti et al, 2000; DiBartola, 2006; Schoeman, 2008;). Assim define-se a PD como o consumo de água que excede os 100 ml/kg/dia e a PU como o débito urinário que ultrapassa os 50 ml/kg/dia (Dunn, 1990; Meric, 1995; Taylor, 2000; Cohen e Post, 2002; Feldman e Nelson, 2004; DiBartola, 2006). Na prática estas definições rígidas apresentam um valor limitado, no que se refere à tentativa de determinar se a PU/PD deve ser ou não incluída na lista de problemas de um determinado animal, pelo que estes valores devem ser considerados como diretrizes e não como limites rígidos (Nelson e Couto, 2000; Ramsey e McGrotty, 2002; Behrend, 2005; Lunn e James, 2007).
2
O balanço entre as perdas e o consumo de água resulta de interações entre o hipotálamo, a hipófise e o rim, e é mantido pela sede e pela excreção renal de água e sal (Schoeman, 2008; Peterson, 2012). Qualquer anomalia que interfira nestas interações resulta nos sinais clínicos de PU/PD.
O estudo para determinar as causas desta síndrome pode ser demorado, dispendioso e confuso, e a PU/PD apresenta uma morbilidade significativa, especialmente nos animais com resultados laboratoriais de rotina normais ou ligeiramente acima do normal (Nichols, 1992; Olenick, 1999; Peterson e Nichols, 2004; Coppo, 2009), pelo que é necessário averiguar se o proprietário é capaz de suportar o custo de tais práticas (Coppo, 2009).
2. Fisiologia do balanço hídrico
O balanço hídrico é um processo fundamental para a vida. Nenhuma outra substância dentro do organismo dos seres vivos é tão bem regulada como água. Um défice ou um excedente tão pequeno como 15% do total de fluidos corporais é fatal (Ramsey e McGrotty, 2002). O balanço entre as perdas e o consumo de água está controlado por interações complexas entre a osmolaridade e o volume do plasma, o centro da sede, os rins, a hipófise e o hipotálamo (Pond, 1982; Ettinger e Feldman, 1992; Feldman, 2012). A disfunção em qualquer uma destas áreas produz os sinais clínicos de PU/PD (Ettinger e Feldman, 1992; Nelson e Couto, 2000; Schoeman, 2008; Feldman, 2012). O rim, mediante os processos de filtração, secreção e reabsorção tubular de água e solutos mantém o equilíbrio, sendo a produção de urina diluída ou concentrada os principais mecanismos para conservar a homeostase (Nelson e Couto, 2000; Ramsey e McGrotty, 2002; Coppo, 2008; Coppo 2009). O balanço hídrico é controlado por um sistema integrado que envolve a regulação precisa do consumo de água, através do mecanismo da sede e do controlo renal da perda de água por secreção e ação da hormona antidiurética (ADH) (Ettinger e Feldman, 1992; Feldman, 2012).
Na síndrome PU/PD o equilíbrio hidroelectrolítico do organismo está afetado (Coppo, 2009), pelo que estes sinais clínicos são reflexo de uma tentativa do organismo para regular o volume de fluidos, necessário para manter a homeostasia corporal, isto é, o organismo vai responder à perda de água (PU) aumentando o consumo da mesma (PD) (Thomason e Hoover, 2009), uma vez que a capacidade do rim para conservar água está comprometida (Hardy,1982).
3
2.1. Hormona antidiurética
A hormona antidiurética (ADH, também designada por vasopressina) desempenha um papel central no controlo da reabsorção hídrica renal, na produção e na concentração da urina e no balanço hídrico (Ettinger e Feldman, 1992; Oksche e Rosenthal, 1998; Birnbaumer, 2000; Nelson e Couto, 2000; Cohen e Post, 2002; Feldman, 2012). Esta hormona é produzida por numerosos neurónios que têm origem nos núcleos supraóptico e paraventricular do hipotálamo e que se projetam através da haste hipofisária, terminando em plexos capilares espalhados por todo o lobo posterior (pars nervosa) da hipófise (Pond, 1982; Oksche e Rosenthal, 1998; Birnbaumer, 2000; Berl and Robertson, 2000; Cohen e Post, 2002; Robinson e Verbalis, 2003). Estes plexos drenam para os seios cavernosos e veia cava superior (Hardy, 1982; Peterson e Nichols, 2004; Peterson, 2012). A ADH libertada vai então atuar a nível renal permitindo a reabsorção de água (Hardy, 1982; Nelson e Couto, 2000; Ramsey e McGrotty, 2002; Behrend, 2005).
2.2. Estimulação da secreção da hormona antidiurética
O estímulo mais importante para que ocorra a secreção da ADH, em condições fisiológicas, é a influência da osmolaridade plasmática nos recetores hipotalâmicos (Peterson e Nichols, 2004; Behrend, 2005; Thomason e Hoover, 2009; Peterson, 2012). Estes são extremamente sensíveis às alterações na osmolaridade do fluido extracelular e são estas alterações que servem como estímulo osmótico primário para a libertação da ADH (Hardy, 1982).
A osmolaridade do líquido extracelular depende principalmente da concentração de sódio (Na+) do meio interno (Ettinger e Feldman, 1992; Willard, 2002; Coppo, 2008; Coppo, 2009; Feldman, 2012). O seu controlo é obtido pela integração rigorosa da excreção de água e do seu consumo (Robertson, 1984; McKenna e Thompson, 1998). Aumentos na osmolaridade provocam sede e redução do volume urinário e aumentam a libertação da ADH (Coppo, 2009; Thomason e Hoover, 2009). A reabsorção da água depende da existência de uma hiperosmolaridade elevada na medula renal (Na+ e ureia) (Coppo, 2009; Thomason e Hoover, 2009). Na presença da ADH e de desidratação, a maioria dos animais saudáveis tem a capacidade para produzir urina com uma osmolaridade acima dos 2000 mOsm/kg (Pond, 1982; Ettinger e Feldman, 1992; Feldman, 2012).
4
Quando a osmolaridade do plasma está abaixo do nível limiar (aproximadamente 280 mOsm/kg) os níveis séricos de ADH são baixos ou até mesmo indetetáveis (Peterson e Nichols, 2004; Behrend, 2005). Acima desse limiar mínimo, a concentração da ADH circulante aumenta drasticamente em proporção direta com o aumento da osmolaridade do plasma (Peterson e Nichols, 2004). Um aumento na osmolaridade plasmática de 1 a 2% (6 mOsm) é suficiente para aumentar a secreção de ADH (Oksche e Rosenthal, 1998; Birnbaumer, 1999; Robertson, 2001; Cohen e Post, 2002; Robinson e Verbalis, 2003; DiBartola, 2006). A secreção máxima da hormona ocorre quando a osmolaridade do fluido extracelular é de 320 mOsm/kg (Behrend, 2005). Por outro lado, uma ligeira diminuição na osmolaridade plasmática inibe a libertação da ADH e consequentemente a ingestão de água, induzindo a diurese (Hardy, 1982; Pond, 1982).
A secreção da ADH é também influenciada por um amplo número de variáveis não osmóticas. Esta pode ser estimulada pela depleção de volume sanguíneo circulante (cerca de 5 a 10%) (Hardy, 1982; Peterson e Nichols, 2004; Behrend, 2005; Thomason e Hoover, 2009), por uma diminuição da pressão arterial nos barorreceptores da carótida,por uma diminuição da tensão na parede do átrio esquerdo e dos grandes vasos pulmonares secundária à diminuição do volume sanguíneo intratorácico, por um aumento da temperatura do sangue que irriga o hipotálamo, pelo sistema renina-angiotensina-aldosterona e por fatores não específicos como as náuseas, a dor, a hipoxia/hipercapnia, a hipoglicemia, o stresse e o exercício físico (Hardy, 1982; Baylis e Heath, 1977; Raff et al, 1983; Robertson, 2001; Jorgensen et al, 2002; Robinson e Verbalis, 2003). Por último, a sua secreção e atividade a nível do túbulo distal renal pode ser alterada por fármacos (acetilcolina, morfina, barbitúricos e nicotina) e hormonas (nomeadamente os glucocorticoides) (Hardy, 1982; Dunn, 1998; Feldman e Nelson, 2004; Peterson e Nichols, 2004; DiBartola, 2006).
2.3. Ação da hormona antidiurética
A principal ação biológica da ADH é a conservação dos fluidos corporais por redução da produção urinária (Robertson, 2001; Feldman e Nelson, 2004; Peterson e Nichols, 2004; Behrend, 2005). A ação antidiurética é conseguida pela promoção da reabsorção de água livre de solutos do filtrado, nos túbulos distais e ductos coletores do rim, o que permite concentrar a urina e reduzir desta forma o fluxo urinário (Hardy, 1982; Ramsey e McGrotty, 2002; Peterson e Nichols, 2004; Thomason e Hoover, 2009). A ADH
5
exerce o efeito antidiurético, estabelecendo ligação com uns recetores específicos, denominados V2, que se localizam na membrana basal das células tubulares renais
(Ettinger e Feldman, 1992; Birnbaumer, 2000; Cohen e Post, 2002; Robinson e Verbalis, 2003; Peterson e Nichols, 2004; Behrend, 2005; Lunn e James, 2007). Estes recetores iniciam a produção de monofosfato de adenosina cíclico no interior das células. Este composto serve como mediador intracelular para a ADH, influenciando, direta e indiretamente, a permeabilidade dessas células à água, por aumento no tamanho dos canais aquosos (proteínas membranares denominadas aquaporinas) existentes na membrana apical das células epiteliais(Knepper 1997; Marples et al, 1999; Deen et al, 2000; Taylor,2000; Robertson, 2001; Cohen e Post, 2002). Este aumento da permeabilidade permite o movimento passivo da água do lúmen tubular hipotónico para o interstício medular hipertónico, o que permite concentrar a urina (Pond, 1982; Ettinger e Feldman, 1992; Peterson e Nichols, 2004; Behrend, 2005; Lunn e James, 2007; Feldman, 2012). Na presença da ADH, o volume de fluidos no interior do nefrónio diminui, a osmolaridade desse fluido aumenta e a água é conservada (Ettinger e Feldman, 1992; Feldman, 2012). Por outro lado, na ausência da ADH estes recetores são inativados e as células que revestem os ductos coletores tornam-se impermeáveis à água (Pond, 1982; Ettinger e Feldman, 1992; Marples et al, 1999; Cohen e Post, 2002; Peterson e Nichols, 2004; DiBartola, 2006) e a urina excretada é diluída (Pond, 1982; Behrend, 2005).
A ADH também aumenta a permeabilidade dos ductos coletores medulares à ureia (Ettinger e Feldman, 1992; Peterson e Nichols, 2004; Feldman, 2012). O aumento da reabsorção de ureia e glucose é importante na patogénese do “washout” medular de solutos em muitos estados poliúricos crónicos, uma vez que prejudica a reabsorção de fluídos ao nível dos túbulos proximais, o que se traduz no aumento anormal do volume de fluidos que alcança os nefrónios distais, que por sua vez oprime a sua capacidade para reabsorver a água (Ettinger e Feldman, 1992; Peterson e Nichols, 2004; Feldman, 2012). A diurese crónica, independentemente da causa, conduz geralmente à depleção da ureia do interstício medular renal como resultado da ausência de secreção ou de atividade da ADH nos túbulos renais (Ettinger e Feldman, 1992; Peterson e Nichols, 2004; Feldman, 2012).
6
2.4. Mecanismo da sede
A capacidade da ADH para reduzir a perda de água é limitada, porque não pode reduzir o débito urinário abaixo da quantidade necessária para excretar uma determinada carga de solutos. Além disso, não possui capacidade para reduzir a evaporação da água a partir dos pulmões (dispneia) e da saliva. Para prevenir a desidratação são necessários alguns mecanismos adicionais para assegurar que estas perdas de água renais e extrarrenais sejam sempre repostas. Esta função vital é assegurada pelo mecanismo da sede (Hardy, 1982; Robertson, 2001; Ramsey e McGrotty, 2002; Feldman e Nelson,2004; Peterson e Nichols, 2004; DiBartola, 2006).
A sede é definida como o “apetite” por água e é controlada pelo centro da sede que se localiza no hipotálamo (Hardy, 1982; Olenick, 1999; Thomason e Hoover, 2009). Esta é regulada pelos osmorreceptores hipotalâmicos, que são extremamente sensíveis a alterações na osmolaridade do fluido extracelular (Hardy, 1982; Pond, 1982; Trasher, 1985; Olenick, 1999; Nelson e Couto, 2000; Peterson e Nichols, 2004). O limiar osmótico a partir do qual a sede começa é ligeiramente mais elevado que o limiar para a estimulação da secreção da ADH, portanto este mecanismo geralmente não é estimulado até que ocorra a secreção máxima desta hormona (Robertson, 2001; Peterson e Nichols, 2004). O aumento da osmolaridade, a redução da pressão arterial, a presença da angiotensina II e da ADH, a hipertermia, a dor e certos fármacos são estímulos normais da sede (Trasher et al, 1982; Berl e Robertson, 2000; Nelson e Couto, 2000; Behrend, 2005; Thomason e Hoover, 2009). Esta é inibida pela expansão do volume do líquido extracelular, pelo aumento da pressão arterial e pela ingestão de líquidos (Nelson e Couto, 2000).
O aumento da osmolaridade, normalmente aliado à hipernatremia, é geralmente secundária ao excesso de ingestão de Na+ ou à perda de água livre. A ingestão excessiva de Na+ é, na maioria das vezes, proveniente da dieta mas também pode derivar da ingestão de águas alcalinas. A perda de água livre ocorre devido a diarreia, vómito, dificuldades respiratórias e PU. A diminuição da perfusão renal causada por hipotensão/hipovolémia, a estimulação simpática β-1 ou a diminuição da quantidade de Na+ que chega ao aparelho justaglomerular no rim, ativam o sistema renina-angiotensina-aldosterona. O aumento da concentração de aldosterona aumenta a retenção de Na+ e água e a perda de potássio, o que permite conservar o potencial
7
osmótico do fluido extracelular (Ramsey e McGrotty, 2002; Thomason e Hoover, 2009). Por outro lado, o fator natriurético atrial pode também influenciar o balanço de Na+ a curto prazo. É libertado pelo miocárdio em resposta à sobrecarga de volume e atua para aumentar a excreção de Na+, quer pelo seu efeito direto no nefrónio quer pela inibição do sistema renina-angiotensina-aldosterona (Dillingham e Anderson, 1986; Iitake et al, 1986; Ramsey e McGrotty, 2002). Estes mecanismos acoplados ao aumento da sede promovem a expansão do volume vascular, o que irá melhorar a perfusão renal e a filtração glomerular, restabelecendo-se a homeostasia corporal (Thomason e Hoover, 2009).
Em suma, é esta combinação entre a libertação da ADH e do mecanismo corporal da sede que garante a manutenção do balanço hídrico normal, assim como a concentração osmótica normal dos fluidos corporais (Peterson e Nichols, 2004).
Assim, para que um animal concentre a sua urina têm de ser cumpridas 3 premissas (Chew e DiBartola, 1989; Kaft, 1992; Reeves e Andreoli, 1992; Feldman e Nelson, 2004; Vonderen, 2004; DiBartola, 2006):
Tem de haver uma secreção adequada de ADH e os rins têm de ser capazes de responder normalmente à sua ação;
Pelo menos um terço dos nefrónios em ambos os rins tem de estar funcionais; se mais de dois terços da massa de nefrónios não funciona os rins perdem a capacidade para concentrar urina, independentemente da concentração circulante de ADH. Por outro lado, um animal com insuficiência renal (IR) precoce não desenvolve azotemia até que três quartos dos nefrónios não estejam funcionais;
A hipertonicidade medular renal é mantida pelo efluxo de grandes concentrações de Na+, cloro e ureia da ansa de Henle e ductos coletores para o interstício medular renal. Na medida em que esta hipertonicidade é a força motriz para a reabsorção passiva de água nos túbulos distais e ductos coletores na presença da ADH, a redução na concentração medular de solutos (“washout” medular) irá também resultar em urina diluída e perda excessiva de água mesmo na presença de secreção excessiva desta hormona. A tonicidade do interstício medular renal diminui, em algum grau, com todos os distúrbios poliúricos.
8
3. Causas de poliúria/polidipsia
Os mecanismos que conduzem à PU/PD dividem-se em PD primária com PU secundária e em PU primária com PD secundária (Vonderen et al, 1999; Ramsey e McGrotty, 2002; Peterson e Nichols, 2004; Behrend, 2005; Schoeman, 2008; Coppo, 2009). Em muitos casos a fisiopatologia desta síndrome é multifatorial ou pode ser alterada por fatores complexos durante o curso da doença (Ramsey e McGrotty, 2002; Schoeman, 2008).
As causas mais comuns de PU/PD em cães são a insuficiência renal crónica (IRC), o hiperadrenocorticismo (HAC) e a Diabetes mellitus (DM), enquanto nos gatos as causas mais comuns são a IRC, o hipertiroidismo e a DM (Pond, 1982; Nichols, 1992; Behrend, 2005; Lunn e James, 2007; Coppo, 2009).
Muitas vezes é impossível distinguir clinicamente entre PD e PU primárias. Em alguns animais a PD e a PU primárias podem coexistir, nomeadamente nos animais com insuficiência hepática (a PD primária surge se existir encefalopatia hepática e se existirem baixos valores de ureia sanguínea e perda de hipertonicidade medular surge a PU primária) (Lunn e James, 2007).
9
Tabela 1. Diagnósticos diferenciais de PU/PD em cães e gatos (adaptado de Peterson e Nichols, 2004;
Lunn e James, 2007)
Polidipsia primária
Polidipsia psicogénica (ingestão compulsiva de água) Diabetes insipidus dipsogenica (disfunção do centro da sede)
Alterações metabólicas (ex: hipertiroidismo, encefalopatia hepática, doença do trato gastrintestinal)
Poliúria primária
Diabetes insipidus central: Idiopática
Induzida por trauma Neoplasia
Diabetes insipidus nefrogénica primária (congénita ou familiar) Diabetes insipidus nefrogénica secundária (adquirida):
Acromegalia
Administração de fármacos, dieta e toxinas Diurese pós-obstrutiva
Doença hepática
Insuficiência renal crónica Hiperaldosteronismo primário Hiperadrenocorticismo Hipercalcemia Hipertiroidismo Hipoadrenocorticismo Hipocalemia Hiponatremia Leptospirose
Neoplasias (leiomiossarcoma, feocromocitoma) Obstrução uretral parcial crónica
Pielonefrite Piometra Policitemia
“Washout” medular renal de solutos Diurese osmótica:
Diabetes mellitus
Glicosúria renal primária (ex: Síndrome de Fanconi) Diurese pós-obstrutiva
Insuficiência renal
3.1. Polidipsia primária
A PD primária é um distúrbio do metabolismo hídrico raro e pode ser psicogénica/comportamental (ingestão compulsiva de água por ansiedade, aborrecimento ou outras causas não orgânicas) (Joles e Mulnix, 1977; Feldman e Nelson, 1989; Lewis e Dhein, 1991; Nichols, 1992; Olenick, 1999; Coppo, 2009) ou neurológica, com um consumo compulsivo de grande quantidade de água por períodos prolongados (o qual não pode ser explicado como um mecanismo compensatório para o excesso de perda de fluidos), resultando num “washout” medular renal (perda do gradiente osmótico do interstício medular renal, devido a um défice de ureia, Na+ e
10
potássio) (Schaer, 1991; Planellas, 2008, Coppo, 2009) e numa produção de grandes quantidades de urina diluída, livre de solutos (densidade urinária inferior a 1,008) (Hardy, 1982; Vonderen et al, 1999; Cohen e Post, 2002; Lunn e James, 2007; Schoeman, 2008). A maioria dos casos está associada a animais ativos que não são suficientemente exercitados (Mulnix et al, 1976; Lunn e James, 2007; Peterson, 2012) ou com animais que vivem em ambientes de grande stresse (Joles e Mulnix, 1977; Feldman e Nelson, 1989; Lewis e Dhein, 1991; Olenick, 1999; Barsanti et al, 2000; DiBartola, 2006). Pode também ser uma manifestação de encefalopatia hepática, hipertiroidismo, doença gastrointestinal, neoplasia, trauma ou inflamação do hipotálamo (irritação neural), aumentos de renina-angiotensina, hipercalcemia, febre, dor e idiopática (Mulnix et al, 1976; Peterson et al, 1983; Grauer e Nichols, 1985; Olenick, 1999; Henderson e Elwood, 2003; Coppo, 2009). Esta alteração pode também resultar de um defeito no mecanismo da sede que conduz a sede excessiva, é geralmente idiopático mas pode resultar de uma variedade de doenças infeciosas, neoplásicas ou traumáticas (lesões cerebrais) (Peterson e Nichols, 2004; Peterson, 2012).
3.2. Poliúria primária
A maioria dos distúrbios do balanço hídrico ocorrem devido a uma incapacidade do rim para conservar água, processo denominado por PU primária. Esta ocorre devido a um défice ou a uma insensibilidade do rim à ADH ou a um fenómeno de diurese osmótica (Behrend, 2005; Lunn e James, 2007; Schoeman, 2008; Coppo, 2009). Pode ser dividida em 4 categorias: 1) Diabetes insipidus central (DIC); 2) Diabetes insipidus nefrogénica (DIN) primária; 3) Diabetes insipidus nefrogénica (DIN) secundária e 4) Diurese osmótica (Peterson e Nichols, 2004; Behrend, 2005; Peterson, 2012).
3.2.1. Diabetes insipidus central
A síntese ou a secreção ausente ou reduzida de ADH por falha do eixo hipotálamo-hipófise denomina-se diabetes insipidus central ou neurogénica (Ettinger e Feldman, 1992; Harb et al, 1996; Nelson e Couto, 2000; Giebisch e Windhager, 2003b; Feldman e Nelson, 2004; Coppo, 2009). Esta é uma condição rara que, provavelmente é causada pela perda ou destruição da maioria dos neurónios produtores de ADH (Ettinger e Feldman, 1992; Peterson e Nichols, 2004; Feldman, 2012; Peterson, 2012). O défice de ADH pode ser parcial ou completo pelo que se designa a DIC de parcial ou completa, respetivamente (Hardy, 1982; Nelson e Couto, 2000; Behrend, 2005; Lunn e James,
11
2007; Coppo, 2009). Ocorre geralmente de forma abrupta, mas pode-se desenvolver de forma gradual (Hardy, 1982). As suas causas incluem o traumatismo craniano, a neoplasia primária ou metastática envolvendo o hipotálamo ou o lobo posterior da hipófise, a hipofisectomia para tratamento de HAC, as doenças inflamatórias do sistema nervoso central e os defeitos congénitos (Rogers et al, 1977; Polzin e Osborne, 1995; Sodikoff, 1995; Ramsey et al, 1999; Meij, 2001; Aroch, 2005). Muitos dos casos são idiopáticos (Court e Watson, 1983; Harb et al, 1996; Nelson e Couto, 2000; Peterson e Nichols, 2004; Behrend, 2005; Lunn e James, 2007). Os animais com DIC completa são profundamente poliúricos e polidipsicos, produzindo uma urina marcadamente hipostenúrica (Hardy, 1982; Pond, 1982; Rijnberk, 1996a; Nelson e Couto, 2000; Lunn e James, 2007). A DIC parcial resulta numa PU/PD menos grave e em alguns animais os valores de densidade urinária podem estar dentro dos valores de referência para a isostenúria (Nelson e Couto, 2000; Lunn e James, 2007). Não existe predisposição sexual nem racial e os animais afetados geralmente são de meia-idade ou idosos (Hardy, 1982; Nelson e Couto, 2000; Coppo, 2009). Desde que estes animais ingiram as quantidades adequadas de água, apresentam-se ativos e saudáveis, porém são muito sensíveis à desidratação (Hardy, 1982).
3.2.2. Diabetes insipidus nefrogénica
A falha na resposta dos túbulos renais à ADH pode ser resultado da diabetes insipidus nefrogénica primária (congénita) ou secundária (adquirida) (Joles e Mulnix, 1977; Boove, 1984; Feldman e Nelson, 1989; Oksche e Rosenthal, 1998; Olenick, 1999; Cohen e Post, 2002).
3.2.2.1. Diabetes insipidus nefrogénica primária
A DIN primária é uma alteração extremamente rara causada por um defeito nos mecanismos celulares (lesões morfológicas que causam alterações no sistema de multiplicação em contracorrente) responsáveis pela resposta dos túbulos renais à ADH (Ettinger e Feldman, 1992; Luzius et al, 1992; Takemura, 1998; Behrend, 2005; Lunn e James, 2007; Peterson, 2012). Os animais com esta doença são incapazes de concentrar a sua urina apesar dos níveis sanguíneos de ADH serem adequados (Breitschwerdt, 1981; Nelson e Couto, 2000; Barsanti et al, 2000; Cohen e Post, 2002; Feldman e Nelson, 2004; Peterson e Nichols, 2004). A PU/PD é uma constante desde tenra idade (Hardy, 1982).
12
3.2.2.2. Diabetes insipidus nefrogénica secundária
A DIN secundária engloba a maioria das causas de PU/PD em cães e gatos (Ettinger e Feldman, 1992; Nelson e Couto, 2000; Cohen e Post, 2002; Lunn e James, 2007; Feldman, 2012; Peterson, 2012). Todas as doenças renais, endócrinas e metabólicas que originem perda da hipertonicidade medular renal ou diurese osmótica causam DIN secundária, uma vez que estes fenómenos, ao alterarem a concentração normal do gradiente osmótico, interferem com os efeitos da ADH (Hardy, 1982; Nelson e Couto, 2000; Peterson e Nichols, 2004; Lunn e James, 2007; Peterson, 2012). Na DIN secundária há um problema renal ou não renal que faz com que a capacidade para concentrar urina seja deficiente aquando da privação de água e haja um défice na resposta à ADH exógena (Behrend, 2005; Lunn e James, 2007; Coppo, 2009). Este termo engloba qualquer causa de IRC generalizada, onde ocorrem reduções significativas de massa renal e na taxa de filtração glomerular (TFG); doenças renais nas quais estão envolvidos os túbulos e ductos coletores (pielonefrite); doenças metabólicas, como a hipercalcemia, a hipocalemia, o HAC, o hipoadrenocorticismo, a insuficiência hepática, a piómetra e certos fármacos (diuréticos, corticosteroides e anticonvulsivos) (Hardy, 1982; Cohen e Post, 2002; Peterson e Nichols, 2004; Bedford
et al, 2008; Coppo, 2009; Peterson, 2012) (tabela 1). Muitas destas causas são
reversíveis com a correção da doença subjacente (Nelson e Couto, 2000; Cohen e Post, 2002; Peterson e Nichols, 2004; Peterson, 2012).
3.2.3. Diurese osmótica
A diurese osmótica ocorre quando a concentração de um soluto osmótico (ex.: ureia, glucose) presente no filtrado glomerular excede a capacidade de reabsorção dos túbulos proximais e ductos coletores renais. Isto prejudica a reabsorção passiva de água e resulta num aumento obrigatório na perda de água, produzindo-se urina hipotónica (Meyer, 2000; Coppo, 2008; Coppo, 2009). Este fenómeno ocorre mesmo quando a ADH está presente em excesso ou em quantidades normais. As condições, nas quais uma diurese osmótica ou de solutos contribuem para PU/PD, incluem a DM, a glicosúria renal primária, a IR e a diurese pós-obstrutiva (Hardy, 1982; Peterson e Nichols, 2004; Coppo, 2009; Peterson, 2012).
13
4. Abordagem diagnóstica da PU/PD
A abordagem diagnóstica da PU/PD deve ser sistemática, lógica e consistente, pois apesar de muitos casos serem facilmente resolvidos com base na informação obtida a partir da história clínica, exame físico e resultados laboratoriais preliminares, existem outros casos cujas causas não são tão facilmente detetadas (Hardy, 1982; Nelson e Couto, 2000; Peterson e Nichols, 2004; Peterson, 2012). Nestes casos é necessário executar testes de diagnóstico mais detalhados e específicos (Nelson e Couto, 2000; Ettinger, 2001; Peterson e Nichols, 2004; Peterson, 2012).
A informação obtida ao longo de toda a abordagem deve permitir a inclusão ou exclusão das causas mais frequentes desta síndrome antes de se realizarem testes que permitam identificar as alterações mais raras associadas com a PU/PD (DIC, DIN primária e PD primária) (Ettinger, 2001; Peterson e Nichols, 2004; Peterson, 2012).
4.1. Identificação do animal
A espécie, a raça, o sexo e a idade do animal podem orientar a formulação inicial dos diagnósticos diferenciais. Por exemplo os gatos idosos com PU/PD são mais suscetíveis de ter IRC, DM ou hipertiroidismo (Peterson e Nichols, 2004; Lunn e James, 2007; Peterson, 2012). Por outro lado, algumas das causas de PU/PD são mais predominantes em certas raças, como por exemplo, as raças terriers e caniche pequenas têm predisposição para o HAC e os Dobermann Pinscher podem sofrer de hepatite crónica ativa (Peterson, 1984; Peterson e Nichols, 2004; Schoeman, 2008; Peterson, 2012). A piómetra, é uma doença das fêmeas de meia-idade, inteiras, com sinais de PU/PD que se desenvolveram durante ou imediatamente após a fase de diestro do ciclo éstrico (Pond, 1982; Ettinger e Feldman, 1992; Dunn, 1998; Peterson e Nichols, 2004; Lunn e James, 2007; Feldman, 2012; Peterson, 2012). No HAC as fêmeas inteiras podem ter anestros mais prolongados e os machos podem apresentar atrofia testicular ou líbido diminuída (Peterson, 1984; Peterson e Nichols, 2004; Peterson, 2012). As cadelas mais velhas podem padecer de adenocarcinomas dos sacos anais, o que causa hipercalcemia (síndrome paraneoplásico) e resulta em PU/PD (Schoeman, 2008). Em geral a maioria dos casos ocorre em animais de meia-idade a idosos, mas a PD primária ocorre com mais frequência em animais jovens, hiperexcitáveis e de raça grande (Feldman e Nelson, 2004; Peterson e Nichols, 2004; Vonderen et al., 2004; Peterson, 2012).
14
4.2. História clínica
A história clinica do animal pode revelar alterações que sugerem causas específicas de PU/PD, daí ser necessário recolhê-la de forma cuidada e completa (Nelson e Couto, 2000; Ramsey e McGrotty, 2002; Peterson e Nichols, 2004; Lunn e James, 2007; Thomason e Hoover, 2009; Peterson, 2012).
É importante determinar a extensão, o início e a taxa de progressão do problema através da existência de alterações nos hábitos de micção (frequência, postura, esforço para urinar e “descuidos”) e de alterações da cor ou odor da urina.
Podem também surgir outros sinais clínicos como por exemplo: alterações de peso ou de pele; corrimentos vulvares, prepuciais ou oculares; diarreia; vómito e alterações do apetite.
O conhecimento sobre administração recente de fármacos, sobre alterações de dieta e de ambiente pode permitir estabelecer alguns diagnósticos diferenciais. (Ramsey e McGrotty, 2002; Peterson e Nichols, 2004; Lunn e James, 2007; Schoeman, 2008; Thomason e Hoover, 2009; Peterson, 2012).
Conhecer os hábitos urinários do animal pode permitir distinguir entre PU/PD de outras alterações como a incontinência, a polaquiúria, a estrangúria, a disúria, a noctúria e problemas comportamentais, porém algumas destas alterações podem ocorrer em simultâneo (Hardy, 1982; Pond, 1982; Ettinger, 2001; Lunn e James, 2007; Schoeman, 2008; Thomason e Hoover, 2009). A quantificação da quantidade de água ingerida pelo animal pode ser necessária para confirmar que a PU/PD é realmente um problema significativo (excede os 100 ml/kg/dia) (Pond, 1982; Ettinger, 2001; Peterson e Nichols, 2004; Behrend, 2005; Thomason e Hoover, 2009; Peterson, 2012). Pode ser necessário pedir aos proprietários para medir, em casa, a quantidade de água que o animal ingere durante 3 a 5 dias, pois por vezes o stresse do internamento pode alterar os hábitos de bebida do animal (Ettinger, 2001; Behrend, 2005; Schoeman, 2008). Porém na maioria dos casos, uma história clínica correta permite confirmar o significado da PU/PD. Os animais com HAC ou DM geralmente apresentam polifagia, letargia e perda de peso (Pond, 1982; Lunn e James, 2007; Schoeman, 2008; Thomason e Hoover, 2009; Feldman, 2012). Para além destes sinais clínicos os animais com HAC podem apresentar dispneia e alopécia simétrica bilateral (Ettinger e Feldman, 1992; Thomason
15
e Hoover, 2009; Feldman, 2012). A letargia e os sinais gastrintestinais podem ser sugestivos de doença hepática, hipercalcemia, IR ou hipoadrenocorticismo (Pond, 1982; Luke, 2000; Feldman, 2012). A perda de peso por seu lado é um dos sinais mais comuns de hipertiroidismo em gatos e também em casos de IR, piómetra e hipercalcemia (Peterson et al, 1983; Peterson 1984; Rinjnberk, 1996d; Schaefers-Okkens, 1996; Luke, 2000; Johnston et al, 2001).
Os fármacos que frequentemente causam PU/PD incluem os corticosteroides, os anticonvulsivos e os diuréticos (Feldman e Nelson, 2004; Peterson e Nichols, 2004; Behrend, 2005; Lunn e James, 2007; Schoeman, 2008; Thomason e Hoover, 2009). A administração crónica de progestagéneos a fêmeas inteiras pode conduzir a acromegalia (excesso de hormona de crescimento), que causa DM secundário e consequente PU/PD (Peterson e Nichols, 2004; Peterson, 2012).
Sempre que se avalia um animal com PU/PD a natureza e a composição da dieta devem ser sempre tomadas em conta, principalmente se o problema coincide com a alteração da mesma (Dunn, 1998; Peterson e Nichols, 2004; Peterson, 2012). As dietas com marcada restrição proteica podem prejudicar a capacidade de concentração renal por depleção medular renal das concentrações de ureia (Dunn, 1998; Peterson e Nichols, 2004; Behrend, 2005; Lunn e James, 2007; Peterson, 2012). O conteúdo em água no alimento é uma fonte hídrica importante pelo que é importante conhecer que tipo de dieta consomem estes animais, uma vez que animais que consomem alimento seco bebem mais que aqueles que se alimentam de rações húmidas (Peterson e Nichols, 2004; Behrend, 2005; Peterson, 2012).
Como exemplos de alterações ambientais podem-se referir a chegada de um novo membro familiar, a mudança para uma casa nova e a mudança de proprietários (Peterson e Nichols, 2004; Peterson, 2012).
4.3. Exame físico
Um exame físico completo, sistemático e cuidadoso pode sugerir a causa subjacente de PU/PD (Nelson e Couto, 2000; Ettinger, 2001; Peterson e Nichols, 2004; Behrend, 2005; Schoeman, 2008; Thomason e Hoover, 2009). Deve ser dada particular atenção aos linfonodos periféricos, a alterações dermatológicas, à presença de corrimentos
16
vulvares, prepuciais e oculares, ao abdómen e ao reto (Ramsey e MCGrotty, 2002; Schoeman, 2008).
4.3.1. Exame dos linfonodos periféricos
Os linfonodos devem ser palpados cuidadosamente, de forma a detetar possíveis alterações de textura ou de tamanho. Uma linfadenopatia pode ser sugestiva de neoplasia, que pode conduzir a hipercalcemia e consequente PU/PD, pelo que se deve realizar uma citologia por aspiração com agulha fina (Nelson e Couto, 2000; Ramsey e McGrotty, 2002; Peterson e Nichols, 2004; Lunn e James, 2007; Thomason e Hoover, 2009; Peterson, 2012).
4.3.2. Exame dermatológico
Os animais com HAC podem ter alterações de pele e pelo (Lunn e James, 2007). Estas incluem seborreia ligeira a alopécia bilateral e simétrica grave, pele fina e com pouca elasticidade, formação de comedos, atraso na cicatrização de feridas, hirsutismo e alterações da cor do pelo (Pond, 1982; Nelson e Couto, 2000; Ramsey e McGrotty, 2002; Schoeman, 2008; Feldman, 2012; Peterson, 2012).
4.3.3. Exame oftalmoscópico
No exame oftalmoscópico a presença de cataratas pode estar associada a DM (Ettinger e Feldman, 1992; Nelson e Couto, 2000; Peterson e Nichols, 2004; Schoeman, 2008; Thomason e Hoover, 2009; Feldman, 2012).
4.3.4. Exame do abdómen
O fígado, os intestinos, a bexiga, os rins e a região sub-lombar, devem ser palpados cuidadosamente, uma vez que a presença de uma neoplasia em qualquer órgão pode levar a que surjam os sinais clínicos de PU/PD (Ramsey e McGrotty, 2002; Peterson e Nichols, 2004; Peterson 2012). Em animais com HAC o abdómen pode estar pendular (Pond, 1982; Peterson e Nichols, 2004; Lunn e James, 2007; Schoeman, 2008; Peterson, 2012). Em animais com DM, insuficiência hepática, neoplasia hepática, e HAC pode ocorrer hepatomegalia (Pond, 1982; Peterson e Nichols, 2004; Lunn e James, 2007; Schoeman, 2008; Thomason e Hoover, 2009; Peterson, 2012), por outro lado, a renomegalia está associada a pielonefrites ou neoplasia renal (Schoeman, 2008). Rins pequenos e irregulares surgem em nefrites intersticiais crónicas ou displasia congénita
17
renal (Nelson e Couto, 2000; Schoeman, 2008; Thomason e Hoover, 2009). A hiperestesia lombar na região dos rins pode ser indicativa de pielonefrite aguda (Schaefers-Okkens, 1996; Jonhston et al, 2001; Peterson e Nichols, 2004; Thomason e Hoover, 2009; Peterson, 2012). O útero está muitas vezes distendido em casos de piómetras fechadas (Pond, 1982; Schoeman, 2008).
4.3.5. Exame do aparelho reprodutivo
A genitália externa deve ser examinada para verificar se existem corrimentos vulvares, uma vez que as cadelas inteiras, que apresentam história de PU/PD, podem padecer de piómetra (Pond, 1982; Ettinger e Feldman, 1992; Nelson e Couto, 2000; Ramsey e McGrotty, 2002; Feldman, 2012; Peterson, 2012). Numa piómetra aberta um dos sinais clínicos associados é o aparecimento de um corrimento vulvar purulento e no HAC pode ocorrer atrofia testicular (Schoeman, 2008).
4.3.6. Exame retal
As cadelas que apresentam história de PU/PD devem ser examinadas cuidadosamente para a possível presença de massas a nível das glândulas anais. Os adenocarcinomas destas glândulas estão associados, na maioria dos casos, com hipercalcemia. Estes tumores tendem a ser muito pequenos e podem não ser visíveis aquando do exame externo do ânus (Ettinger e Feldman, 1992; Peterson e Nichols, 2004; Schoeman, 2008; Thomason e Hoover, 2009; Feldman, 2012; Peterson, 2012).
Os abcessos prostáticos são uma causa potencial de PU/PD em machos inteiros e estão associados a outros sinais clínicos (Ramsey e McGrotty, 2002).
4.3.7. Outras alterações
Nos gatos deve-se palpar sempre a região cervical ventral para ver se existem nódulos na tiroide, uma vez que o hipertiroidismo é uma causa comum de PU/PD (Pond, 1982; Ettinger e Feldman, 1992; Peterson et al, 1983; Peterson e Nichols, 2004 Feldman, 2012; Peterson, 2012). Nesta espécie, a presença de neuropatia dos membros posteriores 1pode ser sugestiva de DM (Peterson e Nichols, 2004; Peterson, 2012). Por sua vez a presença de bradicardia pode ser sugestiva de hipoadrenocorticismo ou hipercalcemia (Schoeman, 2008) e, em geral, animais com diabetes insipidus ou PD psicogénica estão
18
alertas e ativos e raramente mostram qualquer alteração no exame físico (Peterson e Nichols, 2004; Schoeman, 2008; Peterson, 2012).
4.4. Exames complementares de diagnóstico
Os dados obtidos na história clínica e no exame físico podem sugerir uma doença particular que pode ser confirmada através da realização de testes de rotina (hematologia, bioquímica sérica e análises de urina) ou testes mais específicos.
4.4.1. Análise de urina
Nos exames laboratoriais de rotina que devem ser executados na abordagem diagnóstica à PU/PD, a análise de urina deve ser a primeira a ser realizada (Hardy, 1982; Ettinger e Feldman, 1992; Peterson e Nichols, 2004; Behrend, 2005; Lunn e James, 2007; Schoeman, 2008), sendo considerada um exame rápido e económico na investigação de um caso de PU/PD (Ramsey e McGrotty, 2002). Esta deve incluir a medição da densidade urinária (DU), uma tira reativa, um exame de sedimento e uma cultura de urina (Ettinger e Feldman, 1992; Vonderen et al, 1999; Ramsey e McGrotty, 2002; Lunn e James, 2007; Feldman, 2012; Peterson, 2012).
A DU de uma amostra de urina de um animal pode ser útil para confirmar a existência de PU/PD e na determinação da causa subjacente desta síndrome (Nelson e Couto, 2000). A sua mensuração permite estabelecer se os túbulos renais são capazes de concentrar ou diluir o filtrado glomerular (Pond, 1982) e deve ser interpretada tendo em conta a avaliação do estado de hidratação e do volume de água ingerido pelo animal (Lunn e James, 2007). Deve ser avaliada recorrendo a um refratómetro, que deve ser calibrado com água destilada, de forma frequente, para que se obtenham resultados fiáveis (Vonderen et al, 1999; Ramsey e McGrotty, 2002). Em geral a DU de animais com PU/PD encontra-se abaixo de 1,035 (exceção: alguns casos de DM), o que sugere um defeito na concentração (Ettinger e Feldman, 1992; Behrend, 2002; Ramsey e McGrotty, 2002; Feldman e Nelson, 2004; Peterson e Nichols, 2004; Feldman, 2012). Por vezes, pode ser útil, medir repetidamente a DU quando se avalia um animal com PU/PD para determinar qual o seu intervalo de capacidade de concentração (Lunn e James, 2007). Esta informação deve ser utilizada para classificar os diferentes diagnósticos diferenciais que causam PU/PD, por exemplo todas as causas desta síndrome que resultam em resistência à ADH podem diminuir a DU para valores
19
hipostenúricos (Ramsey e McGrotty, 2002; Lunn e James, 2007). Em muitas das causas de PU/PD a urina pode variar entre hipostenúria, isostenúria ou urina minimamente concentrada, dependendo do estado de hidratação do animal e da sua capacidade de concentração urinária residual (Ettinger e Feldman, 1992; Nelson e Couto, 2000; Lunn e James, 2007; Feldman, 2012). Uma urina hiperestenúrica faz com que a PU/PD seja muito pouco provável, porém a presença de urina constantemente isostenúrica é sugestiva de IRC e uma urina hipostenúrica é indicativa de diabetes insipidus, PD primária, HAC atípico ou leptospirose atípica, para além de indicar que os túbulos renais são capazes de diluir o filtrado glomerular de forma ativa, demonstrando que estes funcionam corretamente (Pond, 1982; Nelson e Couto, 2000; Peterson e Nichols, 2004; Behrend, 2005; Schoeman, 2008; Thomason e Hoover, 2009).
A tira reativa deve ser realizada com amostras de urina recolhidas momentos antes da leitura (Ramsey e McGrotty, 2002). A presença de glucose na urina não é diagnóstica de DM, mas pode levar à realização de mais testes (medição da glicemia) para diagnosticar esta doença, uma vez que a glicosúria associada a hiperglicemia também pode ocorrer no HAC e na acromegalia (Hardy, 1982; Pond, 1982; Ramsey e McGrotty, 2002; Peterson e Nichols, 2004; Coppo, 2009; Feldman, 2012). A glicosúria renal primária (ex: síndrome de Fanconi) também origina uma glicosúria grave e deve ser distinguida da DM, por medição da glicemia, que no caso da glicosúria renal primária estará dentro dos valores de referência (Ettinger e Feldman, 1992; Meric et al, 1995; Ramsey e McGrotty, 2002; Coppo, 2009; Feldman, 2012; Peterson, 2012). Nos gatos o stresse pode originar glicosúria (Ettinger e Feldman, 1992; Feldman, 2012). Por outro lado a cetonúria, que invariavelmente está associada a glicosúria, é um indicador fiável da presença de cetose. Esta causa PU/PD devido a um efeito osmótico e está associada com a diabetes cetónica (Pond, 1982; Ramsey e McGrotty, 2002). A proteinúria, a hematúria e a hemoglobinúria não causam PU/PD, mas algumas das condições (processos inflamatórios e/ou hemorrágicos das vias urinárias, cistite, insuficiência cardíaca congestiva, neoplasias, glomerulopatias, pielonefrite, nefrite intersticial e rins poliquísticos) que causam estas alterações podem conduzir a esta síndrome (Pond, 1982; Ramsey e McGrotty, 2002; Coppo, 2009). A proteinúria, numa urina diluída e com sedimento urinário inativo, é indicativa de que está a ocorrer uma perda significativa de proteína e pode sugerir HAC, pielonefrite, piómetra, glomerulonefrite e outras glomerulopatias (Peterson e Nichols, 2004; Schoeman, 2008; Peterson, 2009).
20
O exame de sedimento deve ser realizado para verificar a existência de cristais, bactérias e células inflamatórias, que podem estar associadas a pielonefrite (Ettinger e Feldman, 1992; Feldman, 2012). Permite também distinguir entre hematúria ou hemoglobinúria (Ramsey e McGrotty, 2002; Peterson e Nichols, 2004; Peterson, 2012). A presença de piúria ou bacteriúria numa amostra retirada por cistocentese ou algaliação é compatível com uma infeção do trato urinário inferior (TUI) (Hardy, 1982; Ettinger e Feldman, 1992; Peterson e Nichols, 2004; Feldman, 2012; Peterson, 2012).
A cultura de urina deve ser sempre realizada, mesmo que o sedimento urinário seja inactivo, uma vez que em alguns casos de HAC, devido à imunossupressão pode ocorrer uma pielonefrite oculta (ausência de febre e de dor na região perirrenal), além disso numa urina diluída o exame de sedimento pode ser enganador (Ettinger, 2001; Cohen e Post, 2002; Behrend, 2005; Lunn e James, 2007; Schoeman, 2008; Feldman, 2012). A IRC, o HAC e a DM podem predispor os animais a infeções do TUI (Lunn e James, 2007).
4.4.2. Hemograma e perfil bioquímico sérico
O hemograma e o perfil bioquímico sérico podem revelar evidências de infeção (piómetra), inflamação, doença hepática, endocrinopatias, hipercalcemia e IR (Hardy, 1982; Ettinger e Feldman, 1992; Peterson e Nichols, 2004; Lunn e James, 2007; Schoeman, 2008; Feldman, 2012). As alterações detetadas em ambos os testes podem permitir que muitos diagnósticos diferenciais para PU/PD possam ser incluídos ou excluídos sem que seja necessário realizar mais testes (Ramsey e McGrotty, 2002; Peterson e Nichols, 2004; Behrend, 2005; Lunn e James, 2007; Peterson, 2009). O perfil bioquímico deve ser completo e deve incluir o ionograma (Ramsey e McGrotty, 2002; Peterson e Nichols, 2004; Lunn e James, 2007; Schoeman, 2008; Peterson, 2009). Os animais com IR podem desenvolver anemia (Pond, 1982; Luke, 2000). A neutrofilia tem sido observada no HAC, em algumas doenças inflamatórias e em doenças crónicas (Pond, 1982; Ettinger e Feldman, 1992; Feldman, 2012). Um desvio à esquerda (regenerativo ou não) é sugestivo de um foco piogénico (Pond, 1982; Ramsey e McGrotty, 2002). Em neoplasias podem ocorrer alterações inespecíficas das células sanguíneas e podem surgir formas bizarras de linfócitos em doenças linfoproliferativas (Ramsey e McGrotty, 2002). Os animais com HAC têm frequentemente um leucograma
21
de stresse (neutrofilia, linfopenia, eosinopenia e monocitose – no cão) (Pond, 1982; Peterson e Nichols, 2004; Peterson, 2012).
A hipercalcemia ocorre em situações de neoplasia (linfossarcoma, mieloma múltiplo, carcinoma dos sacos anais), no hipoadrenocorticismo, no hiperparatiroidismo, na intoxicação por vitamina D, nas doenças granulomatosas (histoplasmose e blastomicose) e em alguns casos de IRC (nefropatias juvenis) (Pond, 1982; Ettinger e Feldman, 1992; Ramsey e McGrotty, 2002; Feldman, 2012).
A hiperglicemia grave verifica-se na DM, enquanto uma hiperglicemia ligeira ocorre em doenças associadas com stresse metabólico (ex.: HAC e acromegalia) (Pond, 1982; Ettinger e Feldman, 1992; Ramsey e McGrotty, 2002, Feldman, 2012). Se um animal com história de PU/PD apresenta uma urina com DU <1,025 e um aumento nos valores de ureia, creatinina e fosforo séricos, com valores de eletrólitos normais é sugestivo de azotemia renal (Pond, 1982; Ramsey e McGrotty, 2002). Um aumento nos valores de ureia, creatina e fosforo séricos, com níveis de potássio elevados e/ou níveis de sódio baixos é sugestivo de hipoadrenocorticismo (Ettinger e Feldman, 1992; Ramsey e McGrotty, 2002; Feldman, 2012). Um aumento da atividade sérica das enzimas hepáticas e da concentração sérica de colesterol em animais com PU/PD é sugestivo de HAC (Pond, 1982; Peterson, 1984; Ettinger e Feldman, 1992; Ramsey e McGrotty, 2002; Peterson e Nichols, 2004; Feldman, 2012). Em animais com doença hepática há diminuição dos valores séricos de ureia, de colesterol, de glucose e de albumina e um aumento da atividade sérica das enzimas hepáticas (Pond, 1982; Ettinger e Feldman, 1992; Ramsey e McGrotty, 2002; Feldman, 2012).
Um animal com diabetes insipidus central e nefrogénica primárias e PD primária, causas pouco frequentes de PU/PD, geralmente não têm alterações no hemograma e no perfil bioquímico sérico. No caso de existirem alterações, estas são secundárias à desidratação, que ocorre por restrição de água, e incluem um aumento ligeiro do volume globular e hipernatremia (Peterson e Nichols, 2004; Peterson, 2012).
4.4.3. Medição das hormonas da tiroide
A realização da medição das hormonas da tiroide é essencial em qualquer gato idoso ou de meia-idade que apresente PU/PD (Pond, 1982; Vonderen et al, 1999; Nelson e Couto, 2000; Ettinger, 2001; Coppo, 2009; Thomason e Hoover, 2009). Inicialmente
22
devem-se medir os níveis de tiroxina (T4) total (Hardy, 1982; Nelson e Couto, 2000;
Lunn e James, 2007; Thomason e Hoover, 2009). Se este valor for normal e a suspeita de hipertiroidismo se mantiver, a medição da T4 total deve ser repetida e deve-se efetuar
a medição da T4 livre por diálise de equilíbrio ou cintigrafia nuclear (Hardy, 1982;
Ettinger e Feldman, 1992; Nelson e Couto, 2000; Lunn e James, 2007; Feldman, 2012). O hipertiroidismo nos cães é raro e está normalmente associado com uma massa palpável na tiroide (Hardy, 1982; Peterson et al, 1989; Lunn e James, 2007). Pode excluir-se este diagnóstico, se na medição da T4 total sérica, os valores estiverem dentro
do intervalo de referência para a espécie (Hardy, 1982; Ettinger e Feldman, 1992; Nelson e Couto, 2000; Lunn e James, 2007; Feldman, 2012).
4.4.4. Testes de função das glândulas adrenais
O teste de estimulação com a hormona adrenocorticotrófica (ACTH) é útil para avaliar a função das glândulas adrenais e detetar o HAC, uma das causas mais comuns de PU/PD (Hardy, 1982; Pond, 1982; Nelson e Couto, 2000; Ettinger, 2001; Behrend, 2005; Schoeman, 2008). Este teste determina a concentração de cortisol plasmático produzido pela glândula adrenal após a administração exógena de ACTH (Ramsey e McGrotty, 2002). É um teste muito sensível para o diagnóstico de hipoadrenocorticismo e é o único teste deste tipo que identifica o HAC iatrogénico (Ramsey e McGrotty, 2002; Feldman e Nelson, 2004; Lunn e James, 2007). Em animais saudáveis a concentração de cortisol pós-ACTH está cerca de duas a três vezes mais aumentada que o normal, mas é inferior a 450 nmol/l, num animal com HAC a concentração de cortisol pós-ACTH excede normalmente os 550 nmol/l (Ramsey e McGrotty, 2002).
Para identificar o HAC de ocorrência natural, o teste mais indicado é o teste de supressão com dexametasona a baixas doses (Pond, 1982; Herritage, 1998; Nelson e Couto, 2000; Ettinger, 2001; Lunn e James, 2007; Thomason e Hoover, 2009). Este teste é uma alternativa aceitável ao anterior. A vantagem na utilização deste teste é a sua elevada sensibilidade e as suas limitações estão relacionadas com o tempo de execução, o elevado número de resultados falsos positivos e o facto de ser afetado por fatores exógenos como o stresse e a má técnica de administração (Ramsey e McGrotty, 2002).