TRANSTORNO DE PERSONALIDADE BORDERLINE: RELAÇÃO COM O ESPECTRO BIPOLAR DO HUMOR
Norma Maria Malta Machado
Orientadora: Profª. Drª. Deise Matos do Amparo
Norma Maria Malta Machado
TRANSTORNO DE PERSONALIDADE BORDERLINE: RELAÇÃO COM O ESPECTRO BIPOLAR DO HUMOR
Dissertação de Mestrado a ser defendida como requisito parcial para obtenção do título de Mestre em Psicologia para ser aprovada pela Comissão examinadora da Universidade Católica de Brasília, sob a orientação da Profa. Dra. Deise Matos do Amparo.
Ficha elaborada pela Coordenação de Processamento do Acervo do SIBI – UCB. M149t Machado, Norma Maria Malta.
Transtorno de personalidade borderline : relação com o espectro bipolar do humor / Norma Maria Malta Machado. – 2008.
211 f. : il. ; 30 cm.
Dissertação (mestrado) – Universidade Católica de Brasília, 2008. Orientação: Deise Matos do Amparo.
1. Distúrbios da personalidade borderline - Diagnóstico. 2. Psicose maníaco-depressiva. 3. Trauma psíquico. I. Amparo, Deise Matos do, orient. II. Título.
Norma Maria Malta Machado
TRANSTORNO DE PERSONALIDADE BORDERLINE: RELAÇÃO COM O ESPECTRO BIPOLAR DO HUMOR
BANCA DE DEFESA DE DISSERTAÇÂO
Dissertação a ser defendida como requisito para o título de Mestre em Psicologia pela Universidade Católica de Brasília. Comissão examinadora composta pelas seguintes professoras:
___________________________________________________________________ Profª Drª Deise Matos do Amparo (Orientadora)
Universidade Católica de Brasília
___________________________________________________________________ Profa Dra Inês Catão Henrique Ferreira (Examinadora externa)
COMPP/Secretaria de Saúde do Governo do Distrito Federal
___________________________________________________________________ Profª Drª Sandra Francesca Conte de Almeida (Examinadora)
Agradecimentos:
À Profª Drª Deise Matos do Amparo pela gentileza do convívio e a doação do alimento intelectual que me foram ofertados ao longo da construção deste trabalho.
Às titulares dessa Banca Examinadora, Profª Drª Inês Catão Henrique Ferreira e Profª Drª Sandra Francesca Conte de Almeida: a primeira por aceitar participar da Banca Examinadora e, à segunda por toda a ajuda na elaboração desta pesquisa.
Aos professores da Universidade Católica de Brasília que deram suas oferendas durante essa caminhada: Tânia Rossi, Roberto Menezes, José Eduardo Pandossio e, particularmente, Ondina Pena Pereira por ter ampliado o meu horizonte de conhecimentos em geral.
A todos os colegas do mestrado que me acolheram e também me ensinaram novas perspectivas, principalmente, Marcello, Valéria, Vera, Evilásio, Lilian, Marla, Warrisman, Lino e Mirna.
À minha família por todo amor derramado sobre mim, especialmente, à minha mãe que não pode comemorar esse momento comigo.
À Rebeca pela amizade e apoio profissional nos últimos sete anos em Brasília.
Aos meus amigos, Ricardo L., Ricardo C., Roberval, Marta, Iara, Lúcia, Telma, Deisimar, Irene e, especialmente, a Sâmia por sua amizade cúmplice e reciclagens profissionais.
A Gracy, por inúmeras doações fundamentais para as minhas realizações.
RESUMO
O transtorno de personalidade borderline envolve a consideração de múltiplos fatores de campos distintos do conhecimento, em níveis diferentes tanto para a investigação como para o tratamento. Além de áreas da saúde e de psicodinâmica específica, essa clínica implica também aspectos socioculturais e biológicos, ampliando sua multicausalidade e, consequentemente, dificultando o diagnóstico, principalmente por sua aproximação com quadros de outros transtornos, como o do espectro bipolar do humor. Os objetivos deste trabalho são identificar e descrever os aspectos sindrômicos e psicodinâmicos do transtorno de personalidade borderline, sua relação com o transtorno do espectro bipolar e, relação dos eventos traumáticos na causalidade do borderline. Nesta pesquisa, é utilizado um estudo de caso, com a investigação de duas pacientes diagnosticadas como portadoras de transtorno de personalidade borderline, entre 38 e 40 anos e com história de oscilações de humor e trauma precoce. Utilizou-se para a coleta de dados procedimentos da avaliação psiquiátrica, escala de mania de Young (EAM-m), inventário de depressão de Beck (BDI) e entrevista psicológica semi-estruturada. A avaliação psiquiátrica confirmou o diagnóstico de TPB, TEBH e algumas comorbidades, em ambas as pacientes, através da detecção de sintomas, inclusive de humor bipolar e discutiu a relação de fatores traumáticos e da neurobiologia na etiologia desses transtornos e sua relação com o transtorno do espectro bipolar do humor, nas pesquisadas. A análise psicodinâmica, na perspectiva de Bergeret (1998/2006), confirmou o diagnóstico de TPB, nas duas pesquisadas, traçou suas psicodinâmicas, confirmando a presença de narcisismo, trauma, depressividade e defesas como a clivagem, forclusão e reação maníaca. Para concluir, a perspectiva psiquiátrica indicou que há episódios de humor elevado, nas duas respondentes, preenchendo os critérios para o transtorno do espectro bipolar do humor. A leitura psicanalítica revelou que elas possuem uma organização psíquica não estruturada denominada de estado-limite ou personalidade borderline, com indicadores de depressividade e reações maníacas à depressão de perda do objeto. Em virtude da complexidade da personalidade borderline, a investigação desse quadro deve contemplar abordagens interdisciplinares integradas com seus meios diagnósticos específicos, esperando que surjam
mais pesquisas visando uma melhor compreensão do construto e manejos psicofarmacológico, psicoterápico e socioculturais mais efetivos.
Palavras-chave: borderline; bipolar; trauma; clivagem do objeto; forclusão; instabilidade; impulsividade.
ABSTRACT
Borderline personality disorder considers the multiple factors seen in distinct fields of understanding, at different levels regarding both its investigation and treatment. Besides specific health and psychodynamic issues, this condition also implicates socio-cultural and biological aspects that broaden the multi-causality of the disorder and, consequently, complicates diagnosis, especially due to its resemblance to other disorders such as the bipolar spectrum disorder. The objectives of this paper are to identify and describe the syndromic and psychodynamic aspects of borderline personality disorders, their relationship with bipolar spectrum disorders, and the relationship between the traumatic events that caused the borderline disorder. This research used in-depth case studies of two patients diagnosed with borderline personality disorder aged between 38 and 40, with a history of mood swings and childhood trauma. Psychiatric evaluation procedures, the Young Mania Rating Scale, modified for Brazil (EAM-m), the Beck Depression Inventory (BDI), and semi-structured psychological interviews were used to collect data. The psychiatric evaluation confirmed the diagnosis of BPD and BSD and some comorbidities in both patients by detecting symptoms that included bipolar moods, and addressed the relationship between traumatic factors and the neurobiology of the etiology of these disorders and its relationship with the bipolar spectrum disorders in the patients. The psychoanalytical evaluation, on Bergeret’s perspective, confirmed the BPD diagnosis in both patients and mapped their psychodynamics, confirming the presence of narcissism, trauma, depression, and defense mechanisms such as splitting of the object, forclusion, and manic reactions. In conclusion, the psychiatric perspective indicated that there are high mood episodes, on both patients, fullfiling the criteria for bipolar mood disorder. The psychoanalytic reading revealed that they have a non structured psychic organization named limit-state or borderline personality, with indicators of depression and maniac reactions to loss of the object depression. Because of the complexity of borderline personalities, its investigation must contemplate interdisciplinary approaches integrated with its specific diagnostic means, hoping for increased research that would offer a deeper understanding of the construct, and more effective psychopharmacological, psychotherapeutic, and socio-cultural management.
ÍNDICE
RESUMO... 4 ABSTRACT... 5 INTRODUÇÃO ... 9 CAPÍTULO I - TRANSTORNO DE PERSONALIDADE BORDERLINE:
DELIMITAÇÔES TEÒRICAS DA PSIQUIATRIA... 1.1 O transtorno de personalidade borderline na Psiquiatria... 1.1.1 A epidemiologia do TPB... 1.1.2 Psicopatologia categorial e dimensional do TPB... 1.1.3 As comorbidades clássicas do TPB...
1.1.3.1 Comorbidade do TPB com o Transtorno de Controle de Impulsos (TCI)... 1.1.3.2 Comorbidade do TPB com Transtorno de Estresse Pós-traumático... 1.1.3.3 Comorbidade do TPB com o Transtorno Distímico (Distimia)... 1.1.3.4 Comorbidade do TPB com o Transtorno Bipolar do Humor... 1.2 Perspectiva psiquiátrica atual sobre o TPB...
1.2.1 Psicopatologia médica do TPB... 1.2.2 Genética... 1.2.3 Aspectos etiológicos da sintomatologia central do TPB... 1.2.4 Fisiopatologia do TPB...
1.2.5 Exames complementares em Psiquiatria... 17 18 18 19 20 21 22 26 28 32 33 33 35 36 40 APÍTULO II: O BORDERLINE NA PERSPECTIVA DA PSICANÁLISE... 2.1 A psicopatologia psicanalítica do borderline... 2.1.1 Borderline: estrutura ou organização...
2.1.2 Os pós-freudianos e a caracterização do borderline... 2.1.3 A psicodinâmica do borderline...
2.1.3.1 A clivagem objetal e a depressividade no borderline... 2.1.3.2 A hipótese do fator traumático na clínica do borderline ... 2.1.3.3 Características da síndrome borderline... CAPÍTULO III: NATUREZA DO PROBLEMA E MÉTODO... 3.1 Delineamento da pesquisa... 3.2 Participantes... 3.3 Instrumentos ...
3.3.1 Entrevistas semidirigidas... 3.3.2 Escala de mania (EAM-m) e o inventário de depressão de Beck (BDI)... 3.3.3 Exames complementares... 3.4 Procedimentos para coleta dos dados... 3.5 Procedimentos para análise de dados... CAPÍTULO IV: HISTÓRIA, DIAGNÓSTICO, SINTOMATOLOGIA,
PSICODINÂMICA EM DUAS MULHERES BORDERLINE... 4.1 O caso Márcia... 4.1.1 Avaliação psiquiátrica...
4.1.2 Resultados da aplicação da escala EAM-m e do inventário de depressão de Beck... 4.1.3 Análise qualitativa das entrevistas semi-estruturadas... 4.2 O caso Laura... 4.2.1 Avaliação Psiquiátrica...
4.2.2 Resultados da aplicação da escala EAM-m e do inventário de depressão de Beck... 4.2.3 Análise qualitativa das entrevistas semi-estruturadas...
CAPÍTULO V - DISCUSSÃO: TRANSTORNO DE PERSONALIDADE BORDERLINE E A RELAÇÃO COM O ESPECTRO BIPOLAR DO HUMOR ...
5.1 Aspectos sindrômicos da relação do TPB com o espectro bipolar do humor... 5.1.1 A instabilidade afetiva e a impulsividade... 5.1.2 As alterações do humor... 5.1.3 A presença de eventos traumáticos e relação com as alterações do humor e os sintomas psicóticos... 5.1.4 Achados organocerebrais e relação com sintomatologia psiquiátrica... 5.2 Aspectos da psicodinâmica e o tronco comum do borderline... 5.2.1 A relação com as alterações do campo afetivo... CONSIDERAÇÕES FINAIS... REFERÊNCIAS... ANEXOS... Anexo I - O tronco comum dos estados limítrofes... Anexo II - Modelo de termo de consentimento informado... Anexo III – Roteiros de avaliação psiquiátrica e entrevista psicológica semi-estruturada... Anexo IV – Escala EAM-m e Inventário de Depressão de Beck (BDI)...
LISTA DE GRÁFICOS
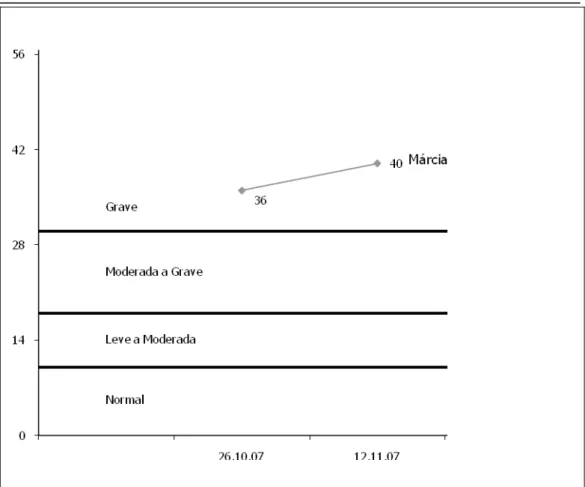
Gráfico 1 – Escore final da EAM-m da paciente Márcia por consulta... Gráfico 2 – Percentual de potuação máxima da EAM-m da paciente Márcia por consulta... Gráfico 3 – Percentual de aumento acumulado da EAM-m em relação à primeira consulta da paciente Márcia por consulta... Gráfico 4 – Resultados do inventário de depressão de Beck da paciente Márcia por consulta... Gráfico 5 – Escore final da EAM-m da paciente Laura por consulta... Gráfico 6 – Percentual de potuação máxima da EAM-m da paciente Laura por consulta... Gráfico 7 – Percentual de aumento acumulado da EAM-m em relação à primeira consulta da paciente Laura por consulta... Gráfico 8 – Resultados do inventário de depressão de Beck da paciente Laura por consulta...
INTRODUÇÃO
O efeito das transformações por que o mundo vem passando, principalmente após a Revolução Industrial no século XVIII, contribuiu para o surgimento de patologias relacionadas, ora com um misto de causas (como a depressão), ora com um misto de efeitos (como a síndrome do pânico), ora com as próprias dificuldades de se administrarem aspectos do cotidiano dessa época.
Esses aspectos são, entre outros, a fragilidade emocional, a transitoriedade das relações, a insegurança no trabalho e resultados da quebra dos modelos estabelecidos que, independentemente de qualquer valoração, traziam alguma forma de segurança. Cita-se a Revolução Industrial, porque vem dela um dos primeiros rompimentos de paradigmas históricos (como o da ascensão da burguesia) que acarretou mudanças no caminho evolutivo da humanidade. Também, porque se considera que uma revolução (como a Industrial e a da tecnologia da informação, na qual se insere o momento atual) não impacta somente estruturas sociais e econômicas; o psicológico encontra-se na base pessoal das estruturas que vão ou não ser abaladas com as mudanças.
E é possivelmente por isso que o transtorno de personalidade borderline é conhecido como uma doença deste século, englobando um misto de causas, de efeitos e de dificuldades de administração do próprio comportamento. Esse conjunto, por sua vez, se reflete também em dificuldades de diagnóstico, dada a semelhança e/ou limites com outras patologias, como é o caso dos transtornos de humor e, particularmente, dos transtornos do espectro bipolar.
Nesta Era contemporânea, já não se pode considerar a preponderância de quadros de neuroses, de complexo de Édipo e de recalque como nos tempos modernos. Na contemporaneidade, verifica-se uma nova apresentação patológica: o sujeito em estado-limite
ou borderline. Esse indivíduo tem uma organização de defesa mais complexa que a do
neurótico, a qual transita entre a neurose, a perversão e a psicose (sem se estruturar em nenhuma) e não foge à realidade como o psicótico. O ser borderline sente-se frustrado diante de sua onipotência mitigada, evoluindo com instabilidade afetiva dentro de um espectro que vai da depressão à mania. Não sente a culpa do neurótico e sofre de autocomiseração, de baixa auto-estima e de vazio crônico (Armony, 1998).
Segundo psicanalistas estudiosos do tema, como Winnicott (2006) e Hegenberg (2005), a pessoa em estado-limite vive em devir permanente, à procura ad eternum de objetos anaclíticos que possam preencher a lacuna afetiva deixada pela mãe perdida no universo simbólico.
Em termos de terminologia, Andrade (2006) afirmou que casos clínicos com oscilação constante entre quadros de neurose, de psicose e de perversão, com riscos de descompensação e até com tentativas de suicídio são chamados, na língua portuguesa, de “casos-limite”, de “estados-limite”, de “fronteiriços”, de “limítrofes” ou borderline, além de outras cognominações. Trata-se de uma variedade terminológica que, em resumo, expressa dificuldades teórico-conceituais e diagnósticas acerca dessa modalidade de padecimento psíquico contemporâneo.
Bedani (2005) relatou que, historicamente, casos com as características acima citadas tiveram seus primeiros registros em 1801, quando Pinel constatou um quadro de distúrbios de comportamento, de manias sem delírio, de instinto furioso e grande crueldade, sem qualquer disfunção intelectual. Em 1835, Prichard descreveu pacientes que apresentavam violência incontrolável, perversão mórbida (sem valores éticos), instabilidade de sentimentos e de humor, mas sem alterações cognitivas. No ano de 1863, Kahlbaum se referiu à “hebefrenia”, uma doença mental da adolescência que rapidamente levava à loucura e apresentava distúrbios de comportamento, principalmente com alterações no âmbito das relações sociais e nas flutuações de humor. Hugues, em 1884, utilizou pela primeira vez a palavra borderland, para descrever um paciente que vivia próximo à fronteira que separava a psicose da neurose, às vezes de um lado, às vezes de outro. Depois, em 1911, Bleuler descreveu um grupo de sujeitos que manifestavam episódios psicóticos definidos, mas que, apesar do comportamento social convencional, apresentavam elementos subjacentes de esquizofrenia; chamou então esse caso de “esquizofrenia latente”. Dez anos mais tarde, Kretschmer abordou a oscilação entre a hipomania (com comportamento explosivo, por exemplo) e a melancolia (muita tristeza) como estados sobrepostos, classificando os portadores dessa oscilação como “esquizóides”. Em 1925, Reich investigou o funcionamento de caracteres impulsivos, associais, e descobriu tipos que destroem a própria existência. Stern, em 1938, destacou a “neurose borderline” como uma patologia que se caracteriza por um narcisismo doentio, pela impossibilidade de controle, pela hipersensibilidade, por reações terapêuticas negativas, por sentimentos de inferioridade, por masoquismo, pela rigidez psíquica e física, pelo estado de profunda insegurança orgânica e intensa ansiedade, pelo uso de mecanismos projetivos e por dificuldades no teste de realidade.
personalidades “como se”; condição patológica específica, combinação de “pan-neurose”, “pan-ansiedade” e transtornos sexuais; pacientes comprometidos psiquicamente, mas não psicóticos autênticos. Só em 1979, a Classificação Internacional de Doenças (CID) da Organização Mundial da Saúde (OMS), em sua nona versão (CID-9), referiu-se a esses casos como “esquizofrenia latente” ou borderline. Mas na versão seguinte (CID-10), de 1993, conceituou-os como “transtorno de personalidade emocionalmente instável, tipo borderline” (Dalgalarrondo, 1996).
Nos Estados Unidos, em 1994, o Diagnostic and Statistical Manual of Mental Disorders (DSM- IV) e, em 2000, o Diagnostic and Statistical Manual Disorders (Text
Revision) (DSM-IV-TR) descreveram o Transtorno de Personalidade Borderline com base
em critérios definidos pela American Psychiatric Association (APA). Esses critérios são apresentados no item perspectiva psiquiátrica deste trabalho.
Na atualidade, há duas posições divergentes em relação ao estado-limite: uma sustenta a idéia de que o quadro se refere a pacientes esquizofrênicos com sintomatologia neurótica, desempenhando uma função defensiva contra a incursão da psicose. Seriam novas versões de histerias que, tal como Proteu, assumem múltiplas aparências enganosas. A outra posição considera os estados-limites uma modalidade de subjetivação singular, um estado estável e duradouro (Laplanche e Pontalis, 2001).
Carneiro & Ferreira (2004) explicaram que perceber uma pessoa com personalidade borderline não é difícil, pois os sintomas que ela apresenta incomodam a todos os
apresentem comorbidades com os transtornos supracitados. Assim, a síndrome borderline seria um mosaico de sintomas menos acentuados de diversos transtornos.
Pelas características do quadro borderline, envolvendo uma multiplicidade de fatores de campos do conhecimento distintos, exigem-se níveis diversificados de investigação e de tratamento, como: a Psiquiatria, com a psicopatologia, exames complementares e a farmacologia; a Psicanálise com a psicodinâmica. Além desses, fatores socioculturais e biológicos têm sido associados à multicausalidade do Transtorno de Personalidade Borderline e de outros transtornos relacionados com a impulsividade (Skodol, Siever, Gunderson & cols., 2002).
A discussão em torno do diagnóstico e do tratamento desse quadro é recorrente na literatura. Eppel (2005) apontou que, no quadro do Transtorno de Personalidade Borderline, o diagnóstico final é feito tardiamente, após distintos diagnósticos hipotéticos e tratamentos aplicados sem sucesso. Isso porque a interligação dos Transtornos Borderline com transtornos de personalidade e do humor, entre tantos mais, podem levar à ampliação dos sintomas e, conseqüentemente, ao deslocamento do foco do problema.
Por outro lado, há também, no Brasil e na América Latina, carência de serviços que se dediquem a tratar pacientes com sintomas borderline, da mesma forma que ainda são relativamente poucos os estudos acadêmicos sobre o tema (Schestatsky, 1999).
As controvérsias sobre a existência do construto Transtorno de Personalidade Borderline se expandem, quando ele é comparado com o Transtorno do Espectro Bipolar do
Personalidade Borderline e do Transtorno do Espectro Bipolar do Humor à predisposição genética interagindo com o meio ambiente adverso ao sujeito. Entretanto, psicanalistas como Kernberg (2000), Gunderson (2005), Hegenberg (2005) e Bergeret (1998) defenderam que o Transtorno de Personalidade Borderline é construído nos primeiros contatos com o ambiente adverso, na interação traumática com os pais e circunstantes.
Em decorrência das dificuldades diagnósticas e terapêuticas relacionadas com o Transtorno de Personalidade Borderline e com suas semelhanças sintomatológicas com o Transtorno do Espectro Bipolar do Humor, esta pesquisa visa responder às seguintes perguntas: como o Transtorno de Personalidade Borderline (TPB) se organiza, tanto na perspectiva sindrômica quanto psicodinâmica? Como caracterizar esse quadro no que se refere a sua relação com o espectro bipolar? O TPB faz parte do espectro bipolar do humor? As pesquisadas são portadoras de comorbidades psiquiátricas? Há uma relação entre o trauma, depressão e o desenvolvimento da personalidade borderline?
Este trabalho foi estruturado em cinco capítulos: no primeiro, abordou-se o Transtorno de Personalidade Borderline e suas delimitações teóricas da Psiquiatria. Foram apresentadas, segundo diversos autores, o diagnóstico (conforme critérios das classificações médicas), as comorbidades mais freqüentes com o Transtorno de Personalidade Borderline, dando ênfase aos transtornos de controle do impulso, do estresse pós-traumático e de humor e, principalmente, aos quadros distímico e do espectro bipolar do humor. Foram estabelecidas semelhanças e diferenças entre o Transtorno de Personalidade Borderline e o Transtorno do Espectro Bipolar de Humor. As características do primeiro (como sintomas de desregulação afetiva, de descontrole de impulsos e cognitivos/perceptuais), no enfoque psiquiátrico da psicopatologia, privilegiaram a genética, a neuroanatomia, a neurotransmissão e os exames complementares.
No segundo capítulo, enfocou-se o Transtorno de Personalidade Borderline na perspectiva da Psicanálise, particularizando a opção teórica deste trabalho pela abordagem de Bergeret (1998; 2006). Demonstrou-se sua relação com a depressão e com o trauma e os aspectos da psicodinâmica e da psicopatologia psicanalítica, discutindo a diferenciação entre estrutura e organização psíquica.
tentativa de elucidar esse fenômeno clínico e sua relação com o Transtorno do Espectro Bipolar do Humor.
No quarto capítulo, foram apresentados a história, o diagnóstico, a sintomatologia, o resultado das Escalas EAM-m e BDI e a psicodinâmica nas duas mulheres borderline, bem como os resultados da avaliação psiquiátrica e a análise das entrevistas das mulheres estudadas, discutindo-se em seguida semelhanças e diferenças entre os casos, quanto à história, aos exames complementares, às escalas médicas e às entrevistas.
No quinto capítulo, os aspectos do Transtorno de Personalidade Borderline encontrados no estudo de caso foram discutidos separadamente, por caso e por área, à luz da literatura levantada, e em sua relação com o Espectro Bipolar do Humor.
Capítulo I
TRANSTORNO DE PERSONALIDADE BORDERLINE: DELIMITAÇÕES TEÓRICAS NA PSIQUIATRIA
Um fenômeno é sempre biológico em suas raízes e social em sua extensão final. Mas nós não nos devemos esquecer, também, de que, entre esses dois, ele é mental. (Piaget, 1973, citado por Dalgalarrondo, 2000)
Desde sua origem, no século XVII, a Psiquiatria vem se apresentando em contínua evolução. A força motriz desse processo tem sido a descoberta de novos conhecimentos e o advento de novos sistemas de informação, que respaldam a compreensão dos transtornos psiquiátricos. Historicamente, a base epistemológica da Psiquiatria teve origem em disciplinas como a religião, a antropologia e a medicina clínica; posteriormente, a psicologia e a sociologia influenciaram, de forma substancial, seu desenvolvimento. Atualmente, disciplinas científicas, como a genética, a biologia molecular, a neurobiologia, a farmacologia, a epidemiologia e a neurociência cognitiva, passaram a exercer forte influência sobre a pesquisa biomédica em geral e sobre a Psiquiatria em particular. Assim, a evolução dessa seguiu o curso determinado pelo progresso das ciências biológicas e sociais das quais deriva. Daí, poder-se afirmar que a distinção entre o psicológico e o neurobiológico vem sendo visivelmente demolida pela crescente evidência de que o cérebro afeta o comportamento e vice-versa (Nemeroff, 2000, citado por Kay, 2002).
A Psiquiatria, através de suas pesquisas em neurociências, vem introduzindo dimensões humanistas, interpessoais e intrapsíquicas na prática da clínica médica. Neste momento, essas são as perspectivas de que a medicina necessita e pelas quais a Psiquiatria tem merecido legítimo reconhecimento (Nemeroff, 2000, citado por Kay, 2002).
psíquico, na estruturação da personalidade e no aparecimento dos transtornos mentais, em geral, e no Transtorno de Personalidade Borderline (TPB), em particular.
Neste trabalho, a abordagem atual da Psiquiatria e a psicopatologia - essa definida por Campbell (1986, citado por Dalgalarrondo, 2000) como “ o ramo da ciência que trata da natureza essencial da doença mental, suas causas, das mudanças estruturais e funcionais associadas a ela e suas formas de manifestação” – são feitas na perspectiva das comorbidades clássicas.
1.1 O Transtorno de Personalidade Borderline na Psiquiatria 1.1.1 A epidemiologia do TPB
Epidemiologicamente, estima-se a prevalência do TPB em torno de 2% da população geral. Desse percentual, cerca de 10% dos casos são vistos em clínicas ambulatoriais de saúde mental, e 20% dos pacientes psiquiátricos internados. Ao mesmo tempo, a prevalência vai de 30 a 60% entre as populações clínicas com transtornos da personalidade. Em relação às características culturais, de idade e gênero, o padrão de comportamento observado no TPB pode ser identificado no mundo inteiro e em diversos contextos, sendo diagnosticado, principalmente, em mulheres, num patamar estimado em 75% dos casos. O TPB é quase cinco vezes mais comum entre os parentes biológicos de primeiro grau do que na população geral, inclusive aumentando o risco para transtornos relacionados com substâncias, transtorno da personalidade anti-social e transtornos do humor (Lopes & cols., 2002).
1.1.2 Psicopatologia categorial e dimensional do TPB
Dalgalarrondo (2000) defendeu que há diversas correntes psicopatológicas. Neste trabalho, o diagnóstico psicopatológico psiquiátrico foi baseado nas psicopatologias: categorial (transtornos mentais), dimensional (espectro) e médica (disfunção de alguma parte do cérebro ou do corpo), as quais são caracterizadas a seguir.
A abordagem categorial usa como meio diagnóstico as classificações médicas, considerando a existência de entidades diagnósticas distintas e separáveis em sua natureza essencial (Dalgalarrondo, 2000).
A CID 10 (1993) definiu o transtorno da personalidade “emocionalmente instável” como F60.3, classificando-o em dois tipos: 1) impulsivo (F60.30), cujas características predominantes são a instabilidade emocional e a falta de controle de impulsos; os acessos de violência ou comportamento ameaçador, particularmente a críticas dos outros; 2) borderline ou limítrofe (F60.31), com a presença de várias características de instabilidade emocional. Em adição, a auto-imagem, objetivos e preferências internas (incluindo a sexual) do paciente são, com freqüência, pouco claras ou perturbadas; nesse segundo caso, há, em geral, sentimentos crônicos de vazio. A propensão ao envolvimento com relações intensas e instáveis tende a causar repetidas crises emocionais, podendo estar associada a esforços excessivos para evitar o abandono e produzir ameaças de suicídio ou atos de autolesão (embora esses possam ocorrer sem precipitantes óbvios).
sentimento de self; impulsividade em pelo menos duas áreas potencialmente prejudiciais à própria pessoa (por ex.: gastos financeiros, sexo, abuso de substâncias, direção imprudente, comer compulsivo); recorrência de comportamento, gestos ou ameaças suicidas ou de comportamento automutilante; instabilidade afetiva devido a uma acentuada reatividade do humor (por ex.: episódios de intensa disforia, irritabilidade ou ansiedade geralmente durando algumas horas e apenas raramente mais de alguns dias); sentimentos crônicos de vazio; raiva inadequada e intensa ou dificuldade em controlar a raiva (por ex.: demonstrações freqüentes de irritação, raiva constante, lutas corporais recorrentes); ideação paranóide transitória e relacionada ao estresse ou a severos sintomas dissociativos.
Nesta pesquisa, considera-se a perspectiva da psicopatologia dimensional, segundo a qual os transtornos de humor e o TPB podem fazer parte do espectro bipolar do humor. Segundo Maj, Akiskal, Lopez-Ibor & cols. (2000), esse espectro contém oito subtipos de bipolares, incluindo desde o transtorno esquizoafetivo (bipolar ½) até a depressão superposta à hipertimia (bipolar 4).
As classificações médicas citadas neste item embasaram o diagnóstico psiquiátrico do TPB e de suas comorbidades encontradas nas pacientes deste trabalho.
1.1.3 As comorbidades clássicas do TPB
O TPB, além de apresentar sintomas inerentes a vários transtornos mentais, também concorre com diversas patologias psiquiátricas. As comorbidades tradicionais mais freqüentes associadas ao TPB são os transtornos: de controle de impulso, de personalidade (histriônica, antisocial, narcisista, esquizotípica e paranóide), alimentares (principalmente, a bulimia), de adição (alcoolismo, tabagismo, maconha, cocaína e outras), de déficit de atenção e hiperatividade (TDAH), de humor (distimia, bipolaridade) e de ansiedade (fobia social, estresse pós-traumático, pânico, obsessivo-compulsivo)(Skodol, Siever, Livesley & cols., 2002).
Neste trabalho, são enfocadas, apenas, as comorbidades clássicas do TPB com os transtornos de controle de impulsos (TCI), de estresse pós-traumático (TEPT), distímico e do espectro bipolar do humor (TEBH), pelas inter-relações dessas patologias e suas correlações biológicas e ambientais com a multicausalidade do TPB. Paralelamente, verifica-se a possibilidade do TEBH (hoje comórbido com o TPB) ser aspecto de uma mesma entidade clínica.
1.1.3.1 Comorbidade do TPB com o TCI
No DSM-IV-TR (2003), os transtornos de impulsos são subdivididos em subgrupos: eixo I - transtornos por uso de substâncias, bulimia nervosa e transtornos de impulsos não classificados em outra patologia; eixo II - transtornos de personalidade anti-social e limítrofe (borderline). Na CID 10, os transtornos do controle de impulsos são chamados de transtornos de hábitos, sendo os impulsos citados na seção de transtornos de personalidade e comportamento em adultos (F60-F69) (Kapczinsky, Quevedo & Izquierdo, 2004).
Nos transtornos de personalidade, estudos de comorbidade apontam a ocorrência de jogo patológico (até 56%), de tricotilomania/dermatotilexomania (até 70%), de transtorno explosivo intermitente, de cleptomania e piromania (esses três últimos sem estudos que quantifiquem os percentuais) (Kapczinsky, Quevedo & Izquierdo, 2004).
1.1.3.2 Comorbidade do TPB com transtorno de estresse Pós-traumático
velhos têm um risco maior de desenvolver TEPT e TPB. Mas, essas patologias, no máximo, podem ser consideradas com equifinalidade: causas diferentes podem levar a uma mesma síndrome. História de trauma é mais comum em mulheres hospitalizadas com TPB.
Em 2003, nos Estados Unidos, Golier, Yehuda, Bierer & cols. realizaram uma pesquisa ampla, com o objetivo de examinar a relação entre o TPB e o TEPT. Para tanto, avaliaram 180 pessoas entre 18 e 66 anos de idade, 65% homens (63% brancos) com diagnósticos de um ou mais transtornos de personalidade, conforme o DSM-III-R. Os instrumentos utilizados foram: questionário de história de trauma e entrevista clínica estruturada, baseada no DSM-III-R. O questionário pesquisava o envolvimento dos investigados em crime, acidente/lesão, combate militar, desastres, doenças sérias, abuso/agressão física, abuso/agressão sexual, testemunha de violência ou morte e perdas de familiares ou amigos vítimas de violência. Foram classificados eventos em crianças/adolescentes os que ocorreram até os 18 anos de idade, e eventos na vida adulta, os que ocorreram a partir dos 18 anos. O resultado final apontou o seguinte:
- as mulheres sofreram mais com abuso sexual na infância e adolescência e agressão sexual na idade adulta, enquanto os homens tinham sofrido crimes (assalto, violência física, etc.) quando criança e/ ou na adolescência;
- houve uma relação entre trauma e transtornos de personalidade - a amostra continha, principalmente, tipos anti-social (TPAS), limítrofe, esquizotípico (TPE) e paranóide (TPP) –, a qual se tornou evidente quando foram comparados indivíduos com e sem esses transtornos. A prevalência de transtorno borderline foi observada em 46% das mulheres e 37% dos homens da amostra;
- nos indivíduos portadores de TPB, em relação aos não portadores, houve prevalência de história de abuso físico em relação ao abuso sexual e de agressão, quando crianças ou adolescentes;
- os portadores de TPAS, em sua maioria, tinham sofrido grande perda familiar na infância ou adolescência. Nenhum dos tipos de transtorno de personalidade restantes tinha associação importante com abuso sexual ou físico;
- os portadores de TPB e TPP possuíam, mais que qualquer outro transtorno de personalidade, relação forte com o TEPT. Comparando os portadores de TPB com os não portadores, houve uma significativa prevalência de TEPT nos primeiros; - os casos de TEPT foram bastante associados a abusos na infância e a agressões na
vida adulta, sendo que esses dados foram discrepantes em relação aos da literatura; nessa pesquisa, só 29% dos portadores de TPB tinham sofrido abuso, quando comparados aos 71% do universo de transtornos de personalidade;
- uma forte associação entre trauma infantil e TEPT, deduzindo-se que, apesar de o abuso físico infantil ser freqüente em TPB, de acordo com a literatura, os dados encontrados não sugeriram que o TPB devesse ser isolado dos outros transtornos de personalidade como transtorno único do espectro do trauma ou variante do TEPT;
- a maioria dos casos de abuso infantil ou agressão em adultos evoluiu para diversos transtornos de personalidade, TEPT e outras doenças mentais graves; somente um terço desses casos, principalmente de abuso infantil, evoluiu para o TPB, que também poderia ocorrer sem relato de abuso infantil ou agressão em adultos;
No Brasil, Kapczinsky & Margis (2003) concluíram que o início e o curso do TEPT possuem diferentes estados e, com o passar do tempo, há uma modificação fenomenológica nesse transtorno. Esses autores chamaram a atenção para o fato de haver grandes diferenças no impacto sofrido por uma criança vítima de abuso e o sofrido por um adulto, diante de uma catástrofe, por exemplo. A sintomatologia é variada e dependente da natureza do evento traumático, número de exposições, a vulnerabilidade individual, a reação desse ao fator estressor, a rede de apoio após o evento traumático, dentre outros. Os pesquisadores supracitados lembraram que, num estudo realizado nos Estados Unidos da América (EUA), com critérios do DSM-III-R, a taxa de prevalência TEPT por toda a vida variou entre 10,4% a 12,3%, nas mulheres, e 5% a 6%, nos homens. Eles também evidenciaram, através da literatura científica, que as mulheres, durante toda a vida, sofrem mais abusos que os homens, justificando essas diferenças comparativas.
O abuso físico, psicológico ou sexual aumenta o risco de problemas de saúde, tais como o transtorno de estresse pós-traumático e os estados-limite. A vitimização leva à precariedade da saúde das mulheres abusadas e as expõe a situações de risco (Golier, Yehuda, Bierer & cols., 2003; Populations Reports, 2006).
No Population Reports (2006), foram apontadas três conseqüências do abuso contra as mulheres: 1) os efeitos do abuso, mesmo cessado, persistem no tempo; 2) quanto mais grave é o abuso, mais impacto tem na saúde; 3) diferentes tipos de abuso e múltiplos eventos, no tempo, são cumulativos.
sintomas paranóides transitórios. Elas tornam-se adeptas de drogas de abuso e/ou psicotrópicos e se expõem a situações de risco. Procuram mais os serviços de saúde, submetendo-se a consultas, internações, cirurgias e piorando seu desempenho social e profissional com dificuldades econômicas e dependência de outros. Sua autonomia e direitos são restritos e diminui-se ou exclui-se sua participação no desenvolvimento sociopolítico em geral (Kaplan & Sadock, 2007).
1.1.3.3 Comorbidade do TPB com o transtorno distímico (Distimia)
A distimia é um tipo de depressão crônica, não-episódica, com sintomas menos intensos que a depressão maior, incapacitante e que acomete cerca de 3 a 6% da população geral. Esse quadro pode iniciar em qualquer fase da vida, sendo mais comum antes dos 25 anos, e é duas vezes mais prevalecente em mulheres. A distimia aumenta o risco para depressão maior e costuma co-ocorrer com diversas patologias físicas e psíquicas, principalmente com os transtornos de ansiedade, afetivos e de personalidade. Entre os transtornos de personalidade, o TPB costuma apresentar comorbidade com a distimia na maioria dos casos (Kaplan & Sadock, 1999). Bergeret (1998) usou o termo “depressividade” para denominar o estado depressivo de base do estado limítrofe, podendo-se inferir que seria análogo à distimia. A depressão do TPB, segundo Kaplan e Sadock (1999), além do humor deprimido, também possui uma mistura de raiva, de solidão e de vazio crônicos (disforia crônica), os quais podem ser interrompidos por pânico ou desespero intensos e raramente podem ser aliviados por períodos de bem-estar ou satisfação. Tanto no TPB quanto na distimia, os portadores experimentam essa disforia que interferem em suas vidas, causando alterações da personalidade ou vice-versa, ficando difícil o diagnóstico da primeira patologia.
precoce ou tardio, sintomatologicamente mais branda que a depressão, cujos sintomas principais são: humor depressivo leve a moderado, irritabilidade, ausência de sintomas psicóticos, baixa energia, fatigabilidade, perda de interesse e de prazer, baixa auto-estima, insônia e diminuição da capacidade de concentração.
Em contrapartida, Maj, Akiskal, Lopez-Ibor & cols. (2000) defenderam que há um relacionamento dimensional entre os transtornos de personalidade e de humor e que existiria
um continuum do espectro de humor, que iria desde o temperamento depressivo (forma
subliminar ou transtorno de personalidade depressiva) até o transtorno distímico (forma sintomática ou liminar) ou ir mais adiante e culminar nos transtornos depressivo maior ou afetivo bipolar. Ainda é comum ocorrer episódios depressivos plenos em distímicos, o que é cognominado de “depressão dupla”.
Além disso, Kaplan e Sadock (2007) afirmaram que estudos prospectivos em crianças distímicas detectaram que 15 a 20% delas, na pós-puberdade, desenvolveram episódios hipomaníacos, maníacos ou mistos. Outros estudos com portadores de distimia revelaram que 20% progrediram para o transtorno depressivo maior, 15% para o transtorno bipolar II (hipomania e depressão maior) e menos de 5% para o transtorno bipolar I (mania e depressão menor).
1.1.3.4 Comorbidade do TPB com o TBH
Para Maj, Akiskal, Lopez-Ibor & cols. (2000), a prevalência de mania e de hipomania na população geral durante toda a vida é de 1.2% e de TPB, 2-3%. Mas quando os critérios diagnósticos são expandidos e inclui-se o espectro bipolar ampliado, a prevalência dos quadros bipolares aumenta para 8.8%. Vários estudos têm citado a co-ocorrência entre transtornos bipolar e de personalidade borderline. Segundo Magill (2004), 31% dos pacientes portadores de TPB têm uma história de episódios espontâneos de mania ou hipomania.
Conforme Magill (2004), Akiskal sugeriu que o espectro bipolar do humor contempla os temperamentos hipertímicos e ciclotímicos, que costumam aparecer na adolescência e que são mal diagnosticados como transtornos de personalidade. Magill (2004) também citou Gaviria, para quem pacientes acometidos, precocemente, de TBH e de TPB teriam predisposição genética a transtornos afetivos, os quais seriam desencadeados pela instabilidade emocional do TPB. O autor cita também Gunderson & Phillips, como defensores de que o TPB e os transtornos afetivos coexistem, mas não são apresentações clínicas da mesma patologia.
Com a ampliação do conceito de bipolaridade, que deve ser apresentado na edição do DSM–V, o limite entre ambos os transtornos ficou tênue. Um diagnóstico preciso só será possível caso se estude, acuradamente, a história da doença, do sujeito e da família, além das avaliações médicas para afastar enfermidades físicas. Então, faz-se mister que as pesquisas sejam intensificadas na área para que as classificações diagnósticas possam refletir, clinicamente, as entidades psicopatológicas (Magill 2004).
depressão e, algumas vezes, hipomania) são definidas por critérios explícitos no DSM-IV. Juntas, essas três condições têm uma prevalência de 3% a 4% na população em geral, sendo que grande parte desse percentual demonstra formas atípicas ou brandas de distúrbios episódicos. São freqüentemente resistentes a um padrão de tratamento antidepressivo, que até piora suas condições algumas vezes.
O Consenso Internacional de Barcelona, além do DSM-IV e da CID 10, foi sumarizado por Maj, Akiskal, Lopez-Ibor & cols. (2000) que apresentaram os seguintes subtipos bipolares: psicose bipolar incongruente com o humor, bipolar I (mania), mania mista (sintomas depressivos e maníacos por mais de dois dias), bipolar II (hipomania por 2 ou mais dias), hipomania induzida por tratamento somático (drogas de abuso ou outras substâncias), ciclagem rápida, ciclotimia e hipomania breve recorrente.
Lopes, Skaf, Câmara & cols. (2002) explicaram que, freqüentemente, o TPB ocorre paralelamente ao transtorno de humor, e se os critérios de identificação de ambos forem satisfeitos, eles podem ser diagnosticados. A apresentação transeccional do TPB pode ser imitada por episódios de transtorno do humor; por isso, o clínico deve empregar o diagnóstico adicional de TPB, não se baseando somente na apresentação transeccional, mas verificando se o padrão de comportamento tem um início precoce e um curso duradouro.
esquizofrenia (18%), transtornos de personalidades borderline ou antisocial (17%). A ocorrência de diagnósticos hipotéticos e distintos retarda o adequado manejo terapêutico, prolongando os sintomas dos pacientes que se deterioram cognitivamente, prejudicando as famílias e provocando aumento nos gastos públicos em geral.
As classificações DSM-IV (APA) e CID-10 (OMS) não concordam em todos os critérios diagnósticos; pacientes que preenchem uns critérios em uma classificação podem não preenchê-los em outra. Em muitos casos, o paciente bipolar é mal diagnosticado como portador de depressão, por omitir episódios hipomaníacos e maníacos e por considerar que a fase de humor elevado não é patológica. Para atenuar o risco de diagnósticos incorretos, Berk, Moss, Dodd & cols. (2005) sugeriram que, desde o primeiro episódio de humor, sejam aplicados questionários de transtorno bipolar. Esses autores também alertaram no sentido de que fatores como fenomenologia complexa, idade do início da doença, comorbidades e heterogeneidade de apresentações bipolares podem ofuscar o diagnóstico do bipolar.
De acordo com esses autores, é fundamental que o diagnóstico seja precoce, a fim de que: evite-se o impacto negativo da educação no potencial de crianças e adolescentes; o tratamento previna alterações neuropsicológicas através do efeito neuroprotetor dos psicofármacos (por ex: estabilizadores de humor e antipsicóticos atípicos); o diagnóstico incorreto de transtorno depressivo unipolar leve ao uso de antidepressivos que podem desencadear surtos hipomaníacos ou maníacos, prejudicando a cognição e desempenho desses sujeitos; controle-se o risco de suicídio, que é 12 vezes mais presente nos bipolares em relação à população geral.
transtornos de ansiedade (42-93 %) e transtorno de déficit e atenção (87%). Deve-se investigar a história (familiar) de bipolaridade em familiares, uma vez que essa ocorrência é freqüente e porque há dificuldade de se identificar se os familiares são depressivos ou bipolares (Berk, Moss, Dodd & cols., 2005).
A confusão diagnóstica aumenta quando a bipolaridade é analisada com base nas fases da vida. Na infância, os sintomas bipolares mais freqüentes são estados mistos, disforia e ciclagem rápida, com menos depressão e mania. Em crianças, ocorrem irritabilidade, agressividade, explosividade e labilidade emocional. Já na adolescência, são mais freqüentes a mania mista e a ciclagem rápida, além de episódios depressivos, característicos de depressão maior (Maj, Akiskal, Lopez-Ibor & cols., 2000).
Segundo critérios do DSM-IV-TR (2000/2003) e da CID-10 (1993), mesmo que durante a vida o indivíduo só apresente um único episódio hipomaníaco, maníaco ou misto (que pode ser desencadeado por antidepressivos), ele é considerado bipolar. Além disso, diversas comorbidades podem se apresentar com sintomas ciclotímicos.
Autores como Lara (2004) e Maj, Akiskal, Lopez-Ibor & cols. (2000) defenderam a existência de um espectro bipolar do humor, no qual estariam pacientes portadores desde a desordem depressiva até a maníaca. Para esses estudiosos, diversos transtornos de personalidade, principalmente o borderline, estariam no espectro bipolar do humor. Complementando, Berk, Moss, Dodd & cols. (2005) lembraram que o transtorno do espectro bipolar do humor é particularmente comum em certos subgrupos de pacientes, com casos de até 72% de depressão atípica e 50% de pacientes resistentes ao tratamento da depressão.
que uma das diferenças entre estados mistos de humor e mania pura é o suicídio, um risco maior nessa última. Para eles, o diagnóstico acurado da desordem bipolar apresenta vários problemas, principalmente quando o episódio de humor é visto isoladamente, constituindo fase específica de uma doença complexa. Dados anteriores e informações colaterais ao acompanhamento clínico desses sujeitos são cruciais para a avaliação ótima no processo diagnóstico. Em decorrência disso, o diagnóstico correto culmina com o tratamento adequado e um impacto positivo na vida dos indivíduos bipolares.
Atualmente, pesquisadores como Maj, Akiskal, Lopez-Ibor & cols. (2000) lutam para resolver os problemas diagnósticos, partindo da definição apropriada de bipolaridade para responder, com consistência, se o portador de TPB é ou não uma representação clínica do espectro bipolar do humor.
Autores como Akiskal e Deltito (citados por Magill, 2004) defenderam que o TPB faz parte do espectro bipolar e deve ter uma abordagem psicofarmacológica semelhante à do transtorno bipolar do humor (TBH).
Lara (2004) explicou que uma avaliação mais completa do TBH deve incluir: sinais e sintomas; curso dos sintomas e das manifestações do comportamento; temperamento e estilo; história familiar que avalie componentes genéticos de risco, ou seja, fatos que aumentem a chance de ocorrer algum evento; fatores de risco ambientais, como traumas, perdas recentes; resposta a fármacos; exames complementares, quando indicados.
1.2 Perspectiva Psiquiátrica Atual do TPB
predisposição ou temperamento infantis, reatividade ou excitação do sistema nervoso autônomo, responsividade neurotransmissora, funcionamento e estrutura cerebrais, fatores perinatais, hormônios, toxinas ambientais, fatores cognitivos e outros neuropsicológicos, psicopatologia na infância ou adolescência, traços ou estrutura de personalidade, abordagem familiar inadequada ou defeituosa, negligência ou abuso infantil, influências de pares, estado socioeconômico e desintegração familiar e comunitária.
Dal’Pizol, Lima, Ferreira & cols. (2003) explicaram que as teorias modernas sobre o construto citam fatores genéticos inespecíficos; porém, talvez sejam mais específicos os problemas do desenvolvimento associados à negligência emocional e, freqüentemente, ao abuso na infância. Pacientes com TPB são bastante disfuncionais, com um quadro clínico intimamente ligado ao contexto interpessoal, observando-se, principalmente, uma alta sensibilidade ao estresse da realidade externa. A percepção da perda iminente pode provocar raiva súbita, acusações depreciativas, paranóides e atos destrutivos.
1.2.1 Psicopatologia médica do TPB
Fatores como a genética e a etiologia dos sintomas centrais podem influenciar o diagnóstico psiquiátrico do TPB em sua pluridimensionalidade. Esses fatores são similares aos que fundamentam a formulação diagnóstica do DSM-IV-TR (2003) em seus cinco eixos: transtornos clínicos; transtornos de personalidade e retardo mental; condições médicas gerais; problemas psicossociais e ambientais; avaliação global do funcionamento.
1.2.2 Genética
processo e determinar se os genes interagem com o ambiente para o desenvolvimento dessas patologias (Bussato Filho, 2006).
Estudos de adoção, de gêmeos e familiares de populações borderlines concluíram que a concordância genética desses casos é fortemente observável, sendo em gêmeos monozigóticos entre 35 e 38%, e em dizigóticos, entre 7% e 11%; é cinco vezes mais prevalecente em familiares de TPB, com um número significativo de portadores de traços de impulsão agressão. Quando todos os estudos possíveis são avaliados, pode-se encontrar o risco de morbidade em familiares de primeiro grau de borderlines em torno de 11,5%. O fator ambiente não modificou significativamente esses achados. Dessa forma, novos estudos podem ser realizados, buscando correlacionar fatores do temperamento com traços dimensionais da personalidade (Skodol, Siever, Livesley & cols., 2002).
A agressão impulsiva foi estudada em gêmeos adotados por pais diferentes, constatando-se que ela é hereditária e está associada à modulação de neurotransmissores. O gene receptor HT1b está relacionado com tentativas de suicídio; aquele e os receptores 5-HT1a e 5HT2a e seus alelos “L” e “S” estão associados à impulsividade. Estudos de gene receptor D4 (dopaminérgico), na população em geral, relacionaram-no com o comportamento de busca de novidades, que está presente em análises dimensionais de temperamento. Esse comportamento é associado a baixos níveis de dopamina e a altos níveis de noradrenalina (Skodol, Siever, Livesley & cols., 2002).
1.2.3 Aspectos etiológicos da sintomatologia central do TPB
A multicausalidade dos transtornos psiquiátricos, inclusive do TPB, aponta para a interação entre fatores genéticos e ambientais, como responsável pela eclosão sintomatológica. No quadro do TPB, observa-se que, em muitos casos, há presença de familiares portadores de instabilidade afetiva e de impulsividade, bem como de eventos traumáticos relacionados com abusos em geral (Kapczinsky, Quevedo & Izquierdo, 2004).
De acordo com esses autores, estudos de casos com portadores de lesões neurológicas específicas, cuja sintomatologia se manifesta, especialmente, na impulsividade, auxiliam a identificação das estruturas que participam na gênese desse sintoma. A maioria dos estudos neuropsiquiátricos não aborda diretamente as estruturas neurológicas da impulsividade, como faz com a agressividade e com o transtorno obsessivo-compulsivo. Entretanto, esses estudos permitem refletir sobre a impulsividade.
As estruturas neuroanatômicas mais estudadas em impulsividade são o córtex pré-frontal, o hipotálamo, o tálamo, a amígdala e os núcleos da base, entre outras. Casos clínicos de lesão de córtex pré-frontal na literatura mostram alterações de personalidade e de comportamento (Kapczinsky, Quevedo & Izquierdo, 2004).
Skodol, Siever, Livesley & cols. (2002) afirmaram que a agressão impulsiva é a característica central de transtornos de personalidade (principalmente antisocial e borderline) e do transtorno de controle de impulsos.
tanto com a instabilidade afetiva, quanto com a impulsão-agressão, o que é comprovado pela infusão de substâncias que ativam ou embotam a resposta daquelas regiões, através de reações específicas a psicofármacos determinados. Estudos de pacientes portadores de TPB e de seus familiares concluíram que, tanto a impulsividade, quanto a instabilidade afetiva são significativamente prevalecentes neles (Zanarini & cols., 1998; Torgersen & cols., 2000, citados por Skodol, Siever, Livesley & cols., 2002).
Esses pesquisadores afirmaram que sujeitos portadores de TPB possuem comorbidades com transtornos do controle de impulso e impulsivo-agressivos, com alterações em determinadas áreas cerebrais e desregulação de neurotransmissores, como a serotonina, a dopamina e a noradrenalina.
1.2.4 Fisiopatologia do TPB
Conquanto a neuroanatomia, a neuroquímica, o metabolismo e a neurofisiologia das doenças psiquiátricas sejam complexas e ainda não tenham sido inteiramente compreendidas, evidências acumuladas sugerem que o sistema límbico, os neurotransmissores, hormônios e circuitos neurais estejam envolvidos na patogenia dos transtornos psiquiátricos (Camargo, 2001; Kapzinsky, Quevedo & Izquierdo, 2004; Kaplan & Sadock, 2007).
Conforme Bussato Filho (2006), há evidências que envolvem o sistema límbico na fisiopatologia da emoção humana e da doença psiquiátrica. Quando ocorre a estimulação elétrica no cíngulo anterior (sistema límbico), alteram-se respostas autônomas e de ansiedade em humanos. Os potenciais evocados corticais e os registros por microeletrodos no giro cingulado do homem demonstram resposta alterada à percepção de estímulos dolorosos. Isso ocorre em portadores de transtorno de personalidade (principalmente o borderline) que têm um alto limiar de dor e referem não sentir dor no momento da prática de autolesões.
córtex frontal orbital, o córtex cingulado anterior e a tonsila cerebelar. O córtex frontal orbital, por exemplo, tem papel crucial no refreamento da explosão impulsiva, enquanto o córtex cingulado anterior ativa outras regiões para responder ao conflito: relaciona odores e visões com a memória de emoções vividas, participa da reação emocional à dor e regula a agressividade. A porção posterior é associada a funções mnêmicas/ visuoespaciais.
Modelos neuroquímicos de transtornos afetivos e de ansiedade revelam a relação deles com disfunções de serotonina (principalmente), de noradrenalina, de dopamina e de acetilcolina (Kaplan & Sadock, 1999).
A serotonina tem um relação com comportamentos agressivos e/ou impulsivos em pacientes com transtorno de personalidade. A dopamina tem um papel importante no aparecimento de sintomas positivos esquizofreniformes (distorções cognitivas e perceptuais) e de agressividade. A noradrenalina e a vasopressina estariam envolvidas na agressão, e a acetilcolina seria relacionada com a (hiper) sensibilidade ambiental ou instabilidade afetiva (Bussato Filho, 2006).
Pode-se dizer, de maneira bastante simplificada, que a investigação sobre o papel de um determinado neurotransmissor em mecanismos fisiológicos e patológicos poderia ser feita por meio do uso de drogas que ativam ou bloqueiam receptores específicos, pré e/ou pós-sinápticos. Além disso, a averiguação de seus precursores e metabólitos também seria ferramenta útil para a exploração da função de determinado neurotransmissor (Del-Ben, 2005).
A desregulação da função serotonérgica tem sido envolvida na etiologia de vários transtornos mentais, entre eles, os de ansiedade, a depressão e os transtornos relacionados com o controle de impulso e a agressão impulsão.
psicomotores, mas tornou a escolha do comportamento mais lenta” (Roger & cols., 1999). Os autores concluíram que a serotonina normalmente reduz a velocidade de processos psicomotores nos circuitos dorso-fronto/estriatal e que o prejuízo da função serotonérgica seria um dos mecanismos de resposta impulsiva (Del-Ben, 2005).
A serotonina (5-hidroxitriptamina [5-HT]) é o neurotransmissor mais enfocado nos estudos da personalidade e de seus transtornos. Pesquisas sugerem um importante papel para a 5-HT na agressão e na impulsividade (tentativas de suicídio e autolesões). Os níveis de serotonina estão inversamente relacionados com a agressão e/ou com a impulsividade. Portanto, quanto menor a concentração de serotonina, maior a propensão para a agressão ou impulsividade (Kapczinsky & cols., 2004).
Pesquisadores avaliaram pacientes com TPB após a administração de m-clorofenilpiperazina (m-CPP), um agonista serotoninérgico parcial. Observaram que a administração de m-CPP resultou em efeitos positivos significativos sobre os sintomas clínicos dos pacientes, sugerindo, segundo os autores, uma disfunção serotoninérgica no TPB (Del- Ben, 2005).
Para autores como Coccaro, Astill, Herbert & cols. (1990) e Lee & Coccaro (2001), há uma relação direta entre a noradrenalina e a agressividade. A primeira evidência estaria nos efeitos "anti-agressividade" dos beta bloqueadores; a segunda estaria relacionada à observação clínica de que o aumento da função noradrenérgica central está associada com a agitação e a irritabilidade, particularmente em indivíduos com TPB; a terceira seria a correlação positiva entre 3-metoxi-4hidroxifenilglicol (MHPG) reduzido no líquor e uma história de agressividade em recrutas navais portadores de transtorno de personalidade, quando comparados a voluntários saudáveis..
controle de impulsos (TCIs), doença de Parkinson (DP) e lesões fronto-límbicas e dos gânglios basais foram conclusivos para o entendimento de que a disfunção dopaminérgica central – diminuição da dopamina – seria responsável pela busca de recompensa, pela impulsividade e pela compulsividade (jogo, sexo, comer patológicos, etc.) encontrados nesses pacientes. Por outro lado, consumidores de cocaína, anfetaminas ou outros dopaminérgicos apresentariam, durante seu uso, sintomas psicótico-símiles, tais como, ideação paranóide, alucinações ou até delírios persecutórios mais sistematizados (Shultz, 1985; Skodol & Gunderson, 2005; Willians & Potenza, 2008 ).
Indivíduos com TPB e esquizotípico costumam apresentar distintas respostas afetivas, cognitivas e perceptuais a estimulantes dopaminérgicos e noradrenérgicos. Schulz & cols. (1985) administraram anfetamina em pacientes com transtornos de personalidade com ou sem comorbidade com o TPE e detectaram as seguintes respostas na observação: 1) pacientes com TPB (sem traços esquizotípicos) demonstraram mais sensibilidade comportamental à anfetamina, com aumento do bem-estar e melhora global nos escores psicopatológicos; 2) pacientes com TPB com comorbidade com o TPE pioraram os sintomas psicóticos-símile e os escores psicopatológicos. A melhora global foi típica de sujeitos diagnosticados só como borderlines, sugerindo haver grandes diferenças biológicas entre indivíduos com TPB com e
sem comorbidade com o TPE (Shultz, 1985; Skodol, Siever, Livesley & cols., 2005).
Uma das explicações para a melhora dos sintomas em borderlines, após uso de anfetaminas, também pode ser justificado pelo fato de essas substâncias serem estimulantes e otimizadoras de antidepressivos usados em tratamentos do TPB. Sabe-se, porém, que o uso abusivo de dopaminérgicos em borderlines costuma aumentar a dopamina, podendo levar, também, a sintomas psicóticos nos predisponentes (Kaplan & Sadock, 2007).
1.2.5 Exames complementares em Psiquiatria
A avaliação psicopatológica em Psiquiatria se faz em um processo investigatório (Dalgalarrondo, 2000), realizado através de: anamnese (histórico síndrômico e antecedentes pessoais, familiares e sociais); exame psíquico ou do estado mental atual; avaliação física; avaliação neurológica; psicodiagnóstico (ex: Teste de Rorschach) e exames complementares.
A polissonografia, em portadores de TPB, costuma apresentar achados semelhantes aos dos deprimidos em geral, como diminuição da latência do sono REM ou lentificação de ondas cerebrais. O potencial evocado P 300 (estimulação auditiva), quando há comorbidade entre o TPB e transtorno de déficit de atenção e hiperatividade, detecta alterações relacionadas aos critérios para a segunda patologia. Os achados neurofisiológicos dos pacientes com TPB não apresentam especificidade em relação a outros transtornos psiquiátricos, já que, nas diversas fases de humor, os dados anormais são similares a alterações encontradas em episódios depressivos, ansiosos, disfóricos, hipomaníacos, maníacos e/ou mistos, com ou sem psicose.
Estudos como os de Stahl (2000) e de Yudofsky & Hales (2006) sugeriram que os
metabólitos da noradrenalina são deficientes em alguns pacientes com depressão; mas isso não tem sido observado de modo uniforme. Del-Bem (2005), Kapczinsky & cols. (2004) explicaram que o metabólito da 5HT, ácido 5-hidróxiindolacético (5HIAA), está diminuído no líquor de pacientes deprimidos. Em exames mais detalhados, contudo, descobriu-se que só alguns pacientes deprimidos possuem baixa de 5HIAA no líquor e tendem a apresentar comportamento impulsivo, como tentativas de suicídio de natureza violenta. Posteriormente, Del-Ben (2005) relatou que o 5HIAA está diminuído em outras populações de indivíduos com crises violentas de descontrole de impulsos, mas sem depressão, principalmente incendiários com transtorno de personalidade anti-social e aqueles com transtorno de personalidade borderline e comportamento autodestrutivo. Assim, o 5HIAA diminuído no líquor pode estar
dopamina refere-se mais a sintomas psicóticos (nível alto) e à busca de novidades (nível baixo). A ingestão de anfetamina (agonista dopaminérgico) desencadeia sintomas psicóticos em portadores de TPB, num nível alto em relação à população geral.
Maus tratos na infância e abuso ou negligência repetitivos alteram a funcionalidade cerebral em desenvolvimento, levando a modificações nos mecanismos de gerenciamento do estresse e provocando distúrbios em: glicocorticóides (ex:cortisol), noradrenalina, vasopressina e ocitocina. Essas alterações são reveladas em exames, tais como aumentos séricos de noradrenalina e cortisol e em exames de imagens, na idade adulta, através de diminuição volumétrica em estruturas neocorticais e límbicas (Bussato Filho, 2006).
A beta-endorfina está correlacionada com a mediação da recompensa e com o reforço em vários portadores de TCIs, tais como jogadores patológicos. Durante jogos patológicos, esses indivíduos costumam apresentar níveis elevados de beta-endorfina. Por isso, há uma resposta eficaz dos antagonistas opióides, como a naltrexona e a nalmefene, no controle de impulsão compulsão desses pacientes. Em pacientes borderlines, costuma haver uma resposta insatisfatória do estímulo ao aumento da prolactina através da infusão de agonistas serotoninérgicos, como fenfluramina e m-clorofenippiperazina. Pessoas com traços impulsivos podem apresentar níveis altos de testosterona e estrógenos. Portadores de TPB, deprimidos, podem ter resultados anormais no teste de supressão da dexametasona (Bussato Filho, 20006; Williams & Potenza, 2008).
A dificuldade de quantificar sintomas e sinais na avaliação do estado mental é ilustrada pela subjetividade verificada nas classificações diagnósticas médicas e nos testes neuropsicológicos. Apesar de ainda não se saber, com certeza, os circuitos envolvidos nos transtornos psiquiátricos e como eles se caracterizam em termos bioquímico, metabólico e perfusional, os exames de imagens tomografia por emissão de fóton único (SPECT), tomografia por emissão de pósitrons (PET) e ressonância magnética funcional (RNMf) têm ajudado a detectar as áreas cerebrais que estão hipoperfundidas (hipoativas) ou hiperperfundidas (hiperativas), correlacionando-se as alterações estruturais e/ou funcionais encontradas com os sintomas psiquiátricos investigados (Buchpiguel, 2000; Kaczinsky, Quevedo & Izquierdo, 2004; Bussato Filho, 2006; Kaplan & Sadock, 2007).
Além da investigação diagnóstica cerebral, os exames de imagens também são úteis à Psiquiatria e a outras especialidades para a avaliação prognóstica, para a resposta terapêutica, estratificação de risco, detecção de lesões vasculares ou tumores e chances de terapia clínica ou cirúrgica (Camargo, 2001).
Os transtornos de personalidade e do controle de impulsos são cada vez mais pesquisados e avaliados por meio de exames de imagens, que detectam áreas córtico-límbicas hipo ou hiperreativas ratificadores da relação entre elas e as síndromes psiquiátricas (Buchpiguel, 2000; Camargo, 2001; Kapczinsky, Quevedo & Izquierdo, 2004).
Estudos com PET e d-fenfluramina (agonista serotoninérgico) mostraram aumento da atividade metabólica no córtex frontal ventro-medial em voluntários normais, e uma falta de resposta (hipoperfusão/hipoativação) em pacientes agressivos e impulsivos com TPB (Siever & cols., 1999; Soloff & cols., 2000, citados por Del-Bem, 2005).
Os estudos de neuroimagem funcional para áreas corticais acompanham os achados estruturais, no que diz respeito ao lobo frontal. Há fortes evidências de diminuição de fluxo sangüíneo e do metabolismo nessa região, tanto em depressivos unipolares/bipolares como em transtorno de personalidade borderline. Os bipolares em fase maníaca, os portadores de transtorno de personalidade antisocial e os impulsivos costumam ter exames perfusionais compatíveis com aumento do fluxo sangüíneo cortical e do metabolismo na região frontal (Buchpiguel, 2000; Kapczinsky, Quevedo & Izquierdo, 2004; Goethals, Audenaert, Jacobs & cols., 2005).
O SPECT de portadores de TPB costuma detectar alterações nas seguintes áreas cerebrais: cortical frontal (pré), temporal e/ou parietal; diminuição de volume de hipocampo (e diminuição da amígdala, quando há comorbidade com o transtorno de dissociação da identidade); giro do cíngulo (hiperperfusão). Além dessas alterações, o TPB comórbido com o TEPT apresenta outras áreas cerebrais comprometidas, além daquelas, como: tálamo e giro frontal medial (Lepping & Swinton, 2004; Kapczinsky, Quevedo & Izquierdo, 2004; Goethals,Audenaert, Jacobs & cols., 2005; Brendel, Stern & Silbersweig, 2005; Vermetten, Schmahl, Lindner & cols., 2006; Mccloskey, Phan & Coccaro, 2007).
Autores, principalmente do grupo de Akiskal, sugerem que o TPB, segundo os critérios diagnósticos do DSM-IV (1995), pode ser incluído no grupo de transtornos do espectro bipolar do humor. Eles citam algumas razões para essa teoria: 1) a instabilidade afetiva desses pacientes é, geralmente, semelhante a um episódio misto de humor; 2) muitos pacientes com TPB apresentam descargas epileptóides em eletroencefalogramas, o que pode representar um tipo de efeito kindling, o qual, há muito tempo, é associado à fisiopatologia dos TPH; 3) piora do descontrole comportamental após o uso de amitriptilina (um antidepressivo tricíclico que diminui o limiar convulsivo) em pacientes TPB, fenômeno que ocorre, em bipolares, quando antidepressivos (ADs) tricíclicos desencadeiam episódios hipomaníacos. (Maj, Akiskal, Lopez-Ibor & cols., 2000).
Historicamente, autores como Stahl (2002), Kaplan & Sadock (1999) e Cordioli (2005) vêm defendendo que os Ads tricícliclos diminuem o limiar convulsivo e deflagram atos impulsivos em portadores de epilepsia e de impulsividade, respectivamente.
Kapczinsky, Quevedo, Izquierdo & cols. (2004) afirmaram que avaliações científicas realizadas em pacientes impulsivos detectaram padrões de ativação cerebral em tarefas cognitivas e alterações eletroencefalográficas em regiões frontais e cerebrais de jogadores patológicos. Alguns portadores de TPB demonstram alterações na condutividade elétrica no eletroencefalograma, as quais são apresentadas como atividade de ondas lentas. Esses autores explicaram que,
Dessa forma, dados eletrofisiológicos que mostrem alterações parietotemporais podem ser sugestivos de lesões temporais ou frontais, tornando os achados eletroencefalográficos inespecíficos em várias patologias neuropsiquiátricas, inclusive em transtornos do controle de impulsos. Sua utilidade é observada no estudo de sintomas impulsivos em pacientes com epilepsia ou pacientes impulsivos de difícil manejo (p. 319).
comportamentos que reproduzem manifestações egóicas deficitárias, muitas vezes com efeitos drásticos sobre si e para os outros que os rodeiam.