Universidade de Lisboa
Faculdade de Farmácia
Hipertensão Primária
Abordagem Terapêutica
Joseph-Lambert Yegamino Mulembo Ngongo
Mestrado Integrado em Ciências Farmacêuticas
Universidade de Lisboa
Faculdade de Farmácia
Hipertensão Primária
Abordagem Terapêutica
Joseph-Lambert Yegamino Mulembo Ngongo
Monografia de Mestrado Integrado em Ciências Farmacêuticas apresentada à Universidade de Lisboa através da Faculdade de Farmácia
Orientador:
Doutor Rui Manuel Amaro Pinto, Professor Auxiliar
3
Resumo
A hipertensão é tida como o principal fator de risco de mortalidade geral, sobretudo devido às suas potenciais consequências a nível cardiovascular. Assim, a prevenção e tratamento desta patologia são medidas essenciais de saúde pública que não só ajudam a reduzir o risco cardiovascular e de mortalidade da população, como também a reduzir os gastos em saúde associados à hipertensão e às suas complicações. As opções farmacológicas têm vindo a multiplicar-se ao longo das últimas décadas, aliadas a medidas não-farmacológicas com um papel igualmente significativo. Por outro lado, multiplicam-se também estudos e ensaios clínicos de tipos e âmbitos diferentes que não raro geram evidências mutuamente contraditórias relativas a um ou outro aspeto do diagnóstico e tratamento, dificultando a chegada a conclusões sólidas e a tomada de decisões coerentes e bem fundamentadas na prática clínica.
Esta dissertação propõe-se a apresentar o panorama atual da abordagem terapêutica da hipertensão, como foco na de tipo primário, e a analisar criticamente algumas das orientações mais recentes feitas por guidelines de referência. Através da consulta de guidelines como as do 8th Joint National Committee e as da European Society of Hypertension, ficou demonstrado o valor de fármacos anti-hipertensores como os diuréticos tiazídicos ou os inibidores da engina conversora de angiotensina como opções de primeira linha, em detrimento dos beta bloqueadores outrora também recomendados, mas evidenciou-se também a falta de consenso a nível dos objetivos terapêuticos a atingir, entre o objetivo habitual de PA < 140/90 mm Hg, um mais conservador de PA < 150/90 mmHg ou um novo objetivo de PA < 120/80 mmHg, aliado a uma recentemente testada modalidade intensiva de tratamento. Vislumbraram-se também novas possibilidades futuras, na forma de novos agentes anti-hipertensores e novas intervenções médicas que possam dar resposta às necessidades dos doentes com dificuldade de controlo da hipertensão.
4
Abstract
Hypertension is considered the main risk factor for overall mortality, mainly due to its potential cardiovascular consequences. Hence, the prevention and treatment of this illness are essential public health measures which not only help minimize cardiovascular and mortality risk in the population, but also help reduce the healthcare costs associated with hypertension and its complications. Pharmacologic options have been multiplying in the last few decades, combined with non-pharmacologic measures which play an equally significant role. On the other hand, studies and clinical trial of different types and scopes are also multiplying and they often generate mutually contradictory evidence related to various aspects of diagnosis and management, making it difficult to get to solid conclusions and to make coherent and properly justified decisions in clinical practice.
This dissertation aims to present a current overview of the treatment approach to hypertension, focusing on the primary type, and to critically analyze some of the most recentes recommendations made by top guidelines. By accessing guidelines such as those by the 8th Joint National Committee and by the European Society of Hypertension, it was possible to demonstrate the value of antihypertensive drugs like thiazide-like diuretics or angiotensin-converting enzyme inhibitors as first-line options, rather than the once also recommended beta-blockers, but it was also shown how there is a lack of consensus regarding treatment goals, between the standard goal of BP < 140/90 mmHg, a more conservative goal of BP < 150/90 mmHg or a new goal of PA < 120/80 mmHg, combined with a recently tested intensive treatment approach. There was also a glimpse of new possibilities, in the form of new antihypertensive drugs and new medical procedures which can cover the needs of patients struggling to control their hypertension.
5
Abreviaturas
AHA – American Heart Association AJH – American Journal of Hypertension APR – Atividade plasmática da renina
ARA – Antagonistas dos recetores de angiotensina ARM - Antagonistas dos recetores mineralocorticóides BB – Bloqueadores beta
BCC – Bloqueadores dos canais de cálcio DGS – Direção-Geral da Saúde
ESH – European Society of Hypertension HTA – Hipertensão Arterial
IECA – Inibidores da engina conversora de angiotensina JAMA - Journal of the American Medical Association
JNC7 – Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure
JNC8 – Eighth Report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure
NHLBI – National Heart, Lung, and Blood Institute NOC – Norma de Orientação Clínica
PA – Pressão arterial
PAD – Pressão arterial diastólica PAS – Pressão arterial sistólica
RAM – Reação adversa medicamentosa
6
Índice
1 Introdução ... 8 2 Objetivos ...10 3 Materiais e Métodos ...11 4 Resultados ...13 4.1. Guidelines de Referência...134.2 Valores-limite para início da terapêutica e objetivos terapêuticos...14
4.3 Terapêutica não-farmacológica...16
4.4 Terapêutica farmacológica padrão...18
4.4.1 Opções terapêuticas de primeira linha e estratégias terapêuticas...18
4.4.2 Relação entre os mecanismos fisiopatológicos da hipertensão e os mecanismos de ação dos fármacos anti-hipertensores...21
4.4.3 Hipertensão resistente e refratária...25
4.5 Estratégias terapêuticas alternativas...27
4.5.1 Terapêutica orientada pela atividade plasmática da renina...27
4.5.2 Terapêutica intensiva...28
4.5.3 Novos fármacos...29
4.5.4 Novas intervenções cirúrgicas...30
4.6 O papel dos farmacêuticos no tratamento da hipertensão...31
5 Discussão ...33
6 Conclusões ... 38
Referências Bibliográficas ... 39
Anexos ... 42
A1. Tabelas de percentis de pressão arterial na pediatria ... 42
A2. Tabela de modificações de estilo de vida recomendadas pelo JNC7 ... 46
7
A4. Recomendações de dosagem de fármacos anti-hipertensores das guidelines pediátricas da ESH ... 46
Índice de Figuras:
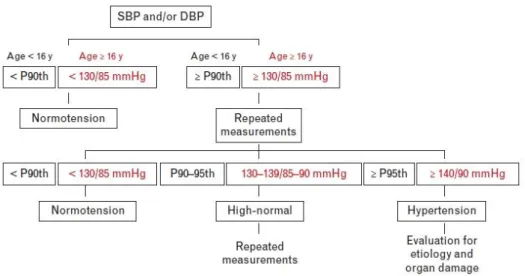
Figura 1.1 Algoritmo de classificação da hipertensão em doentes pediátricos segundo guidelines de 2016 da ESH
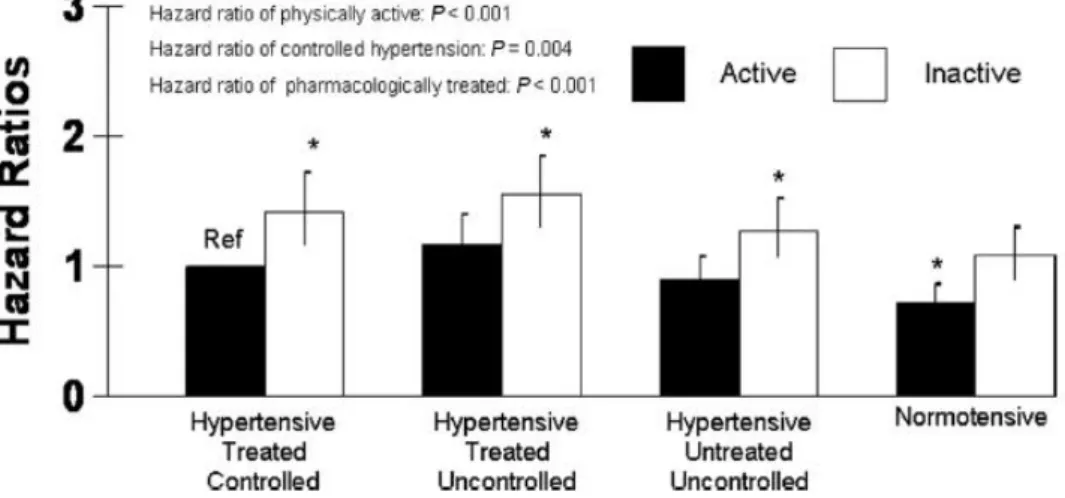
Figura 1.2 Risco de mortalidade por nível de atividade física, estado de tratamento antihipertensor e estado de controlo da PA
Figura 1.3 Representação esquemática do sistema renina-angiotensina-aldosterona
Índice de Tabelas:
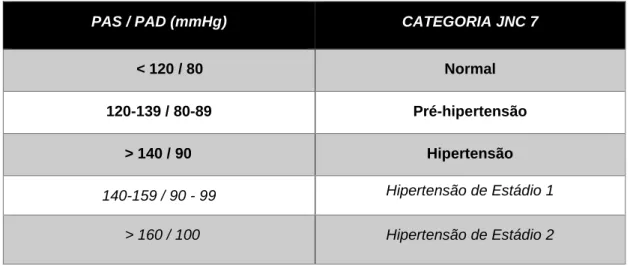
Tabela 1.1 Classificação da hipertensão arterial segundo o JNC 7
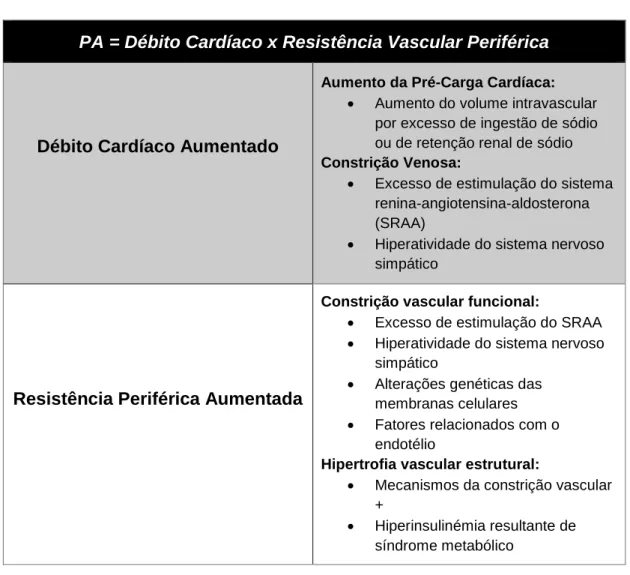
Tabela 1.2 Possíveis mecanismos patogénicos da hipertensão a nível do débito cardíaco e resistência vascular periferica
8
1 Introdução
A hipertensão arterial (HTA) é uma condição clínica na qual se observam valores elevados de pressão arterial sistólica e diastólica. Um relatório de 2003 do sétimo Joint National Committee (JNC 7), comissionado pela National Heart, Lung and Blood Institute (NHLBI), nos EUA, sumariza os valores-limite habitualmente seguidos na prática clínica para o diagnóstico de hipertensão e a categorização dos estádios da doença.1
Tabela Erro! Não existe nenhum texto com o estilo especificado no documento..1 Classificação da hipertensão arterial segundo o JNC 7.1
PAS / PAD (mmHg) CATEGORIA JNC 7
< 120 / 80 Normal 120-139 / 80-89 Pré-hipertensão > 140 / 90 Hipertensão 140-159 / 90 - 99 Hipertensão de Estádio 1 > 160 / 100 Hipertensão de Estádio 2
O mesmo relatório explica que o quadro de hipertensão pode ser secundário a outras patologias, incluindo doença renal crónica, coarctação da aorta ou síndrome de Cushing. Não existindo patologia de base na origem da condição, a hipertensão é considerada primária ou essencial, sem causa específica conhecida. Tanto num como noutro caso, a importância do seu tratamento é clara, sendo a hipertensão um dos principais fatores de risco cardiovascular, com complicações graves que incluem o enfarte do miocárdio, acidente vascular cerebral e doença renal crónica.1
O risco cardiovascular duplica para cada aumento de 20/10 mmHg nos valores de PAS/PAD, a partir de 115/75 mmHg.1 Por outro lado, a terapêutica antihipertensora mostrou reduções significativas no risco de eventos cardiovasculares em diferentes ensaios clínicos. A título de exemplo, a incidência de acidentes vasculares cerebrais
9
diminuiu 30% na análise global de 4 ensaios clínicos (12 124 doentes) com fármacos IECA, contra placebo, e 39% na análise de 2 ensaios clínicos (5520 doentes) com fármacos BCC, também contra placebo.2 Curiosamente, a mais recente norma de orientação clínica para a hipertensão publicada pela DGS, em 2011, é mais conservadora na descrição dos benefícios clínicos da terapêutica anti-hipertensora, notando que a redução significativa da incidência de eventos major cardiovasculares não demonstra o benefício absoluto que depende da incidência das complicações cardiovasculares, concluindo que, em relação ao efeito agregado, o tratamento de 100 doentes ao longo de 4 ou 5 anos previne complicações cardiovasculares em dois deles. A NOC defende, contudo, que esse valor é subestimado, pela curta duração dos estudos analisados.3
Estas formas contrastantes de apresentação de conclusões demonstram as possíveis dificuldades em avaliar objetivamente os efeitos, no geral, e os benefícios, mais especificamente, da terapêutica anti-hipertensora. Levanta-se, assim, o problema de saber como tratar a hipertensão primária, quais os resultados a esperar para cada opção de tratamento e de que forma interpretar a informação científica disponível para a tomada de decisões clínicas apropriadas e justificadas, tendo em conta a qualidade e força das recomendações ou mesmo as limitações nos próprios estudos realizados, desde a duração curta de alguns deles até aos perfis de doentes estudados, dos quais se podem obter conclusões não necessariamente extrapoláveis a outros grupos de doentes. Adultos hipertensos de idade inferior a 60 anos são exemplo de um grupo notoriamente pouco abrangido em ensaios clínicos, com a maioria dos ensaios clínicos aleatorizados a serem realizados com populações mais velhas.4 Os próprios objetivos terapêuticos são ainda ponto de discussão na comunidade científica, com investigadores que questionam se realmente há vantagem significativa em trazer a PAS para valores inferiores a 140 mmHg versus 150 mmHg, enquanto outros investigadores, tais como os envolvidos no estudo SPRINT, publicado em 2015, chegam a considerar as vantagens de um tratamento intensivo que resulte em valores de PA abaixo de 120/80 mmHg.5 Assim, no âmbito desta monografia, interessa explorar todas estas questões de forma aprofundada.
10
2 Objetivos
Descrever e analisar as principais guidelines terapêuticas atuais para a hipertensão primária a nível de tratamento não-farmacológico e farmacológico, detalhando, neste último caso, os diferentes grupos de fármacos anti-hipertensores e comparando-os entre si em termos de mecanismo de ação, outcomes obtidos e efeitos adversos. Descrever e analisar criticamente conclusões inovadoras e/ou contraditórias na comunidade científica quanto à abordagem terapêutica a seguir em diferentes situações.
11
3 Materiais e Métodos
Para a recolha de informação relevante, recorreu-se principalmente aos motores de busca Google Scholar (ou Google Académico) e PubMed, pela dimensão e qualidade das suas respetivas bases de dados e familiaridade prévia com as suas interfaces, sendo também muita informação recolhida por referenciação a partir de cada um dos sites ou artigos encontrados através dos motores de busca acima referidos. As pesquisas foram feitas com palavras-chave em inglês, por ser a língua franca na literatura científica internacional.
No Google Scholar, realizou-se uma pesquisa inicial com as palavras-chave “primary hypertension guidelines”, com resultados limitados temporalmente aos publicados a partir de 2013 e excluindo patentes e citações, para consulta das orientações mais recentes relativas ao tratamento da hipertensão arterial. Subsequentemente, partindo dessa pesquisa, consultou-se o site da European Society of Hypertension (ESH), no qual foram consultadas as publicações disponíveis de acesso gratuito e, dentre essas, os artigos de acesso livre contidos na publicação “Hypertension” da American Heart Association (AHA), referenciados pela ESH. Também a partir do site da ESH, por referenciação, visitou-se o site do American Journal of Hypertension (AJH), onde foram consultados os artigos incluídos na lista dos mais lidos e na lista das escolhas editoriais.
Para comparação das guidelines internacionais com as aplicadas em Portugal, consultou-se diretamente o site da Direção-Geral da Saúde (DGS), no qual, na seção “Normas e Circulares Normativas”, se pesquisou pela palavra-chave “hipertensão”, com os resultados ordenados temporalmente (dos mais recentes para os mais antigos), mas sem limitação de data.
No PubMed, por sua vez, fez-se uma pesquisa com as palavras-chave “hypertension treatment”, com limitação temporal aos últimos 5 anos e com resultados limitados aos que correspondiam a artigos completos gratuitos, sendo estes ordenados por melhor correspondência. Subsequentemente, pesquisou-se pelas palavras-chave “blood pressure drugs analysis”, para recolha de informação mais detalhada quanto à ação e efeitos dos diferentes fármacos anti-hipertensores no mercado. Essa última pesquisa teve uma abrangência temporal maior, sendo cobertos todos os artigos
12
completos gratuitos publicados entre 2000 e 2017, com os resultados ordenados por melhor correspondência. Pesquisou-se também pelas palavras-chave “hypertension versus”, com os resultados limitados a artigos de revisão publicados a partir de 2010, para descoberta de artigos relativos à hipertensão que estabelecessem algum tipo de comparação, idealmente entre diferentes opções terapêuticas.
Ainda para a recolha de informação mais específica quanto ao tratamento, pesquisou-se no Google Scholar por “hypertension therapy efficacy”, sem limitação de data e com ordenamento dos resultados por relevância, para análise da eficácia de diferentes fármacos, fazendo-se uma pesquisa posterior por “hypertension beta blockers”, também sem limitação de data, e uma outra, desta feita no PubMed, por “calcium channel blockers mechanism”, limitada a artigos de acesso gratuito publicados nos últimos 10 anos.
Para recolha de dados quanto ao papel do farmacêutico no tratamento da hipertensão, fez-se uma pesquisa no PubMed com as palavras-chave “pharmacist hypertension role”, sem parâmetros limitantes. Fez-se também a consulta direta do website da Ordem dos Farmacêuticos e das publicações nele disponibilizadas gratuitamente.
Uma última pesquisa online incidiu sobre comentários ao estudo SPRINT, feita de forma simples no Google com as palavras-chave “sprint trial comment”, sem parâmetros limitantes.
Por fim, em cada um dos artigos consultados, foram analisadas as respetivas referências bibliográficas e citações ao longo do texto e consultados os pontos de maior interesse.
Paralelamente ao processo de pesquisa online, consultou-se também o livro “Pharmacotherapy – A Pathophysiologic Approach” (8ª edição), onde se recolheu informação maioritariamente a nível dos processos fisiopatológicos da hipertensão e dos mecanismos de ação de diferentes fármacos antihipertensores.
13
4 Resultados
4.1 Guidelines de referência
Entre os primeiros resultados da pesquisa inicial no Google Scholar por “primary hypertension guidelines”, incluía-se o relatório completo do oitavo Joint National Committee (JNC 8), cujo painel multidisciplinar fez uma revisão inicial de estudos realizados entre 1966 e 2009 e uma revisão posterior de estudos realizados entre 2009 e 2013 com adultos hipertensos com mais de 18 anos de idade, a partir das quais reafirmou ou redefiniu recomendações para o tratamento da hipertensão a nível dos critérios para início da terapêutica, dos tipos de fármacos a selecionar para diferentes subgrupos de doentes e dos objetivos terapêuticos a atingir. A revisão inicial centrou-se exclusivamente em ensaios controlados aleatorizados com um mínimo de 100 participantes e um acompanhamento igual ou superior a 1 ano, enquanto que a revisão subsequente apenas cobriu ensaios com 2000 ou mais participantes e realizados em múltiplos centros de investigação.6
O conjunto de recomendações feitas pelo JNC 8, que foi publicado em 2014, constitui uma atualização das guidelines previamente estabelecidas pelo JNC 7 em 2003, sendo que alguns dos tópicos cobertos pelo JNC 7, como a definição de hipertensão e pré-hipertensão, os métodos de medição da PA ou a adesão dos doentes à terapêutica, não foram novamente tratados pelo JNC 8, o qual se focou apenas em tópicos considerados de maior prioridade.6
A mesma pesquisa possibilitou também o acesso às últimas guidelines para a caracterização e tratamento da hipertensão em crianças e adolescentes por parte da European Society of Hypertension, publicadas em 2016.
Por fim, a mais recente NOC da DGS sobre a hipertensão servirá de referência nacional e de base de comparação entre a prática clínica em Portugal e a mesma a nível internacional, apenas no que respeita a população hipertensa adulta.
Tendo como referência as guidelines ainda válidas do JNC 7, as novas guidelines do JNC 8, a NOC da DGS e as guidelines para doentes menores de 18 anos da ESH, far-se-á então, subsequentemente, uma descrição detalhada dos restantes resultados obtidos através do conjunto de pesquisas realizado.
14
4.2 Valores-limite para início da terapêutica e objetivos terapêuticos
O JNC 8 apresenta recomendações específicas para o início da terapêutica farmacológica em diferentes grupos de doentes. Para a população em geral com idade igual ou superior a 60 anos, é dada uma forte recomendação para o início da terapêutica farmacológica quando a PA iguala ou ultrapassa os valores de 150/90 mmHg. Para essa população, o painel define como objetivo terapêutico uma PA inferior a 150/90 mmHg, argumentando que as evidências existentes, apesar de não serem de grande qualidade, não apontam benefícios significativos numa redução da PAS para valores abaixo de 140 mmHg. A exceção é feita para doentes que apresentem co-morbilidades como diabetes ou doença renal crónica, para os quais o objetivo terapêutico é uma PA < 140/90 mmHg.6
Para a população em geral com idade entre os 30 e os 59 anos, dá-se uma recomendação também forte para iniciar a terapêutica quando a PAD iguala ou ultrapassa o valor de 90 mmHg. Para a população em geral com idade entre os 18 e os 29 anos, o painel não obteve evidências adequadas para recomendações específicas, pelo que optou por também extrapolar o valor-limite de PAD de 90 mmHg para este grupo. Para a população em geral com idade inferior a 60 anos, também não se obtiveram evidências adequadas para recomendações específicas quanto ao valor-limite da PAS, pelo que o painel optou por manter a recomendação padrão de iniciar o tratamento farmacológico com valores de PAS iguais ou superiores a 140 mmHg. Para toda a população de idade inferior a 60 anos, incluindo doentes com co-morbilidades, o painel define como objetivo terapêutico a obtenção de valores de PA inferiores a 140/90 mmHg, notando que a falta de evidências que fundamentem a escolha de um ou outro valor-limite para a PAS, em particular, implica que também não haja uma boa justificação para contrariar a recomendação habitual (PAS < 140 mmHg) e tendo também em conta o fato de que muitos dos doentes tratados de modo a atingirem valores de PAD inferiores a 90 mmHg (esses sim, justificados pelas evidências) acabam por, de qualquer forma, também chegar a valores de PAS inferiores a 140 mmHg.6
Em Portugal, a NOC da DGS define como objetivo terapêutico geral a redução da PA para valores inferiores a 140/90 mmHg, desde que tolerados e não contraindicados. O documento estabelece quatro categorias de risco associado à hipertensão – risco acrescido baixo, médio, alto e muito alto –, propondo opções
15
terapêuticas farmacológicas logo a partir do risco acrescido baixo, o qual corresponde a um valor de PAS entre 140 e 159 e/ou um valor de PAD entre 90 e 99, na ausência de outros fatores de risco.3
No caso dos doentes pediátricos, com idade inferior a 18 anos, as últimas orientações da ESH notam que as sugestões feitas a nível da abordagem terapêutica baseiam-se largamente em analogia e opinião tendo por base as evidências existentes para os doentes adultos, dada a falta de evidências a nível da mortalidade/morbilidade para os doentes pediátricos, nos quais normalmente só se espera a manifestação de consequências da patologia mais tarde na vida, para lá do período de tempo compatível com a duração de um ensaio clínico controlado. A própria classificação da hipertensão difere para estes doentes, sendo baseada na distribuição normal da PA em crianças saudáveis e considerando a variação natural que existe nos valores de PA consoante a idade e tamanho dos doentes pediátricos, não sendo viável a aplicação de valores de referência únicos para toda a população pediátrica. A única exceção é feita para doentes pediátricos de idade igual ou superior a 16 anos, para os quais as guidelines da ESH já sugerem a aplicação dos valores de referência para a população adulta.7
Figura Erro! Não existe nenhum texto com o estilo especificado no documento..1 Algoritmo de classificação da hipertensão em doentes pediátricos segundo guidelines de 2016 da ESH.7
No caso dos doentes pediátricos, a ESH não recomenda o início de tratamento farmacológico apenas com base nos valores de PA, mas considerando o risco total cardiovascular e renal. As orientações indicam que o tratamento deve ser iniciado
16
quando a hipertensão é sintomática, quando os doentes têm diabetes mellitus 1 ou 2, na presença de danos nos órgãos-alvo (sistemas cardiovascular e renal) ou quando a abordagem terapêutica não-farmacológica não normaliza os valores de PA ao fim de um ano. É também notado que a hipertensão secundária é uma ocorrência muito mais comum na população pediátrica do que na adulta e que essa hipótese é tanto mais provável quanto maior a elevação da PA e menor a idade do doente.7
Os objetivos terapêuticos para a população pediátrica de idade inferior a 16 anos definem-se segundo os percentis correspondentes à idade, sexo e altura do doente, sendo que o objetivo recomendado pela ESH é o de trazer a PA para valores inferiores pelo menos aos do 95º percentil ou, se o tratamento for bem tolerado, para valores inferiores aos do 90º percentil.7 As tabelas de percentis podem ser consultadas no anexo 1.
4.3 Terapêutica não-farmacológica
Onde o JNC8 é quase omisso, o JNC7 é muito detalhado, descrevendo diferentes modificações no estilo de vida que ajudam tanto na prevenção da HTA como no seu tratamento.
O relatório aponta que mesmo uma perda de peso corporal de 4,5 kg já permite a redução da PA numa grande proporção de pessoas acima do peso ideal, estimando que por cada 10kg perdidos, pode haver um abaixamento de 5-20 mmHg na PAS. A adoção de uma alimentação equilibrada, nomeadamente, da dieta DASH (Dietary Approaches to Stop Hypertension – Abordagens Dietéticas para Travar a Hipertensão), também é indicada como uma medida eficaz para a redução da PAS em 8-14 mmHg, sobretudo se combinada com a limitação do consumo de sódio para menos de 2,4 g por dia (reduz a PAS em 2-8 mmHg) e com a prática de atividade física aeróbica pelo menos 30 minutos por dia com regularidade (reduz a PAS em 4-9 mm Hg). Também a limitação do consumo de álcool a não mais de dois copos de tamanho padrão por dia para os homens em geral, ou a não mais de um copo por dia para mulheres ou qualquer pessoa de baixo peso corporal, permite uma redução adicional de 2-4 mmHg na PAS. Assim, a aplicação combinada de várias ou de todas estas medidas, às quais se acrescenta a cessação tabágica como importante fator de redução do risco cardiovascular global, tem
17
um efeito importante na redução da PA em qualquer pessoa, sendo que, para doentes já hipertensos, tem efeitos benéficos no tratamento, podendo por si só, em alguns indivíduos, garantir resultados comparáveis ao do tratamento farmacológico com um só fármaco.1
O JNC8 reforça as recomendações feitas no JNC7, indicando as modificações do estilo de vida como primeira medida a tomar, e a manter continuamente, no tratamento da hipertensão.6 Também a NOC da DGS recomenda modificações semelhantes.3
As guidelines da ESH para doentes pediátricos também apontam a terapêutica não-farmacológica como primeira abordagem e indicam mesmo que, nos casos de hipertensão essencial não complicada, a terapêutica não-farmacológica poderá ser testada por até um ano antes da introdução de medidas farmacológicas.7
O valor das medidas não-farmacológicas para a prevenção e/ou tratamento da HTA tem sido demonstrado em diferentes estudos ao longo dos anos. A título de exemplo, um estudo publicado no AJH em 2013, realizado por investigadores da Universidade de York (Toronto, Canadá), demonstrou que a atividade física está associada a uma redução significativa do risco de mortalidade em pessoas hipertensas independentemente do tratamento farmacológico e independentemente da hipertensão estar controlada ou não, com pessoas fisicamente inativas a apresentarem as maiores taxas de risco em todas as categorias estudadas. O estudo afirma ser o primeiro do seu tipo a demonstrar o efeito independente da atividade física na redução do risco de mortalidade, à parte do tratamento farmacológico e do estado de controlo da hipertensão, chegando mais longe nas suas conclusões do que outros estudos anteriores que já demonstravam o efeito benéfico da atividade física para a população hipertensa, mas não contemplavam todas as situações aqui consideradas, como a não administração de farmacoterapia ou a hipertensão não controlada.8
18
Figura Erro! Não existe nenhum texto com o estilo especificado no documento..2 Risco de mortalidade por nível de atividade física, estado de tratamento antihipertensor e estado de controlo da PA.8
4.4 Terapêutica farmacológica padrão
4.4.1 Opções terapêuticas de primeira linha e estratégias terapêuticas
Enquanto primeira linha de tratamento farmacológico, o JNC8 recomenda a seleção de um fármaco de uma das seguintes classes: diuréticos tiazídicos, bloqueadores dos canais de cálcio (BCC), inibidores da enzima conversora de angiotensina (IECA) ou antagonistas dos recetores de angiotensina (ARA). Esta recomendação aplica-se à população não-negra em geral, incluindo doentes diabéticos, sendo que, para a população negra, com ou sem diabetes, apontam-se especificamente os diuréticos tiazídicos ou os BCC como as opções preferenciais de primeira linha, com base nas conclusões de um ensaio de larga escala (ALLHAT), onde tanto os diuréticos como os BCC se mostraram superiores aos IECA em termos de outcomes cardiovasculares na população negra, embora o painel não tenha obtido evidências em relação aos diuréticos e/ou BCC versus ARA, bloqueadores beta (BB) ou outros fármacos alternativos. O relatório nota que, para muitos dos doentes em geral, o controlo da hipertensão só será conseguido com pelo menos dois fármacos, sendo que quaisquer das classes recomendadas para a primeira linha de tratamento poderão ser combinadas entre si para esse efeito, exceto a combinação de um IECA e de um ARA.6
19
As recomendações do JNC8 contrastam com as recomendações prévias do JNC7, onde os diuréticos tiazídicos eram indicados como opção de primeira linha superior às restantes classes.1 O JNC8 afirma que, de fato, esses diuréticos demonstraram ser mais eficazes que um BCC ou IECA a nível da redução do risco de insuficiência cardíaca, mas que nos restantes outcomes cardiovasculares, cerebrovasculares ou renais, as quatro classes recomendadas apresentaram efeitos semelhantes. Assim, ainda que a melhoria de outcome a nível de insuficiência cardíaca seja notada como relevante, o painel não considerou que, globalmente, se justificasse o favorecimento dos diuréticos tiazídicos sobre as restantes classes recomendadas, concluindo que, mais importante do que a escolha de um agente terapêutico sobre outro, a sevidências mostram que o controlo da hipertensão em si é o mais relevante.6
Por outro lado, o JNC7 também incluía BB entre as possíveis classes de fármacos a usar em primeira linha.1 O JNC8 exclui esta classe das opções de primeira linha, apontando para um estudo onde o uso dos mesmos resultou numa taxa mais elevada de complicações cardiovasculares, sobretudo acidentes vasculares cerebrais, comparativamente com o uso de ARA.6 As conclusões do JNC8 vão de encontro às de uma meta-análise publicada no AJH em 2006, na qual foram analisados globalmente treze ensaios clínicos com um total de 91 561 participantes, onde os BB foram comparados a placebo, a diuréticos, a BCC e a modificadores do eixo renina-angiotensina (IECA ou ARA). A análise dos estudos concluiu que os BB tinham efeitos comparáveis aos diuréticos, mas eram inferiores aos BCC na redução da mortalidade geral, da mortalidade cardiovascular e do risco de AVC, e igualmente inferiores aos IECA ou ARA na redução do risco de AVC. Além disso, os BB eram menos bem tolerados do que qualquer uma das outras classes, com grandes diferenças na adesão à terapêutica sobretudo entre os BB e os diuréticos. Assim, a meta-análise conclui que os BB são uma opção inferior às restantes classes de fármacos de primeira linha.9
Especificamente no caso de doentes adultos com doença renal crónica, independentemente da etnia ou de terem ou não diabetes, o JNC8 faz uma recomendação de força moderada para a seleção de IECA ou ARA como opções de primeira linha, isoladamente ou em combinação com outras classes. O painel analisou evidências que apontam os modificadores do eixo renina-angiotensina como melhores em termos de outcomes renais. No caso da população negra com doença renal crónica,
20
o painel nota que o uso de IECA ou ARA como primeira linha é especialmente recomendado na presença de proteinúria, devido ao maior risco de progressão para falência renal. Na ausência de proteinúria, a escolha não é tão clara, podendo manter-se os diuréticos tiazídicos como possível opção primária, para além dos IECA ou ARA. Também é possível, e até provável, a combinação de um IECA ou ARA com um diurético ou de um IECA ou ARA com um BCC, pelo que as recomendações para a população negra com doença renal não entram necessariamente em conflito com as recomendações para a população negra em geral, sem doença renal.6
A NOC da DGS segue a mesma linha de recomendações, indicando entre as opções de primeira linha os diuréticos tiazídicos ou análogos, os IECA, os ARA e os BCC, sugerindo também associações de baixa dose de um diurético com um IECA ou de um diurético com um ARA. As associações de diuréticos com IECA ou ARA, assim como de BCC com IECA ou ARA são também as recomendações de primeira linha para doentes hipertensos de risco acrescido alto ou muito alto. Os BB só são recomendados em situações específicas, como doença coronária ou excesso de atividade simpática, não enquanto opções de primeira linha.3
Para a população pediátrica, a escassez de evidências de qualidade implica que a decisão médica seja orientada essencialmente pelas evidências existentes para a população hipertensa adulta. Para a população pediátrica em geral, as guidelines da ESH também sugerem a escolha de um fármaco de qualquer uma das classes recomendadas como primeira linha para a população adulta. Para doentes pediátricos com diabetes e microalbuminúria, ou doença renal crónica e albuminúria, a preferência também recai sobre um IECA ou ARA, tal como o JNC8 sugere para os doentes adultos. Para doentes pediátricos com enxaquecas ou que foram submetidos a uma reparação de aorta coarctada e mantiveram-se hipertensos, recomenda-se um BCC ou BB, enquanto um doente pediátrico com hipertensão induzida pelo uso de corticosteróides deverá ser preferencialmente tratado com um diurético. As guidelines dão outras indicações para certos subgrupos de doentes, nomeadamente, doentes pediátricos com asma, nos quais se deverá evitar o uso de BB, e atletas competitivos, nos quais tanto os BB como os diuréticos são de evitar, por poderem afetar o desempenho físico pela redução do volume intravascular e do débito cardíaco e também por poderem estar categorizados como substâncias dopantes.7
21
Tanto para a população pediátrica como para a adulta, recomenda-se, como uma das possíveis estratégias terapêuticas, o início da terapêutica farmacológica com um só fármaco na dose mais baixa recomendada, fazendo-se o aumento gradual da dose, se necessário, até se atingir o objetivo terapêutico ou até se atingir a dose máxima recomendada para o fármaco. Se a PA ainda não estiver controlada na dose máxima, combina-se um segundo fármaco de uma classe diferente do primeiro, também com aumento gradual da dose deste. Um terceiro fármaco poderá ser adicionado se a combinação de dois não for suficiente, sendo que, se o objetivo terapêutico não for atingido ainda assim, os doentes devem ser encaminhados para especialistas no tratamento da hipertensão. Outras duas possíveis estratégias são 1) a introdução de um segundo fármaco antes de se atingir a dose máxima do primeiro e 2) o início da terapêutica logo com dois fármacos em simultâneo, sendo esta estratégia recomendada quando a PA é particularmente alta ( PAS > 160 mmHg, ou > 20 mmHg acima do objetivo, e/ou PAD > 100 mmHg ou > 10 mmHg acima do objetivo). Independentemente da estratégia escolhida, ao longo de todo o tratamento, devem ser monitorizados os efeitos secundários e aplicadas as modificações de estilo de vida recomendadas para doentes hipertensos.6,7
4.4.2 Relação entre os mecanismos fisiopatológicos da hipertensão e os mecanismos de ação dos fármacos anti-hipertensores
A PA é função do débito cardíaco e da resistência vascular periférica, pelo que são os aumentos em uma ou ambas destas variáveis que desencadeiam o quadro patológico da hipertensão. No caso da hipertensão primária em particular, poderá haver uma forte componente genética subjacente a afetar o equilíbrio entre estas variáveis e a assim predispor os indivíduos suscetíveis a manifestarem a patologia.10
22
Tabela Erro! Não existe nenhum texto com o estilo especificado no documento..2 Possíveis mecanismos patogénicos da hipertensão a nível do débito cardíaco e resistência vascular periférica.10
PA = Débito Cardíaco x Resistência Vascular Periférica
Débito Cardíaco Aumentado
Aumento da Pré-Carga Cardíaca:
• Aumento do volume intravascular por excesso de ingestão de sódio ou de retenção renal de sódio
Constrição Venosa:
• Excesso de estimulação do sistema renina-angiotensina-aldosterona (SRAA)
• Hiperatividade do sistema nervoso simpático
Resistência Periférica Aumentada
Constrição vascular funcional:
• Excesso de estimulação do SRAA • Hiperatividade do sistema nervoso
simpático
• Alterações genéticas das membranas celulares • Fatores relacionados com o
endotélio
Hipertrofia vascular estrutural:
• Mecanismos da constrição vascular +
• Hiperinsulinémia resultante de síndrome metabólico
Os fármacos anti-hipertensores atuam diretamente sobre um ou mais dos fatores que levam ao aumento do débito cardíaco e/ou da resistência periférica. Por exemplo, os diuréticos tiazídicos ou semelhantes aos tiazídicos, onde se podem também incluir fármacos como a clorotalidona e a indapamida, inibem a reabsorção de iões sódio e cloro no túbulo contornado distal por bloqueio do co-transportador Na+-Cl-, limitando a retenção de sódio e assim promovendo a redução do volume intravascular. Os diuréticos tiazídicos são particularmente eficazes no tratamento da hipertensão onde existe sensibilidade ao sódio, cuja prevalência é maior na população negra, na população obesa e também na população idosa e diabética.11
23
Outros tipos de diuréticos atuam em partes diferentes do nefrónio renal com o mesmo objetivo final de atingir um equilíbrio hidro-eletrolítico que iniba o aumento do volume intravascular. Diuréticos de ansa, como a furosemida, bloqueiam o co-transportador Na+-K+-2Cl− na parte ascendente da ansa de Henle; diuréticos poupadores de potássio, como o amiloride e o triamtereno, bloqueiam os canais epiteliais de sódio na porção terminal do túbulo contornado distal, nos túbulos conetores e nos dutos coletores. Diuréticos antagonistas da aldosterona, como a espironolactona e a eplerenona, inibem a reabsorção de sódio por via hormonal, ao inibirem a ligação da aldosterona aos recetores mineralocorticóides, sendo que a espironolactona inibe também a constrição vascular induzida pela aldosterona nas arteríolas. A indapamida é outro diurético que exibe um efeito vasodilatador, ao inibir a entrada de iões cálcio e sódio e a saída de potássio nas células endoteliais arteriolares. Os fármacos diuréticos em geral têm também um efeito redutor da resistência vascular periférica, por mecanismos não inteiramente explicados.11
Os BCC inibem a entrada de cálcio através de canais de cálcio voltagem-dependente do tipo L, sendo a entrada de cálcio uma condição necessária para a contração do músculo cardíaco e músculo liso. A nível cardiovascular, o aumento do nível intracelular de cálcio está associado a um aumento da resistência vascular periférica, sendo que os BCC promovem um relaxamento dos vasos periféricos arteriais e assim permitem a redução da PA. Por não modificarem o tónus venoso, apenas o arterial/arterioral, os BCC não induzem hipotensão ortostática, um possível efeito adverso da terapêutica anti-hipertensora.12
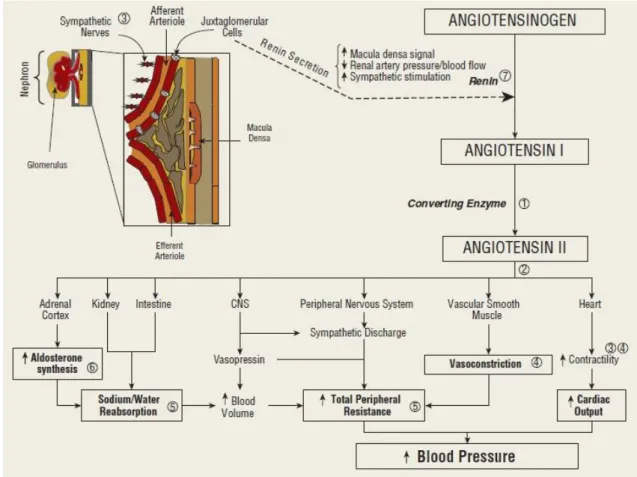
Os IECA e ARA atuam a nível do sistema renina-angiotensina-aldosterona, um eixo hormonal cuja ativação e regulação dependem principalmente do rim. Neste órgão, as células juxtaglomerulares atuam como barorrecetoras que secretam renina (uma enzima) em resposta a uma diminuição da pressão arterial renal e/ou do fluxo sanguíneo renal. A renina também é secretada em resposta a uma diminuição do aporte de sódio e cloro na mácula densa do túbulo distal e em resposta à ação das catecolaminas. A renina, por sua vez, catalisa a conversão do angiotensinogénio circulante no sangue a angiotensina I, a qual é subsequentemente convertida a angiotensina II pela enzima conversora da angiotensina (ECA). A angiotensina II tem um efeito vasoconstritor direto, para além de estimular a libertação de catecolaminas na medula adrenal e
24
promover um aumento de atividade do sistema nervoso simpático, estimulando também a produção de aldosterona a nível do córtex adrenal. A combinação destes efeitos promove um aumento da PA, o que faz do SRAA um alvo terapêutico importante no tratamento da hipertensão. Como o nome indica, os IECA, ao inibirem a ECA, impedem a formação de angiotensina II, enquanto que os ARA, embora não impeçam a formação de angiotensina II, impedem que esta se ligue aos seus recetores de tipo 1 – associados à vasoconstrição, ativação simpática e secreção de aldosterona –, o que explica o efeito anti-hipertensor destas duas classes de fármacos. Os recetores de angiotensina de tipo 2, associados à vasodilatação, reparação tecidular e inibição do crescimento celular, não são inibidos pelos ARA.10
Figura Erro! Não existe nenhum texto com o estilo especificado no documento..3 Representação esquemática do sistema renina-angiotensina-aldosterona.10
Em relação aos BB, têm sido propostos diferentes mecanismos de ação, embora nenhum deles por si só tenha demonstrado um efeito consistente na redução da PA. Em todo o caso, este grupo de fármacos promove a redução do débito cardíaco, o que poderá
25
explicar algum do seu efeito antihipertensor. Os BB preferenciais são cardioseletivos (como o atenolol ou o nebivolol), com afinidade maior para os recetores beta-1 do que para os recetores beta-2, dado que os não cardioseletivos (como o propranolol) podem induzir, por exemplo, broncoespasmo, um efeito adverso particularmente perigoso para doentes asmáticos.10
4.4.3 Hipertensão resistente e refratária
Doentes que requeiram tratamento com mais de três fármacos, sendo um deles, idealmente, um diurético, são descritos como tendo hipertensão resistente. Esta é a definição do termo sugerida por um artigo de revisão de David A. Calhoun, MD (Universidade do Alabama, EUA), publicado no Korean Journal of Circulation em 2016. O artigo nota também que uma declaração de 1988 da AHA referiu ainda o conceito de hipertensão resistente controlada, para doentes que tenham atingido os seus objetivos terapêuticos, mas apenas com o uso de 4 ou mais fármacos distintos. A retenção persistente de fluido intravascular é indicada como estando frequentemente na base do mecanismo fisiopatólogico da condição.13
Dentro dos doentes com hipertensão resistente, considera-se ainda um subgrupo mais extremo de doentes, cuja hipertensão se mantém descontrolada mesmo com o uso de cinco ou mais agentes antihipertensores de classes distintas – doentes com hipertensão refratária. O artigo defende que, atualmente, a definição de hipertensão refratária implica que dois dos cinco ou mais fármacos sejam um diurético tiazídico de ação prolongada, como a clorotalidona, e um antagonista dos recetores mineralocorticóides (ARM), como a espironolactona, respetivamente, dadas as evidências que comprovam a superioridade da clorotalidona em relação à hidroclorotiazida e o benefício do uso de espironolactona no tratamento da hipertensão resistente. Um dos principais fatores de risco indicados para a manifestação de hipertensão refratária é ser de etnia africana, com a obesidade, diabetes e a doença renal crónica a constituírem outros fatores de risco importantes. Ao contrário da hipertensão resistente, os estudos referidos pelo autor não consideram necessariamente a retenção de fluido intravascular como agente etiológico na hipertensão refratária.13
26
Segundo o artigo de Calhoun, 10-20% dos doentes hipertensos tratados têm hipertensão resistente, e destes, 5-30% têm hipertensão refratária. No entanto, o autor sugere que um número significativo de doentes poderá estar a ser incorretamente categorizado nestes grupos, devido ao efeito de bata branca – PA elevada em contexto clínico, mas controlada fora dele –, à falta de adesão à terapêutica por parte do doente ou a esquemas terapêuticos não otimizados. No que concerne a hipertensão resistente real vs. aparente, o autor menciona um estudo realizado com base em indivíduos incluídos no Registo Espanhol de Monitorização de Pressão Arterial em Ambulatório, no qual se relatou que quase 38% dos doentes com hipertensão resistente aparente manifestavam um efeito de bata branca, com valores controlados fora do contexto clínico. Em outro estudo mencionado, relatou-se que entre 76 doentes referenciados a uma clínica especialista em hipertensão pelo diagnóstico de hipertensão resistente, 53% não aderiam devidamente à terapêutica. Por fim, o autor refere um artigo de Grigoryan et al. no qual se nota que entre 69 doentes com hipertensão resistente avaliados num estudo multicentro, 91% estavam a receber um diurético (hidroclorotiazida ou furosemida), mas nenhum estava a receber clorotalidona nem um ARM. Nesse mesmo estudo, a administração da dose máxima de BCC e de IECA ou ARA só era feita em 15% e 40% dos casos, respetivamente, concluindo-se que terapêuticas não otimizadas poderão estar a inflacionar os valores estimados para a incidência da hipertensão resistente.13
David A. Calhoun é co-autor num outro artigo referente à hipertensão resistente, publicado na publicação Hypertension da AHA em 2017, no qual descreve as possíveis abordagens terapêuticas para essa situação. Para além de apontar novamente para a adesão à terapêutica e para a otimização do tratamento farmacológico, assim como para a inclusão da espironolactona no esquema terapêutico pela sua ação enquanto antagonista da aldosterona, o autor lista também a desnervação simpática renal e a terapêutica de ativação do barorreflexo carotídeo como opções terapêuticas a considerar em doentes hipertensos resistentes.14
27
4.5 Estratégias terapêuticas alternativas
4.5.1 Terapêutica orientada pela atividade plasmática da renina
À luz do grande número de doentes hipertensos que permanecem não-controlados apesar do tratamento, têm sido estudadas as vantagens de usar o nível de atividade plasmática da renina (APR) em cada doente como fator orientador da abordagem terapêutica a tomar. Um artigo publicado no AJH em 2013 descreve esta estratégia, explicando que ela se baseia no pressuposto de que diferentes doentes poderão ter uma hipertensão predominantemente dependente do volume intravascular ou predominantemente dependente da ação do SRAA, sendo que os níveis de APR darão uma indicação do tipo de hipertensão que cada doente manifesta. Uma APR alta sugere que o SRAA será o fator predominante; uma APR baixa sugere a predominância do volume intravascular. Assim, o valor da APR poderá orientar a abordagem terapêutica para cada doente individualmente, indicando se o foco da terapêutica deverá estar na redução do volume intravascular (através do uso de diuréticos, por exemplo) ou na inibição do SRAA (através do uso de IECA ou ARA, por exemplo).15
O mesmo artigo refere um ensaio clínico aleatorizado com 77 doentes com hipertensão tratada, mas não controlada, em que a terapêutica orientada pela APR permitiu uma redução da PAS em até 29 mm Hg no grupo de teste, ao passo que a terapêutica padrão aplicada ao grupo de controlo por parte de especialistas na hipertensão reduziu a PAS apenas até 19 mm Hg. No fim do estudo, também havia uma percentagem maior de doentes controlados no grupo de teste do que no grupo de controlo (74% versus 59%, respetivamente) (ref. 15). Segundo o artigo, apesar de a aplicação da APR no tratamento da hipertensão ser promissora, a sua investigação e uso poderão estar limitados pela aparente complexidade e custo dos testes necessários. De fato, a relação custo-efetividade poderá ser um fator limitante e depende não só dos custos associados ao teste da APR, como também dos objetivos terapêuticos, da idade do doente e do seu respetivo risco cardiovascular: a relação custo-efetividade aparenta ser mais favorável perante objetivos terapêuticos mais drásticos – nomeadamente, de redução da PAS em 20 mmHg – e perante custos menores com o teste, sobretudo para doentes com menos de 60 anos ou com risco cardiovascular mais elevado.15
28
4.5.2 Terapêutica intensiva
Um estudo realizado pelo grupo de investigação SPRINT e publicado em 2015 testou os resultados de uma abordagem terapêutica intensiva, com o objetivo terapêutico de reduzir a PAS para valores inferiores a 120 mmHg, ao contrário do valor habitualmente recomendado de 140 mmHg. A investigação foi motivada pela escassez de evidências relativamente aos benefícios de baixar a PAS para valores inferiores a 150 mmHg, ainda que esteja documentado que o risco cardiovascular aumente logo a partir de valores de PAS superiores a 115 mmHg.5
No estudo, 9361 pessoas com idade igual ou superior a 50 anos, uma PAS entre 130 mmHg e 180 mmHg e risco cardiovascular aumentado, mas sem diabetes, foram divididas aleatoriamente entre um grupo de teste (PAS < 120 mmHg) e um grupo de controlo (135 mmHg < PAS < 139 mmHg), para comparação dos resultados. O grupo concluiu que os riscos relativos de morte por causas cardiovasculares e de morte por qualquer causa eram 43% e 27% mais baixos no grupo de teste, respetivamente. Por outro lado, o grupo de teste também apresentou uma frequência maior de efeitos adversos sérios, como hipotensão (110 casos no grupo de teste vs. 66 no de controlo), desequilíbrios eletrolíticos (144 casos no grupo de teste vs. 107 no de controlo) ou lesão ou insuficiência renal aguda (193 casos no grupo de teste vs. 117 no de controlo), colocando-se a hipótese de os outcomes renais se deverem a um efeito hemodinâmico intrarenal reversível causado pela maior redução da PA e uso mais intensivo de anti-hipertensores. A incidência de quedas não apresentou diferenças significativas entre os grupos e a incidência de hipertensão ortostática foi inferior no grupo de teste, comparativamente com o de controlo. Com base nestes resultados, os investigadores sugerem que uma abordagem intensiva poderá ter benefícios significativos a nível cardiovascular e de risco de mortalidade, ainda que estes devam ser pesados contra o risco aumentado de algumas reações adversas, nomeadamente, a nível renal.5
O estudo SPRINT não foi o único do seu tipo, com os próprios investigadores a mencionarem outros ensaios clínicos onde também se encontravam em estudo esquemas terapêuticos mais intensivos. Um deles foi o estudo ACCORD, onde o objetivo final era igualmente uma PAS < 120 mmHg, mas no qual não se obtiveram benefícios de igual ordem a nível de outcomes cardiovasculares e redução do risco de mortalidade geral. Os investigadores argumentam que as diferenças de resultados
29
poderão ter relação com o fato de o estudo ACCORD ter sido realizado exclusivamente com doentes hipertensos diabéticos, com um número de participantes menor (4733 participantes) e com um design de estudo distinto.5
4.5.3 Novos fármacos
Vários fármacos anti-hipertensores com mecanismos de ação inovadores têm sido estudados e testados. Entre estes, incluem-se vacinas contra a angiotensina II. Uma dessas vacinas em estudo, CYT006-AngQβ, foi testada num ensaio de fase IIa duplo cego com 72 doentes com hipertensão ligeira a moderada, no qual demonstrou reduzir significativamente a PA comparativamente a um placebo, com um padrão de efeito sobre a PA ao longo do dia paralelo ao ritmo circadiano de atividade do SRAA, mais elevado ao início da manhã e mais baixo à noite. O antigénio da vacina também foi bem tolerado, tal como verificado num ensaio anterior de fase I com 12 voluntários saudáveis. A resposta imunitária, reversível, apresentou uma semi-vida de cerca de 4 meses, o que sugere a possibilidade de aplicação de um regime terapêutico à base de 3 a 4 injeções por ano. A vacina continua a ser estudada em ensaios de fase II.16
Atualmente em fase I de investigação está um outro fármaco, tenapanor, que inibe seletivamente o permutador Na+/H+ 3 (NHE3) expresso nas regiões apicais dos enterócitos intestinais e responsável pelo transporte de sódio do lúmen intestinal para o interior dos enterócitos. Num modelo de ratos sujeitos a nefrectomia parcial e com hipertensão dependente de sódio, o tenapanor (que não atravessa a barreira intestinal) reduziu a absorção de sódio e subsequente excreção do mesmo na urina, aumentou a excreção de sódio nas fezes e, com isso, promoveu a reversão do aumento de volume extracelular e a redução da PA.16
Mesmo dentro das classes de fármacos já disponíveis, têm-se investigado alternativas superiores. A espironolactona, por exemplo, um fármaco de referência na classe dos ARM, tem potenciais efeitos adversos progestogénicos e antiandrogénicos tanto no homem como na mulher devido à sua semelhança estrutural com a progesterona e consequente falta de seletividade para os recetores mineralocorticóides. Um ARM alternativo, a eplerenona, é mais seletivo, mas também menos potente e apresenta uma semi-vida curta de 3-4 h. Assim, está atualmente em fase III de
30
investigação um ARM não-esteróide, a finerenona, com maior seletividade que a espironolactona e maior afinidade para os recetores que a eplerenona, tendo assim uma duração de ação prolongada e com menos efeitos adversos. A molécula foi também concebida de modo a melhorar a função do miocárdio sem afetar negativamente a homeostase do sódio e potássio a nível renal, tendo demonstrado, em modelos pré-clínicos, uma ação protetora a nível cardíaco e renal superior à dos ARM esteróides.16
4.5.4 Novas intervenções cirúrgicas
A desnervação renal e a terapêutica de ativação do barorreflexo carotídeo, já mencionadas como opções terapêuticas alternativas no tratamento da hipertensão resistente e refratária, são ainda ativamente investigadas. Outras opções cirúrgicas em estudo incluem a ablação dos corpos carotídeos, quimiorrecetores que respondem a variações na oxigenação do sangue, estimulando o sistema nervoso simpático em resposta a uma diminuição do nível de O2 no sangue. Tem sido demonstrada uma relação entre a hipersensibilidade dos corpos carotídeos e o desenvolvimento de hipertensão em ratos espontaneamente hipertensos e em doentes com hipertensão de bata branca. Por sua vez, um ensaio de pequena escala mostrou que a hiperóxia (respiração com oxigénio puro, a 100%) atenuava a atividade nervosa simpática em homens hipertensos não tratados, sem alterações vistas no grupo de controlo. Também se demonstrou que a hiperóxia tinha um efeito agudo de redução da PA em doentes hipertensos, não afetando o grupo de controlo normotenso. A ablação dos corpos carotídeos já tem sido feita em humanos para o tratamento de outras patologias que não a hipertensão, mas resultou em reduções significativas da PAS em doentes hipertensos, não afetando a PA em doentes normotensos e chegando mesmo a aumentar a PA em doentes hipotensos.16
Uma outra abordagem inovadora consiste na inserção de um dispositivo que cria uma fístula arteriovenosa entre a artéria e veia ilíacas, o sistema acoplador Rox. O sistema foi inicialmente desenvolvido para o tratamento de doentes com DPOC, com a aplicação posteriormente estendida a doentes hipertensos após evidências do seu efeito redutor da PA em doentes com DPOC e hipertensão co-existentes. Ainda que o mecanismo de ação não esteja totalmente explicando, pensa-se que a redução de PA se deva principalmente a uma redução na resistência vascular sistémica total, apesar do
31
aumento do débito cardíaco. Por outro lado, entre os possíveis efeitos adversos, contam-se a indução de estenocontam-se venosa e de trombocontam-se e o potencial decontam-senvolvimento ou agravamento da insuficiência cardíaca direita.16
4.6 O papel dos farmacêuticos no tratamento da hipertensão
No âmbito da farmácia comunitária, os farmacêuticos desempenham um papel importante na monitorização da hipertensão em doentes já diagnosticados, assim como no rastreio de potenciais novos casos, aquando das medições da PA dos utentes que se deslocam às farmácias para esse efeito. São também essenciais na promoção da adesão à terapêutica, incluindo a não-farmacológica, e na prevenção e identificação de possíveis reações adversas medicamentosas (RAM). Desse modo, os farmacêuticos não só contribuem ativamente para a saúde pública, como também permitem poupanças significativas na saúde. Só em Portugal, estima-se que a intervenção farmacêutica a nível da hipertensão arterial tenha um valor económico agregado de 147,6 milhões de euros.17
Um artigo de revisão de 2015 refere duas meta-análises onde a intervenção farmacêutica, maioritariamente através da gestão da medicação e da educação dos doentes, resultou numa redução significativa da PA. Na primeira meta-análise, ainda que não tenha havido alterações significativas na PAD, a PAS foi reduzida em 10,7 mmHg após a intervenção farmacêutica. Na segunda meta-análise, para além de uma redução de 19,4 mmHg na PAS, também a PAD reduziu significativamente em 8,8 mmHg.18
A prevenção e identificação de RAM é uma função importante, devido à potencial gravidade de alguns dos efeitos adversos associados aos fármacos anti-hipertensores. Algumas das RAM associadas ao uso de diuréticos tiazídicos e análogos são hipocaliémia, hipomagnesémia, hiperuricémia e hiperglicémia. A hipocaliémia e hipomagnesémia podem causar fadiga muscular e cãibras, mas se forem severas, podem chegar a causar arritmias cardíacas graves, sobretudo em doentes de maior risco, como doentes coronários ou que já sofreram enfartes do miocárdio. Por outro lado, os diuréticos poupadores de potássio podem causar hipercaliémia, a qual poderá ser especialmente acentuada com a eplerenona.10 No caso dos diuréticos, o aconselhamento
32
do farmacêutico em termos de controlo da alimentação e mesmo no que concerne a suplementação alimentar poderá minimizar todos estes efeitos.
Os IECA, por sua vez, podem causar tosse seca em até 20% dos doentes, por inibirem a degradação da bradicinina.10 Entre os vários utentes das farmácias que poderão manifestar tosse seca, os farmacêuticos poderão ajudar a identificar aqueles nos quais é provável que esta esteja associada à terapêutica anti-hipertensora e encaminhá-los para o médico para uma revisão e adaptação do tratamento. O controlo das RAM é essencial para uma adesão continuada à terapêutica anti-hipertensora.
33
5 Discussão
Ainda que as guidelines tidas como referência no âmbito desta monografia sejam detalhadas, bem fundamentadas e recentes, elas não obtêm unanimidade total na comunidade científica.
As orientações dadas no JNC8, em particular, são alvo de discussão devido ao espectro limitado de questões abordadas e à decisão de relaxarem os objetivos terapêuticos para a população hipertensa acima dos 60 anos e também para a população hipertensa com co-morbilidades. Tal conclusão poderá dever-se, em parte, ao fato de as evidências estudadas pelo painel serem exclusivamente de ensaios controlados randomizados, excluindo quaisquer outras fontes e assim limitando a pool de evidências disponíveis que poderiam levar a conclusões diferentes. Ainda que tais recomendações minimizem o risco de os médicos aplicarem um tratamento exageradamente agressivo em doentes que não o tolerem, dado que não terão objetivos tão baixos a atingir, poderão também resultar num tratamento subotimizado. Uma possível consequência disso é que, assim como vários doentes tratados atualmente não chegam a atingir PAS inferiores a 140 mmHg, uma percentagem significativa poderá, em resultado da elevação do objetivo terapêutico, não chegar a atingir sequer uma PAS de 150 mmHg, como nota um artigo de opinião publicado no JAMA.4 Dentro do próprio painel responsável pelo JNC8, a decisão não obteve unanimidade, conforme indicado no próprio relatório, o qual, aliás, apesar de inicialmente comissionado pelo NHLBI, acabou por ser publicado de forma independente, pelo que não é, neste momento, uma guideline oficialmente suportada por nenhuma entidade em concreto.6
No que diz respeito à população pediátrica, uma das preocupações da comunidade científica é a falta de evidências que permitam estabelecer uma associação entre o risco cardiovascular a longo prazo e as recomendações atualmente dadas para o diagnóstico e tratamento da hipertensão em idade pediátrica, baseadas essencialmente na experiência clínica e nas opiniões mais consensuais entre os peritos, o que não lhes confere suficiente validade científica e poderá mesmo resultar na não-identificação de vários doentes. O fato de as distribuições normais de PA em idade pediátrica não contemplarem diferenças étnicas também é ponto de discussão, dado que a população pediátrica também poderá manifestar diferenças étnicas a nível da prevalência de HTA
34
não estão a ser consideradas e poderão resultar no subdiagnóstico da patologia em subgrupos populacionais potencialmente mais suscetíveis.19
A nível das medidas não-farmacológicas de controlo da PA, existe um corpo de evidências que as suporta no geral. Contudo, elas não demonstram de forma uniforme o grau de benefício global que cada medida individual pode aportar. A atividade física já tem sido repetidamente demonstrada como eficaz e importante na redução do risco de mortalidade nos doentes hipertensos, mesmo que não controlados e/ou não tratados.8 Por outro lado, no que respeita a restrição de sódio na dieta, um artigo de revisão preparado com base em 167 ensaios aleatorizados estudados nota que, apesar de promover reduções estatisticamente significativas da PA, sobretudo na população hipertensa negra e asiática, a restrição de sódio para valores inferiores a 120 mmol diários também causou um aumento significativo nos níveis plasmáticos de colesterol e triglicéridos, assim como de renina, aldosterona e, em menor medida, adrenalina e noradrenalina. Tal poderá dever-se a uma ativação compensatória do SRAA, o que também explicaria porque é que o efeito de redução da PA foi muito menor nos indivíduos normotensos, sobretudo caucasianos, incluídos nos estudos. O mesmo artigo menciona outros estudos que não demonstram necessariamente uma redução do risco cardiovascular e de mortalidade através do consumo reduzido de sódio.20
À parte do que as evidências mostram, existe também o problema da adesão dos doentes às medidas terapêuticas que lhes são propostas, farmacológicas ou não. A título de exemplo, temos que os investigadores da Universidade de York que provaram os benefícios da atividade física independentemente do estado de tratamento e controlo da hipertensão relataram que apenas 53% da população hipertensa coberta pelo estudo era fisicamente ativa, sendo também necessário considerar que o grau de atividade física era auto-reportado e, por isso, potencialmente enviesado.8 A adesão à terapêutica farmacológica é um fator ainda mais crítico para a obtenção dos objetivos terapêuticos propostos e já foi notado que a falta da mesma poderá estar na base da falta de controlo da hipertensão de vários doentes e até mesmo da hipertensão aparentemente resistente de uma parte deles.
No caso de doentes tratados com dois ou mais agentes antihipertensores, os profissionais médicos podem ajudar a colmatar os problemas de adesão à terapêutica através da prescrição, sempre que aplicável, de combinações de dose fixa (CDF) num
35
só comprimido ao invés dos dois fármacos administrados separadamente. Uma meta-análise publicada em 2010 demonstrou isso mesmo, ao indicar que o uso de CDF aumentava a adesão a terapêutica em 21%, mostrando também alguns benefícios não significativos a nível da redução da PA e da incidência de reações adversas.21 Mesmo que os doentes sejam tratados com um só fármaco ou com fármacos para os quais não existem CDF no mercado, pode se facilitar a adesão à terapêutica pela prescrição de agentes com o melhor perfil de segurança e tolerabilidade possível. A este nível, foi visto que os BB são tendencialmente menos tolerados e associados a uma menor adesão à terapêutica, para além de não apresentarem benefícios globais suficientes, em grau comparativo com as restantes classes de anti-hipertensores, que justifiquem a sua inclusão entre as opções de primeira linha.
Curiosamente, um estudo epidemiológico transversal de Mário Espiga Macedo e Rui Cruz Ferreira, “A Hipertensão Arterial em Portugal – 2013”, mostrou que, a nível nacional, os BB são prescritos ao mesmo nível que os diuréticos e IECA (27%, 27,2% e 26%, respetivamente) e mais prescritos que os BCC (20,2%), apenas sobressaindo do lote os ARA, incluídos em 47,4% das prescrições.22 Poderá ser este um dos múltiplos fatores a contribuir para a falta de controlo da hipertensão nos doentes portugueses, seja por uma adesão minimizada ou por uma terapêutica subotimizada? De fato, o mesmo estudo mostra que, do total de utentes nacionais adultos com médico de família, cerca de 2,6 milhões são hipertensos, mas destes, apenas 35,6% estão controlados, existindo curiosas variações regionais, como o fato de o Norte ter 38,3% dos doentes masculinos e 43,9% das doentes femininas controladas, mas o Algarve apenas ter 18,4% e 21,8%, respetivamente, sendo a primeira a região com melhores percentagens de controlo em Portugal e a última a região com os piores resultados nesse parâmetro.22
Mais do que favorecer uma classe de anti-hipertensores sobre outra (dentro das quatro atualmente mais recomendadas), o JNC8 sugere que o foco deve estar na obtenção dos objetivos terapêuticos recomendados. O JNC8 propôs objetivos mais modestos – não consensualmente – e tornou-se alvo de controvérsia por isso. Por outro lado, o estudo SPRINT, ao propor objetivos mais ambiciosos do que os até então aplicados, também gerou opiniões divididas dentre os profissionais de saúde. Alguns demonstram entusiasmo pelas conclusões obtidas, como Robert A. Philips (EUA) que, num artigo de revisão de 2015, fala de uma nova “era SPRINT” e apresenta previsões