BENEFÍCIOS DA INSERÇÃO DE IDOSOS, PORTADORES DE INSUFICIÊNCIA CARDÍACA, NO PROGRAMA DE REABILITAÇÃO
FISIOTERAPÊUTICA CARDÍACA.
Autora: Marinha Tereza Alves Nascimento
Orientadora: Profª. Drª. Maria Liz Cunha de Oliveira
MESTRADO
PRÓ-REITORIA DE PÓS-GRADUAÇÃO
MARINHA TEREZA ALVES NASCIMENTO
BENEFÍCIOS DA INSERÇÃO DE IDOSOS, PORTADORES DE
INSUFICIÊNCIA CARDÍACA, NO PROGRAMA DE
REABILITAÇÃO FISIOTERAPÊUTICA CARDÍACA
Dissertação apresentada ao Programa de Pós-Graduação Stricto Sensu em Gerontologia da Universidade Católica de Brasília, como requisito parcial para obtenção do título de Mestre em Gerontologia.
Orientadora: Profª. Drª. Maria Liz Cunha Oliveira
AGRADECIMENTOS
Agradeço a Deus por me conceder força e coragem para enfrentar as adversidades e por colocar pessoas iluminadas em meu caminho.
Agradeço, in memoriam, ao meu pai João e a minha mãe Terezinha, pela referência de amor, carinho e companheirismo, e por terem sido meu alicerce, com toda riqueza de sua simplicidade. Agradeço a minha irmã Pitida, ao meu cunhado Souza, as minhas sobrinhas Thaís e Thainá. Vocês são fontes renovadoras da minha energia. Amo vocês!
Agradeço a minha sempre amiga Fabiana, pela referência de amizade, de profissionalismo e beleza, e a minha amiga Kiki, pela alegria contagiante.
Agradeço ao Marco Sérgio, pelo seu carinho e atenção, pelo tempo sempre dispensado a mim e pela motivação para que eu vencesse minhas limitações. Obrigado também por todas as noites e madrugadas, revisando meus textos. Sem você, esse trabalho não teria se concretizado. Você é minha referência de integridade e inteligência.
Agradeço ao Fellipe Amatuzzi, pelo companheirismo e paciência nesses anos de trabalho.
Agradeço ao Sávio, pelo bálsamo que representou e representa em minha vida e pela alegria que traz em meu coração.
Agradeço a toda família Bordalo, pela forma acolhedora e carinhosa. Agradeço à Édna, minha paciente, amiga, revisora de texto e companheira de viagem. Obrigado pela importante contribuição a esse trabalho.
Agradeço às colegas do HRGU, France, Joana, Paula, Carol e Miriam, pelo apoio e constante auxílio na realização desse trabalho.
Agradeço à Alexina. Você sempre foi minha inspiração em como ser mulher bonita, inteligente e vencedora.
Agradeço aos médicos Lucimir e Pedro, por ter acreditado em meu trabalho.
Agradeço à enfermeira Rosângela, por ter me convidado a fazer parte do NUPAIC e me apoiar em todos os momentos.
Agradeço a todos os meus alunos. Com vocês ensino o que aprendo, aprendo o que ensino.
“Sei que meu trabalho é apenas uma gota
no oceano, mas sem ele o oceano seria
menor”.
RESUMO
Objetivos: Verificar os benefícios da inserção de idosos, portadores de Insuficiência Cardíaca (IC), no Programa de Reabilitação Fisioterapêutica Cardíaca.
Método: Trata-se de um estudo clínico do tipo experimental, durante 6 meses, com 32 sujeitos, idosos com IC, separados em grupo controle (16 sujeitos) e grupo experimental (16 sujeitos), que participavam do Núcleo de Pesquisa e Assistência ao Portador de Insuficiência Cardíaca, instalado no Hospital Regional do Guará (DF). O Programa de Reabilitação Fisioterapêutica Cardíaca constituído de exercícios terapêuticos como: exercícios ativos, alongamentos e relaxamentos, além de dinâmicas de grupo. Foram utilizados para coleta de dados a Avaliação Fisioterapêutica, o Teste de Caminhada de 6 minutos, o Questionário de Qualidade de Vida (MOS-SF-36) e a Escala subjetiva de Borg. Na análise estatística dos dados foram utilizados: Anova Split-Plot, média, percentagem e desvio padrão.
Resultados: No grupo experimental, houve melhoras estatisticamente significantes (P < 0,05) na capacidade funcional, verificadas no Teste de Caminhada de 6 minutos, em 7 domínios do MOS-SF-36. Apenas no domínio Aspecto Social não foi encontrado aumento significante (P > 0,05). Ocorreram alterações favoráveis (P < 0,05) em determinantes modificáveis da doença, como o peso, circunferência abdominal e do tornozelo, pressão arterial, frequência cardíaca, saturação do oxigênio e sensação de cansaço. Houve repercussão positiva na redução do número de medicamentos (P < 0,05). Entretanto, não foi encontrada relação significativa (P > 0,05) entre o número de internações em nenhum dos grupos estudados.
Conclusão: O Programa de Reabilitação Fisioterapêutica Cardíaca mostrou-se eficaz e pode ser difundido e implementado em locais com poucos recursos financeiros, pelos seus benefícios no controle da Insuficiência Cardíaca, viabilidade e facilidades que oferece.
ABSTRACT
Objectives: verify the benefits of inclusion of elderly patients with heart failure in a Cardiac Physiotherapeutic Rehabilitation Program.
Method: It is a clinical study, experimental kind, for 6 months, with 32 people, elders with heart failure, split into control group (with 16 people) and experimental group (with 16 people), that participated in the Research and Assistance to Patients with Heart Failure Center, settled in the Hospital Regional do Guará (DF). The Cardiac Physiotherapeutic Rehabilitation Program was composed of therapeutic exercises such as: active exercises, stretching, relaxation, and group dynamics. For data gathering, the following tools were used: Physiotherapeutic evaluation, the Six-Minutes Walk Test, a life quality survey form called Medical Outcome Study 36-item Short Form (MOS-SF-36), and the subjective Borg scale. In statistical analyses of data were used: Anova Split Plot, average, percentage and standard deviation.
Results: In experimental group there were statistically significant improvements (P < 0,05) in the functional capacity , verified in the Six-Minutes Walk Test, in 7 areas of the MOS-SF-36. Only in the Social Aspect area there was not significant improvement (P < 0,05). There were favorable changes (P < 0,05) in modifiable determinants of the disease, such as weight, abdominal and ankle’s circumference, blood pressure, cardiac frequency, oxygen saturation and tiredness sensation. There was a positive repercussion in the reduction of the number of medicines (P < 0,05). However, it was not found any significant relation between the hospitalizations quantity in none of the studied groups. Conclusion: The Cardiac Physiotherapeutic Rehabilitation Program in group was effective and might be spread and implemented in locations with limited financial resources because of its benefits in heart failure control, its viability and facility that the program offers.
LISTA DE ABREVIATURAS
AVE: Acidente Vascular Encefálico bpm: Batimentos por minuto
DPOC: Doenças pulmonares obstrutivas Crônicas ECA: Enzima conversora de angiotensina FC: Frequência Cardíaca
HRGU: Hospital Regional do Guará IAM: Infarto Agudo do Miocárdio IC: Insuficiência Cardíaca IMC: Índice de Massa Corporal Kg: Quilogramas
m: Metros
mmHg: Milímetros de Mercúrio NYHA: New York Heart Association PAD: Pressão Arterial Diastólica PAS: Pressão Arterial Sistólica
PRFC: Programa de Reabilitação Fisioterapêutica Cardíaca QV: Qualidade de Vida
RC: Reabilitação Cardíaca
LISTA DE GRÁFICOS
Gráfico 1- O aumento da expectativa de vida do brasileiro de 1997 a 2007... 19
Gráfico 2- Custos com internações no SUS-DF do ano de 2000 a 2007... 20
Gráfico 3- Atendimentos ambulatoriais no HRGU... 35
Gráfico 4- Patologias e ocorrências mais frequentes, encontradas na amostra... 45
Gráfico 5- Peso... 46
Gráfico 6- Circunferência abdominal e do tornozelo... 47
Gráfico 7- Comportamento da frequência cardíaca e pressão arterial... 48
Gráfico 8- Saturação dos níveis de oxigênio... 48
Gráfico 9- Teste de Caminhada de 6 minutos... 49
Gráfico 10- Escala subjetiva de Borg... 50
Gráfico 11- Questionário de Qualidade de Vida MOS–SF-36... 51
Gráfico 12- Número de medicamentos... 51
LISTA DE QUADROS
SUMÁRIO
1 INTRODUÇÃO...14
2 OBJETIVOS... 17
2.1 OBJETIVO GERAL... 17
2.2 OBJETIVOS ESPECÍFICOS... 17
CAPÍTULO I... 18
3 UMA VISÃO GERAL SOBRE IDOSOS COM INSUFICIÊNCIA CARDÍACA...18
3.1 O Envelhecimento e as Cardiopatias... 18
3.2 Coração X Coração senil... 20
3.3 Insuficiência Cardíaca no Idoso... 22
3.4 Reabilitação Cardíaca... 27
3.5 Qualidade de vida... 31
CAPÍTULO II... 34
4 METODOLOGIA... 34
4.1 Tipo de Estudo... 34
4.2 Local do Estudo...34
4.3 População e Amostra... 35
4.3.1 Critérios de Inclusão... 37
4.3.2 Critérios de Exclusão... 37
4.4 Coleta de Dados...37
4.5 Instrumentos de Coleta dos Dados... 40
4.6 Aspectos Éticos... 44
4.7 Análise Estatística dos Dados... 44
CAPÍTULO III...45
5 RESULTADOS... 45
6 DISCUSSÃO... 53
CAPÍTULO IV... 64
7 CONCLUSÃO... 64
REFERÊNCIAS BIBLIOGRÁFICAS...65
ANEXO A - AVALIAÇÃO FISIOTERAPÊUTICA CARDÍACA... 75
1. INTRODUÇÃO
“O sonho de viver sem envelhecer é o sonho da humanidade desde seus primórdios” (TAUACHI, 2003. p. 83).
O aumento da expectativa de vida da população e a otimização do tratamento das cardiopatias resultaram em um crescente número de indivíduos com Insuficiência Cardíaca (IC), segundo Remnae et al (2005). Essa doença, para Andrade (2009), é complexa e de caráter sistêmico, definida como uma disfunção cardíaca que ocasiona inadequado suprimento sanguíneo para atender às necessidades metabólicas tissulares.
Após os 65 anos, a incidência da insuficiência cardíaca aproxima-se de 10 casos em 1.000, conforme dados de Thom et al (2006), e, segundo a mesma fonte, 22% dos homens e 46% das mulheres vítimas de infarto do miocárdio sofrerão das incapacidades advindas da insuficiência cardíaca. Uma vez que a incidência e a prevalência da insuficiência cardíaca tendem a aumentar progressivamente com o avanço da idade, faz com que seja considerada uma doença dos idosos.
De acordo com Franken e Taddei (2002), na população geriátrica mais de 70% dos casos de IC são causados pela hipertensão arterial ou cardiopatia isquêmica. Outras causas relativamente frequentes são as valvulopatias e as miocardiopatias dilatadas idiopáticas.
Dracup et al (1992) relatam que, uma vez instalada, essa patologia acarreta forte impacto na vida do paciente. Esse advento pode ser explicado, segundo Belardinelli et al (1999), pelas limitações decorrentes dos sintomas físicos e psicológicos associados à síndrome. Entre os sintomas físicos e emocionais, Struthers (2000) destaca a fadiga, a dispnéia, o medo, a insegurança e a tristeza, caracterizando o agravamento progressivo da doença, sendo que esse conjunto de repercussões pode comprometer a Qualidade de Vida (QV), relacionada à saúde dos doentes que a vivenciam, especialmente a do idoso. Evangelista, Kagawa e Dracup (2001) colocam ainda que a insuficiência cardíaca tende a comprometer o desempenho funcional, limitando as atividades da vida diária, aumentando as dificuldades no trabalho e no estabelecimento de relações sociais.
especializados como o fisioterapeuta, contribuirão para melhor efetividade do desempenho do coração, refletindo no bem estar e na melhoria da qualidade de vida dessas pessoas.
Carvalho at al (2006) definem a Reabilitação Cardíaca (RC) como sendo a soma das atividades necessárias para garantir aos pacientes cardiopatas as melhores condições físicas, mentais e sociais, de forma que eles consigam, voluntariamente, reconquistar uma posição normal na sociedade e ter uma vida ativa e produtiva. A prática do exercício físico, segundo Moraes (2009), pode contribuir para a redução das internações e da mortalidade por IC, além de colaborar para melhoria da qualidade de vida, alcançando prognósticos mais favoráveis aos doentes.
A reabilitação cardíaca, com a fisioterapia, intervém de forma tanto preventiva quanto curativa, utilizando-se da aplicação de programas de treinamento físico-ambulatorial e comunitário, com supervisão continuada, uma vez que é parte integrante dos serviços de reabilitação cardíaca. Esses serviços são integrados por equipe de trabalho multiprofissional, que possibilita ao indivíduo a retomada satisfatória de sua condição clínica, psicológica e laboral (ARAKAKI e MAGALHÃES, 1996).
Um dos principais benefícios da RC, com exercícios no idoso, segundo Pereira et al (2006), é o incremento da capacidade funcional cardiovascular. Assim, os idosos com IC, que recebam tratamento com a RC, necessitarão de um menor trabalho cardiovascular para executar as atividades diárias. Ricardo e Araújo (2006) concluíram que a reabilitação cardíaca, com ênfase no exercício, além de ser capaz de reduzir as taxas de mortalidade, pode diminuir a ocorrência de outros eventos coronarianos. Carvalho at al (2006) afirmaram que o aumento da capacidade funcional, a redução de sintomas cardiovasculares, o benefício psicológico, o auxílio no controle de fatores de risco, o retorno mais precoce ao trabalho e a possível melhora da sobrevida justificam o emprego sistemático da reabilitação por meio do exercício. Neste mesmo sentido, Pozzan et al (1988) observaram que a diminuição da sensação de invalidez, o aumento da autoconfiança e um retorno mais precoce às atividades laborais traduzem as melhorias geradas pela reabilitação cardíaca.
Arakaki e Magalhães (1996) observam, ainda, que outra resposta ao exercício físico está relacionada à recuperação da qualidade de vida, que é um comprometimento bastante comentado quando se fala dessa doença.
“Qualidade de vida é uma sensação íntima de conforto, bem-estar ou alegria na
realização das funções físicas e psíquicas, dentro da realidade familiar, trabalho ou dos
Embora, segundo Feck (2000) não haja um consenso sobre definição de qualidade de vida, será utilizado neste estudo o construto de Nobre (1995), citado acima.
Mesmo com o reconhecimento crescente sobre a importância que a IC vem adquirindo ultimamente, há muito a ser elucidado sobre essa doença em uma população específica. É uma patologia causadora de morbidades e mortalidade entre a população idosa, além de apresentar uma clínica bastante complexa, com custos elevados para o paciente e para o Estado.
Por tudo isso, destaca-se a importância de enriquecer dados clínicos sobre a doença, assim como oferecer estratégias de tratamento simples, mas não menos eficaz, como foi a proposta do presente estudo. Em que pesem esses dados, é importante ressaltar que pouco se sabe sobre o potencial de programas mais simples de prescrição do exercício e sua repercussão na redução de medicamentos, assim como no descongestionamento dos hospitais, com a redução do número de internações desses doentes.
Foi frente a essa conjuntura que se justificou a realização desta pesquisa, de modo a verificar os benefícios da inserção dos idosos em um programa de reabilitação cardíaca denominado pela autora deste estudo Programa de Reabilitação Fisioterapêutica Cardíaca (PRFC). Nesse sentido, o percurso teórico-metodológico privilegiou sua inter-relação com as práticas de exercícios ativos, alongamentos e relaxamentos com orientações educativas, realizados em grupo.
Assim, para efeito de apresentação, a dissertação foi estruturada da seguinte forma: - O Capítulo I – intitulado Uma Visão geral sobre Idosos com Insuficiência Cardíaca - apresenta um referencial teórico que alicerça o conhecimento até o momento sobre o envelhecimento e a Insuficiência Cardíaca, bem como estratégias de tratamento, como a reabilitação cardíaca, por meio de exercícios, e a relação com a qualidade de vida.
- O Capítulo II - intitulado Metodologia - descreve o percurso metodológico usado na realização da pesquisa, a aproximação com o objeto e a forma de seleção dos sujeitos, assim como a descrição da análise dos dados.
- O Capítulo III apresenta de forma detalhada os Resultados e a Discussão.
2. OBJETIVOS
2.1 Objetivo Geral
Verificar os benefícios da inserção de idosos, portadores de Insuficiência Cardíaca, no Programa de Reabilitação Fisioterapêutica Cardíaca.
2.2 Objetivos Específicos
- Quantificar, de forma numérica, a resposta da função cardíaca dos indivíduos com mais de 60 anos, portadores de IC, por meio do Teste de Caminhada de 6 Minutos (TC6min), antes e após o PRFC;
- Verificar, quantitativamente, se há melhoras na qualidade de vida, utilizando o Questionário de Qualidade de Vida MOS-SF-36;
- Observar os fatores de risco modificáveis nos sujeitos, como peso, circunferência abdominal, circunferência do tornozelo, Frequência Cardíaca (FC), Pressão Arterial (PA) e saturação de oxigênio;
- Avaliar numericamente a sensação subjetiva do cansaço, pela escala de Borg; - Verificar a repercussão na quantidade de medicamentos com o PRFC;
- Enumerar as ocorrências de internações dos sujeitos do estudo;
CAPÍTULO I
3. UMA VISÃO GERAL SOBRE IDOSOS COM INSUFICIÊNCIA CARDÍACA
3.1 O Envelhecimento e as Cardiopatias
O envelhecimento populacional é hoje um proeminente fenômeno mundial. Isso significa um crescimento mais elevado da população idosa em relação aos demais grupos etários. Esse acontecimento iniciou-se no final do século XIX na Europa ocidental, espalhou-se pelo resto do Primeiro Mundo, no século passado, e espalhou-se estendeu nas últimas décadas pelos países do Terceiro Mundo, inclusive no Brasil (BELTRÃO; CAMARANO; KANSO, 2004).
O Brasil envelhece a passos largos e as alterações na dinâmica populacional são claras, inexoráveis e irreversíveis. Entretanto, a preocupação com o aspecto demográfico do envelhecimento de sua população é muito recente. Na maioria dos estudos, predomina a preocupação com a pressão que o crescimento da população idosa pode fazer sobre os gastos previdenciários, utilização dos serviços de saúde e seus custos (VERAS, 2003).
O envelhecimento da população brasileira, segundo Guccione (2002), se deu a partir do final dos anos 60, com a rápida e generalizada queda da fecundidade, diminuição de doenças infecto-contagiosas, avanços tecnológicos, melhorias de bens e serviços, entre outros. As perdas de algumas funções fisiológicas são inevitáveis no envelhecimento, por melhores que sejam seus hábitos de vida. No entanto, Ramos (2003) afirma que na velhice o que está em jogo é a autonomia, definida como a capacidade de executar seus próprios desígnios. Assim, um idoso com uma ou mais doenças crônicas pode ser considerado saudável, se comparado com um idoso com as mesmas doenças, porém, sem o controle das sequelas e das incapacidades associadas (VANDERVOORT, 2002).
com as informações acima, dados de 2007 do Instituto Brasileiro de Geografia e Estatística (IBGE) mostram que a expectativa de vida do brasileiro aumentou de 69,9 anos em 1997 para 72,7 anos em 2007, com cerca de 10,8 milhões de idosos no Brasil, como ilustra o Gráfico 1.
Gráfico 1: O aumento da expectativa de vida do brasileiro de 1997 a 2007
Fonte: (IBGE/PNAD, 2007).
Thompson (2002) relata que, com o envelhecimento, entre outras várias alterações em órgãos e tecidos, ocorrem modificações funcionais e estruturais no sistema cardiovascular. A Organização Pan-América de Saúde (2003) coloca que as cardiopatias são responsáveis por 80% dos óbitos no mundo. Segundo dados do Datasus (2006), as doenças cardíacas são responsáveis pela maior parte das internações e óbitos nas pessoas com mais de 60 anos. Entre essas cardiopatias está a Insuficiência Cardíaca.
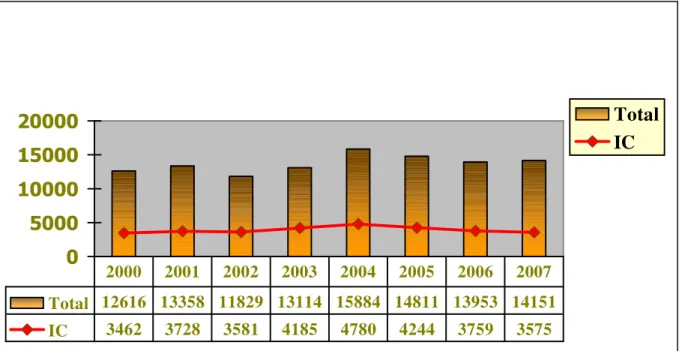
Segundo Batlouni et al (1999), essa doença é a via final comum da maioria das cardiopatias e se apresenta como um importante problema de saúde pública, considerando a prevalência crescente, a morbi-mortalidade e os altos índices de hospitalização dos indivíduos com essa patologia. O custo socioeconômico da síndrome é elevado, envolvendo dispêndio com medicamentos, internações repetidas, perda de produtividade, aposentadorias precoces, cirurgias e até os transplantes cardíacos.
Total IC
Total 12616 13358 11829 13114 15884 14811 13953 14151 IC 3462 3728 3581 4185 4780 4244 3759 3575
2000 2001 2002 2003 2004 2005 2006 2007
Gráfico 2: Custos com internações no SUS-DF do ano de 2000 a 2007
Fonte: Datasus (2008)
Uma vez que as internações desses pacientes são necessidades recorrentes, devido à complexidade do tratamento, essa doença tem se tornado um dos maiores problemas de saúde pública nos últimos anos, tanto pelo aumento na incidência, quanto pelos custos que a determinam (ANDRADE, 2009).
3.2 Coração X Coração senil
O coração, que se situa no mediastino anterior, entre os dois pulmões, é considerado uma bomba com duas partes distintas: a metade direita, que bombeia o sangue pelos pulmões, e a metade esquerda, que bombeia o sangue para os órgãos periféricos. Cada uma dessas metades é formada, por sua vez, por um átrio e um ventrículo, separados entre si por válvulas. O átrio funciona como reservatório de sangue, uma via de entrada para o ventrículo, mas também ajuda a levar o sangue para o ventrículo. Já o ventrículo é a principal fonte da força que impulsiona o sangue pela circulação pulmonar periférica (GUYTON, 1992. p. 89).
membrana, o epicárdio, que forma o espaço pericárdio, juntamente com a membrana externa, evitando assim atrito durante as contrações.
O coração executa em média 70 contrações por minuto, Frequência Cardíaca (FC). A fase de contração é chamada de sístole e a fase de relaxamento, de diástole. O sangue penetra nos átrios durante a diástole e é encaminhado para os ventrículos. Então, segue-se novamente a fase de contração, durante a qual o miocárdio exerce pressão sobre o sangue. Em seguida, ocorre o bombeamento do sangue para a aorta e para as artérias pulmonares, que se faz com a abertura das válvulas semilunares (HIGUCHI, 1994).
Zalpour (2005) afirma ainda que o coração gera seus próprios impulsos e o sistema que coordena essa formação é o nodo sinoatrial ou marca-passo. Os impulsos, depois de formados, encaminham-se ao nodo atrioventricular, ao feixe de his, aos ramos ventriculares e às células de purkinje, de onde se dirigem para o miocárdio, produzindo a contração. O sistema nervoso autônomo, simpático e parassimpático, também tem um papel importante no controle cardíaco, uma vez que adapta o trabalho do coração às demandas do organismo, aumentando ou diminuindo a frequência cardíaca, a força dos batimentos e a velocidade de condução dos impulsos nervosos. Além disso, o coração dispõe da capacidade de autorregulação, podendo aumentar o retorno venoso pelo incremento das fibras do miocárdio, de forma a melhorar a capacidade contrátil desse músculo.
Guyton (1992) afirma ainda que, devido à grande capacidade de trabalho desse órgão, há necessidade enorme de energia, que se dá pelo oxigênio, por meio da circulação sanguínea. As coronárias garantem o suprimento sanguíneo ao coração e qualquer comprometimento nessas estruturas, como diminuição da luz ou oclusão desses vasos, podem comprometer o funcionamento cardíaco, ocasionando até mesmo o óbito.
Quando se fala em envelhecimento, é importante abordar tanto os aspectos das modificações estruturais, quanto das funcionais, produzidas pelo processo da senescência (AFFIUNE, 2006).
De acordo com Thompson (2002), com o envelhecimento acontecem mudanças na estrutura cardíaca, como o espessamento das válvulas que se calcificam e fibrosam, aumentando assim a rigidez da parede desses vasos, podendo levar à estenose. Nos vasos sanguíneos do coração senil, pode ocorrer uma diminuição da elastina das paredes vasculares.
impacto significativo durante o exercício. Affiune (2006) relata ainda o aumento de volume nesse órgão, o acúmulo de gordura no epicárdio e também o espessamento no pericárdio. No sistema de geração e condução do estímulo ocorrem perdas de células marca-passo e acúmulo de gordura em volta do nó sinusal. Além disso, a calcificação do esqueleto cardíaco esquerdo é evidente, podendo alterar o sistema de condução.
Ainda sobre o coração em processo de envelhecimento, Quitério, Catai e Silva (2007) comentam que o débito cardíaco se mantém normal no repouso e, com o exercício, existe a inabilidade de alcançar a frequência cardíaca máxima, impedindo que o idoso atinja o consumo máximo de oxigênio, quando comparado ao jovem. Existe ainda, segundo Thompson (2002), uma diminuição da frequência cardíaca e Pressão Arterial Diastólica (PAD) na posição ortostática. Tal achado pode sugerir um desvio do equilíbrio do controle autônomo simpático sobre o coração. Esse mesmo autor relata ainda que, com o envelhecimento, o débito sistólico é pouco alterado. Entretanto, o débito diastólico pode aumentar com a idade, independente de qualquer patologia. Affiune (2006) contribui relatando que o idoso apresenta uma tendência a elevar a Pressão Arterial Sistólica (PAS). Esse evento acontece em decorrência da diminuição da complacência arterial e do enrijecimento aórtico, associados a níveis elevados de colesterol, podendo, assim, ser um fator predisponente a desencadear a IC.
3.3 Insuficiência Cardíaca no Idoso
A Insuficiência Cardíaca é uma síndrome clínica, caracterizada pela incapacidade do coração em suprir as demandas metabólicas dos tecidos, em decorrência de disfunção ventricular, seja por distúrbios sistólicos ou diastólicos, acompanhados por irregularidades na função reguladora dos diversos sistemas neuro-humorais (BATLOUNI, FREITAS e SAVIOLI NETO, 2006).
da contratilidade ventricular, sobrecargas de pressão e volume e distúrbios do enchimento ventricular.
Barreto e Ramires (1998) relatam que, mesmo com o grande desenvolvimento tecnológico e maiores recursos farmacológicos, a incidência de IC vem aumentando. Hoje, esse evento, em parte, decorre do envelhecimento da população, pois nos mais velhos a IC é mais frequente. Araújo et al (2005) contribuíram comentando que a insuficiência cardíaca representa a principal causa de internação no Sistema Único de Saúde (SUS), a partir dos 65 anos, uma vez que a prevalência da insuficiência cardíaca está em ascensão, em decorrência do incremento na expectativa de vida da população e da maior efetividade das estratégias de tratamento, acarretando prolongamento da vida.
Segundo dados do Datasus (2006), no Brasil, a partir dos 50 anos de vida, a prevalência da IC quase duplica a cada década vivida. Nos pacientes com mais de 65 anos, é responsável por quase um terço de todas as internações, sendo que a idade mais acometida está entre 70 e 79 anos. Na população geral, o maior número de internações por essa síndrome foi do sexo masculino, enquanto na população idosa, foi do sexo feminino. O gasto anual com esses doentes chega a cerca de 200 milhões de reais ou mais de 3% dos gastos com internações, onerando, assim, os serviços de saúde pública, bem como os serviços de saúde privada.
Na população geriátrica, segundo Franken e Taddei (2002), a maioria dos casos de IC apresenta como causas primárias doenças como a hipertensão arterial, cardiopatia isquêmica e as valvulopatias. Grande parte dos pacientes com essas doenças estabelecidas apresenta diminuição da capacidade funcional, que se relaciona com a redução na utilização do oxigênio ao máximo, durante o exercício (VO2 Max), sendo que, em repouso, essa utilização de oxigênio equivale a 3,5 mols por quilograma, equivalente ao consumo metabólico do organismo. Nesses pacientes, Carvalho et al (2006) enfatizam que a capacidade de exercitar é determinada pela complexa interação entre os sistemas cardiovascular, respiratório, metabólico e muscular, somada à modulação pelo sistema nervoso autônomo. Dessa forma, qualquer desequilíbrio nessa interação pode diminuir a capacidade de funcionalidade do indivíduo.
aos distúrbios que conduzem às disfunções sistólicas, modificações estruturais do miocárdio predispõem aos desarranjos diastólicos. Para essas modificações, é crítica a participação do aumento do colágeno, como mecanismo reparativo de necrose celular, ou como mecanismo reativo decorrente da ação de ativadores dos fibroblastos. A síntese de colágeno é ativada, aumentando seu teor no miocárdio, ocasionando a maior rigidez do músculo cardíaco. Essa situação restringe a capacidade continente das câmaras cardíacas, condicionando a elevação da pressão diastólica promovendo a congestão venosa (BATLOUNI, FREITAS e SAVIOLI NETO, 2006).
Cumpre salientar, segundo Franken e Taddei (2002), que nos senis a disfunção diastólica precede a disfunção sistólica e o desenvolvimento de hipertrofia ventricular esquerda. Nessa população, tal ocorrência apresenta uma proporção elevada, podendo chegar de 40% a 50% nos indivíduos com mais de 75 anos.
Não obstante as alterações senis da estrutura e função do coração que predispõe à IC, Godoy et al (1997) comentam, ainda, que a redução da capacidade funcional do doente são dependentes também de intercorrências centrais e periféricas, ocasionadas pelos danos na estrutura cardíaca. Esses comprometimentos são decorrentes da dificuldade cardiovascular em aumentar adequadamente o volume sistólico e a frequência cardíaca, resultando em uma diminuição do débito cardíaco.
Moraes et al (2005) colocam que as limitações na tolerância aos esforços habituais têm sido utilizadas para estimar a gravidade das IC, desde 1964 até os dias atuais. A classificação proposta pela New York Heart Association (NYHA) é mostrada no Quadro 1, adaptada por Batlouni, Freitas e Savioli Neto (2006).
Classe funcional I
Paciente assintomático em repouso, sem dificuldade para realizar atividades físicas usuais. Não há manifestação de dispnéia, fadiga ou palpitação.
Classe funcional II Paciente assintomático em repouso. Sintomas são desencadeados pela atividade física habitual: dispnéia, fadiga ou palpitação.
Classe funcional III
Paciente assintomático em repouso. Limitação significativa da atividade física. Manifestação dos sintomas de dispnéia, fadiga ou palpitação ao mínimo esforço.
Classe funcional IV Paciente com sintomas (dispnéia, palpitações e fadiga), que ocorrem às menores atividades físicas e mesmo em repouso. Quadro 1: Classificação Funcional da IC - New York Heart Association
Segundo Rassi et al (2005), evidências mostraram que a mortalidade, na fase inicial dessa patologia, não é elevada e que a etiologia, a classe funcional avançada, a hipotensão arterial, a taquicardia, a presença de 3ª bulha e creatinina sérica elevada conferem um pior prognóstico.
Os sinais e sintomas são as principais formas de diagnóstico, afirmam Batlouni et al (1999), além de promover bases para o monitoramento da resposta aos tratamentos. Entretanto, os exames laboratoriais e de imagem, como a radiografia do Tórax, estudo eletrofisiológico intracavitário, ergometria, eletrocardiograma e eletrocardiografia, contribuem para o fechamento do diagnóstico.
Para Ho et al (1993), os critérios de Framingham, para o diagnóstico da IC, requerem que dois critérios principais ou dois menores estejam presentes ao mesmo tempo, sendo que os menores só são aceitáveis se não forem atribuídos à outra doença. Os critérios são:
- Critérios Principais: dispnéia paroxística noturna, distensão das veias do pescoço, estertores, cardiomegalia ao exame radiológico, edema pulmonar, pressão venosa central aumentada, tempo de circulação > 25 segundos, refluxo hepatojugular, congestão visceral, cardiomegalia na necropsia, saturação baixa de oxigênio < 90% e perda de peso maior ou igual a 4,5 quilogramas (kg) em 5 dias.
- Critérios Menores: edema de tornozelo bilateral, tosse noturna, dispnéia em esforços comuns, hepatomegalia, efusão pleural, diminuição da capacidade vital em um terço do valor máximo registrado, taquicardia maior ou igual a 120 batimentos por minutos (bpm), retenção hídrica e comprometimento tanto na qualidade quanto na expectativa de vida dos portadores dessa síndrome.
De acordo com Carvalho et al (2006), a mortalidade nos pacientes com IC ocorre de forma súbita (40%), por progressiva falência de bomba (40%) e outras formas de morte (20%), incluindo infarto agudo do miocárdio e acidente vascular cerebral, sendo que morbi-mortalidade associada à diabete e tabagismo aumenta com a idade.
Barreto e Ramires (1998) relatam que é possível modificar a história natural da IC, quer pela terapêutica medicamentosa, quer pela cirúrgica. A compreensão da sua fisiopatologia permite entender a causa das muitas alterações observadas nos pacientes, auxiliando sua orientação.
melhorar a capacidade funcional e a qualidade de vida desses indivíduos (FRANKEN e TADDEI, 2002).
Batlouni et al (1999) enfatizam que, para o tratamento, os principais medicamentos utilizados em portadores de IC são: os inibidores da enzima conversora de angiotensina (ECA), betabloqueadores, diuréticos e digitálicos, anticoagulantes, antiarrítmicos, vasodilatadores, alem de procedimentos cirúrgicos e transplante cardíaco.
Outra estratégia de tratamento, segundo Quitério, Cate e Silva (2007), é a reabilitação por meio de exercícios, rigorosamente controlados por profissionais especializados, como o fisioterapeuta. Essa terapêutica tem mostrado benefícios na regulação do quadro clínico da IC, já que atua no controle da pressão arterial e na frequência cardíaca, além de incrementar o volume máximo de oxigênio, podendo, ainda, auxiliar na redução da percentagem de gordura corporal e obter resposta positiva no controle da ansiedade.
Dessa forma, o exercício tem se mostrado um recurso bastante eficaz no tratamento da IC, contribuindo para a melhora do desempenho do coração nas atividades funcionais, com ganhos na qualidade de vida desses pacientes (GOTTIEB et al, 1999.; BELARDINELLI et al, 2006).
De acordo com Carvalho et al (2006), a realização do exercício constitui um estresse fisiológico para o organismo, pela grande demanda energética, se comparado ao repouso. Proporciona uma intensa modificação do ambiente químico muscular e sistêmico. Em consequência à exposição regular ao exercício, com o passar do tempo, ocorre um conjunto de adaptações morfológicas e funcionais. Essas ocorrências conferem uma maior capacidade ao organismo em responder às demandas de estresse do dia-a-dia.
3.4 Reabilitação Cardíaca
A reabilitação cardíaca (RC) é definida por Carvalho at al (2006) como sendo o somatório das atividades necessárias para garantir aos pacientes portadores de cardiopatia as melhores condições físicas, mentais e sociais, de forma que eles consigam, pelo seu próprio esforço, reconquistar uma posição normal na comunidade e ter uma vida ativa e produtiva. Para Godoy et al (1997), é por meio da prática do exercício físico, acompanhado por ações educacionais voltadas para mudanças no estilo de vida, que os objetivos da RC podem ser mais bem alcançados.
De acordo com Carvalho at al (2006), a RC faz parte do esquema geral de tratamento médico, devendo sempre ser considerada dentro deste contexto. Portanto, para seu início impõe-se o encaminhamento e consentimento do médico assistente, cabendo a esse profissional a liberação do paciente para iniciar as atividades e a alta da reabilitação. Ainda segundo Carvalho at al (2006), as fases da RC se subdividem em:
- Fase 1 - Aplica-se aos pacientes internados por descompensação clínica de natureza cardiovascular, pulmonar e metabólica. É o passo inicial em direção a uma vida ativa e produtiva. Nessa fase, devem predominar a combinação de exercício físico de baixa intensidade, técnicas para o controle do estresse e programas de educação em relação aos fatores de risco. O programa nesta fase objetiva que o paciente tenha alta hospitalar com as melhores condições físicas e psicológicas possíveis, municiado de informações referentes ao estilo saudável de vida, em especial no que diz respeito ao processo de RC. Além do médico, outros profissionais atuam nessa fase, como o fisioterapeuta, que dentre outras atribuições, é o profissional responsável pelo treinamento cardiorrespiratório com exercícios.
objetivo contribuir para o mais breve retorno do paciente às suas atividades sociais e laborais, nas melhores condições físicas e emocionais possíveis.
- Fase 3 – Destina-se a atender imediatamente os pacientes liberados da fase 2, mas pode ser iniciada em qualquer etapa da evolução da doença, não sendo obrigatoriamente sequência das fases anteriores. Portanto, pacientes de baixo risco que não participaram da fase 2 são bons candidatos. A supervisão de exercícios deve ser feita por profissional especializado em exercício físico, como fisioterapeuta. Deve sempre contar com a coordenação geral de um médico e dispor de condições para eventual monitoração cardíaca. É recomendável que faça parte da equipe, além do médico, o fisioterapeuta e o profissional de enfermagem e, caso haja disponibilidade, o nutricionista e o psicólogo. Nessa fase não há necessidade dos programas de atividades serem individualizados, podendo ser realizados em grupo. O principal objetivo é o aprimoramento da condição física, mas deve ser considerada também a necessidade de promoção da qualidade de vida.
- Fase 4 – É um programa de longo prazo, sendo de duração indefinida e muito
variável. As atividades não são necessariamente supervisionadas, devendo ser adequadas à disponibilidade de tempo para a manutenção do programa de exercícios físicos e às preferências dos pacientes em relação às atividades desportivas recreativas. Devem ser igualmente considerados os recursos materiais e humanos disponíveis.
Segundo Negrão e Barreto (2006), a RC é indicada tanto para a recuperação e adaptação das funções do sistema cardiovascular, respiratório, metabólico, humoral e muscular, quanto para o controle de fatores precipitantes e agravantes de doenças cardiovasculares.
Assim, a RC por meio de exercícios é indicada a pacientes portadores de doenças cardiovasculares, doença coronária aterosclerótica, insuficiência cardíaca, hipertensão arterial sistêmica, valvulopatias e doença arterial periférica. Também oferece benefícios aos portadores de fatores de risco relevantes para as referidas doenças, como o tabagismo, dislipidemia, intolerância à glicose, estresse elevado e sedentarismo. Há ganhos com os exercícios em pacientes com IC pós-revascularização miocárdica, pós-angioplastia coronária, pós-transplante cardíaco e portadores de marca-passo (BATLOUNI et al, 1999).
principalmente relacionadas à melhora da qualidade de vida e ao aumento da capacidade funcional, que são, na maioria das vezes, comprometimentos associados à IC.
Hambrecht et al (1995) explicam que, em pacientes portadores de insuficiência cardíaca, o surgimento de fadiga muscular e a dispnéia durante o esforço limitam a execução das atividades diárias, piorando a qualidade de vida. Esses pacientes, após um período de treinamento físico regular, apresentam uma boa relação ventilação/perfusão pulmonar e aumento na função respiratória por fortalecimento da musculatura respiratória, acarretando assim na melhora desses sintomas. Para Piepoli et al (1996), o treinamento propicia o incremento do consumo de oxigênio de pico e da potência aeróbica máxima, além de restabelecer a capacidade oxidativa do músculo esquelético, refletindo dessa forma, em uma melhor qualidade e capacidade funcional ao executar as tarefas diárias.
A prática regular de exercícios parece ser responsável também por mudanças no estado de humor, tais como: diminuição da hostilidade, nervosismo, irritabilidade e tensão, além de poder propiciar um aumento no vigor, no estado de alerta e na energia. Essas mudanças positivas são maximizadas com atividades físicas prolongadas e de baixa intensidade. Em pacientes envolvidos em programas de reabilitação cardíaca, o treinamento físico relaciona-se à redução do estado de ansiedade, do nível de depressão, da instabilidade emocional e da ansiedade, sintomas esses que são traços do estresse (WEINBERG, 2001).
Mediante esses benefícios, o exercício físico regular foi incorporado às medidas não farmacológicas para o tratamento da insuficiência cardíaca, sendo benéfico à melhora da qualidade de vida e ao prognóstico desses doentes (MCKELVIE et al, 2002.; FERRAZ e GUIMARÃES, 2003.; PIEPOLI, 2005).
Thompsom (2002) relata que alguns ganhos cardíacos estão relacionados ao aumento do tamanho e número de mitocôndrias, acarretando no aumento do peso e volume do coração, e ao aumento da hemoglobina plasmática, que melhora a capacidade de extrair oxigênio do sangue, aumentando, assim, a saturação do oxigênio sanguíneo, reduzindo a pressão arterial sistólica e diastólica.
Mediante esses ganhos, esses autores enfatizam que é possível dizer que os exercícios tornam o coração mais eficiente.
aptidão ao exercício, pelo quadro clínico observado. Flores e Zohman (2002) enfatizam ainda a necessidade desses doentes estarem sob o acompanhamento de uma equipe multidisciplinar, composta por médico, fisioterapeuta, nutricionistas, psicólogo e enfermeiro, entre outros profissionais, com o intuito de dar suporte às necessidades intercorrentes desses indivíduos.
Romberge (2002) afirma que, antes do início do trabalho de RC com a fisioterapia, é muito importante a avaliação cautelosa, com relação à doença e aos fatores de risco do paciente. Assim, é essencial que o fisioterapeuta tenha uma visão geral do paciente, além de uma investigação mais específica como o TC6min e o acesso a outros exames do paciente. Pereira et al (2007) comentam ainda que, para garantir a segurança adequada após estratificação de risco inicial, os pacientes devem ser reavaliados no início de cada sessão de exercício, para a detecção de sinais e sintomas sugestivos de descompensação cardiovascular, que possam resultar em risco aumentado de complicações durante o treinamento. Romberge (2002) completa, enfatizando a importância de estar atento às mudanças no padrão de angina e no aumento do peso corporal, que advertem para a presença de congestão pulmonar. Vale a pena ressaltar o comportamento da pressão arterial sistólica e da frequência cardíaca, que devem ser frequentemente monitorados, uma vez que são parâmetros de descompensação clínica dos doentes (ANDRADE, 2009).
Segundo Moraes et al (2005), são contra-indicações absolutas à realização de exercícios: angina instável, tromboflebite, embolia recente, infecções sistêmicas, pericardite ou miocardite, bloqueios atrioventriculares sem marca-passo, arritmias descompensadas, insuficiência ou estenose mitral ou aórtica grave, sem tratamento, insuficiência cardíaca descompensada, hipertensão arterial descompensada, problemas ortopédicos e neurológicos graves, diabete descontrolada e doenças sistêmicas desconhecidas.
Carvalho at al (2006) afirmaram que o aumento da capacidade funcional, a redução de sintomas cardiovasculares, o benefício psicológico, o auxílio no controle de fatores de risco, o retorno mais precoce ao trabalho e a possível melhora da sobrevida justificam o emprego sistemático da reabilitação por meio do exercício. Neste mesmo sentido, justificando a eficácia dos programas de RC, Serra (2008) comenta que o aumento na capacidade de realizar exercício, a redução da atividade autonômica simpática e elevação do tônus vagal melhoram a função do endotélio e da musculatura esquelética, além de interferirem favoravelmente na qualidade de vida, na morbidade e na mortalidade.
fisiológicos, além de serem adequados na diminuição do estresse e na recuperação da função cardiorrespiratória.
Flores e Zohamn (2002) fundamentam as conquistas com a RC, comentando que podem ocorrer ganhos. Além dos ganhos na capacidade funcional do coração, há também benefícios na qualidade de vida. O exercício é capaz de proporcionar bem estar, diminuir a depressão, melhorar o sono, além de controlar os fatores de risco cardíacos. Portanto, a RC pode reduzir a probabilidade de mortalidade e as morbidades das pessoas com IC.
3.5 Qualidade de Vida
Para Fleck (2000), não há um consenso sobre a definição de qualidade de vida, uma vez que se relaciona meio ambiente com aspectos físicos, psicológicos, nível de independência, relações sociais e crenças pessoais. Paschoal (2006), no processo de construção de um instrumento que avaliasse a qualidade de vida na velhice, propôs a seguinte definição para esse construto: Qualidade de Vida é a percepção de bem-estar de uma pessoa, que deriva de sua avaliação do quanto realizou daquilo que idealiza como importante para uma boa vida e de seu grau de satisfação com o que foi possível concretizar até aquele momento.
Entretanto, o conceito de Qualidade de Vida utilizado neste estudo foi o de Nobre (1995 p. 299): “Uma sensação íntima de conforto, bem-estar ou alegria na realização das
funções físicas e psíquicas, dentro da realidade familiar, trabalho ou dos valores da
comunidade à qual pertence”.
Ferraz (1998) relata que a expressão qualidade de vida possui raízes tanto na cultura oriental quanto na ocidental. Existem relatos na antiga filosofia chinesa relacionando-a às artes, literatura, filosofia e medicina tradicional. De acordo com a cultura oriental, a qualidade de vida pode ser alcançada quando Yin e Yang encontram-se equilibrados. Também está associada à visão aristotélica, que descrevia a felicidade como certo tipo de atividade virtuosa da alma, algo como se sentir pleno e realizado.
intermédio de indicadores econômicos, como o produto interno bruto e a renda per capita. Mais tarde, a QV começou a mensurar o desenvolvimento social, por meio da saúde, educação, moradia, transporte, entre outros.
Ainda complementando, Matsudo (2001) comenta que, na sociedade atual, esse tema vem sendo muito debatido, tendo recebido importância significativa, não somente da literatura científica, como também nos meios de comunicação e plataformas políticas. Barros e Nahas (2000) complementam, colocando que esse assunto é motivo de interesse de pesquisas de várias áreas especializadas, como: sociologia, medicina, enfermagem, psicologia, economia, geografia, história social e filosofia.
Segundo Minayo e Hartz (2000), nas ciências da saúde essa aquisição vem surgindo como uma nova meta a ser alcançada, já que o principal objetivo dos sistemas de saúde não pode ser somente a cura ou o controle da doença, bem como a prorrogação da morte, mas proporcionar melhora da qualidade de vida das pessoas pertencentes a diferentes contextos sociais.
O conceito de Qualidade de Vida vem sendo introduzido na literatura internacional, ao lado de parâmetros tradicionalmente usados, tais como: controle de sintomas de doenças, índices de mortalidade e aumento da expectativa de vida. Dessa forma, concluem Kawakame e Miyadahira (2005), a QV vem como uma nova dimensão a ser considerada na avaliação dos resultados de tratamentos e também nas decisões sobre a alocação de recursos na área da saúde.
Existe uma mobilização para desenvolver formas de avaliar a QV, dentro de uma perspectiva internacional, com a influência de diferentes países e culturas, intervindo desde a elaboração dos conceitos e das questões, as quais farão parte do instrumento, até sua validação. As aplicações desses métodos de aferição, como os questionários da qualidade de vida, são amplas e incluem a prática clínica individual e a avaliação da efetividade de tratamentos e de funcionamento de serviços de saúde. Além disso, podem ser importantes guias para políticas de saúde (FLECK, 2000).
física, o repouso, as funções cognitivas, a satisfação sexual, o comunicar-se, o alimentar-se, a reserva energética, a presença de dor, o comportamento emocional, as atividades recreativas, as atividades de trabalho, as atividades domésticas e os relacionamentos sociais (NOBRE, 1995).
Minayo e Hartz (2000) comentam que quando se relaciona QV à saúde e à doença, os meios de aferição devem ter boa capacidade de identificar a presença de uma patologia, como também refletir as mudanças evolutivas decorrentes do tratamento, quer pelo seu efeito benéfico, quer pelo seu efeito colateral, além de propiciar uma abordagem completa do impacto da patologia no dia-a-dia dos doentes.
Segundo Ciconelle et al (1999), os instrumentos que avaliam a QV na grande maioria estão em outro idioma, diferente do português. Dessa forma, esse mesmo autor desenvolveu um protocolo para tradução e validação do Medical Outcome Study 36-item Short Form (MOS-SF-36), fundamentado na necessidade de se ter um instrumento que avaliasse qualidade de vida em português, que fosse bem desenhado, cujas medidas de reprodutividade, validade e suscetibilidade a alterações já tivessem sido demonstrados em outros trabalhos.
O Medical Outcome Study 36-item Short Form (MOS-SF-36) é um questionário de medidas genéricas de qualidade de vida, amplamente utilizado na literatura científica mundial. É sensível à melhora clínica e possui validade, aceitabilidade e confiabilidade comprovadas. O MOS-SF-36 é um questionário composto por 36 itens, agrupados em oito dimensões de saúde: funcionamento do organismo, dor corporal, socialização, saúde mental, vitalidade, percepção geral da saúde, limitações causadas por problemas físicos e limitações por distúrbios emocionais. Esse questionário tem o propósito de examinar a percepção do estado de saúde pelo próprio paciente. O MOS-SF-36 e suas adequações às condições socioeconômicas e culturais brasileiras, assim como a demonstração de sua reprodutividade e validade tornaram-se um parâmetro importante para avaliação de doenças tanto em níveis de pesquisa, como assistencial (CICONELLE et al, 1999).
CAPÍTULO II
4. METODOLOGIA
4.1 Tipo de Estudo
O tipo de estudo utilizado nesta pesquisa é o Ensaio Clínico Experimental com grupo controle. É um tipo de experimento no qual os indivíduos são alocados em dois grupos, chamados Grupo Estudo (ou experimental) e Grupo Controle (ou testemunha), de modo a serem submetidos ou não a um medicamento, a uma vacina ou a um procedimento. Os resultados são verificados pela comparação e buscam responder uma questão central. É um tipo de estudo que analisa causa e efeito (PEREIRA, 1997).
No presente estudo, os indivíduos do grupo experimental foram submetidos ao Programa de Reabilitação Fisioterapêutica Cardíaca, com exercícios ativos e, assim, puderam ter seus efeitos avaliados em condições controladas de observação.
4.2 Local do Estudo
O estudo foi realizado no Hospital Regional do Guará (HRGU), pertencente à rede pública da Secretaria de Saúde do Distrito Federal, que atende pessoas da região do Guará, Núcleo Bandeirante, Riacho Fundo, Candangolândia, Estrutural e Setor Lúcio Costa. É considerado um hospital de referência no atendimento a pessoas idosas. Esse título foi conferido pela Secretaria de Saúde do Distrito Federal, em 1998, pelo trabalho de excelência e presteza dos profissionais dessa regional, no atendimento especializado nas comorbidades apresentadas pelos senis.
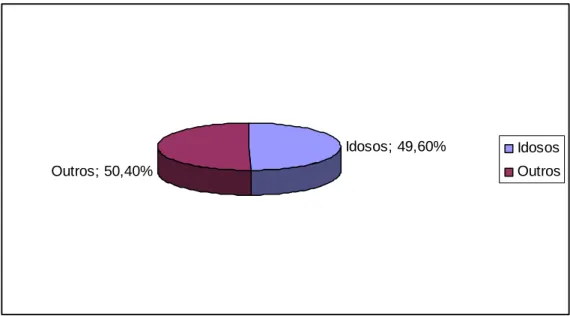
Idosos; 49,60%
Outros; 50,40%
Idosos Outros
Gráfico 3: Atendimentos Ambulatoriais no HRGU
Fonte: NUPROC-HRGU
Pela grande demanda de pessoas com IC e pelo interesse dos profissionais em estudar essa patologia, foi criado no ano de 2005 o Núcleo de Pesquisa e Assistência ao Portador de IC (NUPAIC). Esse núcleo é formado por uma equipe multidisciplinar, composta por: médicos cardiologistas, enfermeiros, fisioterapeutas, psicólogos, nutricionistas, assistentes sociais, técnicos em enfermagem e técnicos administrativos.
4.3 População e Amostra
Hoje, de acordo com dados da secretaria do NUPAIC, com sede no ambulatório de cardiologia do HRGU, existem aproximadamente 200 pacientes cadastrados com o diagnóstico de IC confirmados e cerca de 140 indivíduos em processo de identificação da doença. O NUPAIC não só assiste às pessoas da regional do Guará, como também presta assistência a outras regionais e a cidades do entorno do Distrito Federal.
Foram convidados a fazer parte da pesquisa todos os pacientes assistidos por esse núcleo, portadores de IC já diagnosticados e que estivessem na condição de estáveis. Segundo Carvalho et al (2006), estar estável significa estar com o esquema de medicamentos otimizados ou na dosagem máxima e estar com os exames clínicos, laboratoriais e exames de imagem atualizados e compensados. Esses dados são os parâmetros utilizados pelos médicos.
estudo, sendo 4 por não terem idade mínima de 60 anos, embora permaneceram submetidos ao tratamento como pacientes do hospital, 4 por não terem comparecido para intervenção e 1 por óbito. Portanto, a amostra deste estudo foi arrolada em 32 sujeitos, divididos em dois grupos denominados Grupo Experimental (G1) e Grupo Controle (G2):
- G1 – com 16 sujeitos (50%). Desses, 12 (37,5%) são do sexo masculino e 4 (12,5%) do sexo feminino, todos submetidos ao Programa de Reabilitação Fisioterapêutica Cardíaca (PRFC), fase 3.
- G2 – com 16 sujeitos (50%). Desses, 6 (18,8%) são do sexo masculino e 10 (31%) do sexo feminino. Esses indivíduos não foram inseridos no PRFC.
É importante ressaltar que o G2 foi composto por aqueles indivíduos que não apresentaram disponibilidade para participar do estudo com o PRFC, por motivos diversos. Entretanto, esses pacientes se dispuseram a realizar o questionário MOS-SF-36 e o Teste de Caminhada de 6 minutos, que foram aplicados na primeira entrevista e novamente ao término do programa.
Aos indivíduos dos dois grupos foram dadas as mesmas possibilidades de escolha, para participar como G1, como G2 ou para não fazer parte da pesquisa.
Tanto os indivíduos do G1 quanto do G2 foram avaliados antes e após o programa de reabilitação, pelo TC6min, que avalia e quantifica a capacidade funcional do coração, e também pelo questionário de medidas genéricas de qualidade de vida (MOS-SF-36). Vale enfatizar que os dois grupos apresentavam as mesmas condições de estabilidade.
4.3.1 Critérios de Inclusão
Para participar do presente estudo, foram selecionados os indivíduos que atenderam a todos os critérios abaixo:
- ser portador de IC, independente do sexo, que aceitasse participar da pesquisa e assinar o Termo de Consentimento Livre e Esclarecido;
- ter 60 anos ou mais e fazer parte do NUPAIC do HRGU; - ser paciente estável;
- portar o encaminhamento médico ao PRFC, prescrito por cardiologista da equipe do NUPAIC.
4.3.2 Critérios de Exclusão
Não puderam participar ou foram excluídos do presente estudo os indivíduos que se enquadraram em pelo menos um dos critérios abaixo:
- idosos com IC instável (esse parâmetro pode ser constatado pelo cardiologista ao encaminhar os pacientes à reabilitação);
- indivíduos já participantes de outra atividade física; - aqueles que não aceitaram participar da pesquisa;
- sujeitos com limitações ortopédicas e/ou neurológicas graves; - ausência dos sujeitos do G1 por mais de três vezes consecutivas;
- pacientes que não compreenderam o objetivo do estudo, que tiveram dificuldade de compreensão ou de responder os questionários;
- óbitos durante o desenvolvimento da pesquisa;
- pacientes que apresentaram limitações ortopédicas e/ou neurológicas graves que comprometessem a marcha.
4.4 Coleta de Dados
do diagnóstico. Confirmada a presença dessa síndrome pelos médicos cardiologistas, os pacientes são direcionados ao NUPAIC. De acordo com as necessidades dos doentes, são devidamente medicados e/ou encaminhados pelo cardiologista a outros profissionais da equipe, como o fisioterapeuta, por exemplo.
Os pacientes encaminhados ao Serviço de Fisioterapia do Núcleo de Reabilitação Física e Motora do HRGU já foram devidamente diagnosticados, sendo já constatada a estabilidade da doença. De acordo com Carvalho at al (2006), esses pacientes podem ser encaminhados à fase 3 da RC. Nessa fase, segundo Godoy (1997), não há a necessidade de monitorização intensiva. Assim, os protocolos de exercícios para esse período podem variar bastante, conforme o centro que os oferece.
Para realização do estudo, à medida que os pacientes chegavam ao Serviço de Fisioterapia, eram devidamente cadastrados e suas fichas continham os seguintes dados: nome, endereço, telefone, idade e diagnóstico clínico. Nessa oportunidade, os pacientes eram convidados a participar da pesquisa, como integrantes do grupo experimental ou do grupo controle. Sempre recebiam explicações gerais sobre o estudo: seus objetivos, de que forma seria feito e quais os riscos e possíveis benefícios. Quando os pacientes aceitavam fazer parte do estudo, era lido o “Termo de Consentimento Livre e Esclarecido”, constante nos anexos D e E, para G1 e G2, respectivamente, e em seguida, suas assinaturas eram colhidas no referido documento.
Então, os pacientes selecionados eram submetidos à Avaliação Fisioterapêutica, como mostra o anexo A, baseada em: Pereira (2006), Freitas, Miranda, Nery (2006), Flores e Zohman (2002), Cuccione (2002), Quitério, Catai e Silva (2007).
Como instrumento de aferição e parâmetros dos resultados, foi utilizado o Teste de Caminhada de 6 minutos, que quantifica a capacidade funcional do indivíduo frente ao exercício. Foi também aplicado o Instrumento de Avaliação Global de Saúde (MOS-SF-36), que é um questionário de qualidade de vida, contido no anexo B. Esses dois testes foram realizados, como parâmetros quantitativos ou numéricos, antes e após o PRFC, no G1 e também no G2. No entanto, o G2 não foi inserido ao programa.
O PRFC é um programa de reabilitação cardíaca, realizado pelo fisioterapeuta, constituído por exercícios ativos, exercícios de relaxamento, alongamentos e dinâmicas, que são sempre realizados em grupo, além de orientações educativas aos pacientes e aos seus familiares.
conforme Parecer 049/2009, contido no anexo H. Esse programa de exercícios fisioterapêuticos foi aplicado nos pacientes por 60 minutos, três vezes na semana e durante 6 meses. Fez parte do programa a realização de palestras educativas e orientações aos familiares. A intervenção terapêutica, sempre em grupo, foi realizada em todos os seguimentos corporais: ombro, cotovelo, punho e mão, quadril, joelho e tornozelo, nas posições: de pé, sentado e deitado, simulando as atividades funcionais das atividades da vida diária, como mostra o anexo G. Evangelista, Kagawa e Dracup (2001) fundamentam esse procedimento, comentando que as atividades do dia-a-dia são as desencadeadoras dos sintomas da doença.
A pressão arterial e a frequência cardíaca eram aferidas pela pesquisadora, no mesmo braço do paciente, com o mesmo aparelho (digital da marca Milenium), sempre antes e após a realização dos exercícios. A FC era observada também durante a realização dos exercícios por um frequencímetro da marca Polar, sendo esse parâmetro controlado pela fórmula de Karvonem: FC de exercício = FC de repouso + 60-70% (FC máxima – FC repouso). Essa maneira de controle é indicada durante a atividade física, em idosos e cardiopatas, e a FC máxima é obtida pelo teste ergométrico do sujeito (KISNER e COLBY, 2005). Os valores ideais da FC eram sempre anotados na ficha individual e entregues a cada sujeito, no intuito de ajudarem no controle desse parâmetro. Os testes ergométricos, devidamente atualizados, ficavam contidos no prontuário médico, à disposição dos profissionais que faziam parte da equipe multidisciplinar do NUPAIC, da qual também integrava a pesquisadora.
O grau de cansaço também era verificado, antes, durante e ao fim dos exercícios, por meio da Escala de Borg (escala de cansaço subjetivo). Para Presto e Presto (2005), durante os exercícios aeróbios, a frequência cardíaca tende a subir e o maior temor é passar dos limites máximos suportados por nosso coração. Pensando nisso, Borg (1982) desenvolveu uma tabela, relacionando nosso cansaço durante o exercício com o aumento da FC, tornando fácil o controle da intensidade nos exercícios.
Imediatamente após o período de intervenção com o PRFC, o G1 foi submetido novamente, pela mesma pesquisadora, à Avaliação Fisioterapêutica, ao Teste de Caminhada de 6 minutos e ao Questionário MOS-SF-36. Também foi retestado o G2, após o período correspondente ao tempo em que o G1 estava sob intervenção do PRFC.
Com todos os dados da amostra colhidos, o estudo foi submetido à análise estatística comparativa dos resultados obtidos entre os dois grupos, antes e depois do PRFC. Assim, os resultados puderam ser investigados, analisados e comparados.
4.5 Instrumentos de Coleta dos Dados
- Avaliação Fisioterapêutica - conforme mostra o anexo A, baseada em Pereira (2006), Freitas, Miranda e Nery (2006), Flores e Zohman (2002), Cuccione (2002), Quitério, Catai e Silva (2007), foram coletados dados como:
- Identificação: nome, idade, sexo, estado civil e condição profissional;
- Anamnese: história da doença, histórico cirúrgico, número e tipo de medicação; - Exame físico detalhado;
- Dados vitais como FC, PAS e PAD, sempre no braço esquerdo; - Classe funcional do doente;
- Dados Antropométricos:
- peso - por meio de uma balança digital, marca Plena (patrimônio do hospital); - circunferência abdominal, por meio de fita métrica (patrimônio do hospital), na altura da cicatriz unfálica;
- circunferência do tornozelo, por meio de fita métrica, no tornozelo direito, na altura do maléolo medial.
marcação visível do início ao fim da pista, sendo que o começo e o final do circuito devem ter uma marcação diferenciada, como um cone de sinalização.
De acordo com a American Thoracic Society (2002), os cálculos do Teste de Caminhada de 6 Minutos são feitos pelo número de vezes que os indivíduos completam o percurso de 30 metros, durante 6 minutos.
Como sugere American Thoracic Society (2002) ATS Statement: Guidelines for the Six Minute Walk Test, os sujeitos foram orientados sobre todos os procedimentos a serem realizados durante o teste e não era realizado qualquer tipo de exercício de aquecimento antes do início do teste. Então, eram solicitados aos indivíduos que caminhassem durante 6 minutos, de acordo com a tolerância individual.
Os materiais utilizados na realização do Teste de Caminhada 6 Minutos foram: - Cronômetro da marca Polar (propriedade do avaliador);
- Frequencímetro da marca Polar (propriedade do avaliador);
- Aparelho de aferir PA, digital, da marca Milenium (patrimônio do hospital);
- Oxímetro digital, colocado no dedo indicador da mão direita dos indivíduos, marca Dixtal, modelo DX-2515 (patrimônio do hospital), com o objetivo de verificar a saturação do oxigênio, antes e ao final do TC6min, nas duas avaliações em que se submeteram os sujeitos;
- Desfibrilador da marca Philps modelo D-10 (patrimônio do hospital);
- Cone de sinalização de trânsito para marcar o percurso de 30 metros (patrimônio do hospital);
- Fita adesiva da marca 3M, com o intuito de marcar cada metro (propriedade privada);
- Bermuda ou calça de malha (do paciente); - Tênis (do paciente).
Verificou-se antes e ao final do TC6min a FC e PA. Observou-se também, antes do teste ou Momento 1, durante o teste ou Momento 2 e após a realização do TC6min ou Momento 3, o grau de cansaço, verificado por meio da escala de Borg. Vale lembrar, segundo Presto e Presto (2005), o cansaço é sempre uma sensação subjetiva referida pelo paciente, numericamente de 6 a 20.
6 -
7 Muito fácil
8 -
9 Fácil
10 -
11 Relativamente fácil
12 -
13 Ligeiramente cansativo
14 -
15 Cansativo
16 -
17 Muito cansativo
18 -
19 Exaustivo
20 -
Quadro 2: Valores da escala subjetiva de Borg
Fonte: Presto e Presto (2005)
Os números de 6-20, para Borg (1982), são baseados na Frequência Cardíaca de 60-200 bpm, sendo que o número 12 corresponde aproximadamente 55% e o 16 a 85% da Frequência Cardíaca Máxima.
- Medical Outcome Study 36-item Short Form (MOS-SF-36) - é um questionário de
medidas genéricas de qualidade de vida, amplamente utilizado na literatura científica mundial. É sensível à melhora clínica e possui validade, aceitabilidade e confiabilidade comprovadas. Foi também utilizado antes e depois do protocolo de reabilitação.
O MOS-SF-36 é um questionário composto por 36 itens, agrupados em oito dimensões de saúde ou domínios: funcionamento do organismo, dor corporal, socialização, saúde mental, vitalidade, percepção geral da saúde, limitações causadas por problemas físicos e limitações por distúrbios emocionais. Tem o propósito de examinar a percepção do estado de saúde pelo próprio paciente (GONÇALVES, 2006).