PONTIFÍCIA UNIVERSIDADE CATÓLICA DE SÃO PAULO PUC - SP
Edinéia Ramos Fernandes
O Envelhecimento do Doente Mental
Crônico Institucionalizado
MESTRADO EM GERONTOLOGIA
PONTIFÍCIA UNIVERSIDADE CATÓLICA DE SÃO PAULO PUC - SP
Edinéia Ramos Fernandes
O Envelhecimento do Doente Mental
Crônico Institucionalizado
Dissertação apresentada à Banca Examinadora da Pontifícia Univer- sidade Católica de São Paulo, como exigência parcial para obtenção do título de Mestre em Gerontologia,
sob orientação do Prof. Dr. Paulo
Renato Canineu.
Banca Examinadora
____________________________________
____________________________________
Dedicatória
Dedico este trabalho à memória do
doutor Abel Francisco Vieira Job,
e a todos os portadores de transtornos
mentais crônicos do Instituto de Reabilitação
Agradecimentos
Manifesto a minha gratidão a todas as pessoas que de forma
direta ou indireta colaboraram para realização deste trabalho e em
particular:
Aos meus pais, Aparecido e Maria a quem devo meu existir.
Ao meu querido esposo Márcio, pela compreensão nos momentos
de minha ausência.
Ao meu amigo Alex, que esteve sempre presente, me
incentivando nos momentos de dificuldade.
Ao prof. dr. Paulo Renato Canineu, pela orientação e apoio na
elaboração deste estudo.
À minha família e em especial às minhas irmãs Zenaide, Simone
e Deneise, pelo incentivo.
A todas as professoras do Programa de Estudos Pós-Graduados
em Gerontologia, pelas valiosas contribuições.
À profa. dra. Beltrina que mudou meu paradigma de ciência.
À Albertina (Tina), pela disponibilidade e dedicação.
À Eliana, administradora do Instituto, e ao doutor Paulo de Tarso
Ubinha, por acreditarem neste trabalho e autorizarem minha
entrada na instituição.
À Marleide e a todos os funcionários do Instituto, por contribuirem
direta ou indiretamente.
À Fernanda Bravo, à Léia, à enfermeira Fátima Maia e à dra.
Fechado no navio, de onde não se escapa, o louco é entregue ao rio de mil braços, ao mar de mil caminhos, a essa grande incerteza exterior a tudo. É um prisioneiro no meio da mais livre, da mais aberta das estradas: solidamente acorrentado à infinita encruzilhada. É o Passageiro por excelência, isto é, o prisioneiro da passagem. E a terra à qual aportará não é conhecida, assim, como não se sabe, quando desembarca, de que terra vem. Sua única verdade e sua única pátria são essa extensão estéril entre duas terras que não lhe podem pertencer.
RESUMO
FERNANDES, E.F. (2008). O Envelhecimento do Doente Mental Crônico
Institucionalizado. Dissertação (mestrado em Gerontologia) – Pontíficia
Universidade Católica de São Paulo, São Paulo.
Este trabalho é resultado de pesquisa realizada no Instituto de Reabilitação e
Prevenção em Saúde Indaiá, na cidade de Indaiatuba, interior do Estado de São
Paulo, com 13 sujeitos, idosos, doentes mentais crônicos, moradores dessa
instituição. O estudo teve como objetivo traçar o perfil sociodemográfico do
indivíduo que envelhece em uma instituição psiquiátrica, identificando o motivo de
permanecer institucionalizado após movimento da reforma psiquiátrica, e verificar
como o doente mental percebe seu processo de envelhecimento e como
compreende o vínculo familiar. O estudo seguiu a abordagem qualitativa, e a linha
geral que caracterizou o estudo foi a pesquisa descritiva. Para o delineamento do
perfil sociodemográfico utilizou-se procedimento técnico de pesquisa bibliográfica
de coleta de dados. Os demais dados foram coletados por meio de entrevista com
um roteiro semi-estruturado, gravadas, com consentimento do diretor clínico da
Instituição e transcritas para análise. Os dados foram agrupados em categorias,
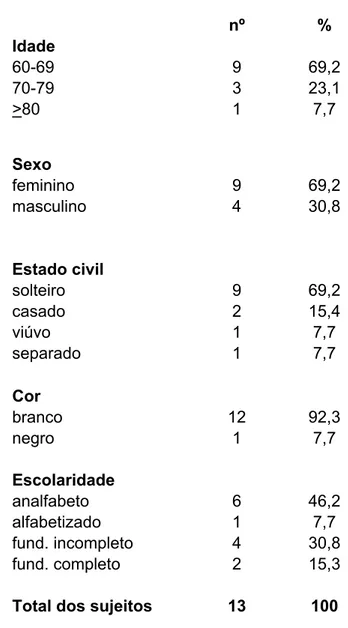
compostas a partir dos objetivos traçados. Constatou-se idade média de 62,3
anos, a maioria na faixa de 60-69 anos; 69,2% do sexo feminino, tendo a
confirmação da feminização na velhice; verificou-se que 84,61% dos sujeitos
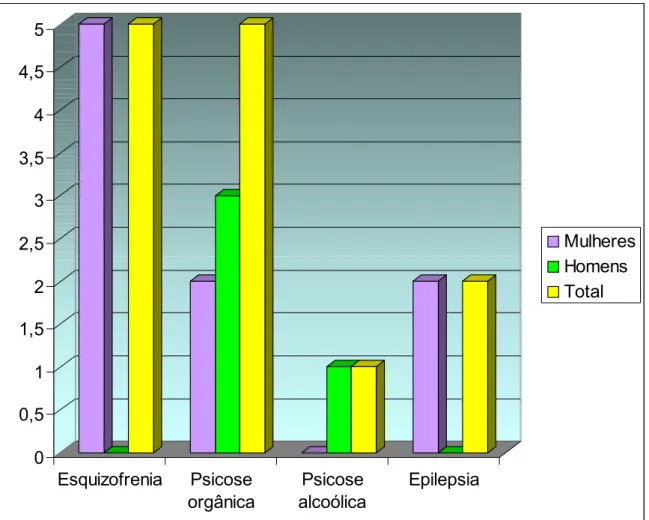
foram institucionalizados antes dos 60 anos; a esquizofrenia e a psicose orgânica
foram às doenças psiquiátricas de maior prevalência, com grave
comprometimento cognitivo entre os sujeitos. Na análise qualitativa percebeu-se a
ruptura das biografias pela falta de vínculo familiar e contato com o mundo
exterior, um diálogo não seqüencial, com falas breves. Muitas instituições
psiquiátricas que permaneceram em funcionamento ainda abrigam doentes
mentais crônicos (são os moradores), por causa da falta de amparo político, social
e familiar para essas pessoas.
ABSTRACT
FERNANDES, E,F (2008). The aging of hospitalized individuals who suffer from
chronic mental disease. (Master in Gerontology) – Pontíficia Universidade Católica
de São Paulo, São Paulo.
This work is the result of a study among thirteen old individuals with chronic
mental disease who are residents at the Institution of Rehabilitation and
Prevention in Health Indaia – located in Indaiatuba city, São Paulo state. The
objective of this study was to delineate the social and demographic profiles of
patients who get old as interns in Psychiatric Clinics, identifying the reasons for
being hospitalized and checking if they are able to understand their aging process
and the family itself. The study followed the qualitative approach and its main line
was the descriptive research. A bibliographical research to gather information
about the patients and delineate them into their social and demographic profiles
was done. Additional information was got from structured interviews made with
them. These interviews were all recorded and transcribed for further analysis. The
information was grouped into categories according to the delineated objectives
which led us to some conclusions. The patients were between 60 to 69 years old
but the average was between 62 to 63 years old. Most of them were women,
making 69,2% of them. About 84,01% of them turned residents before the age of
sixty. The schizophrenia and the organic psychoses were the psychiatric disease
that predominated among them.
In the qualitative analysis we noticed a rupture in their bibliographies because of
being living far from their families and being far from the real life, so It was noticed
short dialogues with no meanings and brief speeches. Nowadays many
Psychiatric Institutions maintain people with chronic mental disease as residents,
because themdon´t have politica, social an familiar support.
LISTA DE FIGURAS e TABELAS
Figuras
Figura 1 – Distribuição por sexo na idade em que foram institucionalizados ... 54
Figura 2 – Distribuição das doenças psiquiátricas ... 55
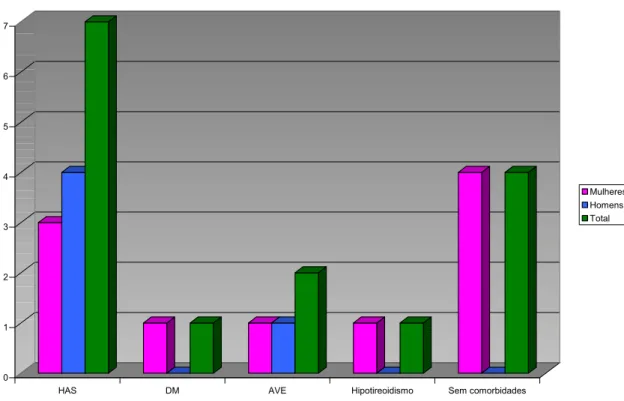
Figura 3 – Distribuição por sexo das comorbidades ... 56
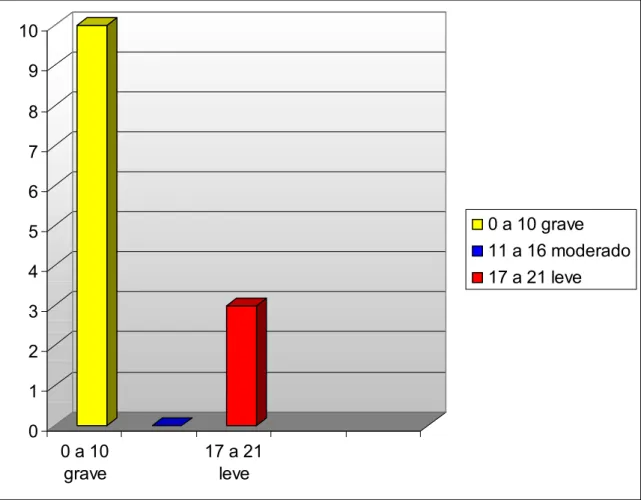
Figura 4 – Distribuição dos escores totais dos idosos no MEEM ... 57
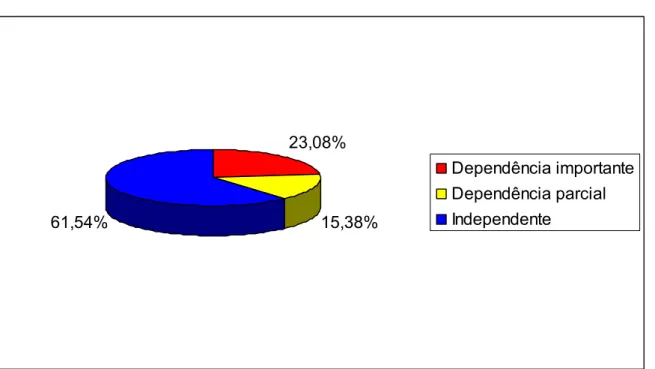
Figura 5 – Pontuação da Escala de Katz ... 58
Tabelas Tabela 1 – Caracterização Sociodemográfica ... 53
SUMÁRIO
I - Introdução ... 1
II - Abordagens Conceituais: a Reforma Psiquiátrica e o Doente Mental Crônico Institucionalizado ... 9
1. Desospitalização ... 9
2. Saúde, saúde mental e doença mental ... 14
3. O doente mental crônico ... 17
4. Envelhecimento ... 20
5. As principais doenças em idosos de hospitais psiquiátricos ... 23
5.1. Esquizofrenia ... 24
5.2. Transtornos mentais orgânicos ... 25
5.3. Transtornos mentais e comportamentais por causa do uso de substância psicoativa ... 27
5.4. Epilepsia ... 28
III – Objetivos ... 30
IV – Metodologia ... 31
1. A realização da pesquisa de campo e os procedimentos metodológicos ... 31
2. O Instituto ... 33
3. Coleta de dados ... 35
V – Resultados, Discussão e Análise dos Depoimentos dos Entrevistados ... 39
1. A identificação dos sujeitos ... 40
2. Caracterização sociodemográfica ... 53
4. Distribuição das doenças psiquiátricas ... 55
5. Distribuição das comorbidades ... 56
6. Resultado da avaliação pelo mini-exame do Estado Mental de Folstein (Folstein et al., 1975), modificado segundo critérios de Brucki (2003) . 57 7. Resultado da avaliação da capacidade funcional dos idosos por intermédio da Escala de Capacidade Funcional de Katz ... 58
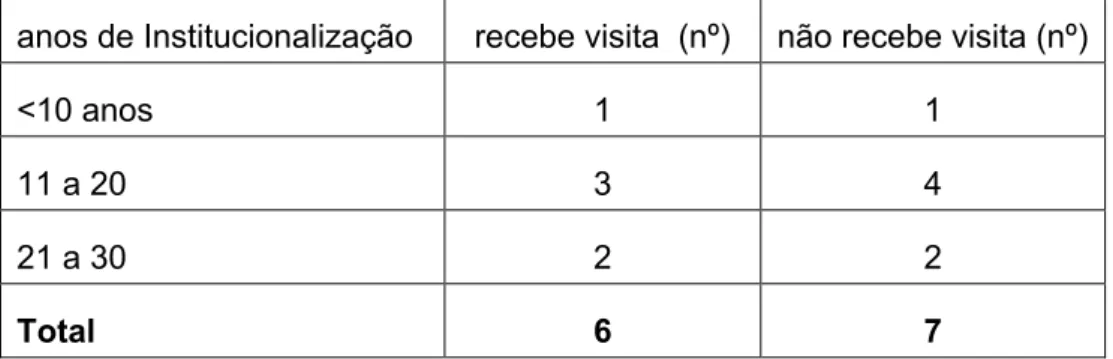
8. Relação tempo de institucionalização e o recebimento ou não de visitas ... 59
9. Análise dos depoimentos dos entrevistados ... 60
9.1. Definir velho, velhice e envelhecimento ... 60
9.2. A percepção que o doente mental tem sobre seu processo de envelhecimento ... 63
9.3. O que considera família, e se sente falta de família ... 65
9.4. Percebe os demais internos como alguém da família? ... 68
10. Qual a razão para os indivíduos com transtorno mental crônico não serem acolhidos por seus familiares? ... 70
VI – Considerações Finais ... 72
VII – Fontes Bibliográficas ... 77
I – INTRODUÇÃO
“... Toda minha vida se tornou uma viagem e começo a sentir que meu único lar, o único lugar familiar para onde sempre retorno, é minha doença” (YALOM, 2005:76).
Quando iniciei o mestrado em Gerontologia meu objetivo era pesquisar
sobre o idoso acometido pela doença de Parkinson. Porém, havia grande
frustração por não conseguir desenvolver o mestrado na área da saúde mental,
com a qual sempre tive muita afinidade, e por questões diversas não fora possível
concretizar. No segundo semestre, ao cursar a disciplina “Aspectos Médicos do
Envelhecimento”, cujo enfoque proposto era oferecer informações a respeito das
doenças que podem ocorrer durante o processo de envelhecimento, com suas
repercussões no indivíduo, na família e na sociedade, compreendemos melhor a
problemática das demências e discutimos sobre saúde mental e reabilitação. Foi
então que me senti motivada a direcionar o tema de pesquisa para outra
abordagem. Considerei importante, partindo dessas ponderações, pensar como
envelhece o doente mental crônico, institucionalizado.
A escolha também se apoiou na minha inquietação, surgida anteriormente
ao mestrado, quando, ao trabalhar em uma instituição psiquiátrica, no município
de Indaiatuba, observei um número relevante de idosos institucionalizados e sem
vínculo familiar. A reflexão sobre a questão do envelhecimento, em uma
instituição psiquiátrica, e a perda do vínculo familiar, instigaram a formulação de
De acordo com Turato (2003:119):
“... Um tema problema eleito para um projeto de investigação científica atende a indagações pessoais do investigador, que parte de motivadores próprios, interesse e/ou experiências anteriores no campo abordado; mas também deve ser de relevância para a sociedade, de forma mais ou menos ampla, e para o conhecimento científico específico sobre o tema, podendo ainda contribuir com a estruturação de conceitos mais abrangentes no campo da ciência.”
O crescimento da população idosa é fenômeno mundial, especialmente nos
países em desenvolvimento. O crescimento explosivo do número da população
idosa provoca aumento de pessoas com risco de doenças neurológicas e
psiquiátricas. O envelhecimento pode resultar na presença de múltiplos prejuízos
e incapacidade, com conseqüente deterioração da saúde dos idosos (MAIA,
2004).
O envelhecimento não leva inevitavelmente à doença e à incapacidade.
Muitas pessoas idosas permanecem funcionalmente independentes apesar da
crescente prevalência da doença crônica. Entretanto, a doença mental aumenta a
vulnerabilidade do idoso ao declínio funcional (POTTER & PERRY, 2005).
Nos dias de hoje, muitos problemas que afetam a saúde mental dos idosos
devem-se a fatores de ordem social, porém, mais especificamente, ordem
econômica. Os problemas de infra-estrutura socioeconômica, pessoal e familiar,
implicam e predispõem, muitas vezes, os idosos a processos patológicos.
Destaca-se cada vez mais o impacto desses fatores nas manifestações da
doença mental, impacto que, provavelmente, se potencializa no envelhecimento,
diminuição das funções físicas e intelectuais, perda da beleza do corpo, queda no
prestígio social, dependência econômica dos familiares, são vivenciadas com
sentimento de pesar (FIGUEIREDO et al., 2002). As alterações estruturais e
funcionais produzidas pelo envelhecimento estabelecem modificações fisiológicas
importantes nos sistemas orgânicos, que têm como resultado uma cascata de
efeitos indesejáveis aos aparelhos e órgãos nobres. As condições neuropsíquicas
também podem sofrer alterações: orientação, humor, concentração, alteração da
memória. As enfermidades psíquicas possuem base biológica, porém, o fato de
serem vivenciadas em contextos sociais e culturais diferentes torna os sintomas e
sua evolução específicos. As respostas individuais às agressões sofridas ao longo
da existência são fatores que determinam a velocidade com que o
envelhecimento acontece. A influência de condições desfavoráveis de vida
aumenta a probabilidade de desencadeamento de distúrbios psiquiátricos.
Aspectos multidimensionais do envelhecimento são fatores que concorrem para a
inquietação psicossocial do indivíduo idoso.
Cabe destacar que, dentro dos diversos níveis de intervenção em saúde
mental, se constata o surgimento de uma nova cultura de cuidados, que cada vez
mais vem ocupando espaço. Ainda assim, se observa que os vários avanços, em
especial os tecnológicos e, entre esses, os ocorridos na área médica (vacinas,
medicações), não são observados na área da saúde mental. Há o aumento de
casos de depressão, esquizofrenia, demência, outras formas de doenças mentais
crônicas, além de alcoolismo, abuso de drogas e suicídio, assim como a violência
No fim da década de 1980, inicia-se no Brasil o movimento da Reforma
Psiquiátrica, a partir das transformações sociais e políticas que vinham
acontecendo, no campo da psiquiatria, em países da Europa e nos Estados
Unidos (BRASIL, 2001). O Brasil tem, hoje, movimento de desinstitucionalização
significativo inserido na reforma psiquiátrica brasileira.
A doença mental passa a ser reconhecida como fruto também do processo
de marginalização e exclusão social, e a luta da Reforma Psiquiátrica
fundamenta-se na construção da cidadania dos indivíduos em sofrimento psíquico
e na promoção da saúde mental.
A luta antimanicomial se refere a processo de transformação dos serviços
psiquiátricos. Nos últimos anos o problema da instituição psiquiátrica tem sido
discutido por diversos setores da sociedade brasileira. Tendo se iniciado com um
posicionamento dos trabalhadores de saúde mental, em 1987 nasce o Movimento
Nacional da Luta Antimanicomial, negar o manicômio como forma de tratamento
e propor novas alternativas terapêuticas ao indivíduo portador de transtornos
psíquicos.
O processo de redução de leitos em hospitais psiquiátricos e de
desinstitucionalização de pessoas com longo histórico de internação passa a
tornar-se política pública no Brasil a partir dos anos 90, e ganha grande impulso
em 2002, com uma série de normatizações do Ministério da Saúde, que instituem
mecanismos claros, eficazes e seguros para a redução de leitos psiquiátricos a
partir dos macro-hospitais (BRASIL, 2005).
Assim, o mecanismo para redução de leitos no país ocorre por meio de
de Volta para Casa, expansão de serviços como os Centros de Atenção
Psicossocial (CAPs) e as Residências Terapêuticas.
Nossa sociedade não está preparada para o desafio de acolher e cuidar
das pessoas que adoecem mentalmente com gravidade. Segundo Melman
(2006), ainda predomina visão preconceituosa em relação ao fenômeno da
doença mental, o que acaba resultando na marginalização afetiva e social de
grande número de pessoas que necessitam de atenção psiquiátrica.
A sociedade, ao longo de sua história, sempre isolou os doentes mentais.
Em conseqüência, têm ficado fora do alcance dos olhos, ou seja, distante da
convivência com os “sadios”. O isolamento, que se caracteriza como forma de
tratamento por meio de longas internações, acarreta a quebra do vínculo familiar
(WAIDMAN, 2001).
Sociologicamente, a família é definida como um sistema social, dentro do
qual podem ser encontrados subsistemas, dependendo do seu tamanho e da
definição de papéis. Por meio das relações familiares os acontecimentos da vida
recebem seu diagnóstico e, a partir dele, são entregues à experiência individual
(OSINAGA, 2004).
A família é construção sociocultural na qual o vínculo biológico é apenas
um dos elementos. A concepção de família varia no tempo e de acordo com as
culturas, assim como mudam suas características. No Brasil, as famílias são
nucleares, mas o modelo de família extensa ainda continua: é bilateral (conta-se
pelos dois lados: paterno e materno), engloba parentes ditos “consangüíneos” e
O adoecimento de um membro da família representa, em geral, um forte
abalo. Para a maioria das pessoas a enfermidade significa grande ruptura na
trajetória existencial. A enfermidade mental desafia o poder familiar, gera muita
tensão, estimula sentimentos de impotência e vitimização, alimenta amarguras.
Naqueles casos em que a gravidade do quadro é maior e a duração dos sintomas
se prolonga por muito tempo, os repetidos fracassos sociais dos pacientes, as
dificuldades de comunicação e interação, e os freqüentes insucessos nos
tratamentos produzem mais frustração e desespero, são convite a um progressivo
isolamento da vida comunitária. A própria vida fica esvaziada, muito aquém das
possibilidades existenciais. A institucionalização desse membro doente mental se
torna alternativa viável e cômoda, muitas vezes porque os familiares dele não
podem ou não querem cuidar (MELMAN, 2006).
Na introdução de seu livro clássico, Manicômios, prisões e conventos,
Goffman (2007) descreve os dispositivos comuns às diversas instituições totais:
as atividades cotidianas se desenvolvem em contato com grande número de
pessoas, tratadas do mesmo modo e obrigadas a fazer as mesmas coisas; todas
as dimensões da vida acontecem no mesmo lugar e são reguladas por uma única
autoridade; as diversas fases das atividades do dia-a-dia são rigorosamente
organizadas segundo ritmo preestabelecido e de acordo com um plano racional,
cuja finalidade é precisamente cumprir a função social da instituição. O aspecto
central das instituições totais pode ser descrito com a ruptura das barreiras que
comumente separam as esferas da vida.
No hospital psiquiátrico, o desejo de normatização é explícito,
regulamento, a ruptura dos laços familiares e de vizinhança, o controle rígido do
tempo, as relações de poder, tudo está a serviço da reprogramação completa da
existência, em virtude das exigências da ordem e da disciplina (FOUCAULT, 1991).
O isolamento do sujeito doente é a peça-chave do dispositivo institucional
que, além de neutralizar o recluso, estabelecendo relação pedagógica e
disciplinadora, circunscreve-o em uma espécie de laboratório social e sanitário.
Lugar zero de trocas sociais, deserto humano, ético e material (MELMAN, 2006).
Goffman (2007) ressalta que entre os internados de muitas instituições
totais existe o intenso sentimento de que o tempo passado no estabelecimento é
perdido, destruído ou “tirado” da vida; é tempo que precisa ser “apagado”; é algo
que precisa ser “cumprido”, “preenchido” ou “arrastado” de alguma forma. Nas
prisões e nos hospitais para doentes mentais uma afirmação geral quanto à
adaptação da pessoa à instituição pode ser apresentada por meio da maneira de
“passar o tempo”: se é algo penoso ou leve.
Na atual política de saúde mental, que visa a desinstitucionalizar o doente
mental, os profissionais têm tentado envolver a família no tratamento, pois vários
autores, como Bandeira (1994), Koga (1997), Waidman (1998), apud Osinaga
(2004), enfatizam que somente assim será possível manter o doente
desinstitucionalizado, pois, sem preparo e acompanhamento, a família não tem a
infra-estrutura necessária para manter o doente mental no domicílio.
Dois dos principais desafios para o processo de consolidação da Reforma
Psiquiátrica brasileira são a formação de recursos humanos capazes de superar o
paradigma da tutela do “louco e da loucura”, e o resgate do vínculo familiar, que
A formação de recursos humanos implica interesses e incursões
financeiras do Estado, por meio de incentivo ao aprimoramento profissional,
campanhas de conscientização da população etc. A recuperação do vínculo
familiar é questão que escapa às decisões governamentais e implica
multiplicidade de fenômenos (desde a existência de uma família ao afastamento
da mesma por causa do tempo de institucionalização).
Inúmeros problemas o país enfrenta. E para eles há de serem encontradas
soluções. Entre eles, as repercussões sociais e de saúde do envelhecimento
populacional. A compreensão da interface dos aspectos biopsicossociais do
envelhecimento, com vistas ao atendimento da saúde mental e do adoecer
psíquico das pessoas idosas, ainda se apresenta como grande desafio para o
II – ABORDAGENS CONCEITUAIS: A REFORMA PSIQUIÁTRICA
E O DOENTE MENTAL CRÔNICO INSTITUCIONALIZADO
1. Desospitalização
“...Loucura é um nome popular carregado de discriminação e de falsos medos. O nome científico é psicose. Há vários tipos de psicoses que se apresentam com vários graus de intensidade e, conseqüentemente, com vários níveis de superação.” (CURY, 2005:51).
A luta antimanicomial começou no Brasil há 20 anos, quando ganhou corpo
na esquerda mundial o debate sobre o fim dos hospícios e o tratamento dos
pacientes fora dos hospitais. A inspiração foi o modelo definido pelo italiano
Franco Basaglia que, em 1961, assumiu a direção do Hospital Psiquiátrico de
Gorizia e transformou o manicômio em comunidade terapêutica, com princípios
humanistas.
A desinstitucionalização italiana tem, em seus fundamentos jurídicos,
medidas efetivas que viabilizam a execução, tendo como pontos cardeais:
• A proibição de construir novos hospitais psiquiátricos e internar novos
pacientes nos já existentes;
• O estabelecimento de serviços territoriais responsáveis pelo
atendimento de saúde mental em áreas geográficas determinadas,
dotados das estruturas necessárias para prestar assistência
estruturas mencionam-se especificamente os hospitais gerais, nos
quais haverá o máximo de 15 leitos destinados ao atendimento de
pacientes psiquiátricos;
• A abolição das tutelas jurídicas e do “status” de periculosidade social do
doente mental, que passa a ser reconhecido como cidadão em plena
posse de direitos civis e sociais.
Traço fundamental que distingue a Reforma Italiana e a diferencia das
demais reformas psiquiátricas é não oferecer solução institucional acabada ou um
quadro normativo. Processo dinâmico, em que os conflitos e transformações
mantêm aberto um espaço de incertezas, no qual continuam sendo relevantes as
ações concretas, a experimentação e a aprendizagem (OPS, 1990).
A luta antimanicomial, histórica, ganhou força a partir dos anos 70, quando
a sociedade começou a questionar o tratamento dado aos pacientes com
problemas mentais. Há 19 anos, o então deputado Paulo Delgado (PT-MG)
apresentou projeto de lei propondo o fechamento dos hospícios (o projeto foi
rejeitado).
O movimento antimanicomial, também conhecido como Luta
Antimanicomial, se refere a um processo mais ou menos organizado de
transformação dos serviços psiquiátricos, derivado de uma série de eventos
políticos nacionais e internacionais. Na sua origem, esse movimento está ligado à
Reforma Sanitária Brasileira, da qual resultou a criação do Sistema Único de
Saúde (SUS).
O início do processo de Reforma Psiquiátrica no Brasil é contemporâneo à
e gestão nas práticas de saúde, defesa da saúde coletiva, eqüidade na oferta dos
serviços e protagonismo dos trabalhadores e usuários dos serviços de saúde nos
processos de gestão e produção de tecnologias de cuidado. A nova política de
saúde foi oficialmente estabelecida em 1988, com a Constituição Federal, que
originou a lei nº 10.216, de 6 de abril de 2001, instituindo a Reforma do Modelo de
Assistência em Saúde Mental no Brasil, conhecida como “reforma psiquiátrica”,
que prevê a redução do número de leitos para internação e a criação de Centros
de Atenção Psicossocial (CAPs), que promoveriam tratamento sem internação
(BRASIL, 2004).
Pesquisa realizada pelo Ibope, e encomendada pela Associação Brasileira
de Psiquiatria (ABP), relata que cerca de 1,3 milhões dos brasileiros sofrem
transtornos mentais graves (BEOLCHI, 2008). Segundo dados da Organização
Mundial de Saúde (OMS), mais de 30% da população, independentemente de
classe social, credo ou raça, necessitam de algum atendimento psiquiátrico. Ainda
conforme o Fórum de Entidades Nacionais de Direitos Humanos (2006), o
Ministério da Saúde, sem política adequada ao atendimento ao doente mental,
vem praticando uma “reforma psiquiátrica”, editando portarias sem levar em conta
as reais necessidades da população. Um quarto dos leitos psiquiátricos do país
foi fechado, sem que fossem criados serviços substitutos suficientes.
A política antimanicomial só se estabeleceu legalmente em 2001. Seis
anos depois o país vive uma encruzilhada: fechou parte dos desumanos
manicômios, mas não criou atendimento suficiente para os doentes saídos dos
hospitais. O Brasil tem 16,5 milhões de doentes mentais que precisam de
de leitos psiquiátricos caiu de 51.393 para 38.842. O governo se comprometeu a
criar leitos em hospitais gerais e uma rede de atendimento comunitário, além de
residências terapêuticas para pacientes. Mas até hoje só foram instalados 2.400
leitos em hospitais gerais. No lugar de 12.551 leitos fechados, foi montada uma
rede com 1.123 CAPs (LARANJEIRA, 2008).
Logo no seu início, portanto, as ações de desinstitucionalização no Brasil
depararam-se com uma questão: o que fazer com pessoas que poderiam sair dos
hospitais psiquiátricos, mas que não contavam com suporte familiar ou de
qualquer outra natureza (BRASIL, 2004).
Após estudo realizado no Brasil, em 2002, estimou-se que um terço dos
pacientes internados nos hospitais psiquiátricos é crônico, e residentes nesses
locais, pois perderam completamente o vínculo familiar (BRESSAN, 2002).
Muitos leitos em hospitais psiquiátricos são ocupados, ainda hoje, por
pacientes de longa permanência. O quadro psiquiátrico não justifica a internação,
apesar de apresentarem prognósticos sombrios. A condição social em que se
encontram é, em sua maioria, de miséria e ausência das condições mínimas de
bem-estar. O tempo e o “tratamento” a que foram submetidos em instituições,
psiquiátricas ou não, são determinantes para os considerarmos pacientes
institucionalizados (RANGEL, 2006).
Sério problema enfrentado por instituições psiquiátricas é o processo de
desospitalização de indivíduos portadores de transtorno mental crônico, que
passaram muitos anos institucionalizados. Por causa do longo tempo de
institucionalização, ambiente pouco estimulante e excesso de medicação podem
Embora o processo de desinstitucionalização tenha trazido resultados
positivos e oportunidade de recuperação e ressocialização aos pacientes
psiquiátricos, uma parcela não se beneficiou desse processo, em virtude de
dificuldades e equívocos na implantação e no desenvolvimento de centros
comunitários, que acabaram priorizando o tratamento de pacientes menos graves
e mais jovens. Muitos pacientes retornaram para as instituições psiquiátricas e
permaneceram internados cronicamente, e outros nem chegaram a sair de lá.
Constituem os chamados “crônicos” ou “moradores”: lá envelheceram e hoje se
encontram em situação diferente daquela que apresentavam quando internados
anos atrás. Muitos foram perdendo os vínculos com o mundo exterior, pelas
rupturas familiares e abandono (CANINEU, 2001).
Existe ainda outro paradoxo. Os usuários de instituições psiquiátricas são
encaminhados, em grande parte dos casos, pela própria equipe da rede pública
de atendimento social e de saúde, ou pelos hospitais conveniados com o Sistema
Único de Saúde. Encontram nessas instituições a solução, no que se refere à
moradia e proteção, para as pessoas incapazes de ter vida autônoma, sem
vínculos familiares ou que, mesmo os tendo, “não se adaptam ao convívio
doméstico” (MEDEIROS, 2006).
O Brasil dispõe, hoje, de arcabouço legal que assegura ao portador de
transtorno mental a garantia do acesso ao melhor tratamento do sistema de
saúde. Porém, essas prescrições e determinações legais são, ainda, uma utopia
para grande parte da população portadora de transtorno mental (MEDEIROS,
2. Saúde, saúde mental e doença mental
Segundo a Organização Mundial da Saúde (OMS, 2003), saúde é um
estado de completo bem-estar físico, mental e social, e não apenas ausência de
distúrbios ou doenças. É estado de equilíbrio humano entre o organismo e o seu
ambiente, o qual mantém as características estruturais e funcionais do organismo
dentro dos limites normais, de forma particular, e dentro do seu ciclo vital.
Há dois tipos de perspectivas em relação à saúde: analítica e holística. Na
visão analítica de saúde, existe doença se a função de um órgão se desvia, de
maneira anormal, da função típica da espécie. A pessoa está doente se tem órgão
que funciona subnormalmente. Na visão holística, a saúde é definida como a
habilidade da pessoa em alcançar seus objetivos vitais. Portanto, se algum objeto
vital o individuo não pode alcançar, então está carecendo de saúde, em algum
nível (OSINAGA, 2004).
Segundo Birman apud OSINAGA (2004), a saúde está na ordem do
simbólico e da significação. O simbólico mostra-se tão concreto quanto os
distúrbios do corpo. Pelo fato de o homem ser um ente simbólico, desenhará em
sua mente significados e sentidos de acordo com os códigos culturais e relações
sociais. Isso poderá alterar o funcionamento biológico, psicológico, emocional e
afetivo.
Saúde mental, segundo a OMS, é o estado relativamente persistente, no
qual um indivíduo logra integrar as suas tendências instintivas de maneira
sensação de auto-realização, como também de adaptação ao ambiente social, e
na satisfação de relações interpessoais e realizações.
A definição de doença mental deriva do que se acredita serem os seus
fatores causais. É difícil definir um conceito universal de doença mental, por
causa dos fatores culturais que influenciam a definição. Na DSM–IV1 (American
Psychiatric Association [APA], 1994), a APA , apud Townsend (2002:15), define
doença mental ou um distúrbio mental como:
“...uma síndrome ou padrão comportamental ou psicológico clinicamente significativo que ocorre em uma pessoa e se associa no presente a sofrimento (um sintoma doloroso) ou incapacidade (distúrbio numa ou mais áreas importantes do funcionamento), um aumento significativo no risco de vir a apresentar morte, dor, incapacidade ou uma perda de liberdade importante... e não simplesmente uma resposta esperada a um evento específico.”
O processo de adoecer envolve algumas fases, iniciando-se por tensão
emocional, com repercussões psicológicas, afetivas e sociais (OSINAGA, 2004).
As representações sociais da doença são construídas da experiência com
a enfermidade, que se traduz em expressões diretas do sofrimento. Essas
expressões necessitam ser organizadas em uma totalidade dotada de sentido,
dando a ela significados.
Escrever sobre transtornos mentais é tarefa aflitiva. Tentar descrever aquilo
que, em última análise, é indescritível.
A publicação do DSM-III, em 1980, introduziu na psiquiatria o termo mental
disorder como nomenclatura mais adequada do que mental illness, em
1
concordância com sua abordagem descritiva e a tentativa de neutralidade quanto
às teorias etiológicas. No Brasil, segundo Mari apud Osinaga (2004), essa
orientação determinou a substituição gradual do uso do termo doença por
distúrbio, transtorno ou desordem.
A publicação do CID 102 propôs o uso do termo transtorno em toda a
classificação, numa tentativa de padronização da nomenclatura, visando dessa
maneira evitar “problemas ainda maiores inerentes ao uso de termos, tais como
doença ou enfermidade”.
Afinal, doença mental e adaptação-inadaptação são conceitos distintos.
Cada uma existe em um contínuo separado. O contínuo saúde-doença deriva de
uma visão do mundo do ponto de vista médico. O contínuo
adaptação-inadaptação origina-se de visão de mundo do ponto de vista da enfermagem.
Assim, uma pessoa considerada doente do ponto de vista médico – físico ou
psiquiátrico -, pode estar bem adaptada a esse modelo. Em contrapartida, a
pessoa que não tem doença clinicamente diagnosticada pode apresentar muitas
respostas de inadequação. Esses dois contínuos refletem como os modelos da
prática de enfermagem e da prática médica se complementam. (SOUSA, 2006).
2
3. O doente mental crônico
A desinstitucionalização do doente mental crônico se iniciou na década de
1970, e começou a acontecer rapidamente e sem planejamento suficiente para as
necessidades dessas pessoas, conforme retornavam à sua comunidade. Aquelas
que eram felizes o bastante por ter sistemas de apoio para lhes proporcionar
ajuda com as adaptações de vida, em sua maioria receberam tratamento como
paciente externo, conforme precisavam. Todavia, as sem apoio adequado tinham
que gerenciar a sobrevivência em uma existência pobre, ou forçadas a se juntar a
grupos de desabrigados. Alguns terminariam em asilos destinados à prestação de
cuidados para pessoas com incapacidade física (TOWNSEND, 2005).
A complexidade e a seriedade das doenças mentais requerem, em seu
atendimento, prevenção e reabilitação, a cooperação sistemática dos quatro tipos
de protagonistas que intervêm no processo: o indivíduo, a família, a rede ou
conjunto de serviços de saúde mental e a comunidade, todos em cooperação com
os órgãos públicos de saúde.
Grandes parcelas de nossa população, com problemas de doença mental
crônica, são deixadas sem tratamento: idosos, o trabalhador pobre e o
desabrigado. Essas circunstâncias provocaram no doente mental crônico maior
número de crises, sendo obrigados a se dirigir às consultas no serviço de
emergência e admissões hospitalares, além de repetidas confrontações com a
polícia.
O estigma social ainda existe, a despeito das atitudes em relação à doença
socialmente, comparado a ter um transtorno mental. Essas pessoas sentem-se
em permanente estado de confusão, como se não tivessem identidade própria,
suficientemente constituída, que as sustente. Há uma constante instabilidade
emocional, espécie de montanha-russa. Vivem constantemente nos extremos,
passando da euforia à depressão, da ingênua credulidade à desconfiança
paranóide, do amor ao ódio. Conforme Goffman (2007), os doentes mentais são
pessoas que, no mundo externo, provocaram o tipo de perturbação que fez com
que as pessoas próximas a elas as obrigassem, física, se não socialmente, à
ação psiquiátrica. Muitas vezes essa perturbação estava ligada ao fato de o
“pré-paciente” ter praticado impropriedades situacionais de algum tipo e apresentado
conduta fora de lugar no ambiente. Essa “má conduta” traduz a rejeição moral das
comunidades.
A política de saúde ignora os aspectos biopsicossociais da doença. O
corpo e a mente não podem ser separados, ainda que o sistema não seja
adequadamente preparado para atender ao cuidado geral de saúde necessário
em um nível holístico.
Uma série de pesquisas foi realizada, basicamente em grandes áreas
urbanas, abordando os tipos mais comuns de doença mental identificados entre
os desabrigados: a esquizofrenia foi descrita como diagnóstico mais comum,
seguida do uso de substâncias psicoativas3 (drogas e álcool), distúrbios mentais
orgânicos e depressão (TORREY apud TOWNSEND, 2005). Muitos apresentam
sintomas psicóticos, e outros foram residentes formais de instituições de cuidado
de longo prazo para doença mental.
3
A desinstitucionalização está freqüentemente implicada como fator para o
desabrigo do doente mental. A desinstitucionalização começou com uma
preocupação expressa, por profissionais de saúde mental e outros, que
descreveram as “condições deploráveis” nas quais as pessoas com transtorno
mental estavam abrigadas. Na realidade, porém, a desinstitucionalização não
fracassou por completo. Em torno de 50% da população doente mental – aqueles
com compreensão sobre sua doença e a necessidade de medicamento – têm
estado razoavelmente bem, desde que deixaram o hospital. Todavia, existem
outros fatores que influenciam a adaptação do indivíduo fora da instituição: a
pobreza; o mercado de trabalho é vetado para as pessoas cujo comportamento
mostra-se incompreensível ou mesmo ameaçador; e o estigma e a discriminação
associados à doença mental podem diminuir lentamente, porém são altamente
visíveis para aqueles que sofrem seus efeitos. Outro fator é a escassez de
residências terapêuticas (TOWNSEND, 2002).
Muitas instituições psiquiátricas que permaneceram em funcionamento
ainda abrigam doentes mentais crônicos. São os moradores. Não lhes é oferecido
4. Envelhecimento
“Envelhecimento é um processo seqüencial, individual, acumulativo, irreversível, universal, não patológico, de deterioração de um organismo maduro, próprio a todos os membros de uma espécie, de maneira que o tempo o torne menos capaz de fazer frente ao estresse do meio ambiente e, portanto, aumente sua possibilidade de morte”.
(ORGANIZAÇÃO PAN-AMERICANA DE SAÚDE – OPAS, 1994:54).
O envelhecimento da população mundial, motivado pelo aumento da
expectativa de vida, revela, por um lado, uma conquista da humanidade. Por
outro, representa um de seus grandes desafios, haja vista a necessidade de se
envidarem esforços sociais e econômicos para possibilitar, a essa população,
uma longevidade saudável, do ponto de vista fisiológico, psicológico e social
(CARVALHO et al., 2007).
Define-se como idosa a pessoa que tem 60 anos ou mais, nos países em
desenvolvimento, e em países desenvolvidos acima dos 65 anos (OMS, 2003). A
população brasileira de idosos representa um contingente de quase 18 milhões de
pessoas, com 60 anos ou mais, quase 10% da população (IBGE, 2006). Segundo
projeções do IBGE (2000), nos próximos 20 anos a população idosa no Brasil
poderá ultrapassar 30 milhões de pessoas, e deverá representar 13% da
população ao final deste período, o sexto país com maior número de idosos.
Mesmo com o aumento dessa população, a sociedade não tem demonstrado
significativo interesse pelo idoso. No Brasil, só muito recentemente surgiram
políticas sociais dirigidas a essa população4.
4
O envelhecimento humano é fenômeno complexo, com dimensões
objetivas e subjetivas, construídas cultural e historicamente. O bem-estar da
pessoa na velhice depende de mais fatores sociais e ambientais do que
determinações genéticas (CRAVEN, 2002).
Tendo em vista o crescimento populacional de pessoas idosas e as
alterações externas de ordem física, química e biológica que sofrem no cotidiano,
nas atividades pessoais e profissionais, é essencial o conhecimento em relação
às mudanças fisiológicas, fisiopatológicas e psicológicas do processo de
envelhecimento dessa parcela de população, bem como a compreensão das
especificidades e vulnerabilidades do idoso. Os profissionais de saúde podem e
devem atuar de maneira humanizada, sistematizada e individualizada,
valorizando-o e assistindo-o melhor, no contexto social e no contexto
institucionalizado, preparando as pessoas para envelhecer de modo mais
equilibrado, consciente, e com melhor qualidade de vida.
O estudo sobre o envelhecimento como processo que faz parte do ser vivo
de forma satisfatória contribui para o reconhecimento do idoso sob sua ótica e na
ótica de outras pessoas (CRAVEN, 2002).
Segundo o oitavo estágio de vida de Erik Erikson, apud Craven (2002:194):
A forma como as pessoas constroem sua história é singular, assim como a
experiência e a vivência, influenciando o modo de perceber e viver o presente e o
futuro. A vivência do hoje depende de como o idoso elaborou e/ou elabora a
percepção do mundo, do “eu” e do outro (CRAVEN, 2002).
Pode-se perceber na literatura uma revolução demográfica. Os brasileiros
estão vivendo mais, e dia a dia tem aumentado o número de idosos que não
podem mais caminhar sozinhos em sua trajetória de vida. Nesse momento de
angústia e transformação no cotidiano familiar, desponta o impasse: quem cuidará
5. As principais doenças em idosos de hospitais psiquiátricos
A presença de idosos em instituições psiquiátricas é uma realidade: há os
que foram internados jovens e, por diversas razões, lá envelheceram. Há os que
passaram por várias unidades psiquiátricas e para lá retornaram por não mais se
adaptarem a viver em sociedade. E há os que foram internados já idosos (em
proporção menor).
O envelhecimento é processo natural e não sinônimo de doença. O idoso
tem maior vulnerabilidade às agressões do ambiente e às doenças clínicas e
psiquiátricas. Conforme Canineu (2001), essa vulnerabilidade pode ser
compensada parcialmente por meio da retaguarda familiar e rede de amigos.
Quando o idoso encontra-se institucionalizado, isso desaparece totalmente, e ele
tende a ficar mais isolado e sujeito a relações mais superficiais e transitórias,
estabelecidas com os outros internos e com a equipe terapêutica.
De maneira geral, os indivíduos internados em unidade psiquiátrica não
recebem tratamento diferenciado e orientado segundo a faixa etária, visando de
alguma forma compensar o aumento da fragilidade ocasionada pelo
envelhecimento.
Entre os diagnósticos psiquiátricos mais freqüentes encontrados em
pacientes idosos residentes em hospitais psiquiátricos tem-se esquizofrenia,
transtornos mentais orgânicos, transtornos mentais e comportamentais em
decorrência do uso de substância psicoativa e epilepsia. Vê-se, pois, que a
maioria desses internos é de esquizofrênicos, cujo quadro em idade avançada
esquizofrênicos mais jovens. Muitos deles, bem como portadores de outras
doenças psiquiátricas que permaneceram longo tempo internados, evoluem para
deterioração cognitiva grave e progressiva, juntamente com distúrbios de
comportamento (CANINEU, 2001).
5.1. Esquizofrenia
A esquizofrenia é transtorno mental grave e persistente que resulta em
comportamentos psicóticos, pensamento concreto e dificuldades no
processamento das informações, relacionamentos interpessoais e resolução de
problemas.
A esquizofrenia, pela grande variedade de sintomas, é psicose5 de difícil
diagnóstico, podendo ser reconhecida apenas por apresentar característica
comum: a dissociação da personalidade, característica que originou o nome
(psicose de dissociação = esquizofrenia).
Para Bion (1988:48), no paciente esquizofrênico:
“...o contato com a realidade é mascarado pelo predomínio, na mente e na conduta do paciente, de uma fantasia onipotente que visa destruir não só a realidade, mas a consciência da mesma e, assim, atingir um estado que não é vida, nem tampouco morte”.
A esquizofrenia é distúrbio da personalidade que leva, repentina ou
lentamente, à perda de contato com o mundo normal, até então familiar, e à
irrupção num mundo psicótico e estranho.
5
De acordo com Townsend (2002), conforme os sintomas predominantes, a
esquizofrenia subdivide-se em catatonia (sintomas motores); desorganizada
(comportamento extravagante); esquizofrenia paranóide (idéias delirantes,
alucinações) e esquizofrenia residual (embotamento afetivo, isolamento social);
esquizofrenia indiferenciada (apresenta sintomas esquizofrênicos que não
preenchem critérios diagnósticos para nenhum dos subtipos).
O paciente, quando está na fase aguda, se sente perseguido e arrebatado
pelas alucinações6, idéias delirantes7 repentinas, interceptações e aceleração do
pensamento. Na fase crônica, os sintomas esquizofrênicos perdem o caráter
agudo, estabelecendo-se a tranqüilidade e nova estabilização da personalidade.
A esquizofrenia é também a doença que causa maior medo e repulsa nas
pessoas, por causa da desorganização e alterações importantes de
comportamento. Outro aspecto significativo é o rompimento das amarras da
concordância cultural: o indivíduo menospreza a razão e perde a liberdade de
escapar às suas fantasias.
5.2. Transtornos mentais orgânicos
Aparecem com enorme gama de sintomas, inclusive idênticos a outros
transtornos, mas sua causa é comprovadamente orgânica, seja por doença
degenerativa, seja por lesão ou doença sistêmica que levam a uma disfunção
cerebral (SOUSA, 2006).
6
Alucinação é percepção sensorial falsa na ausência de estímulo externo real. Entre as alucinações mais comuns encontram-se as auditivas, visuais, olfativas e táteis.
7
Para Stuarte e Laraia (2002), as respostas cognitivas são, em geral, o
resultado de ruptura biológica no funcionamento do sistema nervoso central
(SNC). Os fatores que predispõem o indivíduo a desenvolver os distúrbios
cognitivos compreendem:
• Interferência com o aporte de oxigênio, glicose e outros nutrientes
básicos essenciais para o cérebro;
• Degeneração associada ao envelhecimento;
• Coleção de substâncias tóxicas no tecido cerebral;
• Doença de Alzheimer;
• Vírus da imunodeficiência humana (HIV);
• Hepatopatia crônica;
• Nefropatia crônica;
• Deficiência de vitaminas (principalmente tiamina);
• Desnutrição;
• Anormalidades genéticas.
As condições de distúrbio cognitivo afetam todas as faixas etárias, mas são
mais comuns em pessoas em idade avançada.
Fatores psicossociais podem afetar a gravidade dos sintomas associados
às condições de distúrbio cognitivo, e incluem perdas sofridas por pessoas
idosas, associadas a sintomas depressivos; retraimento e isolamento social;
pobreza e má nutrição; uso incorreto, abuso e dependência de drogas.
O estado confusional é distúrbio cognitivo agudo de inicio rápido; e
Entre os quadros mentais orgânicos, os demenciais merecem atenção
especial, por causa da sua freqüência. De acordo com o CID-10, a demência é
caracterizada como conjunto de sinais e sintomas, isto é, síndrome causada por
alguma doença cerebral, em que há perturbações de vários aspectos do
funcionamento mental - da memória, pensamento, compreensão, cálculos,
capacidade de aprendizagem, orientação, linguagem e do julgamento.
Observa-se também diminuição progressiva de comportamento de adaptação, como
controle de esfíncteres, os hábitos de higiene e de alimentação, e do próprio
controle emocional, o que leva a maioria das pessoas a dizer que a pessoa está
“voltando a ser criança”.
5.3. Transtornos mentais e comportamentais por causa do uso de substância psicoativa
Há séculos as pessoas têm usado álcool e outras substâncias psicoativas8
– aquelas que afetam o SNC – para induzir alterações na percepção, humor,
cognição ou comportamentos. Essas substâncias produzem um estado de
consciência que o usuário considera agradável, positivo ou eufórico.
Poucas pessoas tomariam voluntariamente uma droga na expectativa de
ter experiência desagradável. No entanto, substâncias psicoativas
freqüentemente produzem resultados negativos, comportamentos não adaptativos
e até mesmo psicoses prolongadas (WILKINS & WILLIAMS, 2005).
8
O abuso9 dessas substâncias envolve complicadas causas e
conseqüências em nível físico, social e emocional. É possível que uma pessoa
desenvolva outro transtorno mental mais grave a partir do seu uso. Com os níveis
de substâncias alteradas no organismo, ocorrem intoxicação aguda – causada
pela embriaguez - coma alcoólico e convulsões.
Quando o uso contínuo de alguma substância está causando algum dano à
saúde física ou mental do indivíduo é considerado nocivo. O indivíduo pode
apresentar quadro com alterações de comportamento semelhante ao de outros
transtornos psicóticos, induzidos pelo uso de substâncias psicoativas.
5.4. Epilepsia
A epilepsia, doença neurológica crônica, também é encontrada em
instituições psiquiátricas. No entanto, crises convulsivas ocorrem mesmo em
pacientes não-portadores, desencadeados por outros fatores, como falência
orgânica, desequilíbrio eletrolítico, medicamentos, abstinência10 de drogas e
encefalopatia hipertensiva (CANINEU, 2001). O problema básico é considerado
distúrbio elétrico (disritmia) nas células nervosas em uma seção do cérebro,
levando-as a emitir descargas elétricas anormais, recorrentes e incontroláveis. A
convulsão epiléptica é manifestação dessa descarga neuronal excessiva.
As epilepsias são um complexo de sintomas de diversos distúrbios da
função cerebral, caracterizados pela recorrência de convulsões. Estão associadas
à perda de consciência, excesso de movimentos ou perda do tônus muscular, ou
a movimentos e distúrbios comportamentais, do humor, sensibilidade e
9
Uso abusivo de substância refere-se ao uso continuado mesmo depois da ocorrência de problemas.
10
percepção. Portanto, a epilepsia não é doença, mas sintoma. Dependendo da
localização da descarga neuronal, as convulsões variam de simples fixação do
olhar a movimentos convulsivos prolongados, com perda da consciência.
Segundo as variações, as convulsões foram classificadas internacionalmente de
acordo com a área do cérebro envolvida, identificadas como parciais,
generalizadas e sem classificação. As convulsões parciais11 têm origem focal e
afetam somente parte do cérebro; as convulsões generalizadas12 são de origem
inespecíficas e afetam todo o cérebro simultaneamente; as convulsões sem
classificação são assim denominadas porque os dados são incompletos
(BRUNNER & SUDDARTH, 2004).
Distintas razões colocaram sempre, e em qualquer parte do mundo, o
paciente epiléptico em condição de isolamento psicológico e social de sua
comunidade.
Saraceno (1997) enfatiza que o medo ante a “crise” por parte da população
e a falta de medidas terapêuticas até poucos anos são a base desse rechaço. Os
aspectos psicopatológicos que às vezes caracterizam a conduta não dependem
tanto de sua enfermidade “neurológica”, mas do destino de isolado, rejeitado e
temido. A debilidade da capacidade intelectual desse tipo de paciente não
depende de sua enfermidade, mas do fato pelo qual tenha sido excluído da
grande parte das possibilidades de crescimento e capacitação.
A tarefa dos serviços de saúde mental e da atenção primária é sensibilizar
a população e o próprio paciente a fim de que cesse essa absurda rejeição.
11
Convulsões parciais são simples ou complexas. Simples: sintomas elementares, sem comprometimento da consciência. Complexas: sintomas complexos, com comprometimento da consciência.
12
III – OBJETIVOS
• Este estudo teve como objetivo traçar o perfil sociodemográfico do
indivíduo que envelhece em uma instituição psiquiátrica.
• Identificar o motivo de permanecerem institucionalizados, mesmo
após movimento da reforma psiquiátrica, que visa à desospitalização.
• Verificar, por meio de entrevistas semi-estruturadas, qual percepção
tem o doente mental sobre o envelhecimento, e como vivencia o seu
processo de envelhecimento.
• Compreender o processo de perda do vínculo familiar.
• Avaliar o estado atual da saúde mental e capacidade funcional para
Atividades da Vida Diária (AVDs) dos sujeitos, a partir da aplicação
de uma escala de avaliação cognitiva, Miniexame do Estado Mental
(MEEM), e avaliação funcional de atividades, por meio da escala de
IV – METODOLOGIA
1. A realização da pesquisa de campo e os procedimentos metodológicos
Trata-se de um estudo de natureza qualitativa porque se pauta em
entrevistas semi-estruturadas, utilizando o método descritivo.
O método descritivo analisa mediante descrição e aplicação de escalas e
parâmetros.
“... de modo geral, só é possível decidir se convém usar uma abordagem qualitativa depois de definir claramente qual (ais) a(s) pergunta(s) de pesquisa e os objetivos do estudo. As pesquisas qualitativas têm caráter exploratório, abordam os fenômenos de maneira holística e procuram compreendê-los em profundidade. São mais afeitas a descrever processos do que resultados. Uma vez que buscam perceber o significado das decisões e ações dos indivíduos envolvidos, essas abordagens são mais interativas, e entendem os sujeitos como participantes do processo de pesquisa. Portanto, sempre que a(s) pergunta(s) e os objetivos de uma pesquisa se traduzem nos “Por quês?” “Como?” “Sob quais condições?” em relação aos comportamentos e ações das pessoas, existe uma forte indicação de que uma abordagem qualitativa é adequada” (OSIS, 2005:122).
A pesquisa de campo foi realizada no Instituto de Reabilitação e Prevenção
em Saúde Indaiá, no município de Indaiatuba – SP. A população foi composta por
13 indivíduos, moradores dessa instituição, com 60 anos ou mais, portadores de
condições física e psíquica, por causa do grau de dependência, de irem para uma
residência terapêutica.
A expressão “pesquisa de campo” pode lembrar algo ligado à terra, talvez
até soar, em sentido figurado, como algo um tanto grosseiro. Mas é o modo como
a maioria dos pesquisadores, qualitativos ou não, coleta dados. Os cientistas
humanistas vão aonde estão as pessoas a serem estudadas, e despendem tempo
2. O Instituto
O Instituto de Reabilitação e Prevenção em Saúde Indaiá, antiga Clínica de
Repouso Indaiá, foi fundado em 1972. Localiza-se no município de Indaiatuba,
interior do Estado de São Paulo. É conhecido no município e na região como
“Telhadão” ou ainda “Teiadão”. Recebeu os apelidos quando o bairro ainda não era
muito habitado, e o prédio era convento da irmandade “Sagrado Coração de Jesus”.
Servia como ponto de referência para o bairro seu grande telhado, daí “Telhadão”.
Na década de 1980 foi ampliado o número de leitos, em decorrência do
fechamento de várias instituições psiquiátricas da região.
Na década de 1990, a partir do movimento da reforma psiquiátrica, as
vagas começaram a ser centralizadas a partir de uma central de vagas. O Instituto
tem capacidade para 234 leitos.
Em 2005 houve redução de 34 leitos. Atualmente foram desativados mais
40 leitos. Hoje, sua capacidade é de 160 leitos.
O Instituto enfrentou o processo da reforma psiquiátrica com sérias
dificuldades, até a formação de uma ONG, em 2005. A partir dessa ONG recebe
auxílio, além da iniciativa privada, maçonaria e Rotary Clube.
Está em construção uma nova concepção de espaço de tratamento, não a
do espaço de exclusão e reclusão. Foram criadas duas casas (residências
terapêuticas), que atendem a 16 usuários. As casas são alugadas pela Instituição
em bairros residenciais. Tem-se consolidado nesses espaços a experiência da
desospitalização de indivíduos que perderam o vínculo familiar e social, depois de
Em sua estrutura técnica, a equipe do hospital compõe-se de médicos,
enfermeiros, assistente social, psicóloga, terapeuta ocupacional, nutricionista,
farmacêutica, técnicos e auxiliares de enfermagem, monitores e artista plástica.
O hospital oferece um núcleo de oficinas terapêuticas, com atividades de
marcenaria, argila, pintura, artesanatos e oficina de arte culinária.
Como estímulos para socialização existem atividades externas, como
passeios na comunidade, feira livre, shopping center, visita a pesqueiro, passeio
turístico pela cidade de trenzinho. Mensalmente é realizada a festa dos
aniversariantes.
Existe ainda a preocupação com o meio ambiente. Os usuários são
envolvidos na atividade de separação do lixo reciclável. Faz-se a coleta seletiva
do lixo, vendido para uma empresa. O dinheiro arrecadado é convertido em
material para as oficinas terapêuticas.
O Instituto tem, ainda, serviço de apoio: lavanderia, setor de limpeza e
3. Coleta de dados
Superado a difícil fase, que foi o processo burocrático ao qual me submeti
para conseguir autorização da Instituição para esta pesquisa. Após concordância
do diretor clínico do Instituto e ciência a respeito da pesquisa a partir da
assinatura do termo de consentimento livre e esclarecido (TCLE), iniciei a coleta
de dados.
Conforme Turato (2003), quando a escolha recai sobre hospital autônomo,
alguns problemas são comuns à entrada em campo. O pesquisador costuma se
defrontar com uma série de dificuldades, que vão de problemas de ordem
institucional (burocráticos) a questões de ordem psicológica (relacionamentos).
Para a coleta de dados foi utilizado um questionário (ver apêndice 01) para
a caracterização do morador do Instituto. Compunha-se de questões objetivas
para o levantamento dos dados sociodemográficos, idade, sexo, raça, grau de
escolaridade, religião, tempo de institucionalização e há quanto tempo não
recebia visitas. Os dados foram coletados a partir da análise dos prontuários pela
pesquisadora, e posteriormente tabulados.
Após traçar o perfil sociodemográfico, os sujeitos foram entrevistados, com
perguntas abertas, para compreender como percebem o processo de
envelhecimento e o que consideram vínculo familiar (ver apêndice 02).
As entrevistas foram gravadas, e as falas transcritas na íntegra.
Posteriormente, analisadas qualitativamente pela pesquisadora.
Em relação ao vínculo familiar, além da investigação com os sujeitos,
clareza da pesquisa. Abordou-se o que ocorre nas relações familiares com os
portadores de transtornos mentais.
A condição cognitiva dos sujeitos da pesquisa foi obtida pela aplicação do
teste cognitivo padronizado, o “Miniexame do Estado Mental” – MEEM –
(Mini-Mental State Examination – MMSE) de Fostein, traduzido e adaptado para a língua
portuguesa por Bertulucci et al., 1994, e validado por Brucki et al. (2003). É
provavelmente o mais breve teste usado em gerontologia, e serve para rastreamento
inicial do estado mental, e já foi validado para a população brasileira.
O MEEM fornece informações sobre diferentes parâmetros cognitivos,
contendo questões agrupadas em sete categorias, cada uma delas planejada com
o objetivo de avaliar “funções” cognitivas específicas, como a orientação temporal
(5 pontos), orientação espacial (5 pontos), registro de três palavras (3 pontos),
atenção e cálculo (5 pontos), recordação das três palavras (3 pontos), linguagem
(8 pontos) e capacidade construtiva visual (1 ponto). O escore do MEEM pode
variar de um mínimo de zero pontos, que indica o maior grau de
comprometimento cognitivo dos indivíduos, até o total máximo de 30 pontos, o
qual corresponde à melhor capacidade cognitiva.
O MEEM inclui 11 itens, dividido em duas seções. A primeira exige
respostas verbais à questão de orientação, memória e atenção; a segunda, leitura
e escrita, e cobre habilidades de nomeação, seguir comandos verbais e escritos,
escrever frase e copiar desenho (polígono). Todas as questões obedecem a uma
ordem, e podem receber escore imediato, sendo somados os pontos atribuídos a
cada tarefa completada com sucesso. O escore máximo são 30 pontos. Detalhes
“Não respostas”, em conseqüência de analfabetismo ou cegueira, têm sido
consideradas “erros”, ou cria-se escore geral diferente, retirando os itens do
sistema de escore. Folstein comentou que costumava administrar os itens sem
considerar a causa da falha (surdez etc.), e então, após o escore, comentava as
possíveis causas das falhas. O ponto de corte mais freqüentemente utilizado para
indicar comprometimento cognitivo que merece investigação posterior é 24.
Conforme validação de Brucki (2003), o ponto de corte ajustado para o
nível educacional menor que quatro anos é 17 pontos.
Pontos de corte do MEEM:
<10 = comprometimento grave;
10 – 15 = comprometimento moderado;
17 = comprometimento cognitivo leve, se a escolaridade for < 4 anos;
24 = comprometimento leve, se a escolaridade for > 4 anos.
É importante observar que o MEEM avalia presença de déficits cognitivos e
não de demência, cuja avaliação depende de outros testes e exames (VIEIRA e
KOENIG, 2002:924-925).
Também houve avaliação funcional das atividades básicas.
Atividades básicas são aquelas que se referem ao autocuidado, ou seja, as
atividades fundamentais para a manutenção da independência, como capacidade
para alimentar-se, ter continência, locomover-se, tomar banho, vestir-se e usar o
banheiro. Essas atividades foram denominadas atividades básicas de vida diária,
ou simplesmente atividades de vida diária (AVDs) (FREITAS, MIRANDA e NERY,
Para a avaliação funcional das atividades básicas de vida diária foi utilizada
a Escala de Atividades Básicas de Vida Diária de Katz.
A escala de Katz está incluída na maioria das avaliações
multidimensionais, e tem mostrado sua validade nos quase 40 anos em que vem
sendo utilizada. Para ser modificada foram acrescentadas outras atividades,
como, por exemplo, andar nos arredores da casa, arrumar-se, subir ou descer
escadas, cortar as unhas dos pés etc.
Escala de Atividades Básicas de Vida Diária (ver apêndice 06). Esse
instrumento foi aplicado e preenchido pela equipe de enfermagem do Instituto. A
equipe de enfermagem foi orientada pela pesquisadora para o preenchimento do
mesmo, e respondeu às perguntas com base nas atividades profissionais
V – RESULTADOS, DISCUSSÃO E ANÁLISE
1. A identificação dos sujeitos
PACIENTE 01 – BG
Características demográficas: 73 anos, masculino, solteiro, branco, ensino fundamental completo, católico, jogou futebol pelo Juventude. Foi
institucionalizado aos 59 anos.
Tempo de institucionalização: desde 1994 (14 anos).
Visitas: recebe visita de um irmão a cada dois meses, aproximadamente.
Resultado do Mini-Exame Mental:
OT (orientação temporal): 05
OE (orientação espacial): 05
ME (memória recente e de evocação): 10
ET (escore total): 20
Diagnósticos:
1. Principal: demência não especificada; transtorno orgânico de personalidade
2. Secundário: HAS
Avaliação Funcional (Katz): independente (6).
Medicação atualmente utilizada: captopril 25 mg; digoxina 0,25 mg; cardivelol 3,125 mg; furosemida 40 mg; melleril 25 mg; akineton 2 mg; AAS 100 mg;
PACIENTE 02 – LC
Características demográficas: 76 anos, masculino, solteiro, branco, ensino fundamental incompleto, católico, nunca trabalhou, veio transferido do Hospital de
Mococa/SP. Estava lá desde 1978, e no Instituto desde 2001. Foi
institucionalizado aos 47 anos.
Tempo de institucionalização: 30 anos
Visitas: nunca recebeu visitas.
Resultado do Mini-Exame Mental:
OT (orientação temporal): 0
OE (orientação espacial): 0
ME (memória recente e de evocação): 0
ET (escore total): 0
Diagnósticos:
1. Principal: demência não especificada
2. Secundário: HAS
Avaliação Funcional (Katz): parcialmente dependente (4)
PACIENTE 03 – LDM
Características demográficas: 60 anos, masculino, solteiro, branco, analfabeto, católico, recebe benefício de prestação continuada, veio transferido do Hospital
Psiquiátrico Pilar do Sul, está no Instituto desde 1979. Foi institucionalizado aos
31 anos.
Tempo de institucionalização: 29 anos.
Visitas: nunca recebeu visitas.
Resultado do Mini-Exame Mental:
OT (orientação temporal): 0
OE (orientação espacial): 0
ME (memória recente e de evocação): 0
ET (escore total): 0
Diagnósticos:
1. Principal: demência em outras doenças não especificadas.
2. Secundário: HAS
Avaliação Funcional (Katz): independente (6).