A doença como ponto de mutação:
os processos de significação em mulheres
portadoras de lúpus eritematoso sistêmico
Adriana Dias Araújo
Adriana Dias Araújo
A doença como ponto de mutação:
os processos de significação em mulheres
portadoras de lúpus eritematoso sistêmico
Dissertação de mestrado elaborada sob a orientação da Profª. Drª. Martha Traverso-Yépez e apresentada ao Programa de Pós-Graduação em Psicologia da Universidade Federal do Rio Grande do Norte, como requisito para obtenção do título de Mestre em Psicologia.
Universidade Federal do Rio Grande do Norte Centro de Ciências Humanas, Letras e Artes
Programa de Pós-Graduação em Psicologia
A dissertação: “A doença como ponto de mutação: os processos de significação em
mulheres portadoras de lúpus eritematoso sistêmico, elaborada por Adriana Dias
Araújo, foi considerada aprovada por todos os membros da Banca Examinadora e aceita
pelo Programa de Pós-Graduação em Psicologia, como requisito parcial à obtenção do
título de MESTRE EM PSICOLOGIA.
Natal, RN, 16 de fevereiro de 2004
BANCA EXAMINADORA
Profª. Drª. Martha Traverso-Yépez ________________________________
Profª. Drª. Magda Dimenstein _______________________________
O senso de significado que o paciente ganha ou perde é um fator tão crítico na reabilitação quanto a natureza do problema físico em si.
Agradecimentos
A Deus por ter me dado força e perseverança para trilhar esse caminho que, nas circunstâncias que foram, exigiram muito de mim, uma vez que para sua conclusão foi preciso eu ficar por um ano longe da minha família.
À professora Dra. Martha Traverso-Yépez, pela dedicação e competência com que orientou este trabalho, bem como, por sempre me incentivar e acreditar no meu potencial.
Ás professoras Drª. Magda Dimenstein e Drª. Tereza Cristina Carriteiro pelas sugestões apresentadas nos seminários de dissertação.
Às professoras Drª. Magda Dimenstein e Drª. Isolda de Araújo Günther pela participação na banca examinadora.
À minha mãe, Maria José, que sempre me apoiou em todos os sentidos e, principalmente, com palavras de estímulo.
Ao meu pai, Sérgio (in memorian) que, apesar de ausente, permanece como um reflexo de tudo que sou e que ainda serei.
A minha amiga Indira Caldas que esteve sempre presente no meu percurso acadêmico me encorajando e tentando me tranqüilizar nos momentos de ansiedade e angústia inerentes a todo trabalho científico e, também, a seus pais, Lélia e Floriano, que me acolheram em sua casa, sendo por alguns meses a minha família.
Aos meus amigos Gerusa, Márcia e Eloi que sempre deram carinho e me acolheram nos momentos em que eu mais precisei.
A minha amiga Ana Maria que também foi meu vínculo familiar durante um tempo, dando atenção e carinho nesta jornada.
Aos professores, funcionários e colegas do Programa de Pós-Graduação em Psicologia da Universidade Federal do Rio Grande do Norte, pela prazerosa convivência nesses anos de estudo.
A todas as mulheres portadoras de lúpus que colaboraram e permitiram a realização desse trabalho, pois sem o testemunho delas não seria possível esta produção.
A Dra. Maria José Villar, que contribuiu com o seu conhecimento sobre a doença (lúpus eritematoso sistêmico) e atuou como intermediária no contato com as mulheres que fizeram parte do estudo.
A Coordenação de Aperfeiçoamento de Pessoal de Nível Superior-CAPES pela concessão da bolsa de estudos.
Sumário
Resumo ...
Abstract ...
Lista de figuras ...
Lista de tabelas ...
1 - Introdução ...
2 - Conhecendo o lúpus eritematoso sistêmico ... 2.1 - Definição e critérios de diagnóstico... 2.2 - Implicações e tratamento do lúpus eritematoso sistêmico ... 2.3 - A gravidez em portadoras de lúpus eritematoso sistêmico ...
3 - Implicações da doença crônica ... 3.1- Convivendo com a doença crônica ... 3.2 - O apoio social como recurso para lidar com a doença ...
4 - Lúpus eritematoso sistêmico e os processos de significação ... 4.1- Subjetividade e doença ... 4.2 - Trabalhando com os processos de significação ...
5 - Métodos e estratégias de trabalho ... 5.1 - Aprofundando na subjetividade das pessoas portadoras de lúpus
eritematoso sistêmico ... 5.2 - Participantes ... 5.3 - Procedimento para a coleta e análise dos dados ...
6 - Conhecendo os processos de significação e geração de sentidos em mulheres portadoras de lúpus eritematoso sistêmico ... 6.1 - Conhecendo as participantes ... 6.2 - Experiência da doença ... 6.2.1 - Surgimento dos primeiros sintomas até o momento do diagnóstico e tempo de convivência com a doença ... 6.2.2 - Algumas atribuições que as mulheres fazem sobre o surgimento da doença...
6.2.3 - Mudanças e limitações decorrentes do lúpus eritematoso
sistêmico . ... 6.3 - Conhecimento da doença ...
6.3.1 - Leitura das recomendações médicas e dificuldades
6.3.2 - Observações sobre o que prejudica e o que ajuda no controle da doença ... 6.3.3 - Experiências influenciando na “visão” das mulheres acerca da
doença ... 6.4 - Apoio social percebido ... 6.4.1 - A impressão sobre as mudanças nas relações interpessoais ...
6.5 - Processos de significação e geração de sentidos em relação
à doença ... 6.5.1 - Projetos de vida ...
7 - Considerações finais ...
8 - Referências ...
9 – Bibliografia ...
Anexos
p Apêndices
130
134 136 141
142 148
150
161
165
Resumo
O lúpus eritematoso sistêmico (LES) é uma doença crônica e auto-imune, que pode atingir vários órgãos e sistemas do corpo, incluindo o sistema nervoso, gerando diversos quadros clínicos que se tornam uma ameaça à vida da pessoa. Embora a doença se manifeste em qualquer idade e sexo, estudos indicam maior incidência entre as mulheres. Sua etiologia aponta para a combinação de fatores genéticos, hormonais e ambientais. Devido à sua complexidade, fica explícito que afeta toda a vida da pessoa e não apenas a dimensão orgânica. Acredita-se que os sentidos atribuídos a todo o processo de adoecer, influenciam no tratamento do LES e na forma de lidar com as dificuldades e percalços implícitos nesse processo. Foram assim realizadas entrevistas em profundidade com oito mulheres portadoras de LES objetivando aprofundar nos processos de significação e geração de sentidos permeando o processo de adoecer dessas participantes. A análise dos discursos evidencia distintas formas de dar sentido ao adoecer, não sendo significativo o tempo de diagnóstico nesse processo. O fato da doença não ter cura foi um choque para todas as participantes, exigindo mudanças em suas vidas, a fim de manter um relativo controle da mesma. A maioria conseguiu lidar com essas modificações, criando estratégias para enfrentar as dificuldades e assim preservar sua vida social, sem trazer prejuízo a sua saúde. Entretanto, outras, não conseguem potencializar forças para conviver com a doença manifestando um constante estado depressivo. Observa-se assim que não é só o LES que tem inúmeras maneiras de se apresentar, mas a experiência da doença é algo muito subjetivo e dinâmico, tendo também diversas formas de expressão conforme as conseqüências advindas desse processo e suas implicações a partir do contexto social, cultural e econômico em que as participantes estão inseridas, ratificando assim, a necessidade de uma abordagem interdisciplinar que abarque essa complexidade. (300 palavras, 1.659 caracteres)
Abstract
Systemic lupus erythematous (SLE) is a chronic and auto-immune disease that can affect several systems of one´s body, including the nervous system, causing several clinical evidences, which can put in risk the person´s life. Although the illness could manifest itself at any age or sex, studies indicate higher incidence among women. Its etiology points to the combination of genetic, hormonal and environmental factors. Due to the disease´s complexity, it is evident that it affects all the person´s life as a whole and not only its organic dimension. It is believed that the signification attributed to all the process of sickening influences its treatment, as well as the person´s capacity to cope with the difficulties and implicit profits involved in the process.In this study, eight women who were affected by SLE were interviewed, with the aim of examining carefully the processes of signification as well as the generation of meanings which permeate these women´s sickening processes. The analysis of their speeches evidences distinct forms of giving meaning to the process, regardless of the time of the diagnosis. The fact that the disease is incurable was shocking to all the participants, and it demanded changes in their lives, in order to detain a relative control of their condition. The majority of the participants were able to deal with these modifications, since strategies have been created to face the difficulties and thus to preserve their social life, without damaging their health. However, some of the participants did not obtain strenght to cope with the disease, eventually developing a depressive state. It is observed that not only SLE has innumerable ways of manifestation, but the experience of the illness is very subjective and dynamic. There are also several ways of expressing this experience, according to the implications in the social, cultural and economic context where the participants are inserted. This ratifies the necessity of a interdisciplinary approach to embrace SLE complexity. (310 words, 1.610 characters)
Lista de figuras
Nº Título Pág.
1 Fotossensibilidade 24
2 Lesão em vespertílio ou "asa de borboleta” 24
3 Erupção discóide 25
4 Lesões do lúpus cutâneo subagudo 25
5 Lesões bolhosas 26
Lista de tabelas
Nº Título Pág.
1 Sintomas no lúpus em percentagem 23
2 Modos de enfrentamento 51
3 Identificação das participantes 100
4 Renda per capta 101
5 Situação profissional e ocupacional 103 6 Tempo de investigação, idade no diagnóstico e tempo de
diagnóstico 107
7 Principal sintomatologia apresentada no início e durante o curso
1 - Introdução
É cada vez mais reconhecido que o processo de adoecer assume
diversas formas, tendo em vista, que cada indivíduo atribui um significado para esse
processo conforme características individuais, sócio-culturais, as peculiaridades da
doença e a rede de apoio que norteia a pessoa envolvida (Remen, 1993; Radley, 1994;
Edelmann, 2000). Esse fato também se aplica às pessoas portadoras de lúpus
eritematoso sistêmico (LES)1.
O LES caracteriza-se por ser uma doença crônica e auto-imune,
podendo atingir vários órgãos e múltiplas localizações2, gerando diversos quadros
clínicos cuja gravidade aumenta quando afeta os rins e conduz à insuficiência renal,
sendo uma ameaça à vida da pessoa (Moreira & Mello Filho, 1992). Tais implicações
requerem um cuidado constante e sistemático por parte da mesma, os quais
provavelmente alteram o seu cotidiano.
Estudos epidemiológicos apontam que o LES apresenta maior
incidência no sexo feminino, em mulheres jovens e, principalmente, em idade fértil,
podendo ocorrer em qualquer idade, numa proporção de nove a dez mulheres para cada
homem (Zerbini & Fidelix, 1989).
Não há na literatura uma uniformidade acerca da idade em que a
doença emerge, entretanto, os autores acima, mencionam a maior incidência em
mulheres entre os 16 e 30 anos, enquanto que Sato (1999) indica a incidência entre os
1
A partir deste trecho, será utilizada a abreviação LES para falar de lúpus eritematoso sistêmico.
2
15 e 45 anos. O fato é que a doença surge no período em que a mulher se encontra em
plena atividade, tanto em nível reprodutivo como profissional. Pode-se acrescentar,
ainda, que o LES não é uma doença específica de um determinado grupo étnico ou
social e que ocorre em qualquer parte do mundo (Sato et al, 2002).
No Brasil, de acordo com Sato (1999), não há estudos
epidemiológicos mostrando a incidência de LES na população3; enquanto que nos
Estados Unidos, estima-se que, uma pessoa em cada 2000 apresenta a doença (Zerbini
& Fidelix, 1989). Contudo, na cidade de Natal, em estudo realizado por Villar e Sato
(2001), a incidência de LES é de 8,7/100.000/ano que, de acordo com a literatura,
parece ser maior que em outras partes do mundo, podendo chegar ao dobro quando
comparada com outras pesquisas. Segundo as autoras, a permanente presença de luz
solar, com alto índice de raios ultravioleta nessa região de clima tropical, favorece o
elevado número de casos de pessoas portadoras de lúpus.
Foi também confirmada, na pesquisa citada, a elevada ocorrência do
LES no sexo feminino, a qual apresentou maior preponderância entre as mulheres
(14,1/100.000/ano) em comparação aos homens (2,2/100.000/ano)4. A visível
prevalência do LES em mulheres, tanto em Natal quanto em outros estudos, justifica a
escolha do sexo feminino para compor a amostra do presente trabalho.
O interesse em investigar pessoas portadoras de LES surgiu a partir de
uma experiência como colaboradora do projeto de extensão: “Assistência Psicológica no
3
Foi pesquisado na Sociedade Brasileira de Reumatologia e no site do Ministério da Saúde e não foram encontrados, até o momento, dados epidemiológicos no Brasil. O que vem a confirmar a informação de Sato (1999).
4
Hospital Geral”, realizado no Hospital Universitário Onofre Lopes.5 Neste, fiquei
responsável em atender mulheres internadas na 13ª enfermaria, que contemplava
patologias da cardiologia, pneumologia, endocrinologia e nefrologia.
No decorrer do projeto, deparei-me com casos de lúpus. Algumas
mulheres que se internavam para realizar tratamento (pulsoterapia – altas doses de
cortisona aplicadas na veia por três dias consecutivos), outras ainda não tinham o
diagnóstico mas, sua sintomatologia, apontava para lúpus. Dentre essas, pude
acompanhar o caso de uma moça que vivia numa região praiana e turística, onde levava
uma vida muito agitada, trabalhando e divertindo-se, a ponto de negligenciar suas noites
de sono e descuidar da alimentação, no intuito de “não perder tempo” e viver ao
máximo, conforme o relato da mesma. Seu histórico médico, revelou que alguns dos
sintomas apresentados nessa internação, já eram reincidentes, ou seja, foram
manifestados em outro período e que nessa ocasião, ela não teve os devidos cuidados,
visto que não procurou por um especialista alegando que não gostava de ir ao médico.
Na recente hospitalização, sua rotina teve que ser interrompida com o
aparecimento de diversos sintomas, tais como inchaço, escurecimento e vermelhidão na
pele, diarréia crônica, derrame pleural, psicose, entre outros que conduziram ao
diagnóstico de LES. Conseqüentemente, a mesma, viu-se na necessidade de rever
comportamentos e hábitos, visando seu restabelecimento e controle da patologia.
Diante desse contexto, eminentemente psicossocial, com o qual me
deparei, surgiram algumas inquietações sobre o processo de adoecer de mulheres
portadoras de LES. Como seria para aquela mulher modificar o seu estilo de vida, já que
isso era condição básica para manter a doença sob controle? Quão difícil seria abdicar
de alguns comportamentos, como evitar exposição solar, considerando que essa nova
5
condição estava diretamente relacionada com o seu trabalho no ramo de turismo e local
em que residia: Fernando de Noronha.
A mudança em sua vida, ou seja, o comportamento que a mesma teria
que assumir de agora em diante, como evitar exposição aos raios ultravioletas, fazer
dieta, evitar tabagismo, bebida alcoólica entre outros, de fato, dependeria dos processos
de significação e geração de sentido que ela assumiria com relação a forma de
manifesto da doença.
Acredita-se que os sentidos atribuídos pela pessoa, acometida pela
doença crônica, podem influenciar no tratamento da mesma e na forma de lidar com as
dificuldades e percalços implícitos nesse processo. Não basta, portanto, manter o foco
apenas na doença e em mantê-la controlada através de medicamentos. É preciso,
concomitantemente, considerar a subjetividade da pessoa portadora. Essa idéia
corrobora com a afirmação de Remem (1993) :
No esforço de aplicar a ciência nos cuidados com a saúde, o sistema tendeu a separar a doença dessa estrutura de referência e considerou-a isoladamente, sem levar em conta a pessoa que sofre com ela ou o ambiente que, em parte, a encorajou ou provocou. Basicamente, deve-se alcançar um equilíbrio entre as duas necessidades científicas: a necessidade de conhecer e compreender a situação específica e a pessoa específica como elas realmente são (p. 26).
A complexidade envolvida no processo de adoecer leva autores como
Rodríguez-Marín (1995), a apontar a importância de estudos psicossociais acerca da
doença crônica, os quais incorporam a perspectiva da pessoa, tentando compreender a
doença como um fenômeno em sua totalidade, ou seja, considerando não só o biológico
pela doença e para que o biológico se regularize e/ou se equilibre é preciso observar a
permanente interdependência existente entre elas.
Diante do exposto, tem-se como objetivo aprofundar nos processos de
significação e produção de sentidos que as mulheres portadoras de lúpus eritematoso
sistêmico têm sobre a sua doença e estudar as diferentes formas como esses processos se
expressam na forma de lidar com as implicações da mesma. Considera-se importante
esse tipo de estudo, já que, se as pessoas afetadas não assumem os cuidados necessários
para manter a doença sob controle6, a tendência é que haja o desencadeamento das
crises (retorno dos sintomas); sendo relevante conhecer como compreendem a sua
doença e o seu adoecer.
Portanto, estar atento aos processos de significação e produção de
sentidos dessas pessoas, ajudará as possíveis intervenções que serão desenvolvidas tanto
pela equipe de saúde como por elas mesmas, para melhor enfrentar a condição de ter
uma doença crônica. Por exemplo, se uma portadora de LES acredita que ter doença
crônica representa tornar-se inútil, ou seja, incapaz de realizar suas tarefas cotidianas,
pode fazer com que esta tenha uma atitude negativa com relação à sua situação e
conseqüentemente não aceite as orientações médicas.
Assim sendo, cabe a equipe perceber e compreender esse processo para
que o tratamento possa ser efetivado. Está implícito que a pessoa deve aprender a “viver
com a doença em um mundo de saudáveis” como cita Radley (1994), ou melhor, de
pessoas consideradas sadias, no sentido de não ter o seu estado físico afetado por uma
patologia; sendo imprescindível os cuidados permanentes, pois ao negligenciar sua
situação, a doença pode se agravar a qualquer momento trazendo danos irreversíveis.
6
De acordo com Radley (1999), é importante considerar as diversas
dimensões que estão implícitas na dinâmica do adoecer, tendo em vista que o indivíduo
ocupa simultaneamente diferentes esferas da vida; isto é, a pessoa que passa a
experienciar a doença não anula outras condições pré-existentes, como por exemplo, ser
filha, mãe, esposa e trabalhadora. Ao contrário, a mesma inclui a essas funções, a
condição de ser também uma pessoa acometida por uma enfermidade.
Conseqüentemente, essa nova realidade refletirá nos demais campos da vida a partir dos
sentidos atribuídos à doença e suas implicações.
Certamente que o não assumir a condição de ser portadora de LES se
contrapõe à finalidade do tratamento da patologia, o qual consiste em permitir uma
longa e produtiva vida às pessoas, como assinala Sato (s/d). Entretanto, acredita-se que
a eficácia deste tratamento e conseqüente vida produtiva dependerão também do
contexto social, nível econômico, cultural e as relações interpessoais estabelecidas pela
pessoa.
Nas fases assintomáticas ou períodos de remissão, por exemplo, não
basta o médico dizer à pessoa que ela está bem, simplesmente porque os sintomas
desapareceram. Segundo Radley (1994), “isso nos dá uma visão não do ponto de vista
da paciente, mas, do ponto de vista do médico, o qual não pode explicar a variedade de
experiências que são tão importantes para a doença crônica” (p. 140). É preciso que a
mesma vivencie esse bem-estar e um relativo controle da situação. Portanto, é
importante considerar a subjetividade dela em função de toda a sua situação vivencial.
Como já exposto, os sentidos atribuídos pela pessoa podem interferir no tratamento e
evolução da doença, sendo esta investigação, necessária em virtude da gravidade
apresentada pelo LES, o qual pode atingir vários órgãos e ter múltiplas localizações,
O fato do LES acarretar ainda problemas no sistema nervoso,
principalmente, a ocorrência de depressão e psicose, é outro aspecto que justifica o
interesse de um profissional de psicologia a ingressar nas especificidades desta doença.
Isto é, a própria sintomatologia, requer do psicólogo um maior conhecimento e
compreensão de como ocorre esse processo de adoecer.
Acredita-se que essa junção entre medicina e psicologia social, através
dos processos de significação e produção de sentidos, constitui uma abordagem possível
e, principalmente, necessária ao campo da saúde.
A fim de atingir o objetivo, esta produção está estruturada de forma
que o leitor possa, através do capítulo 2, (Conhecendo o lúpus eritematoso) saber um
pouco da sintomatologia da doença, critérios de diagnóstico, implicações e tratamento
da mesma e como o LES reflete na gravidez.
No capítulo 3 (Implicações da doença crônica) faz-se essa ponte
necessária entre conhecimento médico e psicologia social, abordando os aspectos
psicossociais oriundos da condição de ser acometida por uma doença crônica; bem
como, as possíveis formas como essas pessoas lidam com a doença. Ainda será
destacada a relevância do apoio social.
No capítulo 4 (Lúpus eritematoso sistêmico e os processos de
significação), ressalta-se a estreita relação entre a singularidade da pessoa portadora e a
doença. Além de discutir acerca dos processos de significação e produção de sentidos
que norteiam a dinâmica do adoecer.
No capítulo 5 (Método e estratégias de trabalho), será explicitada a
nossa amostra e como ocorreu a coleta dos dados, assim como, a estratégia de análise
No capítulo 6 (Conhecendo os processos de significação e produção de
sentido das mulheres portadoras de lúpus eritematoso sistêmico), destaca-se os dados
que foram obtidos, articulando-os com todo o referencial teórico que embasou nosso
trabalho.
Finaliza-se com o capítulo 7 (Considerações finais), no qual enfatiza-se
alguns pontos relevantes encontrados na pesquisa, sem acreditar que esses sejam um
ponto final de discussão e reflexão, sendo apenas um recomeço e possibilidade para
2 - Conhecendo o lúpus eritematoso sistêmico
2.1 - Definição e critérios de diagnóstico
Zerbini e Fidelix (1989) referem que por volta de 1851 o médico
francês Pierre Cazenave, constatou em várias pessoas a presença de lesões
avermelhadas na face que cobriam o nariz e as bochechas, causando “feridinhas”.
Comparou-as as mordidas de lobo, dando à doença o nome de lúpus eritematoso (lúpus
= lobo, eritematoso = vermelho).
O lúpus eritematoso é uma doença inflamatória, auto-imune, que
pode atingir múltiplas partes do corpo, principalmente a pele, as juntas, sangue e rins;
podendo causar sérios problemas ao longo da vida. O sistema imunológico produz
anticorpos para proteger o organismo de antígenos (corpos estranhos). Havendo uma
desorganização imunológica, o sistema defensivo perde sua capacidade de distinguir
entre os antígenos e as células e tecidos do próprio corpo. Desse modo, o sistema
imunológico direciona anticorpos, contra si mesmo, que reagem com antígenos próprios
formando complexos imunológicos que crescem nos tecidos e podem causar
inflamação, danos e dores (Zerbini & Fidelix;1989).
As doenças auto-imunes, como é o caso do LES, são essencialmente
multifatoriais; assim sendo, acredita-se ser importante considerar o estresse, o qual
“compreende um conjunto de reações e estímulos que causam distúrbios no equilíbrio
do organismo, freqüentemente com efeitos danosos” (p.121); bem como, os fatores
outros) no seu desencadeamento, evolução, agravamento e controle da doença (Moreira
& Mello Filho, 1992). Portanto, o estresse e os fatores psicossociais aumentam a
complexidade do desenvolvimento e exacerbação da doença, tornando imprescindível
uma intervenção interdisciplinar no atendimento às pessoas portadoras de LES.
Normalmente, a pessoa portadora de lúpus se queixa de cansaço, dores
e inchaço nas juntas, febre baixa, diminuição do apetite com perda de peso e depressão,
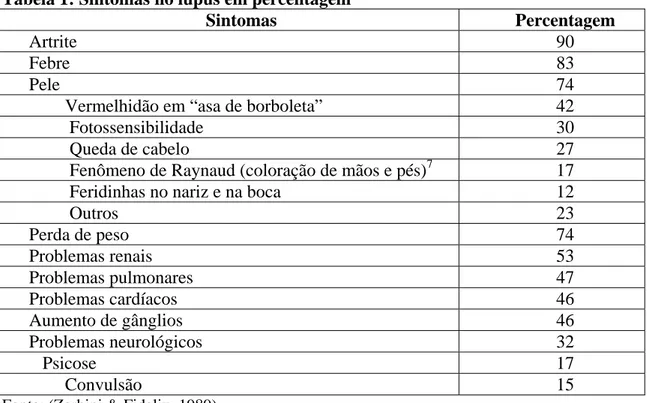
entre outros sintomas conforme ilustrado na tabela abaixo (Zerbini & Fidelix, 1989).
Tabela 1: Sintomas no lúpus em percentagem
Sintomas Percentagem
Artrite 90 Febre 83 Pele 74 Vermelhidão em “asa de borboleta” 42
Fotossensibilidade 30
Queda de cabelo 27
Fenômeno de Raynaud (coloração de mãos e pés)7 17 Feridinhas no nariz e na boca 12
Outros 23
Perda de peso 74
Problemas renais 53
Problemas pulmonares 47
Problemas cardíacos 46
Aumento de gânglios 46
Problemas neurológicos 32
Psicose 17
Convulsão 15
Fonte: (Zerbini & Fidelix, 1989)
Os sintomas manifestados na pele apresentam-se de diversas formas
como mostra a tabela, os quais dependendo do tipo e da intensidade podem deixar
cicatrizes. No intuito de ficar mais claro essa sintomatologia, a seguir serão mostradas
algumas fotos para que o leitor possa compreender melhor o que essa doença pode vir a
representar na vida da pessoa portadora.
7
Foto 1: fotossenssibilidade8
Foto 2: lesão em vespertílio ou "asa de borboleta" 9.
8
Foto retirada do site: www.cerir.org.com.br
9
Foto 3: Erupção discóide10
Foto 4: Lesões do lúpus cutâneo subagudo11.
10
Foto retirada do site: www.cerir.org.com.br
11
Foto 5: Lesões bolhosas12.
Foto 6: Vasculite13.
12
Foto retirada do site: www.cerir.org.com.br
13
Tendo em vista que esses sintomas também fazem parte da
sintomatologia de outras doenças, torna-se difícil para o médico concluir o diagnóstico
de lúpus.
O lúpus é uma doença de etiologia pouco esclarecida, cujo
desenvolvimento está relacionado à predisposição genética, sendo desencadeada por
fatores hormonais e ambientais como infecções, uso de antibióticos, exposição aos raios
ultravioleta, estresse excessivo e alguns medicamentos (Zerbini & Fidelix,1989; Sato et
al, 2002).
Segundo Sato (1999), é a combinação desses fatores em pessoas
geneticamente predispostas que pode gerar um desequilíbrio no sistema imunológico,
favorecendo assim o surgimento do lúpus. Assim sendo, vários pesquisadores acreditam
na possibilidade do LES ser herdado. Desse modo, a constatação da doença nos pais ou
avós, não quer dizer que a criança terá a doença, entretanto, há uma probabilidade de
que a mesma seja mais propensa a manifestar o LES. Familiares de pessoas portadoras
de LES podem ter a doença numa freqüência de até 5%, isto é, a cada 100 parentes 5
apresentam elevada tendência a ter a doença. E entre os filhos de pessoas portadoras de
LES cerca de 4% desenvolvem a doença (Zerbini & Fidelix, 1989).
O lúpus pode ocorrer em qualquer idade e sexo; ou seja, pode acometer
homens, mulheres, crianças e idosos. Contudo, Sato (1999) assinala que 90% dos casos
ocorrem em mulheres. Esta maior incidência nas mulheres sugere que o hormônio
feminino (estrógeno) tem um papel no aparecimento do LES, entretanto, faz-se
necessário mais estudos nessa área no intuito de estabelecer qual o real papel
desempenhado por esta substância (Zerbini & Fidelix, 1989).
O diagnóstico do LES é feito através da avaliação das características
especializados que avaliam o sistema imunológico, dentre eles: o Fator
Antinúcleo-FAN, células LE14, anticorpo anti-DNA, anticorpo anti-Sm15, dosagem de
imunocomplexos e dosagem do complemento. Contudo, o resultado positivo desses
exames especializados não significa que a pessoa tenha LES, uma vez que em outras
doenças o resultado pode ser também positivo. Há casos em que é necessária a
realização de biópsia, na qual consiste a análise de um fragmento do órgão que foi
afetado pela doença (Zerbini & Fidelix, 1989).
Diante das dificuldades já colocadas para diagnosticar o LES, a
Sociedade Americana de Reumatologia (1982, citada por Zerbini & Fidelix, 1989)
listou 11 critérios, ou seja, sinais e sintomas que auxiliam a diferenciar o LES de outras
doenças. São os seguintes:
1) Vermelhidão em “asa de borboleta”;
2) Lúpus discóide;
3) Fotossensibilidade: lesão de pele devido à exposição a luz solar ou luz ultravioleta;
4) Úlceras orais: feridas na boca e nariz, normalmente indolor;
5) Artrite: inflamação de duas ou mais juntas;
6) Serosite: inflamação da pleura ou pericárdio;
7) Alterações renais: elevado nível de proteína na urina ou de cilindros no exame de
urina;
8) Alterações neurológicas: convulsão ou psicose;
9) Alterações hematológicas: anemia hemolítica (causada por anticorpos contra as
células vermelhas) ou leucopenia (redução de células brancas) ou linfopenia
14
Células LE são células brancas presentes no sangue e chamadas de neutrófilos.
15
(redução de linfócitos que participam do sistema imunológico) ou trombocitopenia
(diminuição das plaquetas);
10) Alterações imunológicas: células LE positivas; ou anticorpos anti-DNA positivos;
ou anticorpos anti-Sm positivos ou presença de teste falso-positivo16 para sífilis
(VDRL);
11) Fator antinúcleo positivo.
A pessoa terá o diagnóstico de LES caso apresente pelo menos quatro
destes sintomas, os quais podem ocorrer simultaneamente ou separadamente no decorrer
da doença. Contudo, embora pouco freqüente, há pessoas portadoras de LES que não se
enquadram nesse padrão estabelecido (Sato et al, 2002).
Existem basicamente três tipos de lúpus: lúpus discóide, lúpus
induzido por drogas e o lúpus sistêmico. Segundo Provost (2001), o termo discóide quer
dizer forma circular e estas lesões normalmente surgem em áreas da pele expostas ao
sol, aparecendo sobre a parte central da face e nariz, produzindo a característica lesão
em forma de “asa de borboleta”. Ocasionalmente, podem ocorrer no couro cabeludo,
gerando uma calvície localizada (alopecia). Essas lesões discóides podem desenvolver
crostas grossas e escamosas que também ocorrem na presença de espessamento
(enduração profunda) das camadas da derme, a que chamamos lupus profundus.
O lúpus induzido por drogas ocorre devido ao uso de medicamentos,
mais comumente a hidralazina (controle da hipertensão arterial) e procainamida
(controle do ritmo cardíaco). Contudo, isso não significa que o uso dessas drogas
necessariamente conduz ao surgimento deste tipo de lúpus.
16
O tipo sistêmico caracteriza-se pela gravidade em que geralmente são
afetados os órgãos (rins, fígado, coração, pulmões) e sistemas do corpo, fato que exige
maior controle da pessoa portadora de LES para manter as funções normais e evitar a
recorrência dos sintomas.
2.2 - Implicações e tratamento do lúpus eritematoso sistêmico
Os sintomas e as implicações decorrentes do LES são inúmeros.
Conforme assinala Stevens (2001) dentre os sintomas mais comuns estão as dores nas
juntas (artralgia) e nos músculos (mialgia), ocorrendo em 90% dos casos. Normalmente,
as dores nas juntas e nos músculos podem parecer com outras doenças viróticas ou
como se fosse uma gripe. Há pessoas que podem apresentar sintomas característicos da
artrite, isto é, as juntas além de ficarem doloridas também ficam inchadas (artrite),
quentes e sensíveis. E no caso dos músculos, podem manifestar ainda inflamação
(miosite) gerando uma fraqueza progressiva.
A artralgia pode ocorrer em qualquer período durante o
desenvolvimento do LES e durando vários dias ou semanas e depois cessam, retornando
tempos depois. As juntas mais atingidas são aquelas que estão mais distantes do tronco
como dedos, punhos, cotovelos, joelhos e tornozelos; e, geralmente, são afetadas
simultaneamente.
A artrite lúpica caracteriza-se por apresentar rigidez e dores pela
manhã que tendem a melhorar no decorrer do dia; entretanto, no final do dia, devido ao
cansaço, as dores voltam. Dores nas costas ou no pescoço não são decorrentes da artrite
essa inflamação não causa deformidades ou destruição das juntas como ocorre na
ósteoartrite.
O tratamento da artrite lúpica é feito, usualmente, com medicamentos
anti-inflamatórios (ex.: aspirina, ibuprofen) e não-esteróides. Geralmente essas
medicações são suficientes; contudo, pode-se adicionar, também, os antimaláricos como
a hidroxicloroquina (Plaquinol) e os corticosteróides (Prednisona), mas, somente nos
casos em que as juntas permanecem inchadas e doloridas apesar do uso de outros
tratamentos (Stevens, 2001).
O mesmo autor afirma que os músculos da pessoa portadora de LES
podem ser gravemente danificados pela doença, podendo resultar em fraqueza e perda
da resistência, caso não seja dado um tratamento adequado no início da doença.
Normalmente são afetados o pescoço, pélvis, coxas, ombros e membros superiores.
O corticóide (Prednisona) é a medicação mais adequada para o
tratamento da miosite lúpica. São prescritas altas doses (50mg ou mais por dia) para
suprimir e controlar a inflamação, quando esta cessa, a dosagem é gradualmente
reduzida. Quando a fase inflamatória aguda passa, a pessoa portadora de LES deve
elaborar um programa de exercícios a fim de auxiliá-la na recuperação da resistência
muscular normal e suas funções.
O lúpus também afeta os vasos sanguíneos, dando origem às chamadas
vasculites: cutânea e de mucosas. A primeira, ocorre geralmente na ponta dos dedos;
porém, também pode aparecer na face e no couro cabeludo. Enquanto que a segunda
(mucosa), tende a limitar-se à mucosa oral e, normalmente, apresenta-se como pequenas
úlceras indolores no palato (Meinão, Assis & Sato, 1999).
Há também, o fenômeno de Raynaud em que os vasos sangüíneos
aumentada dos vasos sangüíneos (vasoconstrição ou vasodilatação), provoca mudanças
temporárias na coloração de mãos e pés. Um exemplo disso é o frio, o qual gera
vasoconstrição, ou seja, diminuição do volume sanguíneo que chega a uma determinada
região, produzindo uma coloração branca. Esse fenômeno não é específico do lúpus,
tendo maior ocorrência em outras doenças reumáticas como a esclerodermia (Meinão,
Assis & Sato, 1999).
A inflamação dos rins em virtude do lúpus é chamada de nefrite
lúpica e ocorre em cerca de 50% dos casos, segundo dados apontados por Meinão, Assis
e Sato (1999). Klippel e Glunz (2001), afirmam que existem poucos sinais ou sintomas
da nefrite lúpica, pois a mesma não causa dor no abdômen ou nas costas e nem dor ou
ardor ao urinar. Porém, a perda de proteína na urina pode conduzir a retenção de fluidos
gerando ganho de peso e inchaço nas pernas, tornozelos e/ou dedos, os quais
freqüentemente caracterizam o primeiro sintoma da nefrite lúpica que é comum e,
normalmente, não exige uma avaliação ou tratamentos especiais. Entretanto, há casos
em que as alterações na urina permanecem e podem piorar correndo o risco de
apresentar falência renal, fato que requer o suporte da função renal através da diálise
artificial (hemodiálise) ou diálise peritoneal.
De acordo com Meinão, Assis e Sato (1999), quando ocorre
insuficiência renal, a pessoa portadora necessita fazer dieta sem sal, bem como,
restrição de líquidos no intuito de diminuir o inchaço. Ademais, deve diminuir a
ingestão de proteína e potássio, uma vez que elevam a presença de substâncias tóxicas
no organismo.
É importante esclarecer que os medicamentos utilizados no controle
nefrite lúpica, nesses casos, a suspensão da medicação permite o desaparecimento dos
sintomas.
De acordo com Chartash (2001), o lúpus pode atingir todas as partes
do coração (pericárdio, miocárdio, endocárdio e artérias coronárias). A inflamação no
pericárdio (pericardite) é a doença mais comum em pessoas afetadas pelo lúpus,
podendo ou não gerar dores no peito. Entretanto, como essa inflamação pode ser
causada por outras doenças, é importante que o causador seja identificado antes que o
tratamento seja iniciado, em virtude do mesmo ser diferente quando a pericardite é
causada pelo lúpus. Quanto ao miocárdio, não há registro de sérios problemas em
pessoas portadoras de lúpus, a miocardite normalmente está associada a inflamações em
outros músculos do corpo. No caso do endocárdio, pode haver prejuízo nas válvulas
cardíacas (engrossamento da superfície ou desenvolvimento de protuberâncias)
causando sopro no coração, porém dificilmente interfere na capacidade de bombear
sangue. Caso haja alojamento de bactérias nas protuberâncias, ocorre uma endocardite
bacteriana, que também é rara, mas, séria e requer hospitalização. Importante ressaltar
que a inflamação e danos nas válvulas geralmente não conduzem a transplantes.
No caso da pessoa portadora de lúpus, as artérias coronárias que
conduzem sangue e oxigênio para o músculo cardíaco, podem ficar estreitas devido à
inflamação (artrite), depósito de colesterol nas paredes arteriais (arteriosclerose) ou por
coágulos sangüíneos. Entretanto, a arteriosclerose é a causa mais freqüente de
problemas coronários no lúpus. Esse estreitamento pode causar dores no tórax e ataque
cardíaco. Tais prejuízos no coração podem ser oriundos da inflamação causada pelo
lúpus ativo (doença em atividade) ou, também, pelo uso de medicamentos.
O lúpus pode causar anemia, tendo em vista que diminui a produção
normalmente não é por falta de ferro que ocorre a anemia em pessoas portadoras de
lúpus; além disso, a anemia tende a regredir quando o LES não está em atividade. A
anemia gera na pessoa cansaço, sonolência e indisposição; e caso seja intensa, poderá
causar falta de ar e palpitações.
O envolvimento do sistema nervoso, como assinala Hanly (1991),
ocorre em cerca de 75% das pessoas portadoras de LES, apresentando várias
manifestações clínicas, entre elas: convulsões, perda de sensibilidade, disfunção de
habilidades motoras, depressão, psicose (alucinações e ilusões) e síndrome orgânica do
cérebro. Esta se caracteriza por uma deterioração abrupta ou gradual da memória, da
orientação e da concentração, as quais não são necessariamente permanentes, ocorrendo
em algum momento do curso da doença em até 50% das pessoas portadoras; contudo,
estas alterações podem não afetar a habilidade das pessoas portadoras de LES de manter
um estilo de vida relativamente normal.
De acordo com Zerbini e Fidelix (1989), tanto a psicose como a
depressão são anormalidades neuropsiquiátricas mais freqüentes, que podem ou não
acompanhar outros sintomas do LES. Segundo os autores, existem dois tipos de psicose:
a orgânica e a não-orgânica. A primeira é proveniente de algum prejuízo cerebral, sendo
caracterizada por distúrbios de orientação, percepção, memória, função intelectual e
julgamento. Normalmente, a psicose orgânica está associada a outros problemas
neurológicos, enquanto que a não-orgânica caracteriza-se por alterações afetivas como
profunda depressão, freqüente e grave em pessoas portadoras de LES e a ansiedade.
Em virtude desta classificação (psicose orgânica e não-orgânica),
geralmente, torna-se difícil para o médico distinguir quando o problema é orgânico ou
Ressalta-se ainda que, apesar do uso dos corticosteróides no tratamento
do LES possa provocar psicose, tal ocorrência é pouco freqüente e a presença desse
sintoma evidencia, na maioria dos casos, que o LES está em atividade. Diante da
dificuldade em diferenciar atividade da doença (psicose lúpica) e o efeito colateral do
corticosteróide (psicose induzida), sugere-se duplicar a dosagem da medicação durante
três dias e observar. Caso a psicose se mantenha ou piore, isso indica que ela pode estar
sendo causada pelo remédio (Zerbini & Fidelix, 1989, Sato, 2001).
Além dos sintomas neuropsiquiátricos, as pessoas portadoras de LES
também são acometidas de sofrimento psicológico. De acordo com Dobkin et al (1999),
em estudo realizado com 129 mulheres, concluiu-se que pessoas portadoras de LES
mais ativo mostraram maior sofrimento psicológico. Igualmente, os autores em um
outro estudo realizado por Adams et al (1994, citados por Dobkin et al, 2001), revelou
que estresse, depressão e ansiedade prediziam dores articulares; enquanto que estresse,
depressão e raiva prediziam dor abdominal e elevação da temperatura; e estresse
predizia sérias erupções cutâneas.
Portanto, fica clara a interdependência tanto de sintomas físicos como
psicológicos nas pessoas portadoras de LES, sugerindo a necessidade de uma assistência
multi e interdisciplinar no tratamento da doença.
Shapiro (2001) destaca a importância de se fazer uma distinção entre
depressão clínica e pequenas alterações de humor experimentadas diariamente por
todos. A doença depressiva clínica constitui-se como um prolongado e desagradável
estado de incapacidade, a qual pode apresentar uma gama de sintomas físicos e
psicológicos como tristeza, melancolia, ansiedade, irritabilidade, sentimentos de culpa,
baixa auto-estima, incapacidade de concentração, déficit de memória, falta de interesse
indigestão, diminuição na performance sexual dentre outros. Isto não significa que toda
pessoa que tem depressão manifeste todos os sintomas.
As pessoas são consideradas clinicamente deprimidas quando
apresentam mau humor, distúrbios do sono e inapetência e, pelo menos, cerca de um ou
dois dos sintomas citados acima durante várias semanas ou intensas o bastante de modo
a alterar o cotidiano das pessoas. O grau de depressão pode ser observado a partir dos
seguintes aspectos: sensação de fracasso, perda do interesse social, sentimento de
punição, pensamentos suicidas, insatisfação, indecisão e choro.
Segundo Shapiro (2001) o fato das pessoas serem portadoras de
doença crônica tende a criar uma noção distorcida de que essas pessoas têm razões para
se sentirem deprimidas em virtude da doença. Essa crença impede a realização de um
diagnóstico precoce, num tratamento iniciado o mais rápido possível e num alívio da
depressão clínica.
Estudos realizados por médicos e psiquiatras, afirma Shapiro (2001),
indicam que 15% das pessoas com doenças crônicas são acometidas de depressão
clínica. Outros estudos aumentam essa porcentagem para 60%. Efetivamente, a
depressão muitas vezes passa despercebida, uma vez que a mesma apresenta uma
sintomatologia que pode fazer parte de diversas doenças, como acontece no caso do
LES, em que a pessoa portadora se queixa de insônia, aumento nas dores, redução do
apetite, dentre outros, os quais podem ser atribuídos ao próprio LES e não à depressão
clínica. Essa similaridade de sintomas, por vezes, torna-se difícil identificar e tratá-la
adequadamente.
Segui et al (2000) desenvolveram um estudo com o objetivo de
analisar desordens psiquiátricas e disfunções psicossociais em 20 mulheres portadoras
As portadoras eram tratadas com corticóides e nenhuma delas tinha história de
desordens psiquiátricas. Nesse estudo, observou-se que o nível de depressão era o
mesmo, ou seja, não havendo diferenças significativas durante o período agudo da
doença e um ano depois quando o lúpus estava inativo.
Esse dado revela que outros fatores podem estar contribuindo para o
surgimento da depressão, não sendo preponderante o fato dela estar em atividade.
Shapiro (2001) já havia feito menção sobre esse aspecto, salientando ainda que a causa
mais freqüente é o impacto emocional causado pelo estresse associado à adaptação a
doença crônica e à condição médica. Não esquecendo ainda que o envolvimento de
certos órgãos como o cérebro, o coração e os rins também podem levar à depressão;
bem como, o uso de medicamentos utilizados no tratamento do LES. O que aponta a
dificuldade de definir uma etiologia específica com relação aos sintomas.
As desordens psiquiátricas não são específicas de pessoas portadoras
de LES, uma vez que a ocorrência dessas desordens também emerge de outras
patologias que se configuram para a pessoa como sendo um evento estressante (Segui et
al, 2000).
Portanto, se a depressão fosse exclusivamente um efeito do remédio, a
pessoa portadora poderia apresentar um quadro depressivo desde o início da doença, já
que na maioria dos casos, estas iniciam seu tratamento medicamentoso a partir da
constatação do diagnóstico, no intuito de controlar a doença, isto é, para que os
sintomas não retornem ou a doença evolua.
Grande parte das crises depressivas em pessoas portadoras de LES tem
curta duração, desaparecendo por alguns meses; entretanto, devem ser tratadas com a
mesma agressividade e persistência com que se trata uma crise lúpica ou qualquer outra
sinais e sintomas da depressão parecem desaparecer, o medicamento não deve ser
interrompido por cerca de seis meses ou mais e a dosagem deve ser reduzida
gradualmente por três a quatro semanas, quando o tratamento é suspenso.
Segui et al (2000) indicam ainda em seu estudo que desordens
psiquiátricas como sofrimento psicológico, ansiedade, depressão, deterioração cognitiva
e outros sintomas como dor e incapacidade física, encontram-se em níveis maiores
durante a fase aguda da doença e que normalmente são amenizados quando o LES fica
inativo. No período de atividade da doença ocorre também um funcionamento geral
mais baixo que envolve cuidado pessoal, locomoção, destreza, comunicação e
disposição do corpo, bem como, menor atividade ocupacional. Havendo diferença
pouco significativa quando se trata da incapacidade física.
Steim et al (1986, citados por Segui et al, 2000) revelam que 17%
das pessoas portadoras de lúpus recebem uma pensão por inaptidão ocupacional, 52%
trabalham em regime parcial, tendo uma moderada mudança no estilo de vida e 32%
trabalhou em tempo integral e não alterou suas atividades durante as fases agudas da
doença.17 Conforme Segui et al (2000), a dor parece ser o sintoma mais importante nos
episódios agudos, prejudicando assim tanto o funcionamento geral como a atividade
ocupacional.
O tratamento do LES deve ser personalizado e dependerá, além da
gravidade, dos órgãos ou sistemas acometidos. No caso de pessoas com envolvimento
multisistêmico, o tratamento deverá ser orientado para o de maior gravidade (Sato et al,
2002).
Para Zerbini e Fidelix (1989) a medicação mais potente para tratar o
LES é o corticóide, uma vez que a inflamação constitui uma das características da
17
doença. Essa substância é um hormônio artificial que funciona como uma cópia do
hormônio cortisona produzido pelas glândulas supra-renais existentes em nosso corpo.
O papel desse remédio, também chamado de esteróides, é regredir a inflamação,
diminuir ou acabar com as dores e a febre.
Apesar da grande importância desse medicamento no tratamento do
LES, ele também provoca diversos efeitos colaterais, incluindo enfraquecimento dos
ossos, diabetes, catarata, inchaço do rosto e do corpo. Portanto, a medicação deve ser
utilizada na dose efetiva no intuito de controlar a atividade da doença, e assim que o
controle seja alcançado, deve-se reduzir gradualmente a dosagem (Sato et al, 2002).
Além dos corticóides, outros medicamentos são utilizados no
tratamento de LES, entre eles pode-se destacar os antiinflamatórios não-esteróides (ou
antiinflamatórios não-hormonais), os antimaláricos e os imunossupressores.
Os antiinflamatórios não-esteróides são administrados para o
tratamento da fadiga, febre e artrite e apesar de serem menos potente que os corticóides
são eficientes para controlar a inflamação moderada e têm a vantagem de não apresentar
os efeitos colaterais dos esteróides (Zerbini & Fidelix, 1989).
Os autores acima salientam que os antimaláricos são substâncias
usadas para controlar a malária, a artrite e os problemas de pele em pessoas portadoras
de LES. Há casos em que seu uso permite reduzir a dosagem de corticosteróide. Sato et
al (2002) referem que há outros benefícios na utilização desse medicamento que são a
melhora do perfil lipídico e a redução do risco de trombose.
Os imunossupressores são usados principalmente para diminuir a
ação do sistema imune que se encontra desequilibrado e muito ativo. Geralmente essas
sistema nervoso central, os quais não melhoram ou são difíceis de serem controlados
com os corticóides (Zerbini & Fidelix, 1989).
Sato et al (2002) afirmam ainda que quando um sintoma não
responde satisfatoriamente a um determinado medicamento, faz-se necessário a
combinação de várias drogas.
Diante dessa complexidade algumas orientações são essenciais para
as pessoas portadoras de LES como mencionam Sato et al (2002) e Krauthamer, Coelho
e Sato (1999):
a) Educação: o portador e seus familiares devem estar bem informados acerca do que
é a doença, sua evolução, seus riscos, bem como, os recursos disponíveis para o
diagnóstico.
b) O sol: a radiação ultravioleta presente nos raios solares (e nas lâmpadas
fluorescentes), deve ser evitada, fazendo uso de filtros solares e, se não for possível
evitar a exposição solar, utilizar boné, chapéus, guarda-sol. De fato, o sol pode piorar as
lesões na pele oriundas do lúpus, bem como, agravar outras manifestações da doença.
c) Apoio psicológico: é importante transmitir otimismo e tentar buscar algo que
motive a pessoa, enfatizando a necessidade do tratamento e a elaboração de projetos de
vida.
d) Atividade física: é recomendável repouso nos momentos em que a doença está em
atividade e quando a mesma estiver controlada, deve-se praticar atividade física
(caminhada, hidroginástica, natação, entre outros), regularmente, respeitando as
e) Dieta: recomenda-se que a pessoa portadora de LES adote uma dieta balanceada,
evitando-se excessos de sal, carboidratos e lipídios.
f) Tabagismo: deve-se evitar o fumo, uma vez que constitui um fator de risco para
pessoas que têm doença cardiovascular, pulmonar ou Raynaud (coloração dos dedos)
como afirmam Zerbini e Fidelix (1989).
g) Pílulas anticoncepcionais: não é recomendável o uso de anticoncepcionais que
tenham estrógeno, já que este, conforme apontam alguns estudos, é um dos
desencadeadores da doença. Pode-se evitar a gravidez utilizando os que são à base de
progesterona, pois não são contra-indicados no LES, bem como, os métodos de barreira
como a camisinha. Importante que qualquer escolha deve passar por uma avaliação
conjunta entre o reumatologista e o ginecologista.
h) Infecções: pessoas portadoras de lúpus que estão em tratamento à base de altas
doses de cortisona ou outros imunossupressores devem ficar atentas, pois essas
medicações diminuem as defesas e as infecções devem ser estritamente controladas, a
fim de evitar que se agravem.
i) Diferenciando as queixas: nem todas as queixas devem ser atribuídas ao LES, uma
vez que a pessoa pode manifestar outras doenças ou até mesmo apresentar sintomas
comuns que não tem relação com o lúpus. Nesse caso, aconselha-se procurar o médico.
Segundo Zerbini e Fidelix (1989), atualmente, observa-se um
doença seja mais freqüente que no passado ou esteja se difundindo. Acredita-se,
também, que esse aumento ocorre devido às facilidades de diagnóstico decorrentes das
modernas técnicas de laboratório e o maior conhecimento e habilidade dos médicos para
identificar a doença. Contudo, Sato (1999) destaca que a industrialização, alterações nos
hábitos de vida como a alimentação, além da urbanização têm contribuído para elevar os
índices do LES.
Fica explícito que o LES configura-se como uma doença composta
pela imprevisibilidade de exacerbações orgânicas e sintomatológicas, incluindo também
os efeitos colaterais que surgem com o tratamento medicamentoso; os quais para muitos
portadores geram uma considerável incapacidade física e sofrimento psicológico
provenientes do adoecer (Dobkin et al, 2001).
2.3 - A gravidez em portadoras de lúpus eritematoso sistêmico
Tendo em vista que o LES atinge principalmente mulheres em período
reprodutivo, a gravidez torna-se um aspecto importante que gera uma série de dúvidas
para a mulher portadora.
Segundo Lockshin (2001), 50% de todas as gestações com lúpus são
completamente normais, 25% geram bebês prematuros e 25% correspondem à perda do
feto, por aborto espontâneo ou morte do bebê. Zerbini e Fidelix (1989) revelam que a
mortalidade perinatal será essencialmente mais elevada em portadoras cujo LES é
severo e mal controlado.
O fato da gravidez transcorrer sem ocorrência de abortos não implica
qualquer trimestre da gravidez. Contudo, próximo ao momento do parto e,
principalmente, até 8 semanas após, o risco do LES se exacerbar é sete vezes maior do
que no período pré-gestacional. Portanto, é fundamental que o médico e a portadora
estejam atentos, uma vez que o acompanhamento sistemático pode minimizar a
exacerbação da doença (Zerbini e Fidelix, 1989).
O melhor momento para a portadora de LES engravidar é quando ela
estiver saudável, ou seja, quando a doença está inativa. Todas as gestações devem ser
consideradas de alto risco devido à severidade da patologia. Diante disto, as gestantes
devem ser acompanhadas por um obstetra especializado em gravidez de alto risco e que
atue em parceria com o médico que acompanha o LES. Além disso, o parto deve ser
realizado em um hospital que disponha de uma unidade para cuidar de recém-nascidos
prematuros (Lockshin, 2001).
De acordo com Lockshin (2001), estudos indicam que a possibilidade
da gravidez ativar a doença é pouco freqüente e na maioria dos casos são facilmente
tratadas. As crises normalmente ocorrem durante o primeiro ou segundo trimestre, ou
ainda, dois meses após o parto. A sintomatologia apresentada nesse período de crise é
artrite, erupções cutâneas e fadiga. As mulheres que engravidam depois de cinco a seis
meses de remissão da doença são menos suscetíveis a uma crise do que aquelas que
ficam gestantes quando o lúpus está em atividade.
Um aspecto importantíssimo nesse período de gestação, afirma
Lockshin (2001), é saber distinguir os sintomas provenientes do lúpus daqueles
oriundos da própria gravidez. Apesar da queda de cabelo ser um sintoma característico
da atividade do lúpus, tal ocorrência, trata-se de um resultado das alterações que se dão
A mulher que apresenta nefrite ou hipertensão é melhor evitar a
gravidez, pois nos casos de nefrite de grau moderada, a gravidez pode agravar a lesão
renal (Zerbini & Fidelix ,1989; Sato, 1999).
No caso de mulheres que não desejam engravidar, a escolha do
método contraceptivo deve ser feita em acordo com o médico e o marido. O uso de
pílulas anticoncepcionais é uma opção que deve ser discutida e avaliada com o
ginecologista, tendo em vista que esses medicamentos normalmente são compostos por
estrógeno, podendo assim ativar a doença, bem como, provocar a elevação da pressão
arterial, tromboses e inflamação nos vasos sangüíneos (Zerbini & Fidelix, 1989).
Os autores acima, salientam ainda que mulheres que estão grávidas e
se sentem inseguras com a gravidez não devem provocar o aborto, uma vez que isto fará
com que a doença se exacerbe.
Outro ponto de grande dúvida é a ingestão de medicamentos durante a
gravidez. Os medicamentos utilizados no tratamento do lúpus como Prednisona e
Prednisolona provavelmente não ultrapassam a placenta, visto que é metabolizada pela
mesma (Lockshin, 2001; Araneda, Poblete & Carvajal, 2002). Portanto, os remédios
necessários para manter a doença controlada não devem ser descontinuados, a não ser
sob a orientação do médico que acompanha o lúpus.
Se ocorrer atividade da doença durante a gestação, as doses de
corticóides devem ser aumentadas para tratar os sintomas, e acredita-se que isso pode
ser feito sem prejuízo para o feto (Zerbini & Fidelix, 1989).
Quanto ao bebê, o maior perigo para o mesmo é a prematuridade, pois
aproximadamente 50% das gestações com lúpus terminam antes dos nove meses. Outra
ocorrência nos bebês é o surgimento de uma síndrome denominada de lúpus neonatal,
contagem sangüínea que são passageiras. Pode também apresentar um tipo de
anormalidade no batimento cardíaco, que é tratável e que não afeta o crescimento do
bebê, porém é permanente (Lockshin, 2001).
O aleitamento materno é possível em mulheres portadoras de LES;
entretanto, caso esta esteja ingerindo alguma medicação é aconselhável não amamentar,
a não ser que o médico permita. Ademais, o uso de Prednisona pode bloquear a
produção de leite, bem como, provocar conseqüências à criança (Lockshin, 2001 & Sato
et al, 2002).
O importante é que a portadora de lúpus esteja ciente que o fato de ter
a doença não a impede de engravidar e gerar bebês saudáveis como qualquer outra
mulher. Cabe a mesma saber que a gravidez pode não ser fácil, mas, possível e que toda
intervenção durante a gestação deve ser desenvolvida sob o acompanhamento conjunto
3 - Implicações da doença crônica
3.1 - Convivendo com a doença crônica
Como já fora esclarecido, as doenças crônicas e, especialmente,
aquelas auto-imunes, como é o caso do LES, são essencialmente multifatoriais, sendo
proeminente considerar a permanente interdependência entre os aspectos orgânicos e os
aspectos psicossociais relacionados com as diferentes esferas da vida pessoal, familiar,
de trabalho, etc. Importante considerar a forma peculiar da doença crônica se expressar
na vida concreta de cada pessoa, já que todos os aspectos psicossociais envolvidos
contribuem à complexidade do desenvolvimento e exacerbação dos sintomas, sendo
necessária uma intervenção interdisciplinar na qual a Psicologia Social, através dos
processos de significação, deve ter um papel relevante.
Enquanto que as doenças agudas são esporádicas e exigem assistência
imediata em virtude da presença repentina de sintomas, o caso das doenças crônicas
pode ser bem mais complicado. A doença crônica é definida por Radley (1994), como
intratável ao tratamento médico, havendo casos em que a cura não é disponível. Assim,
quando constatada, acompanha a pessoa pelo resto de sua vida e pode, inicialmente,
apresentar-se apenas com ausência de sintomas, mas podendo estes surgir a qualquer
momento.
No Brasil, estima-se a existência de 25.000.000 (vinte e cinco
milhões) de pessoas com diferentes tipos de doença crônica, as quais se submetem a um
em virtude da dependência familiar e condição de improdutivas que podem vir a exercer
devido à doença crônica (Santos & Sebastiani,1996).
Segundo Radley (1994) e Edelmann (2000), normalmente, a doença
crônica pode provocar dor, incapacidade e deterioração física, os quais são classificados
como sintomas físicos. Além destes, face à constatação da irreversibilidade da doença,
geralmente os sintomas físicos são acompanhados de problemas emocionais como a
ansiedade e a depressão. Estes, podem aparecer em virtude da incerteza do prognóstico
e das mudanças que serão necessárias decorrentes desse adoecer ou, inclusive, devido
aos efeitos colaterais de uma medicação que geralmente é agressiva.
Ademais, há os casos em que não há diagnóstico, ou seja, ainda estão
investigando qual é a patologia. Fato que vai impedir e adiar o início do tratamento
necessário e mais adequado. Isso também gera ansiedade e até mesmo medo na pessoa,
sendo o diagnóstico um alívio para a mesma, pois sua doença passa a ter um nome
(Murray, 1999; Remen, 1993). Essa situação pode ser observada nas pessoas portadoras
de lúpus, uma vez que, a sintomatologia da doença se manifesta de várias formas e são
semelhantes a outras enfermidades dificultando assim o diagnóstico.
É importante ressaltar que mesmo quando a doença é identificada,
dúvidas ainda persistem, pois diante do impacto do diagnóstico, a pessoa tende a
procurar outros médicos na esperança de obter um resultado mais favorável.
Incerteza na esfera social e psicológica são permanentes, pois a
pessoa, por vezes, teme a reação das outras que a cercam e como a mesma reagirá.
Concomitantemente há uma preocupação acerca do futuro. Como será sua convivência
com aqueles que não compartilham a mesma condição que a sua: ser portador de uma
A doença se configura como um momento de crise, podendo se
estender por toda a vida dependendo da forma como a pessoa lida com ela ou ser
passageira, oriunda somente do impacto inicial. No entanto, a ruptura proveniente do
estabelecimento da doença é inevitável, uma vez que interrompe os padrões cotidianos
da pessoa, exigindo desta uma reflexão acerca dos seus valores, prioridades e condutas
(Remen, 1993).
Desse modo, a condição de ser portador de uma doença crônica e ter
que conviver com ela, revela as implicações já citadas norteadas sempre por um
sentimento de perda, especialmente em seus momentos iniciais. Charmaz (1983, citado
por Radley, 1994) refere que este sofrimento em torno das perdas oriundas da doença,
aumenta em virtude de quatro condições sócio-psicológicas:
1) Viver uma vida restrita – considerando que o indivíduo passa a ter limitações
devido a incapacidade produzida pela doença.
2) Isolamento social – em função que a pessoa tende a se isolar por dois motivos: a
própria doença gera esse afastamento, impedindo-a de realizar algumas atividades
ou o próprio doente que teme a reação daqueles que não compartilham a mesma
condição que a sua, ou seja, como estes irão tratá-lo.
3) Visões estigmatizadas – ocorre quando as pessoas mostram curiosidade,
hostilidade ou desconforto em relação à situação do doente, principalmente quando
os sintomas são visíveis e permitem várias interpretações por parte dos ditos
saudáveis.
4) Tornar-se um fardo – os temores diante das limitações e impossibilidade de
cumprir suas obrigações devido às incapacidades produzidas pela doença, pode
atingir a identidade social da pessoa, podendo se sentir inútil para si e para os
Diante do exposto, percebe-se que a doença crônica também
repercutirá nas relações interpessoais dessas pessoas, que passam a conviver com
limitações, sendo algumas delas imprescindíveis para manter a doença sob controle e
evitar a volta dos sintomas e/ou agravamento desta, como por exemplo, evitar exposição
solar no caso do LES. Conseqüentemente, todas essas alterações no estilo de vida, por
vezes, impede a pessoa de realizar atividades de lazer e trabalho; seja porque teme a
reação dos outros ou porque estes, por desconhecerem a patologia, temem um possível
contágio ou não se encontram preparados para suprir as demandas da pessoa portadora.
O fato é que as restrições impostas pela doença, a fim de proteger a pessoa, impedindo a
reincidência dos sintomas e/ou sua exacerbação na maioria das vezes, a conduz ao
isolamento social.
Após o estabelecimento da doença, esta se constitui em uma realidade
que deve ser encarada para que a pessoa possa conviver com a mesma da melhor forma
possível. Esta pode ser uma oportunidade para a pessoa viver de forma mais consciente,
dando maior atenção às suas escolhas e necessidades (Remen, 1993). O surgimento da
doença pode ocorrer porque a pessoa encontra-se, segundo a autora, desatenta quanto as
suas próprias necessidades, o que tende a produzir uma ação insensata, gerando dor e
sofrimento, fazendo com que ela possa manifestar alguns sintomas e mesmo assim
desconsiderá-los para não interromper suas atividades.
No entanto, com o passar do tempo, a permanência dessa situação,
pode desencadear uma patologia mais séria. A partir disso, ela concentra sua atenção
visando compreender as causas que propiciaram esse desequilíbrio. Tendo esse
entendimento, a mesma faz uma reavaliação de suas escolhas e ações, permitindo assim
que estas estejam mais condizentes com as suas demandas, o que pode possibilitar uma